Richtlijn Neuraxisblokkade en Antistolling
|
|
|
- Karen van den Brink
- 8 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Richtlijn Neuraxisblokkade en Antistolling INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten Vereniging (NIV) Nederlandse Vereniging voor Heelkunde (NVvH) Nederlandse Vereniging van Ziekenhuisapothekers (NvZA) MET ONDERSTEUNING VAN Kennisinstituut van Medisch Specialisten FINANCIERING De richtlijnontwikkeling werd gefinancierd uit de Kwaliteitsgelden Medisch Specialisten (SKMS) 1
2 Colofon RICHTLIJN Neuraxisblokkade 13 Nederlandse Vereniging voor Anesthesiologie Alle rechten voorbehouden. De tekst uit deze publicatie mag worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt in enige vorm of op enige wijze, hetzij elektronisch, mechanisch door fotokopieën of enige andere manier, echter uitsluitend na voorafgaande toestemming van de uitgever. Toestemming voor gebruik van tekst(gedeelten) kunt u schriftelijk of per en uitsluitend bij de uitgever aanvragen. Adres en adres: zie boven. 2
3 Samenstelling commissie - Mevr. dr. A.W.M.M. Koopman, anesthesioloog, Albert Schweitzer ziekenhuis, Dordrecht, voorzitter - Mevr. drs. T. Dijkstra, ziekenhuisapotheker, Vlietland ziekenhuis, Schiedam - Dhr. dr. M.M.C. Hovens, hematoloog, Rijnstate ziekenhuis, Arnhem, namens de NIV - Dhr. dr. M. Lancé, anesthesioloog, Maastricht Universitair Medisch Centrum, Maastricht, namens de NVA - Dhr. dr. L. van den Broek, anesthesioloog, Ziekenhuis groep Twente, Almelo, namens de NVA - Dhr. dr. S. H. Renes, anesthesioloog, Radboudumc, Nijmegen, namens de NVA - Dhr. dr. M.F.Termaat, traumachirurg, Leids Universitair Medisch Centrum, Leiden, namens de NVvH - Mevr. dr. E.C.M. van Pampus, hematoloog, Radboudumc, Nijmegen, namens de NIV Met ondersteuning van - Mevr. dr. M.L Molag, adviseur, Kennisinstituut van Medisch Specialisten 3
4 Inhoudsopgave Samenvatting... 6 Hoofdstuk 1 Algemene inleiding Aanleiding voor het maken van de richtlijn Doel van de richtlijn Afbakening van de richtlijn Beoogde gebruikers van de richtlijn Incidentie van neuraxiale hematomen na neuraxisblokkade Hoofdstuk 2 Methodiek richtlijnontwikkeling AGREE Commissie Belangenverklaring Knelpuntenanalyse Patiëntenparticipatie Uitgangsvragen en uitkomstmaten Strategie voor zoeken en selecteren van literatuur Kwaliteitsbeoordeling individuele studies Samenvatten van de literatuur Formuleren van de conclusies Overwegingen Formuleren van aanbevelingen Indicatorontwikkeling Kennislacunes Commentaar- en autorisatiefase Implementatie Juridische betekenis van richtlijnen Herziening... 3 Hoofdstuk 3 Samenvatting stollingssysteem Hoofdstuk 4 Inschatting van verhoogde bloedingsneiging Hoofdstuk Antistollingsmiddelen Trombocytenaggregatieremmers Acetylsalicylzuur P2y-receptor antagonisten Dipyridamol NSAID s NSAID s, niet-selectieve COX-remmers Specifieke serotonine heropname remmers (SSRI) GBIIb/IIIa antagonisten Vitamine K-antagonisten (cumarinederivaten) Indirecte factor Xa remmers (IIA remmers) Laagmoleculair heparine Fondaparinux Danaparoid Ongefractioneerd heparine Trombolytica/fibrinolytica Factor IIa remmers Argatroban
5 .7.2 Bivalirudine Dabigatran Directe orale Factor Xa remmers... 9 Hoofdstuk 6 Combinaties van antistollingsmiddelen Hoofdstuk 7 Postoperatieve monitoring en complicaties Postoperatieve monitoring Handelen in geval van (vermoeden op) neuraxiaal hematoom Hoofdstuk 8 Spoedgevallen en verworven stolligsstoornissen Anesthesiologische spoedgevallen en verworven stollingsstoornissen Verworven stollingsstoornissen Hoofdstuk 9 Antistolling en perifere zenuw & interventionele pijntechnieken Perifere zenuwblokkades Interventionele pijntechnieken Hoofdstuk Organisatie van zorg Bijlage I Zoekstrategie Bijlage II Indicatoren
6 Samenvatting Onderstaande is een samenvatting van de belangrijkste aanbevelingen uit de multidisciplinaire evidence-based klinische richtlijn Neuraxisblokkade. Deze richtlijn is bedoeld om de zorg rondom antistolling en pijnblokkades te optimaliseren. In deze samenvatting ontbreken het wetenschappelijk bewijs en de overwegingen die tot de aanbevelingen geleid hebben. Lezers van deze samenvatting worden voor deze informatie verwezen naar de volledige richtlijn. Deze samenvatting van aanbevelingen staat niet op zichzelf. Bij medische besluitvorming dient rekening te worden gehouden met de omstandigheden en voorkeuren van de patiënt. Behandeling en procedures met betrekking tot de individuele patiënt berusten op wederzijdse communicatie tussen patiënt, arts en andere zorgverleners. H4 Inschatting van verhoogde bloedingsneiging Met behulp van welke diagnostische middelen kan een verhoogde bloedingsneiging worden opgespoord bij patiënten die een neuraxisblokkade ondergaan? Ga bij de anamnese na of de patiënt die een neuraxisblokkade dient te ondergaan mogelijk een verhoogde bloedingsneiging heeft, zie tabel 4.1 bloedingsanamnese. Indien hier aanwijzingen voor zijn, is stollingsonderzoek conform lokale afspraken geïndiceerd. H Antistollingsmiddelen Trombocytenaggregatieremmers Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van trombocytenaggregatieremmers? Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van acetylsalicylzuur Tijdsinterval voor neuraxisblokkade of katheterverwijdering Acetylsalicylzuur hoeft niet gestaakt te worden voor de neuraxisblokkade of katheterverwijdering. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Continueer acetylsalicylzuur na neuraxisblokkade en katheterverwijdering, er is geen tijdsinterval. 3 Tijdsinterval in geval van een bloedige punctie Continueer acetylsalicylzuur op de dag van een bloedige punctie. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. 6
7 P2y-receptor antagonisen Clopidogrel Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van clopidogrel? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Staak clopidogrel vijf tot zeven dagen voor de neuraxisblokkade of katheterverwijdering. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Herstart clopidogrel zeven uur na neuraxisblokkade of katheterverwijdering. Tijdsinterval in geval van een bloedige punctie Herstart clopidogrel zeven uur na een bloedige punctie. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Prasugrel Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van prasugrel? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Staak prasugrel zeven dagen voor neuraxisblokkade of katheterverwijdering. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Herstart prasugrel zeven uur na het aanleggen van neuraxisblokkade of katheterverwijdering. Tijdsinterval in geval van een bloedige punctie Herstart prasugrel zeven uur na een bloedige punctie. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Ticagrelor Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van ticagrelor? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Staak ticagrelor tenminste vijf dagen voor neuraxisblokkade of katheterverwijdering. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Herstart ticagrelor niet eerder dan zeven uur na neuraxisblokkade of katheterverwijdering. Tijdsinterval in geval van een bloedige punctie Herstart ticagrelor na een bloedige punctie niet eerder dan zeven uur. 3 Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. 7
8 Dipyridamol Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van dipyridamol? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Dipyridamol hoeft niet gestaakt te worden voor de neuraxisblokkade of katheterverwijdering. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Continueer dipyridamol na neuraxisblokkade of katheterverwijdering, er is geen tijdsinterval. Tijdsinterval in geval van een bloedige punctie Continueer dipyridamol op de dag van een bloedige punctie. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. NSAID s Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van NSAID s? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Niet-selectieve COX-2 remmers hoeven niet gestaakt te worden voor de neuraxisblokkade of katheterverwijdering. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Continueer niet-selectieve COX-2 remmers na neuraxisblokkade of katheterverwijdering, er is geen tijdsinterval. Tijdsinterval in geval van een bloedige punctie Continueer niet-selectieve COX-2 remmers op de dag van een bloedige punctie. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. SSRI s Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van specifieke serotonine remmers (SSRI s)? Tijdsinterval voor neuraxisblokkade of katheterverwijdering SSRI s hoeven niet gestaakt te worden voor de neuraxisblokkade of katheterverwijdering. Tijdsinterval na neuraxisblokkade of katheterverwijdering Continueer SSRI s na neuraxisblokkade of katheterverwijdering, er is geen tijdsinterval. Tijdsinterval in geval van een bloedige punctie Continueer SSRI s op de dag van een bloedige punctie. 8
9 Combinatie van medicatie SSRI s in combinatie met acetylsalicylzuur of NSAID s kunnen leiden tot een verhoogd bloedingsrisico. Bij patiënten met een anamnestisch verhoogd bloedinsrisico dient het beleid te worden vastgesteld in overleg met de lokaal verantwoordelijk stollingsdeskundige. Houd bij staken van het NSAID rekening met de halfwaardetijd zoals vermeld in tabel.1. GBIIb/IIIa antagonisten Wat is de kans op neuraxiale hematomen bij gebruik van GPIIb/IIIa-receptorantagonisten en een neuraxisblokkade? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Geef geen neuraxisblokkade tijdens het gebruik van GPIIb/IIIa-receptorantagonisten. Houd in voorkomende gevallen na staken van abciximab een tijdsinterval van tenminste 48 uur aan alvorens een neuraxiale katheter te verwijderen of een neuraxisblokkade te verrichten. Houd in voorkomende gevallen na staken van eptifibatide respectievelijk tirofiban een tijdsinterval van tenminste acht uur aan alvorens een neuraxisblokkade te verrichten of een neuraxiale katheter te verwijderen. Controleer voor een neuraxisblokkade of het verwijderen van een neuraxiale katheter na toediening van GPIIb/IIIa-receptorantagonisten het aantal trombocyten. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Houd na een neuraxisblokkade of het verwijderen van een neuraxiale katheter en de toediening van GPIIb/IIIa-receptor antagonist een tijdsinterval van tenminste acht uur aan. Controleer voor de toediening het aantal trombocyten. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Vitamine K-antagonisten (cumarinederivaten) Wat is de kans op neuraxiale hematomen na een neuraxisblokkade bij gebruik van Vitamine K- antagonisten (cumarinederivaten) en een neuraxisblokkade? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Stop met vitamine K-antagonisten voor het zetten van een neuraxisblokkade en ga over op een ander antistollingsregime indien bridging nodig wordt geacht. Meet de INR de dag voor of de dag van het zetten van de neuraxisblokkade. De INR moet <1.8 zijn, zie tabel.9. 9
10 Tijdsinterval voor hervatten vitamine K-antagonisten na neuraxisblokkade Bij een neuraxiskatheter in situ wordt het (her)starten van antistolling met vitamine K- antagonisten afgeraden. Na controle van de uitgangs-inr kunnen vitamine K-antagonisten direct na het verwijderen van een neuraxiskatheter worden gestart/hervat onder regelmatige controle van de INR. Gebruik hierbij geen oplaaddosis of herstart, na controle van de INR, in de onderhoudsdosering die tevoren werd gebruikt. Tijdsinterval in geval van bloedige punctie (Her)start in geval van bloedige punctie pas na 24 uur. Instrueer de patiënt, controleer de INR en de neurologische status van de patiënt voor herstarten na 24 uur en gedurende een week daarna frequent. Indien de patiënt naar huis gaat, moet de patiënt een mondelinge en schriftelijke instructie ontvangen. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Indirecte factor Xa remmers (IIA remmers) Laagmoleculair heparine Wat is de kans op bloedingen bij gebruik van laagmoleculair heparine in combinatie met een neuraxisblokkade of perifere zenuwblokkade? Algemeen Trombocyten hoeven niet bepaald te worden bij kortdurende toediening van LMWH. Accidentele spontane katheter migratie uit patiënt LMWH kunnen worden toegediend zonder rekening te houden met een tijdsinterval. Profylactische doseringen LMWH Tijdsinterval voor neuraxisblokkade of katheterverwijdering Houd een tijdsinterval van tenminste uur aan tussen het toedienen van een (intensieve) profylactische dosering LMWH en een neuraxisblokkade en/of het verwijderen van een neuraxiale katheterkatheter. Trombocyten hoeven niet bepaald te worden bij toediening van LMWH. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Wacht minimaal vier uur alvorens LMWH in (intensieve) profylactische dosering te geven na een neuraxisblokkade en/of verwijderen van een neuraxiale katheterkatheter (of manipulatie). Tijdsinterval in geval van een bloedige punctie Wacht minimaal vier uur alvorens LMWH in (intensieve) profylactische dosering te geven na een bloedige neuraxisblokkade. Patiënten met nierinsufficiëntie en profylactisch LMWH Houd een tijdsinterval van uur aan tussen het toedienen van een (intensieve) profylactische dosering LMWH en een neuraxisblokkade (of verwijderen van een neuraxiale katheter) om een verhoogd bloedingsrisico door een LMWH te voorkomen.
11 Therapeutische doseringen LMWH Tijdsinterval voor neuraxisblokkade of katheterverwijdering Wacht bij een therapeutische, (eenmaal daagse??) dosering, LMWH tenminste 24 uur tussen de laatste gift en een neuraxisblokkade. Tijdsinterval voor neuraxisblokkade of katheterverwijdering Een neuraxiaal katheter in situ is een contra-indicatie voor therapeutische doseringen LMWH. LMWH kan in (intensieve) profylactische dosering wel worden toegediend bij een neuraxiaal katheter in situ. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering (Her-)start therapeutische doseringen LMWH niet eerder dan 24 uur na neuraxisblokkade of neuraxis katheterverwijdering. In de tussenliggende periode kan de (intensieve) profylactische dosering LMWH toegediend worden ter preventie van trombo-embolische complicaties. Bloedige punctie Tijdsinterval in geval van een bloedige punctie Wacht minimaal 24 uur alvorens LMWH in therapeutische dosering te geven na een bloedige neuraxisblokkade en/of verwijderen van een neuraxiale katheter met bloed in de katheter. Na een bloedige punctie kan LMWH wel in profylactische dosering toegediend worden. Patiënten met nierinsufficiëntie en therapeutisch LMWH Controleer of dosisreductie heeft plaatsgevonden op geleide van anti-xa monitoring. Wacht 24 uur tussen het staken van een therapeutische dosering LMWH en een neuraxisblokkade. (Her-)start de aangepaste therapeutische doseringen LMWH niet eerder dan 24 uur na neuraxisblokkade of neuraxis katheterverwijdering. De profylactische dosering LMWH kan wel toegediend worden. Tijdsinterval in geval van een bloedige punctie Wacht minimaal 24 uur alvorens LMWH in aangepaste therapeutische dosering te geven na een bloedige neuraxisblokkade. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Fondaparinux Wat is de kans op neuraxiale hematomen voor of na een neuraxisblokkade bij gebruik van fondaparinux? Tijdsinterval voor neuraxisblokkade Verricht geen neuraxisblokkade bij preoperatief gebruik van fondaparinux. Tijdsinterval voor neuraxisblokkade of katheterverwijdering Preoperatieve toediening van fondaprinux in profylactische dosering vormt een relatieve contra-indicatie voor neuraxisblokkade. 11
12 Overweeg profyaxe een LMWH zolang een neuraxiaal catheter in situ is. Postoperatieve toediening van fondaparinux als VTE profylaxe is geen absolute contra-indicatie voor een neuraxiale katheter in situ. Onderbreek de fondaparinux tenminste 36 uur voor het verwijderen van de neuraxiale katheter; de eerstvolgende gift fondaparinux kan zes uur na het verwijderen van de neuraxis katheter worden toegediend. Tijdsinterval in geval van een bloedige punctie Wacht 24 uur alvorens fondaparinux toe te dienen, na een bloedige punctie. Dien in dat geval profylactisch gedoseerd LMWH toe in de eerste 24 uur. Fondaparinux in therapeutische dosering Therapeutische dosering fondaparinux Dit is een contra-indicatie voor een neuraxisblokkade. Tijdsinterval voor neuraxisblokkade of katheterverwijdering Preoperatieve toediening van fondaprinux in therapeutische dosering vormt een contraindicatie voor neuraxisblokkade. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Danaparoid Wat is de kans op neuraxiale hematomen voor of na een neuraxisblokkade bij gebruik van danaparoid? Geef geen neuraxisblokkade aan patiënten die danaparoid gebruiken. Ongefractioneerd heparine Wat is de kans op neuraxiale hematomen voor of na een neuraxisblokkade bij gebruik van ongefractioneerd heparine? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Ongefractioneerde heparine subcutaan perioperatief voor profylaxe Houd een tijdsinterval van vier uur aan tussen de laatste dosering heparine 000 IE sc en een neuraxisblokkade. Bepaal geen aptt bij een profylactische dosering heparine van 2 dd.000 IE UH s.c. Wel dient het aantal trombocyten bepaald te worden bij toediening langer dan vijf dagen. Neuraxisblokkade wordt ontraden bij een dosering van 000 IE heparine s.c.driemaal daags als profylaxe. Ongefractioneerd heparine (intraveneus) peroperatief Peroperatief intraveneuze heparinisatie van (maximaal 0 IU/kg) is veilig indien toediening plaatsvindt niet eerder dan tenminste een uur na het verrichten van de neuraxisblokkade. 12
13 Een neuraxiale katheter kan pas vier uur na het staken van de intraveneuze heparine toediening verwijderd worden, mits de aptt maximaal 1, de normaalwaarde is. Ongefractioneerde heparine (intraveneus) peroperatief volledig (in de cardiochirurgie) Wees terughoudend met volledige intraoperatieve heparinisatie na een neuraxisblokkade. Houd bij een sterke indicatie een tijdsinterval van minimaal één uur aan tussen neuraxisblokkade en toediening van heparine. Verwijder de katheter neuraxis katheter na antagoneren van de heparine en controle van de aptt, ACT. Ongefractioneerd heparine therapeutisch, continu intraveneus Geef geen neuraxisblokkade bij patiënten die volledig gehepariniseerd worden. Indien er toch een sterke indicatie bestaat voor een neuraxisblokkade stop de heparinepomp minimaal vier uur voor de neuraxisblokkade; de aptt moet net voor de neuraxisblokkade bepaald worden, die mag maximaal 1, maal de normaalwaarde bedragen. Tijdsinterval hervatten heparine na neuraxisblokkade of katheterverwijdering Ongefractioneerde heparine subcutaan perioperatief voor profylaxe De eerstvolgende gift 000 IE heparine s.c. na de neuraxisblokkade kan na één uur worden gegeven. Controleer het trombocyten aantal bij toediening meer dan vijf dagen. Ongefractioneerde heparine therapeutisch, continu intraveneus Hervat de heparinepomp niet eerder dan 24 uur na het verwijderen van de katheter. Tijdsinterval in geval van bloedige punctie Ongefractioneerde heparine subcutaan perioperatief voor profylaxe Houd een tijdsinterval van vier uur aan tussen de bloedige neuraxisblokkade en de volgende gift heparine 000 IE sc. Ongefractioneerd heparine (intraveneus) peroperatief (maximaal 0 IU/kg) Na een bloedige punctie hoeft de ingreep niet uitgesteld te worden. Ongefractioneerde heparine (intaveneus) peroperatief volledig (in de cardiochirurgie) Verricht volledige heparinisatie pas 24 uur na een bloedige punctie. Ongefractioneerd heparine therapeutisch, continu intraveneus Wacht tenminste 24 na het verwijderen van de neuraxiskatheter met een volledige heparinisatie. Controleer frequent op symptomen van een neuraxisbloeding. Geef geen neuraxisblokkade bij patiënten die volledig gehepariniseerd worden. Indien er toch een sterke indicatie bestaat voor een neuraxisblokkade stop de heparinepomp minimaal vier uur voor de neuraxisblokkade; de aptt moet net voor de neuraxisblokkade bepaald worden, die mag maximaal 1, maal de normaalwaarde bedragen. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. 13
14 SSRI s Wat is de kans op neuraxiale haematomen voor of na een neuraxisblokkade bij gebruik van trombolytica/fibrinolytica? Tijdsinterval voor neuraxisblokkade of catheterverwijdering Therapie met trombolytica is een contra-indicatie voor neuraxisblokkade. Tijdsinterval hervatten medicatie na neuraxisblokkade of catheterverwijdering Wacht tien dagen na therapie met fibrinoylse alvorens een neuraxisblokkade te geven. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Factor II1 remmers Argatroban Wat is de kans op neuraxiale haematomen voor of na een neuraxisblokkade bij gebruik van argatroban? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Bepaal voorafgaand aan een neuraxisblokkade of (her)start argatroban na neuraxisblokkade de aptt. Geef geen neuraxisblokkade tijdens het gebruik van argatroban. Houd een tijdsinterval van minimaal vier uur aan tussen staken argatroban en een neuraxisblokkade. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Houd na een neuraxisblokkade en het verwijderen van een neuraxiale katheter een tijdsinterval van acht uur aan voor (her)start argatroban. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Bivalirudine Wat is de kans op neuraxiale haematomen voor of na een neuraxisblokkade bij gebruik van bivalirudine? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Geef geen neuraxisblokkade tijdens het gebruik van bivalirudine. Houd een tijdsinterval van acht uur na staken bivalirudine en een neuraxisblokkade. Sluit tevoren het antistollingseffect uit door middel van het bepalen van de ACT. 14
15 Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Houd tussen de (eerstvolgende) gift bivalirudine na een neuraxisblokkade een tijdsinterval van acht uur aan. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. Dabigatran Wat is de kans op neuraxiale haematomen voor of na een neuraxisblokkade bij gebruik van dabigatran? Tijdsinterval voor neuraxisblokkade of katheterverwijdering Toepassing van neuraxisblokkade of een neuraxiale katheter bij patiënten waarbij een stollingsremmend effect door dabigatran bestaat wordt op theoretische gronden ontraden. Bepaal op de preoperatieve poli de nierfunctie bij alle patiënten gepland voor een neuraxisblokkade die dabigatran gebruiken. De uitslag bepaalt hoe lang de medicatie voor het plaatsen van een neuraxisblokkade gestopt moet worden (zie tabel.17). De commissie is van mening dat ook bij eventuele comedicatie met kortwerkende NSAID s of low dose acetylsalicylzuur deze tijdsintervallen volstaan. Tijdsinterval hervatten medicatie na neuraxisblokkade of katheterverwijdering Een neuraxiskatheter in situ is een contra-indicatie voor dabigatran. Kies in gevallen dat tromboseprofylaxe gewenst is, voor een alternatief antistollingsmiddel. Houd voor dabigatran bij non valvulair atriumfibrilleren een interval van tenminste 24 uur aan tussen neuraxisblokkade inclusief katherverwijdering en het (her) starten dabigatran. Houd voor dabigatran als VTE profylaxe een tijdsinterval van tenminste zes uur aan tussen neuraxisblokkade en/of katheterverwijdering en het starten van dabigatran. Tijdsinterval in geval van een bloedige punctie Houd na een gecompliceerde neuraxisblokkade voor dabigatran bij non valvulair atriumfibrilleren tenminste 48 uur en voor dabigatran als VTE profylaxe tenminste 24 uur aan tussen de neuraxisblokkade inclusief katheterverwijdering en het (her)starten van dabigatran. Beoordeel de neurologische status van de patiënt tevoren, na 24 uur en geef adviezen tot 1 week daarna. Als de patiënt naar huis gaat dient deze schriftelijke informatie (info folder) mee te krijgen. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie.
16 Directe orale Factor Xa remmers Wat is de kans op neuraxiale hematomen voor of na een neuraxisblokkade bij gebruik van directe orale Xa remmers? Tijdsinterval voor neuraxisblokkade of katheterverwijdering. Geef vooralsnog geen neuraxisblokkade bij patiënten met een stollingsremmend effect door rivaroxaban of apixaban. Bepaal op de preoperatieve poli de nierfunctie bij alle patiënten gepland voor een neuraxisblokkade die rivaroxaban of apixaban gebruiken. De uitslag bepaalt hoe lang de medicatie voor het plaatsen van een neuraxisblokkade gestopt moet worden. Wacht bij patiënten met een GFR > ml/min minstens 48 uur tussen de laatste inname van rivaroxaban of apixaban (therapeutische dosering) en de neuraxisblokkade. De commissie is van mening dat ook bij eventuele comedicatie met kortwerkende NSAID s of low dose acetylsalicylzuur dit tijdsinterval volstaat. Overleg bij patiënten met een GFR < ml/min met de verantwoordelijk stollings-deskundige over het tijdsinterval vanwege een langere werkingsduur. Een neuraxiskatheter in situ is een contra-indicatie voor rivaroxaban en apixaban. Kies in gevallen dat tromboseprofylaxe gewenst is voor een alternatief antistollingsmiddel. Tijdsinterval herstarten rivaroxaban of apixaban na ongecompliceerde neuraxisblokkade of katheterverwijdering Houd bij de eerstvolgende gift rivaroxaban of apixaban (therapeutische dosering) een tijdsinterval van tenminste 24 uur aan tussen neuraxisblokkade inclusief katheterverwijdering en het (her) starten van rivaroxaban of apixaban. Houd bij rivaroxaban of apixaban als VTE profylaxe een tijdsinterval van tenminste zes uur aan tussen de neuraxisblokkade inclusief katheterverwijdering en het starten van rivaroxaban of apixaban (mits voor apixaban tenminste 12 uur postoperatief bijsluiter). Tijdsinterval in geval van bloedige punctie Houd na een gecompliceerde neuraxisblokkade bij rivaroxaban of apixaban (therapeutische dosering) tenminste 48 uur en bij rivaroxaban of apixaban (VTE profylaxe) tenminste 24 uur aan tussen de neuraxisblokkade inclusief katheterverwijdering en het (her) starten van rivaroxaban/apixaban. Beoordeel de neurologische status van de patiënt tevoren, na 24 uur en geef adviezen tot één week daarna. Als de patiënt naar huis gaat dient deze tevens schriftelijke informatie (info folder) mee te krijgen. Combinatie van medicatie Zie hoofdstuk Combinaties van medicatie. 16
17 H6 Combinatie van antistollingsmiddelen Wat is de kans op bloedingen bij gebruik van combinaties van antistollingsmiddelen in combinatie met een neuraxisblokkade? Zie tabel 6.1 voor de meest frequente combinaties van antistollingsmiddelen. H7 Postoperatieve monitoring Op welke aspecten dient de patiënt die een neuraxisblokkade heeft ondergaan (en antistollingsmiddelen) gebruikt of heeft gebruikt postoperatief gemonitord te worden? Gebruik bij een continue neuraxiale toediening (al dan niet in combinatie met adjuvantia) een zo laag mogelijke concentratie lokaal anesthetica om motorische spierzwakte ten gevolge van de lokaal anesthetica te minimaliseren en optimale neurologische evaluatie mogelijk te maken. Controleer de patiënt bij een neuraxiale katheter in situ elke vier uur; continueer dit tot 24 uur na het verwijderen van de neuraxiale katheter. Instrueer ook de poliklinische patiënt (en zijn of haar mantelzorger) over thuis monitoring en geef een folder met instructies mee. Bij een continue infusie van lokaal anesthetica, zonder voorafgaande bolus staak de infusie bij het optreden van sensibel en/of motorische uitval. Verricht bij gebrek aan neurologisch herstel binnen twee uur nadere diagnostiek (spoed MRI; alternatief: spoed-ct). Handelen in geval van (vermoeden op) neuraxiaal hematoom Hoe dient gehandeld te worden in geval van (vermoeden op) neuraxiaal hematoom na neuraxisblokkade bij patiënten die antistollingsmiddelen gebruikten of gebruikt hebben? Stel een lokaal protocol op hoe te handelen bij verdenking neuraxiaal hematoom inclusief werkafspraken met radiologie, neurochirurgie en/of orthopedie en de correctie van bijkomende stollingsstoornissen. Maak een MRI bij een hoge verdenking op een neuraxiaal hematoom op basis van klinische bevindingen. Corrigeer eventuele stollingsstoornissen zo spoedig mogelijk na stellen van de diagnose neuraxiaal hematoom. 17
18 H8 Anesthesiologische spoedgevallen en verworven stollingsstoornissen Hoe dient gehandeld te worden bij spoedgevallen neuraxisblokkades bij patiënten die een indicatie hebben voor neuraxisblokkade en antistollingsmiddelen gebruiken? Trombocytenaggregatieremmers Maak in spoedsituaties bij een patiënt die clopidogrel, pasugrel en ticagrelor al dan niet in combinatie met ASA of een NSAID gebruikt, een individuele risico-afweging voor de indicatie en maak een beoordeling op basis van additionele bloedingsrisico s. Voer alleen single-shot spinaal anesthesie uit en maximaal drie pogingen. Vitamine K antagonisten (VKA s) Acenocoumarol, Fenprocoumon Er zijn geen aanwijzingen dat in spoedgevallen bij neuraxisblokkade en een INR <1.8 er een verhoogd risico is op een neuraxishematoom. Overleg bij een INR 1,8 tot 2,2 met indicatiestellend specialist en maak een risico-inschatting op basis van co-medicatie, comorbiditeit en additionele risico factoren voor een neuraxis-hematoom. Houd bij patiënten waarbij de vitamine K antagonisten kortdurend werden gestaakt rekening met een versneld antistollend effect bij herstarten. Bij het ontbreken van een chirurgische indicatie voor 4-factoren concentraat is neuraxisblokkade geen reden voor toediening hiervan. In spoedgevallen is correctie van de INR d.m.v. vit K (2- mg) wel acceptabel tervoorbereiding van een neuraxisblokkade. Laagmoleculair heparines (LMWH s) LMWH profylaxe In geval van spoedchirugie mag bij patiënten met een egfr > ml/min) een spinaal anesthesie worden toegediend ongeacht het laatste tijdstip van toediening van profylactische dosering LMWH. Houd bij een therapeutische dosering een tijdsinterval van minimaal 12 uur na de laatste gift aan. Maak in dit geval tevens een individuele risicoafweging voor de indicatie en voer alleen single-shot spinaal anesthesie uit en maximaal drie pogingen. Ongefractioneerd heparine Stop in voorkomende gevallen de heparinepomp minimaal vier uur voor de neuraxisblokkade of antagoneer heparine met protaminesulfaat indien er toch een sterke indicatie bestaat. Controleer net voor de neuraxisblokkade de aptt en het aantal trombocyten. De aptt mag maximaal 1, maal de normaalwaarde (mediaan van de lokale normaalwaarde) bedragen. Het trombocyten aantal dient >80 x 9 /L te bedragen. Trombolytica/fibrinolytica Verricht geen neuraxisblokkade tijdens of binnen tien dagen na staken trombolytica/fibrinolytica. Houd in voorkomende gevallen een interval van minimaal 24 uur aan tussen staken fibrinolyticum en neuraxisblokkade of het verwijderen van een neuraxiskatheter. 18
19 GBIIP/IIIa-receptorantagonisten In spoedsituaties bij patiënten die GPIIB/IIIa-receptorantagonisten gebruiken geldt een absolute contraindicatie voor neuraxisblokkade. Factor IIa remmers In spoedsituaties geldt bij patiënten waarbij argatroban, bivalirudine niet kan worden gestaakt een absolute contraindicatie voor neuraxisblokkade. Dabigatran Ook in spoedsituaties wordt toepassing van neuraxisblokkade of een neuraxiskatheter bij patiënten waarbij een stollingsremmend effect door dabigatran bestaat op theoretische gronden ontraden. De egfr bepaalt hoe lang de medicatie voor het plaatsen van een neuraxisblokkade gestopt moet worden (zie tabel.17). Afwijkend van het advies in electieve situaties kan bij patiënten met een egfr >0 m/minl in spoed situaties en bewezen voordelen van een neuraxisblokkade een neuraxisblokkade overwogen worden nadat dabigatran twee maal de halfwaardetijd is gestaakt. Overleg hierover met de lokaal stollingsdeskundige en bevestig de afwezigheid van relevante dabigatranspiegels door middel van een gevalideerde anti IIa meting of aptt. Fondaparinux In spoedsituaties wordt neuraxis blokade tijdens fondaparinux ontraden. Overleg met lokaal stollingsdeskundige en staak fondaparinux tenminste 36 uur voor de neuraxisblokkade te worden gestaakt. Houd bij patiënten met een egfr < ml/min. een langer interval aan. Rivaroxaban, apixaban Ook in spoedsituaties wordt toepassing van neuraxisblokkade of een neuraxiskatheter bij patiënten waarbij een stollingsremmend effect door rivaroxaban of apixaban bestaat op theoretische gronden ontraden. De egfr bepaalt hoe lang de medicatie voor het plaatsen van een neuraxisblokkade gestopt moet worden. Afwijkend van het advies in electieve situaties kan bij patiënten met een egfr >0 ml/min in spoedsituaties en bewezen voordelen van een neuraxisblokkade een neuraxisblokkade overwogen worden nadat rivaroxaban of apixaban tweemaal de halfwaardetijd is gestaakt. Overleg hierover met de lokaal stollingsdeskundige en bevestig de afwezigheid van relevante rivaroxaban of apixaban spiegels door middel van een gevalideerde anti Xa meting. 19
20 Verworven stollingsstoornissen Hoe dient gehandeld te worden bij spoedgevallen en neuraxisblokkades bij patiënten die een indicatie hebben voor neuraxisblokkade en verworven stollingsstoornissen hebben? Leverfunctie-stoornissen Leverfunctiestoornissen in combinatie met een coagulopathie (PT >1.N, INR >2,0 en/of een trombocytenaantal <80 x 9/l vormt een absolute contraindicatie voor een neuraxisblokkade. Overleg bij een trombocytenaantal 80 tot 0 x 9/L met de lokaal verantwoordelijke stollingsdeskundige. Nierfunctiestoornissen Co-medicatie met (selectieve) NSAID s is een relatieve contraindicatie voor een neuraxisblokkade bij een ernstige nierfunctie-stoornissen (e GFR< ml/min). Trombocytopenie Verricht bij een trombocytenaantal <0 x 9/l aanvullend onderzoek naar bijkomende stollingstoornissen en oorzakelijke medicatie (PT, aptt, fibrinogeen). Maak bij een aantal >0 tot 80 x 9/L een individuele risico-inschatting op basis van additionele risicofactoren (procedure, patiënt, medicatie). Voer bij een aantal >0 tot 80 x 9/L alleen single-shot spinaal anesthesie uit en maximaal driepogingen. Maak bij chronische ITP of zwangerschapstrombopenie een individuele risico-inschatting op basis van additionele risicofactoren (procedure, patiënt, medicatie). Verricht neuraxisblokkade bij een stabiel aantal trombocyten >0 x 9/L en stollingsparameters niet afwijkend, in afwezigheid van overige risicofactoren en klinische bloedingsneiging. Voer in deze situatie alleen single-shot spinaal anesthesie uit en verricht maximaal drie pogingen. Perifere zenuwblokkades Wat is de kans op bloedingen bij gebruik van antistollingsmiddelen in combinatie met een perifere zenuwblokkade? Algemeen Voer perifere zenuwblokkade (met name in categorie ernstig ) uit middels echografie om eventuele vaatstructuren te identificeren. Staken antistollingsmiddelen en perifere zenuwblokkade Voer perifere zenuwblokkades in de categorie beperkte nadelige gevolgen van een bloedingscomplicatie uit zonder staken van antistollingsmiddelen. Categorie intermediaire nadelige gevolgen van een bloedingscomplicatie Houd de tijdsintervallen in tabel 9.3 aan voor perifere zenuwblokkades in de categorie Intermediaire nadelige gevolgen van een bloedingscomplicatie, afhankelijk van het type antistollingsmiddelen.
21 Combinaties van antistollingsmiddelen, intermediaire nadelige gevolgen van een bloedingscomplicatie Houd de tijdsintervallen in tabel 9.4 aan voor combinaties van antistollingsmiddelen in de categorie Intermediaire nadelige gevolgen van een bloedingscomplicatie, afhankelijk van het type antistollingsmiddel. Ernstige nadelige gevolgen van een bloedingscomplicatie Volg bij perifere zenuwblokkades in de categorie Ernstig in alle gevallen de aanbevelingen voor neuraxisblokkade. Interventionele pijntechnieken Wat is de kans op bloedingen bij gebruik van antistollingsmiddelen en interventionele pijntechnieken? Volg bij interventionele pijnbehandelingstechnieken de aanbevelingen in tabel 9.. Voor Chordotomie: stop Acetylsalicylzuur, clopidogrel/prasugel/ticagrelor gedurende zeven dagen, stop NSAID's 48 uur, streef bij vitamine K-antagonisten naar een INR<1.2 en volg in de overige gevallen aanbevelingen neuraxisblokkade. 21
22 Hoofdstuk 1 Algemene inleiding Aanleiding voor het maken van de richtlijn Locoregionale (perifere) zenuwblokkades en neuraxisblokkade kunnen gepaard gaan met bloedingen oftewel hematomen. De ernst van de complicaties die deze hematomen kunnen veroorzaken hangt af van de lokalisatie ervan en van de antistollingsmiddelen die de patiënt op dat moment gebruikt. Hoewel ernstige complicaties zijn beschreven bij patiënten die geen antistolling gebruikten, beperkt deze richtlijn zich tot die patiënten die antistolling gebruiken en bovengenoemde pijnbehandelingen ondergaan. De richtlijn behandelt het pre-, per- en postoperatieve beleid. Deze richtlijn is een herziening van de richtlijn Neuraxisblokkade en Antistolling uit 04 (NVA 04). De richtlijn uit 04 beperkte zich tot de behandeling van enkel de neuraxisblokkade, die subarachnoïdale en epidurale anesthesie omvat. De komst van nieuwe antistollingsmiddelen (NOACS) én de uitbreiding van het vak in de richting van een toename van het gebruik van locoregionale zenuwblokkades en een breed scala aan invasieve zenuwblokkades, maakte herziening van de oude richtlijn noodzakelijk. Bij de herziening heeft de commissie besloten om alle type pijnblokkades op te nemen in de richtlijn, waarbij een onderscheid is gemaakt tussen oppervlakkige en diepe blokkades. Derhalve is er een apart hoofdstuk gewijd aan perifere zenuwblokkades en interventies voor pijnbestrijding. Tot slot is gekozen voor een indeling van de hoofdstukken per medicatiegroep, waarbij per groep het werkingsmechanisme, meetmethoden, risico s, antagoneerbaarheid en perioperatief te nemen adviezen behandeld worden. Het idee hierachter is dat men zoekt op het betreffende geneesmiddel en in een oogopslag weet hoe te handelen. Ten opzichte van de vorige richtlijn zijn een aantal wijzigingen aangebracht. Omdat veel patiënten tegenwoordig combinaties van antistollingsmiddelen gebruiken, heeft de commissie ook een handvat geformuleerd voor het beleid bij het gebruik van combinaties van geneesmiddelen. Getracht is dit in tabellen te verwerken. Daarnaast is consequent het start- en stopbeleid, gebaseerd op de farmacokinetiek (zie 1.3 Afbakening van de richtlijn) doorgevoerd voor alle middelen. Dit betekent bijvoorbeeld dat voor sommige geneesmiddelen langer gewacht moet worden met hervatten van het geneesmiddel. Het beleid rondom het stoppen van trombocytenaggregatieremmers is drastisch gewijzigd en versoepeld. Acetylsalicylzuur, NSAIDS, SSRI s en dipyridamol bijvoorbeeld hoeven niet meer standaard gestopt te worden. De belangrijkste wijzigingen worden aan het begin van ieder hoofdstuk toegelicht. Daarnaast heeft de commissie bepaalde aanbevelingen uit de richtlijn van 04 gehandhaafd ten aanzien van het staken van medicatie voor een neuraxisblokkade, ondanks afwijkende adviezen in Internationale Richtlijnen. Dit betreft bijvoorbeeld de adviezen ten aanzien van tijdsinterval bij LMWH s en de INR na het staken van de vitamine K anatgonisten (VKA s). Dit omdat deze aanbevelingen al > jaar in Nederland worden gehanteerd zonder extreme toename van het aantal complicaties (voor zover bekend). Tot slot liep de commissie tegen het feit op dat er geen landelijke cijfers zijn over het aantal neuraxiale hematomen. Dit heeft geresulteerd in een hoofdstuk met specifieke adviezen voor de organisatie van de zorg en toevoeging van een hoofdstuk over postoperatieve monitoring. 22
23 Wat zijn de belangrijkste knelpunten in de praktijk waarvoor deze richtlijn aanbevelingen dient te geven? Er zijn weinig gegevens bekend over de interactie tussen antistollingsmedicatie en pijnblokkades. Het blijkt dat de meeste complicaties als casereports worden gemeld, maar in geen enkel land wordt een landelijke registratie bijgehouden. Met de nieuwe middelen is slechts beperkte ervaring opgebouwd en het beleid rondom locoregionale zenuw- en neuraxisblokkade is niet bekend. De commissie adviseert om een landelijke registratie in te voeren om de komende jaren te monitoren welke complicaties optreden bij de verschillende antistollingsmiddelen en zenuwblokkades. Wat is de impact (op individueel niveau (patiënt), op maatschappelijk niveau)? Deze richtlijn is bedoeld om de zorg rondom antistolling en pijnblokkades te optimaliseren Doel van de richtlijn Deze richtlijn geeft aanbevelingen voor de diagnostiek, het preventieve en postoperatieve beleid en het curatieve beleid in geval van complicaties, bij patiënten die antistolling gebruiken en ingepland zijn voor het ondergaan van een locoregionale zenuw- dan wel neuraxisblokkade, in electieve en acute situaties. Naar verwachting draagt de richtlijn bij aan een toename van de kennis omtrent het beleid rondom de nieuwe antistollingsmiddelen, met als doel het aantal complicaties laag te houden. De commissie wil verder een tweetal belangrijke aanbevelingen meegeven: - een neuraxisblokkade en/of perifere zenuwblokkade dan wel interventionel pijntechnieken dient alleen verricht te worden indien in voorkomende gevallen voldaan is aan de gestelde tijdsintervallen van staken van antistollingsmiddelen; - raadpleeg bij twijfel de stollingsdeskundige. 1.3 Afbakening van de richtlijn De richtlijn is bedoeld voor alle patiënten die een vorm van antistolling gebruiken en een locoregionale zenuw- dan wel neuraxisblokkade ondergaan. De richtlijn geldt niet voor biopten en scopieën. Ook het beleid rondom bridging valt buiten deze richtlijn. Voor de perifere zenuwblokkades en interventionele pijntechnieken is er een onderverdeling gemaakt naar de nadelige gevolgen van een bloedingscomplicatie (beperkt, intermediair en ernstig). De medicatie die besproken wordt in deze richtlijn beperkt zich tot medicatie die in Nederland verkrijgbaar is. Besloten is om de richtlijn zo in te delen dat per medicatiegroep het te volgen beleid pre-, peren postoperatief wordt beschreven, alsmede hoe te handelen in geval van complicaties. Tevens worden risicoverhogende factoren besproken. 23
24 In de navolgende hoofdstukken verstaan wij onder neuraxisblokkade alle vormen van epiduraal en spinaal anesthesie. Voor perifere zenuwblokkaden en interventionel pijntechnieken die in de categorie ernstig nadelige gevolgen van een bloedingscomplicatie vallen, hanteren wij dezelfde regels als voor neuraxisblokkade. In de hierna volgende hoofdstukken verstaan wij onder hematomen de bloedingen gerelateerd aan de zenuwblokkades dan wel neuraxisblokkades. Er moet altijd een risicoafweging worden gemaakt tussen de noodzaak van het stoppen van de medicatie voor de neuraxisblokkade en betreffende ingreep versus het risico dat de patiënt loopt als deze medicatie wordt gestopt, bijvoorbeeld een nieuw cardiovasculair incident De commissie heeft besloten voor haar adviezen de veilige kant te kiezen, omdat er weinig bekend is en weinig gepubliceerd is over de risico s van de nieuwe antistollingsmiddelen in relatie met zenuwblokkades en neuraxisblokkades. Tevens ontbreekt een specifiek antidotum. Dit kan betekenen dat de adviezen afwijken van hetgeen in het Farmacotherapeutisch Kompas staat beschreven, dan wel van de adviezen die de fabrikant geeft. De adviezen van de commissie zijn gebaseerd op de farmacotherapeutische kinetiek, waarbij comorbiditeit indien nodig is meegenomen en apart is vermeld. Voor de oudere middelen of de medicatie waarbij voldoende ervaringen in de loop van de jaren is opgebouwd hanteren wij voor het bepalen van het tijdsinterval tweemaal de halfwaardetijd. Voor de nieuwe middelen, hieronder vallen ook de nieuwe trombocytenaggregatieremmers, hanteren wij een tijdsinterval van viermaal de halfwaardetijd. Voor het hervatten van de medicatie gaat de commissie uit van het feit dat een stolsel acht uur nodig heeft om te consolideren (zie hoofdstuk 3 Stolling). Om de tijd te berekenen dat een geneesmiddel hervat kan worden, wordt uitgegaan van het tijdstip van de neuraxisblokkade of de verwijdering van de katheter plus acht uur. Hier wordt de Tmax (het tijdstip waarop de concentratie zijn piek bereikt heeft) van afgetrokken. Voor sommige geneesmiddelen wordt een afwijkend interval aanbevolen, bijvoorbeeld VKA. In formule uitgedrukt: Tijdstip hervatten medicatie = tijdstip 0* + 8 uur Tmax** * Tijdstip 0 = tijdstip neuraxisblokkade cq verwijderen katheter ** Voor medicatie met een lange inwerktijd zoals bv VKA wordt een afwijkend interval aanbevolen Mocht er in de komende jaren meer bekend worden over de risico s en meer ervaring worden opgedaan met nieuwe anticogulantia, dan wordt het desbetreffende onderdeel van de richtlijn geüpdate. Wat zijn de mogelijke interventies/therapieën of (diagnostische) testen? Mogelijke interventies en diagnostische testen worden in de verschillende hoofdstukken besproken, dit betreft medicatie die de antistolling antagoneert en diagnostische testen die het niveau van antistolling meten. Wat zijn de belangrijkste en voor de patiënt relevante uitkomstmaten? Relevante uitkomstmaten voor de patiënt zijn het optreden van bloedingen en/of trombose. 24
25 Veelgebruikte definities en begrippen - anticoastollingsmiddelen: alle medicatie die de bloedstolling tegengaan; - neuraxisblokkade: epidurale en spinale anesthesie; - (regionale) zenuwblokkades: blokkade van perifere zenuwen en interventies voor pijnbestrijding. Bloedige punctie De term traumatische punctie worden vaak -ten onrechte- als synoniem gebruikt voor een bloedige punctie. Een traumatische punctie hoeft echter geen bloedige punctie te zijn, evenmin als een bloedige punctie altijd traumatisch is. In de wereldliteratuur is geen eenduidige consensus over de definitie van een traumatische punctie: een traumatische neuraxisblokkade is gedefinieerd als meer dan vijf (Knowles et al., 1999) of meer dan tien naaldreposities (Horlocker et al., 199). De definitie van een bloedige neuraxisblokkade na een lumbaal punctie is zowel in de anesthesiologische literatuur (Horlocker et al., 199; Knowles et al., 1999), als in de neurologische literatuur (Shah, 02; Howard et al., 02), niet eenduidig geformuleerd. Bloed na een neuraxisblokkade kan ontstaan door schade aan vaten in het naaldtraject naar de epidurale en subarachnoidale ruimte, alsmede door schade aan bloedvaten in de epidurale en/of subarachnoidale ruimte. De incidentie van een macroscopische bloedige punctie na een neuraxisblokkade ligt tussen de 9 en 22% (Knowles et al., 1999; Horlocker et al.,199), wat overeenkomt met de incidentie in de neurologische literatuur van een bloedige lumbaal punctie van ongeveer % (Shah et al., 03). In de studie van Horlocker et al., (199) was bij de macroscopische bloedige puncties in 68% van de gevallen sprake van bloed verdund met cerebrospinaal vocht en/of lokaal anestheticum, maar in slechts in 32% van onverdund bloed. Bij microscopisch onderzoek bleek dat in 38% van alle spinaal anesthesien er erytrocyten aanwezig waren in de cerebrospinale vloeistof (Knowles et al., 1999) en dat een neuraxisblokkade frequent leidt tot minimale vaatschade. Opgemerkt dient te worden dat een traumatische punctie, dus meerdere naald-reposties, geassocieerd is met een hogere kans op een bloedige punctie (Horlocker et al., 199; Knowles et al., 1999). Ook is bekend dat een kort tijds-interval (< dagen) tussen een lumbaalpunctie en een volgende lumbaalpunctie een belangrijke voorspellende waarde is voor een bloedige punctie (Howard et al., 02). Voor deze richtlijn wordt de volgende definitie gebruikt voor een bloedige punctie: Persisterend (of continue aspiratie) bloed uit naald of catheter bij de uitvoering van een neuraxisblokkade, waarbij de naaldpunt (of catheter) het beoogde eindpunt (spinaal of epiduraal ruimte) heeft bereikt. Een traumatische punctie wordt gedefinieerd als: Meer dan tien naaldreposities, verandering van de punctieplaats van midline naar paramediaan (of vice versa) of na diverse pogingen, of na hulp van een andere anesthesioloog (Horlocker 199). Bij alleen een traumatische punctie, dus zonder tevens een bloedige punctie, gelden géén additionele voorzorgsmaatregelen omtrent antistollingsmiddelen.
26 1.4 Beoogde gebruikers van de richtlijn Deze richtlijn is geschreven voor alle leden van de beroepsgroepen die betrokken zijn bij patiënten die een neuraxis- dan wel zenuwblokkade ondergaan. 1. Incidentie van neuraxiale hematomen na neuraxisblokkade De incidentie van hematomen bij neuraxisblokkade is laag en epidurale hematomen kunnen ook spontaan voorkomen zonder relatie met een zenuwblokkade (Domenicucci 1 et al., 0; Kreppel et al., 03). De ware incidentie is ondanks diverse pogingen nog niet vastgesteld. De schattingen zijn gebaseerd op casereports of retrospectieve analyses Accidentele spontane cathetermigratie uit patient In een studie werd een incidentie van 36% gevonden van epidurale cathetermigratie van meer dan een cm dieper of minder diep in de epidurale ruimte. In 2% van de casussen was er sprake van accidentele spontane cathetermigratie uit de patient zonder complicaties (Bishton et al., 1992). Spontane catheter migratie (inclusief accidentele spontane cathetermigratie uit de patiënt) is een veel voorkomend fenomeen; gezien het tijdstip van de cathetermigratie onbekend is, zijn er geen specifieke maatregelen/tijdsintervallen noodzakelijk aangaande gebruik van antistollingsmiddelen. Bij bewuste cathetermanipulatie moeten wel de tijdsintervallen in acht worden genomen voor een neuraxisblokkade. Voor de introductie van potente antistollingsmiddelen en voor de komst van routinematige tromboseprofylaxe was de incidentie van neuraxiale hematomen zeer laag. Naar aanleiding van een stijging van de incidentie zijn er internationale richtlijnen gekomen. Echter met de komst van richtlijnen is de incidentie van hematomen niet verdwenen. Gebleken is dat 60% van de casus in de afgelopen tien jaar zijn gerapporteerd. Dit is mogelijk het gevolg van een toename van het gebruik van locoregionale technieken, betere rapportage in de literatuur, van het uitvoeren van operaties bij patiënten met veel comorbiditeit en van de gewijzigde behandelopties, waaronder potente antistollingsmiddelen. De afgelopen jaren zijn een aantal grote onderzoeken uitgevoerd om meer inzicht te krijgen in de incidentie van complicaties gepaard gaande met neuraxis- en zenuwblokkades. Een samenvatting vindt u hieronder en in tabel 1.1. Literatuuroverzicht: Cook et al., publiceerden in een audit van één jaar in Engeland vijf casus op 97.9 epiduraal anesthesieën (1: 19.8) (09). Bij de obstetrische epiduralen werd geen enkele geval van epiduraal hematoom geconstateerd. Volk et al., registreerden op basis van retrospectief onderzoek van niet-obstetrische epiduraal anesthesieën in 08 en 09, waaraan 19 Duitse ziekenhuizen deelnamen, vijf thoracale hematomen en één craniaal hematoom (12). 1 Domenicucci onderzocht 69 subarachnoïdale bloedingen (vanaf 1960 tot 03), waarvan 31 bloed. Afbakening van de richtlijn ingen (44,9%) werden veroorzaakt door een lumbaal punctie, waaronder acht spinaal anesthesieën (vijf maal moeilijke puncties en vijf maal antistollingsmiddelengebruik). Eén patiënt herstelde volledig. 26
Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken
 Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten
Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten
Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken
 Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten
Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten
SAMENVATTING RICHTLIJN NEURAXISBLOKKADE EN ANTISTOLLING
 SAMENVATTING RICHTLIJN NEURAXISBLOKKADE EN ANTISTOLLING Nederlandse Vereniging voor Anesthesiologie 1 INLEIDING Een neuraxiaal hematoom na neuraxisblokkade is een zeldzame, maar ernstige complicatie. Onder
SAMENVATTING RICHTLIJN NEURAXISBLOKKADE EN ANTISTOLLING Nederlandse Vereniging voor Anesthesiologie 1 INLEIDING Een neuraxiaal hematoom na neuraxisblokkade is een zeldzame, maar ernstige complicatie. Onder
Nascholing Antistolling
 Nascholing Antistolling Peri-operatief Antistollingsbeleid Nivo 2 3 Een initiatief van de Stuurgroepketen Antistollingsbehandeling versie 2, februari 2012 probleem antistolling peri-operatief Igv doorgaan
Nascholing Antistolling Peri-operatief Antistollingsbeleid Nivo 2 3 Een initiatief van de Stuurgroepketen Antistollingsbehandeling versie 2, februari 2012 probleem antistolling peri-operatief Igv doorgaan
NEURAXIS-BLOKKADE & ANTI-STOLLING. Ankie Koopman-van Gemert
 NEURAXIS-BLOKKADE & ANTI-STOLLING Ankie Koopman-van Gemert TE BESPREKEN ONDERWERPEN Doel Afbakening en uitgangspunten Bloedingsrisico s Type ingrepen naar bloedingsrisico Anticoagulantia en stop- cq startadviezen
NEURAXIS-BLOKKADE & ANTI-STOLLING Ankie Koopman-van Gemert TE BESPREKEN ONDERWERPEN Doel Afbakening en uitgangspunten Bloedingsrisico s Type ingrepen naar bloedingsrisico Anticoagulantia en stop- cq startadviezen
Antitrombotisch beleid. Karina Meijer ochtendrapport Interne Geneeskunde
 Antitrombotisch beleid Karina Meijer ochtendrapport Interne Geneeskunde 300616 Achtergrond Initiatief door NIV, geschreven door multidisciplinaire werkgroep internisten, huisartsen, orthopeden, longartsen,
Antitrombotisch beleid Karina Meijer ochtendrapport Interne Geneeskunde 300616 Achtergrond Initiatief door NIV, geschreven door multidisciplinaire werkgroep internisten, huisartsen, orthopeden, longartsen,
Eén van de meest gevreesde complicaties van een neuraxiaal block is een de ontwikkeling van een spinaal (epiduraal of subarachnoïdaal) hematoom en
 1 Eén van de meest gevreesde complicaties van een neuraxiaal block is een de ontwikkeling van een spinaal (epiduraal of subarachnoïdaal) hematoom en daaruit voortvloeiende paraplegie. Initieel werd de
1 Eén van de meest gevreesde complicaties van een neuraxiaal block is een de ontwikkeling van een spinaal (epiduraal of subarachnoïdaal) hematoom en daaruit voortvloeiende paraplegie. Initieel werd de
DOACs in 15 dia s Transmuraal Trombose Expertise Centrum Groningen
 DOACs in 15 dia s - 2018 - Transmuraal Trombose Expertise Centrum Groningen Wat zijn DOACs? DOACs zijn bloedverdunners: Directe Orale Anti Coagulantia Die worden gebruikt bij atriumfibrilleren (AF) en
DOACs in 15 dia s - 2018 - Transmuraal Trombose Expertise Centrum Groningen Wat zijn DOACs? DOACs zijn bloedverdunners: Directe Orale Anti Coagulantia Die worden gebruikt bij atriumfibrilleren (AF) en
Antistolling in het pijncentrum
 Antistolling in het pijncentrum Dr. Veerle Dirckx mariaziekenhuis.be Mensen zorgen voor mensen Overzicht Ter opfrissing de stollingscascade Wat is er allemaal op de markt? Wat werkt waarop in? Hoelang
Antistolling in het pijncentrum Dr. Veerle Dirckx mariaziekenhuis.be Mensen zorgen voor mensen Overzicht Ter opfrissing de stollingscascade Wat is er allemaal op de markt? Wat werkt waarop in? Hoelang
Stolling en antistolling. Esther Kragten, arts trombose en trombofilie
 Stolling en antistolling Esther Kragten, arts trombose en trombofilie Inhoud Antistolling peri-operatief onderbreken continueren Risico op trombose Arterieel Veneus Risico op bloeding: Peri-operatief Nabloeding
Stolling en antistolling Esther Kragten, arts trombose en trombofilie Inhoud Antistolling peri-operatief onderbreken continueren Risico op trombose Arterieel Veneus Risico op bloeding: Peri-operatief Nabloeding
Dr. Bart Oris h.-hartziekenhuis Lier
 De klassieke voorstelling van de stollingscascade met een intrinsieke en extrinsieke arm strookt niet met de in vivo stolling Essentieel bij een normale stolling is de aanwezigheid van de fosfolipidenmembraan
De klassieke voorstelling van de stollingscascade met een intrinsieke en extrinsieke arm strookt niet met de in vivo stolling Essentieel bij een normale stolling is de aanwezigheid van de fosfolipidenmembraan
NOAC s. Bossche Samenscholingsdagen 2014 N. Péquériaux Laboratoriumarts/Medisch leider trombosedienst M. Jacobs Cardioloog
 NOAC s Bossche Samenscholingsdagen 2014 N. Péquériaux Laboratoriumarts/Medisch leider trombosedienst M. Jacobs Cardioloog Antistollingsmedicatie Toegepast ter preventie en behandeling van arteriële en
NOAC s Bossche Samenscholingsdagen 2014 N. Péquériaux Laboratoriumarts/Medisch leider trombosedienst M. Jacobs Cardioloog Antistollingsmedicatie Toegepast ter preventie en behandeling van arteriële en
Perioperatief beleid. van patiënten behandeld met bloedverdunners
 Perioperatief beleid van patiënten behandeld met bloedverdunners Perioperatief beleid van patiënten behandeld met plaatjesremmers Aspirine en/of ADP receptor inhibitor (Plavix of clopidogrel, Efient of
Perioperatief beleid van patiënten behandeld met bloedverdunners Perioperatief beleid van patiënten behandeld met plaatjesremmers Aspirine en/of ADP receptor inhibitor (Plavix of clopidogrel, Efient of
Antitrombotica en locoregionale anesthesie
 Antitrombotica en locoregionale anesthesie prof. dr. Erik Vandermeulen dienst anesthesiologie Diagnose van spinale bloedingen Eerste symptoom: Spierzwakte: 51% Rugpijn (gordelvormig): 39% Sensorisch deficiet:
Antitrombotica en locoregionale anesthesie prof. dr. Erik Vandermeulen dienst anesthesiologie Diagnose van spinale bloedingen Eerste symptoom: Spierzwakte: 51% Rugpijn (gordelvormig): 39% Sensorisch deficiet:
Antitrombotica. Nederlands Vasculair Forum Melvin Lafeber. AIOS Interne (Vasculaire/Klinische Farmacologie)
 Antitrombotica Nederlands Vasculair Forum 2017 Melvin Lafeber AIOS Interne (Vasculaire/Klinische Farmacologie) DISCLOSURES AIOS Interne Geneeskunde Consulent BENU apotheken Nederland Redactiecommissie
Antitrombotica Nederlands Vasculair Forum 2017 Melvin Lafeber AIOS Interne (Vasculaire/Klinische Farmacologie) DISCLOSURES AIOS Interne Geneeskunde Consulent BENU apotheken Nederland Redactiecommissie
Antistolling in de tandheelkunde. J. Vincent Internist hematoloog-oncoloog Medisch leider trombosedienst Elkerliek ziekenhuis
 Antistolling in de tandheelkunde J. Vincent Internist hematoloog-oncoloog Medisch leider trombosedienst Elkerliek ziekenhuis Een hematoloog die iets over tandartsen gaat vertellen? Telegraaf 23-09-2017
Antistolling in de tandheelkunde J. Vincent Internist hematoloog-oncoloog Medisch leider trombosedienst Elkerliek ziekenhuis Een hematoloog die iets over tandartsen gaat vertellen? Telegraaf 23-09-2017
Dr. Bart Oris h.-hartziekenhuis Lier
 De klassieke voorstelling van de stollingscascade met een intrinsieke en extrinsieke arm strookt niet met de in vivo stolling Essentieel bij een normale stolling is de aanwezigheid van de fosfolipidenmembraan
De klassieke voorstelling van de stollingscascade met een intrinsieke en extrinsieke arm strookt niet met de in vivo stolling Essentieel bij een normale stolling is de aanwezigheid van de fosfolipidenmembraan
Perioperatief beleid t.a.v anticoagulantia de nieuwste inzichten. Felix van der Meer Afdeling Trombose en Hemostase Trombosedienst Leiden
 Perioperatief beleid t.a.v anticoagulantia de nieuwste inzichten Felix van der Meer Afdeling Trombose en Hemostase Trombosedienst Leiden Anticoagulantia Vitamine K antagonisten (VKA) Trombocytenaggregatieremmers
Perioperatief beleid t.a.v anticoagulantia de nieuwste inzichten Felix van der Meer Afdeling Trombose en Hemostase Trombosedienst Leiden Anticoagulantia Vitamine K antagonisten (VKA) Trombocytenaggregatieremmers
Nieuwe Orale Anticoagulantia (NOACs)
 Nieuwe Orale Anticoagulantia (NOACs) Regionaal Formularium Zwolle Daphne Bertholee, ziekenhuisapotheker i.o. Douwe van der Meer, coördinator Regionaal Formularium Zwolle FTO 15 oktober 2013 Isala Inleiding
Nieuwe Orale Anticoagulantia (NOACs) Regionaal Formularium Zwolle Daphne Bertholee, ziekenhuisapotheker i.o. Douwe van der Meer, coördinator Regionaal Formularium Zwolle FTO 15 oktober 2013 Isala Inleiding
Indicatie antistolling. NOAC/DOAC Is de praktijk net zo verwarrend als de naam.? Indicaties VKA in NL Wat gebruikten we. Het stollingsmechanisme
 Indicatie antistolling NOAC/DOAC Is de praktijk net zo verwarrend als de naam.? Behandeling DVT/ longembolie Atriumfibrilleren Mechanische hartklep Arterieel vaatlijden Hartfalen met kamerdilatatie ( alleen
Indicatie antistolling NOAC/DOAC Is de praktijk net zo verwarrend als de naam.? Behandeling DVT/ longembolie Atriumfibrilleren Mechanische hartklep Arterieel vaatlijden Hartfalen met kamerdilatatie ( alleen
Couperen van anticoagulantia bij bloedingen en acute interventies (VKA, DOAC, heparine/lmwh, trombocytenaggregatieremmers) Versie 4, aug 2016
 Couperen van anticoagulantia bij bloedingen en acute interventies (VKA, DOAC, heparine/lmwh, trombocytenaggregatieremmers) Versie 4, aug 2016 INHOUDSOPGAVE 1. ALGEMEEN 2. VITAMINE K ANTAGONISTEN 3. DIRECTE
Couperen van anticoagulantia bij bloedingen en acute interventies (VKA, DOAC, heparine/lmwh, trombocytenaggregatieremmers) Versie 4, aug 2016 INHOUDSOPGAVE 1. ALGEMEEN 2. VITAMINE K ANTAGONISTEN 3. DIRECTE
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Huisartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Huisartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Tandartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Tandartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Antistolling: stand van zaken. R.F.J. Schop, internist-hematoloog P.P.P.H. van den Homberg, huisarts, GC Krimpen
 Antistolling: stand van zaken R.F.J. Schop, internist-hematoloog P.P.P.H. van den Homberg, huisarts, GC Krimpen Epidemiologie Landelijke afspraken Directe orale anti-coagulantia: DOAC s 10-4-2017 Voettekst
Antistolling: stand van zaken R.F.J. Schop, internist-hematoloog P.P.P.H. van den Homberg, huisarts, GC Krimpen Epidemiologie Landelijke afspraken Directe orale anti-coagulantia: DOAC s 10-4-2017 Voettekst
Perioperatief antistollingsbeleid UMCG. Samenvatting
 1 2 Perioperatief antistollingsbeleid UMCG Samenvatting Patiënten ingesteld op antistollingsmiddelen hebben bij continuatie van de antistolling een verhoogde kans op bloedverlies en bij het staken van
1 2 Perioperatief antistollingsbeleid UMCG Samenvatting Patiënten ingesteld op antistollingsmiddelen hebben bij continuatie van de antistolling een verhoogde kans op bloedverlies en bij het staken van
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Trombosedienstendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Trombosedienstendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Specialisten Ouderengeneeskundedeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard,
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Specialisten Ouderengeneeskundedeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard,
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Trombosedienstendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Trombosedienstendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Vernieuwingen in stroke preventie in atrium fibrilleren. Joep Hufman, Medical Scientific Liason
 Vernieuwingen in stroke preventie in atrium fibrilleren Joep Hufman, Medical Scientific Liason Agenda/ Content Atrium fibrilleren & Stollingscascade Heden Toekomst Discussie Atrium fibrilleren en Stollingscascade
Vernieuwingen in stroke preventie in atrium fibrilleren Joep Hufman, Medical Scientific Liason Agenda/ Content Atrium fibrilleren & Stollingscascade Heden Toekomst Discussie Atrium fibrilleren en Stollingscascade
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Patiëntendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Patiëntendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
NOAC s: Antistolling bij atriumfibrilleren
 NOAC s: Antistolling bij atriumfibrilleren Uitgangspunten Handige websites NHG standaard Atriumfibrilleren M79 European Society of Cardiology Atrial Fibrillation (ESC) Leidraad begeleide introductie NOAC
NOAC s: Antistolling bij atriumfibrilleren Uitgangspunten Handige websites NHG standaard Atriumfibrilleren M79 European Society of Cardiology Atrial Fibrillation (ESC) Leidraad begeleide introductie NOAC
Samenvatting. Aanleiding voor de adviesvraag
 Samenvatting Aanleiding voor de adviesvraag Op dit moment zijn bijna 400.000 mensen in Nederland aangewezen op behandeling met antistollingsmiddelen van het type vitamine K-antagonist (VKA). Hoewel zeer
Samenvatting Aanleiding voor de adviesvraag Op dit moment zijn bijna 400.000 mensen in Nederland aangewezen op behandeling met antistollingsmiddelen van het type vitamine K-antagonist (VKA). Hoewel zeer
Praktische handvatten voor het gebruik van Antistolling in de eerste lijn
 Praktische handvatten voor het gebruik van Antistolling in de eerste lijn Aafke Snoeijen, huisarts te Asten, kaderhuisarts Hart- en Vaatziekten Ineke van Woerkom, apotheker te Asten Programma Casuïstiek
Praktische handvatten voor het gebruik van Antistolling in de eerste lijn Aafke Snoeijen, huisarts te Asten, kaderhuisarts Hart- en Vaatziekten Ineke van Woerkom, apotheker te Asten Programma Casuïstiek
Antitrombotica tijdens de peri-operatieve fase. Dr. Dirk Verleyen Cardioloog AZ St-Lucas Brugge
 Antitrombotica tijdens de peri-operatieve fase Dr. Dirk Verleyen Cardioloog AZ St-Lucas Brugge Hemostase Anticoagulantia / anti-aggregantia: allebei bloedverdunners PRIMARY AGGREGATION Platelet Aggregation
Antitrombotica tijdens de peri-operatieve fase Dr. Dirk Verleyen Cardioloog AZ St-Lucas Brugge Hemostase Anticoagulantia / anti-aggregantia: allebei bloedverdunners PRIMARY AGGREGATION Platelet Aggregation
Geneesmiddelen die de stolling beïnvloeden bij atrium fibrilleren
 27-10-2016 Geneesmiddelen die de stolling beïnvloeden bij atrium fibrilleren Wobbe Hospes, ziekenhuisapotheker Agenda Waarom en wanneer antistolling? Stollingscascade en aangrijpingspunten geneesmiddelen
27-10-2016 Geneesmiddelen die de stolling beïnvloeden bij atrium fibrilleren Wobbe Hospes, ziekenhuisapotheker Agenda Waarom en wanneer antistolling? Stollingscascade en aangrijpingspunten geneesmiddelen
Voorkom bloedingen. de achtergrond van antistollingsmiddelen, interacties en risicofactoren. Eindhoven, 19 juni 2014
 Voorkom bloedingen de achtergrond van antistollingsmiddelen, interacties en risicofactoren Eindhoven, 19 juni 2014 dr. M.R. Nijziel, internist-hematoloog Indeling stollingssysteem oude antistollingsmiddelen
Voorkom bloedingen de achtergrond van antistollingsmiddelen, interacties en risicofactoren Eindhoven, 19 juni 2014 dr. M.R. Nijziel, internist-hematoloog Indeling stollingssysteem oude antistollingsmiddelen
stolling en trombose Dr Marieke J.H.A. Kruip internist-hematoloog 15 maart 2019
 stolling en trombose Dr Marieke J.H.A. Kruip internist-hematoloog m.kruip@erasmusmc.nl 15 maart 2019 Wat ga ik bespreken? Hoe werkt de stolling ook alweer?? Wat is trombose en waardoor ontstaat het? Hoe
stolling en trombose Dr Marieke J.H.A. Kruip internist-hematoloog m.kruip@erasmusmc.nl 15 maart 2019 Wat ga ik bespreken? Hoe werkt de stolling ook alweer?? Wat is trombose en waardoor ontstaat het? Hoe
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Apothekersdeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Apothekersdeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
Regionaal document bij introductie Nieuwe orale anticoagulantie (NOAC s)
 Regionaal document bij introductie Nieuwe orale anticoagulantie (NOAC s) 1 Regionaal document bij introductie NOACs 1 Inleiding en doel... 3 2 Algemeen... 3 3 Indicatiestelling NOAC... 4 4 Contra-indicaties
Regionaal document bij introductie Nieuwe orale anticoagulantie (NOAC s) 1 Regionaal document bij introductie NOACs 1 Inleiding en doel... 3 2 Algemeen... 3 3 Indicatiestelling NOAC... 4 4 Contra-indicaties
casuistiek: bloedingscomplicaties bij het gebruik van de nieuwe generaties antistollingsmiddelen
 casuistiek: bloedingscomplicaties bij het gebruik van de nieuwe generaties antistollingsmiddelen Dr. Marieke JHA Kruip Internist- hematoloog Erasmus MC inhoud casus indica>es nieuwe orale middelen risico
casuistiek: bloedingscomplicaties bij het gebruik van de nieuwe generaties antistollingsmiddelen Dr. Marieke JHA Kruip Internist- hematoloog Erasmus MC inhoud casus indica>es nieuwe orale middelen risico
Antistolling. in de dagelijkse praktijk van de poliklinische apotheek. Inhoud In de media. Voorschrijfgedrag
 Antistolling in de dagelijkse praktijk van de poliklinische apotheek Fiona Liem, poliklinisch apotheker i.o.s. Albert Schweitzer ziekenhuis f.f.e.liem@asz.nl Inhoud In de media Voorschrijfgedrag Problemen
Antistolling in de dagelijkse praktijk van de poliklinische apotheek Fiona Liem, poliklinisch apotheker i.o.s. Albert Schweitzer ziekenhuis f.f.e.liem@asz.nl Inhoud In de media Voorschrijfgedrag Problemen
Belangrijke Veiligheidsinformatie over prasugrel
 Belangrijke Veiligheidsinformatie over prasugrel Prasugrel behoort tot de farmacotherapeutische groep van de bloedplaatjesaggregatieremmers (heparine niet meegerekend), een groep waaronder ook clopidogrel
Belangrijke Veiligheidsinformatie over prasugrel Prasugrel behoort tot de farmacotherapeutische groep van de bloedplaatjesaggregatieremmers (heparine niet meegerekend), een groep waaronder ook clopidogrel
artseninformatie Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase GezondheidsZorg met een Ziel
 i artseninformatie Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase GezondheidsZorg met een Ziel 2 Inhoud 1 Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase...
i artseninformatie Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase GezondheidsZorg met een Ziel 2 Inhoud 1 Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase...
Stand van zaken antistolling 2017
 Stand van zaken antistolling 2017 Karina Meijer internist-hematoloog UMCG Transmuraal Trombose Expertise Centrum Groningen Disclosures Lokale PI voor Einstein (rivaroxaban), Resonate (dabigatran), Hokusai
Stand van zaken antistolling 2017 Karina Meijer internist-hematoloog UMCG Transmuraal Trombose Expertise Centrum Groningen Disclosures Lokale PI voor Einstein (rivaroxaban), Resonate (dabigatran), Hokusai
De plaats van de trombosedienst in de toekomst
 De plaats van de trombosedienst in de toekomst Moderator Prof dr H.C.J. Eikenboom 1st author / speaker Felix van der Meer Trombosedienst Leiden en Omstreken LUMC, afdeling Trombose en Hemostase Belangenverklaring
De plaats van de trombosedienst in de toekomst Moderator Prof dr H.C.J. Eikenboom 1st author / speaker Felix van der Meer Trombosedienst Leiden en Omstreken LUMC, afdeling Trombose en Hemostase Belangenverklaring
Stolling en antistolling. Prof.dr. Karina Meijer Afdeling Hematologie UMCG Transmuraal Trombose Expertisecentrum Groningen
 Stolling en antistolling Prof.dr. Karina Meijer Afdeling Hematologie UMCG Transmuraal Trombose Expertisecentrum Groningen Wat gaan we doen? Wat willen jullie? Achtergrond Antistollingsmedicatie Achtergrond
Stolling en antistolling Prof.dr. Karina Meijer Afdeling Hematologie UMCG Transmuraal Trombose Expertisecentrum Groningen Wat gaan we doen? Wat willen jullie? Achtergrond Antistollingsmedicatie Achtergrond
NOAC s: New Oral Anticoagulants
 NOAC Safety protocol NOAC s: New Oral Anticoagulants Willem Bax, Internist-nefroloog-vasculair geneeskundige Namens Werkgroep NOAC s Werkgroep safety protocol NOAC s Matthijs Westerman, Internist Hematoloog
NOAC Safety protocol NOAC s: New Oral Anticoagulants Willem Bax, Internist-nefroloog-vasculair geneeskundige Namens Werkgroep NOAC s Werkgroep safety protocol NOAC s Matthijs Westerman, Internist Hematoloog
Risico minimalisatie materiaal betreffende Eliquis (apixaban) Gids voor de voorschrijver
 Risico minimalisatie materiaal betreffende Eliquis (apixaban) Gids voor de voorschrijver Dit materiaal dient u te gebruiken bij patiënten die Eliquis voorgeschreven krijgen. Zoals bij andere antistollingsmiddelen
Risico minimalisatie materiaal betreffende Eliquis (apixaban) Gids voor de voorschrijver Dit materiaal dient u te gebruiken bij patiënten die Eliquis voorgeschreven krijgen. Zoals bij andere antistollingsmiddelen
Werkafspraak Nieuwe Orale anticoagulantia (NOAC)
 Werkafspraak Nieuwe Orale anticoagulantia (NOAC) Datum richtlijn Datum herziening 15 augustus 2013 februari 2014 Inhoudsopgave ALGEMEEN TRANSMURALE WERKAFSPRAKEN APIXABAN RIVAROXABAN DABIGATRAN BELEID
Werkafspraak Nieuwe Orale anticoagulantia (NOAC) Datum richtlijn Datum herziening 15 augustus 2013 februari 2014 Inhoudsopgave ALGEMEEN TRANSMURALE WERKAFSPRAKEN APIXABAN RIVAROXABAN DABIGATRAN BELEID
AANPAK VAN BLOEDINGEN ONDER NIEUWE ANTICOAGULANTIA
 AANPAK VAN BLOEDINGEN ONDER NIEUWE ANTICOAGULANTIA Dr. Anna Vantilborgh Hematologie - UZ Gent 13 september 2013 ALGEMENE PRINCIPES IN BEHANDELING VAN BLOEDINGEN AANPAK VAN BLOEDINGEN ONDER ORALE DIRECTE
AANPAK VAN BLOEDINGEN ONDER NIEUWE ANTICOAGULANTIA Dr. Anna Vantilborgh Hematologie - UZ Gent 13 september 2013 ALGEMENE PRINCIPES IN BEHANDELING VAN BLOEDINGEN AANPAK VAN BLOEDINGEN ONDER ORALE DIRECTE
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Tandartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Tandartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Huisartsendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Huisartsendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
NOAC BEHANDELING EN BEGELEIDING. Stappenplan (uitgebreide versie) Stap Verantwoordelijk Opmerkingen. HA / Specialist
 NOAC BEHANDELING EN BEGELEIDING Stappenplan (uitgebreide versie) HA=huisarts S=Specialist TD= Trombosedienst A=Apotheker Stap Verantwoordelijk Opmerkingen 1 Verdenking non-valvulaiir atriumfibrilleren.
NOAC BEHANDELING EN BEGELEIDING Stappenplan (uitgebreide versie) HA=huisarts S=Specialist TD= Trombosedienst A=Apotheker Stap Verantwoordelijk Opmerkingen 1 Verdenking non-valvulaiir atriumfibrilleren.
Praktische handvaten voor het gebruik van Antistolling in de eerste lijn
 Praktische handvaten voor het gebruik van Antistolling in de eerste lijn Jan Hendriks, Apotheker te Veldhoven Aafke Snoeijen, Huisarts te Asten, kaderhuisarts Hart- en Vaatziekten Programma Casuïstiek
Praktische handvaten voor het gebruik van Antistolling in de eerste lijn Jan Hendriks, Apotheker te Veldhoven Aafke Snoeijen, Huisarts te Asten, kaderhuisarts Hart- en Vaatziekten Programma Casuïstiek
Antistolling bij cardiologische interventies
 Antistolling bij cardiologische interventies WES symposium 11 maart 2010 Alina Constantinescu, cardioloog in opleiding, Erasmus MC Coronaire arteriele trombus Factoren: Atherosclerotische plaque Endotheel
Antistolling bij cardiologische interventies WES symposium 11 maart 2010 Alina Constantinescu, cardioloog in opleiding, Erasmus MC Coronaire arteriele trombus Factoren: Atherosclerotische plaque Endotheel
Behandeling Diep Veneuze Trombose
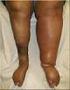 Behandeling Diep Veneuze Trombose Danick Werner MSc Verpleegkundig specialist intensieve zorg Vasculaire geneeskunde & endocrinologie Amphia Ziekenhuis, Breda Continuing Nursing Education, 20 september
Behandeling Diep Veneuze Trombose Danick Werner MSc Verpleegkundig specialist intensieve zorg Vasculaire geneeskunde & endocrinologie Amphia Ziekenhuis, Breda Continuing Nursing Education, 20 september
Aanbevelingen perioperatief beleid van patiënten behandeld met plaatjesremmers en anticoagulantia
 Aanbevelingen perioperatief beleid van patiënten behandeld met plaatjesremmers en anticoagulantia dr. Tom Vydt, cardioloog AZ Sint-Maarten GR0034AV versie 04-2014 ALGEMEEN YK Perioperatief beleid van patiënten
Aanbevelingen perioperatief beleid van patiënten behandeld met plaatjesremmers en anticoagulantia dr. Tom Vydt, cardioloog AZ Sint-Maarten GR0034AV versie 04-2014 ALGEMEEN YK Perioperatief beleid van patiënten
Kinderwens, zwangerschap en borstvoeding: enoxaparine t/m 2811
 Kinderwens, en : enoxaparine 2808 t/m 2811 APTT = geactiveerde partiële tromboplastinetijd; HIT = heparine geïnduceerde trombocytopenie; LMWH = laagmoleculairgewicht-heparine; TGA = Therapeutic Goods Administration;
Kinderwens, en : enoxaparine 2808 t/m 2811 APTT = geactiveerde partiële tromboplastinetijd; HIT = heparine geïnduceerde trombocytopenie; LMWH = laagmoleculairgewicht-heparine; TGA = Therapeutic Goods Administration;
Gids voor voorschrijvers
 Gids voor voorschrijvers De risico-minimalisatie materialen voor LIXIANA (edoxaban), zijn beoordeeld door het College ter Beoordeling van Geneesmiddelen (CBG). Deze materialen beschrijven aanbevelingen
Gids voor voorschrijvers De risico-minimalisatie materialen voor LIXIANA (edoxaban), zijn beoordeeld door het College ter Beoordeling van Geneesmiddelen (CBG). Deze materialen beschrijven aanbevelingen
Stelping en NSAID's ; stolling en antistolling
 Stelping en NSAID's ; stolling en antistolling Het hemostaseproces bestaat uit 5 stappen. - Vasoconstrictie/retractie van vaten - Adhesie van bloedplaatjes aan de collagene vezels van de vaatwand bij laesies
Stelping en NSAID's ; stolling en antistolling Het hemostaseproces bestaat uit 5 stappen. - Vasoconstrictie/retractie van vaten - Adhesie van bloedplaatjes aan de collagene vezels van de vaatwand bij laesies
Mini symposium. VHL 18 juni 2013 An Stroobants
 Mini symposium VHL 18 juni 2013 An Stroobants Programma Introductie: An Stroobants Evaluatie van screeningstests Rol van PT en in screening op NOAC gebruik: Harry de Wit Evaluatie van specifieke tests
Mini symposium VHL 18 juni 2013 An Stroobants Programma Introductie: An Stroobants Evaluatie van screeningstests Rol van PT en in screening op NOAC gebruik: Harry de Wit Evaluatie van specifieke tests
Belangrijke Veiligheidsinformatie over EFIENT (prasugrel)
 Belangrijke Veiligheidsinformatie over EFIENT (prasugrel) EFIENT (prasugrel) behoort tot de farmacotherapeutische groep van de bloedplaatjesaggregatieremmers (heparine niet meegerekend), een groep waaronder
Belangrijke Veiligheidsinformatie over EFIENT (prasugrel) EFIENT (prasugrel) behoort tot de farmacotherapeutische groep van de bloedplaatjesaggregatieremmers (heparine niet meegerekend), een groep waaronder
Elke voorgevulde spuit bevat enoxaparine natrium IE anti-xa-activiteit (komt overeen met
 1. NAAM VAN HET GENEESMIDDEL Clexane 100 mg/ml, oplossing voor injectie Clexane 300 mg/3 ml, oplossing voor injectie Clexane 150 mg/ml, oplossing voor injectie 10.000 IE/ml (100 mg/ml) oplossing voor injectie:
1. NAAM VAN HET GENEESMIDDEL Clexane 100 mg/ml, oplossing voor injectie Clexane 300 mg/3 ml, oplossing voor injectie Clexane 150 mg/ml, oplossing voor injectie 10.000 IE/ml (100 mg/ml) oplossing voor injectie:
Anesthesie Gelrebreed
 Trefwoord Pijnbestrijding Epidurale pijnbestrijding PCA (Patiënt Controlled Analgesia) PCA pomp (Numeric Rating Scale) Sedatiescore Bestemd voor Verpleegkundigen van de verpleegafdelingen waar patiënten
Trefwoord Pijnbestrijding Epidurale pijnbestrijding PCA (Patiënt Controlled Analgesia) PCA pomp (Numeric Rating Scale) Sedatiescore Bestemd voor Verpleegkundigen van de verpleegafdelingen waar patiënten
Regionaal document Non-vitamine K antagonist orale
 Regionaal document Non-vitamine K antagonist orale anticoagulantia (NOAC) Update: november 2014 Regionaal protocol NOAC versie november 2014 Pagina 1 Inhoudsopgave Inhoud 1 Inleiding en doel... 3 2 Algemeen...
Regionaal document Non-vitamine K antagonist orale anticoagulantia (NOAC) Update: november 2014 Regionaal protocol NOAC versie november 2014 Pagina 1 Inhoudsopgave Inhoud 1 Inleiding en doel... 3 2 Algemeen...
Boekje over de nieuwe orale anticoagulantia. Wat u moet weten voor het veilig gebruik ervan
 Boekje over de nieuwe orale anticoagulantia Wat u moet weten voor het veilig gebruik ervan GEGEVENS PATIËNT Naam Adres Tel HUISARTS Naam Adres Tel SPECIALIST Naam Ziekenhuis Tel ANTISTOLLINGSMEDICATIE
Boekje over de nieuwe orale anticoagulantia Wat u moet weten voor het veilig gebruik ervan GEGEVENS PATIËNT Naam Adres Tel HUISARTS Naam Adres Tel SPECIALIST Naam Ziekenhuis Tel ANTISTOLLINGSMEDICATIE
Perioperatief Antistolling beleid
 Perioperatief Antistolling beleid Patiënten die in het kader van behandeling of preventie van arteriële of veneuze trombo-embolie worden behandeld met enige vorm van antistolling en een ingreep dienen
Perioperatief Antistolling beleid Patiënten die in het kader van behandeling of preventie van arteriële of veneuze trombo-embolie worden behandeld met enige vorm van antistolling en een ingreep dienen
Kinderwens, zwangerschap en borstvoeding: dalteparine t/m 2800
 Kinderwens, en : dalteparine 2797 t/m 2800 APTT = geactiveerde partiële tromboplastinetijd; HIT = heparine geïnduceerde trombocytopenie; LMWH = laagmoleculairgewicht-heparine; TGA = Therapeutic Goods Administration;
Kinderwens, en : dalteparine 2797 t/m 2800 APTT = geactiveerde partiële tromboplastinetijd; HIT = heparine geïnduceerde trombocytopenie; LMWH = laagmoleculairgewicht-heparine; TGA = Therapeutic Goods Administration;
Antistolling. versie 2018
 Antistolling versie 2018 Inhoud Hoofdstuk 1 - Tromboseprofylaxe beleid 1.1 Bij niet-chirurgische patiënten Hoofdstuk 1 Hoofdstuk 2 Tromboseprofylaxe beleid 1.1 Bij niet-chirurgische patiënten 3 1.2 Bij
Antistolling versie 2018 Inhoud Hoofdstuk 1 - Tromboseprofylaxe beleid 1.1 Bij niet-chirurgische patiënten Hoofdstuk 1 Hoofdstuk 2 Tromboseprofylaxe beleid 1.1 Bij niet-chirurgische patiënten 3 1.2 Bij
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Specialisten Ouderengeneeskundedeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard,
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Specialisten Ouderengeneeskundedeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard,
Richtlijn. Neuraxisblokkade en antistolling
 Richtlijn Neuraxisblokkade en antistolling NEURAXISBLOKKADE EN ANTISTOLLING Colofon Neuraxisblokkade en antistolling ISBN 90-8523-006-3 2004, Nederlandse Vereniging voor Anesthesiologie, Postbus 20063,
Richtlijn Neuraxisblokkade en antistolling NEURAXISBLOKKADE EN ANTISTOLLING Colofon Neuraxisblokkade en antistolling ISBN 90-8523-006-3 2004, Nederlandse Vereniging voor Anesthesiologie, Postbus 20063,
Anticoagulantia en regionale anesthesietechnieken.
 Anticoagulantia en regionale anesthesietechnieken. Prof. Dr. Erik. Vandermeulen Inleiding Het uitvoeren van een epidurale of spinale anesthesie, of een diep perifeer zenuwblok zoals dat van de plexus lumbalis,
Anticoagulantia en regionale anesthesietechnieken. Prof. Dr. Erik. Vandermeulen Inleiding Het uitvoeren van een epidurale of spinale anesthesie, of een diep perifeer zenuwblok zoals dat van de plexus lumbalis,
Nascholing Antistolling
 Nascholing Antistolling Algemene module nivo 1 en 2 Een initiatief van de Stuurgroepketen Antistollingsbehandeling Dr. R. Fijnheer, versie 1, november 2011 doel antistollings therapie behandelen van arteriële
Nascholing Antistolling Algemene module nivo 1 en 2 Een initiatief van de Stuurgroepketen Antistollingsbehandeling Dr. R. Fijnheer, versie 1, november 2011 doel antistollings therapie behandelen van arteriële
TRANSMURAAL PROTOCOL DIEPE VENEUZE TROMBOSE
 TRANSMURAAL PROTOCOL Inleiding De incidentie van diepe veneuze trombose () is ongeveer 2 per 1.000 patiënten per jaar. Voor longembolie gelden vergelijkbare getallen. De huisarts wordt dan ook niet vaak
TRANSMURAAL PROTOCOL Inleiding De incidentie van diepe veneuze trombose () is ongeveer 2 per 1.000 patiënten per jaar. Voor longembolie gelden vergelijkbare getallen. De huisarts wordt dan ook niet vaak
Antistolling in de Amsterdamse regio
 Antistolling in de Amsterdamse regio Wie doet wat in een tijd vol verandering? Dr. Michiel Coppens Internist-Vasculaire Geneeskunde Congres Integrale Medicatiezorg 31.10.2017 1 Nieuwe Non-VKA Directe Orale
Antistolling in de Amsterdamse regio Wie doet wat in een tijd vol verandering? Dr. Michiel Coppens Internist-Vasculaire Geneeskunde Congres Integrale Medicatiezorg 31.10.2017 1 Nieuwe Non-VKA Directe Orale
Regionaal document bij introductie Directe orale anticoagulantia (DOAC) Update: juni 2014
 Regionaal document bij introductie Directe orale anticoagulantia (DOAC) Update: juni 2014 1 Regionaal document bij introductie DOAC Inhoudsopgave 1 Inleiding en doel... 3 2 Algemeen... 3 3 Indicatiestelling
Regionaal document bij introductie Directe orale anticoagulantia (DOAC) Update: juni 2014 1 Regionaal document bij introductie DOAC Inhoudsopgave 1 Inleiding en doel... 3 2 Algemeen... 3 3 Indicatiestelling
Cover Page. The following handle holds various files of this Leiden University dissertation:
 Cover Page The following handle holds various files of this Leiden University dissertation: http://hdl.handle.net/1887/61127 Author: Hulle, T. van der Title: The diagnostic and therapeutic management of
Cover Page The following handle holds various files of this Leiden University dissertation: http://hdl.handle.net/1887/61127 Author: Hulle, T. van der Title: The diagnostic and therapeutic management of
Samenvatting. Psoas compartiment nervus ischiadicus blokkade voor. prothetische heup chirurgie. Klinische effectiviteit versus ongewenste bijwerkingen
 Psoas compartiment nervus ischiadicus blokkade voor prothetische heup chirurgie Klinische effectiviteit versus ongewenste bijwerkingen In dit proefschrift presenteren wij een risk / benefit analyse van
Psoas compartiment nervus ischiadicus blokkade voor prothetische heup chirurgie Klinische effectiviteit versus ongewenste bijwerkingen In dit proefschrift presenteren wij een risk / benefit analyse van
Anticoagulantia en regionale anesthesietechnieken.
 Anticoagulantia en regionale anesthesietechnieken. Prof. Dr. Erik. Vandermeulen Inleiding Het uitvoeren van een epidurale of spinale anesthesie, of een diep perifeer zenuwblok zoals dat van de plexus lumbalis,
Anticoagulantia en regionale anesthesietechnieken. Prof. Dr. Erik. Vandermeulen Inleiding Het uitvoeren van een epidurale of spinale anesthesie, of een diep perifeer zenuwblok zoals dat van de plexus lumbalis,
Maagbescherming bij salicylaat-/coxibgebruik 108
 Maagbescherming bij salicylaat-/coxibgebruik 108 Deze Medisch Farmaceutische Beslisregel (MFB) is ontwikkeld door de KNMP en Health Base, in samenwerking met de Expertgroep MFB. Datum 04-03-2014 Doel Verlagen
Maagbescherming bij salicylaat-/coxibgebruik 108 Deze Medisch Farmaceutische Beslisregel (MFB) is ontwikkeld door de KNMP en Health Base, in samenwerking met de Expertgroep MFB. Datum 04-03-2014 Doel Verlagen
Problematiek 17/01/2011. Dr. Patrick Schoeters PREVENTIEF ANTISTOLLINGSBELEID BIJ ENDOSCOPISCHE PROCEDURES
 Preventief antistollingsbeleid bij endoscopische procedures : een bloedstollend verhaal PREVENTIEF BIJ ENDOSCOPISCHE PROCEDURES Dr. Patrick Schoeters Problematiek Thrombusvorming cruciaal in cardiovasculaire
Preventief antistollingsbeleid bij endoscopische procedures : een bloedstollend verhaal PREVENTIEF BIJ ENDOSCOPISCHE PROCEDURES Dr. Patrick Schoeters Problematiek Thrombusvorming cruciaal in cardiovasculaire
Anticoagulantia en regionale anesthesietechnieken.
 Anticoagulantia en regionale anesthesietechnieken. Prof. Dr. Erik. Vandermeulen Inleiding Het uitvoeren van een epidurale of spinale anesthesie, of een diep perifeer zenuwblok zoals dat van de plexus lumbalis,
Anticoagulantia en regionale anesthesietechnieken. Prof. Dr. Erik. Vandermeulen Inleiding Het uitvoeren van een epidurale of spinale anesthesie, of een diep perifeer zenuwblok zoals dat van de plexus lumbalis,
HIT. MDO-onderwijs d.d Claire Slegers Fellow Intensive Care
 HIT MDO-onderwijs d.d. 01-12-2014 Claire Slegers Fellow Intensive Care Casus Man 68 RvO: Dag 1 TAAA - Buisprothese VG: o.a. 97 AAA - Buisprothese, ACS wv. ASA Postoperatief start LMWH (nadroparine 1dd2850
HIT MDO-onderwijs d.d. 01-12-2014 Claire Slegers Fellow Intensive Care Casus Man 68 RvO: Dag 1 TAAA - Buisprothese VG: o.a. 97 AAA - Buisprothese, ACS wv. ASA Postoperatief start LMWH (nadroparine 1dd2850
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Patiëntendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Patiëntendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
Regionale richtlijn Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: Juni 2019
 Regionale richtlijn Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: Juni 2019 Regionaal protocol NOAC versie juni 2019 1 INHOUDSOPGAVE INHOUDSOPGAVE...2 INHOUDSOPGAVE...2
Regionale richtlijn Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: Juni 2019 Regionaal protocol NOAC versie juni 2019 1 INHOUDSOPGAVE INHOUDSOPGAVE...2 INHOUDSOPGAVE...2
STANDPUNTEN ANAKINRA (VOORLOPIGE BEHANDELRICHTLIJN) Oktober 2002
 NVR map Anakinra 12-03-2003 09:36 Pagina 1 STANDPUNTEN ANAKINRA (VOORLOPIGE BEHANDELRICHTLIJN) Oktober 2002 NVR map Anakinra 12-03-2003 09:36 Pagina 2 De door de gepubliceerde richtlijnen en standpunten
NVR map Anakinra 12-03-2003 09:36 Pagina 1 STANDPUNTEN ANAKINRA (VOORLOPIGE BEHANDELRICHTLIJN) Oktober 2002 NVR map Anakinra 12-03-2003 09:36 Pagina 2 De door de gepubliceerde richtlijnen en standpunten
Antistollingsmiddelen
 Antistollingsmiddelen Ziekenhuis Gelderse Vallei In deze folder wordt informatie gegeven over het gebruik van antistollingsmiddelen. U kunt deze folder gedurende de opname doorlezen. Antistollingsmiddelen
Antistollingsmiddelen Ziekenhuis Gelderse Vallei In deze folder wordt informatie gegeven over het gebruik van antistollingsmiddelen. U kunt deze folder gedurende de opname doorlezen. Antistollingsmiddelen
Nascholing Antistolling
 Nascholing Antistolling Peri-operatief Antistollingsbeleid Nivo 2 3 Een initiatief van de Stuurgroepketen Antistollingsbehandeling December 2017 Probleem antistolling peri-operatief Igv doorgaan antistolling:
Nascholing Antistolling Peri-operatief Antistollingsbeleid Nivo 2 3 Een initiatief van de Stuurgroepketen Antistollingsbehandeling December 2017 Probleem antistolling peri-operatief Igv doorgaan antistolling:
Perioperatief beleid voor patiënten behandeld met vitamine K antagonisten
 Perioperatief beleid voor patiënten behandeld met vitamine K antagonisten Algemene principes: De voorgeschreven werkwijze is afhankelijk van 3 factoren: 1. Het bloedingsrisico gepaard met de ingreep. Dit
Perioperatief beleid voor patiënten behandeld met vitamine K antagonisten Algemene principes: De voorgeschreven werkwijze is afhankelijk van 3 factoren: 1. Het bloedingsrisico gepaard met de ingreep. Dit
Antistollingsmiddelen
 Antistollingsmiddelen Ziekenhuis Gelderse Vallei In deze folder wordt informatie gegeven over het gebruik van antistollingsmiddelen. U kunt deze folder gedurende de opname doorlezen. Antistollingsmiddelen
Antistollingsmiddelen Ziekenhuis Gelderse Vallei In deze folder wordt informatie gegeven over het gebruik van antistollingsmiddelen. U kunt deze folder gedurende de opname doorlezen. Antistollingsmiddelen
Regionaal document Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: december 2017
 Regionaal document Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: december 2017 Regionaal protocol NOAC versie december 2017 Pagina 1 INHOUDSOPGAVE INHOUDSOPGAVE...
Regionaal document Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: december 2017 Regionaal protocol NOAC versie december 2017 Pagina 1 INHOUDSOPGAVE INHOUDSOPGAVE...
Bereikbaarheid en Protocollen Trombosedienst Emmen (Versie huisartsen)
 Bereikbaarheid en Protocollen Trombosedienst Emmen (Versie huisartsen) Protocollen en Bereikbaarheid Trombosedienst Emmen Drs. J.G.J. Pouwels, Medisch Leider Trombosedienst INHOUDSOPGAVE 1. Bereikbaarheid
Bereikbaarheid en Protocollen Trombosedienst Emmen (Versie huisartsen) Protocollen en Bereikbaarheid Trombosedienst Emmen Drs. J.G.J. Pouwels, Medisch Leider Trombosedienst INHOUDSOPGAVE 1. Bereikbaarheid
Risico minimalisatie materiaal betreffende Eliquis (apixaban) Gids voor de voorschrijver
 Risico minimalisatie materiaal betreffende Eliquis (apixaban) Gids voor de voorschrijver Dit materiaal dient u te gebruiken bij patiënten die Eliquis voorgeschreven krijgen. Zoals bij andere antistollingsmiddelen
Risico minimalisatie materiaal betreffende Eliquis (apixaban) Gids voor de voorschrijver Dit materiaal dient u te gebruiken bij patiënten die Eliquis voorgeschreven krijgen. Zoals bij andere antistollingsmiddelen
BF: Eerstelijns Samenwerkingsafspraak (LESA) Tandartsen en Trombosedienst SKB Winterswijk
 Inhoud: 1. Inleiding 2. Algemene gegevens Trombosedienst 2.1 Gegevens Trombosedienst 2.2 Medisch leider Trombosedienst 2.3 Voor welke vragen neemt u contact op met wie? 2.4 Lijst van afkortingen 3. Behandeling
Inhoud: 1. Inleiding 2. Algemene gegevens Trombosedienst 2.1 Gegevens Trombosedienst 2.2 Medisch leider Trombosedienst 2.3 Voor welke vragen neemt u contact op met wie? 2.4 Lijst van afkortingen 3. Behandeling
ANTITROMBOTISCHE BEHANDELING: INDICATIES EN PRAKTISCHE PROBLEMEN
 ANTITROMBOTISCHE BEHANDELING: INDICATIES EN PRAKTISCHE PROBLEMEN Het doel van dit themanummer is een synthese te geven van de beschikbare informatie over antitrombotische behandeling in de eerste lijn,
ANTITROMBOTISCHE BEHANDELING: INDICATIES EN PRAKTISCHE PROBLEMEN Het doel van dit themanummer is een synthese te geven van de beschikbare informatie over antitrombotische behandeling in de eerste lijn,
Doelstelling van deze informatiebijeenkomst
 Doelstelling van deze informatiebijeenkomst De antistollingsbehandeling van bewoners van zorginstellingen optimaliseren. Door inzet van Nabij Patiënt Testen (NPT) Met een goede samenwerking tussen medewerkers
Doelstelling van deze informatiebijeenkomst De antistollingsbehandeling van bewoners van zorginstellingen optimaliseren. Door inzet van Nabij Patiënt Testen (NPT) Met een goede samenwerking tussen medewerkers
VSV Achterhoek Oost Protocol Preventie en behandeling van early-onset neonatale infecties
 VSV Achterhoek Oost Protocol Preventie en behandeling van early-onset neonatale infecties Doel Het doel van dit protocol is preventie, herkenning, optimalisering van diagnostiek en behandeling van early-onset
VSV Achterhoek Oost Protocol Preventie en behandeling van early-onset neonatale infecties Doel Het doel van dit protocol is preventie, herkenning, optimalisering van diagnostiek en behandeling van early-onset
Antistolling in de Amsterdamse regio
 Antistolling in de Amsterdamse regio Wie doet wat in een tijd vol verandering? Dr. Michiel Coppens Internist-Vasculaire Geneeskunde Congres Integrale Medicatiezorg 31.10.2017 Nieuwe Non-VKA Directe Orale
Antistolling in de Amsterdamse regio Wie doet wat in een tijd vol verandering? Dr. Michiel Coppens Internist-Vasculaire Geneeskunde Congres Integrale Medicatiezorg 31.10.2017 Nieuwe Non-VKA Directe Orale
Regionale richtlijn Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: Maart 2018
 Regionale richtlijn Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: Maart 2018 Regionaal protocol NOAC versie maart 2018 Pagina 1 INHOUDSOPGAVE INHOUDSOPGAVE...2 INHOUDSOPGAVE...2
Regionale richtlijn Non- VKA Orale Anticoagulantia (NOAC) Directe Orale Anticoagulantia (DOAC) Update: Maart 2018 Regionaal protocol NOAC versie maart 2018 Pagina 1 INHOUDSOPGAVE INHOUDSOPGAVE...2 INHOUDSOPGAVE...2
Protocol Longembolie. Anamnese + lichamelijk onderzoek + YEARS algoritme
 Protocol Longembolie Dit protocol is van toepassing op alle patiënten met de verdenking longembolie, met uitzondering van IC patiënten en patiënten die anticoagulantia in therapeutische dosering gebruiken.
Protocol Longembolie Dit protocol is van toepassing op alle patiënten met de verdenking longembolie, met uitzondering van IC patiënten en patiënten die anticoagulantia in therapeutische dosering gebruiken.
