TRANSFUSIEGENEESKUNDE
|
|
|
- Philomena Moens
- 5 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Syllabus PAOKC-cursus Klinische Chemie en Laboratoriumgeneeskunde TRANSFUSIEGENEESKUNDE Nederlandse Verenging voor Klinische Chemie en Laboratoriumgeneeskunde Dinsdag 3 maart 2009 Congrescentrum De Reehorst, Ede
2 Programma Ontvangst en koffie OCHTENDPROGRAMMA Voorzitter: V.M.J. Novotný Opening V.M.J. Novotný Diagnostiek van trombocytopenie en transfusietriggers J.J. Zwaginga Trombocyten refractairiteit, diagnostiek en transfusiebeleid E.C.M. van Pampus Koffie/theepauze ITP: diagnostiek, al of niet transfusie, nieuwe behandelopties H.R.. Koene TTP: diagnostiek, behandeling, al of niet transfusie R.E.G. Schutgens Lunch MIDDAGPROGRAMMA Voorzitter: A. Leyte Laboratoriumdiagnostiek AIHA M.A.M. Overbeeke Transfusie en behandeling bij AIHA V.M.J. Novotný Koffie/theepauze Casuïstiek AIHA/hyperhemolyse I. Joosten W.B.C. Stevens Paneldiscussie Afsluiting Borrel
3 Sprekers Dr. H.R. Koene Internist-hematoloog Antonius Ziekenhuis, Nieuwegein Dr. V.M.J. Novotný Internist-hematoloog Bloedtransfusiespecialist UMC St Radboud, Nijmegen Drs. M.A.M. Overbeeke Bioloog Sanquin Diagnostiek, Amsterdam Dr. E.C.M. van Pampus Internist-hematoloog UMC St Radboud, Nijmegen Dr. R.E.G. Schutgens Internist-hematoloog Universitair Medisch Centrum, Utrecht Drs. W.B.C. Stevens Internist-hematoloog i.o. UMC St Radboud, Nijmegen Dr. J.J. Zwaginga Internist-hematoloog Bloedtransfusiespecialist Leids Universitair Medisch Centrum St. Sanquin Bloevoorziening, Amsterdam
4 Organisatie Mw. Dr. I. Joosten UMC St Radboud, Nijmegen Mw. Dr. V.M.J. Novotný UMC St Radboud, Nijmegen Mw. Dr. A. Leyte Onze Lieve Vrouwe Gasthuis, Amsterdam Dr. H.B. Brouwer UMC St Radboud, Nijmegen Drs. F.L.A. Willekens Ziekenhuis Rijnstate, Nijmegen 3
5 Inhoud Pag. Diagnostiek van trombopenie en transfusietriggers 6 J.J. Zwaginga Trombocyten refractairiteit, diagnostiek en transfusiebeleid 8 E.C.M. van Pampus ITP: diagnostiek, al of niet transfusie, nieuwe behandelopties 14 H.R. Koene Thrombotic Thrombocytopenic Purpura (TTP) 15 R.E.G. Schutgens Auto-immuun-hemolytische anemie: klinische en 17 laboratoriumaspecten V.M.J. Novotný en M.A.M. Overbeeke
6 Sponsoren Deze PAOKC-cursus Transfusiegeneeskunde wordt mede mogelijk gemaakt door bijdragen van de onderstaande sponsoren: 5
7 DIAGNOSTIEK VAN THROMBOPENIE EN TRANSFUSIE TRIGGERS J.J. Zwaginga, internist-hematoloog/bloedtransfusiespecialist Thrombocytopenie is een frequent asymptomatische bevinding bij zowel congenitale als verworven aandoeningen. Behalve het vaststellen van dit onderscheid dient diagnostiek met name te bezien of de thrombocytopenie veroorzaakt wordt door een thrombocyten aanmaak stoornis dan wel door verhoogde afbraak of door verlies of verdunning. De laatste oorzaak van thrombopenie bij bijvoorbeeld trauma en massieve intravasculaire vulling is het makkelijkst vast te stellen en de therapie berust op aanvulling van de tekorten met transfusies. Het meest bekende symptoom van thrombocytopenie zijn bloedingen van huid en de slijmvliezen. Zonder additionele factoren zoals gestoorde hemostase anderszins, concurrente slijmvlies (mucositis) of vasculaire laesies, is de kans op ernstige bloedingen zelfs zij zeer lage bloedplaatjes aantallen echter gering. Slechts 7 x 10 e 10 bloedplaatjes zijn per dag nodig om in dit soort stabiele patienten de vaatwand in goede conditie te houden en beperkte periodes van zelfs diepe thrombopenie (5-10 x 10 e 9/l) behoeven geen profylactische bloedplaatjes transfusies. Anderzijds kan thrombopenie door microangiopathische afbraak (zoals TTP, HUS, DIS) gepaard gaan met thrombose. De vasculaire hemostase activerende laesie staat hier namelijk op de voorgrond. Therapie met bloedplaatjes transfusies in deze laatste afbraakaandoeningen kan dan olie op het vuur betekenen en dient slechts met grote terughoudendheid worden ingezet. In het algemeen kan gezegd worden dat voor verhoogde afbraak als oorzaak van thrombocytopenie andere therapeutische maatregelen nodig zijn, zoals suppressie van autoimmuniteit, miltextirpatie of het stoppen van causale medicatie. De meeste symptomatische thrombopenien zijn echter te wijten aan gestoorde aanmaak in het kader van door chemo-radiotherapie onderdrukte hematopoiese en dus ook thrombopoiese. Met het beschikbaar komen en vaststellen van het nut van thrombocyten transfusies om in deze situaties bloedingen te kunnen stoppen zijn ook profylactische transfusies in zwang gekomen. Het zoveel mogelijk reduceren van bloedplaatjes transfusies is uit het oogpunt van kosten en verantwoord gebruik van belang. Verder zijn bloedplaatjes transfusies geassocieerde bijwerkingen zoals koorts, immunisatie en 6
8 allergische reacties ondanks de huidige leukocyten depletie, plasmareductie en verbeterde bacteriologische screening van bloedplaatjesproducten - een andere belangrijke reden voor zoveel mogelijk beperking. Vele studies zijn verricht om met behoud van veiligheid geen toename van > graad 2 bloedingen te bepalen of lagere bloedplaatjes aantallen als transfusietrigger of lagere plaatjes doseringen per transfusie verantwoord zijn. Zo lijken de initiele transfusietriggers van < 20x 10 e 9/l zonder verlies aan veiligheid teruggebracht te kunnen worden tot < 10 x 10 e 9/l. Op dit moment wordt in gerandomiseerde studies gekeken of bij stabiele patienten met transfusies zelfs afgewacht kan worden totdat er sprake is van geringe bloedingen. Dit zgn. therapeutische transfusiebeleid staat of valt natuurlijk bij nauwkeurige klinische follow up van patienten. In de cursus zal een overzicht van deze studies worden gegeven. De belangrijkste conclusies zijn dat inderdaad besparingen op plaatjes transfusies mogelijk zijn maar dat een veilig bloedplaatjes transfusiebeleid niet kan berusten op bloedplaatjes aantal triggers alleen. Er moet ook met de individuele risicofactoren voor bloeding per patient rekening wordt gehouden. Referenties 1. S.J. Stanworth et al. Platelet transfusion prophylaxis for patients with hematological malignancies: where to now? Br.J.Haematol ; M.A. Blajchman et al. New Strategies for the optimal use of platelet transfusions. Hematology 2008 ASH; Education Program Book 7
9 TROMBOCYTENREFRACTAIRITEIT, DIAGNOSTIEK EN TRANSFUSIEBELEID E.C.M. van Pampus, internist-hematoloog Als trigger voor een trombocytentransfusie wordt het aantal trombocyten in de context van de klinische situatie gebruikt. Bij een deel van de patiënten heeft zo n transfusie niet het gewenste resultaat: het aantal trombocyten stijgt onvoldoende of de overleving is te kort. Men noemt deze patiënten refractair voor trombocytentransfusies. Definitie Voor de definitie van refractairiteit gebruikt men het corrected count increment (CCI), waarbij de opbrengst (het stijgen van het trombocytenaantal 1 uur na transfusie) en de overleving (het trombocytenaantal 24 uur na transfusie) worden gerelateerd aan het aantal toegediende trombocyten en het lichaamsoppervlak van de patiënt. Refractairiteit is gedefinieerd als een onvoldoende CCI 1 en 24 uur na twee afzonderlijke trombocytentransfusies, waarbij CCI 1 uur < 7.5 en CCI 24 uur < 2.5 is. In de praktijk kan men bloed afnemen voor de 1-uurs waarde minuten en voor de 24-uurs waarde uur na het inlopen van het bloedproduct. De CCI wordt als volgt berekend: CCI = trombocytenincrement (10 9 /l) x lichaamsoppervlak (LO = m 2 ) toegediend aantal trombocyten x In de kliniek blijkt de CCI onhandig en weinig gebruikt. Een eenvoudige rekensom leert echter dat bij het toedienen van respectievelijk 3 x of 4 x trombocyten aan patiënten met een lichaamsoppervlak van m 2 de opbrengst na 1 uur minimaal 10-15, respectievelijk x 10 9 /L en na 24 uur minimaal 4-5 respectievelijk 5-7 x 10 9 /L moet zijn. 8
10 Oorzaak Tal van factoren, zowel immunologische als niet-immunologische, zijn van invloed op het transfusieresultaat. Na het invoeren van de algemene leukocytendepletie in 2002 speelt primaire HLA-alloimmunisatie een minder belangrijke rol en wordt ongeveer 2/3 van alle refractairiteit veroorzaakt door niet-immunologische factoren. In ongeveer 20% van de gevallen is er sprake van beide. De CCI helpt bij de differentiatie tussen immunologische en productgebonden oorzaken enerzijds (geen of onvoldoende opbrengst lage CCI 1 uur ) en niet-immunologische factoren (kortere overleving lage CCI 24 uur ). Immunologische oorzaak van trombocytenrefractariteit a) HLA-antistoffen Antistoffen bij de ontvanger gericht tegen antigenen op donorbloedplaatjes kunnen leiden tot een verminderde opbrengst cq overleving. Bloedplaatjesantigenen betrokken bij deze immuunrespons zijn HLA-, HPA- and AB0-antigenen. Antistoffen tegen HLAantigenen zijn de belangrijkste immunologische oorzaak van trombocytenrefractairiteit. Na invoering van de leukocytendepletie van bloedproducten is de primaire HLAimmunisatie belangrijk verminderd. Bij vrouwen met een zwangerschapsanamnese en bij patiënten met een voorgeschiedenis van niet-leukocyten gedepleteerde transfusies is er al eerder contact met allogene HLA-antigenen geweest. Bij deze groepen wordt frequenter HLA immunisatie en refractairiteit gezien. In het algemeen wordt bij deze patiënten snel na de eerste transfusies (in het algemeen in de eerste 2 weken) de refractairiteit duidelijk. Belangrijk is dat het hebben van antistoffen niet synoniem is met refractairiteit. In oudere studies was 50% van de patiënten met HLA-antistoffen niet refractair. Bijkomende infecties en sepsis kunnen van invloed zijn op klinische refractairiteit. b) HPA-antistoffen De HPA-antigenen (human platelet antigens) zijn een biallelisch systeem met een hoog frequent antigeen. Ze geven zelden aanleiding tot antistofvorming en leukocytendepletie van de bloedproducten heeft hierop geen invloed. 9
11 Refractairiteit ten gevolge van HPA-antistoffen is zeldzamer en vaak zijn er bijkomende HLA-antistoffen. Indien er, ondanks transfusie van HLA- (en AB0-) compatibele trombocyten, refractairiteit blijft bestaan, is het geïndiceerd onderzoek te verrichten naar HPA antistoffen. In tegenstelling tot neonatale allo-immuun trombocytopenie en posttransfusie purpura, waar anti-hpa-1a het meest voorkomt, zijn bij transfusie refractairiteit door anti-hpa-5b en anti-hpa-1b het meest beschreven. 70% van deze antistoffen is voorbijgaand en in relatie tot infecties gevormd. Bovendien gaat het vaak (50%) om bloedplaatjes specifieke auto-antistoffen. c) AB0-antistoffen De AB0-antigenen aanwezig op trombocyten geven zelden aanleiding tot refractariteit. Ook met een AB0-incompatibel product is in principe een veilige trombocytentransfusie mogelijk. In het zeldzame geval van hoge titers IgG anti-a en/of anti-b bij de ontvanger kan echter bij AB0-antigeen incompatibel transfunderen refractairiteit optreden. De effecten van een AB0-incompatibele trombocytentransfusie kunnen via twee mechanismen verlopen. Door transfusie van incompatibel plasma met antistoffen tegen de AB0 bloedgroep van de ontvanger (minor incompatibiliteit) kan een positieve directe antiglobulinetest optreden, soms gepaard gaande met geringe hemolyse. Alleen bij het toedienen van, ten opzichte van de erytrocytenmassa, grote hoeveelheden incompatibel plasma, zoals bij neonaten en casuïsitisch bij niet-myeloablatieve stamceltransplantaties, kan dit problemen opleveren. Isoagglutininen A/B bij de ontvanger (major incompatibiliteit) kunnen de opbrengst van een AB incompatibele trombocytentransfusie verminderen en de overleving verkorten. Daarbij is zowel de titer bij de ontvanger als de dichtheid van AB-antigenen op de trombocytenmembraan van belang. De dichtheid van de A-antigenen zijn vooral bij een A1-donor hoog. In het algemeen kan men veilig AB0-incompatibele trombocyten transfunderen. Wel dient men rekening te houden met een verminderde opbrengst en is het van belang, zeker bij major incompatibiliteit en actieve bloeding, de opbrengst na 1 uur te controleren. 10
12 Niet immunologische oorzaken van trombocytenrefractariteit In de literatuur zijn tal van klinische factoren geassocieerd met de overleving van getransfundeerde trombocyten, zoals infectie, splenomegalie, major AB0-incompatibiliteit, vrouwelijke patiënten met tenminste 2 zwangerschappen in de anamnese of patiënten van het mannelijk geslacht, sepsis met of zonder diffuse intravasale stolling (DIS), medicatie, stamceltransplantatie, autoantilichamen en gebruik van groeifactoren. Bij patiënten die behandeld worden voor een hematologische maligniteit is de combinatie koorts, infectie en medicatie (antibiotica en antimycotica) de meest voorkomende oorzaak van refractairiteit. Alhoewel koorts in het algemeen gepaard gaat met een lagere CCI is het onduidelijk in hoeverre bijkomende factoren als infectie en medicatie hiervoor verantwoordelijk zijn. Bij patiënten zonder antistoffen bepaalt de miltgrootte in belangrijke mate de recovery na een trombocytentransfusie. Vlak na infusie is dat ongeveer 60% bij een normale miltgrootte en slechts 0-26% bij splenomegalie. Sepsis met of zonder DIS is zowel bij hematologische als niet hematologische patiënten een oorzaak van trombocytopenie en kan bijdragen aan een verminderde overleving. Medicatie is een belangrijke oorzaak van trombocytopenie en kan ook bij hematologische patiënten de oorzaak zijn van een onvoldoende transfusieincrement of langdurige trombocytopenie. Stamceltransplantatie alleen als oorzaak voor refractairiteit is controversieel. Wel kunnen totale lichaamsbestraling (TBI), venoocclusive disease en graft versus host disease (al dan niet tengevolge van cyclosporine) bijdragen aan een kortere overleving van de bloedplaatjes. Hoewel diverse klinische factoren een rol kunnen spelen bij refractairiteit wordt soms ook geen oorzaak gevonden. Waarom dezelfde klinische factoren bij bepaalde patiënten wel en bij andere geen verhoogde trombocytenconsumptie en haemorrhagische diathese geven is eveneens onduidelijk. Beleid bij trombocytenrefractairiteit De CBO-richtlijn geeft de volgende adviezen bij refractairiteit. In eerste instantie adviseert de richtlijn om opnieuw te transfunderen met (niet te oude) random trombocyten, bij voorkeur AB0-identiek. Indien na deze tweede trombocytentransfusie de CCI wederom beneden de 7.5 ligt, moet aanvullend onderzoek worden verricht. Bij afwezigheid van klinische factoren die gepaard gaan met verhoogd verbruik of met 11
13 sequestratie van trombocyten, wordt allereerst onderzoek aanbevolen naar antistoffen gericht tegen AB0-, HLA- en HPA-antigenen. Als ook AB0-antagonisme is uitgesloten, duidt een lage 1-uurs CCI vaak, en bij een vrouw met zwangerschapsanamnese zelfs in meer dan 90% van de gevallen, op allo-immunisatie tegen HLA-antigenen. Er zal dan naar een HLA-compatibele donor gezocht moeten worden. Afhankelijk van de HLAtypering van de patiënt is dit meer of minder moeilijk. Een intensieve samenwerking tussen behandelend arts, het transfusie- en HLA-laboratorium, en de klinisch consultatieve dienst van Sanquin is vereist. Slechts in 20% van de gevallen zal een HLA-identieke donor kunnen worden gevonden. Daarom gebruikt men in het algemeen matchprogramma s om een HLA-compatibele donor te selecteren. Voor een juiste donorselectie is het van groot belang dat het ziekenhuis de opbrengst van de transfusies goed monitort en 1-uurs nawaarden terugcommuniceert aan Sanquin. Aanvullende maatregelen bij refractairiteit Refractairiteit kan een lastig probleem zijn. In een recente Nederlandse studie werd bij een deel (n=117) van deze patiënten gekeken naar het effect van refractairiteit op hun overleving. Daarbij werd een associatie gezien tussen een of meer onvoldoende transfusieresultaten na 24 uur en overleving. De overleving van patiënten zonder refractairiteit was 98%, de overleving bij patiënten met > 1 onvoldoende increment 83%. Alhoewel er ook in deze studie geen relatie bestond tussen de hoogte van het trombocytengetal en de bloedingscomplicaties, hadden de refractaire patiënten langer een getal <10 x 10 9 /L en meer bloedingscomplicaties. Bloedingscomplicaties ten tijde van een aplastische trombocytopenie lijken in meerdere studies te zijn geassocieerd met een verhoogde morbiditeit en mogelijk ook mortaliteit. Bijkomende stollingsstoornissen (vitamine K deficiëntie, ziekte van von Willebrand, laag fibrinogeen etc) moeten worden uitgesloten ofwel behandeld. Indien mogelijk dient oorzakelijke medicatie vervangen dan wel gestopt te worden. Uit gegevens van patiënten met een nierinsufficiëntie en anemie is aannemelijk gemaakt dat er een omgekeerde relatie bestaat tussen de hoogte van de hematocriet en bloedingsneiging. Het verlaten van de 4,5,6 regel en het verhogen van de hematocriet bij een bloedende trombocytopene patiënt tot boven de 0.30 kan theoretisch een bijdrage leveren aan het beperken van het bloedverlies. Remming van de fibrinolyse, doormiddel van lokale, orale of intra- 12
14 veneuze toediening van tranexaminezuur is, bij ontbreken van contra-indicaties (bijvoorbeeld macroscopische hematurie) met name bij bloedingsneiging in mondholte en maagdarmstelsel zinvol. Toepassing van intraveneus gammaglobuline (of anti- Rh(D)) heeft geen plaats bij de behandeling van trombocytenrefractairiteit ten gevolge van allo-antistoffen. Bij ernstige bloedingscomplicaties is het gebruik van recombinant factor FVIIa in combinatie met trombocytenconcentraten te overwegen. Literatuur 1. Hod E and Schwartz J; Platelet transfusion refractoriness. British Journal of Haematology, 2008,142; Novotny VM et al; Occurrence of allogeneic HLA and non HLA antibodies after transfusion of prestorage platelets and red blood cells: a prospective study. Blood, 1995;85: Duquesnoy R.J.; Structural epitope mapping for HLA-alloimmunized thrombocytopenic patients : a new strategy to provide more effective palatelet support? Transfusion, 2008; 48: Vassallo R.R.; Changing paradigms in matched platelet support. Transfusion, 2008; 48: Kerkhoffs J.L. et al; The clinical impact of platelet refractoriness: correlation with bleeding and survival. Transfusion, 2008;48: Slichter S.J. et al; Factors affecting posttransfusion increments, platelet refractoriness, and platelet transfusion intervals in thrombocytopenic patients. Blood, 2005;105: Allen D. et al; Interlaboratory variation in the detection of HPA-specific allo antibodies and in molecular HPA-typing. Vox Sanguinis, 2007;93: M Franchini, D et al; The potential role of recombinant activated FVII in the management of critical hemato-oncological bleeding: a systematic review. Bone Marrow Transplantation, 2007; 39: Richard H. Aster R.H. et al; Drug-Induced Immune Thrombocytopenia. N Engl J Med, 2007;357:
15 ITP: DIAGNOSTIEK, AL OF NIET TRANSFUSIE, NIEUWE BEHANDELOPTIES H.R. Koene Bijdrage word tijdens de cursus uitgereikt 14
16 THROMBOTIC THROMBOCYTOPENIC PURPURA (TTP) R.E.G. Schutgens, internist-hematoloog TTP is een zeldzame aandoening gekenmerkt door micro-angiopathische trombose, hemolyse en ischemische orgaandysfunctie. Per jaar worden er ongeveer 15 nieuwe gevallen van TTP in Nederland ontdekt. Onbehandeld heeft TTP een mortaliteit van 90%. In de laatste jaren is het duidelijk geworden dat een tekort aan het von Willebrand factor (vwf) protease, a desintegrin and metalloproteinase with thrombospondin type 1 motif (ADAMTS-13), aan de basis staat van de pathogenese van TTP (1). Dit resulteert in ultragrote vwf multimeren, welke aanleiding geven tot plaatjesaggregatie en microtrombi (2). Waarschijnlijk zijn auto-immuun processen de oorzaak van het verworven tekort aan ADAMTS-13: in 87-97% van de gevallen worden auto-antistoffen tegen ADAMTS-13 gevonden (3,4). De diagnose wordt in eerste instantie op klinische gronden gebaseerd, door de triade trombocytopenie, hemolytische anemie en neurologische afwijkingen. Daar kunnen koorts en renale afwijkingen bijkomen. De activiteit van het ADAMTS-13 kan bepaald worden en is verlaagd in de meeste klassieke gevallen van verworven TTP. De hoeksteen van de behandeling van TTP bestaat uit plasmaferese, waarbij het plasma van de patiënt wordt vervangen door exogeen plasma (5). Hiermee wordt geprobeerd de auto-antistoffen te verwijderen en de tekorten aan ADAMTS-13 te suppleren. De toevoeging van prednison wordt aanbevolen om hiermee de verdere aanmaak van autoantistoffen te blokkeren. Met deze therapie kan een complete remissie worden bereikt in 85% van de patiënten. Echter, 40-50% van de patiënten krijgt een recidief TTP en de helft hiervan treedt op binnen 2 jaar (6,7). Een nieuwe stap in de behandeling van TTP is het gebruik van rituximab, een chimeer muis/humaan monoclonaal antilichaam gericht tegen het CD20 antigeen op de oppervlakte van de B-lymfocyt (8). Voorlopig wordt rituximab alleen geadviseerd bij refractaire TTP, maar de waarde bij recidief of als eerste lijns therapie wordt momenteel onderzocht. In de cursus zal een casus gepresenteerd worden met opmerkelijk beloop. 15
17 Referenties 1. Levy G, Nichols W, Lian E, Foroud T, McClintick J, McGee B, Yang A, Siemieniak D, Stark K, Gruppo R, Sarode R, Shurin S, Chandrasekaran V, Stabler S, Sabio H, Bouhassira E, Upshaw J, Ginsburg D, Tsai H. Mutations in a member of the ADAMTS gene family cause thrombotic thrombocytopenic purpura. Nature 2001:413: Moake JL, Rudy CK, Troll JH, et al. Unusually large plasma factor VIII: von Willebrand factor multimers in chronic relapsing thrombotic thrombocytopenic purpura. N Engl J Med 1982;307: Peyvandi F, Ferrari S, Lavoretano S, Canciani MT, Mannucci PM. von Willebrand factor cleaving protease (ADAMTS-13) and ADAMTS-13 neutralizing autoantibodies in 100 patients with thrombotic thrombocytopenic purpura. Br J Haematol 2004;127: Rieger M, Mannucci PM, Kremer Hovinga JA, Herzog A, Gerstenbauer G, Konetschny C, Zimmermann K, Scharrer I, Peyvandi F, Galbusera M, Remuzzi G, Bohm M, Plaimauer B, Lammle B, Scheiflinger F. ADAMTS13 autoantibodies in patients with thrombotic microangiopathies and other immunomediated diseases. Blood 2005;106: Rock GA, Shumak KH, Buskard NA, Blanchette VS, Kelton JG, Nair RC, Spasoff RA. Comparison of plasma exchange with plasma infusion in the treatment of thrombotic thrombocytopenic purpura. Canadian Apheresis Study Group. N Engl J Med 1991;325: Moake JL. Thrombotic microangiopathies. N Engl J Med. 2002;347: Shumak KH, Rock GA, Nair RC. Late Relapses in Patients Successfully Treated for Thrombotic Thrombocytopenic Purpura. Ann Int Med 1995;15;122: Fakhouri F, Vernant JP, Veyradier A, Wolf M, Kaplanski G, Binaut R, Rieger M, Scheiflinger F, Poullin P, Deroure B, Delarue R, Lesavre P, Vanhille P, Hermine O, Remuzzi G, Grunfeld JP. Efficiency of curative and prophylactic treatment with rituximab in ADAMTS13-deficient thrombotic thrombocytopenic purpura: a study of 11 cases. Blood 2005;106:
18 Auto-immuun-hemolytische anemie: klinische en laboratoriumaspecten V.M.J. NOVOTNY 1 en M.A.M. OVERBEEKE 2 Auto-immuun-hemolytische anemie (AIHA) is een ernstige ziekte met een incidentie van ca. 1/ Hij wordt gekenmerkt door de vorming van autoantistoffen tegen erytrocyten en episoden met hemolyse. In deze periode kan het hemoglobinegehalte levensbedreigend laag zijn met het risico van cardiale en neurologische complicaties. Fatale afloop komt nog steeds voor. AIHA wordt benoemd naar het type autoantistoffen: warme of koude AIHA. AIHA kan als ziekte op zich bestaan, maar is in bijna de helft van de gevallen secundair aan andere auto-immuunziekten of hematologische maligniteiten. Het mechanisme van afbraak van de erytrocyten bij AIHA is afhankelijk van het type antistoffen die de AIHA veroorzaken en daarmee is de behandeling van AIHA eveneens afhankelijk van het type AIHA. Is er een onderliggend lijden dan zal de behandeling mede gericht zijn op de onderliggende aandoening. Een belangrijk onderdeel van de behandeling in de acute hemolytische fase is bloedtransfusie. Omdat de autoantistoffen vaak gericht zijn tegen een antigeen dat bij vrijwel iedereen voorkomt, zullen de donorerytrocyten in de meeste gevallen niet compatibel zijn en zullen deze dus eveneens een verkorte overlevingsduur hebben. De laboratoriumdiagnostiek is gecompliceerd en het pretransfusieonderzoek kan daarbij tijdrovend zijn. Bij AIHA is het vaak moeizaam om in aanwezigheid van autoantistoffen tegen erytrocyten onderliggende alloantistoffen tegen erytrocyten uit te sluiten. De aanwezigheid van alloantistoffen kan bij een incompatibele transfusie de hemolyse verergeren. Omdat transfusie echter in de fase van hemolytische crise levensreddend kan zijn is een goed samenspel tussen behandelend arts en laboratorium noodzakelijk om tot een goed transfusiebeleid te komen voor de patiënt. Hierbij zal de kliniek van de patiënt richtinggevend zijn. Trefwoorden: auto-immuun-hemolytische anemie; transfusie; immuunmodulatie Afdeling Bloedtransfusie en Transplantatie Immunologie, UMC St. Radboud Nijmegen 1 en Afdeling Immunohematologie Diagnostiek, Sanquin Diagnostiek, Amsterdam 2 Auto-immuun-hemolytische anemie (AIHA) is een ernstige ziekte met een incidentie van ca. 1/ Hij wordt gekenmerkt door de vorming van autoantistoffen tegen erytrocyten en episoden met fulminante hemolyse. AIHA kan als ziekte op zich bestaan maar is in bijna de helft van de gevallen secundair aan andere autoimmuunziekten of hematologische maligniteiten. Zo is associatie met een andere auto-immuunaandoening zoals SLE, reumatoïde artritis, auto-immune thyreoiditis en pernicieuze anemie beschreven, maar ook bij ovariumcysten, lymfoproliferatieve ziekten en solide tumoren komt AIHA voor. Vooral bij kinderen komt AIHA voor na infectieziekten (1, 2). Ook komt AIHA voor gecombineerd met auto-immuuntrombocytopenie waarbij autoantistoffen gericht zijn tegen trombocyten, resulterend in perifere trombocytenafbraak. Men spreekt dan van het syndroom van Evans (3). AIHA wordt ingedeeld op basis van de immunoserologische en -chemische eigenschappen van de autoantistoffen (tabel 1). Traditioneel kunnen de antistoffen verdeeld worden in warme en koude antistoffen, daarmee aangevend of de optimale reactietemperatuur boven of beneden 30 o C ligt. Het mechanisme van afbraak van de erytrocyten bij AIHA is afhankelijk van het type antistoffen die de AIHA veroorzaken en daarmee is de behandeling van AIHA eveneens afhankelijk van het type AIHA. Is er een onderliggend lijden dan zal de behandeling mede gericht zijn op de onderliggende aandoening (2). Antistoffen en afbraakmechanisme Warme autoantistoffen van de IgG- en IgA-klasse Warme IgG-autoantistoffen op erytrocyten zijn over het algemeen niet in staat tot het binden van complement, evenals IgA-autoantistoffen. Deze antistoffen Tabel 1. Type autoantistoffen bij AIHA Warme autoantistoffen incomplete warme autoantistoffen: - IgG- en IgA-klasse - IgM-klasse warme autoagglutininen/hemolysinen (IgM) geneesmiddel-geïnduceerde hemolytische anemie Correspondentie: dr. V.M.J. Novotny, Afdeling Bloed Transfusie en Transplantatie Immunologie, UMC St Radboud, Postbus 9101, 6500 HB Nijmegen v.novotny@hemat.umcn.nl Koude autoantistoffen bifasische hemolysinen (IgG) koude autoagglutininen/hemolysinen (IgM) 17
19 zijn optimaal reactief bij 37 C en beladen de erytrocyten met IgG- respectievelijk IgA-antistoffen. In de meeste gevallen zijn deze antistoffen tevens in het serum aantoonbaar in de indirecte antiglobulinetest en met enzymbehandelde erytrocyten. De directe antiglobulinetest is positief met anti-igg, respectievelijk anti-iga, hetgeen duidt op binding in vivo van antistoffen aan erytrocyten. Bij de afbraak van erytrocyten door deze antistoffen spelen mechanismen die op complementactivatie berusten vrijwel geen rol. Afbraak van erytrocyten wordt in het geval van IgG-warme autoantistoffen uitsluitend teweeggebracht door adherentie van de met IgG beladen erytrocyten aan Fc-receptoren op macrofagen. De IgG-subklassen IgG1 en IgG3 reageren vooral met Fc-receptoren op macrofagen. IgG3- antistoffen reageren veel sterker dan IgG1-antistoffen. De subklasse van autoantistoffen is dan ook van belang voor het effect in vivo. Warme autoantistoffen van de IgM-klasse Deze antistoffen zijn in staat tot het binden van complement, met als gevolg complementactivatie en afbraak van erytrocyten. In alle gevallen kunnen complementfactoren in vitro op de erytrocyten worden aangetoond. De directe antiglobulinetest is dan ook positief met anti-complement. Als gevolg van complementactivatie kunnen erytrocyten in vivo worden afgebroken. Volledige activatie van het complementsysteem kan resulteren in intravasale hemolyse. In dit geval spreken we van IgM-hemolysinen van het directe type. Bij gedeeltelijke complementactivatie tot en met het stadium van C3b hechten de met C3b beladen erytrocyten zich aan macrofagen die een C3breceptor hebben. De celdestructie vindt voornamelijk plaats in de lever, resulterend in extravasculaire hemolyse. Vaak zijn deze antistoffen in vitro in staat enzymbehandelde erytrocyten te hemolyseren (hemolysinen van het indirecte type). Deze warme IgMautoantistoffen worden o.a. gezien bij patiënten met een lymfoom. Bifasische hemolysinen (IgG; Donath- Landsteiner antistoffen) Deze koude IgG-autoantistoffen binden uitsluitend bij lage temperatuur (lager dan 30 C) aan erytrocyten. In vivo vindt dit alleen plaats in de aan koude blootgestelde huidvaten. Bij toename van de temperatuur, als het bloed in het gedeelte van de bloedcirculatie komt met een temperatuur van 37 C, treedt complementactivatie op, waardoor intravasale hemolyse kan optreden met als eventueel gevolg hemoglobinurie (paroxismale koude hemoglobinurie). In korte tijd kan een levensbedreigende hemolyse plaatsvinden. In vitro binden de antistoffen optimaal bij lage temperatuur (0-16 C) en wordt complement geactiveerd bij 37 C. Deze twee stadia zijn ook nodig om in vitro een lysisreactie te krijgen (Donath-Landsteinertest). De IgG-antistoffen van niet-gelyseerde, beladen erytrocyten laten bij hoge temperatuur gemakkelijk los, terwijl complementfactoren op de erytrocyten achterblijven. De directe antiglobulinetest met anti-complement is meestal positief en met anti- IgG meestal negatief Deze antistoffen komen slechts zelden voor en worden meestal gezien bij jonge kinderen na of tijdens virale infecties. Koude-autoagglutininen/hemolysinen (IgM) Deze IgM-autoantistoffen reageren optimaal bij lage temperatuur (lager dan 30 C) en meestal niet bij 37 C. Hun activiteit in vivo wordt sterk beperkt door hun temperatuuroptimum. Alleen in de oppervlakkig gelegen kleine huidvaten, die aan koude zijn blootgesteld, kan de temperatuur beneden 37 C dalen en daardoor kan een reactie van de erytrocyten met de antistoffen optreden. Bij sterke afkoeling, bijvoorbeeld in de winter, kan de perifere circulatie door agglutinatie van erytrocyten dusdanig worden beperkt, Figuur 1. Aangrijpingspunten van de diverse therapieën bij AIHA. IVIG: intraveneus immuunglobuline. 18
20 dat acrocyanose en in ernstige gevallen necrose kan optreden. Deze autoantistoffen kunnen chronisch voorkomen; in dit geval zijn de koude-autoagglutininen/ hemolysinen monoklonale paraproteïnen, die worden geproduceerd door één kloon van B-lymfocyten. Deze proliferatie van B-lymfocyten kan maligne zijn (M. Waldenström, chronische lymfatische leukemie) of benigne. Soms worden de koude-agglutininen ontdekt voordat een paraproteïne met een immunoelektroferesetechniek in het serum aantoonbaar is. Er kan ook sprake zijn van een acute passagère vorm. In dit geval komen de antistoffen voor bij een infectieziekte, zijn polyklonaal en verdwijnen weer als de infectie is genezen. Deze complicatie wordt vooral gezien bij infecties met Mycoplasma pneumoniae en bij virale infecties, zoals mononucleosis infectiosa. Deze antistoffen binden optimaal bij lagere temperatuur, terwijl de binding bij een temperatuur boven 30 C wordt verbroken. Bloed afgenomen bij kamertemperatuur vertoont dan ook meestal autoagglutinatie, die verdwijnt door de erytrocyten te wassen met een fysiologische zoutoplossing van 37 C. De IgM-antistoffen verdwijnen na deze wassing, maar de in vivo gebonden complementfactoren blijven aanwezig. De directe antiglobulinetest is dan ook alleen positief met anti-complement. Acute hemolyse ten gevolge van post-infectieuze vorming van koude autoagglutininen/hemolysinen is meestal self limiting. Hemolytische anemie door geneesmiddelen Geneesmiddelen kunnen op verschillende manieren verantwoordelijk zijn voor het positief worden van de directe antiglobulinetest. Daarbij treedt dikwijls hemolytische anemie op (2, 4). Gegevens over gebruikte medicatie is dus in geval van een positieve directe antiglobulinetest altijd van belang. Het geneesmiddel kan zich binden aan de erytrocytenmembraan gevolgd door vorming van antistoffen tegen het geneesmiddel leidend tot versnelde afbraak van de erytrocyten. Het bekendste voorbeeld is penicilline. De directe antiglobulinetest is positief met anti-igg en in het serum zijn geen antistoffen aantoonbaar met erytrocyten maar wel met erytrocyten die beladen zijn met penicilline. Een ander mechanisme is de vorming van antistoffen tegen een geneesmiddel waarbij immuuncomplexen worden gevormd die zich aan de erytrocytenmembraan hechten. Veel geneesmiddelen kunnen als gevolg van dit mechanisme hemolytische anemie veroorzaken. Bekende voorbeelden zijn kinine, chloorthiazide, tolmetine, rifampicine, probenecide en hydrochloorthiazide. Het immuuncomplex activeert complement en de erytrocyten worden massaal intravasaal afgebroken. De directe antiglobulinetest is positief met anti-complement en het serum is alleen reactief als het geneesmiddel of, in sommige gevallen, een afbraakproduct van het geneesmiddel bij de test zijn toegevoegd. Sommige medicamenten kunnen de celmembraan veranderen zodat allerlei plasma-eiwitten niet-specifiek aan de celmembraan worden gehecht. Hierdoor wordt de directe antiglobulinetest positief als getest wordt met antihumaan globulineserum dat antistoffen tegen immunoglobulinen en/of complement bevat. Dit mechanisme leidt niet tot versnelde afbraak van erytrocyten. Er is dus geen sprake van een hemolytische anemie. Het bekendste voorbeeld hiervan is cefalosporine. Cefalosporines kunnen echter ook aanleiding geven tot medicament-gerelateerde antistofvorming. Sommige geneesmiddelen induceren de vorming van autoantistoffen tegen erytrocyten. Het bekendste voorbeeld is alfa-methyldopa. Bij autoantistofvorming zijn de antistoffen niet gericht tegen het geneesmiddel maar tegen antigenen van de erytrocytenmembraan. Serologisch is geen onderscheid te maken met een niet-medicament-geïnduceerde AIHA. Kliniek en therapie van auto-immuun hemolytische anemie (AIHA) AIHA kan zich acuut presenteren met een hemolytische crise waarbij het hemoglobinegehalte in uren kan dalen tot kritische waarden. Een disregulatie van het immuunsysteem ligt ten grondslag aan het optreden van AIHA. B-cellen produceren autoantistoffen die gericht zijn tegen de eigen erytrocyten (5). Tijdens de fase van ernstige hemolyse vertonen de patiënten verschijnselen van hypoxie en worden hierdoor bedreigd. De snelle daling van het hemoglobinegehalte kan de patiënt in een levensbedreigende situatie brengen. Het voornaamste doel op dat moment is het handhaven van het hemoglobinegehalte net boven het kritische niveau. Transfusie is van belang in deze situaties van hemolytische crise (6). Omdat de autoantistoffen vaak gericht zijn tegen een antigeen dat bij vrijwel iedereen voorkomt, zullen de donorerytrocyten in de meeste gevallen niet compatibel zijn en zullen de getransfundeerde erytrocyten dus eveneens een verkorte overlevingsduur hebben. Transfusie is daarom niet zonder risico bij AIHA-patiënten. De laboratoriumdiagnostiek is gecompliceerd en het pretransfusieonderzoek kan daarbij tijdrovend zijn. Alloantistoffen kunnen worden gevormd en moeizaam detecteerbaar zijn door de aanwezigheid van de autoantistoffen. Additionele vorming van alloantistoffen wordt bij 12-40% van de patiënten met AIHA beschreven (2, 7). Inzicht in de consequenties van de uitslagen van de antistoffenanalyse gerelateerd aan de kliniek van de patiënt is van belang om tot een goed transfusie- en behandeladvies te komen. Het ten onrechte uitstellen van transfusie kan leiden tot onnodige en ernstige dan wel fatale complicaties bij de patiënt. Behoudens transfusie als ondersteunende maatregel wordt direct gestart met therapeutische behandeling. Is een onderliggende ziekte aanwezig dan is de benadering gericht op behandeling van het onderliggend lijden. De behandeling is verder gericht op het corrigeren of onderdrukken van het auto-immuunproces en/of interventie met de plaats van afbraak van de met autoantistoffen beladen erytrocyten (8). Bij warme AIHA wordt veelal gestart met corticosteroïden. Een alternatief is behandeling met intraveneus immuunglobuline of het geven van anderszins immuunsuppressieve therapie. Het effect kan enige dagen op zich laten wachten. In deze fase is bij bedreigende hypoxie transfusie geïndiceerd. Een nieuwe 19
21 vorm van therapie is behandeling met rituximab. Dit is een monoklonale antistof gericht tegen CD20 en dus tegen de B-cellen. Hiermee wordt de autoantistof-producerende B-celkloon gericht onschadelijk gemaakt. Splenectomie wordt bij warme AIHA veelal in tweede instantie toegepast bij therapiefalen. Hiermee wordt naast het verwijderen van de afbraakplaats ingegrepen in het immuunsysteem. Vooral bij koude AIHA is warmte essentieel. Het verwijderen van de autoantistoffen door middel van plasmaferese kan met name bij koude AIHA als tijdelijke ondersteunende maatregel effectief zijn (8). Het beloop van AIHA bij kinderen is meestal meer benigne en men ziet vaker spontaan herstel. Bij volwassenen is er vaker sprake van refractaire ziekte of het optreden van recidieven. Bij circa 10% van de patiënten met AIHA is er sprake van therapiefalen waarmee het belang van het zoeken naar alternatieve therapeutische benaderingen wordt onderstreept (1, 5, 8). Laboratoriumonderzoek bij AIHA Bij de diagnostiek is het van belang gebruik te maken van het verschil in serologisch gedrag tussen de verschillende autoantistoffen. Voor de karakterisering van erytrocyten-autoantistoffen worden de volgende technieken gebruikt (2, 7): - directe antiglobulinetest met: - polyspecifiek antiglobulineserum - Ig-klasse-specifieke antisera - IgG-subklasse-specifieke antisera - elutie van aan erytrocyten gebonden antistoffen - indirecte antiglobulinetest (onderzoek van serum en eluaat) - bloedgroepspecificiteitsbepaling van de antistoffen in serum en eluaat, waarbij het in geval van bloedtransfusie van belang is de aanwezigheid van alloantistoffen aan te tonen. Hiervoor is in veel gevallen een tijdrovend adsorptieonderzoek noodzakelijk. - hemolyse-/agglutinatietest - Donath-Landsteiner-test (onderzoek bifasische hemolysinen) De directe antiglobulinetest (directe Coombs-test) Voor de diagnostiek van auto-immuun-hemolytische anemieën is de directe antiglobulinetest van centrale betekenis. Met deze test wordt door middel van een polyspecifiek antiglobulineserum nagegaan of zich in vivo antistoffen en/of complementfactoren aan de patiëntenerytrocyten hebben gehecht. Om de directe antiglobulinetest bij de aanwezigheid van koude-agglutininen te kunnen verrichten, moeten de patiëntenerytrocyten van tevoren met fysiologisch zout van 37 C worden gewassen. Is de reactie van de directe antiglobulinetest negatief dan is de diagnose AIHA minder waarschijnlijk. Het onderzoek dient dan te worden uitgebreid met specifieke antisera tegen de verschillende immunoglobulineklassen (IgG, IgA, IgM) en met specifiek anti-complementserum. De belangrijkste reden hiervoor is dat het polyspecifiek antiglobulineserum geen anti-iga bevat terwijl IgA-autoantistoffen zonder aanwezigheid van IgG-autoantistoffen in sommige gevallen voorkomen. Verder kan men door gebruik te maken van een elutietechniek eventueel gebonden antistoffen concentreren en dan kunnen soms toch autoantistoffen in het eluaat worden aangetoond. Figuur 2. Schematische voorstelling directe antiglobulinetest. De aanwezigheid van antistoffen en/of complement op de in de patiënt circulerende erytrocyten wordt zichtbaar gemaakt met antistoffen gericht tegen humane immunoglobulinen (links) of complement (rechts). 20
22 Een positieve directe antiglobulinetest is niet altijd het gevolg van autoantistoffen en/of gebonden complementfactoren. Wanneer bij de patiënt IgG-alloantistoffen worden gevormd na transfusie, dan worden getransfundeerde donorerytrocyten met deze alloantistoffen beladen en geven aanleiding tot een positieve directe antiglobulinetest die gedeeltelijk positief is. Verder kunnen passief toegediende antistoffen (bijvoorbeeld anti-a en anti-b in intraveneus immunoglobuline of in trombocytenconcentraat) binden aan de erytrocyten van een patiënt. Deze kunnen ook een positieve directe antiglobulinetest tot gevolg hebben. Directe antiglobulinetest met anti-igg-subklassensera Als de directe antiglobulinetest positief is met anti- IgG-serum, kan met antisera specifiek voor de IgGsubklassen (IgG1, IgG2, IgG3, IgG4) worden bepaald tot welke subklasse(n) de autoantistoffen behoren. Elutie van de antistoffen De antistoffen die gebonden zijn aan de patiëntenerytrocyten kunnen, met behulp van onder andere zuur of ether, van de patiëntenerytrocyten worden afgehaald. Dit elutieonderzoek is van belang in verband met de bloedgroepspecificiteitsbepaling van de aan de patiëntenerytrocyten gebonden antistoffen. Soms is het elutieonderzoek positief terwijl de directe antiglobulinetest negatief is. In dergelijke gevallen kan er toch sprake zijn van een auto-immuun-hemolytische anemie. Indirecte antiglobulinetest met polyspecifiek antiglobulineserum. De indirecte antiglobulinetest met het serum van de patiënt en een panel van donorerytrocyten wordt gedaan om vast te stellen of er vrij circulerende warmte-autoantistoffen in het serum aantoonbaar zijn. Bij veel patiënten met een positieve directe antiglobulinetest door IgG-warmte-autoantistoffen is ook de indirecte antiglobulinetest met anti-igg-reagens positief. Bij patiënten bij wie de positieve directe antiglobulinetest veroorzaakt wordt door geneesmiddelgebruik zijn vrije antistoffen veelal alleen aantoonbaar in de indirecte antiglobulinetest in aanwezigheid van het geneesmiddel. Specificiteitbepaling van de antistoffen Van de antistoffen die met behulp van elutie van de patiëntenerytrocyten worden afgehaald en van de antistoffen in het serum (indien aantoonbaar) wordt de eventuele bloedgroepspecificiteit bepaald. Omdat autoantistoffen die met alle panelcellen reageren, kunnen voorkomen naast alloantistoffen met een bloedgroepspecificiteit is het noodzakelijk uitgebreid onderzoek te verrichten naar aanwezigheid van alloantistoffen. Dit kan door adsorptie van de autoantistoffen aan donorerytrocyten of aan de patiënt zijn eigen erytrocyten. Zo kunnen de autoantistoffen worden verwijderd waarna de mogelijke alloantistoffen over blijven. Hierna kan de specificiteit van alloantistoffen worden vastgesteld. Een belangrijke aanvullende test bij patiënten met IgG-autoantistoffen is een onderzoek naar complementbindende alloantistoffen. Dit onderzoek wordt verricht m.b.v. een tweestaps anti-complementtest. Afbraak door complementbindende alloantistoffen vindt door een ander mechanisme plaats en kan daarmee de hemolyse verergeren indien incompatibel getransfundeerd wordt. Daarom is een niet tijdrovend onderzoek naar complementbindende alloantistoffen aan te bevelen als de uitslag van een adsorptieonderzoek te lang op zich laat wachten. Hemolyse- en agglutinatietest Indien de directe antiglobulinetest alleen positief is met anti-complementserum, kan het serum van de patiënt onderzocht worden in de hemolysetest met enzymbehandelde erytrocyten en de agglutinatietest bij 16 C en 37 C op de aanwezigheid van respectievelijk koude-autoagglutininen/hemolysinen of warmteautoagglutinen/hemolysinen. Donath-Landsteiner-test Om een patiëntenserum te onderzoeken op de aanwezigheid van bifasische hemolysinen wordt de Donath- Landsteiner-test uitgevoerd. Deze antistoffen worden aangetoond door incubatie van donorerytrocyten bij 0 C met patiëntenserum, gevolgd door een incubatie bij 37 C met toevoeging van vers menselijk complement, omdat complementactivatie optimaal bij 37 C plaatsvindt. Transfusie bij AIHA-patiënten Transfusie van erytrocyten bij patiënten met een AIHA dient slechts op klinisch indicatie te gebeuren (4). Veelal zal dit in geval van een acute hemolytische crise met klinische tekenen van hypoxie noodzakelijk zijn. Hoewel terughoudendheid met transfunderen van belang is mag nooit ten onrechte in geval van klinische indicatie de transfusie worden uitgesteld. Inzicht in de kliniek en de betekenis van de antistofbevindingen is nodig om tot een verantwoord transfusiebeleid te komen. Dit betekent dus specialistische kennis op gebied van kliniek en immunohematologische laboratoriumbevindingen. Hierbij is de kliniek van de patiënt richtinggevend. Gezien het risico van hemolytische transfusiereacties door alloantistoffen is uitgebreid serologisch onderzoek een noodzaak. Dit onderzoek is zeer tijdrovend (zie Laboratoriumonderzoek ) en met de planning van de transfusie dient hiermee rekening te worden gehouden. Indien er geen tijd is om aanwezigheid van alloantistoffen uit te sluiten moet overwogen worden een donatie te selecteren die wat betreft resusfenotype, Kell-type en Kidd-type compatibel is aan de patiënt. De belangrijkste reden hiervoor is dat resus en Kell het meest immunogeen zijn en Kidd-antistoffen vaak tevens complementgemedieerde afbraak kunnen veroorzaken. Ook indien geen alloantistoffen zijn aangetoond zal, om het risico van alloimmunisatie te minimaliseren, dikwijls geadviseerd worden om donoren met hetzelfde resusfenotype als de patiënt en Kell-negatief te selecteren omdat de kans op alloantistofvorming tegen deze antigenen het grootst is. Door de aanwezigheid van de autoantistoffen zal de overleving van de donorerytrocyten echter toch ver- 21
23 kort zijn. Indien er klinisch relevante alloantistoffen zijn aangetoond, zal er altijd bloed getransfundeerd moeten worden dat negatief is voor het antigeen waartegen de alloantistoffen zijn gericht. Autoantistoffen kunnen een bloedgroepspecificiteit hebben bijvoorbeeld specifiek voor antigenen van het resussysteem (D, C, c, E, e). Incidenteel wordt ook specificiteit voor andere bloedgroepantigenen gevonden (Kell, Duffy, Kidd, etc.). In het geval van een hoge titer vrij circulerende specifieke autoantistoffen, gekoppeld aan klinisch zeer ernstige hemolyse, kan een donor geselecteerd worden die negatief is voor het betreffende bloedgroepantigeen. Hierbij moet dan soms afgeweken worden van de algemene regel resusfenotype- en Kell-negatief donorbloed te selecteren. Zijn er naast autoantistoffen met specificiteit ook alloantistoffen aanwezig dan wordt uiteraard primair rekening gehouden met de specificiteit van deze alloantistoffen. Bij chronische AIHA ten gevolge van complementbindende antistoffen en een stabiel hemoglobinegehalte kan er sprake zijn van slechts een gedeeltelijke complementactivatie en een evenwicht tussen complementactivatie en -inhibitie. De mate van complementactivatie wordt bepaald door de antistoftiter, de optimale bindingstemperatuur en Ig-klasse. Het is nog onduidelijk welke immunologische mechanismen dit beïnvloeden. Voor transfusie is het van belang te beseffen dat erytrocyten van de patiënt beladen kunnen zijn met C3d, waardoor geen verdere activatie van het complementsysteem kan plaatsvinden. De erytrocyten van de patiënt zijn als het ware beschermd tegen verdere afbraak. Transfusie met donorerytrocyten die niet beladen zijn met dit complement kunnen wel worden gehemolyseerd met als gevolg verstoring van het evenwicht en massale hemolyse. Transfusie is dan ook nooit geïndiceerd alleen op grond van het hemoglobinegehalte. Is er toch een klinische transfusie-indicatie dan dient men zich te realiseren dat transfusie gericht moet zijn op opheffen van de bedreigende klinische verschijnselen van hypoxie en niet op normalisatie van het hemoglobinegehalte. Omdat ook getransfundeerde erytrocyten versneld worden afgebroken is langzaam transfunderen, bijvoorbeeld 1 eenheid erytrocyten à 6 uur (circa 1 ml/kg/uur), van belang. Bij het transfunderen van grotere hoeveelheden erytrocyten in korte tijd wordt een grote hoeveelheid substraat voor hemolyse aangeboden met in korte tijd het vrijkomen van interne erytrocytenbestanddelen. Een te groot aanbod van deze bestanddelen vormen een extra bedreiging voor de nierfunctie. Conclusie AIHA is een benigne aandoening, echter met potentieel risico op fatale afloop. Hoewel over het algemeen terughoudendheid met transfusie wordt geadviseerd, kan in geval van een acute hemolytische crise bij AIHA transfusie levensreddend zijn. Transfusie van erytrocyten bij patiënten met een AIHA dient slechts op klinische indicatie te gebeuren. Inzicht in de kliniek en de betekenis van de antistofbevindingen is nodig om tot een verantwoord transfusiebeleid te komen. Dit betekent dus specialistische kennis op gebied van kliniek en immunohematologische laboratorium bevindingen. Hierbij is de kliniek van de patiënt richtinggevend. Literatuur 1. Dacie J. The immune haemolytic anaemia s: a century of exciting progress in understanding. Br J Haematol 2001; 114: Petz LD, Garraty G. Immune haemolytic anemias, second edition Churcill Livingstone, Roberts NA. Management of Evans syndrome. Br J Haematol 2006; 132: Garraty G. Drug induced immune hemolytic anemia s; the last decade. Immunohematol 2004; 20: Semple JW, Freedman J. Autoimmune pathogenesis and autoimmune hemolytic anemia. Sem Hematol 2005; 42: Petz LD. A physician s guide to transfusion in autoimmune hemolytic anaemia. Br J Haematol 2004; 124: Branch DR, Petz LD. Detecting alloantibodies in patients with autoantibodies. Transfusion 1999; 39: King KE, Ness PM. Treatment of autoimmune haemolytic anemia. Sem Hematol 2005; 42: Summary Autoimmune hemolytic anemia; clinical and laboratory matters. Novotny, VMJ, Overbeeke MAM. Ned Tijdschr Klin Chem Labgeneesk 2006; 31: Autoimmune haemolytic anaemia (AIHA) is a serious disease with an incidence of approximately 1/ It is characterized by the development of autoantibodies against erythrocytes and episodes with massive antibody related haemolysis. Patients may suffer from life threatening low haemoglobin levels and are at risk for ischemic cardiac complications, and severe neurological complications. Fatal outcome has been described. The mechanism of red cell destruction in patients depends on the type of autoantibodies formed. In case of a haemolytic crisis in AIHA, the so-called acute haemolytic phase, haemoglobin levels can drop to life threatening low levels and patients are at risk for hypoxic complications and even death. The main objective at that moment is to keep haemoglobin levels above the critical level. Transfusion is an important part of the treatment at that time. However transfusion therapy is not without risk in patients with AIHA. An important complication in AIHA patients is the formation of red cell alloantibodies. Reliable detection of red cell alloantibodies in the presence of autoantibodies is technically difficult and sometimes these clinically important red cell alloantibodies may not be detected. When this is the case, transfusion is a risk, since incompatibility may lead to more severe haemolysis. Transfusion however is essential in the phase of haemolytic crisis. Combining the results of laboratory investigation and the clinical condition of the patient is essential in the treatment of patients with haemolytic crisis. The clinical condition of the patient is leading in the decision to transfuse. Keywords: Autoimmune haemolytic anaemia; transfusion; immune modulation 22
Auto-immuun-hemolytische anemie: klinische en laboratoriumaspecten
 Ned Tijdschr Klin Chem Labgeneesk 2006; 31: 269-274 Auto-immuun-hemolytische anemie: klinische en laboratoriumaspecten V.M.J. NOVOTNY 1 en M.A.M. OVERBEEKE 2 Auto-immuun-hemolytische anemie (AIHA) is een
Ned Tijdschr Klin Chem Labgeneesk 2006; 31: 269-274 Auto-immuun-hemolytische anemie: klinische en laboratoriumaspecten V.M.J. NOVOTNY 1 en M.A.M. OVERBEEKE 2 Auto-immuun-hemolytische anemie (AIHA) is een
Auto-immuun Hemolytische Anemie (AIHA) Transfusie
 Auto-immuun Hemolytische Anemie (AIHA) Transfusie Marit Jalink Internist-hematoloog Amsterdam UMC, AMC Promovendus, Sanquin CCTR 15 mei 2019 Auto immuun hemolytische anemie Een anemie die ontstaat door
Auto-immuun Hemolytische Anemie (AIHA) Transfusie Marit Jalink Internist-hematoloog Amsterdam UMC, AMC Promovendus, Sanquin CCTR 15 mei 2019 Auto immuun hemolytische anemie Een anemie die ontstaat door
Post Transfusie Purpura
 Post Transfusie Purpura Leendert Porcelijn Immunohematologie Diagnostiek Trombocyten/Leukocyten Serologie 19 mei 2017 1 19 mei 2017 2 Serum van mevrouw Zw in Plaatjes ImmunoFluorescentie Test (PIFT) met
Post Transfusie Purpura Leendert Porcelijn Immunohematologie Diagnostiek Trombocyten/Leukocyten Serologie 19 mei 2017 1 19 mei 2017 2 Serum van mevrouw Zw in Plaatjes ImmunoFluorescentie Test (PIFT) met
Trombocytentransfusies bij kinderen. 11 de Pediatrisch Transfusiesymposium 14 september 2011 Annemieke Willemze
 Trombocytentransfusies bij kinderen 11 de Pediatrisch Transfusiesymposium 14 september 2011 Annemieke Willemze Inhoud Trombocytopenie en bloeden Trombocytentransfusietriggers Verschillende trombocytenconcentraten
Trombocytentransfusies bij kinderen 11 de Pediatrisch Transfusiesymposium 14 september 2011 Annemieke Willemze Inhoud Trombocytopenie en bloeden Trombocytentransfusietriggers Verschillende trombocytenconcentraten
Autoimmuun Hemolytische Anemie Serologisch Onderzoek
 Autoimmuun Hemolytische Anemie Serologisch Onderzoek Serologisch onderzoek AIHA Casus 1. Mevrouw vd H, 1924: Onderzoek bij aanwezigheid warmte autoantistoffen Casus 2. Mevrouw K, 1956: Onderzoek bij aanwezigheid
Autoimmuun Hemolytische Anemie Serologisch Onderzoek Serologisch onderzoek AIHA Casus 1. Mevrouw vd H, 1924: Onderzoek bij aanwezigheid warmte autoantistoffen Casus 2. Mevrouw K, 1956: Onderzoek bij aanwezigheid
Trombocytentransfusie-refractaire patiënten
 Trombocytentransfusie-refractaire patiënten Beleid vanuit perspectief kliniek en bloedbank Liesbeth Oosten Afdeling Immunohematologie & Bloedtransfusie, LUMC Cynthia So-Osman Unit Transfusie Geneeskunde,
Trombocytentransfusie-refractaire patiënten Beleid vanuit perspectief kliniek en bloedbank Liesbeth Oosten Afdeling Immunohematologie & Bloedtransfusie, LUMC Cynthia So-Osman Unit Transfusie Geneeskunde,
Medicatie geïnduceerde hemolyse
 Yvonne Henskens Diagnostic tools/conventional Lab tests Medicatie geïnduceerde hemolyse Yvonne Henskens, MCs, phd Head of units for hematology, hemostasis and transfusion Central Diagnostic Laboratory,
Yvonne Henskens Diagnostic tools/conventional Lab tests Medicatie geïnduceerde hemolyse Yvonne Henskens, MCs, phd Head of units for hematology, hemostasis and transfusion Central Diagnostic Laboratory,
Identieke of compatibele transfusie van trombocyten: voorkeur en mogelijkheden
 Identieke of compatibele transfusie van trombocyten: voorkeur en mogelijkheden Marian van Kraaij Unitdirecteur Transfusiegeneeskunde Sanquin Bloedbank Compatibel/ incompatibel / identiek transfunderen
Identieke of compatibele transfusie van trombocyten: voorkeur en mogelijkheden Marian van Kraaij Unitdirecteur Transfusiegeneeskunde Sanquin Bloedbank Compatibel/ incompatibel / identiek transfunderen
Koud, kouder, koudst. Dr. M.P. Zijlstra Klinisch chemicus
 Koud, kouder, koudst Dr. M.P. Zijlstra Klinisch chemicus Casus koude agglutininen Dagdienst: Telefoontje assistent anesthesie Pre-OK screening voor gekoelde OK bij een patiënt met koude agglutinatie in
Koud, kouder, koudst Dr. M.P. Zijlstra Klinisch chemicus Casus koude agglutininen Dagdienst: Telefoontje assistent anesthesie Pre-OK screening voor gekoelde OK bij een patiënt met koude agglutinatie in
Hemolyse na transfusie, wie is de boosdoener?
 27 maart 2014 Hemolyse na transfusie, wie is de boosdoener? CENTRAAL DIAGNOSTISCH LABORATORIUM transfusielaboratorium, Yvonne Henskens en Sandra Rouwette Vrouw, 55 jaar Blanco voorgeschiedenis 5 dagen
27 maart 2014 Hemolyse na transfusie, wie is de boosdoener? CENTRAAL DIAGNOSTISCH LABORATORIUM transfusielaboratorium, Yvonne Henskens en Sandra Rouwette Vrouw, 55 jaar Blanco voorgeschiedenis 5 dagen
Kind met onbegrepen anemie. Matthieu Bosman, klinisch chemicus i.o. MMC Veldhoven
 Kind met onbegrepen anemie Matthieu Bosman, klinisch chemicus i.o. MMC Veldhoven Kennisplatform Transfusiegeneeskunde Regio Zuidoost, 31-03-2016 Kliniek en lab dag 1 Kind van 3 jaar komt op SEH. 3 weken
Kind met onbegrepen anemie Matthieu Bosman, klinisch chemicus i.o. MMC Veldhoven Kennisplatform Transfusiegeneeskunde Regio Zuidoost, 31-03-2016 Kliniek en lab dag 1 Kind van 3 jaar komt op SEH. 3 weken
TTP. Anke te Stroet Hemovigilantiemedewerker
 TTP Anke te Stroet Hemovigilantiemedewerker Disclosure belangen spreker bijeenkomst Onderwijsbijeenkomst Kennisplatform Transfusiegeneeskunde ZO Geen (potentiële) belangenverstrengeling Naam: Anke te Stroet
TTP Anke te Stroet Hemovigilantiemedewerker Disclosure belangen spreker bijeenkomst Onderwijsbijeenkomst Kennisplatform Transfusiegeneeskunde ZO Geen (potentiële) belangenverstrengeling Naam: Anke te Stroet
Serologische onderzoek bij aanwezigheid van koude (auto)antistoffen
 Serologische onderzoek bij aanwezigheid van koude (auto)antistoffen dr Claudia C Folman Erytrocytenserologie, Sanquin Diagnostiek c.folman@sanquin.nl 26 maart 2015 1 Wat komt er aan de orde? 1. Kenmerken
Serologische onderzoek bij aanwezigheid van koude (auto)antistoffen dr Claudia C Folman Erytrocytenserologie, Sanquin Diagnostiek c.folman@sanquin.nl 26 maart 2015 1 Wat komt er aan de orde? 1. Kenmerken
Paroxysmale Nachtelijke Hemoglobinurie Oftewel: Plan Niet Haalbaar? Annegeet van den Bos Kennisplatform 6 december 2018
 Paroxysmale Nachtelijke Hemoglobinurie Oftewel: Plan Niet Haalbaar? Annegeet van den Bos Kennisplatform 6 december 2018 PNH Oorzaak: mutatie PIG-A gen (codeert voor Glycosyl-Phosfatdyl-Inosytol) Gevolg:
Paroxysmale Nachtelijke Hemoglobinurie Oftewel: Plan Niet Haalbaar? Annegeet van den Bos Kennisplatform 6 december 2018 PNH Oorzaak: mutatie PIG-A gen (codeert voor Glycosyl-Phosfatdyl-Inosytol) Gevolg:
Een lange weg te gaan. Rob Hendriks Analist 1 Bloedtransfusie Orbis Medisch Centrum Sittard
 Een lange weg te gaan Rob Hendriks Analist 1 Bloedtransfusie Orbis Medisch Centrum Sittard Patiënt - Myelodysplastisch syndroom (MDS), behandeling in de HOVON 89 studie. - Polytransfusee (wekelijks transfusie)
Een lange weg te gaan Rob Hendriks Analist 1 Bloedtransfusie Orbis Medisch Centrum Sittard Patiënt - Myelodysplastisch syndroom (MDS), behandeling in de HOVON 89 studie. - Polytransfusee (wekelijks transfusie)
Dr. Leo Jacobs Klinisch chemicus in opleiding
 Dr. Leo Jacobs Klinisch chemicus in opleiding April 2012 71 jarige man Hoge koorts en frequent braken en dyspnoe Geen bloed of slijm bij ontlasting, geen hematurie. CRP = 63 mg/l en HB = 6.1 mmol/l Relevante
Dr. Leo Jacobs Klinisch chemicus in opleiding April 2012 71 jarige man Hoge koorts en frequent braken en dyspnoe Geen bloed of slijm bij ontlasting, geen hematurie. CRP = 63 mg/l en HB = 6.1 mmol/l Relevante
BRRRRRRRuin Serum. MMC Eindhoven 26 maart 2015
 BRRRRRRRuin Serum MMC Eindhoven 26 maart 2015 Casus 1 Jongen, 2 jaar Overplaatsing uit ander ziekenhuis Sinds een week algehele malaise; minder eetlust, koorts. Eenmalig braken; bloederige diarrhee gehad
BRRRRRRRuin Serum MMC Eindhoven 26 maart 2015 Casus 1 Jongen, 2 jaar Overplaatsing uit ander ziekenhuis Sinds een week algehele malaise; minder eetlust, koorts. Eenmalig braken; bloederige diarrhee gehad
anemie 1.1 Overzicht van de anemieën 1.2 Congenitale anemieën 1.3 Verworven anemieën
 I N H O U D hoofdstuk 1 anemie 13 1.1 Overzicht van de anemieën 13 1.2 Congenitale anemieën 16 1.2.1 De thalassemieën 16 1.2.2 Sikkelcelanemie 19 1.2.3 Andere hemoglobinopathieën 22 1.2.4 Aangeboren membraanafwijkingen
I N H O U D hoofdstuk 1 anemie 13 1.1 Overzicht van de anemieën 13 1.2 Congenitale anemieën 16 1.2.1 De thalassemieën 16 1.2.2 Sikkelcelanemie 19 1.2.3 Andere hemoglobinopathieën 22 1.2.4 Aangeboren membraanafwijkingen
Een kwestie van goed matchen
 Een kwestie van goed matchen Claudia Folman Immunohematologie Diagnostiek, Amsterdam c.folman@sanquin.nl 1 September 2010 1 Casus I donderdag 9:30 uur De klinisch chemicus van een ZKHS belt voor overleg
Een kwestie van goed matchen Claudia Folman Immunohematologie Diagnostiek, Amsterdam c.folman@sanquin.nl 1 September 2010 1 Casus I donderdag 9:30 uur De klinisch chemicus van een ZKHS belt voor overleg
NEDERLANDSE SAMENVATTING
 NEDERLANDSE SAMENVATTING 146 Klinische en immunologische aspecten van pretransplantatie bloedtransfusies Inleiding Bloedtransfusies worden in de meeste gevallen gegeven aan patiënten die een tekort hebben
NEDERLANDSE SAMENVATTING 146 Klinische en immunologische aspecten van pretransplantatie bloedtransfusies Inleiding Bloedtransfusies worden in de meeste gevallen gegeven aan patiënten die een tekort hebben
Patient 56 Jaren, Vrouw /
 IC 24-05-2016 Patient 56 Jaren, Vrouw / 24-8-1959 Bloedplaatjestransfusie ivm tr 7 x 10*9/L (tgv chemotherapie) en hematurie Na inlopen KR en temp 37*7-39*7/L tachycardie maar circulatoir stabiel Geen
IC 24-05-2016 Patient 56 Jaren, Vrouw / 24-8-1959 Bloedplaatjestransfusie ivm tr 7 x 10*9/L (tgv chemotherapie) en hematurie Na inlopen KR en temp 37*7-39*7/L tachycardie maar circulatoir stabiel Geen
Korte en lange termijn (bij) werkingenen van transfusie Vorderingen van de herziening richtlijn bloedtransfusie 29 november 2017
 Korte en lange termijn (bij) werkingenen van transfusie Vorderingen van de herziening richtlijn bloedtransfusie 29 november 2017 Dr. Erik AM Beckers Internist-Hematoloog/Transfusiespecialist 2 Inleiding
Korte en lange termijn (bij) werkingenen van transfusie Vorderingen van de herziening richtlijn bloedtransfusie 29 november 2017 Dr. Erik AM Beckers Internist-Hematoloog/Transfusiespecialist 2 Inleiding
Antistof-gemedieerde transfusiereacties en preventief matchen in relatie tot de nieuwe CBO
 Antistof-gemedieerde transfusiereacties en preventief matchen in relatie tot de nieuwe CBO Masja de Haas Immunohematologische Diagnostiek m.dehaas@sanquin.nl September 1, 2010 1 Antistof-gemedieerde transfusiereacties
Antistof-gemedieerde transfusiereacties en preventief matchen in relatie tot de nieuwe CBO Masja de Haas Immunohematologische Diagnostiek m.dehaas@sanquin.nl September 1, 2010 1 Antistof-gemedieerde transfusiereacties
Bloedtransfusie. Dr. Peter A.W. te Boekhorst
 Bloedtransfusie Dr. Peter A.W. te Boekhorst Disclosure belangen Peter A.W. te Boekhorst (potentiële) belangenverstrengelingen Voor bijeenkomst mogelijk relevante relaties met bedrijven Sponsoring of onderzoeksgeld
Bloedtransfusie Dr. Peter A.W. te Boekhorst Disclosure belangen Peter A.W. te Boekhorst (potentiële) belangenverstrengelingen Voor bijeenkomst mogelijk relevante relaties met bedrijven Sponsoring of onderzoeksgeld
Inhoud Wat is een bloedtransfusie
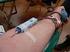 Bloedtransfusie Binnenkort zult u een behandeling of ingreep ondergaan, waarbij er een kans is dat u bloed toegediend moet krijgen: bloedtransfusie. Of u krijgt binnenkort een bloedtransfusie vanwege bloedarmoede.
Bloedtransfusie Binnenkort zult u een behandeling of ingreep ondergaan, waarbij er een kans is dat u bloed toegediend moet krijgen: bloedtransfusie. Of u krijgt binnenkort een bloedtransfusie vanwege bloedarmoede.
Consortium Transfusiegeneeskundig Onderzoek: Najaarssymposium 2016
 Consortium Transfusiegeneeskundig Onderzoek: Najaarssymposium 2016 Samenwerken in het optimaliseren van de bloedtransfusieketen Deel II: Ontwikkelen van nieuw transfusie gerelateerd onderzoek Dr. Erik
Consortium Transfusiegeneeskundig Onderzoek: Najaarssymposium 2016 Samenwerken in het optimaliseren van de bloedtransfusieketen Deel II: Ontwikkelen van nieuw transfusie gerelateerd onderzoek Dr. Erik
Preventief cek-beleid bij transfusie aan vrouwen<45 jaar Zien we effect?
 Preventief cek-beleid bij transfusie aan vrouwen
Preventief cek-beleid bij transfusie aan vrouwen
Direct beschikbare uitgetypeerde eenheden: voordelen voor de patiënt en het laboratorium. Masja de Haas Immunohematologische Diagnostiek
 Direct beschikbare uitgetypeerde eenheden: voordelen voor de patiënt en het laboratorium Masja de Haas Immunohematologische Diagnostiek Direct beschikbare uitgetypeerde eenheden Foto s van Judith van IJken,
Direct beschikbare uitgetypeerde eenheden: voordelen voor de patiënt en het laboratorium Masja de Haas Immunohematologische Diagnostiek Direct beschikbare uitgetypeerde eenheden Foto s van Judith van IJken,
Cover Page. The handle holds various files of this Leiden University dissertation.
 Cover Page The handle http://hdl.handle.net/1887/20941 holds various files of this Leiden University dissertation. Author: Natukunda, Bernard Title: Post-transfusion and maternal red blood cell alloimmunization
Cover Page The handle http://hdl.handle.net/1887/20941 holds various files of this Leiden University dissertation. Author: Natukunda, Bernard Title: Post-transfusion and maternal red blood cell alloimmunization
Nederlandse samenvatting
 Nederlandse samenvatting Nederlandse samenvatting Het immuunsysteem Ons immuunsysteem beschermt ons tegen allerlei ziekteverwekkers, zoals bacteriën, parasieten en virussen, die ons lichaam binnen dringen.
Nederlandse samenvatting Nederlandse samenvatting Het immuunsysteem Ons immuunsysteem beschermt ons tegen allerlei ziekteverwekkers, zoals bacteriën, parasieten en virussen, die ons lichaam binnen dringen.
Behandeling van ITP bij kinderen
 Behandeling van ITP bij kinderen Daarom: de TIKI studie! K.M.J. Heitink-Pollé Kinderarts, hematoloog/oncoloog WKZ en Flevoziekenhuis The Harrington-Hollingsworth Experiment 1951 Schwartz RS. N Engl J Med
Behandeling van ITP bij kinderen Daarom: de TIKI studie! K.M.J. Heitink-Pollé Kinderarts, hematoloog/oncoloog WKZ en Flevoziekenhuis The Harrington-Hollingsworth Experiment 1951 Schwartz RS. N Engl J Med
Cover Page. The handle holds various files of this Leiden University dissertation.
 Cover Page The handle http://hdl.handle.net/1887/20119 holds various files of this Leiden University dissertation. Author: Lotta, Luca Andrea Title: Pathophysiology of thrombotic thrombocytopenic purpura
Cover Page The handle http://hdl.handle.net/1887/20119 holds various files of this Leiden University dissertation. Author: Lotta, Luca Andrea Title: Pathophysiology of thrombotic thrombocytopenic purpura
Inzicht krijgen in interferentie van Darzalex (daratumumab) met bloedcompatibiliteitstesten
 risico minimalisatie materiaal versie 2.0 19OKT2016 concentraat voor oplossing voor infusie Dit geneesmiddel is onderworpen aan aanvullende monitoring. Inzicht krijgen in interferentie van Darzalex (daratumumab)
risico minimalisatie materiaal versie 2.0 19OKT2016 concentraat voor oplossing voor infusie Dit geneesmiddel is onderworpen aan aanvullende monitoring. Inzicht krijgen in interferentie van Darzalex (daratumumab)
Aanvraagpaden voor immunohematologie (IH)
 INHOUD 1. ABO onderzoek bij bepalingsprobleem... 2 2. Resus D onderzoek bij bepalingsprobleem... 2 2.1. RhD onderzoek incl. RHD genotypering en transfusieadvies... 2 2.2. RHD genotypering ZONDER transfusieadvies...
INHOUD 1. ABO onderzoek bij bepalingsprobleem... 2 2. Resus D onderzoek bij bepalingsprobleem... 2 2.1. RhD onderzoek incl. RHD genotypering en transfusieadvies... 2 2.2. RHD genotypering ZONDER transfusieadvies...
PAROXYSMALE NACHTELIJKE HEMOGLOBINURIE
 PAROXYSMALE NACHTELIJKE HEMOGLOBINURIE Henk Wind Afdeling Immunologie Erasmus MC Woerden 30-10-2008 INTRODUCTIE PNH is het gevolg van een klonale expansie van een gemuteerde hematopoëtische stamcel. Klinisch
PAROXYSMALE NACHTELIJKE HEMOGLOBINURIE Henk Wind Afdeling Immunologie Erasmus MC Woerden 30-10-2008 INTRODUCTIE PNH is het gevolg van een klonale expansie van een gemuteerde hematopoëtische stamcel. Klinisch
Bloedtransfusie: randvoorwaarden
 Bloedtransfusie: randvoorwaarden It is important that a good and open channel of communication exists between the blood providers and blood prescribers that shall ensure an effective clinical interface
Bloedtransfusie: randvoorwaarden It is important that a good and open channel of communication exists between the blood providers and blood prescribers that shall ensure an effective clinical interface
Hyperhemolyse state of art
 Hyperhemolyse state of art dr Claudia Folman IHD Erytrocytenserologie 19 mei 2017 1 Sophia Casus: Meisje nu 16 jaar HbSS 2014 AIHA (knapt op na hydrea, prednison) 2015 sickelcel crisen en buikpijn kolieken
Hyperhemolyse state of art dr Claudia Folman IHD Erytrocytenserologie 19 mei 2017 1 Sophia Casus: Meisje nu 16 jaar HbSS 2014 AIHA (knapt op na hydrea, prednison) 2015 sickelcel crisen en buikpijn kolieken
De onderdelen van het bloed.
 Bloedtransfusie Universitair Medisch Centrum Groningen Bij de behandeling die u of uw kind binnenkort ondergaat kan de toediening van bloed nodig zijn. In deze folder wordt uitgelegd welke bloedproducten
Bloedtransfusie Universitair Medisch Centrum Groningen Bij de behandeling die u of uw kind binnenkort ondergaat kan de toediening van bloed nodig zijn. In deze folder wordt uitgelegd welke bloedproducten
CLINICAL DETERMINANTS OF RED CELL ALLOIMMUNIZATION
 CLINICAL DETERMINANTS OF RED CELL ALLOIMMUNIZATION Implications for preventative antigen matching strategies Dr. Dorothea Evers Promotoren: prof. J.G. van der Bom & prof. J.J. Zwaginga Casus 64-jarige
CLINICAL DETERMINANTS OF RED CELL ALLOIMMUNIZATION Implications for preventative antigen matching strategies Dr. Dorothea Evers Promotoren: prof. J.G. van der Bom & prof. J.J. Zwaginga Casus 64-jarige
Een donatie met een staartje
 Een donatie met een staartje Jaap van Hellemond Dept. Medische Microbiologie & Infectieziekten Erasmus MC & Havenziekenhuis Rotterdam Met medewerking van en dank aan Havenziekenhuis, Rotterdam Emmaline
Een donatie met een staartje Jaap van Hellemond Dept. Medische Microbiologie & Infectieziekten Erasmus MC & Havenziekenhuis Rotterdam Met medewerking van en dank aan Havenziekenhuis, Rotterdam Emmaline
Transfusion related acute lung injury (TRALI)
 Transfusion related acute lung injury (TRALI) MDO bespreking 3 september 2014 Michelle Oude Alink TRALI Op intensive care regelmatig bloedproducten Risico op transfusion related lung injury bij bloedproducten
Transfusion related acute lung injury (TRALI) MDO bespreking 3 september 2014 Michelle Oude Alink TRALI Op intensive care regelmatig bloedproducten Risico op transfusion related lung injury bij bloedproducten
MDO-praatje (Catastrofaal) antifosfolipen syndroom. Charlotte Schaap AIOS interne geneeskunde
 MDO-praatje (Catastrofaal) antifosfolipen syndroom Charlotte Schaap AIOS interne geneeskunde Casus Patient 51 jaar RvO: overname van elders ivm wisselende EMV-scores, oorzaak vooralsnog onduidelijk. Voorgeschiedenis
MDO-praatje (Catastrofaal) antifosfolipen syndroom Charlotte Schaap AIOS interne geneeskunde Casus Patient 51 jaar RvO: overname van elders ivm wisselende EMV-scores, oorzaak vooralsnog onduidelijk. Voorgeschiedenis
Critically appraised topic: RBC-genotypering bij patiënten met warme auto-immuun hemolytische anemie
 Critically appraised topic: RBC-genotypering bij patiënten met warme auto-immuun hemolytische anemie THOMAS PILATE 20-03-2018 PROMOTOR: DR. ELENA LAZAROVA Overzicht Inleiding Huidige pretransfusietechnieken
Critically appraised topic: RBC-genotypering bij patiënten met warme auto-immuun hemolytische anemie THOMAS PILATE 20-03-2018 PROMOTOR: DR. ELENA LAZAROVA Overzicht Inleiding Huidige pretransfusietechnieken
Aanvraagpaden voor immunohematologie (IH)
 Wijzigingen worden aangeduid in rood INHOUD 1. ABO onderzoek bij bepalingsprobleem... 3 2. Resus D onderzoek bij bepalingsprobleem... 3 2.1. RhD onderzoek incl. RHD genotypering en transfusieadvies...
Wijzigingen worden aangeduid in rood INHOUD 1. ABO onderzoek bij bepalingsprobleem... 3 2. Resus D onderzoek bij bepalingsprobleem... 3 2.1. RhD onderzoek incl. RHD genotypering en transfusieadvies...
Interpretatie labo-resultaten
 Interpretatie labo-resultaten hematologie Sylvia Snauwaert, MD PhD Overzicht A. Trombocytopenie B. Leucocytose Bespreking casussen A. Trombocytopenie Man, 63 jaar, routinebloedafname, asymptomatisch Help
Interpretatie labo-resultaten hematologie Sylvia Snauwaert, MD PhD Overzicht A. Trombocytopenie B. Leucocytose Bespreking casussen A. Trombocytopenie Man, 63 jaar, routinebloedafname, asymptomatisch Help
Nieuwe CBO richtlijn bloedtransfusie
 Nieuwe CBO richtlijn bloedtransfusie Wat verandert er in het preventief matchen Marijke Overbeeke M.Overbeeke@sanquin.nl 26 januari 2011 1 Erytrocyten (glyco)proteinen/lipiden dragen 30 bloedgroep systemen:
Nieuwe CBO richtlijn bloedtransfusie Wat verandert er in het preventief matchen Marijke Overbeeke M.Overbeeke@sanquin.nl 26 januari 2011 1 Erytrocyten (glyco)proteinen/lipiden dragen 30 bloedgroep systemen:
Zwak- of variant-rhd-antigeen: eenvoudig serologisch te bepalen in eigen laboratorium
 Zwak- of variant-rhd-antigeen: eenvoudig serologisch te bepalen in eigen laboratorium Auteurs Trefwoorden J. Nigten, D.S. Orij-Westerhof, C.H. Noordzij en M.H. Herruer zwak-rhd-antigeen, RhD-variant, RhD-epitopenkit
Zwak- of variant-rhd-antigeen: eenvoudig serologisch te bepalen in eigen laboratorium Auteurs Trefwoorden J. Nigten, D.S. Orij-Westerhof, C.H. Noordzij en M.H. Herruer zwak-rhd-antigeen, RhD-variant, RhD-epitopenkit
Informatie over een bloedtransfusie
 Informatie over een bloedtransfusie Bij het tot stand komen van deze folder is gebruik gemaakt van de volgende folders: Bloedtransfusie voor patiënten - Stichting Sanquin Bloedvoorziening. Bloedtransfusie
Informatie over een bloedtransfusie Bij het tot stand komen van deze folder is gebruik gemaakt van de volgende folders: Bloedtransfusie voor patiënten - Stichting Sanquin Bloedvoorziening. Bloedtransfusie
hoofdstuk 2 Hoofdstuk 3
 In Nederland ontvangen jaarlijks vele mensen een bloedtransfusie. De rode bloedcellen (RBCs) worden toegediend om bloedarmoede, veroorzaakt door ernstig bloedverlies of een probleem in de bloedaanmaak,
In Nederland ontvangen jaarlijks vele mensen een bloedtransfusie. De rode bloedcellen (RBCs) worden toegediend om bloedarmoede, veroorzaakt door ernstig bloedverlies of een probleem in de bloedaanmaak,
Maligne hematologie. Asia Ropela, internist-oncoloog St.Jansdal ziekenhuis 22 maart 2014
 Maligne hematologie Asia Ropela, internist-oncoloog St.Jansdal ziekenhuis 22 maart 2014 Indeling Leukemie acuut AML (acute myeloïde leukemie) ALL (acute lymfoïde leukemie) chronisch CML (chronische myeloïde
Maligne hematologie Asia Ropela, internist-oncoloog St.Jansdal ziekenhuis 22 maart 2014 Indeling Leukemie acuut AML (acute myeloïde leukemie) ALL (acute lymfoïde leukemie) chronisch CML (chronische myeloïde
Erytrocytenimmunisatie tijdens de zwangerschap Achtergronden van de veranderingen. Drs. Marijke Overbeeke Dr. Masja de Haas Dr.
 Erytrocytenimmunisatie tijdens de zwangerschap Achtergronden van de veranderingen Drs. Marijke Overbeeke Dr. Masja de Haas Dr. Joke Koelewijn Hemolytische ziekte van de foetus en pasgeborene (HZFP) HZFP:
Erytrocytenimmunisatie tijdens de zwangerschap Achtergronden van de veranderingen Drs. Marijke Overbeeke Dr. Masja de Haas Dr. Joke Koelewijn Hemolytische ziekte van de foetus en pasgeborene (HZFP) HZFP:
Chapter 9. Nederlandse samenvatting
 Chapter 9 Nederlandse samenvatting 150 Samenvatting NEDERLANDSE SAMENVATTING De natuurlijke afweer van het lichaam wordt verzorgd door het immuunsysteem. Zonder immuunsysteem zouden pathogenen zoals virussen
Chapter 9 Nederlandse samenvatting 150 Samenvatting NEDERLANDSE SAMENVATTING De natuurlijke afweer van het lichaam wordt verzorgd door het immuunsysteem. Zonder immuunsysteem zouden pathogenen zoals virussen
Cover Page. The handle http://hdl.handle.net/1887/19745 holds various files of this Leiden University dissertation.
 Cover Page The handle http://hdl.handle.net/1887/19745 holds various files of this Leiden University dissertation. Author: Faaij, Claudia Margaretha Johanna Maria Title: Cellular trafficking in haematological
Cover Page The handle http://hdl.handle.net/1887/19745 holds various files of this Leiden University dissertation. Author: Faaij, Claudia Margaretha Johanna Maria Title: Cellular trafficking in haematological
TRALI. Transfusion Related Acute Lung Injury. L. Porcelijn 12 11 2009
 TRALI Transfusion Related Acute Lung Injury Definitie TRALI Incidentie Kliniek Fysiologie/Pathologie Diagnose Preventie Definitie Acute Lung Injury (ALI) Acuut begin Hypoxemie: PaO2/FIO2 < 300 mm Hg of
TRALI Transfusion Related Acute Lung Injury Definitie TRALI Incidentie Kliniek Fysiologie/Pathologie Diagnose Preventie Definitie Acute Lung Injury (ALI) Acuut begin Hypoxemie: PaO2/FIO2 < 300 mm Hg of
Een neonatale casus. Paul-Emile Claus GSO klinische biologie 27/01/2016
 Een neonatale casus Paul-Emile Claus GSO klinische biologie 27/01/2016 Casus Zwangere 36j Jeuk ++ Geïnduceerde, vaginale bevalling Geboorte baby V. op 36 weken en 2 dagen Hydronefrose re > li GG 3,205
Een neonatale casus Paul-Emile Claus GSO klinische biologie 27/01/2016 Casus Zwangere 36j Jeuk ++ Geïnduceerde, vaginale bevalling Geboorte baby V. op 36 weken en 2 dagen Hydronefrose re > li GG 3,205
Het HLA-systeem De relatie tussen HLA en bloedtransfusie
 Het HLA-systeem De relatie tussen HLA en bloedtransfusie HLA, Ig-allotypen en erytrocytenbloedgroepen De werking van ons immuunsysteem is gebaseerd op het vermogen om onderscheid te maken tussen eigen
Het HLA-systeem De relatie tussen HLA en bloedtransfusie HLA, Ig-allotypen en erytrocytenbloedgroepen De werking van ons immuunsysteem is gebaseerd op het vermogen om onderscheid te maken tussen eigen
Bloedplaatjes (over) belicht
 Bloedplaatjes (over) belicht Jean-Louis Kerkhoffs Er is een leven na HOVON 82 Sanquin Bloodbank, Dept. of Research & Development, The Netherlands 1 Pathogeen reductie van bloedplaatjes Algemene introductie
Bloedplaatjes (over) belicht Jean-Louis Kerkhoffs Er is een leven na HOVON 82 Sanquin Bloodbank, Dept. of Research & Development, The Netherlands 1 Pathogeen reductie van bloedplaatjes Algemene introductie
Overige aanvraagpaden HILA
 1. ZWANGERSCHAP- EN TRANSFUSIE-GERELATEERDE PATHOLOGIE... 2 1.1. Alloimmune neonatale neutropenie (staalname bij moeder) (9535/M_035)... 2 1.2. Chronische neutropenie (staalname bij patiënt) (9536/M_0351)...
1. ZWANGERSCHAP- EN TRANSFUSIE-GERELATEERDE PATHOLOGIE... 2 1.1. Alloimmune neonatale neutropenie (staalname bij moeder) (9535/M_035)... 2 1.2. Chronische neutropenie (staalname bij patiënt) (9536/M_0351)...
Blood Match: de zoektocht naar de meest optimale strategie om allo-immunisatie te voorkomen
 Blood Match: de zoektocht naar de meest optimale strategie om allo-immunisatie te voorkomen Marian van Kraaij Unitdirecteur Donorzaken en Transfusiegeneeskunde 8 februari 2018 1 8 februari 2018 2 8 februari
Blood Match: de zoektocht naar de meest optimale strategie om allo-immunisatie te voorkomen Marian van Kraaij Unitdirecteur Donorzaken en Transfusiegeneeskunde 8 februari 2018 1 8 februari 2018 2 8 februari
Anemia/thrombopenie in de onco-hematologie
 Anemia/thrombopenie in de onco-hematologie beenmerginfiltratie leukemieën, multipel myeloom, lymfoom chemotherapie vb inductie of consolidatiechemotherapie acute leukemie stamceldisfunctie myelodysplasieën:
Anemia/thrombopenie in de onco-hematologie beenmerginfiltratie leukemieën, multipel myeloom, lymfoom chemotherapie vb inductie of consolidatiechemotherapie acute leukemie stamceldisfunctie myelodysplasieën:
Casus. Judith Lie, hemovigilantiefunctionaris Erik Beckers, internist-hematoloog Kennisplatform ZO 04-04-2013
 Casus Judith Lie, hemovigilantiefunctionaris Erik Beckers, internist-hematoloog Kennisplatform ZO 04-04-2013 Melding Transfusiereactie 09-11-2012 (vrij): vrouw 34 jaar Tijdens plasmaferese met FFP als
Casus Judith Lie, hemovigilantiefunctionaris Erik Beckers, internist-hematoloog Kennisplatform ZO 04-04-2013 Melding Transfusiereactie 09-11-2012 (vrij): vrouw 34 jaar Tijdens plasmaferese met FFP als
Bloedtransfusie. Informatie voor patiënten. Medisch Centrum Haaglanden www.mchaaglanden.nl
 Bloedtransfusie Informatie voor patiënten F0892-2130 september 2012 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus 411, 2260 AK Leidschendam 070 357
Bloedtransfusie Informatie voor patiënten F0892-2130 september 2012 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus 411, 2260 AK Leidschendam 070 357
K.B B.S Erratum B.S In werking
 K.B. 18.6.2017 B.S. 29.6.2017 + Erratum B.S. 14.7.2017 In werking 1.8.2017 Artikel 33bis GENETISCHE ONDERZOEKEN Wijzigen Invoegen Verwijderen 1. Moleculaire Biologische testen op menselijk genetisch materiaal
K.B. 18.6.2017 B.S. 29.6.2017 + Erratum B.S. 14.7.2017 In werking 1.8.2017 Artikel 33bis GENETISCHE ONDERZOEKEN Wijzigen Invoegen Verwijderen 1. Moleculaire Biologische testen op menselijk genetisch materiaal
35 Bloedarmoede. Drs. P.F. Ypma
 Drs. P.F. Ypma Inleiding Bloedarmoede (anemie) is een veelvoorkomend verschijnsel bij multipel myeloom en de ziekte van Waldenström, zowel bij het begin van de ziekte als in het beloop ervan. Dit kan (ten
Drs. P.F. Ypma Inleiding Bloedarmoede (anemie) is een veelvoorkomend verschijnsel bij multipel myeloom en de ziekte van Waldenström, zowel bij het begin van de ziekte als in het beloop ervan. Dit kan (ten
Dubbelpopulaties in de bloedgroepbepaling van twee zwangeren. Joost Groen AIOS Klinische chemie
 Dubbelpopulaties in de bloedgroepbepaling van twee zwangeren Joost Groen AIOS Klinische chemie 05-07-2019 Disclosure Disclosure belangen spreker bijeenkomst Kliniek voor Bloedtransfusie 5 juli 2019 Naam:
Dubbelpopulaties in de bloedgroepbepaling van twee zwangeren Joost Groen AIOS Klinische chemie 05-07-2019 Disclosure Disclosure belangen spreker bijeenkomst Kliniek voor Bloedtransfusie 5 juli 2019 Naam:
NB. Op klinische indicatie kan een hogere grens gehanteerd worden. *Bij zuigeling valt te overwegen om grens hoger te houden nl > 5.
 8 Transfusie beleid en bloedingen Algemeen: er dienen 2 bloedgroep bepalingen te geschieden van 2, onafhankelijk van elkaar afgenomen, bloedmonsters. De laatste bloedgroep/irregulaire antistofscreening
8 Transfusie beleid en bloedingen Algemeen: er dienen 2 bloedgroep bepalingen te geschieden van 2, onafhankelijk van elkaar afgenomen, bloedmonsters. De laatste bloedgroep/irregulaire antistofscreening
Een verwittigd klinisch bioloog is er twee waard? Kathleen Deiteren (klinisch bioloog, UZA) Glenn Van Den Bosch (klinisch bioloog, AZ Herentals)
 Een verwittigd klinisch bioloog is er twee waard? Kathleen Deiteren (klinisch bioloog, UZA) Glenn Van Den Bosch (klinisch bioloog, AZ Herentals) Kliniek dag 0 Een zwangere vrouw van 36j (A-) wordt opgenomen
Een verwittigd klinisch bioloog is er twee waard? Kathleen Deiteren (klinisch bioloog, UZA) Glenn Van Den Bosch (klinisch bioloog, AZ Herentals) Kliniek dag 0 Een zwangere vrouw van 36j (A-) wordt opgenomen
Immuun trombocytopenische purpura (ITP)
 Interne geneeskunde/hematologie Patiënteninformatie Immuun trombocytopenische purpura (ITP) U ontvangt deze informatie, omdat bij u immuun trombocytopenische purpura (ITP) is vastgesteld. Bij deze bloedaandoening
Interne geneeskunde/hematologie Patiënteninformatie Immuun trombocytopenische purpura (ITP) U ontvangt deze informatie, omdat bij u immuun trombocytopenische purpura (ITP) is vastgesteld. Bij deze bloedaandoening
STANDAARDISATIE VAN DE PNH DIAGNOSTIEK IN NEDERLAND EN BELGIË
 STANDAARDISATIE VAN DE PNH DIAGNOSTIEK IN NEDERLAND EN BELGIË SKML Kwaliteit in Harmonisatie Nijmegen 14 juni 211 Inleiding Paroxismale nachtelijke hemoglobinurie (PNH) is een zeldzame (incidentie 1/1..)
STANDAARDISATIE VAN DE PNH DIAGNOSTIEK IN NEDERLAND EN BELGIË SKML Kwaliteit in Harmonisatie Nijmegen 14 juni 211 Inleiding Paroxismale nachtelijke hemoglobinurie (PNH) is een zeldzame (incidentie 1/1..)
Is er een rol voor het gebruik van Immunoglobulinen bij CML? M. Roeven Canisius Wilhemina Ziekenhuis Nijmegen
 Is er een rol voor het gebruik van Immunoglobulinen bij CML? M. Roeven Canisius Wilhemina Ziekenhuis Nijmegen Opbouw Casus Bespreking literatuur Hypothesen met betrekking tot casus Voorgeschiedenis: 1957
Is er een rol voor het gebruik van Immunoglobulinen bij CML? M. Roeven Canisius Wilhemina Ziekenhuis Nijmegen Opbouw Casus Bespreking literatuur Hypothesen met betrekking tot casus Voorgeschiedenis: 1957
K.B In werking B.S
 K.B. 11.9.2016 In werking 1.11.2016 B.S. 27.9.2016 Artikel 33bis GENETISCHE ONDERZOEKEN Wijzigen Invoegen Verwijderen 1. Moleculaire Biologische testen op menselijk genetisch materiaal bij verworven aandoeningen.
K.B. 11.9.2016 In werking 1.11.2016 B.S. 27.9.2016 Artikel 33bis GENETISCHE ONDERZOEKEN Wijzigen Invoegen Verwijderen 1. Moleculaire Biologische testen op menselijk genetisch materiaal bij verworven aandoeningen.
AANDOENINGEN van het BLOED. H.H. TAN, arts 2015
 AANDOENINGEN van het BLOED H.H. TAN, arts 2015 BLOED 2 RODE BLOEDCELLEN (ERYTROCYTEN ; 4,5-5,5 x 10 12 /ltr, 4-5 x 10 12 /ltr) * Vervoeren O 2 naar het weefsel * Voeren CO 2 af * Levensduur: 120 dagen
AANDOENINGEN van het BLOED H.H. TAN, arts 2015 BLOED 2 RODE BLOEDCELLEN (ERYTROCYTEN ; 4,5-5,5 x 10 12 /ltr, 4-5 x 10 12 /ltr) * Vervoeren O 2 naar het weefsel * Voeren CO 2 af * Levensduur: 120 dagen
Nascholing Hematologie 2015 Bloedtransfusie. Michaela van Bohemen, hemovigilantieconsulent Dr. Peter te Boekhorst, hematoloog/transfusiespecialist
 Nascholing Hematologie 2015 Bloedtransfusie Michaela van Bohemen, hemovigilantieconsulent Dr. Peter te Boekhorst, hematoloog/transfusiespecialist Inleiding Casus Mw. P., 38 jr, AML, 2e k, dag 10 VG: auto
Nascholing Hematologie 2015 Bloedtransfusie Michaela van Bohemen, hemovigilantieconsulent Dr. Peter te Boekhorst, hematoloog/transfusiespecialist Inleiding Casus Mw. P., 38 jr, AML, 2e k, dag 10 VG: auto
Het bloed kruipt waar het niet gaan kan; wat te doen?
 Het bloed kruipt waar het niet gaan kan; wat te doen? dhr. B. Santbergen, internist-hematoloog, mw. dr. E.A. Kemper, klinisch chemicus, en mw. A.R. Bharos, huisarts, HA praktijk Rozenburcht, Capelle a/d
Het bloed kruipt waar het niet gaan kan; wat te doen? dhr. B. Santbergen, internist-hematoloog, mw. dr. E.A. Kemper, klinisch chemicus, en mw. A.R. Bharos, huisarts, HA praktijk Rozenburcht, Capelle a/d
Infobrochure. Bloedtransfusie
 Infobrochure Bloedtransfusie Geachte heer/mevrouw, Tijdens uw opname in het ziekenhuis kan uw arts het noodzakelijk vinden dat u een bloedtransfusie ondergaat. Dit kan bijvoorbeeld het geval zijn bij een
Infobrochure Bloedtransfusie Geachte heer/mevrouw, Tijdens uw opname in het ziekenhuis kan uw arts het noodzakelijk vinden dat u een bloedtransfusie ondergaat. Dit kan bijvoorbeeld het geval zijn bij een
Een patiente met acute leukemie Bloed en beenmerg Acute leukemie Chronische leukemie
 Thema: Leukemie Een patiente met acute leukemie Bloed en beenmerg Acute leukemie Chronische leukemie Prof.dr. Hanneke C. Kluin-Nelemans Afdeling Hematologie Samenstelling van onstolbaar gemaakt bloed Bloedcellen
Thema: Leukemie Een patiente met acute leukemie Bloed en beenmerg Acute leukemie Chronische leukemie Prof.dr. Hanneke C. Kluin-Nelemans Afdeling Hematologie Samenstelling van onstolbaar gemaakt bloed Bloedcellen
Aplastische Anemie (AA)
 Aplastische Anemie (AA) Stijn Halkes en Jennifer Tjon Afdeling Hematologie Geen belangenverstrengeling Aplastische Anemie (AA) introductie December 2005: 23 jarige jongen met spoed naar Eerste hulp UMC,
Aplastische Anemie (AA) Stijn Halkes en Jennifer Tjon Afdeling Hematologie Geen belangenverstrengeling Aplastische Anemie (AA) introductie December 2005: 23 jarige jongen met spoed naar Eerste hulp UMC,
Trombocytopenie in de zwangerschap: analyse en behandeling. Klinische dag 2 oktober 2014 Karin van Galen, hematoloog Van Creveldkliniek UMC Utrecht
 Trombocytopenie in de zwangerschap: analyse en behandeling Klinische dag 2 oktober 2014 Karin van Galen, hematoloog Van Creveldkliniek UMC Utrecht Zwangerschapgerelateerde trombocytopenie 3 e trimester
Trombocytopenie in de zwangerschap: analyse en behandeling Klinische dag 2 oktober 2014 Karin van Galen, hematoloog Van Creveldkliniek UMC Utrecht Zwangerschapgerelateerde trombocytopenie 3 e trimester
Soms is het nodig om bij een bloedtransfusie rode bloedcellen, plasma én bloedplaatjes te geven.
 Bloedtransfusie Binnenkort zult u een behandeling of ingreep ondergaan, waarbij er een kans bestaat dat u bloed toegediend moet krijgen (een bloedtransfusie). In deze folder vindt u informatie over een
Bloedtransfusie Binnenkort zult u een behandeling of ingreep ondergaan, waarbij er een kans bestaat dat u bloed toegediend moet krijgen (een bloedtransfusie). In deze folder vindt u informatie over een
Bloedtransfusie. Informatiebrochure
 Bloedtransfusie Informatiebrochure Inhoudstafel INHOUDSTAFEL... 3 1 WAAROM EEN BLOEDTRANSFUSIE?... 4 2 WAARUIT BESTAAT BLOED?... 4 3 HOE VINDEN WE PASSEND BLOED?... 5 4 HOE GEBEURT EEN BLOEDTRANSFUSIE?...
Bloedtransfusie Informatiebrochure Inhoudstafel INHOUDSTAFEL... 3 1 WAAROM EEN BLOEDTRANSFUSIE?... 4 2 WAARUIT BESTAAT BLOED?... 4 3 HOE VINDEN WE PASSEND BLOED?... 5 4 HOE GEBEURT EEN BLOEDTRANSFUSIE?...
 Maastricht, juni 2014 Geachte collegae, Het cluster laboratorium speciële hemostase en transfusie (onderdeel van het Centraal Diagnostisch Laboratorium, CDL) van het MUMC+ heeft onderwijsmodules op het
Maastricht, juni 2014 Geachte collegae, Het cluster laboratorium speciële hemostase en transfusie (onderdeel van het Centraal Diagnostisch Laboratorium, CDL) van het MUMC+ heeft onderwijsmodules op het
Tentamen B: correctievoorschrift 5 november 2004
 Thema 2.1: Infectie- en Immuunziekten Tentamen B: correctievoorschrift 5 november 2004 Tentamencoördinator mw. Dr. I. Bakker Tentameninformatie Het tentamen bestaat uit 68 vragen, waarvan 53 gesloten en
Thema 2.1: Infectie- en Immuunziekten Tentamen B: correctievoorschrift 5 november 2004 Tentamencoördinator mw. Dr. I. Bakker Tentameninformatie Het tentamen bestaat uit 68 vragen, waarvan 53 gesloten en
Anemie, reticulocyten & IUT s in hemolytische ziekte van de foetus en pasgeborene. Consortium transfusiegeneeskunde Isabelle Ree
 Anemie, reticulocyten & IUT s in hemolytische ziekte van de foetus en pasgeborene Consortium transfusiegeneeskunde Isabelle Ree Klinisch beloop Foetale anemie Intrauteriene transfusie (IUT) Klinisch beloop
Anemie, reticulocyten & IUT s in hemolytische ziekte van de foetus en pasgeborene Consortium transfusiegeneeskunde Isabelle Ree Klinisch beloop Foetale anemie Intrauteriene transfusie (IUT) Klinisch beloop
Bloedtransfusie. Inleiding. Waarom een bloedtransfusie?
 Bloedtransfusie Inleiding U ondergaat binnenkort een behandeling in VieCuri Medisch Centrum. Hierbij bestaat de kans dat u bloed toegediend moet krijgen: dit heet bloedtransfusie. In deze brochure vindt
Bloedtransfusie Inleiding U ondergaat binnenkort een behandeling in VieCuri Medisch Centrum. Hierbij bestaat de kans dat u bloed toegediend moet krijgen: dit heet bloedtransfusie. In deze brochure vindt
Evaluatie van de HLA- en HNA-antistofscreening in donors betrokken bij (mogelijke) TRALI
 Evaluatie van de HLA- en HNA-antistofscreening in donors betrokken bij (mogelijke) TRALI Claudia Weller Transfusiearts in opleiding Unit Transfusiegeneeskunde 19 mei 2017 1 No disclosures 19 mei 2017 2
Evaluatie van de HLA- en HNA-antistofscreening in donors betrokken bij (mogelijke) TRALI Claudia Weller Transfusiearts in opleiding Unit Transfusiegeneeskunde 19 mei 2017 1 No disclosures 19 mei 2017 2
Historische refertepunten
 Historische refertepunten 1900-1902: Landsteiner Ontdekking (fenotypische) bloedgroepen 1939: Levine en Stetson Feitelijke ontdekking resus immunisatie 1940: Landsteiner Wiener Ontdekking resusfactor 1945:
Historische refertepunten 1900-1902: Landsteiner Ontdekking (fenotypische) bloedgroepen 1939: Levine en Stetson Feitelijke ontdekking resus immunisatie 1940: Landsteiner Wiener Ontdekking resusfactor 1945:
Kennishiaten transfusiegeneeskunde. Wat gaan we doen?
 Kennishiaten transfusiegeneeskunde Wat gaan we doen? Kennishiaten 1. Welke biomarkers voorspellen de individuele behoefte van een patiënt aan bloedproducten en kunnen het effect van bloedtransfusie monitoren?
Kennishiaten transfusiegeneeskunde Wat gaan we doen? Kennishiaten 1. Welke biomarkers voorspellen de individuele behoefte van een patiënt aan bloedproducten en kunnen het effect van bloedtransfusie monitoren?
Voorwaarden. Wordt er geloot? Nee. Bij dit onderzoek speelt loting geen rol.
 PSCT 19 (Leukemie, ALL, AML, Multipel Myeloom, CLL, MDS, Hodgkin Lymfoom, Non-Hodgkin lymfoom) / acute lymfatische leukemie, acute myeloïde leukemie, chronische lymfatische leukemie, hodgkinlymfoom, leukemie
PSCT 19 (Leukemie, ALL, AML, Multipel Myeloom, CLL, MDS, Hodgkin Lymfoom, Non-Hodgkin lymfoom) / acute lymfatische leukemie, acute myeloïde leukemie, chronische lymfatische leukemie, hodgkinlymfoom, leukemie
Hematopoietische stamcellen: van donor tot patiënt veiligheid en risicomomenten
 Hematopoietische stamcellen: van donor tot patiënt veiligheid en risicomomenten Tanja Netelenbos Internist-hematoloog, transfusiespecialist i.o. Centrum voor stamceltherapie Afd.Immunohematologie en bloedtransfusiedienst
Hematopoietische stamcellen: van donor tot patiënt veiligheid en risicomomenten Tanja Netelenbos Internist-hematoloog, transfusiespecialist i.o. Centrum voor stamceltherapie Afd.Immunohematologie en bloedtransfusiedienst
Lessenreeks hematologie
 Lessenreeks hematologie Hemolytische anemieën Indeling Anemieën Anemie Microcytair Ret: normaal Aregeneratief Normocytair Macrocytair Ret: gestegen Regeneratief Hemolyse Acute bloeding Caroline Brusselmans
Lessenreeks hematologie Hemolytische anemieën Indeling Anemieën Anemie Microcytair Ret: normaal Aregeneratief Normocytair Macrocytair Ret: gestegen Regeneratief Hemolyse Acute bloeding Caroline Brusselmans
beleid bij pre-operatieve stollingsstoornissen
 beleid bij pre-operatieve stollingsstoornissen Prof. Dr. Cees Th. Smit Sibinga, FRCP Edin, FRCPath ID Consulting for International Development of Transfusion Medicine (IDTM) University of Groningen, NL
beleid bij pre-operatieve stollingsstoornissen Prof. Dr. Cees Th. Smit Sibinga, FRCP Edin, FRCPath ID Consulting for International Development of Transfusion Medicine (IDTM) University of Groningen, NL
Bloedtransfusie Informatie voor patiënten
 Bloedtransfusie Informatie voor patiënten volwassenen Binnenkort ondergaat u een behandeling of ingreep, waarbij er een kans bestaat dat u bloed toegediend moet krijgen (een bloedtransfusie). In deze folder
Bloedtransfusie Informatie voor patiënten volwassenen Binnenkort ondergaat u een behandeling of ingreep, waarbij er een kans bestaat dat u bloed toegediend moet krijgen (een bloedtransfusie). In deze folder
De patiënt met een falend transplantaat. De andere realiteit van transplantatiezorg. Bouke Hepkema en Stefan Berger
 De patiënt met een falend transplantaat. De andere realiteit van transplantatiezorg Bouke Hepkema en Stefan Berger Translantaatfalen In de VS nr 5 van oorzaken voor nierfalen 4% van de dialysepopulatie
De patiënt met een falend transplantaat. De andere realiteit van transplantatiezorg Bouke Hepkema en Stefan Berger Translantaatfalen In de VS nr 5 van oorzaken voor nierfalen 4% van de dialysepopulatie
Het werkingsmechanisme van recombinant factor VIIa (NovoSeven)
 Het werkingsmechanisme van recombinant factor VIIa (NovoSeven) Ton Lisman Chirurgisch Onderzoekslaboratorium, UMC Groningen Behandeling van hemofilie A/B Suppletie FVIII/FIX Remmende antistoffen? Bypassing
Het werkingsmechanisme van recombinant factor VIIa (NovoSeven) Ton Lisman Chirurgisch Onderzoekslaboratorium, UMC Groningen Behandeling van hemofilie A/B Suppletie FVIII/FIX Remmende antistoffen? Bypassing
Inhoud. Voorwoord 1. Auteurs en redactie 3
 Inhoud Voorwoord 1 Auteurs en redactie 3 1 Algemene inleiding 7 1.1 Hematologische aandoeningen: diagnostiek en behandeling 8 1.2 De hematopoëse 9 1.3 Bloed, plasma, serum en de verschillende bloedcellen
Inhoud Voorwoord 1 Auteurs en redactie 3 1 Algemene inleiding 7 1.1 Hematologische aandoeningen: diagnostiek en behandeling 8 1.2 De hematopoëse 9 1.3 Bloed, plasma, serum en de verschillende bloedcellen
Informatie bijeenkomst. Aplastische Anemie. Afdeling Hematologie 12 december 2016
 Informatie bijeenkomst Aplastische Anemie Afdeling Hematologie 12 december 2016 Wat is Aplastische Anemie? Fred Falkenburg Internist-hematoloog Stamcellen in het beenmerg maken alle bloedcellen en afweercellen
Informatie bijeenkomst Aplastische Anemie Afdeling Hematologie 12 december 2016 Wat is Aplastische Anemie? Fred Falkenburg Internist-hematoloog Stamcellen in het beenmerg maken alle bloedcellen en afweercellen
Chapter 10. Samenvatting
 Chapter 10 Samenvatting 123 Samenvatting Samenvatting De term atopische dermatitis (AD) is voor de kat in 1982 geïntroduceerd door Reedy, die bij een groep katten met recidiverende jeuk en huidproblemen
Chapter 10 Samenvatting 123 Samenvatting Samenvatting De term atopische dermatitis (AD) is voor de kat in 1982 geïntroduceerd door Reedy, die bij een groep katten met recidiverende jeuk en huidproblemen
Tweede screening bij Rhc-negatieve vrouwen: Wat levert het op?
 Tweede screening bij Rhc-negatieve vrouwen: Wat levert het op? 1 INHOUD PSIE programma Antistoffen Ontstaan en Risico Achtergrond Rhc-screening Doel Rhc-screening Evaluatiestudie Rhc-screening Opzet Inclusies
Tweede screening bij Rhc-negatieve vrouwen: Wat levert het op? 1 INHOUD PSIE programma Antistoffen Ontstaan en Risico Achtergrond Rhc-screening Doel Rhc-screening Evaluatiestudie Rhc-screening Opzet Inclusies
Acute graft-versus-host ziekte na een levertransplantatie: wat te doen? T.J.F. Snijders
 Acute graft-versus-host ziekte na een levertransplantatie: wat te doen? T.J.F. Snijders Casus 47 jarige vrouw Voorgeschiedenis 2004 Primair scleroserende cholangitis 2012 Eindstadium primair scleroserende
Acute graft-versus-host ziekte na een levertransplantatie: wat te doen? T.J.F. Snijders Casus 47 jarige vrouw Voorgeschiedenis 2004 Primair scleroserende cholangitis 2012 Eindstadium primair scleroserende
Bloedtransfusie Informatie voor patiënten
 Bloedtransfusie Informatie voor patiënten Klinisch laboratorium Een bloedtransfusie wordt door uw arts voorgeschreven. Dit gebeurt met uw toestemming, tenzij er sprake is van een acute levensbedreigende
Bloedtransfusie Informatie voor patiënten Klinisch laboratorium Een bloedtransfusie wordt door uw arts voorgeschreven. Dit gebeurt met uw toestemming, tenzij er sprake is van een acute levensbedreigende
