Protocollenboek Voorbehouden en Risicovolle en Overige handelingen. Hoofdstuk Heelkunde en overige handelingen
|
|
|
- Annemie de Meyer
- 8 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen
2 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen Inhoudsopgave Wond... 3 Zwart Geel Rood... 6 TIME en wondbehandeling... 8 Skin tears Oncologische wond Wondverzorging Spoelen van de wond Hypergranulatie Hechtingen en agrafen Lymfoedeem en compressietherapie arm Ulcus cruris venosum Hypostatisch eczeem Compressietherapie been Hulpmiddelen voor aantrekken therapeutische elastische kousen Wanneer is hulp nodig bij aantrekken kousen Reinigen elastische kousen en hulpmiddelen Complicaties ambulante compressietherapie been Stompverzorging Drainage algemeen Complicaties en aandachtspunten bij wonddrainage Negatieve druktherapie bij wonden Werkwijze negatieve druktherapie Complicaties negatieve druktherapie Redonsedrain Exudrain Galdrain Thoraxdrain Aandachtspunten en complicaties thoraxdrainage Fixateur externe Soorten stoma Verzorgen stoma Complicaties en aandachtspunten stoma Darmspoelen via stoma Darmspoelen en hoogopgaand klysma Darmspoelen (rectaal) bij kinderen Ledigen van de maag Steunpessaria Irrigeren van de vagina en vaginale douche Neusbloeding Wondbehandelingsproducten Therapeutisch elastische armkous Zwachtels Instructieplaatjes en informatie Coban zwachtels Elastische kousen Elektronisch hulpmiddel voor aan- en uittrekken elastische kousen Systemen negatieve druktherapie Materialen voor negatieve druktherapie Stoma materiaal Peristeen anaal irrigatie set Flexi-Seal FMS (rectaal katheter) Vilans
3 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 3 Wond en wondgenezing Een wond is een verbreking van de normale samenhang van één of meer weefsels. Een wond kan open of gesloten (botbreuk, kneuzing) zijn en verschillende oorzaken hebben: mechanische wonden: operatiewonden, steekwonden, snijwonden, schaafwonden, scheurwonden chemische wonden: door inwerking van chemische stoffen als zoutzuur, ammoniak, chloor, traangas thermische wonden: door verbranding of bevriezing elektriciteitswonden: via blikseminslag, stroomstoot stralingswonden: door zonnebrand, röntgen- of radioactieve straling infectiewonden: door onvoldoende (plaatselijke) afweer tegen micro-organismen oncologische wonden: door de tumor zelf of door de behandeling circulatiestoorniswonden: door onvoldoende zuurstofvoorziening en/of voeding van de weefselcellen: decubitus, ulcus cruris, diabetische voet. Wondgenezing Bij een verwonding stroomt bloed uit een bloedvat in de wondspleet. Het bloed stolt en er ontstaat een korst. Vanuit de wondranden groeien bloedvaatjes en collageenvezels in het stolsel. De vezels gaan samentrekken en het stolsel verdwijnt. De wond is dan gevuld met rood, nieuw gevormd bloedvatrijk bindweefsel: granulatieweefsel. Dit verandert op den duur in wit littekenweefsel. Soorten wondgenezing Wondgenezing kan op twee manieren verlopen: primaire wondgenezing: de eenvoudigste vorm. De genezing verloopt zonder problemen. De wondranden liggen tegen elkaar aan en de wond is schoon, niet ontstoken. De wondranden groeien tegelijk met het onderhuidse weefsel aan elkaar vast. secundaire wondgenezing: de wondgenezing verloopt gecompliceerd. De wondranden liggen niet tegen elkaar en er zijn geen randen beschikbaar om naar elkaar toe te brengen en te hechten. Het weefseldefect moet hersteld worden door groei van onder uit de wond. De vorming van dit granulatieweefsel kost meer tijd. Er is grotere kans op ontsteking. Factoren die wondgenezing beïnvloeden. Algemene factoren: lichamelijke conditie, voeding, leeftijd, aanwezige ziekteprocessen Plaatselijke factoren: locatie van de wond, aanwezigheid van infectie, gebruik van geneesmiddelen Drie fasen in wondgenezing De genezing van een wond verloopt volgens een vast patroon in drie fasen. In een grotere wond kunnen soms meerdere genezingsfasen tegelijk voorkomen, maar de uiteindelijke wondsluiting vindt plaats als de laatste fase is voltooid. In de wondgenezing spelen een groot aantal factoren een rol. Als één factor ontbreekt en/of een fase slechts onvolledig verloopt, stagneert het genezingsproces en ontstaat een chronische wond. De drie fasen, in het proces van wondgenezing zijn: Reactiefase: bloedstolling, ontstekingsreactie en opruiming van dood weefsel en bacteriën Vilans Achtergrondinformatie Wond: 1 (van 3)
4 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 4 Regeneratiefase (of granulatiefase): nieuwvorming van bloedvatrijk bindweefsel en groei van epitheelcellen die een beschermende laag over de wond vormen Rijpingsfase: samentrekking van de wond. Het litteken krimpt en wordt dunner en minder rood. Wat te doen in welke fase van de wondgenezing Reactiefase In deze fase zijn de acties erop gericht uitbreiding van de verwonding te voorkomen (bloedingsfase) en aansluitend het wondgebied voor te bereiden op de genezing (ontstekingsfase). Eerst wordt een eventuele bloeding tot staan gebracht door het stollingsproces. Het uitgetreden bloed vormt een stolsel waarin zich fibrinedraden hebben gevormd. Deze fibrinedraden vormen een netwerk dat bij een niet-gapende (chirurgisch gesloten) wond de wondranden verbindt en verkleeft. Bij grote wonden wordt alleen het wondbed bedekt. Het stolsel sluit de wond af en vormt bij indroging een beschermende korst. Na het stoppen van de bloeding bevinden zich in het wondbed dode cellen en veelal ook microorganismen (debris). Dit moet worden opgeruimd voordat de opbouw van nieuw weefsel kan beginnen. Via de bloedvaten worden witte bloedcellen (granulocyten) aangevoerd naar de wond. Hier veranderen zij in macrofagen, die dode cellen opruimen en bacteriën onschadelijk maken. Met deze witte bloedcellen verlaten ook veel vocht en eiwitten het bloedvat. De afvoerende lymfevaten zijn ook beschadigd en niet meer in staat dit vocht voldoende af te voeren. Zo ontstaat zwelling van het weefsel rond de wond. De toxinen van de beschadigde cellen prikkelen ook de pijnzenuwen. Hierdoor gaat de wondomgeving de klassieke ontstekingsverschijnselen vertonen: roodheid warmte zwelling pijn Deze fase vraagt een grote inzet van het afweerapparaat; bij grote wonden kan dit zelfs aanleiding geven tot een licht verhoogde lichaamstemperatuur. Als het debris is opgeruimd en het wondbed schoon is, kan de volgende fase beginnen. Regeneratiefase In deze fase wordt de beschadigde huid (dermis) vervangen door nieuw weefsel (reparatie) en wordt de wond gesloten (regeneratie van epitheel). De macrofagen stimuleren de aanmaak van nieuwe bloedvaatjes. De zuurstofvoorziening van het weefsel rond de wond is hierbij van groot belang. Daarnaast trekken de macrofagen een groot aantal fibroblasten naar de wond. Fibroblasten zijn bindweefselcellen die een rol spelen in de vorming van: collageenvezels proteoglycanen. Deze substantie bevat vocht en bepaalt het vochtige milieu in de wond eiwitcomponenten in hun eigen cel die lijken op eiwitcomponenten in glad spierweefsel. Deze fibroblasten worden dan myofibroblasten genoemd. Deze cellen hebben de eigenschap te kunnen samentrekken. Het nieuw ontstane weefsel dat de verlorengegane dermis vervangt heet granulatieweefsel. Het heeft een vochtig, helder rood en korrelig aspect en bevat o.a.: macrofagen. Hierdoor bestaat er een goede bacteriële weerstand. zeer fijne bloedvaatjes met een één cellaag dikke wand. Het is hierdoor erg kwetsbaar voor mechanische invloeden en snel bloedend. proteoglycanen, voor een vochtig milieu waarin cellen zich gemakkelijk verplaatsen. fibroblasten collageen in diverse stadia Vilans Achtergrondinformatie Wond: 2 (van 3)
5 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 5 Bij de opbouw van granulatieweefsel worden de fibrinedraden gebruikt als steiger voor de groeiende bloedvaatjes. Is er geen fibrinesteiger, dan moet het granulatieweefsel vanuit de wondbodem opgestapeld worden, wat een zeer langdurig proces kan zijn. Voor de vorming van granulatieweefsel zijn verschillende voedingsstoffen nodig, o.a. eiwitten, mineralen, vitamines en groeifactoren. Indien één van deze stoffen onvoldoende aanwezig is dan vertraagt de wondgenezing. Als het granulatieweefsel de wond heeft opgevuld gaan vanuit de wondranden epitheelcellen het weefsel bedekken. Aan de randen verandert de rode kleur naar roze en het oppervlak wordt droog. Bij oppervlakkige wonden is er ook vorming van nieuwe huid rond haren en zweetklieren. Dit wordt zichtbaar door het ontstaan van roze, doffe eilandjes in het wondbed. Wanneer de epitheelcellen elkaar in het centrum raken stopt deze oppervlaktegroei en is de wond gesloten. In deze tijd is de jonge epitheellaag nog zeer kwetsbaar en kan snel blaarvorming geven bij mechanische belasting door druk en/of wrijving. Rijpingsfase Deze fase wordt ook wel maturatiefase of remodelleringsfase genoemd. Het granulatieweefsel rijpt uit tot een dun, soepel en wit bindweefsel litteken. Dit uitrijpen gebeurt onder invloed van de macrofagen en fibroblasten, die zorgen voor de afbraak van de overmaat aan bloedvaatjes en de omvorming van jong collageen naar rijp collageen, waardoor de uiteindelijke trekkracht van het litteken wordt bepaald. Dit proces kan 6 maanden tot 2 jaar duren. Bron Wondenboek 2013, WCS, Leiden Vilans Achtergrondinformatie Wond: 3 (van 3)
6 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 6 WCS classificatie Zwart geel rood Wondclassificatiesystemen Wondclassificatiesystemen worden gebruikt om structuur aan te brengen in de wondbehandeling. Er zijn verschillende wondclassificatiesystemen, die een wond indelen op basis van bijvoorbeeld duur: acuut of chronisch/ complex reinheid: schoon, gecontamineerd of geïnfecteerd diepte: oppervlakkig, ondiep of diep kleur: zwarte necrotische wonden, gele exuderende wonden, rode granulerende wonden. Op deze indeling gaan we hieronder verder in. Zwart geel rood Het WCS-classificatiemodel, het zwart-geel-rood model, is een hulpmiddel bij het bepalen van het doel van de lokale wondbehandeling. Door de kleur van de wond, de mate van wondvocht, de aanwezigheid van infectie en het aspect van de wondrand vast te stellen, weet men in welke fase van wondgenezing de wond zich bevindt. Hierop kan men de juiste behandeldoelen formuleren en beslissen aan welke criteria de wondbedekker moet voldoen. Het model is niet toepasbaar op brandwonden en oncologische wonden. Zwarte wond Zwart betekent dat zich in de wond afgestorven (necrotisch) weefsel bevindt. Afgestorven weefsel hoeft niet altijd zwart te zijn, maar kan ook een bruin-grijs-gelige kleur hebben. Zolang er necrotisch weefsel in de wond is, kan de wond niet helen. Dood weefsel is een voedingsbodem voor bacteriën. Necrose kan bestaan uit een droge harde korst. Hieronder kan de wond probleemloos genezen. Maar onder de harde necrotische korst kan zich ook een weke massa aangetast weefsel bevinden. De omgeving van de wond is dan meestal rood en warm, de wondranden laten los, er komt vocht vrij en de cliënt heeft pijn (ontstekingsverschijnselen). In dit geval moet de necrose beslist worden verwijderd. Verwijderen van de necrose/debris geschiedt door: een necrotomie (wegsnijden van necrotisch weefsel): dit is de meest snelle methode, maar niet iedere wond is hiervoor geschikt: er moet een goede scheidslijn (demarcatie) zijn tussen necrotisch en vitaal weefsel. Andere methoden voor het verwijderen van het debris zijn: enzymatisch: afbreken van dood weefsel door enzymen autolytisch: afbreken van dood weefsel door het lichaam zelf (door de marcofagen uit het wondvocht) mechanische reiniging: verwijderen van dood weefsel door spoelen, poetsen, moderne wondbedekkers zoals alginaten en gels, biochirurgie (maden) Vilans Achtergrondinformatie Zwart Geel Rood: 1 (van 2)
7 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 7 Gele wond Het wondbed is bedekt met een gelige, halfvloeibare of taaie laag. Hierin bevinden zich celresten en samengeklonterde eiwitten. Deze laag moet verwijderd worden. De wond bevindt zich ook nog in de reactiefase; het wondbed is nog niet geschikt voor de vorming van granulatieweefsel. Vaak produceren deze wonden veel vocht (exsudaat). Het doel van de behandeling is: reinigen van het wondbed en absorptie van de overmaat aan exsudaat. De wond heeft baat bij een vochtig milieu, maar te veel vocht moeten worden voorkomen. Rode wond In de rode wond bevindt het wondbed zich in de regeneratiefase en wordt het bedekt door rood granulatieweefsel. Doel van de wondbehandeling is het beschermen van de wondbodem en het voorkomen dat de wond uitdroogt. Wondbedekkers mogen niet met het wondbed verkleven zodat het granulatieweefsel niet wordt beschadigd bij de verbandwisseling. De nieuwe huidlaag die over het granulatieweefsel heen groeit is in de beginfase nog dun en kwetsbaar. Om beschadiging of blaarvorming van deze dunne epitheellaag te voorkomen, is de keuze van een verbandmiddel met een huidvriendelijke kleeflaag belangrijk. Gemengd gekleurde wond In de praktijk zijn wonden meestal niet helemaal zwart, geel of rood. Wonden kunnen gelijktijdig meerdere kleuren vertonen. Bijvoorbeeld bij een gele wond met zwarte plekjes erin en hier en daar wat doorschemerend rood, de behandeling moet gericht zijn op de meest storende factor, de zwarte wond. Zo mogelijk wordt gekozen voor een product dat de andere kleurgebieden niet negatief beïnvloedt. Bronnen Wondenboek 2013, WCS, Leiden Vilans Achtergrondinformatie Zwart Geel Rood: 2 (van 2)
8 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 8 TIME en wondbehandeling Wondbehandeling is er op gericht een optimale toestand te verkrijgen, waardoor een wond zo snel mogelijk geneest. TIME-model Het TIME-model is een hulpmiddel om plaatselijke verstoorde factoren in de wondgenezing op te sporen zodat de wondgenezing op gang komt. Het doel van het TIME-model is het creëren van een gezonde wond, zonder dood weefsel en ziekteverwekkende bacteriën, met weinig wondvocht en een goede doorbloeding. Pas als dat alles is bereikt kan een wond dicht granuleren (genezen). Gebruik het TIME-model bij het diagnosticeren van een wond (anamnese) en het bepalen en evalueren van de wondbehandeling. Het TIME-model richt zich in 4 stappen op de verschillende factoren die de genezing van de wond beïnvloeden: TIME Observatie: Stap 1 Tissue, vitale wondbodem Is er vitaal- of dood weefsel? Zwart, geel, rood? Stap 2 Infectie Is er infectie of ontsteking? Infectieverschijnselen: roodheid, zwelling, pijn, warmte, koorts? Toename van (gekleurd) wondvocht? Sterke of afwijkende geur? Stap 3 Moisture, vochtig wondmilieu Is de wond droog, vochtig, nat? Hoe ziet het verband eruit: droog, verzadigd, lekkage? Hoe vaak wordt het verband verwisseld? Stap 4 Epithelial edge advancement: stimulatie epithelialisatie vanuit de wondrand. Is de wondrand vitaal, teruggetrokken, ondermijnd? Is de wondomgeving droog, verweekt? Behandeling van de wond aan de hand van het TIME-model Stap 1 Stap 2 Stap 3 Stap 4 Zorg voor een vitale wondbodem: Rood: beschermen Geel: reinigen Zwart: verwijderen dood weefsel Infectiebestrijding: Regelmatige wondcontrole en verzorging/ reiniging Antibacteriële wondbehandelingsproducten. Zorg voor een vochtig wondmilieu (uitdroging en verweking van wondranden voorkomen): Droog wondmilieu: wond vochtig maken Vochtig wondmilieu: wond vochtig houden Nat wondmilieu: overtollig wondvocht absorberen Stimuleer de epithelialisatie vanuit de wondranden: Bescherm de wondranden en wondomgeving Zorg voor vitale wondranden Als de eerste 3 stappen met goed resultaat zijn doorlopen, dan is een genezingsproces zichtbaar vanuit de wondranden en/of vanuit het midden van de wond. Vilans Achtergrondinformatie TIME en wondbehandeling: 1 (van 2)
9 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 9 Proces wondbehandeling Voorbereiding Stel n.a.v. de wondanamnese (inclusief Time-model) in overleg met behandelend arts en/of gespecialiseerd verpleegkundige het wondbeleid vast en licht de cliënt/mantelzorger in over de keuze. Vul een wondbehandelplan formulier in en voeg deze toe aan het zorgdossier. Verzamel de benodigde wondbehandelingsproducten om de wond te verzorgen. Informeer de cliënt over de werkwijze. Installeer de cliënt in een zo comfortabel mogelijke houding. Zorg voor een verantwoorde werkhoogte voor jezelf. Behandeling / verbandwisseling Pas handhygiëne toe en zorg voor een omgeving waarin geen andere werkzaamheden plaatsvinden om luchtwerveling te voorkomen. Verwijder de wondbehandelingsproducten op de juiste wijze (bijsluiter). Reinig de wond volgens voorschrift en dep de wond (en wondranden) droog. Vergelijk de wond met de beschreven uitgangssituatie Behandel en verbind de wond volgens voorschrift. Ruim het overgebleven materiaal op en zorg dat er voor de volgende behandeling voldoende materiaal aanwezig is. Rapportage na verbandwisseling Rapporteer (in het zorgdossier, zo mogelijk op apart formulier) bij iedere wondbehandeling: het effect van het wondbeleid en overige (preventieve) maatregelen beschrijf in rapportages de wond in termen als omvang, kleur, geur, exsudaat (wondvocht) overleg bij bijzonderheden (m.n. infectie verschijnselen) direct met de behandelend arts of gespecialiseerd verpleegkundige en stel het beleid in overleg zo nodig bij Evaluatie evalueer één keer per week de effectiviteit van de wondbehandeling koppel dit zo nodig terug aan de arts en/of gespecialiseerd verpleegkundige die het wondbeleid heeft ingezet. Deze bevindingen worden op een wond-evaluatieformulier in het zorgdossier genoteerd. Wanneer het (wond)beleid wordt gewijzigd, dient daarbij de motivatie genoteerd te worden. Wijzigingen in het wondbeleid zijn voorbehouden aan de behandelend arts of gespecialiseerd verpleegkundige. Overdracht en continuïteit van zorg Een kopie van een goed, overzichtelijk en consequent geëvalueerd wond-evaluatieformulier kan gebruikt worden om als overdracht mee te geven bij bezoek aan arts of overplaatsing naar een andere zorginstelling. Bron Nursing, wondspecial sept TIME-model, Interactief kenniscentrum voor wondverzorging, 2008 Wondenboek 2013, hoofdstuk Productinformatie, WCS, Leiden Landelijke multidisciplinaire richtlijn Decubitus preventie en behandeling, V&VN, 2011 Richtlijn Wondzorg, Nederlandse Vereniging van Heelkunde, 2013 V&VN Complexe wond diagnose en behandeling, gezien januari 2015 Vilans Achtergrondinformatie TIME en wondbehandeling: 2 (van 2)
10 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 10 Skin tears scheur- of lapwonden Skin tears = scheur in de huid. Skin tears zijn wonden die meestal op armen en benen van oudere volwassenen ontstaan als gevolg van wrijving of wrijving in combinatie met schuifkrachten. De bovenlaag van de huid (epidermis) komt los van de onderlaag van de huid (dermis), of zowel de bovenlaag als onderlaag komt los van de onderliggende structuren. Oudere volwassenen hebben vaak een dunne kwetsbare huid, maar ook door medicijnen kan de huid kwetsbaar worden. Er zijn drie categorieën te onderscheiden: Categorie 1 Skin tears zonder weefselverlies. Er is geen huid verloren gegaan, De wondranden kunnen nog tegen elkaar aangelegd worden. In deze categorie: scheurwonden en lapwonden. Foto: Categorie 1: scheurwond Foto: categorie 1: lapwond Categorie 2 Skin tears met gedeeltelijk weefselverlies. Er is huid verloren gegaan. De wondranden sluiten niet meer aan. Foto: categorie 2 Vilans Achtergrondinformatie Skin tears: 1 (van 2)
11 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 11 Categorie 3 Skin tears waarbij de volledige epidermale (opperhuid) flap is verdwenen. De losse huid is er helemaal af. Foto: categorie 3 De verzorging van skin tears is vooral gericht op voorkomen van verergering, reinigen en beschermen. Ga altijd eerst na hoe en waarom de skin tears is ontstaan en ga na of een tetanus injectie nodig is. Voorkom skin tears door: zorg voor een veilige omgeving om de kans op stoten en vallen te verminderen het vermijden van wrijving, schuiven, stoten, krabben e.d.; het gebruik van huidvriendelijke verbanden (pleisters); te zorgen voor een gezonde huid door goede voeding en voldoende vochtinname (1,5 2 liter per dag); het voorkomen van uitdroging van de huid. Gebruik alleen ongeparfumeerde zeep en smeer de huid dagelijks in met een vette crème; geef voorlichting aan de cliënt en mantelzorger over de oorzaak en het voorkomen van skin tears. Verband voor skin tears Bedek scheur- of lapwonden met een niet verklevend verbandmateriaal dat zo lang mogelijk kan blijven zitten. Bronnen Skin tears vroeger en nu (externe link), Wondzorg.be, 2011 Wondenboek 2013 WCS, Leiden Richtlijn Wondzorg, Nederlandse Vereniging voor Heelkunde, 2013 Vilans Achtergrondinformatie Skin tears: 2 (van 2)
12 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 12 Oncologische wond Een oncologische wond is een wond die ontstaat ten gevolge van de behandeling van een maligne tumor, dus tengevolge van een chirurgische ingreep, radiotherapie en/of chemotherapie 1. Het onderliggend weefsel is goedaardig en heeft een natuurlijke genezingstendens. Naast oncologische wonden die ontstaan door de behandeling heb je ook de oncologische ulcus. Dit is een wond die ontstaat ten gevolge van een tumor of metastase. Het onderliggend weefsel is kwaadaardig en heeft geen natuurlijke tendens tot genezen. Hier wordt alleen de oncologische wond ten gevolge van radiotherapie (bestraling) behandeld. Huidreactie en oncologische wonden door radiotherapie De straling, bedoeld voor de tumor, beschadigt ook de gezonde huid, waardoor er huidreacties of wonden kunnen ontstaan. Het ontstaan van een huidreactie tijdens of na radiotherapie wordt beïnvloed door 2 : de bestralingsdosis en bestralingstechniek; het bestralingsgebied (extra gevoelig zijn: liezen, perineum, onder de borsten, oksels, lippen en oorlellen); bestraling in combinatie met chemotherapie. Huidreacties en oncologische wonden door radiotherapie worden ingedeeld in: Vroege of acute reacties. Deze ontstaan vanaf 2 tot 3 weken na de start van de bestraling. Deze reactie kan ook nog optreden na het beëindigen van de bestraling. De huid herstelt zich binnen een aantal weken na het beëindigen van de bestraling. Late of chronische reacties. Deze ontstaan vanaf 6 maanden tot jaren na de bestraling en zijn vaak irreversibel (onomkeerbaar, genezen niet). Verschijnselen Volgens de internationale radiotherapie oncologie groep (RTOG) kun je de huidreacties verdelen in 4 graden: RTOG graad I, II, III en IV. Echter de meest voorkomende en eenvoudige indeling is: erytheem: roodheid (rood, gevoelig, warm, droog) droge desquamatie: droge schilferige huid (dieprood tot bruin, schilfers, oedeem, jeuk) nattende desquamatie: nattende oppervlakkige wond (met vocht gevulde blaasjes tot open gebarsten huid met geelgroen wondvocht). Deze ontstaat meestal in de laatste week van de bestraling of daarna en geneest gemiddeld 10 dagen na het stoppen van de behandeling. De verschijnselen bij de late chronische reacties zijn o.a. huidverkleuring, verwijde bloedvaatjes in de huid, huid die stug wordt of dun, lymfeoedeem, ulcera en necrose. 1 Landelijke richtlijn Oncologische ulcera, IKNL, 2010 versie WCS Nieuws, jaargang 27 nr. 3, september 2011 Vilans Achtergrondinformatie Oncologische wond: 1 (van 2)
13 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 13 Preventie Voor, tijdens en na de bestraling(speriode) kunnen een aantal maatregelen worden genomen die de huidreactie kunnen beperken. Over deze maatregelen bestaat nog geen consensus, maar de meest gangbare zijn: de bestraalde huid droog laten de bestraalde huid alleen wassen met ph-neutrale zeep als de oksel ook bestraald wordt geen deodorant gebruiken of alleen een ph-neutrale deodorant en daarna de oksel droog deppen als het gezicht bestraald wordt, dan alleen droog elektrisch scheren. Andere lichaamsdelen niet scheren ruim zittende niet schurende kleding geen producten of verbandmiddelen met metaal gebruiken, zoals zinkzalf of zinkolie op de bestraalde huid geen pleisters plakken bestraalde huid niet blootstellen aan zonlicht of zonnebank De radiotherapeut bepaalt de wijze waarop huidreacties voorkomen kunnen worden. Maak daarom gebruik van de overdrachtsgegevens van de radiotherapeut. Behandeling Behandeling is altijd gericht op het verhogen van het comfort van de cliënt. Erytheem en droge desquamatie (schilferige huid) kan ingesmeerd worden met een indifferente crème (crème zonder medicinale toevoegingen, zoals lanette of cetamacrogol). Een nattende desquamatie (met vocht gevulde blaasjes tot open gebarsten huid met geelgroen wondvocht) heeft meerdere behandelmogelijkheden: Schoonspoelen met lauwwarm kraanwater, liefst onder de douche. Bedekken met een katoenen verband, zoals Engels pluksel, of een zacht absorberend verband dik insmeren met een indifferente crème en fixeren met een zacht buisverband of elastisch netbroekje/topje. Afhankelijk van de hoeveelheid wondvocht het verband verschonen, maar minimaal 2x daags. Verwijderen voor bestraling. Siliconenverband of een schuimverband met siliconentoplaag. Deze oplossing is duurder. Bij ernstig nattende desquamatie overleg plegen met de behandelend radiotherapeut. Bij een sterk ruikende wond of koorts overleggen met de behandelend radiotherapeut, ev. een wondkweek afnemen. Bij pijn overleggen met de behandelend radiotherapeut over de pijnstilling. Als er late of chronische reacties optreden dan doorverwijzen naar een fysio- of huidtherapeut. Bestralingsulcera worden vaak behandeld met actieve wondproducten, door plastisch chirurgen en de laatste jaren ook door een behandeling met hyperbare zuurstof. Stel de bestraalde huid het eerste jaar na de radiotherapie niet teveel bloot aan de zon: gebruik een zonnebrandcrème factor 50. Bronnen Wondenboek 2013, Woundcare Consultant Society, Leiden WCS Nieuws, jaargang 27 nr. 3, september 2011 Vilans Achtergrondinformatie Oncologische wond: 2 (van 2)
14 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 14 Wondverzorging Met de juiste wondverzorging en hygiëne wordt de kans op infectie verminderd, door de mogelijkheid voor het binnendringen van ziektekiemen te verkleinen. Bovendien wordt de huid beschermd tegen verweking en ontvelling door contact met irriterende wondafscheiding. Observatie Inspecteer een wond regelmatig. Maak afspraken over de frequentie. In ieder geval bij koorts, of wanneer de wond tekenen van roodheid, zwelling of pijn vertoont is overleg over continuering van de behandeling van belang 1. Inspecteer de wond op: grootte, diepte en vorm hanteer één methode om grootte en diepte van een wond te meten, zodat de meetgegevens vergelijkbaar zijn. Bijvoorbeeld het vastleggen van de wond met digitale fotografie of door een rastervel op de wond te leggen. De houding van de cliënt kan de meting beïnvloeden; laat de cliënt bij het meten daarom steeds in dezelfde houding liggen. geur een sterke of afwijkende geur is een aanwijzing voor wondinfectie. Vormen van geurbestrijding: spoelen van een wond tijdig verwisselen van een (verzadigd) verband ventilatie van de kamer na de verbandwisseling het gebruik van antibacteriёle wondbehandelingsproducten en/of verbanden met actieve koolstof. kleur het WCS-Classificatiemodel (rood geel zwart) geeft aan in welke fase van genezing de wond zich bevindt en wat in deze fase het doel van de wondbehandeling is. Het deel van de wond dat zich in de meest slechte fase bevindt bepaalt het te gebruiken wondprodukt. wondranden Verweking van de wondrand (door veel of agressief wondvocht) vertraagt de wondgenezing en verhoogt de kans op infectie. wondvocht een wond kan in meer of minder mate wondvocht produceren. Het opvangen van de wondafscheiding om de vocht- en elektrolytenbalans te kunnen bijhouden, maakt ook deel uit van de wondverzorging. Vang de wondvocht op met verband, via een drain of in een opvangzak (bijvoorbeeld bij fistels). pijn (verergering van) pijn kan het gevolg zijn van wondinfectie, onjuiste verzorgingstechniek of een ongeschikte wondbedekker. Pijnregistratie is daarom belangrijk bij de wondverzorging. ontstekingsverschijnselen let op roodheid, zwelling, pijn en een gestoorde functie, dit zou kunnen duiden op een infectie. 1 Werkgroep Infectiepreventie. Verpleeghuis- woon- en thuiszorg. Verzorging van wonden. Maart ( (externe link, oktober 2015) 2
15 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 15 Hygiënisch werken bij wondverzorging Werk bij de wondverzorging hygiënisch. Voor aanvang van de wondverzorging worden de handen gewassen en/of ingewreven met handalcohol¹. De bij de wondverzorging te gebruiken instrumenten dienen huishoudelijk schoon te zijn. Instrumenten die in contact komen met de wond zelf, dienen steriel te zijn. Verpakte vloeistoffen voor wondreiniging en desinfectie dienen steriel te zijn. Als de verpakking is aangebroken, is de vloeistof niet langer dan 24 uur houdbaar (noteer het tijdstip van openen op de verpakking). Voer tijdens het verwisselen van het verband geen werkzaamheden uit waarbij luchtwervelingen ontstaan (bijvoorbeeld opmaken van bed of schoonmaken van de kamer 1. Hierdoor kan de wond via de lucht besmet worden. Als de cliënt een huisdier heeft, zet het dier dan in kooi of hok tijdens de wondverzorging. De kans op besmetting met ziekteverwekkers is dan kleiner. Verwijderen van wondbedekking Draag bij het verwijderen van verband, drains of katheters (niet-steriele) handschoenen. Draag een plastic schort wanneer er kans bestaat dat de kleding nat wordt. Bescherm de ogen met een bril wanneer er een kans op spatten is². Leg het doel van deze beschermingsmaatregelen uit aan de cliënt. Maak het in gebruik zijnde verband los door met de ene hand de huid van de cliënt te ondersteunen en met de andere de pleister los te trekken in de richting van de wond. Bij het verwijderen van folies dient de spanning op het folie in stand te blijven. Hiermee wordt nieuw gevormd weefsel beschermd en spanning op de wond voorkomen. Zorg dat het verband niet in aanraking komt met de omgeving. Gooi het verband direct in een afvalzak en sluit deze. Gebruikt verband is een bron van micro-organismen. Aanbrengen nieuwe wondbedekking De wondvochtproductie en de soort wondbedekker bepalen hoe vaak het wondverband vervangen moet worden. Voorkom dat het verband verzadigd is met wondvocht, maar beperk verder het aantal verbandwisselingen voor zover mogelijk. Draag bij het aanbrengen van wondbedekker niet-steriele handschoenen¹. Leg voor de handeling alle materialen (open) klaar binnen handbereik. Bij het openen van steriel verpakte materialen (verband, instrumenten e.d.) mag het steriele materiaal niet in aanraking komen met niet-steriel materiaal. Wanneer dit toch gebeurt, wordt een nieuwe verpakking genomen. Desinfecteer niet-steriele scharen en pincetten met alcohol 70%. Gebruik zalven en crèmes uit tubes en niet uit potten. Als toch zalf of crème uit een pot moet worden gebruikt, voorkom dan aanraking met de handen of handschoenen. Breng de zalf of crème op met een spatel. Steek de spatel niet voor een tweede keer in de pot en zorg dat de spatel niet tegen de tube aankomt. Bron Wondenboek 2013, WCS, Leiden LCHV Hygiënerichtlijn voor verpleeghuizen en woonzorgcentra. Pilotversie oktober Werkgroep Infectiepreventie. Verpleeghuis- woon- en thuiszorg. Verzorging van wonden. Maart ( oktober 2015) 2
16 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 16 Spoelen van een wond Indicaties voor het spoelen van een wond zijn: verontreiniging van de wond, door bijvoorbeeld straatvuil. Gebruik bij verontreiniging niet routinematig antiseptische middelen; onoverzichtelijkheid van de wondbodem, bijvoorbeeld bij ondermijning van de wondranden of fistelvorming; tijdens de verbandwisseling als: de wond wondvocht produceert; het wondbed is bedekt met los debris; een verbandmiddel wordt gebruikt dat partikels in de wond kan achterlaten (bijv. hydrocolloïd of alginaat). Let wel: het baden van wonden, in welke oplossing dan ook of slechts in water, is geen onderdeel van wondreiniging 1. Soorten spoelvloeistof Wonden kunnen gespoeld worden met water uit een flink stromende kraan of met een steriele spoelvloeistof. Laat, als kraanwater wordt gebruikt, de kraan minimaal 30 sec. doorstromen. Een spoelvloeistof moet minstens op kamertemperatuur zijn maar bij voorkeur op lichaamstemperatuur 2 en niet agressief of pijnlijk zijn. Als de verpakking van een steriele vloeistof is aangebroken, is de vloeistof niet langer dan 24 uur houdbaar. Op indicatie en volgens voorschrift arts kunnen andere spoelvloeistoffen dan kraanwater worden gebruikt, zoals: NaCL 0,9% antibacteriële vloeistoffen, zoals metrodinazol (Flagyl) en fucidine, als er een infectie is. Hierna de wond altijd naspoelen met kraanwater of NaCl 0,9% 3. ioniserende vloeistoffen, zoals natriumhypochlorietoplossing (Eusol) en waterstofperoxide. Met deze laatste dient terughoudend te worden omgegaan. De stoffen kunnen pijnlijk zijn in de wond en kunnen het granulatieweefsel beschadigen. Daarnaast breekt natriumhypochloriet polyurethaan af, een materiaal waaruit de meeste schuimverbanden zijn vervaardigd. reinigende vloeistoffen, zoals vloeistoffen met jodium, alcohol, azijn (klassieke versie) of stoffen met honing of polyhexanide (moderne versie). Methodes wondspoelen Douche of kraan Het meest eenvoudig is de wond te spoelen onder de douche. Richt een douche straal niet loodrecht op de wond. Als de douchestraal te pijnlijk is, kan deze afgezwakt worden door een washandje om de douchekop te doen. De douchecel dient daarna huishoudelijk te worden gereinigd 4. Met spuit 1 Richtlijn Wondzorg. Nederlandse Vereniging van Heelkunde, Een te koude vloeistof is niet goed voor de wondgenezing. 3 WCS Wondenboek Werkgroep Infectiepreventie. Verpleeghuis- woon- en thuiszorg. Verzorging van wonden. Maart Vilans Achtergrondinformatie Spoelen van de wond: 1 (van 2)
17 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 17 Indien douchen niet mogelijk is, kan voor het spoelen een spuit (10, 20 of 60 ml) worden gebruikt. Gebruik geen injectie naald op de spuit. De straal kan dan te heftig worden en het vergroot de kans op beschadiging van het wondbed. Het bakje waaruit het kraanwater of steriele spoelvloeistof wordt opgezogen dient steriel te zijn. Via katheter Gebruik een wondspoelkatheter (eventueel een eenmalige vrouwenkatheter of zuurstofkatheter) wanneer een wond diep en/of onoverzichtelijk is. Met behulp van de katheter kan je dieper in de wond koment. Plaats een spuit met spoelvloeistof op de wondspoelkatheter..afhankelijk van de aard en diepte van de wond wordt de meest geschikte (lengte en dikte) katheter gekozen. Het aantal malen spoelen (of de duur van het spoelen) is afhankelijk van de soort spoelvloeistof en de aard van de wond. Meestal wordt afgesproken te spoelen tot het spoelvloeistof helder terugkomt en/of de wond geen beslag meer bevat en schoon is van verontreinigingen. Met in vloeistof gedrenkte gazen Met gazen, gedrenkt in reinigende vloeistoffen, kan de wondbodem uitgeveegd worden. De wond wordt vooral mechanische gereinigd van losse materialen. Na toepassingvan deze vloeistoffen de wond altijd naspoelen met kraanwater of NaCl 0,9%. Dep na het spoelen de wondranden droog met een gaasje. Bron Wondenboek 2013, WCS, Leiden (externe link), nov Richtlijn Wondzorg. Nederlandse Vereniging van Heelkunde, 2013 Vilans Achtergrondinformatie Spoelen van de wond: 2 (van 2)
18 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 18 Hypergranulatie In elke wond wordt in de fase van genezing granulatieweefsel gevormd. Het granulatieweefsel vult de wond en als het tot aan het niveau van de wondranden komt, groeien die er vanzelf overheen. Echter het komt voor dat er teveel wordt gevormd, zoveel dat het granulatieweefsel boven het niveau van de omliggende huid uitsteekt. Dit wordt hypergranulatie genoemd. Dit is te herkennen aan rode bobbeltjes op het littekenweefsel. Hypergranulatieweefsel kan zich ook voordoen rondom stoma's, zoals een tracheo- of gastrostoma. Hypergranulatie vertraagt de wondgenezing, de epitheelrand kan er niet goed overheen groeien. Hypergranulatie kan voorafgaan aan een mogelijke ontsteking en dient daarom altijd behandeld te worden. Hypergranulatie kan ontstaan door infectie, of door te lang doorbehandelen met granulatieweefsel bevorderende wondbedekkers zoals hydrocolloïden. Het kan worden behandeld met chirurgische technieken (egaliseren met een mesje, curetteren) of worden aangestipt met zilvernitraat. Het aanstippen gebeurt volgens voorschrift van de arts. Zilvernitraat Het zilvernitraat (vroeger ook wel helse steen genoemd) heeft een rechtstreekse chemische, etsende werking op het granulatieweefsel, dat hierdoor vernietigd wordt. De zilvernitraat stift: op de punt is zilvernitraat in geconcentreerde vorm aangebracht. Indicaties zilvernitraat Zilvernitraat kan worden toegepast bij: hypergranulatieweefsel wratten Zilvernitraat wordt soms op een rode doorbloedde wond aangebracht om versnelde groei af te laten nemen zodat de huid er weer overheen kan gaan groeien. Contra-indicaties zilvernitraat Zilvernitraat mag niet worden toegepast op: lever- en moedervlekken op en rond de ogen Gebruik zilvernitraatstift Aan het uiteinde van de stift zit de zilvernitraatsteen. Deze is soms voorzien van een waslaag. De waslaag dient te worden verwijderd voor het gebruik. Het aanstippen met een zilvernitraatstift is precisie werk. De omliggende huid kan hierbij beschadiging oplopen. Deze kan met vaseline of een vloeibare filmlaag of spray worden beschermd. Bij het aanstippen met zilvernitraat worden handschoenen gedragen. De vaseline, filmlaag of huidbeschermende spray wordt opgebracht voordat de zilvernitraatstift wordt gebruikt. Indien het zilvernitraat toch nog uitloopt op gezond weefsel, kan dit met NaCl 0,9% worden verwijderd. NaCl 0,9% heft de werking van zilvernitraat op. Als er geen NaCl 0,9% beschikbaar is kan ook (kraan)water gebruikt worden. Vilans Achtergrondinformatie Hypergranulatie: 1 (van 2)
19 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 19 Voor het aanstippen van het weefsel dient de zilvernitraatsteen vochtig te worden gemaakt. Zorg dat de stift niet te nat is bij opbrengen omdat er dan een risico bestaat om ook omliggend weefsel te beschadigen. Tijdens het aanstippen ontstaat er binnen een paar seconden een grijs-witte verkleuring. Het contact tussen het wild vlees en de punt van de zilvernitraatstift mag niet langer dan twee minuten duren. Zilvernitraat geeft zwarte vlekken op kleding, vloerbedekking en beddengoed. Voorkom morsen. Als de wond van zichzelf vochtig is, moet het wondgebied voor het gebruik van zilvernitraat goed met een gaasje drooggedept worden. Anders bestaat de kans dat het zilvernitraat vervloeit met het wondvocht, wat tot brandwonden kan leiden. Bron Bijsluiter zilvernitraat, Apotheek Richtlijn huidpoort verzorging, zie pagina 8: n%20huidpoortverzorging.pdf (externe link), V&VN, versie mei 2009, gezien maart 2015 Vilans Achtergrondinformatie Hypergranulatie: 2 (van 2)
20 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 20 Hechtingen en agraves Voor het hechten van een wond (= het sluiten van een incisie) kan men kiezen uit een grote verscheidenheid aan methoden en materiaal. Hechtmethoden en soorten hechtingen Voor het hechten kan men zijde, katoen, metaal, nylon, linnen, darm en dacron (polyester vezel) of metalen clips (agraves) gebruiken. Er bestaan verschillende methoden om te wonden te hechten (zie plaatjes): Met agraves worden wondranden aan elkaar 'geniet'; hiervan bestaan twee mogelijkheden: agraves volgens Wachtenfeld (a) agraves volgens Michel (b). Elke hechting wordt afzonderlijk geknoopt (A en B). Er wordt een rij van (onderhuidse) hechtingen gemaakt met één draad die alleen aan het begin en aan het eind wordt geknoopt (C, D, E). Soms wordt gebruik gemaakt van onderhuidse hechtingen die na verloop van tijd worden geabsorbeerd door de huid (oplossen). Er kan ook een combinatie van verschillende technieken worden gebruikt. Tekening: agraves volgens Wachtenfeld en Michel A. Individueel geknoopte hechtingen B. Individueel geknoopte matrashechtingen C. Doorlopende hechting D. Doorlopende matrashechting E. Festonsteek Tabel met tekeningen: soorten hechtingen Vilans Achtergrondinformatie Hechtingen en agrafen: 1 (van 3)
21 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 21 Verwijderen van hechtingen/agraves Hechtingen/agraves worden verwijderd nadat de wond is genezen. Het moment waarop de hechtingen worden verwijderd varieert en gebeurt op voorschrift van de arts. Dit is doorgaans 7 tot 10 dagen na het hechten. Het hangt af van het type operatie en doorbloeding van het wondgebied. Ter indicatie, na een heupoperatie worden agraves na ongeveer 14 dagen verwijderd. Hechtingen in het gezicht kunnen al na 3 tot 5 dagen worden verwijderd, omdat de bloedvoorziening daar erg goed is en de nadelen van littekens groter zijn. Hechtingen op de rug daarentegen blijven meestal het langst zitten vanwege de slechte doorbloeding. Bij gebruik van een onderhuidse hechting bestaande uit één draad die absorbeert, hoeven alleen de externe knoopjes te worden verwijderd. Afhankelijk van de soort hechting/agrave en de wondgenezing worden soms, op voorschrift van de arts, de hechtingen/agraves om en om verwijderd. Zodra de wond droog en genezen is, is een wondverband meestal niet nodig. Bij kleine oppervlakkige wonden en wanneer de wondranden plaatselijk nog onvoldoende aansluiten, kan men een steri-strip ('zwaluwstaartje') gebruiken om de wondranden tegen elkaar aan te drukken. Techniek van verwijderen van hechtingen/agraves De techniek van het verwijderen van de hechtingen/agraves hangt af van de hechtingsmethode. Het is in ieder geval van belang dat de huid intact blijft tijdens de handeling en dat geen microorganismen de huid kunnen binnendringen. Hechtingen worden verwijderd met een steriel mesje (stitchcutter) of, bij voorkeur spitse, steriele schaar. Indien gebruik wordt gemaakt van een schaar die niet gesteriliseerd is, dient deze vooraf gedesinfecteerd te worden met een gaas met alcohol 70% (1 minuut laten drogen voor gebruik). Tekening: verwijderen hechtingen Agraves worden meestal verwijderd met een speciaal daarvoor ontworpen agravetang. Bij de Wachtenfeldagraves worden de uit elkaar staande einden met de tang naar elkaar toe gedrukt, waardoor de hechting er uit komt. Tekening: Wachtenfeld agraves verwijderen Vilans Achtergrondinformatie Hechtingen en agrafen: 2 (van 3)
22 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 22 Bij de Michel agraves wordt de agrave in het midden opgepakt. Door de tang dicht te knijpen, wordt de hechting naar buiten gelicht. Tekening: Michel agraves verwijderen Pas goede handhygiëne toe bij het verwijderen van hechtingen/agraves. Het reinigen van het wondgebied, ter voorbereiding op het verwijderen van de hechtingen en agraves, dient alleen voor het verwijderen van oud bloed of wondvocht om een beter beeld van de hechtingen te krijgen. Desinfectie voor en na het verwijderen van de hechtingen is niet nodig omdat de wondgenezing de barrièrefunctie van de huid al heeft hersteld. Agravetangen Je kunt te maken krijgen met disposable of niet-disposable agravetangen. Disposable agravetangen kunnen met het gewone afval afgevoerd worden. Desinfecteer de tang voor het weggooien en zorg dat de scherpe onderdelen afgeschermd zijn, zodat niemand zich eraan kan verwonden. Niet disposable tangen worden óf gesteriliseerd óf huishoudelijk schoongemaakt en voor een volgend gebruik gedesinfecteerd (afhankelijk van de mogelijkheden binnen de organisatie). Bronnen Bouma MR, Kerstens JAM, Klei LD, Oldenburger H., Vaardigheden specifieke verpleegkunde, Bohn Stafleu Van Loghum, Houten, 1998 Hamilton HK, Rose MB, Verpleegkundige handelingen en procedures. De praktijk van het verplegen, Elsevier Gezondheidszorg, Maarssen,1998 Wel of geen desinfectie voor en na hechtingen verwijderen (THIP , Thea Daha hygiëniste Werkgroep Infectiepreventie, wijzigingsdatum 2 april 2013, gezien feb Vilans Achtergrondinformatie Hechtingen en agrafen: 3 (van 3)
23 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 23 Lymfoedeem en compressietherapie arm Lymfoedeem in de arm Naast bloedvaten kent het lichaam ook lymfevaten. Door de lymfevaten wordt eiwitrijk weefselvocht (lymfe) teruggevoerd naar het bloedvaatstelsel. Lymfoedeem is een abnormale ophoping van eiwitten en vocht in het lichaamsweefsel als gevolg van een verstoord evenwicht tussen aan- en afvoer van vocht. Na een operatie voor borstkanker, waarbij de lymfklieren uit de oksel zijn verwijderd, is er kans op het ontstaan van lymfoedeem. De kans op lymfoedeem wordt groter als de oksel na deze operatie bestraald moet worden. Lymfoedeem kan jaren na de operatie nog ontstaan, daarom blijft het van belang om aandacht te besteden aan het voorkomen ervan. Klachten lymfeoedeem De klachten die kunnen ontstaan bij lymfoedeem zijn: zwelling vermoeid en zwaar gevoel pijn beperkingen in de bewegingen en of beperkingen in het dagelijks functioneren huidafwijkingen infecties. Doel compressietherapie arm Het doel van compressietherapie is, door druk van buitenaf: oedeem snel en blijvend te laten verdwijnen de bloed- en lymfestroom te verbeteren door de functie van de kleppen in de bloedvaten te ondersteunen. Contra-indicaties Contra-indicaties voor compressietherapie kunnen zijn: arteriële insufficiëntie totaal afgesloten diep veneus systeem aanwezigheid van actieve huidaandoeningen allergie voor een van de bestanddelen van de zwachtels of therapeutische elastische kousen cardiale klachten (geen absolute contra-indicatie). De compressietherapie van de arm bestaat uit het zwachtelen van de arm of een elastische armkous. Zwachtelen van de arm Zwachtelen is het inzwachtelen van de gezwollen arm met (meestal niet-elastisch = korte-rek) verband. Gebruik van polsterwatten bij het zwachtelen bevordert een gelijkmatige druk. De gelijkmatige druk van het verband zorgt voor een betere afvoer van het weefselvocht. Een ander gunstig effect is dat de 'spierpomp' beter werkt. Door de tegendruk van het verband, drukken kleine spierbewegingen het onderhuidse weefsel en de huid steeds tegen het verband Vilans Achtergrondinformatie Lymfoedeem en compressietherapie arm: 1 (van 2)
24 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 24 aan. Elke spierbeweging werkt daardoor als een soort pomp. Een zo normaal mogelijk gebruik van de arm of het been is een extra stimulans voor die pomp.³ Zwachtelen is een zeer efficiënte manier om oedeem terug te dringen. Regelmatig wordt de omvang van de ledemaat opgemeten. Pas als deze niet meer afneemt, wordt een elastische armkous aangemeten. Meten van de arm Om na te gaan of het oedeem afneemt wordt de omvang van de arm gemeten op twee vaste meetpunten: halverwege het buitenste polsknobbeltje en het puntje van de elleboog, of; halverwege het puntje van de elleboog en de kop van de schouder. Leg een centimeter rondom de arm (zo recht mogelijk) en noteer de maten. Aandachtspunten bij het zwachtelen van de arm Laat de zwachtel aanleggen door een ervaren persoon Door het zwachtelen slinkt de arm. Verwissel daarom voor een goede compressie het verband aanvankelijk tweemaal per week (of vaker als het verband afzakt), tot het oedeem voldoende is afgenomen, en daarna eenmaal per week. De zwachtels kunnen s nachts blijven zitten. Tijdens het zwachtelen houdt de cliënt de hand zodanig dat de hulpverlener op de handrug kijkt. Kijk tijdens het zwachtelen in de rol, dan blijft de zwachtel als het ware tegen de huid kleven en wordt de vorm van de arm gevolgd. Breng de zwachtels glad en zonder kreukels aan om drukplekken te voorkomen. Als alle zwachtels zijn aangelegd, mogen er geen openingen ( vensters ) te zien zijn. Zet de zwachtels vast met pleister/tape, niet met fixatieklemmetjes. Een nylonkous om de gezwachtelde arm vergemakkelijkt het aan- en uittrekken van kleding. Bij pijn, tintelingen, prikkelingen of bij verkleuringen moet men de zwachtels afdoen. Een zwachtel of kous die te strak zit, kan meer kwaad dan goed doen. Meten Om na te gaan of het oedeem afneemt wordt de omvang van de arm gemeten op twee vaste meetpunten: halverwege het buitenste polsknobbeltje en het puntje van de elleboog, of; halverwege het puntje van de elleboog en de kop van de schouder. Leg een centimeter rondom de arm (zo recht mogelijk) en noteer de maten. Bron Website lymfeoedeem: (externe link) (gezien dec 2014) Website KWF kankerbestrijding Werkgroep Lymfoedeem (borstkankervereniging Nederland) (2006). Leren leven met lymfoedeem Nederlandse Vereniging van huidtherapeuten (2012). Blijf armlymfeoedeem de baas! Cursusboek. website Oncoline: (externe link) (gezien dec 2014) Richtlijn Lymfoedeem (externe link) Vilans Achtergrondinformatie Lymfoedeem en compressietherapie arm: 2 (van 2)
25 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 25 Ulcus cruris Een ulcus cruris of open been is een wond aan het (onder)been waarbij de genezing langzaam of niet plaatsvindt. De wond is vaak met een geel beslag of met een korst bedekt. Soms is de wond bedekt met dode huid en bindweefselcellen die een zwart vlies vormen over de bodem ervan. Omdat het voor de behandeling erg belangrijk is of de oorsprong van veneuze (van de ader) of arteriële (slagader) aard is wordt aan beide vormen (ulcus cruris venosum en arteriële ulcus cruris) aandacht besteed. Ulcus cruris venosum Wanneer het veneuze (bloedvaten met zuurstof-arm bloed) systeem bij de aandoening betrokken is, spreekt men van een ulcus cruris venosum. Bij chronische onvoldoende werking van de bloedvaten (veneuze insufficiëntie) klagen de cliënten over een moe, zwaar gevoel in de benen. Dit gaat vaak gepaard met (nachtelijke) krampen. Men kan last hebben van restless legs : tintelingen, krampen of een hinderlijk gevoel in de onderbenen, wat een onbedwingbare onrust in de benen geeft. De pijn wordt minder wanneer de benen hoog worden gelegd. Verschijnselen van Ulcus Cruris Venosum Als de situatie blijft voortbestaan, komt een proces op gang met een aantal kenmerkende symptomen. Deze symptomen betreffen veranderingen van de huid en de onderliggende weefsels: Oedeem (ophoping van vocht in het weefsel) Kenmerkend voor onvoldoende werking van de bloedvaten is het ontstaan van oedeem als gevolg van de te hoge druk in de bloedvaten. Dit oedeem kan pijnlijk zijn, vooral ter hoogte van het scheenbeen. Vaatafwijkingen Door overdruk van bloed in de bloedvaten ontstaan vaatafwijkingen als spataderen, corona flebetatica (kleine spataderen aan de binnenzijde van de voet) en besenreiser (takkenbosvenen). Verkleuring huid Door uittreden van rode bloedcellen (erytrocyten) uit de bloedbaan onder invloed van de overdruk verkleurd de huid bruin (hyperpigmaentatie). Keratose Abnormale verhoorning van de huid (keratose). Door deze abnormaleverhoorning liggen dikke schubben op de huid. Achteruitgang conditie huid De stuwing en het oedeem belemmeren de aan- en afvoer van bloed. Aan de ene kant betekent dit dat onvoldoende zuurstof en voedingsstoffen worden aangevoerd. Aan de andere kant is het gevolg dat giftige afvalstoffen in het weefsel achterblijven. De conditie van de huid en de onderliggende weefsels wordt hierdoor op den duur steeds slechter. Ontstekingsverschijnselen en eczeem Als reactie op het eiwit in het oedeem ontstaan ontstekingsverschijnselen. De huid vertoont hierdoor een rode verkleuring en voelt warm aan. Door de slechte conditie van de huid wordt het afweervermogen van de huid steeds kleiner. De huid wordt dunner en kwetsbaarder. Er Vilans Achtergrondinformatie Ulcus cruris venosum: 1 (van 3)
26 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 26 ontstaan ontstekingachtige verschijnselen met vocht- en blaasjesvorming. Vaak ontstaat eczeem als reactie van de huid op deze veranderingen. Littekenvorming: lipodermatosclerose Door de ontsteking ontstaat littekenvorming in het onderhuidse bindweefsel met als gevolg verharding (sclerose) en inkrimping van het weefsel. Dit gebeurt vooral in het gebied van de enkel, terwijl het been daarboven dik blijft door het oedeem. In zeer extreme gevallen wordt dit 'flessenhalsfenomeen' genoemd. Grijze atrofie (atrofie = afname van weefselmassa) Ten slotte wordt de conditie van de weefsels zo slecht dat atrofie van de huid optreedt. Deze atrofie manifesteert zich in het gebied rond de enkel, vooral aan de binnenzijde van de enkel. Eerst wordt een grijze verkleuring van de huid zichtbaar: grijze atrofie. Witte atrofie Daarna ontstaat witte atrofie: 'atrofie blanche'. In de witte atrofie kunnen open plekjes ontstaan; het ulcus cruris venosum. Ontstaan en uitingsvorm van Ulcus Cruris Venosum Het ulcus cruris kan ontstaan als gevolg van een vaak heel licht trauma, maar ook spontaan. Het veneuze ulcus wordt meestal gevonden rondom de enkel en in het gebied tussen enkel en het begin van de kuitspier, vooral aan de binnenkant en soms aan de buitenkant van het been. De wond kan variëren in grootte van 1 cm tot circulair om het onderbeen en is meestal niet scherp begrensd. Doordat het gebied oedemateus is, zal het ulcus veel wondvocht produceren, waarin veel pus; dit is aantrekkelijke situatie voor bacteriën. In de wond is soms zwarte en gele necrose zichtbaar. Compressietherapie bij Ulcus Cruris Venosum Bij een ongecompliceerd ulcus cruris venosum is compressietherapie eerste keuze van behandeling. Ambulante compressietherapie wordt uitgevoerd bij cliënten die kunnen lopen (de spierpomp gebruiken) met korte-rekzwachtels of met niet-elastische zwachtels. Wanneer men op correcte wijze zwachtelt met korte-rekzwachtels, kan op goedkope wijze adequate oedeemreductie, meestal na vrij korte periode, worden bewerkstelligd. Zodra een veneus ulcus cruris is genezen krijgt de cliënt een levenslange onderhoudsbehandeling met therapeutisch elastische kousen om een nieuw veneus ulcus cruris te voorkomen 1. Arteriële ulcus cruris Arteriële ulcus cruris wordt veroorzaakt door gehele of gedeeltelijke afsluiting van de arteriële (slagaderlijke) bloedvoorziening. Atherosclerosis, ophoping van een vetachtige substantie aan de binnenzijde van de wand van het bloedvat, is één van de belangrijkste oorzaken. De klachten en verschijnselen verschillen van die van het veneuze ulcus cruris. Verschijnselen van arteriële ulcus cruris De voeten zien er bleek uit en voelen koud aan. De huid van de benen is vaak dun en glad. Meestal geen oedeem. Weinig beharing. De cliënten hebben meestal pijn in de kuiten na enige tijd wandelen en moeten dan even stilstaan tot de pijn weg is (claudicatio intermittens). De pijn ontstaat vaak liggend in bed, en 1 Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV): Richtlijn Veneuze Pathologie, pre-definitieve versie feb Vilans Achtergrondinformatie Ulcus cruris venosum: 2 (van 3)
27 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 27 deze pijn gaat over wanneer de benen even omlaag worden houden of door het voeteneind van het bed lager te zetten, zodat de arteriële doorbloeding verbetert. Bij arteriële insufficiëntie zijn de pulsaties (hartslag) van de perifere arteriën (van het been) meestal niet te voelen. Door de vernauwing van de aanvoerende bloedvaten krijgen de weefsels te weinig zuurstof en voedingsstoffen. Dit leidt tot weefselversterf (zwarte necrose of gangreen). De wond kan niet genezen, maar zal gaan ulcereren (zweren). Arteriële ulcus cruris vinden we meestal op plaatsen die van nature minder goed doorbloed zijn, zoals de buitenste voetrand, de voetrug, het achillespeesgebied en het scheenbeen. De wond kan variëren in grootte, is vaak scherp begrensd, is meestal diep en pijnlijk, vooral bij liggen. De pijn verdwijnt vaak bij afhangende benen (zittend slapen). Door de slechte bloedtoevoer is er in het algemeen weinig wondvocht. Vaak zien we een gelige wondbodem met diepe zwarte necrose. Soms treden gemengde ulcera op, dat wil zeggen dat de oorzaak ten dele op het arteriële en ten dele op het veneuze vlak ligt. Zelden is er sprake van een zuiver arteriële oorzaak. Belangrijk: Onderscheid in de behandeling van een veneus Ulcus en een arteriële ulcus Ernstige arteriële insufficiëntie vormt een contra-indicatie voor (ambulante) compressietherapie. Compressietherapie wordt dus streng ontraden bij arteriële insufficiëntie! Bron WCS (Wound Care Society). Wondenboek. Vilans Achtergrondinformatie Ulcus cruris venosum: 3 (van 3)
28 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 28 Hypostatisch eczeem Hypostatisch eczeem is een vorm van eczeem die vaak wordt gezien bij cliënten die worden gezwachteld (compressietherapie) of elastische Kousen (TEK) dragen. De oorzaak van een hypostatisch eczeem is een chronisch veneuze insufficiëntie (afgekort als CVI). CVI betekent een afwijking van de aders in de benen waardoor het bloed onvoldoende wordt afgevoerd vanuit de benen, wat leidt tot opeenhoping van bloed (stuwing). In staande houding moet het bloed in de aderen, tegen de zwaartekracht in, naar boven worden gepompt. Dit gebeurt voornamelijk door de spieren van de kuit. Door te lopen wordt de afvoer door de aderen bevordert en lang zitten of staan gaat dit juist tegen In de aderen zijn kleppen aanwezig die in verticale houding het terugstromen van het bloed naar de voeten verhinderen. Als deze kleppen niet meer goed afsluiten, stroomt het bloed gemakkelijk terug, zodat de druk in de aderen en haarvaten toeneemt. In het bloed dat achterblijft in de beenaderen zitten diverse afbraakproducten, ontstekingseiwitten en afweercellen. Deze bovenstaande factoren spelen een belangrijke rol in het ontstaan van hypostatisch eczeem. Verder verergert het eczeem door veel wrijven en krabben. Een hypostatisch eczeem dat lang aanhoudt, is een risico voor het krijgen van een contactallergisch eczeem op de toegepaste zalven (zoals corticosteroïden) en/of op de gebruikte elastische kousen. Hierdoor ontstaat er dus een gemengd eczeembeeld; een hypostatisch eczeem en een contactallergisch eczeem. Verschijnselen hypostatisch eczeem Hypostatisch eczeem is te herkennen aan: onscherp begrensde rode schilferige plekken op de (onder)benen. krabben veel jeuk. Vaak zijn er naast het eczeem ook andere kenmerken zichtbaar van chronisch veneuze insufficiëntie (hyperpigmentatie, witte pijnlijke glanzende plekjes, zwaar vermoeid gevoel bij stilstaan, spataders, vochtophoping rondom de enkels, paarsrode bultjes en vlekjes, zweertjes). Het eczeem heeft de neiging uit te breiden naar het andere been, ook al was er bij dit been geen sprake van een chronische veneuze insufficiëntie. Behandeling van hypostatisch eczeem De oorzaak, de chronische veneuze insufficiëntie, dient te worden behandeld. Wanneer er veel oedeem in het been aanwezig is, wordt het aangedane been eerst behandeld met compressietherapie en zodra mogelijk worden er elastische kousen (TEK) aangemeten, die levenslang gedragen dienen te worden. Over het algemeen is compressie en het verzorgen van de huid met een ph-neutrale creme voldoende om het eczeem te behandelen. Bij zeer ernstige klachten kan het eczeem worden behandeld met een lichte tot sterk werkend corticosteroïd crème. De crème dient dun op de benen te worden gesmeerd. Deze behandeling geeft vrij snel verlichting van de jeuk en de roodheid. Langdurig gebruik wordt sterk afgeraden vanwege de kans op bijwerkingen zoals dunner worden van de huid en het ontstaan van ulcera. Bron Richtlijn Diagnostiek en behandeling van het ulcus cruris venosum (2005) (externe link, gezien dec 2014) Website van huidarts: (externe link, gezien dec 2014) Blog Henri Post Eczeem bij chronische veneuze insufficientie overbehandeld ( ). Vilans Achtergrondinformatie Hypostatisch eczeem: 1 (van 1)
29 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 29 Compressietherapie been Compressietherapie wordt algemeen beschouwd als de standaard behandeling voor een ongecompliceerd veneus ulcus cruris (NVDV, 2014) 1. Compressietherapie kan ingedeeld worden in twee fasen: De acute of oedeemfase: voorheen werd in deze fase vooral compressief verband (korte- en lange-rekzwachtels) gebruikt, maar tegenwoordig worden ook niet-elastische klittenband verbanden of therapeutische elastische kousen (TEK s) ingezet. De onderhoudsfase: zodra een been oedeemvrij is worden TEK s aangemeten. Doel compressietherapie Het doel van compressietherapie is, door druk van buitenaf: de bloed- en lymfestroom te verbeteren door de functie van de kapotte kleppen in de bloedvaten te ondersteunen; oedeem snel en blijvend te laten verdwijnen. Door vermindering van het oedeem verbetert de toevoer van zuurstof en voedingsstoffen en is genezing van het ulcus vaak mogelijk. Belangrijk hierbij is dat de arteriele circulatie (zuurstofrijke bloedtoevoer door de slagaderen) niet wordt belemmerd. Indicaties compressietherapie Indicaties voor compressietherapie: Onvoldoende werking lymfevaten Trombose Lipoedeem onvoldoende werking van de bloedvaten (veneuze insufficiëntie); gevolgen van de onvoldoende werking van de bloedvaten: oedeem; veneus ulcus cruris. Contra-indicaties compressietherapie Contra-indicaties voor compressietherapie kunnen zijn: arteriële insufficiëntie (= onvoldoende werking van de bloedcirculatie door de slagaderen). Om arteriële insufficiëntie uit te sluiten, wordt de enkel arm index bepaald. Hiervoor wordt de bloeddruk van de enkels en de bovenarmen gemeten. De verhouding tussen de bovendruk in de onderbenen en de armen is de enkel-arm-index. Normaal is de bloeddruk in de slagader in de enkel vrijwel gelijk aan die in de arm. Bij een vernauwing in het been is de bloeddruk in de enkel lager dan die in de arm; totale afsluiting van de diepgelegen vaten (totaal afgesloten diep veneus systeem); aanwezigheid van actieve huidaandoeningen; allergie voor een van de bestanddelen van de zwachtels of therapeutische elastische kousen; hartproblemen (cardiale klachten). Dit is geen absolute contra-indicatie. Reuma, zeer pijnlijk bij het aantrekken van de kous 1 Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV). Richtlijn Veneuze Pathologie, pre-definitieve versie feb Vilans Achtergrondinformatie Compressietherapie been: 1 (van 5)
30 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 30 Hoe werkt compressie Compressie betekent het uitoefenen van druk. Bij het geven van compressie moet de druk het hoogst zijn rond de enkels en vandaar geleidelijk afnemen in de richting van het hart (naar de knie). Dit wordt bereikt door de zwachtel onder constante spanning aan te brengen (van voet richting bovenbeen). Daarnaast moet de druk gelijkmatig worden verdeeld over alle zijden van het been. Het meten van druk bij compressietherapie wordt steeds populairder. Met speciale apparatuur is de effectiviteit van de aangelegde zwachtels te bepalen. (Verschuren, J., Mohr, K., WCS). Het been is vaak niet overal gelijkmatig rond. Zo steken scheenbeen en enkels uit en kunnen de zijkanten van de enkel (de enkelcoulissen) zelfs hol zijn. Bij het zwachtelen zal de druk het hoogst zijn op de uitstekende delen. De druk zal lager zijn op de flauw gebogen zijkanten van het been, terwijl in de holtes geen druk uitgeoefend wordt. Polsteren Om de druk van de zwachtels gelijkmatig te verdelen,worden de holtes opgevuld om het been zo rond mogelijk te maken. Gebruik hiervoor polstermateriaal. Plaats het polstermateriaal altijd op het tricot buisverband, omdat dit beter is voor de huid en prettiger aanvoelt voor de cliënt. De nieuwste inzichten geven aan dat de zwachtel zo dicht mogelijk op de huid moet zitten. Gebruik dus niet teveel polstermateriaal (dit kan zorgen voor een negatieve druk) maar leg een dun beschermlaagje op de huid aan. In het begin van het de zwachteltherapie is het been vaak mooi rond en hoeft er dus niet te worden gepolsterd. Als er oedeem uitgaat zul je de holtes moeten opvullen. Ga dus elke keer voorafgaand aan het aanleggen van een nieuwe zwachtel na of het nodig is om te polsteren. Hierbij enkele voorbeelden van polsteren, afhankelijk van de vorm van het been van de cliënt: Polsteren bij de enkel: maak een driehoekje van het polstermateriaal en leg dat aan de zijkant van de enkel. Polsteren van het scheenbeen: knip van het polstermateriaal twee stukken, zolang als de lengte van het scheenbeen. Leg deze afgeknipte stukken (eventueel dubbelgevouwen) aan weerszijden van het scheenbeen. Polsteren van de wreef: knip een of meerdere stuk(ken) polstermateriaal, zolang als de lengte van de wreef. Breng het polstermateriaal aan op de wreef als extra bescherming. Geen één been is hetzelfde dus kijk goed naar de vorm van elk been. De éne cliënt kan geholpen zijn met polstermateriaal op de wreef, terwijl bij een andere client daardoor juist drukplekken kunnen ontstaan. Polsteren is dus bij alle clienten weer anders. Afbeelding: Dwarsdoorsnede van een been, met de polsterwatten aan de zijkant van het scheenbeen. N.B. Op wond(en) aan het onderbeen mag geen extra druk worden uitgeoefend. Polster dus altijd om deze wond(en) heen. Vilans Achtergrondinformatie Compressietherapie been: 2 (van 5)
31 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 31 Ambulante compressietherapie met korte-rekzwachtels Korte rekzwachtels hebben een lage rustdruk en een hoge werkdruk (bij lopen en oefeningen). Ambulante compressietherapie met korte-rekzwachtels wordt toegepast bij cliënten die mobiel zijn. Ambulante compressietherapie (ACT) het woord ambulant verraadt het al is bedoeld voor cliënten die kunnen lopen. De spierpomp moet er samen met de druk van de zwachtels voor zorgen dat de kapotte kleppen in de venen zó ondersteund worden dat het bloed weer op normale wijze terugstroomt naar het hart. Voor immobiele cliënten werkt dat niet. Ambulante compressietherapie met behulp van korte-rekzwachtels wordt in de regel zo lang voortgezet tot het oedeem verdwenen is en het ulcus dicht is. Vervolgens wordt overgegaan op ambulante compressie door therapeutische elastische kousen. Aanbrengen van korte-rek-zwachtels Meestal gebruikt men voor ambulante compressietherapie twee korte-rekzwachtels van 10 cm breed en 5 m lang 1. Gebruik bij langere of kortere voeten/benen zwachtels van respectievelijk 8 of 4 cm breedte gebruikt. De korte-rekzwachtels worden tegen de huid aangerold en in de looprichting van de rol aangetrokken. De druk dient gelijkmatig over het been verdeeld te zijn. Na de eerste zwachtel wordt een tweede daaroverheen in tegengestelde richting aangebracht. Na het aanbrengen van de zwachtels mogen er geen vensters (openingen) te zien zijn. Het verband wordt gefixeerd met hechtpleister of tape (geen verbandklemmetjes in verband met de kans op beschadigingen van het been). De zwachtel kan in principe 1 week blijven zitten. Controle na 2-3 dagen is wenselijk. Tekening: tijdens zwachtelen in de rol kijken Wisseling van het verband kan vaker nodig zijn vanwege de noodzakelijke verzorging van de wond, afname van het oedeem of wanneer de zwachtel niet meer goed zit. Niet-ambulante compressietherapie met lange-rekzwachtels Niet-ambulante compressietherapie (oftewel compressietherapie) wordt toegepast bij cliënten die hun spierpomp niet kunnen gebruiken, omdat ze bijvoorbeeld in een rolstoel zitten. Niet-ambulante compressietherapie wordt uitgevoerd met behulp van lange-rekzwachtels (bijvoorbeeld Dauerbinde). Elastisch lange-rekzwachtels zijn zwachtels met een vrij hoge rustdruk en een matige werkdruk. Lange-rekzwachtels zijn door hun vrij hoge rustdruk en relatief lage werkdruk bij het lopen niet geschikt voor ambulante compressietherapie (zwachtelen met korte-rekzwachtels). 1 Naast de korte-rekzwachtels zijn er ook andere compressiesystemen op de markt, zoals een 4-laags compressiesysteem, Coban twee-laags compressiesysteem, Pro-Two compressie zwachtelsysteem, UrgoK2 twee-laags compressiesysteem. Hiervoor gelden andere gebruiksinstructies. Vilans Achtergrondinformatie Compressietherapie been: 3 (van 5)
32 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 32 Bij niet-ambulante compressietherapie worden 1 of 2 zwachtels gebruik. De techniek van het zwachtelen is dezelfde als bij ambulante compressietherapie 1. De lange-rekzwachtels geeft een lage druk bij beweging en een hoge druk bij rust. Omdat de zwachtels voortdurend een druk bij rust geven dienen s nachts (of bij een lange rustperiode) te worden verwijderd. De constante hoge druk geeft een risico op afknellen. Bij immobiele cliënten kan ook een combinatie van korte en lange-rekzwachtel worden aangelegd. De rustdruk is dan iets lager. In verband met de hoge rustdruk van elastische zwachtels moeten de benen van de cliënt nog steeds goed in de gaten worden gehouden. De elastisch lange-rekzwachtels moet dagelijks worden aangelegd. Het aanleggen dient s ochtends te gebeuren, wanneer de cliënt nog op bed ligt, omdat het been dan relatief slank is. Nabehandeling en voorkomen van het opnieuw ontstaan van een ulcus, kan ook na gebruik van lange-rek kousen met behulp van therapeutisch elastisch kousen gebeuren. Compressietherapie met klittenband verband De moderne niet-elastische klittenband verbanden kunnen door een cliënt zelf worden aangelegd en bevorderen daarmee zelfmanagement. Compressietherapie met Therapeutische Elastische Kousen (TEK) Wanneer men op correcte wijze zwachtelt, kan oedeemreductie meestal na vrij korte periode bewerkstelligd worden. Wanneer de grootte en mate van exsudatie (vochtuitstorting) van het ulcus dat toelaat, kan daarna op een goed gekozen en juist aangemeten elastische kous worden overgegaan. Aangeraden wordt om 4-6 weken nadat het ulcus is genezen, over te gaan op therapeutische elastische kousen. Therapeutische elastische kousen worden voorgeschreven als nabehandeling bij ambulante- en niet-ambulante compressietherapie en ter voorkoming van het (opnieuw) ontstaan van een ulcus. De uiteindelijke resultaten hangen sterk af van de motivatie en mogelijkheden van de cliënt om de kousen iedere dag te dragen. Daarnaast is het van belang dat de cliënt passende kousen met een juiste drukverdeling draagt. Compressiekous Als er nog geen therapeutisch elastische kous (TEK) is aangemeten kan er eventueel, in overleg met de behandeld arts, gestart worden met compressie kousen (bijvoorbeeld: Venotrain ulcertec compressie kous, Mediven ulcer kit, Rosidal). De compressiekousen kunnen niet worden gebruikt bij arterieel vaatlijden en/of gecombineerd vaatlijden. Bron Wondenboek. Woundcare Consultant Society (WCS). Dossier Wondzorg (externe link, gezien dec 2014) Artikel over compressief zwachtelen uit Nursing (januari 2010) Beslisboom compressietherapie Lohman rauscher (externe link, gezien dec 2014) 1 De WCS raadt dezelfde werkwijze voor korte-rek- en lange-rekzwachtels aan. De meningen hierover zijn echter verdeeld. Vilans Achtergrondinformatie Compressietherapie been: 4 (van 5)
33 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 33 Hanna, R., Bohbot, S., Connolly, N., (2010). Een vergelijking van de interfacedruk van drie compressiezwachtelsystemen. WCS, jaargang 26, nummer 4. Schuren, J., Mohr, K. De dynamiek van compressietherapie: de wetten van laplace en pascal. WCS, jaargang 25, nummer 3. Nederlandse Vereniging voor Dermatologie en Venereologie (NVDV). Richtlijn Veneuze Pathologie, pre-definitieve versie feb Vilans Achtergrondinformatie Compressietherapie been: 5 (van 5)
34 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 34 Hulpmiddelen voor aantrekken therapeutische elastische kousen Het aantrekken van therapeutische elastische kousen levert vaak problemen op. De cliënt moet de kous voor het opstaan aantrekken. Er zijn verschillende hulpmiddelen beschikbaar die het aantrekken kunnen vergemakkelijken. De keuze voor een hulpmiddel is onder meer afhankelijk van de vraag of de cliënt kan bukken en of de cliënt een goede handfunctie heeft. De beslisbomen kunnen helpen het juiste aantrekhulpmiddel te kiezen. Ook is het verstandig om bij het aantrekken van de kousen (huishoud)handschoenen te dragen. Door het dragen van (huishoud)handschoenen ontstaat er meer grip op de kous en wordt voorkomen dat er aan de kous getrokken moet worden. Gebruik deze handschoenen cliëntgebonden bij besmette cliënten en cliënten met wonden. Wanneer de cliënt geen wonden heeft of besmet is kan de zorgverlener eigen handschoenen gebruiken. De handschoenen worden altijd na de handeling gewassen (handhygiëne met handschoenen aan; en daarna handhygiëne zonder handschoenen). Trek ook nooit kousen aan met handschoenen waarmee eerder een wond is verbonden1. Beslisboom keuze aantrekhulpmiddel Aantrekken door zorgverlener Soort therapeutische elastische kous Open teen Gesloten teen Easy-slide Venotrain Glider Eureka aan Juzo Slippies open teenstuk Doff N Donner Easy-slide Caran Eureka aan Venotrain Glider Juzo Slippies gesloten teenstuk Medi Butler Doff N Donner 1 Reactie van WIP commissie op de vraag of huishoudhandschoenen mee kunnen van de ene client naar de andere client. Vilans Achtergrondinformatie Hulpmiddelen voor aan- en uittrekken therapeutische elastische kousen: 1 (van 3)
35 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 35 Beslisboom keuze aantrekhulpmiddel Bij aantrekken door cliënt Soort therapeutische elastische kous Open teen Gesloten teen Gebruiker kan bukken tot de tenen Gebruiker kan niet bukken tot de tenen Gebruiker kan bukken tot de tenen Gebruiker kan wel kracht zetten met voeten of benen. Heeft voldoende armfunctie. Gebruiker kan geen kracht zetten met voeten of benen. Heeft voldoende armfunctie. Gebruiker kan wel kracht zetten met voeten of benen. Heeft voldoende armfunctie. Gebruiker kan geen kracht zetten met voeten of benen. Heeft onvoldoende armfunctie. Easy-slide Juzo Slippie Venotrain Glider Steve Mediven 2 in 1 Doff N Donner Easy-slide Caran Eureka Aan Juzo Slippie Venotrain Glider Doff N Donner Mediven Butler Steve Cliënt moet geholpen worden (met specifiek hulpmiddel) Easy-slide Caran Eureka Aan Juzo Slippie Venotrain Glider Steve Mediven 2 in 1 Doff N Donner Vilans Achtergrondinformatie Hulpmiddelen voor aan- en uittrekken therapeutische elastische kousen: 2 (van 3)
36 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 36 Soorten hulpmiddelen Dressbuddy De Dressbuddy is een hulpmiddel voor het aantrekken en uittrekken van alle soorten compressiekousen met open- en gesloten teen. Zie instructie filmpje: Doff N Donner De Doff N Donner is een hulpmiddel voor het aan- én uittrekken van alle typen compressiekousen. De Doff N' Donner, ook wel Donner genoemd, kan op verschillende manieren gebruikt worden. Er zijn verschillende roltechnieken. Dit is onder meer afhankelijk van de mogelijkheden en wensen van de cliënt en het type kous. Ga samen met de cliënt na welke roltechniek het beste bij hem/haar past Foto Doff N Donner Contra-indicaties voor het gebruik van de Doff N Donner: Diep veneuze trombose (DVT). In de tweede fase, als compressiekousen zijn aangemeten, kan de Doff N Donner wel weer worden gebruikt. Een hypergevoelige huid. Meer informatie over dit hulpmiddel en filmpjes van de verschillende aan- en uittrektechnieken, zie de volgende website: (externe site, gezien nov 2015). of het instructiefilmpje: (externe site, gezien febr 2015) Bron Leidraad voor zorgverleners - Steun de Steunkous; Convenantpartijen Arbeidsomstandigheden Thuiszorg, herziene uitgave 2005 Website Doff N Donner. Vilans Achtergrondinformatie Hulpmiddelen voor aan- en uittrekken therapeutische elastische kousen: 3 (van 3)
37 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 37 Wanneer is hulp nodig bij het aantrekken van de kousen Ondanks het gebruik van hulpmiddelen is een aantal cliënten niet in staat de kousen zelfstandig aan te trekken. Redenen waarom een cliënt niet zelf de therapeutische elastische kousen aan kan trekken zijn: Beperking in het bewegingsapparaat, waardoor de drager van de therapeutisch elastische kous niet voorover kan bukken en reiken tot de tenen. Evenwichtsstoornis, waardoor de drager van de therapeutisch elastische kous niet voorover kan bukken. Zwaarlijvigheid of zwangerschap, waardoor de drager van de therapeutisch elastische kous niet voorover kan bukken en reiken tot de tenen. Zeer slechte handfunctie, waardoor de drager van de therapeutisch elastische kous niet aan de kous kan trekken. Conditionele beperkingen, waardoor de gevraagde krachtsinspanning te belastend is. Afwijkende vorm van voet of been waardoor het smalle gedeelte van de kous over de dikkere delen van voet en been getrokken moet worden. In deze gevallen kan de drager van de therapeutisch elastische kous, ondanks het ontbreken van verdere beperkingen, de kous meestal niet zelfstandig aan- en uittrekken. Klasse-3- of klasse-4-kousen, die zeer strak zitten. In deze gevallen kan de drager van de therapeutisch elastische kous, ondanks het ontbreken van verdere beperkingen, de kous meestal niet zelfstandig aan- en uittrekken. Verstandelijke beperkingen, waardoor de cliënt de instructies niet begrijpt of vergeet zijn kousen aan te trekken. Als een cliënt door een van bovenstaande redenen niet in staat is om de elastische kousen zelfstandig aan- en/of uit te trekken, wordt gekeken of huisgenoten of andere mantelzorgers de kousen kunnen aan- en/of uit trekken. Redenen waarom een mantelzorger (huisgenoot) niet de therapeutische elastische kousen aan- en/of uit kan trekken zijn: Beperking in het bewegingsapparaat, waardoor de mantelzorger niet voorover kan bukken. Evenwichtsstoornis, waardoor de mantelzorger niet voorover kan bukken. Zwaarlijvigheid of zwangerschap, waardoor de mantelzorger niet voorover kan bukken. Zeer slechte handfunctie, waardoor de mantelzorger niet aan de therapeutisch elastische kous kan trekken. Conditionele beperkingen, waardoor de gevraagde krachtsinspanning te belastend is. Relationele problemen, of het niet willen van een ongelijkwaardige relatie, doordat de hulpvrager afhankelijk van zorg is van zijn partner. Indien er sprake is van een van bovengenoemde situaties, kan de cliënt en eventueel aanwezige mantelzorger de kousen waarschijnlijk niet zelf aan trekken en is hulp van derden of een elektronische aan- en uittrekhulpmiddel nodig. Vilans Achtergrondinformatie Wanneer is hulp nodig bij aantrekken kousen: 1 (van 1)
38 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 38 Reinigen elastische kousen en hulpmiddelen Reinigen van de elastische kousen Therapeutische elastische kousen moeten iedere dag of om de dag worden gewassen. Was de kousen met een fijn wasmiddel (een minder agressief reinigend middel). Let op: Gebruik geen wasverzachter, bleekmiddel of vlekkenwater. Spoel de kousen met het wasmiddel na het wassen goed uit met water. Rol de natte compressiekousen, nadat ze gewassen zijn, in een handdoek en druk het overtollige vocht eruit (wring de kousen nooit uit!). Leg de kousen bij het drogen niet op een radiator of in direct zonlicht 1. Reinigen van de aan- en uittrek hulpmiddelen Het hulpmiddel eens per 3 maanden wassen op 30 graden (of volgens gebruiksaanwijzing). Bij cliënten met schimmelnagels (volksmond: kalknagels) of voetschimmels wordt het hulpmiddel wekelijks gedesinfecteerd met alcohol 70%. 1 (externe link, gezien juni 2015) Vilans Achtergrondinformatie Reinigen elastische kousen en hulpmiddelen: 1 (van 1)
39 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 39 Complicaties ambulante compressietherapie been De volgende problemen kunnen zich voordoen bij ambulante compressietherapie: Pijn Enige pijn kan optreden na het zwachtelen. De pijn moet verdwijnen wanneer de cliënt gaat lopen. Blijvende pijn, na 15 minuten lopen, kan wijzen op een verkeerd aangelegde zwachtel of op achterliggend arteriële problematiek. Wanneer de pijn aanhoudt na opnieuw zwachtelen, moet de behandelend arts geraadpleegd worden. Irritatie van de huid Bij irritatie van de huid onder de zwachtel een dun tricot buisverband onder de zwachtel aanleggen. En bij een droge dunne huid de huid voor het zwachtelen insmeren met een vette huidvriendelijke (ongeparfumeerde) zalf. Venster-oedeem Dit kan optreden indien de zwachtels elkaar niet overlappen, waardoor een venster ontstaat waar geen druk op het onderliggende gedeelte van het been wordt uitgeoefend. Het drukverband moet opnieuw worden aangelegd. Kleur tenen Enige blauwe verkleuring van tenen is normaal direct na het zwachtelen. Deze verkleuring moet verdwijnen wanneer de cliënt loopt of wanneer het been passief bewogen wordt. Als de tenen wit zijn na het zwachtelen kan dat duiden op een arteriële aandoening. De zwachtel moet dan verwijderd worden en de behandelend arts moet geraadpleegd worden. Afzakken van de zwachtel Het afzakken van de zwachtel kan het gevolg zijn van een te los aangelegde zwachtel en/of van het snel verdwijnen van het oedeem. Het drukverband moet opnieuw aangelegd worden. Striemen en blaren Ontstaan als er met ongelijke spanning gezwachteld wordt. De zwachtel dient met constante spanning aangebracht te worden en de vorm van het been te volgen. Bron Wondenboek, Woundcare Consultant Society (WCS) Medeco, Compressietherapie, maart e45916cab41b d0ad (externe link, gezien dec 2014) Vilans Achtergrondinformatie Complicaties ambulante compressietherapie been: 1 (van 1)
40 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 40 Stompverzorging Na een amputatie wordt de amputatiewond (stomp) totdat deze is genezen twee maal daags (of vaker op indicatie van de behandelend arts) geïnspecteerd en opnieuw verbonden. Het kan nodig zijn om de stomp vaker te zwachtelen, bijvoorbeeld na het (extra) oefenen, na het losschieten van de zwachtel of na het doorlekken van de wond. Wanneer daarbij (een begin van) infectie wordt geconstateerd, wordt de behandelend arts hiervan direct in kennis gesteld 1 2 Stomp zwachtelen De stomp moet worden gezwachteld als voorbereiding op het dragen van een prothese 1. Nadat de prothese is aangemeten (en de stomp een stabiele omvang heeft), is het nog steeds belangrijk om te zwachtelen. De omvang van de stomp kan namelijk tijdens het oefenen met de prothese weer sterk veranderen. Dit komt doordat de spieren weer intensiever worden gebruikt. Om de omvang van de stomp te behouden moet er gezwachteld worden op de momenten dat de prothese niet gedragen wordt. In plaats hiervan kan er ook een elastische stompkous (een liner) aangemeten worden als alternatief voor het zwachtelen. Door de liner of de zwachtel een korte periode af te laten, kan uitgetest worden of de omvang van de stomp ook zonder zwachtel of liner hetzelfde blijft². Door middel van 'conisch' (kegelvormig) zwachtelen wordt oedeemvorming voorkomen. Wanneer er al sprake is van oedeem wordt door het conisch zwachtelen de resorptie van vocht gestimuleerd. Tevens geeft de zwachtel druk, zodat de stomp een kegelvormig model krijgt. Hierdoor past een prothese beter. Kortom, het zwachtelen van de stomp zorgt voor: vermindering en voorkomen van oedeemvorming; bereiken van een zo goed mogelijke vorm van de stomp; bevordering van het wondgenezingsproces; bescherming van de stomp². Aandachtspunten bij het zwachtelen Bij het zwachtelen zijn de volgende punten van belang: zwachtelen op voorschrift van arts; het drukverband wordt bij voorkeur 's morgens voor het opstaan (opnieuw) aangebracht; huidverzorging, indien nodig, wordt s avonds of s nachts toegepast; om drukplekken te voorkomen, dienen de zwachtels glad en zonder kreukels te worden aangelegd; de zwachtel dient het strakst aan te sluiten om het distale (onderste) eind van de stomp. Naar boven toe wordt minder strak gezwachteld; tijdens het zwachtelen houdt de cliënt de knie of heup gestrekt, niet in flexie; bij het zwachtelen van een bovenbeenstomp tot de lies zwachtelen. Bij te hoog zwachtelen in de lies is er een risico op afknellen; de zwachtels worden vastgezet met pleister, niet met fixatieklemmetjes. Pleister niet circulair om de stomp aanbrengen, omdat dit de bloedsomloop belemmert; het dragen van de zwachtel mag geen kloppend of pijnlijk gevoel geven, of roodheid en wondjes op de huid veroorzaken. Een poster waarop het verschil tussen de zwachteltechnieken voor een onder- of bovenbeenstomp duidelijk te zien is: Zwachtel poster (externe link naar pdf van Medeco) Vilans Achtergrondinformatie Stompverzorging: 1 (van 2)
41 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 41 Aandachtspunten ten aanzien van de stomp Bij het verzorgen en behandelen van een stomp is overleg met de arts, fysiotherapeut en ergotherapeut van belang. Na de amputatie kunnen fantoomsensaties (tinteling, druk, warmte of koude) en/of pijn optreden in het ontbrekende lichaamsdeel. Op voorschrift van de arts kan (pijn)medicatie worden gegeven. Neem maatregelen in overleg met fysiotherapeut of ergotherapeut bij neiging tot afwijkende stand van de stomp: bovenbeenstomp kan omhoog gaan staan: regelmatig buikligging kan helpen; onderbeenstomp kan naar beneden hangen; leg in de (rol)stoel een plankje waar onderbeen gestrekt op kan rusten; kussen onder het einde van de stomp (niet bij bovenbeenstomp). Zwachtels voor stompzwachtelen Voor het zwachtelen zijn zwachtels van verschillende lengte, breedte en sterkte verkrijgbaar, afhankelijk van de stomplengte en stompomvang. Kort na de amputatie wordt veelal gestart met een zachte elastische zwachtel, bijvoorbeeld Elset S ³. Wanneer de operatiewond goed genezen is, kan een steviger zwachtel worden gebruikt, bijvoorbeeld Dauerbinde. Zwachtels kunnen worden gewassen. Wanneer ze versleten zijn en/of rek uit de zwachtels is, worden nieuwe gebruikt. Soms wordt bij een bovenbeenamputatie gebruik gemaakt van een compressiekous met broekje in plaats van zwachtels. Deze kousen zijn in verschillende maten verkrijgbaar. Bronnen Werkgroep Infectiepreventie. Verpleeghuis- woon- en thuiszorg. Verzorging van wonden. Maart 2004, revisie maart ( externe link; gezien dec 2014). Verzorging van wond en stomp na een beenamputatie. Patiënteninformatie. UMC St. Radboud. Maart Medeco. Zwachteltechnieken voor onder- en bovenbeenstompen met Elset s stompbandage. (externe link, gezien dec 2014) Mw. A. Zunnebeld, praktijkbegeleider Dermatologisch centrum Isala, heeft de achtergrondinformatie en het protocol nagekeken. Vilans Achtergrondinformatie Stompverzorging: 2 (van 2)
42 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 42 Drainage algemeen Drains worden gebruikt om bloed of overtollig weefselvocht uit bijvoorbeeld een wondgebied, de galwegen of tussen de pleurabladen af te laten lopen en zo de kans op infectie te verkleinen en genezing te bevorderen. Tevens kunnen drains dienen om pus in geïnfecteerde wonden te verwijderen en om wonden te spoelen. De drain wordt over het algemeen tijdens een operatie in het operatiegebied achtergelaten en met een hechting in de huid gefixeerd om losraken te voorkomen. Er zijn twee soorten wonddrains, namelijk open en gesloten wonddrains. De open wonddrain is bedoeld om een wond open te houden, zodat het wondvocht gedraineerd kan worden. Het materiaal bestaat meestal uit latex (bijvoorbeeld een uit een steriele handschoen geknipte vinger), een holle buis of een gaas. De gedraineerde vloeistof wordt opgevangen in een bedekkend gaas. Vervang dit gaas regelmatig. Bij een gesloten wonddrain vormen drain en opvangmateriaal (fles, zak of pot) een gesloten systeem. Verbreek de verbinding tussen het opvangsysteem en de drain niet of zo min mogelijk. Wanneer het systeem geopend moet worden, wordt aseptisch gehandeld 1. Voor het afzuigen van wondvocht wordt gebruik gemaakt van: passieve drainage (hevel door zakje lager te hangen dan de wond) actieve drainage met behulp van vacuümsysteem persluchtafzuigsysteem of een elektrische pomp die aan de drain wordt gekoppeld Soorten drains De meest gebruikte drains zijn: wonddrain (passief, laag vacuüm Exudrain, hoogvacuüm redonsedrain) galdrain thoraxdrain Verzorgen insteekopening drains De insteekopening van drains wordt dagelijks gecontroleerd en gedesinfecteerd en weer afgedekt met een steriel gaas. Wonddrain verwijderen zonder terugplaatsing Desinfecteer de insteekopening, voordat deze verwijderd wordt. Een fistel sluit zich normaal gesproken spontaan als een wonddrain blijvend verwijderd wordt. Als de fistel zich niet sluit verzorg het wondje dan als een rode of gele wond 2. 1 WIP Verpleeghuis- woon- en thuiszorg: verzorging van wonden, maart WCS wondenboek 2013 Vilans Achtergrondinformatie Drainage algemeen: 1 (van 1)
43 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 43 Complicaties en aandachtspunten bij wonddrainage De volgende problemen kunnen zich voordoen De drain ligt niet meer goed in de wond Bijvoorbeeld doordat de hechting is los geschoten. Soms is de drain helemaal uit de wond geschoven. Dit is merkbaar doordat de wond lekt en/of omdat er geen of veel minder wondvocht geproduceerd wordt. Schuif de drain nooit terug in de wond. Als de drain helemaal uit de wond is, een steriel gaasje op het wondje doen en bevestigen met pleister. Lekkage van wondvocht langs de drain. Zorg dat er geen knik in de slang zit. Als er veel wondvocht lekt absorberend verband toevoegen. Overleg bij aanhoudende lekkage met de behandelend arts. Ontsteking in het wondgebied of van de huid rond de drainuitgang. De wond gaat meer pijn doen en de huid is rood, gezwollen en drukgevoelig, ook kan er sprake zijn van koorts. Soms lekt er (ontstekings-)vocht langs de drain. Overleg met de behandelend arts. Doorgang slang is belemmerd. Zorg dat de slang niet geknikt is en controleer of de klem open is. Let erop dat (te strakke) kleding de afloop niet verhindert. Overleg zonodig met behandelend arts. Doorgang afvoerslang is belemmerd (van afzuigbalg naar afvoerzakje)/ blaasbalg kan niet leeg geknepen worden. Zorg dat de slang niet geknikt is en controleer of de klem open is. Schud de balg voorzichtig, mogelijk zit er een stolsel dat de afvoer verstopt. Door te schudden schiet het stolsel los. Haal zo nodig het oude zakje weg, bevestig een nieuw zakje en probeer het opnieuw. Overleg zonodig met behandelend arts. De drain blijft vast zitten tijdens het verwijderen. Draai de drain een paar keer rond om zijn eigen as (met de klok mee en tegen de klok in). Bron (chirurgie in woord en beeld), gezien feb Vilans Achtergrondinformatie Complicaties en aandachtspunten bij wonddrainage: 1 (van 1)
44 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 44 Negatieve druktherapie bij wonden Wondbehandeling door middel van negatieve druk ( sealen ), ook wel genoemd vacuümtherapie 1, heeft de laatste jaren een ontwikkeling doorgemaakt. Er zijn verschillende systemen op de markt gekomen die de wondbehandeling met negatieve druk verfijnd hebben. Ze bieden meer mogelijkheden en verhogen uiteindelijk de kwaliteit van zorg. Negatieve druk behandeling geeft een toename van doorbloeding, bevordert de groei van nieuwe bloedvaten (angiogenese), verkleint het wondoppervlak van verschillende wondsoorten, vermindert onderdrukkende factoren in wondvloeistof en bevordert celgroei. Oefen de zuigkracht alleen in de wond zelf uit en niet op de wondranden en de gezonde huid om beschadiging van de huid te voorkomen. De arts neemt de beslissingen over starten, wijzigen en stoppen van de therapie. Dit geldt voor alle vormen van negatieve druktherapie. Therapie met lage druk (foliesuctie) of hoge druk Wondbehandeling onder negatieve druk is te onderscheiden in negatieve druk met lage drukken (vacuümdruk van 7,5-15 mm HG) en negatieve druk met hoge drukken (vacuümdruk van 75 mm 125 mm HG). Negatieve druk met lage druk (foliesuctie) Dit wordt voornamelijk toegepast bij cliënten met een buikwond ten gevolge van een darmperforatie. Het betreft een laagvacuüm zuigsysteem tussen 7,5 15 mmhg. Deze vorm is hier niet verder uitgewerkt. Negatieve druk met hoge drukken Wondbehandeling met negatieve druk met hoge drukken (van 75 mm 125 mm HG) kan worden toegepast bij: acute en chronische wonden slecht genezende wonden open wonden na chirurgische ingrepen ulcus cruris diabetische wonden decubitus huidtransplantaten brandwonden trauma- en orthopedische wonden Continue of intermitterende negatieve druktherapie Er wordt een onderscheid gemaakt in continue en intermitterende negatieve druktherapie. Continue negatieve druktherapie Continue negatieve druktherapie wordt vooral gebruikt in de reinigingsfase van de wondbehandeling. 1 Men gebruikt vaak de term VAC-therapie voor negatieve druktherapie, omdat dit de eerste vacuümpomp was; het is echter een merknaam van KCI medicals Vilans Achtergrondinformatie Negatieve druktherapie bij wonden: 1 (van 3)
45 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 45 Intermitterende negatieve druktherapie Intermitterende negatieve druktherapie wordt vooral toegepast als groei van granulatieweefsel het belangrijkste doel is. Standaard instelling: 5 minuten aan, 2 minuten uit. Deze therapie wordt niet in de reinigingsfase gebruikt. De indicatie voor intermitterende therapie wordt gesteld door de arts. Deze vorm komt niet vaak voor. Intermitterende negatieve druktherapie kent ten opzichte van continue therapie een aantal aandachtspunten: Cliënten hebben meer tijd nodig om aan de therapie te wennen. De afwisseling bij de intermitterende behandeling geeft een vervelend gevoel. Bij de intermitterende therapie is het moeilijker om de lekvrije afdichting te houden vooral wanneer er veel vochtproductie is. Instellen druk Een nauwkeurig instelbare en computergestuurde pomp brengt een gecontroleerde negatieve druk in een wond tot stand. De wond wordt bedekt en, indien nodig, opgevuld met foam (spons/schuimverband) of gaasverband. Hierin wordt een drain gelegd. Het geheel wordt afgeplakt met een transparante folie. Er bestaat ook een port (zuignap) die, in plaats van een drain, op de folie aangebracht worden. De drain of port wordt aangesloten op een vacuümpomp en ingesteld op drukken variërend van 75 tot 125 mmhg. De gewenste druk wordt door de arts bepaald. Negatieve druk therapie bij meerdere wonden Het is mogelijk om twee wonden met één pompsysteem te bedienen. Een Y-stukje waarop beide drains worden aangesloten maakt de verbinding met de opvangbak (canister). Voordelen van negatieve druk therapie uitstekende afzuiging van wondvocht weinig tot geen lekkages verbandwisseling één keer per 3 tot 5 dagen krachtig reinigend effect verhoogt de doorbloeding van de wond doordat de groei van bloed- en lymfevaten gestimuleerd wordt bevordert de granulatie en de groei van epitheelcellen (opperhuid) vermindering van oedeem vermindering bacteriën, dus minder kans op infectie geen verweking van de wondranden door wondvocht eenvoudig aan te brengen cliëntvriendelijk Nadelen van negatieve druk therapie ingroei van granulatieweefsel in de foam kan voorkomen bij hoge zuigkracht. Het verwijderen van de foam kan dan pijnlijk zijn. bij een statische pomp is de mobiliteit van de cliënt beperkt disposable materialen zijn duur Niet gebruiken bij aanwezigheid van necrotisch/dood weefsel blootliggende bloedvaten en/of zenuwen Vilans Achtergrondinformatie Negatieve druktherapie bij wonden: 2 (van 3)
46 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 46 onbehandelde osteomyelitis aanwezigheid van fistels naar organen of lichaamsholtes maligniteit in de wond gevoeligheid voor zilver (alleen voor verbanden met zilver) actieve bloedingen bij cliënten met een verhoogde bloedingsneiging (bijvoorbeeld bij te lage bloedplaatjes of gebruik van bloedverdunnende medicatie) Vilans Achtergrondinformatie Negatieve druktherapie bij wonden: 3 (van 3)
47 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 47 Werkwijze negatieve druktherapie Negatieve druktherapie is in feite niets anders dan een verband waarop een zuigbron is aangesloten. Om bloedvaten, zenuwen en pezen die niet bedekt zijn met fascie of weefsel en bij blootliggend botweefsel met minimale beschadiging aan het periost wordt eerst een niet-verklevende wondcontactlaag aangelegd. Deze laag moet het weefsel extra beschermen. Daarop wordt vochtig steriel gaas of een foam (spons/schuimverband) geplaatst en wordt de drain hier tussen gestoken. Bij gebruik van gaas wordt de wond opgevuld met vochtige antimicrobiële gaaskompressen tot 1 cm boven huidniveau. Bij gebruik van een foam wordt de foam op maat geknipt en hiermee de wond opgevuld tot aan huidniveau. Vervolgens wordt de wond luchtdicht afgeplakt met transparante folie en goed aangedrukt. De drain wordt getunneld gefixeerd of bij gebruik van een port (zuignap) wordt er een opening met een doorsnede van 2 cm (iets kleiner dan een 2 euro muntstuk) in geknipt en wordt de port hier overheen aangebracht Daarna wordt de drain/port aangesloten op de opvangbak (canister) en wordt de behandeling (het aanbrengen van de negatieve druk) gestart. Algemene uitgangspunten wondverzorging Bij het verzorgen van een wond worden de algemene uitgangspunten voor wondverzorging in acht genomen. Voor het aanbrengen van de wondbedekker bij negatieve druk therapie betekent dat: de bij wondverzorging gebruikte instrumenten schoon dienen te zijn instrumenten die in contact komen met de wond zelf steriel dienen te zijn vloeistoffen voor wondreiniging en desinfectie steriel dienen te zijn. Als de verpakking is aangebroken, is de vloeistof niet langer dan 24 uur houdbaar. Gebruik van water uit een flink stromende kraan voor het uitspoelen van wonden is toegestaan. voor aanvang van de wondverzorging wordt handhygiëne toegepast bij het manipuleren van de wond niet-steriele handschoenen worden gedragen 1 Een wond dient regelmatig te worden geïnspecteerd, in ieder geval bij koorts, of wanneer de wond tekenen van roodheid, zwelling of pijn vertoont1. De wond dient daarnaast regelmatig te worden gecontroleerd op mogelijke complicaties (zie Complicaties negatieve druktherapie). Geadviseerd wordt de wond wekelijks te meten en eventueel te fotograferen om de wondgenezing te volgen. De gegevens van het meten worden vastgelegd. Verbandwisseling en controles bij negatieve druktherapie Verbandwisselingen vinden minimaal 2 keer per week plaats, bij geïnfecteerde wonden wordt de verbandwisseling op indicatie uitgevoerd. Dit is echter afhankelijk van het systeem dat gebruikt wordt. Volg altijd de instructie van de behandelend arts (eventueel op geleide van de informatie van de leverancier van het systeem). 1 Werkgroep Infectiepreventie. Verpleeghuis- woon- en thuiszorg. Verzorging van wonden. Maart ( externe link, nov. 2004). 1 Werkgroep Infectiepreventie. Verpleeghuis- woon- en thuiszorg. Verzorging van wonden. Maart ( juli 2012) Vilans Achtergrondinformatie Werkwijze negatieve druktherapie: 1 (van 3)
48 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 48 Een verbandwisseling kan pijnlijk zijn. Overleg met de arts of pijnmedicatie wordt gebruikt. Laat de cliënt deze pijnmedicatie tijdig voor de verbandwisseling innemen. Bij huidtransplantaten worden geen verbandwisselingen uitgevoerd, maar wordt het verband na 5 tot 7 dagen door de behandelend arts verwijderd. Verwijderen van het verband Schakel de pomp uit om de negatieve druk op te heffen. Bij foam wordt dit een half uur voor het verwijderen van de foam gedaan, zodat de foam de oorspronkelijke vorm terugkrijgt en daardoor makkelijker verwijderd kan worden. Door de wondbedekker nat te maken met NaCL 0,9% kan deze gemakkelijker worden verwijderd. Laat het 15 tot 30 minuten in het wondverband trekken (zonder zuigkracht) alvorens het verband te verwijderen. Het oude verband, wondbedekkers en wondcontactlaag worden verwijderd. Er mag geen materiaal in de wond achterblijven. Noteer daarom altijd het aantal gebruikte stukken wondbedekker in dossier of op de folie. Reinigen van de wond Hoe je de wond reinigt hangt af van de soort wond. De wondverzorging wordt meestal afgesproken door een arts. Reinigen van de huid rond de wond Reinig de omgeving van de wond zo nodig met water en dep de omgeving droog met een steriel gaasje. Een kwetsbare huid, rond de wond, kan beschermd worden door een barrièrefilm, zoals Cavilon spray, SKIN-PREP of Welland Barrière Film. Geen crèmes gebruiken, hierdoor plakt de folie niet op de huid. Of bescherm de huid door stroken folie van 1 cm langs de wondranden te plakken. Aanbrengen wondbedekker De wondbedekker (wondcontactlaag indien nodig, gaas of foam) wordt op maat geknipt. De wondbedekker dient volledig in de wond te liggen en mag de intacte huid niet raken. Dit om te voorkomen dat de vacuümkracht van het therapiesysteem de intacte huid rond de wond beschadigt èn om te voorkomen dat het wondvocht op de intacte huid komt (dit kan verweking veroorzaken). De wondbedekker (wondcontactlaag of gaas/foam)moet de wondbodem raken, omdat anders het vacuüm geen effect heeft. De wond wordt geheel opgevuld met gaas/foam zonder dat deze er in gepropt worden. Bij meerdere stukken foam moeten deze elkaar raken, zodat er een gelijkmatige verdeling van de negatieve druk mogelijk is. Bij het gebruik van meerdere stukken wondcontactlaag, foam of meerdere gazen wordt het aantal stukken/aantal gazen in het zorgdossier genoteerd en/of op de speciaal hiervoor aanwezige sticker op de afvoerslang. Voorkom dat stukken wondbedekker in de wond achterblijven bij verbandwisseling, door: de eenheden voldoende groot te maken zodat ze zichtbaar blijven het aantal met een viltstift te noteren op de folie waarmee de wond is afgeplakt. De folie wordt over de wondbedekker(s) aangebracht, zodanig dat de wond goed afgedicht wordt. Bij voorkeur wordt één strook folie gebruikt, dit verkleint de kans op lekkage. Indien meerdere stroken folie nodig zijn, bijvoorbeeld bij een wond aan de hiel, worden deze dakpansgewijs aangebracht. Druk de randen van de folie goed aan, zodat geen valse lucht aangezogen wordt. Vilans Achtergrondinformatie Werkwijze negatieve druktherapie: 2 (van 3)
49 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 49 Losse drain of port Via een losse drain of een port (of Pad) wordt het wondvocht afgevoerd. Een losse drain ligt tussen het gaas/foam en wordt getunneld afgeplakt met folie. Breng bij een port eerst de folie aan. Knip in de folie een opening ter grootte van een 2 euro munt en breng de port aan. Let er goed op dat de port helemaal op de folie is geplaatst en niet op de huid is geplakt! Kleine wonden Bij wonden die kleiner in omvang zijn dan de port is het belangrijk om te voorkomen dat de huid rondom de wond in contact komt met het foam of de port. Ter bescherming van het weefsel rondom de wond is de volgende werkwijze bij negatieve druk bij kleine wonden vereist: 1. Breng op de huid rond de wond dun hydrocolloïd verband of folie aan, waarbij het gebied voldoende is bedekt om de huid te beschermen tegen contact met de port (d.w.z. 3 5 cm). 2. Knip de foam op maat zodat deze past in de wond en plaats de foam voorzichtig in de wondholte. 3. Knip een groter stuk foam ongeveer 4 6 cm in diameter en plaats dit bovenop het eerste stuk foam ( paddestoeltechniek ). 4. Breng de folie aan over het foam. 5. Neem op deze plaats de folie tussen duim en wijsvinger en knip een rond gat in de folie van 2 cm doorsnede. 6. Plak de opening van de port precies over het gat in de folie. Zorg ervoor dat de port niet over de folie heen steekt. 7. De drain wordt op de unit aangesloten. Paddestoel techniek; bron: V.A.C. Therapy klinische richtlijnen, KCI, 2007 Einde van de behandeling Wanneer de therapie wordt gestopt, is afhankelijk van de indicatie en behandeldoel. Het moment van stoppen wordt door de arts bepaald. Over het algemeen wordt overgestapt op een andere wondbehandeling als de wond bijna op huidniveau is gekomen. Bronnen (externe link), juli 2013 Negatieve druktherapie, Nurse Academy, februari medical, januari 2013 Vilans Achtergrondinformatie Werkwijze negatieve druktherapie: 3 (van 3)
50 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 50 Complicaties negatieve druktherapie Bij negatieve druktherapie kunnen de volgende complicaties optreden: infectie bloeding pijn lek in de afdichting: wondverband is niet vacuüm beschadiging gezonde huid of wondranden Vergelijkbare complicaties kunnen optreden wanneer het therapiesysteem defect raakt. Infectie Infectie van de wond kan gevaarlijk zijn en kan tot ernstige complicaties leiden: pijn, koorts, gangreen, shock (toxisch of septische shock). Als de wondbedekker de wondbodem niet raakt, kan zich daaronder vocht ophopen. Hierdoor kan een infectie of abces ontstaan. Controleer de wond en het weefsel rondom de wond en het wondvocht regelmatig op tekenen van infectie of op andere complicaties. Tekenen van een mogelijke infectie zijn onder meer koorts, gevoeligheid, roodheid, zwelling, jeuk, uitslag, verhoogde lichaamstemperatuur in en rondom de wond, afscheiding (pus) of een sterke geur. Tekenen van een systemische infectie (verspreid door het hele lichaam) of complicaties zijn onder meer misselijkheid, overgeven, diarree, hoofdpijn, duizeligheid, flauwvallen, pijnlijke keel met zwelling van de slijmvliezen, desoriëntatie, hoge koorts (> 38,8 C), onbehandelbare hypotensie, orthostatische (bij rechtop staan/zitten) hypotensie en erythroderma (een zonnebrandachtige uitslag) Een vroege herkenning en onmiddellijke behandeling van een infectie is van essentieel belang voor het voorkomen van complicaties. Bij cliënten met diabetes kan dit moeilijk zijn, omdat de klassieke symptomen, zoals pijn, roodheid (erytheem), warmte en pus (purulentie) afwezig kunnen zijn. Als er enig teken van een infectie is, dient de negatieve druktherapie gestaakt te worden. Raadpleeg de arts en overleg over het starten van een adequate behandeling. Bloeding Er moeten voorzorgsmaatregelen worden genomen bij cliënten met een actieve bloeding, met stollingsproblemen of die antistolling gebruiken, met broze vaten. Een snelle stijging van helderrood bloed in de afvoerslang en/of de opvangbeker kan wijzen op een bloeding. Staak in geval van een bloeding de therapie onmiddellijk en raadpleeg de arts. Laat het verband zitten, totdat de arts anders beslist. Pijn door negatieve druktherapie Naarmate de wond begint te genezen zal de pijn geleidelijk minder worden. De start van negatieve druktherapie kan pijnlijk zijn. Deze pijn verdwijnt na minuten. Starten met een lage druk en met lage intensiteit en daarna geleidelijk opbouwen tot de gewenste druk, kan pijn verminderen of voorkomen. Geïnfecteerde wond(-rand)en kunnen door de zwelling zeer gevoelig zijn. Adequate pijnstilling tijdens de verbandwisseling is dan extra van belang, dien deze ook op tijd toe. Vilans Achtergrondinformatie Complicaties negatieve druktherapie: 1 (van 3)
51 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 51 Sommige cliënten ervaren pijn of ongemak tijdens de behandeling of bij het verwisselen van het wondverband. Verwissel bij deze cliënten de wondbedekker iets vaker. (minimaal 3 x per week wisselen; laat het verband niet langer zitten dan maximaal 72 uur ). Het verwijderen van het verband is minder pijnlijk door het vacuüm te stoppen, de wondbedekker te bevochtigen, 15 tot 30 minuten te wachten en daarna het verband in een rollende beweging te verwijderen. Ook kan overwogen worden om over te gaan van een polyurethaan wondbedekker op een siliconen wondbedekker of gaaskompressen. Een plotselinge stijging of verandering in de aard van de pijn vraagt om nader onderzoek. Lekkage Een lek in de afdichting maakt dat de negatieve druktherapie niet effectief is; dit kan vochtophoping in de wond en necrose veroorzaken. Dit kan weer leiden tot lekkages en infecties. Een lek in de afdichting kan veroorzaakt worden door een gaatje, het niet goed dakpansgewijs afplakken of door kreukels. Een sissend geluid geeft aan dat er een lekkage is. Het lek kan worden gedicht door de folie goed rond de wond en de drain aan te drukken. Waar nodig kan dakpansgewijs extra folie worden geplakt. Mocht dit niet afdoende zijn dan dient een volledige verbandwisseling plaats te vinden. Lekkage kan ook ontstaan doordat de opvangbeker niet goed geplaatst is of beschadigd is. Bij luchtlekkage geeft het systeem een alarm. Zie de gebruiksaanwijzing van de fabrikant hoe te handelen. Blokkade Een blokkade kan ontstaan door een knik in de slang, doordat de klem dicht staat of doordat de cliënt op de slang ligt. Dit kan, naast dat het onplezierig of schadelijk kan zijn voor de cliënt, foutmeldingen veroorzaken. Defect systeem voor negatieve druk Een defect systeem voor negatieve druk kan complicaties veroorzaken, die vergelijkbaar zijn met een onderbroken therapie of een lek in de afdichting. Volg de gebruiksaanwijzing van de leverancier om problemen te verhelpen. Indien het systeem defect is en er niet binnen 2 uur een vervangend systeem aanwezig is, moet het verband worden verwijderd. De wond dient dan op conventionele wijze te worden behandeld. Beschadiging gezonde huid of wondranden Als de zuigkracht niet alleen plaatsvindt in de wond, maar ook op de gezonde huid of wondranden kan dit de huid beschadigen en de wond juist groter maken. Dit kan veroorzaakt worden door; niet juist plaatsen van de op port; de port raakt de wondranden of de huid niet juist plaatsen of verschuiven van de wondbedekkers: wondbedekkers liggen over de wondranden heen. Vooral bij kleine wonden is dit een risico. Vilans Achtergrondinformatie Complicaties negatieve druktherapie: 2 (van 3)
52 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 52 Hef de negatieve druk op en verbindt de wond opnieuw op de juiste wijze, zodat er geen zuigkracht op de gezonde huid en wondranden plaatsvindt. Bronnen (externe link), juli 2013 Negatieve Druktherapie, Nursing I nr. 3 Jaargang 17 Maart 2011 I blz (externe link), juli 2012 Yo Medical, januari 2013 Vilans Achtergrondinformatie Complicaties negatieve druktherapie: 3 (van 3)
53 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 53 Redonsedrain Bij de redonsedrain, wordt de afvoerslang aangesloten op een disposable plastic zuigfles (redonfles) waarin een onderdruk bestaat (hoog vacuümsysteem). De slang is meestal gefixeerd met een hechting. De zuigfles is voorzien van een schaalverdeling waarop de hoeveelheid wondvocht kan worden afgelezen. Verwisselen van de opvangfles van de redonsedrain Een redonfles wordt vervangen wanneer de fles vol is of wanneer het systeem niet meer functioneert. Wanneer de balg op de bovenkant van de redonfles uitgerekt is, duidt dat erop dat het systeem niet meer vacuüm is en niet meer functioneert. Ook als de hoeveelheid vloeistof in de opvangfles boven een bepaald niveau is, werkt het vacuüm niet meer. Het maximumniveau is meestal aangegeven op de opvangfles of in de gebruiksaanwijzing. Klem bij het verwisselen van de redonfles de afvoerslang af (met de schuifklem of met een kocher) om infectie te voorkomen. Ontkoppel de te verwisselen fles en sluit de afgeklemde afvoerslang op een nieuwe redonfles aan. Verwijder daarna de klemmen of zet ze open. Handel aseptisch bij het verwisselen van de redonsedrain. Draag handschoenen en desinfecteer de drainaansluiting met alcohol 70%. Verwijderen van de redonsedrain Het verwijderen van de redonsedrain kan erg pijnlijk zijn. Desinfecteer de insteekopening voordat de drain wordt verwijderd, met alcohol 70%. Draag tijdens het verwijderen van de drain niet-steriele handschoenen. Voor het afplakken met pleisters kunnen de handschoenen worden uitgetrokken 1. Verwijder de drain zodanig dat het vocht uit de drain niet in het drainkanaal achterblijft. Dit kan door het afklemmen van de afvoerslang, vóór het uittrekken van de drain 1. NB. Over het al dan niet vacuüm verwijderen van de drain bestaat geen landelijke consensus 2. Raadpleeg hierover de arts. Complicaties en aandachtspunten bij wonddrainage De volgende problemen kunnen zich voordoen: De drain ligt niet meer goed in de wond. Bijvoorbeeld doordat de hechting is los geschoten. Soms is de drain helemaal uit de wond geschoven. Dit is merkbaar doordat de wond lekt en/of omdat er geen of veel minder wondvocht geproduceerd wordt. Schuif de drain nooit terug in de wond. Plaats, als de drain helemaal uit de wond is, een steriel gaasje op het wondje en bevestig dit met een pleister. Als er veel wondvocht lekt absorberend verband toevoegen. Overleg met de behandelend arts. Ontsteking in het wondgebied of van de huid rond de drainuitgang. De wond gaat meer pijn doen en de huid is rood, gezwollen en drukgevoelig, ook kan er sprake zijn van koorts. Soms lekt er (ontstekings-)vocht langs de drain. Overleg met de behandelend arts. 1 Werkgroep Infectiepreventie. Verpleeghuis- woon- en thuiszorg. Verzorging van wonden. Maart Wondenboek WCS Vilans Achtergrondinformatie Redonsedrain: 1 (van 2)
54 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 54 Doorgang slang is belemmerd. Zorg dat de slang niet geknikt is en controleer of de klem open is. Let erop dat (te strakke) kleding de afloop niet verhindert. Overleg zo nodig met behandelend arts. Doorgang afvoerslang is belemmerd (van afzuigbalg naar afvoerzakje)/ blaasbalg kan niet leeg geknepen worden. Zorg dat de slang niet geknikt is en controleer of de klem open is. Schud de balg voorzichtig, mogelijk zit er een stolsel dat de afvoer verstopt. Door te schudden schiet het stolsel los. Haal zo nodig het oude zakje weg, bevestig een nieuw zakje en probeer het opnieuw. Overleg zo nodig met behandelend arts. De drain blijft vast zitten tijdens het verwijderen. Draai de drain een paar keer rond om zijn eigen as (met de klok mee en tegen de klok in). Bron Wondenboek 2013, WCS, Leiden (externe link), gezien feb (chirurgie in woord en beeld) gezien feb Vilans Achtergrondinformatie Redonsedrain: 2 (van 2)
55 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 55 Exudrain De Exudrain is een wonddrainage systeem, voorzien van een laagvacuüm systeem. Een Exudrain wordt gebruikt als borstwonddrain na een borstoperatie. In het wond-/okselgebied wordt een katheter met gaatjes achtergelaten. Buiten het lichaam zit een vacuümsysteem dat met laagvacuüm het overtollige vocht- bloed en wondvocht - afzuigt. De Exudrain is een geheel gesloten systeem en bestaat uit katheter, een toevoerslang, een afzuigbalg met afvoerslang en een opvangzakje (zie illustratie). Tekening: Exudrain De toe- en afvoerslang zijn bevestigd aan de afzuigbalg en hebben elk één klem. Deze worden gebruikt bij het legen van de afzuigbalg en het opnieuw in werking stellen van het systeem. Twee terugslagventielen, één in het zakje en één in de afzuigbalg, zorgen ervoor dat het vocht niet terug kan stromen. Het zakje is met een schroefkoppeling verbonden met de blaasbalg; zowel de afvoerslang als het zakje is voorzien van een afsluitdopje. Het afvoerzakje is voorzien van een maatverdeling om de hoeveelheid vocht die (per dag) afvloeit te meten. De Exudrain kan ook zonder afvoerzakje gebruikt worden. De afvoerslang wordt dan gesloten met het afsluitdopje. Vóór het legen van de afzuigbalg wordt een afvoerzak aangekoppeld. Verzorgen Exudrain De insteekopening van de Exudrain wordt dagelijks gecontroleerd, gedesinfecteerd en weer afgedekt met een splitgaas. Drain en opvangzak vormen een gesloten systeem; vervang de drainzak wanneer het systeem wordt geopend of, als de zak vol raakt. Handel aseptisch bij het openen van het systeem. Let er op dat (te strakke) kleding het uitzetten van de afzuigbalg niet verhinderd. Legen Exudrain De afzuigbalg wordt geleegd voordat hij helemaal is uitgezet. Het is handig dit op vaste tijden te doen, bijvoorbeeld s ochtends en s avonds. Kort na de operatie kan het vaker nodig zijn de afzuigbalg te legen. Leeg de afzuigbalg door de klem in de toevoerslang te sluiten en de klem in de afvoerslang te openen. Knijp met de hand langzaam in de afzuigbalg waardoor het wondvocht naar het zakje stroomt. Herhaal het knijpen totdat de afzuigbalg leeg is (zie illustratie). Vilans Achtergrondinformatie Exudrain : 1 (van 2)
56 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 56 1) sluit de toevoerklem 2) open de afvoerklem 3) druk de balg samen 4) sluit de afvoerklem 5) open de toevoerklem Tekening: van Exudrain 1 In werking stellen van de Exudrain Na het legen wordt de klem in de afvoerslang gesloten en de klem in de toevoerslang weer geopend. Vervangen van de opvangzak Sluit de klem van de afvoerslang. Schroef het zakje los en sluit het af met het afsluitdopje. Handel aseptisch wanneer het systeem geopend moet worden. Desinfecteer de drainaansluiting met alcohol 70%. Schroef het nieuwe zakje op de koppeling. Het oude zakje wordt afgesloten en in de afvalbak gegooid. Verwijderen Exudrain Vóór het verwijderen van de drain wordt het vacuüm uitgezet. Draag bij het verwijderen van de vastgehechte wonddrain niet-steriele handschoenen. Trek de handschoenen uit vóór het afplakken met pleisters 2. Verwijder de drains zodanig dat het vocht uit de drain niet in het drainkanaal achterblijft. Desinfecteer de insteekopening voordat de drain wordt verwijderd met alcohol 70%. Bij het verwijderen bestaat de kans op spatten van bloed, neem daarom beschermende maatregelen. Bron: Gebruiksinstructie exudrain: gezien feb Patiëntenfolder Heelkunde, Exudrain, Canisius Wilhelminaziekenhuis. 2 Werkgroep Infectiepreventie. Verpleeghuis-, woon- en thuiszorg, module Verzorgen van wonden, maart Vilans Achtergrondinformatie Exudrain : 2 (van 2)
57 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 57 Galdrain Na een galblaasoperatie kan in de galwegen een drain worden geplaatst voor een onbelemmerde afvloed van gal. Soorten galdrains Voor galdrainage worden twee soorten drains gebruikt: eindstandige drain T-drain: deze heeft aan het uiteinde twee zijstukken (T-vorm). De twee uiteinden worden in de galweg gelegd. De galdrain wordt aangesloten op een opvangzak met of zonder een aftapkraantje (bij galdrainage wordt geen vacuüm- of persluchtafzuigsysteem gebruikt). Het geheel dient een gesloten systeem te zijn waarbij de gal kan worden afgetapt via het aftapkraantje. Het systeem dient gesloten te zijn om opstijgende infecties te voorkomen. Plaats tussen de drain en opvangzak een driewegkraan als de galdrain (regelmatig) gespoeld moet worden. Herstel normale galafvoer Door het afklemmen van de galdrain wordt gecontroleerd of de normale afvoer van gal uit de galblaas naar het duodenum weer hersteld is. Bij een herstelde passage zal de eerder ontkleurde feces van de cliënt weer normaal van kleur zijn. Voor het afklemmen van de drain wordt een opbouwschema gehanteerd. Een andere manier van controleren is 1 : een week na de operatie worden er enkele röntgenfoto's gemaakt, waarbij via de drain contrast in de galwegen wordt gespoten. Op de foto's is te zien of de gal goed naar de darm stroomt en of er geen stenen in de galwegen zijn achtergebleven. Als alles in orde is kan de drain worden verwijderd. Dit is meestal op de tiende dag na de operatie. Toevoegen gal aan sondevoeding Bij langdurige galdrainage wordt soms besloten de gal bijvoorbeeld via sondevoeding weer aan de cliënt toe te dienen, waardoor de normale spijsvertering wordt bevorderd en wordt voorkomen dat de cliënt essentiële mineralen en zouten verliest. 1 (externe link), augustus 2015 Vilans Achtergrondinformatie Galdrain: 1 (van 1)
58 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 58 Thoraxdrain of pleuradrain Een thoraxdrain is een drain die ingebracht is in de thoraxholte (borstkas) om lucht of vocht tussen de pleurabladen af te voeren. De drain is via een afloopslang verbonden aan opvangmateriaal. In de pleuraholte bestaat een negatieve druk. Deze is nodig voor een goede ontplooiing van de longen. Door een operatie of ander trauma in de thoraxholte, of door een pneumothorax (ophoping van lucht) valt deze negatieve druk weg. Door middel van drainage kan de negatieve druk zich herstellen. Tussen de pleurabladen (longvlies en borstvlies) bevindt zich een klein beetje pleuravocht. Door ziekte kan meer vocht worden aangemaakt dan wordt afgevoerd. De cliënt wordt hierdoor toenemend benauwd. Door middel van een punctie kan pleuravocht verwijderd worden. Als er vaak een punctie moet worden uitgevoerd kiest men voor permanente drainage. Dit gebeurt vaak met de Rocket Pleural drain/katheter. Een thorax-/pleuradrain wordt bij operaties altijd onder narcose ingebracht. Bij een pneumothorax of vanwege andere redenen, gebeurt dit onder lokale verdoving. Locaties van de thoraxdrain Er zijn twee locaties mogelijk voor de thoraxdrain. Tussen de pleurabladen: pleuradrain. Een pleuradrain voor het afzuigen van lucht ligt zo hoog mogelijk in de pleuraholte, terwijl een pleuradrain voor het afzuigen van vocht zo laag mogelijk in de pleuraholte ligt. In het midden van de thoraxholte: centrale drain. Deze ligt in het midden van de thoraxholte, achter het sternum en voert bloed en wondvocht af na een hartoperatie. Een (pleura)drain die alleen lucht afvoert is vaak dunner dan een drain voor vocht. Vormen van tho-raxdrainage Thoraxdrainage kan op twee manieren plaatsvinden. Passief (op 'waterslot'): voor de drainage dient de zwaartekracht en er is een open verbinding met de buitenlucht. Een voordeel is dat eventuele overdruk in de thoraxholte zo kan ontsnappen. Het waterslot voorkomt dat lucht en/of vocht terugloopt naar de cliënt, mits het opvangsysteem lager staat dan de cliënt. Het waterslot wordt bereikt door het uiteinde van de waterslotbuis onder het wateroppervlak in de waterslotfles te laten eindigen. Over het algemeen wordt hiervoor een lengte van 10 cm. onder het wateroppervlak gehanteerd. Deze manier verdient meestal de voorkeur. Er kunnen 1 of 2 drains aanwezig zijn. Actief: het opvangsysteem wordt aangesloten op een vacuümpomp waarna actief aan de drain wordt gezogen. De kracht en mate waarin eventuele overdruk kan ontsnappen, is afhankelijk van de ingestelde zuigkracht. Thoraxdrainagesystemen Een thoraxdrainagesysteem bestaat uit: drain afloopslang: verbinding tussen drain en opvangmateriaal Vilans Achtergrondinformatie Thoraxdrain: 1 (van 3)
59 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 59 opvangmateriaal: zak, fles of pot Er zijn verschillende systemen en materialen in omloop. De voorkeur gaat uit naar een disposable systeem, omdat dit de minste kans op lekkage heeft en een groot opvangreservoir. Hierdoor blijft het aantal benodigde handelingen aan het systeem beperkt en het systeem zoveel mogelijk gesloten. Daarnaast zijn disposable systemen vanuit technisch oogpunt te verkiezen omdat ze meer beveiligingen kennen dan systemen voor meermalig gebruik. Er kan gebruik worden gemaakt van (disposable) flessen (een opvangfles en een waterslotfles), maar ook kunnen potten of zakken met verschillende kolommen worden gebruikt. Het systeem met disposable flessen wordt hier uitgewerkt. Om lekkage zoveel mogelijk te beperken, wordt zo min mogelijk gebruik gemaakt van verbindingsstukken. Drain en opvangfles/-zak vormen een gesloten systeem. Verzorgen insteekopening Thoraxdrain De insteekopening wordt iedere 24 uur gecontroleerd, gedesinfecteerd met chloorhexidine in alcohol 70% en weer afgedekt met steriel splitgaas. Bij luchtlekkage via de insteekopening wordt steriele vaseline aseptisch opgebracht om de lekkage te verminderen. Rocket Pleuradrain Deze permanente drain voor pleuradrainage wordt via twee sneetjes door de huid getunneld en in de pleura holte gelegd via een punctie. De huidsneetjes worden gehecht. De drain wordt ook vastgehecht. Tijdens het inbrengen wordt de cuff, een soort sponsje dat om de drain zit, in de huid geschoven en hierdoor groeit de drain vast in de huid. Na 10 dagen worden de hechtingen verwijderd. De drain wordt gefixeerd met huidfolie. De insteekopening van de Rocket Pleura katheter wordt 1x per week verzorgd. De huidfolie wordt dan verwijderd. Laat bij het fixeren van de pleuradrain op de huid van de cliënt altijd de insteekopening vrij, zodat deze goed observeerbaar blijft. Bij verzorging van de drain (en bij andere handelingen) wordt de insteekopening geinspecteerd op zwelling en ontstekingsverschijnselen als roodheid of pus. Verwisselen van het opvangsysteem thoraxdrainage Het opvangsysteem wordt verwisseld wanneer dit vol is of wanneer het systeem niet meer functioneert. Wanneer het systeem geopend moet worden, wordt aseptisch gehandeld. Bij het wisselen van het systeem worden (niet-steriele) handschoenen gedragen en worden aansluitpunten gedesinfecteerd met alcohol 70%. Het opvangsysteem wordt op aseptische wijze gevuld met steriel water. Intermitterende drainage van pleuravocht Om vocht af te laten lopen kan de Rocket pleuradrain aan een vacuümdrainfles worden aangesloten. Als het pleuravocht te snel afloopt kan dit nare pijnklachten veroorzaken. De snelheid van de drainage wordt ingesteld met de blauwe drukknop op het afzuigcontroleventiel halverwege de verbindingsslang van de vacuümfles. Er mag geen klem of kocher op de pleuradrain worden gezet. Laat per keer nooit meer dan 1000 ml pleuravocht aflopen. Neem contact op met de behandelaar als de benauwdheidsklachten aanhouden terwijl de drain niet meer afloopt, of na het aflopen van 1000 ml pleuravocht. Vilans Achtergrondinformatie Thoraxdrain: 2 (van 3)
60 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 60 Verwijderen van een thoraxdrain Een thoraxdrain wordt altijd door de arts verwijderd. Deze wordt verwijderd als er geen luchtlekkage (bij hoesten) meer bestaat en als de totale vochtproductie < 400 ml/24 uur is. Drains worden zodanig verwijderd dat het vocht uit de drain niet in het drainkanaal achterblijft. Dit kan worden bereikt door de drain zuigend te verwijderen 1. Voordat de drain wordt verwijderd, wordt de insteekopening gedesinfecteerd met bijvoorbeeld alcohol 70%. Bij het verwijderen bestaat de kans op spatten van bloed, neem daarom beschermende maatregelen. De drain kan ook niet-zuigend verwijderd worden, dan wordt de slang afgeklemd en het vacuüm er afgehaald. Om aanzuigen van buitenlucht te voorkomen is het goed om de drain vlot te verwijderen, terwijl de cliënt rustig doorademt of uitademt. Tijdens het verwijderen van vastgehechte thoraxdrains worden niet-steriele handschoenen gedragen. Voor het afplakken met pleisters kunnen de handschoenen worden uitgetrokken. Bron Beveren, I. van. Onder druk van de onderdruk, Nursing, oktober 2004 Sesink, E. Pleuradrain verwijderen, Verpleegkunde Nieuws, nummer 17, 2001 Rosier, J. De long uit vorm, Nursing, oktober 2000 Richtlijn Thoraxdrainage 2011, NVALT en NVH Rocket Pleural Catheter, handelingsprotocol Erasmus MC, juni 2014 Over lucht, vacuüm en watersloten, Nursing, mei 2011 Rocket IPC Patient management booklet Pleural, 2007 Vilans Achtergrondinformatie Thoraxdrain: 3 (van 3)
61 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 61 Aandachtspunten en complicaties thoraxdrainage Bij alle drains dient gelet te worden op: Het teruglopen van vloeistof of lucht (bij thoraxdrainage) dient te worden voorkomen. Het niveau van het opvangmateriaal dient lager te zijn dan de wond. Het al dan niet aanwezig zijn van een vacuüm. Verstopping of afknikken van de afvoerslang. De verstopping of het afknikken dient opgeheven te worden. Lekkage langs de drain. Kleur en productie van het drainvocht. Conditie van de insteekopening. Specifieke aandachtspunten en complicaties bij thoraxdrainage Let op pijn. Een thoraxdrain kan pijnlijk zijn. Zorg voor adequate pijnbestrijding, die een goede ademhaling bevordert. Laat de cliënt, indien hij bedrust heeft, zoveel mogelijk een halfzittende houding aannemen. Lucht en/of vocht loopt dan zo goed mogelijk af. Stimuleer de cliënt tot diep zuchten en hoesten om een pneumonie te voorkomen. Fixeer de drain met stevige pleister, bijvoorbeeld Fixomull, om tractie aan de drain te voorkomen. Zorg dat er genoeg water in de waterslotfles zit. Het water kan verdampen. Zo nodig extra steriel water toevoegen. Voorkom dat de slangen losraken. Houd altijd twee kochers bij de cliënt om de drain meteen te kunnen afsluiten wanneer de afvoerslang onverhoopt losraakt van de drain. Wanneer stolsels in de afvoerslang zitten, knijp dan voorzichtig in de drain zonder deze helemaal dicht te drukken. Wanneer dit niet helpt, dient de drain door een arts te worden doorgespoten. Let op de hoeveelheid vocht die in de thoraxdrain 'staat'. Het kan de zuigkracht van de pomp verminderen. Laat de slang regelmatig leeglopen in de fles/pot. Voorkom daarbij dat wondvocht terugloopt naar de cliënt, met oog op verergering van de pneumothorax en/of infectiegevaar. Bij grote hoeveelheid pleuravocht (meerdere liters) zal het vocht gefaseerd af moeten lopen om te voorkomen dat de cliënt in shock raakt. De maximaal af te voeren hoeveelheid pleuravocht is 1,5 liter per 24 uur. Let op luchtlekkage via de draininsteekopening. Breng bij luchtlekkage steriele vaseline aseptisch aan om luchtlekkage te verminderen. Let op subcutaan emfyseem (ophoping van lucht onder de huid) rondom de insteekopening. Bij subcutaan emfyseem is een knetterend geluid (crepitatie) te horen via de stethoscoop. Subcutaan emfyseem ontstaat doordat er lucht ontsnapt die niet via de drain naar buiten kan, dus er is sprake van verstopping. De cliënt praat nasaal en ziet er opgeblazen uit. Dit is een ernstige situatie, met kans op een spanningspneumothorax. Er dient dan ook meteen een arts te worden gewaarschuwd. Bron Beveren, I. van. Onder druk van de onderdruk, Nursing, oktober 2004 Sesink, E. Pleuradrain verwijderen, Verpleegkunde Nieuws, nummer 17, 2001 Rosier, J. De long uit vorm, Nursing, oktober 2000 Over lucht, vacuüm en watersloten, Nursing, mei 2011 Vilans Achtergrondinformatie Aandachtspunten en complicaties thoraxdrainage: 1 (van 1)
62 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 62 Fixateur externe Een fixateur externe is een metalen raamwerk, waarmee de botstukken van een botbreuk in de gewenste stand worden gehouden. Indicaties Primaire indicaties voor het aanbrengen van een fixateur externe zijn onder andere: instabiele open fracturen met wekedelenletsel gesloten fracturen met een hoge graad van verbrijzeling artrodese (kunstmatige verstijving van een gewricht door operatie) septische fracturen die niet geconsolideerd zijn Tevens wordt de fixateur externe toegepast: als tijdelijke oplossing om de breuk op zijn plaats te houden: als er meerdere botten gebroken zijn of als ook ander ernstig lichamlijk letsel aanwezig is om een gewricht in de gewenste stand te houden (bijvoorbeeld ter voorkoming van een spitsvoet) als hulpmiddel bij ernstige verwondingen, de arm of het been kan dan aan de fixateur externe worden opgetild, waardoor wondverzorging beter kan plaatsvinden als hulpmiddel bij botverlenging De operatie Een fixateur externe wordt door middel van een operatie geplaatst. Tijdens de operatie wordt een aantal metalen pennen door de huid in het bot geschroefd. Met verbindingsstaafjes worden deze met elkaar verbonden, zodat een raamwerk ontstaat. Vervolgens wordt de botbreuk in de juiste stand gebracht waarna het raamwerk wordt vastgedraaid. Verzorging Om infectie rondom de pennen (pengatinfectie) te voorkomen, is het van belang dat de fixateur externe goed wordt verzorgd. In de praktijk worden de pennen en de insteekopeningen regelmatig schoongemaakt met lauw kraanwater uit een goed stromende kraan en afgedekt met een splitgaas. Er is geen bewijs dat desinfecteren toegevoegde waarde heeft boven níet, of met water reinigen 1. 1 Lethaby A, Temple J, Santy J augustus 2012 (externe link), Vilans Achtergrondinformatie Fixateur externe: 1 (van 2)
63 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 63 Experts 1 bevestigen dat er geen consensus is over het gebruik van kraanwater, NaCl 0,9% of chloorhexidine alcohol 70 %. Informeer bij de behandelend arts hoe de fixateur externe verzorgd moet worden om continuïteit in de verzorging te waarborgen. Masseer de huid rondom de pen zodat deze vrij is van de pen. Massage zorgt ervoor dat een eventuele onderhuidse ophoping van afscheiding naar de oppervlakte komt. De afscheiding kan vanaf de oppervlakte verwijderd worden. Cliënten kunnen met een fixateur externe douchen. Verwijder de gazen vóór het douchen. Alleen als gazen vast zitten, worden ze eerst nat gemaakt. Mogelijke complicaties Mogelijke complicaties bij een fixateur externe zijn: infectie rondom de pennen (pengatinfectie) abces onder de huid Pengatinfectie Rondom de pennen die door het bot in de huid zijn geschroefd, ontstaat infectie. Hierbij is de huid rood en pijnlijk en kan pusvorming optreden rondom de pennen. Handelwijze: Maak de pengaten en het materiaal regelmatig schoon, volgens voorschrift arts. Onderzoek de insteekopeningen op roodheid, zwelling, afscheiding en weekheid. Bepaal in welke volgorde je de pennen wil gaan verzorgen. Wanneer een insteekopening één van bovenstaande kenmerken heeft, kan die het best al laatst worden verzorgd om het risico van verspreiden van de symptomen te verminderen. Behandeling met antibiotica is doorgaans niet zinvol, wel als de infectie zich uitbreidt in de huid of in het bot. Soms moeten bij een ernstige pengatinfectie de pennen worden verplaatst of verwijderd. Abces onder de huid Soms ontstaat een abces onder de huid. Dit moet onder lokale verdoving worden ontlast door middel van incisie in de huid bij de pen. Bronnen Radboud universitair medisch centrum. Verzorging insteekopeningen externe fixateur ( externe link, ingezien juli 2015) 1 Richtlijn Wondzorg. Nederlandse Vereniging voor Heelkunde, 2013 ( Vilans Achtergrondinformatie Fixateur externe: 2 (van 2)
64 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 64 Stoma s Een stoma is een onnatuurlijke, chirurgisch aangelegde opening die een lichaamsholte verbindt met de buitenwereld. Een kunstmatige uitgang voor onder andere feces en urine. Bij een conventionele, ook wel incontinente, stoma heeft de cliënt geen controle over de afvoer van feces of urine. Drie soorten incontinente stoma s worden beschreven: colostoma: uitgang aangebracht op de dikke darm ileostoma: uitgang aangebracht op de dunne darm urostoma: opening in de buikwand waardoor een geïsoleerd stukje darm, waarin beide ureteren zijn geïmplanteerd, naar buiten is gebracht. Colostoma Een colostoma is een kunstmatige uitgang van de dikke darm. De ontlasting verlaat niet langer via de anus het lichaam, maar via een stoma op de buik. Dit gebeurt als een deel van de dikke darm is verwijderd en het (tijdelijk) niet meer mogelijk is de twee overgebleven darmdelen aan elkaar te hechten. Omdat de stoma geen kringspier heeft die de ontlasting binnenhoudt, kan er op elk moment ontlasting naar buiten komen. Vaak produceert deze stoma na het ontbijt de meeste ontlasting. De ontlasting wordt opgevangen in speciaal stomaopvangmateriaal. Een colostoma kan op verschillende delen van de dikke darm worden aangelegd: hoog of laag op de darm. Ligt een stoma laag op de dikke darm is alleen de endeldarm weggenomen dan blijft de ontlasting nog altijd vrij dik. Hoe groter en hoger gelegen het stuk darm dat is weggehaald, hoe dunner de ontlasting die naar buiten komt. Indicaties colostoma Indicaties voor een colostoma kunnen zijn: aangeboren afwijkingen chronische darmontstekingen, bijvoorbeeld Ziekte van Crohn en colitis ulcerosa diverticulitis (ontsteking van de dikke darm) tumoren neurologische aandoeningen (multiple sclerose, dwarslaesie) trauma fistels incontinentie obstructie, ileus (afsluiting van de dikke darm) als tijdelijke bescherming van een anastomose (verbinding tussen 2 darmuiteinden) vreemd voorwerp Enkelloops/eindstandig colostoma Bij een eindstandig colostoma wordt het uiteinde van de darm naar buiten gehaald en in de buikwand vastgehecht. Er komt alleen ontlasting naar buiten. Het stuk darm dat vanuit het rectum komt, is in deze situatie óf helemaal verwijderd óf het laatste stuk endeldarm is dichtgehecht en ligt nog in de buikholte. In de laatste situatie kan er mogelijk nog een hersteloperatie worden uitgevoerd. Als een stuk endeldarm nog in de buikholte ligt, dan is het mogelijk dat via het rectum slijm wordt afgescheiden. Vilans Achtergrondinformatie Soorten stoma: 1 (van 5)
65 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 65 Tekening: enkelloops colostoma. Bron: www. Stomavereniging.nl Dubbelloops colostoma Bij een tijdelijk stoma wordt soms een dubbelloops stoma aangelegd. Hierbij haalt de chirurg een stuk van de darm door een opening in de buik naar buiten (een darmlis). Dat darmdeel wordt geopend en in de buikwand gehecht. De darm heeft nu een soort omleiding. Er liggen twee openingen naast elkaar: een stuk waaruit ontlasting komt en een stuk waar slijm uitkomt. Het stuk darm waar geen ontlasting langs komt, blijft slijm produceren dat afgevoerd moet worden. Zo wordt bijvoorbeeld een nieuwe verbinding in de darm ontzien, waardoor de genezing veiliger kan verlopen. Het gebeurt ook dat het stuk darm waar het slijm uitkomt onder de huid wordt gehecht, zodat er maar één opening ontstaat. Dan lijkt het net een eindstandig stoma. Een dubbelloops stoma kan er uitzien als 1 stoma met twee openingen of als 2 aparte stoma s (splitstoma) Tekening: dubbelloops (splitstoma) colostoma. Bron: www. Stomavereniging.nl Malone stoma Een Malone stoma wordt gevormd door een opening in de dikke darm die via een katheter door de buikwand een open verbinding vormt. Zie: De Malone stoma wordt gebruikt om voedsel toe te dienen maar vooral om de darm te spoelen. Vilans Achtergrondinformatie Soorten stoma: 2 (van 5)
66 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 66 Ileostoma Een ileostoma is een kunstmatige uitgang van de dunne darm. De ontlasting verlaat niet langer via de anus het lichaam, maar via een uitgang de stoma op de buik. Dit gebeurt als (een deel van) de dikke darm is verwijderd en het (tijdelijk) niet meer mogelijk is de twee overgebleven darmdelen weer aan elkaar te hechten. Omdat de stoma geen kringspier heeft die de ontlasting binnen houdt, kan er op elk moment ontlasting naar buiten komen. De stoma produceert de hele dag halfvloeibare tot vloeibare ontlasting. Die wordt opgevangen in speciaal stomaopvangmateriaal. Een ileostoma kan op verschillende delen van de dunne darm worden aangelegd. Hoe minder dunne darm er over is, hoe meer invloed dit heeft op de gezondheid, omdat in dit deel van het lichaam de voedingsstoffen worden opgenomen. Er is een groter risico op een tekort aan vocht, kalium en zouten. Indicaties ileostoma Indicaties voor een ileostoma kunnen zijn: familiaire polyposis coli (poliepen) ontstekingen, diverticulitis chronische darmaandoeningen, bijvoorbeeld Ziekte van Crohn of colitis ulcerosa tumoren trauma neurologische aandoeningen (multiple sclerose, dwarslaesie) als tijdelijke bescherming van een anastomose (verbinding tussen 2 darmuiteinden) Enkelloops/eindstandig ileostoma Bij een eindstandig ileostoma wordt het uiteinde van de dunne darm gehecht in de buikwand. De verderop gelegen dikke darm is dan óf geheel verwijderd óf gesloten in de buik achtergelaten. Het is mogelijk dat de dikke darm als eindstandig colostoma (slijmfistel) wordt ingehecht. De verderop gelegen dikke darm kan alleen worden gesloten als de toegang tot de anus open is. Het slijm dat in dit darmdeel wordt geproduceerd moet namelijk het lichaam kunnen verlaten. Tekening: enkelloops ileostoma met enkelloops colostoma. Bron: www. Stomavereniging.nl Dubbelloops ileostoma Bij een dubbelloops ileostoma haalt de chirurg een stuk van de dunne darm door een opening in de buik naar buiten (een darmlis). Dat darmdeel wordt geopend en in de buikwand gehecht. De darm heeft nu een soort omleiding. Er liggen twee openingen naast elkaar: een stuk waaruit ontlasting komt en een stuk waaruit slijm komt. Het stuk darm waar geen ontlasting langs komt, Vilans Achtergrondinformatie Soorten stoma: 3 (van 5)
67 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 67 blijft slijm produceren dat afgevoerd moet worden. Dit deel van de darm wordt ontzien, waardoor de genezing veiliger verloopt. Vaak wordt de slijmfistel onderhuids ingehecht, zodat het aan de buitenzijde lijkt alsof er slechts één opening is. Dit gebeurt alleen bij twee stukken dunne darm. Een dubbelloops ileostoma wordt aangelegd als het verder gelegen stuk dunne darm of de hele dikke darm tot rust gebracht moet worden. Dit kan een tijdelijke oplossing zijn, maar kan ook definitief worden. Tekening: dubbelloops ileostoma. Bron: www. Stomavereniging.nl Urostoma (urinestoma) Bij de aanleg van een urostoma wordt de blaas verwijderd of buiten werking gesteld. De meest gebruikte oplossing is de Brickerstoma. De urine druppelt continu uit de stoma en ziet er helder lichtgeel uit. Ook zitten er witte vlokjes in, als gevolg van de afscheiding van het stukje dunne darm waarmee de urostoma is aangelegd. Indicaties urostoma Indicaties voor een urostoma kunnen zijn: tumoren trauma of complicatie na operatie aangeboren afwijkingen, zoals spina bifida ernstige onbehandelbare incontinentie interstitiële cystitis (niet-bacteriële chronische blaasontsteking) schrompelblaas fistels neurologische aandoeningen (multiple sclerose, dwarslaesie) Brickerstoma De aanleg van een urostoma volgens de Brickermethode betekent een directe afvoer van de urine naar de huid. Hiervoor gebruikt de uroloog een stukje dunne darm, van circa 15 cm, uit het laatste deel van de dunne darm. De bloedvaten van dat stukje darm worden zorgvuldig geselecteerd. De darm behoudt zijn peristaltiek (samentrekkende beweging). Het stukje darm wordt aan één zijde met de twee urineleiders verbonden. Het andere uiteinde wordt in de buikwand gehecht en met omgevouwen randje in de huid geïmplanteerd. Dit vormt de stoma. Omdat het stukje darm nog altijd de samentrekkende beweging maakt, wordt de urine als het ware naar buiten bewogen. De urostoma steekt twee tot drie centimeter boven de buikwand uit en vormt een kraantje. De stoma werkt als een soort klep en de urine loopt direct in het opvangzakje. De plaats van de stoma is meestal rechts onder op de buik, ook als er tegelijkertijd een darmstoma wordt aangelegd. Vilans Achtergrondinformatie Soorten stoma: 4 (van 5)
68 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 68 Tekening: Brickerstoma. Bron: www. Stomavereniging.nl Tijdelijk of definitief Een tijdelijk stoma wordt aangelegd met de bedoeling om op een gegeven moment weer te worden opgeheven. Deze stoma kan worden aangelegd op de dikke- of de dunne darm. De reden van een tijdelijk stoma kan zijn om een darmdeel rust te gunnen ter genezing, bijvoorbeeld na een operatie of bij een chronische ontsteking. Een tijdelijk stoma wordt meestal aangelegd als een dubbelloops stoma. De ene opening produceert ontlasting en de andere alleen maar slijm (dit is dus de opening die naar het rectum leidt). Niet altijd kan een tijdelijk stoma weer worden opgeheven, bijvoorbeeld als de ernst van de ziekte het niet toelaat of als diegene de stoma zelf wil behouden. Een stoma is meestal definitief als de hele dikke darm is verwijderd, als de blaas is verwijderd, als de endeldarm is verwijderd of als de kringspier van de anus niet meer functioneert. Bron Wondenboek 2013, WCS (externe link, ingezien juli 2015) Evidence-based Richtlijn Stomazorg Nederland, V&VN, 31 oktober 2012 Vilans Achtergrondinformatie Soorten stoma: 5 (van 5)
69 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 69 Verzorgen stoma Aandachtspunten bij het verzorgen van een stoma: Draag bij het verzorgen van de stoma handschoenen en een schort. Verwijder eventuele haargroei rondom de stoma met schaartje of mesje. Scheer altijd van de stoma af. Werk hygiënisch om wondjes te voorkomen. Gebruik in geen geval ontharingscrème, vanwege kans op huidirritatie. Verzorg de huid na het scheren met een barrièrecrème. Laat de cliënt op bed liggen tijdens het verwisselen van de huidplaat. Verwisselen stomaopvangsysteem: Eéndelig systeem: - Colostoma: gemiddeld 4x per dag - Ileostoma: 2 x per dag - Urostoma: 2 x per dag Tweedelig systeem: - de huidplaat kan gemiddeld 2 dagen blijven zitten - zakje even vaak verwisselen als bij het 1-delige systeem Verwijder het opvangzakje van boven naar beneden. Druk voor het verwisselen van de huidplaat de huid voorzichtig met een gaasje los van de huidplaat. De meningen verschillen of het gaasje droog of nat moet zijn. Ga met de cliënt na wat het meest comfortabel voelt. Verwijder de huidplaat langzaam en voorzichtig van boven naar beneden. Leg op de stoma een gaasje om eventuele urine of ontlasting op te vangen. Zo wordt voorkomen dat urine of feces weglekt. Houd de huid bij de stoma schoon en droog om irritatie en infecties te voorkomen. Verwijder achtergebleven plakresten van de huidplaat oppervlakkig met in lauwwarm water gedrenkte gaasjes. Het verwijderen van alle plakresten is niet nodig omdat de plakresten samensmelten met de volgende huidplaat. Bij het verwijderen van die huidplaat worden de oude plakresten ook verwijderd. Het stomahulpmiddel moet nauwkeurig aansluiten op de stoma. Houd 1 tot 2 mm vrij rond de stoma. De meeste stoma s zijn rond. Voor het meten van de juiste maat huidplaat is het belangrijk de huid goed strak te trekken. Dit doe je door je wijsvinger boven de stoma op de huid te leggen en de duim onder de stoma. Trek de huid strak door met de wijsvinger de huid naar boven te duwen en tegelijkertijd met de duim de huid naar beneden te duwen. Dan de stoma meten. Gebruik bij voorkeur een schaar met gebogen punt (nagelschaar) om de huidplaat op maat te knippen. Dit kan ook met behulp van een stomastans. Wissel de plaats waar de huidplaat wordt aangebracht zo mogelijk af. Breng de nieuwe huidplaat in iets andere richting aan dan de voorgaande, ter ontlasting van de huid. Verwarm de nieuwe huidplaat vóór het aanbrengen door deze 5 min. onder de billen of benen van de cliënt te leggen. De huidplaat wordt dan soepeler en gemakkelijker aan te brengen. Gebruik alleen indien noodzakelijk een niet alcoholhoudende pasta om een goede sluiting te bewerkstelligen. De pasta mag alleen op een intacte huid worden aangebracht. De pasta op de huid aanbrengen en dan met een nat gaasje deppend in model kneden. Ook een hydrocolloïd ring om de stoma kan voor een goede sluiting zorgen. Vilans Achtergrondinformatie Verzorgen stoma: 1 (van 2)
70 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 70 Gebruik geen hulpmiddelen van verschillende merken door elkaar, om de kans op lekkage door het niet goed op elkaar passen van onderdelen te verkleinen. Gebruikte stomahulpmiddelen worden in speciaal daarvoor ontwikkelde afvalzakjes gedaan. Deze zakjes kunnen bij het huishoudelijk afval worden gedeponeerd. Het legen van urineopvangzakken bij een urostoma gebeurt volgens dezelfde regels als voor blaaskatheters. De eventueel gebruikte po wordt geleegd en gereinigd (en gedesinfecteerd in de pospoeler). Er is geen hygiënisch bezwaar tegen het douchen zonder stomazakje. Gebruik geen zeep in de buurt van de stoma om huidirritatie te voorkomen (eventueel kan wel een huidneutrale zeep gebruikt worden). Reinig de huid rond de stoma voorzichtig met vochtige gaasjes of doekjes, werk van buiten naar binnen. Na het wassen van de stoma wordt de huid goed gedroogd met niet-steriele gazen. Gebruik beslist geen alcohol of andere desinfectans. Dit maakt de huid droog en daardoor kwetsbaar. Bronnen (externe link, ingezien juli 2015) Lezing Stomazorg, Jacqueline Cornelissen, Congres Darmproblematiek, 14 juni 2012 Evidence-based Richtlijn Stomazorg Nederland, V&VN, oktober 2012 Vilans Achtergrondinformatie Verzorgen stoma: 2 (van 2)
71 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 71 Complicaties stoma Het hebben van een stoma kan verschillende complicaties met zich meebrengen. De meest voorkomende problemen zijn: Rondom de stoma Bloeding Er kunnen gemakkelijk wondjes ontstaan met enig bloedverlies. Dit komt omdat het darmslijmvlies heel broos is. Het verlies van kleine hoeveelheden bloed levert geen enkel gevaar op. Het bloeden moet wel vanzelf weer ophouden. Gebeurt dat niet, dan een gaasje gedrenkt in koud water tegen de plek drukken, waardoor de bloeding eerder ophoudt. Kleurverandering De stoma moet goed doorbloed zijn en een helderrode kleur hebben. Verandert de kleur of komt er een grauwe glans over, licht de stomaverpleegkundige of de arts in. Wild vlees Rond de stoma kan wild vlees groeien. Deze bobbeltjes zijn onschuldig. Als ze een goede aansluiting van het opvangmateriaal in de weg staan, moet er actie worden ondernomen. Overleg met de arts wat te doen, aanstippen kan een optie zijn. Wratjes en zweertjes Op of rond de stoma kunnen wratjes ontstaan. Zweertjes kunnen duiden op een ontstekingsziekte, maar het is ook mogelijk dat het stomamateriaal niet goed past. Een te kleine opening kan leiden tot insnijding waarna de wondjes gaan zweren. Huidproblemen De conditie van de huid rondom de stoma is voor een stomadrager erg belangrijk. Die bepaalt immers of het opvangmateriaal goed kan worden bevestigd. Een ontstoken of geïnfecteerde huid leidt meestal tot meer problemen, zoals lekkages, omdat het opvangmateriaal niet goed kan worden aangebracht. De huid lijdt daar onder. Zorgt huidirritatie voor lekkages, andersom is het ook het geval. Lekkages maken de huid vochtig en daar zijn kleefmiddelen weer niet goed op vast te hechten. De ontlasting of urine loopt gemakkelijk onder de kleeflaag door, met lekkage als gevolg. Prolaps Prolaps betekent naar buiten puilen. Dit betekent dat de binnenwand van de stoma naar buiten puilt, terwijl de rand van de stoma blijft zitten. Raadpleeg onmiddellijk de behandelende arts als de uitgestulpte darm zwelt, er glazig gaat uitzien en donkerblauw van kleur wordt, Afbeelding: prolaps 1 1 Stomaproblemen, Jacqueline Cornelissenen, Nursing 2012 (externe link) Vilans Achtergrondinformatie Complicaties en aandachtspunten stoma: 1 (van 2)
72 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 72 Te nauw Er kunnen darmkrampen ontstaan als de stoma te nauw wordt. Een mogelijkheid is dan om de stoma iets op te rekken. Dit gebeurt met stiften, maar het is zelden succesvol. Om die reden wordt er vaak voor gekozen om toch opnieuw de stoma aan te leggen. Fistel Een stomafistel is een onnatuurlijke opening tussen de rand van de stoma en de stoma zelf. Zo lijkt het of de stoma twee openingen heeft, waaruit ontlasting komt. Hoe dunner de ontlasting is, des te meer last kan iemand ervan hebben. Het stomazakje zal dan ook vaker los kunnen laten. Gevaarlijk voor de stoma is dit niet, maar dit bemoeilijkt de verzorging ervan wel aanzienlijk. Is het verzorgingsprobleem niet te groot, dan komt het niet bij een chirurg terecht en verdwijnt de fistel vanzelf. In andere gevallen is het nodig deze operatief te verwijderen. De arts zal elk geval afzonderlijk bekijken. Necrose Dit kan komen omdat het slijmvlies niet goed is doorbloed. Als de necrose oppervlakkig is, zal de stoma gewoon blijven produceren. Uiteindelijk laat al het dode weefsel los en blijft er vaak een diepliggend stoma over (lijkt op een gat in de buik). De kans bestaat dat de huid daarboven dichtgroeit en er een stenose ontstaat. Zit de necrose dieper in de darm, dan moet er een nieuwe operatie volgen. Breng in ieder geval de arts op de hoogte. Afbeelding: necrotisch stoma 1 Bronnen Wondenboek 2013, WCS (externe link, ingezien juli 2015) Evidence-based Richtlijn Stomazorg 2015, V&VN Stomaproblemen, Jacqueline Cornelissenen, Nursing 2012 (externe link) 1 Stomaproblemen, Jacqueline Cornelissenen, Nursing 2012 (externe link) Vilans Achtergrondinformatie Complicaties en aandachtspunten stoma: 2 (van 2)
73 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 73 Darmspoelen (irrigeren) via stoma Bij een colostoma is het mogelijk om de dikke darm schoon te spoelen met behulp van lauw water (irrigeren). Er moet sprake zijn van een eindstandige colostoma en het grootste deel van het colon dient intact te zijn. Irrigeren duurt ongeveer 1 uur per keer en dient dagelijks of om de dag plaats te vinden. De darm moet ongeveer 3 maanden wennen aan deze procedure. Dit mag alleen uitgevoerd worden met toestemming van de behandelend arts. Indicaties darmspoelen via stoma Indicaties zijn: keuze van cliënt: na spoeling 24 tot 48 uur vrij van continue productie van ontlasting obstipatie ter voorbereiding van een operatie of scopie huidproblemen als gevolg van lekkage Contra-indicaties darmspoelen via stoma Contra-indicaties zijn: een ileostoma een parastomale hernia stenose van de stoma prolaps van de stoma bestraling ziekte van Crohn en colitis ulcerosa diarree Ziekte van Hirschsprung Hypotensie en/of slechte hartfunctie Uitvoering darmspoelen via stoma Het water wordt uit een waterreservoir via een slang en een conus, via de bovenzijde van een irrigatiesleeve / spoelzak, in de stoma gebracht. Via deze irrigatiesleeve of spoelzak, die met een kleefvlak op de huid rond de stoma is geplakt, kan de spoelvloeistof vervolgens aflopen in een po, emmer of toilet. Afbeelding darmspoelen Bron: www. stomavereniging.nl Vilans Achtergrondinformatie Darmspoelen via stoma: 1 (van 3)
74 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 74 Bij het spoelen van een stoma worden een spoelset of irrigatiepomp gebruikt. Afbeelding: voorbeeld spoelset, irrigatiepomp en irrigatiesleeve. Bron: Aandachtspunten: Darmspoelen wordt vaak als belastend en schaamtevol ervaren. Spoel bij voorkeur op het toilet of op een stoel voor het toilet. Door het darmspoelen komt een hevige aandrang tot defecatie op gang, die vaak moeilijk tegen te houden is. Zorg bij darmspoelen op bed voor een onderlegger en een po of postoel binnen bereik. Zorg in de beginperiode dat er altijd iemand in de buurt van de cliënt is, voor het geval dat de cliënt onwel wordt. Probeer zoveel mogelijk op hetzelfde tijdstip te spoelen zodat er een vast ritme ontstaat, liefst s morgens omdat de darmperistaltiek dan op gang komt. Het is ook mogelijk om s avonds (minimaal 3 uur na de laatste maaltijd) te spoelen. Bij volwassenen wordt gespoeld met 500 tot 1000 ml spoelvloeistof. Voor kinderen wordt uitgegaan van ml spoelvloeistof per kg lichaamsgewicht. De spoelvloeistof moet op lichaamstemperatuur zijn. Het hoogteverschil tussen waterreservoir en de stoma mag niet meer dan cm zijn, dit is ongeveer schouderhoogte van de cliënt. De hoogte bepaalt de druk en daardoor de snelheid waarmee het water inloopt. Complicaties Hevige buikkrampen: Dit wordt mogelijk veroorzaakt doordat de vloeistof te snel is ingelopen. Dit is te verhelpen door het water langzamer te laten inlopen, het spoelen te staken, of door de conus in de buik te laten en de buik zachtjes te masseren. Het is ook mogelijk dat de vloeistof te warm of te koud is. De temperatuur moet gecontroleerd en eventueel aangepast worden. Het water loopt niet naar binnen: Mogelijk is de conus niet juist gepositioneerd of is verstopt. De darm kan achter het stoma een knik maken. Dit kan worden opgelost door te spoelen met een zachte katheter, de pomp eventueel harder te zetten, te controleren of er geen knik in de slang zit en door de waterzak hoger te hangen. Duizeligheid: toevoer even stoppen laat de cliënt doorzuchten en indien nodig even gaan liggen Misselijkheid: Dit kan ontstaan tijdens het spoelen kort na de maaltijd. Er komt geen vloeistof terug: Stop met spoelen en breng opvangmateriaal aan. Verhoog nooit de hoeveelheid water. Vilans Achtergrondinformatie Darmspoelen via stoma: 2 (van 3)
75 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 75 Bron Wondenboek 2013, WCS (externe link, ingezien juli 2015) (externe link, ingezien julie 2015) (externe link, ingezien juli 2015) (externe link, ingezien juli 2015) Evidence-based Richtlijn Stomazorg Nederland, V&VN, oktober 2012 Vilans Achtergrondinformatie Darmspoelen via stoma: 3 (van 3)
76 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 76 Darmspoelen en hoogopgaand klysma In specifieke situaties kan het nodig zijn de darmen te spoelen om deze geheel of gedeeltelijk vrij te maken van ontlasting. Door overvulling van de dikke darm ontstaat een reflex, waardoor de peristaltische bewegingen op gang komen. Dit zorgt voor het legen van de darm. Daarnaast maakt de vloeistof de ontlasting zachter. Een darmspoeling kan 1x per 3 dagen gedaan worden. Een hoogopgaand klysma is een vorm van darmspoelen, alleen spoelt men dan hoger in de dikke darm met behulp van een rectumcanule. Indicaties Indicaties voor het spoelen van de darmen kunnen zijn: voorbereiding op een darmoperatie; voorbereiding op darmonderzoek, bijvoorbeeld coloscopie of röntgenonderzoek van de darmen; toedienen van medicijnen (bijvoorbeeld bij een darmontsteking); blijvende fecale incontinentie; fecale lekkage na anale operatie; obstipatie. Obstipatie Er is sprake van obstipatie of verstopping als er minder dan drie keer per week ontlasting wordt geproduceerd en de ontlasting hard en droog is of als de ontlasting alleen komt door heel hard te persen. Sommige mensen houden het gevoel dat er na de stoelgang nog ontlasting in de darm is achter gebleven. Bij zeer ernstige obstipatie wordt soms darmspoeling aangeraden om de klachten te verminderen. Dit is echter slechts een tijdelijke behandeling van de verstopping. De oorzaak van de klachten wordt hiermee niet aangepakt. Contra-indicaties Darmspoelen wordt niet uitgevoerd in geval van: recent uitgevoerde rectum- of colonoperaties; darmbloedingen; chronische darmontsteking; diarree; fistel; hartklachten; peritonitis; trombopenie; acute buikaandoeningen, bijvoorbeeld blindedarmontsteking (appendicitis). Uitvoeren darmspoelen rectaal bij volwassene Bij darmspoelen rectaal wordt een hoeveelheid vloeistof via de anus in het rectum gebracht. De vloeistof kan worden ingebracht via een conus (darmspoelsysteem) of canule (hoogopgaand klysma). Wanneer het laatste gedeelte van de dikke darm schoon moet zijn, wordt een rectumcanule gebruikt om daarmee de vloeistof hoger in de darmen te kunnen brengen. Een rectumcanule is een flexibele, holle slang van circa 30 cm lang. De rectumcanule wordt voorzichtig zo diep mogelijk, zo n 15 tot 20 cm, via de anus ingebracht; bij weerstand niet verder inbrengen. Vilans Achtergrondinformatie Darmspoelen en hoogopgaand klysma: 1 (van 3)
77 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 77 Een conus reikt tot achter de sluitspier. Tijdens het spoelen ligt de cliënt in linkerzijligging. Vanaf de anus loopt het colon naar links. In linkerzijligging loopt het colon naar beneden en loopt de vloeistof gemakkelijker in door de zwaartekracht. Om het inbrengen van de conus of canule te vergemakkelijken wordt glijmiddel, bijvoorbeeld vaseline of olie, op het materiaal aangebracht. De spoelvloeistof wordt op lichaamstemperatuur toegediend. Door de vloeistof hoger of lager te houden wordt de inloopsnelheid gereguleerd. Soorten spoelvloeistof Op indicatie en volgens voorschrift arts kunnen de volgende spoelvloeistoffen worden gebruikt: kraanwater eventueel met toevoeging van: zeep olie glycerine NaCL 0,9% glucose 20% Aandachtspunten Darmspoelen wordt vaak als belastend en schaamtevol ervaren. Zorg voor een warme omgeving tijdens de behandeling. Let op dat de cliënt niet afkoelt, dek zo nodig toe met een handdoek. Door het darmspoelen komt een hevige aandrang tot defecatie op gang, die moeilijk tegen te houden kan zijn. Zorg voor beschermend materiaal op bed en een po of postoel binnen bereik, voor het geval de cliënt het toilet niet snel genoeg kan bereiken. De spoelvloeistof moet op lichaamstemperatuur zijn. Probeer zoveel mogelijk op hetzelfde tijdstip te spoelen, liefst s morgens omdat de darmperistaltiek dan op gang komt. Het is ook mogelijk om s avonds (3 uur na de laatste maaltijd) te spoelen. Een conus kan meerdere malen worden gebruikt (cliëntgebonden). Een rectumcanule (voor hoogopgaand klysma) is voor eenmalig gebruik. Het inbrengen van conus of canule gaat gemakkelijker wanneer cliënt tijdens inbrengen door de mond ademhaalt (de sluitspier ontspant zich dan) en wanneer glijmiddel op de conus of canule is aangebracht. Indien de cliënt aambeien (hemorroïden) heeft, laat hem dan bij het inbrengen van de conus zacht persen zodat de anus zich opent. Complicaties Conus stuit op weerstand Probeer de conus nogmaals met een draaiende beweging in te brengen; als dit niet lukt, raadpleeg een arts. Bloedverlies tijdens inbrengen Beëindig de handeling en raadpleeg een arts. Spoelvloeistof loopt niet Rechtop zitten, goed doorademen en de buik masseren, duw de conus iets dieper in de anus of verander de richting van de conus. Kijk of het uiteinde van de conus verstopt is, laat wat water uit de conus lopen, pauzeer even. Het is mogelijk dat een peristaltische beweging van de darm de oorzaak is. Vilans Achtergrondinformatie Darmspoelen en hoogopgaand klysma: 2 (van 3)
78 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 78 Buikkrampen tijdens het spoelen Toevoer even stoppen en masseer de buik, controleer de temperatuur van de spoelvloeistof, waterreservoir wat lager hangen. Duizeligheid Toevoer even stoppen; laat de cliënt doorzuchten en indien nodig even gaan liggen. Misselijk Spoelen uitstellen, vaak doordat het te kort na een maaltijd is. Er komt geen vloeistof of ontlasting terug Verhoog niet de hoeveelheid water, maar stop met spoelen en raadpleeg een arts indien de vloeistof na een uur niet is uitgescheiden. Bronnen Lezing Obstipatie, Andre Smout, Congres Darmproblematiek, 14 juni IKNL, Obstipatie, landelijke richtlijn, versie: Zie voor de richtlijn (externe link). Maag Lever Darm Stichting, (externe link, ingezien december 2015). Vilans Achtergrondinformatie Darmspoelen en hoogopgaand klysma: 3 (van 3)
79 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 79 Darmspoelen (rectaal) bij kinderen Het kind heeft een afwijking aan de dikke darm die een normale stoelgang onmogelijk maakt. Als oraal en/of rectaal laxeren en het gebruik van vezelrijke voeding niet tot voldoende resultaat leidt, kan spoelen een hulpmiddel zijn bij: obstipatie regulatie van het defecatiepatroon Door het spoelen is het mogelijk dat kinderen met incontinentie of obstipatie 24 tot 48 uur vrij van ontlasting zijn. Darmspoeling met canule. De darm wordt gespoeld via een canule of conus. Een conus is korter dan een canule en wordt minder ver in de darm ingebracht. Keuze hangt af van de situatie van het kind. Hier wordt darmspoelen door middel van een canule uitgewerkt. Meestal wordt gebruik gemaakt van een korte (siliconen) rectumcanule (15-30 cm lang), Charrière Via de canule wordt water ingebracht in het laatste deel van de dikke darm, waardoor een gevoel van overvulling ontstaat. Dat zorgt voor persdrang. In het begin wordt dagelijks gespoeld. Later wordt dit eventueel afgebouwd naar om de dag of minder. Het spoelen moet altijd op hetzelfde moment van de dag plaatsvinden, maar niet binnen een uur na de maaltijd. Belangrijk is dat er op dat tijdstip rust is om de handeling uit te voeren. Darmspoelen neemt ongeveer dertig tot zestig minuten in beslag. De hoeveelheid spoelvloeistof die wordt toegediend hangt af van het lichaamsgewicht van het kind. Bij rectale darmspoeling geldt over het algemeen dat maximaal 20 ml/kg vloeistof per keer wordt ingespoten. Bij jonge kinderen die nog niet (goed) kunnen zitten vindt het spoelen van de darmen liggend op een onderlegger of luier plaats, bij voorkeur op de linkerzijde. Oudere kinderen kunnen zittend op het toilet worden gespoeld. Om het inbrengen van de canule te vergemakkelijken wordt glijmiddel op de canule aangebracht, bijvoorbeeld vaseline of olie. Indien de anus geïrriteerd of beschadigd is, kan lidocaïnezalf worden gebruikt. Er wordt gespoeld met spoelvloeistof op lichaamstemperatuur. Wanneer er een prop ontlasting in de darm zit, kan de canule even worden afgeklemd om de ontlasting te laten 'weken'. Het spoelen kan worden gestopt wanneer spoelvloeistof helder terugkomt. Soms komt na het spoelen nog ontlasting. Het jonge kind kan dit doen in de luier, het oudere kind kan op het toilet gaan zitten. Aandachtspunten Betrek de ouders zoveel mogelijk bij de handeling. Spoel niet direct na de maaltijd, maar minimaal 1 uur later. Bij jonge kinderen bij voorkeur voor de voeding. Dit kan misselijkheid en braken tijdens het spoelen voorkomen. Vilans Achtergrondinformatie Darmspoelen (rectaal) bij kinderen: 1 (van 2)
80 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 80 Zorg ervoor dat het kind niet afkoelt tijdens de handeling. Dek het kind zo nodig toe met een handdoek. Darmspoelen neemt enige tijd in beslag nemen (30-60 min). Het kan voor het kind prettig zijn voor afleiding te zorgen in de vorm van bijvoorbeeld spelletjes, boekjes of muziek. Bij diarree door buikgriep wordt het spoelen overgeslagen totdat er 24 uur geen diarree meer geweest is. Diarree door andere oorzaak, zoals overloopdiarree: overleg met de arts. Let op de hoeveelheid, consistentie en kleur van de ontlasting nadat de darmen zijn gespoeld. Na het spoelen moet de buik soepel en niet dikker dan voor het spoelen aanvoelen. Problemen Het kind heeft buikkrampen: Let goed op de juiste temperatuur van het spoelwater. Ook een ontlastingsprop kan krampen veroorzaken. Het water wil niet inlopen.: Er kan een klein keuteltje voor de conus zitten. Vraag het kind deze eruit te persen. Ook kan het reservoir te laag hangen. Of hetkind zit niet in een goede toilethouding door bijvoorbeeld geen voetenkrukje te gebruiken. Er zit een beetje bloed bij de ontlasting: Dit kan wijzen op een kloofje (fissuurtje) bij de anus, of op een aambei. Dit komt vaker voor bij kinderen met obstipatie. Is dit het geval, vet de canule dan extra in. De ontlasting is erg hard.: Neem contact op met de arts om het 'oraal laxeren' te bespreken. Bron VUMC, folder Darmspoelen met canule, februari 2014 Maxima Medisch Centrum, folder darmspoelen bij kinderen, juni 2015 Vilans Achtergrondinformatie Darmspoelen (rectaal) bij kinderen: 2 (van 2)
81 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 81 Ledigen van de maag Door middel van spoelen of hevel kan de maag worden geledigd. Dit kan via een reeds aanwezige, of via een in te brengen maagsonde. Voor het spoelen van de maag (via spuit of trechter) wordt vloeistof toegediend via de sonde of maagslang waarna de maaginhoud afloopt. Indicatie Een maagsonde als hevel wordt maar beperkt toegepast. De voorkeur wordt gegeven aan medicamenteuze behandeling. Het kan echter heel effectief zijn voor (palliatieve) patiënten die last hebben van heftig braken als: de sluitspier van de maag (pylorus) of de twaalfvingerige darm (duodenum) is afgesloten, sprake is van een ileus of een bij niet te behandelen gastroparese Een tijdelijke of blijvende maagsonde via de neus kan dan gebruikt worden als hevel om de maaginhoud af te laten lopen en zo braken voorkomen. Passief ledigen van de maag (hevelen) Bij passieve hevel loopt de inhoud spontaan af, op basis van zwaartekracht. De maaginhoud loopt via een verbindingsslang die aan de sonde bevestigd is in een emmer of in een afloopzakje. De verbindingsslang of het opvangzak wordt lager gehangen dan de maag. Indien de maaginhoud niet spontaan afloopt, kan een beetje water via de sonde worden toegediend, waarna met een snelle beweging de slang weer laag wordt gehouden. Het water en de maaginhoud lopen nu af. Actief ledigen van de maag (afzuigen) Bij actieve lediging wordt de maaginhoud afgezogen met behulp van een spuit of vacuümpomp. Bij gebruik van een spuit wordt deze aangesloten op de maagsonde, waardoor de maaginhoud wordt opgezogen. Bij gebruik van een vacuümpomp wordt een dubbelloops maagsonde gebruikt. Deze bevat een luchtkanaal, wat voorkomt dat de maagsonde zich vacuüm zuigt aan de maagwand. Er zijn diverse soorten vacuümpompen; het principe is echter hetzelfde. Het afzuigen gebeurt door middel van een motor, die door een slang verbonden is met een (disposable) opvangfles of -pot waarin de maaginhoud wordt opgevangen. Vanaf de opvangfles of -pot loopt een tweede slang die aan de maagsonde is bevestigd. Aandachtspunten controleer altijd de ligging van de sonde. let op kleur en hoeveelheid van de maaginhoud let op verslikken, beschadigen van de mondholte en luchtpijp controleer polsslag, ademhaling en bloeddruk, vooral bij een bewusteloze cliënt Bron (externe link, ingezien nov 2015) Vilans Achtergrondinformatie Ledigen van de maag: 1 (van 1)
82 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 82 Steunpessaria Een (steun)pessarium is een kunststof kapje in de vagina, dat gebruikt wordt bij een verzakking. Er bestaan verschillende soorten pessaria. Ze zijn meestal gemaakt van siliconen. Pessaria zijn helemaal dicht, hebben één gat in het midden of hebben meerdere gaten. De vorm kan rond, ovaal, een kubus of een halve maan zijn. De grootte varieert van enkele centimeters tot meer dan tien centimeter. Een ringpessarium wordt het meest gebruikt en doorgaans geplaatst door de (huis)arts Hier beschrijven, we alleen het kubuspessarium. Indicatie pessarium Een prolaps komt bij oudere vrouwen vaak voor en kan hinder opleveren bij het zelfstandig functioneren. Een operatie is niet altijd de beste oplossing en kent bijwerkingen. Een (steun)pessarium is een goed alternatief. Een pessarium houdt een verzakte of uitgestulpte baarmoeder, blaas of endeldarm op zijn plaats. Indicaties voor een pessarium zijn: verzakte baarmoeder (milde tweede- of derdegraads prolaps) verzakte blaas (milde cystocèle) uitstulping van de endeldarm in de vagina (rectocèle) Complicaties bij een pessarium Het gebruik van een steunpessarium kan de volgende klachten geven: fluor drukplekken en drukulcera Deze klachten zorgen er nog al eens voor dat een steunpessarium vroegtijdig wordt verwijderd. Om deze klachten te voorkomen kan in overleg met de huisarts worden besloten om het pessarium alleen overdag te gebruiken. Het kubuspessarium is hiervoor heel geschikt. Het kubuspessarium is ook gemakkelijk te verwijderen voor seksueel contact. Kubus pessarium Een kubus pessarium is een pessarium dat de cliënt zelf in kan brengen of verwijderen. Het kubuspessarium is een vierkant blokje, gemaakt van siliconen, met holle wanden en een touwtje. Het kubuspessarium zuigt zich, door de holle wanden, vacuüm vast aan de vaginawanden. Na het inbrengen in de vagina ontvouwt het vanzelf en neemt het de juiste positie in. Een kubuspessarium is voor kortstondig gebruik (max 24 uur). NB het siliconen touwtje alleen als geleiding gebruiken om pessarium te traceren. NIET om aan te trekken! Tekening: kubus pessarium Vilans Achtergrondinformatie Steunpessaria: 1 (van 2)
83 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 83 Aanmeten van een kubuspessarium De kubus is verkrijgbaar in de maten 25 tot 75 mm. Bij het aanmeten wordt de kleinst mogelijke kubus geplaatst die zich vastzuigt aan de vagina wand en niet spontaan verloren wordt. De cliënt mag het pessarium niet voelen. Dit is het beste te testen door na het aanmeten even te lopen en te zitten met de benen over elkaar. Dagelijkse verzorging van een kubuspessarium Een kubus pessarium sluit de vagina af, waardoor fluor die ontstaat boven de kubus niet kan afvloeien. Het beste kan het pessarium voor het slapen verwijderd worden. Nadat het gewassen is met water en zeep kan het de volgende ochtend weer worden ingebracht. Het kan ook gedurende de nacht in een zeepsopje worden gelegd. Het kubuspessarium kan door de vrouw zelf (of partner of verzorger) ingebracht worden. De vrouw kan dat doen door te staan met een been geplaatst op een stoel, of liggend met één of beide benen opgetrokken. Om het inbrengen te vergemakkelijken kan water of glijmiddel op de top worden aangebracht. Bron Website Praktische Huisartsen Geneeskunde (externe link, ingezien november 2015) (externe link, ingezien nov. 2015) (externe link, ingezien nov. 2015) Vilans Achtergrondinformatie Steunpessaria: 2 (van 2)
84 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 84 Irrigeren van de vagina en vaginale douche Bij het irrigeren van de vagina wordt een spoelvloeistof in de vagina gebracht, zo nodig wordt de vloeistof korte tijd ingehouden. Onder invloed van de zwaartekracht loopt de vloeistof vervolgens uit de vagina. Indicaties vaginale irrigatie Vaginale douches worden nog maar sporadische voorgeschreven. Contra-indicaties vaginale irrigatie Vaginale irrigatie wordt niet uitgevoerd: tijdens de zwangerschap de eerste 4 tot 6 weken na een bevalling, miskraam of gynaecologische operatie in geval van een onbehandelde geslachtsziekte Uitvoeren vaginale irrigatie bij volwassene De voorgeschreven vloeistof wordt in de vagina gebracht met een irrigator, een vloeistofreservoir met slang, waaraan een sproeicanule is gekoppeld. Een andere mogelijkheid is de vaginale douche, een kant-en-klaar systeem dat bestaat uit een knijpflacon met een canule. Tijdens het spoelen ligt de cliënt in rugligging op een ondersteek. In deze houding kan de vloeistof de gehele vaginale holte bereiken en is de irrigatie het meest doeltreffend. Vul de irrigator of vaginale douche met de voorgeschreven oplossing. Een irrigator wordt opgehangen om een gelijkmatige en langzame doorstroming van de vloeistof te verkrijgen, door de vloeistof hoger of lager te houden wordt de inloopsnelheid geregeld. Hang de irrigator nooit hoger dan 60 cm boven het niveau van de vagina. Breng de spoelvloeistof op lichaamstemperatuur in, voor de vagina is dit 40 à 43 0 C. Als de vloeistof te heet is, bestaat het risico op verbranding van het vaginale slijmvlies. Breng om het inbrengen van canule te vergemakkelijken een glijmiddel op waterbasis aan op het materiaal. Door eerst de urethramond met een kleine hoeveelheid vloeistof te spoelen neemt de kans af dat er organismen in de vagina worden ingebracht. Breng de canule onder een hoek van ca. 45 graden in en volg de welving van de vagina. De handeling heeft een zeer intiem karakter, houd hier rekening mee. Vaginale douche Een vaginale douche is een kant-en-klare flacon waarmee de vagina gespoeld kan worden. Er zijn navulbare en met spoelvloeistof gevulde vaginale douches leverbaar. De vloeistof wordt ingebracht door in de flacon te knijpen. Vilans Achtergrondinformatie Irrigeren van de vagina envaginale douche: 1 (van 2)
85 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 85 Foto: vaginale douche Vilans Achtergrondinformatie Irrigeren van de vagina envaginale douche: 2 (van 2)
86 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 86 Neusbloeding Een neusbloeding is een vervelende aandoening. Het lijkt vaak of er sprake is van een flink bloedverlies, ook al is er slechts een geringe bloeding. Het gaat meestal om een bloeding van een klein bloedvaatje in het neusslijmvlies. Bij kinderen en jonge volwassenen bloedt er meestal een vaatje vóór op het neustussenschot. Bij ouderen bloedt er ook wel eens een bloedvaatje achter/boven in de neus, zodat er vooral bloed achter in de keel loopt (en bijna niets voor uit de neus). Oorzaken Een neusbloeding is bijna altijd onschuldig en heeft nooit iets te maken met een hersenbloeding. De meeste neusbloedingen ontstaan zonder duidelijke oorzaak De lucht die door de neus stroomt, droogt het neusslijmvlies uit en veroorzaakt irritatie, waardoor er zich korsten vormen. Als deze korsten vervolgens losraken - doordat eraan wordt gekrabd of gepeuterd of doordat de neus hard wordt gesnoten - kan het onderliggende slijmvlies beschadigd raken en gaan bloeden. 's Winters, als er veel mensen verkouden zijn, komen neusbloedingen vaker voor omdat een verkoudheid uitdroging en ontsteking van het neusslijmvlies veroorzaakt. Daarnaast kunnen neusbloedingen worden veroorzaakt door: een ongeluk van de neus (klap, stoten) beschadiging van het neusslijmvlies (bijvoorbeeld door medicijnen die in de neus worden verneveld), verhoogde bloeddruk het gebruik van bloedverdunners (bijvoorbeeld Aspirine, Sintrom, Plavix en Persantin) chemische stoffen die het neusslijmvlies irriteren een enkele keer door een misvorming binnen in de neus (bijvoorbeeld een gat in het neustussenschot) Stelpen neusbloeding Meestal is een neusbloeding niet erg en gaat vanzelf over door bij de patient de neus goed dicht te knijpen gedurende 10 minuten (patient zit rechtop zitten met het hoofd licht naar voren gebogen): plaats duim en wijsvinger aan weerszijden van de neus, vlak onder de plaats waar het bovenste harde stuk overgaat in het zachte gedeelte van de neus. Afbeelding: stelpen neusbloeding, bron Herhaal deze procedure een tweede keer, indien het niet voldoende effect geeft. Vaak helpt het om een gedraaid propje watten voor in de neus te doen waarop xylometazoline 0,1% (Otrivin) is gedruppeld). Dit zorgt voor het samentrekken (vasoconstrictie) van de bloedvaatjes in de slijmvliezen van de neus waardoor soms de bloeding tot staan komt. Vilans Achtergrondinformatie Neusbloeding: 1 (van 2)
87 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 87 Door deze handelingen ontstaat er een bloedstolsel waardoor het bloeden stopt. Aandachtspunten laat de patiënt niet liggen (het bloed loopt dan sneller in de keel en in zittende houding is de bloeddruk in het hoofd ook het laagst); vermijd inspanning en opwinding (dit doet namelijk de bloeddruk stijgen) snuit de neus niet nadat een neusbloeding is gestopt (anders raakt het stolsel te vroeg los) 'rituelen', zoals een sleutel in de nek leggen, zijn zinnig om rust te creëren, maar dragen niet op zichzelf bij aan het stoppen van de bloeding; Adviezen voor de eerste 2 à 3 dagen na een spontane neusbloeding: vermijd drukverhoging in het hoofd (persen (wc), tillen, bukken, etc.) geen heet en/of te gekruid voedsel geen warme of koolzuurhoudende dranken geen hete baden, sauna's of douches (een lauwe douche kan geen kwaad) vermijd neuspeuteren (kinderen: eventueel s nachts handschoenen aandoen) verhoog zo nodig de luchtvochtigheid in huis om m.n. korstvorming te voorkomen niet roken (maakt de neus warmer van binnen) geen alcohol (verdunt het bloed) Complicaties Neem contact op met de arts indien: het bloeden doorgaat nadat de neus twee keer tien minuten is dichtgeknepen en xylometazoline 0,1% geen effect heeft bloedverdunnende medicijnen worden gebruikt en een neusbloeding regelmatig voorkomt regelmatig een neusbloeding optreedt, terwijl er niet aan de neus gepeuterd wordt en de neus altijd zachtjes gesnoten wordt Bron patiënten informatie neusbloeding, (externe link, ingezien september 2015) Vilans Achtergrondinformatie Neusbloeding: 2 (van 2)
88 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 88 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu, het verwijderen van necrose en op het bestrijden van infectie. Productgroepen Wondbehandelingsproducten zijn ingedeeld in een aantal productgroepen. De indeling is gebaseerd op de eigenschappen van het product en voor welk onderdeel van de wondverzorging het kan worden gebruikt 1. Raadpleeg voor specifieke informatie over een product de actuele gebruiksaanwijzing. Basisproducten Gazen en compressen Een gaas is een katoenen of viscose woven of non-woven verband. Een compres is dikker dan een gaas en neemt meer vocht op.gazen zijn geschikt om holtes op te vullen. Ze worden nooit droog op een wond aangebracht, altijd in combinatie met antibacteriële zalf of vloeistof zodat de wond vochtig blijft. Een gaas kan afgedekt worden met een compres. Vette gazen Vette gazen worden bij enzymatische necroseoplossers gebruikt als niet verklevende wondcontactlaag onder een gaaskompres. In verband met verweking van de wondranden moet de omringende huid beschermd worden met een wondrandbeschermer. Er bestaan ook vette gazen geïmpregneerd met minder paraffine of met een andere stof (vaseline/olie), die de huid niet of minder verweken. Wondcontactmaterialen Deze bestaan uit gaasachtig materiaal van kunststof. Het droogt niet in en verkleeft niet met het wondbed. Soms zijn siliconen toegevoegd die de wondranden afschermen. Wondrand- en huidverzorgers en -beschermers Bij wonden met veel wondexsudaat kan maceratie (verweking van de hoornlaag) ontstaan. Dit kan voorkomen worden door de wondranden te beschermen met zalf, filmlaag of hydrocolloïd. Reinigende vloeistoffen Deze worden gebruikt als spoelvloeistof (zie: spoelen van een wond) of als vochtig verband. De klassieke reinigende vloeistoffen bevatten o.a. jodium, chloorhexidine, alcohol of azijn. De moderne versies bevatten honing of polyhexanide. Reinigende vloeistoffen belemmeren op den duur de wondgenezing. Absorberende producten Absorberend, niet verklevend verband 1 Zie voor uitgebreide informatie WCS wondenboek Vilans Materiaalbeschrijving Wondbehandelingsproducten: 1 (van 5)
89 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 89 Dit verband is opgebouwd uit meerdere lagen met verschillende eigenschappen, zoals: het verkleeft bij vochtige wonden niet met het wondbed. het laat wondvocht onbeperkt door het voorkomt lekken van wondvocht. Tijdig verwisselen is noodzakelijk omdat een verzadigd verband bacteriegroei en ongewenste geuren kan veroorzaken. Absorberend verband wordt ook vaak als secundair verband toegepast. Het wordt dan aangebracht over vochtige gazen of producten met een open structuur. Hydroactieve verbanden Deze verbanden zijn gemaakt van polyurethaangel en bevatten daarnaast hydrocolloïd. Zij kunnen grote hoeveelheden vloeistof absorberen. Deze verbanden creëren een vochtig wondmilieu en reinigen de wond. Schuimverbanden Schuimverbanden hebben meestal een toplaag van polyurethaan folie. Ze hebben een goede absorptiecapaciteit. Het exsudaat wordt opgenomen en het schuim verandert niet van volume en vorm. Ze kunnen goed in vorm gebracht of op maat geknipt worden. Regulerende producten Deze producten zorgen dat de wondgenezing zo optimaal mogelijk verloopt. Alginaat Alginaat is vooral geschikt voor exsuderende wonden. Het verband, gemaakt uit zeewier, vormt een gel als het in contact komt met wondvocht. Bacteriën en debris worden in de gel opgesloten en bij de verbandwisseling verwijderd waardoor een reinigend effect ontstaat. Het verband kleeft niet aan de wond. Het bevordert de bloedstolling en heeft een hoog absorptievermogen. Het verband is elastisch en kan zich daardoor goed aanpassen aan de wond. Er is wel een risico op uitdroging door de open structuur. Enzymatische necrose-oplossers Deze producten bevatten enzymen die necrotische weefselresten oplossen. Deze weefselresten worden vervolgens bij de wondreiniging verwijderd (spoelen met kraanwater). Bij het gebruik van deze necroseoplossers dient er sprake te zijn van een vochtig wondmilieu. Geurneutraliserende verbanden Een geurneutraliserend verband is een kruising tussen een gaas en een absorberend verband, doordrenkt met koolstof. De koolstof in het verband neutraliseert de geur en het verband zelf neemt vocht op. Koolstofverband wordt met name gebruikt bij sterk ruikende wonden. Huidvervangende wondbedekker Een huidvervangende wondbedekker benadert de eigenschappen van een normale huid. Ze worden gemaakt van donorhuid of zijn (semi) synthetisch. Hydraterende producten Deze producten zorgen voor een vochtig wondmilieu en voorkomen dat de wond uitdroogt. Hydrocolloïden Vilans Materiaalbeschrijving Wondbehandelingsproducten: 2 (van 5)
90 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 90 Hydrocolloïden, bestaan uit absorberende deeltjes die kunnen opzwellen. Hydrocolloïden creëren een vochtige wondomgeving en dit bevordert granulatie en epithelisatie. De vorming van gel voorkomt dat het verband in de wond kleeft en zorgt ervoor dat het verband zonder pijn verwisseld kan worden. Hydrocolloïden kunnen beter niet op geïnfecteerde wonden gebruikt worden. Hydrogels Hydrogels bevatten polymeren (polyethyleen) waarin water wordt vastgehouden. Hydrogels creëren een vochtig wondmilieu, werken pijnreducerend en voorkomen dat de gezonde wondranden verweken. Bij een hydrogel hoort altijd een secundair verband om de gel op zijn plaats te houden. Transparante wondfolies Deze folies zijn aan één kant voorzien van een hypoallergene, huidvriendelijke kleeflaag. Ze worden toegepast op weinig exsuderende wonden of intacte huid die aan schuifkrachten en wrijving onderhevig is. De folie laat waterdamp uit de wond door, maar is ondoordringbaar voor bacteriën en vloeistoffen van buitenaf). Dit vermindert het risico op maceratie (verweking) van de wondranden. De folie mag aan de randen niet opkrullen of loslaten. Dit geeft rimpels die vervolgens weer aanleiding kunnen geven tot het ontstaan van decubitus. Het op de juiste wijze aanbrengen van de folie vereist vaak enige oefening. Vilans Materiaalbeschrijving Wondbehandelingsproducten: 3 (van 5)
91 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 91 Wat is het juiste wondbehandelingsproduct Zwarte wond Wondaspect en behandeling Nat: necrose verweken en verwijderen Producten Basisproducten: Gazen gedrenkt in NaCl 0,9% of reinigende vloeistoffen Regulerende producten: geurneutraliserende verbanden Hydraterende producten: hydrogels Droog: droog houden tot de necrotische korst loslaat Infectie: verwijzen naar behandelaar zodat antibacteriële en/of farmacotherapeutische producten kunnen worden voorgeschreven (cremes, verbanden, dressings met o.a. jodium, chloorhexidine, honing of zilver) Wondrand: verweking Basisproducten: huidverzorgers en beschermers Gele wond Wondaspect en behandeling Nat: reductie debris en wondvocht Droog: reductie debris Infectie: verwijzen naar behandelaar zodat antibacteriële en/of farmacotherapeutische producten kunnen worden voorgeschreven Wondrand: verweking Rode wond Wondaspect en behandeling Nat: bescherming en uitgroei granulatieweefsel, creëren van juiste vochtigheid Droog: bescherming en uitgroei granulatieweefsel, creëren van juiste vochtigheid Infectie: verwijzen naar behandelaar zodat antibacteriële en/of farmacotherapeutische producten kunnen worden voorgeschreven Wondrand: verweking Producten Basisproducten: Gazen gedrenkt in NaCl 0,9% of reinigende vloeistoffen Absorberende producten: hydro-actieve verbanden, schuimverbanden Regulerende producten: alginaten, geurneutraliserende verbanden Hydraterende producten: hydrogels Basisproducten: Gazen gedrenkt in NaCl 0,9% of reinigende vloeistoffen Absorberende producten: schuimverbanden Regulerende producten: alginaten Hydraterende producten: hydrocolloïden, transparante wondfolies (kortdurend) Basisproducten: huidverzorgers en beschermers Producten Absorberende producten: hydro-actieve verbanden, schuimverbanden Regulerende producten: huidvervangende wondbedekkers Hydraterende producten: hydrogels Basisproducten: vette gazen en wondcontactmaterialen Absorberende producten: hydro-actieve verbanden, schuimverbanden Hydraterende producten: hydrogels, hydrocolloïden, transparante wondfolies Basisproducten: huidverzorgers en beschermers Vilans Materiaalbeschrijving Wondbehandelingsproducten: 4 (van 5)
92 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 92 Bron Wondenboek 2013, WCS LaproCare wondmanager, (externe link), gezien maart 2013 DermaSure wondmanager, (externe link), gezien maart 2013 Vilans Materiaalbeschrijving Wondbehandelingsproducten: 5 (van 5)
93 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 93 Therapeutisch elastische armkous De Therapeutisch Elastische Armkous (ook wel compressiemouw, arm TEK of armkous genoemd) bestaat uit een armdeel en een losse handschoen met of zonder vingers. Niet iedereen heeft de losse handschoen nodig, want soms blijft de hand dun. Bij ernstig oedeem moet de kous de hele dag gedragen worden. Bij lichtere vormen slechts een deel van de dag of week. De armkous wordt altijd s nachts afgedaan. Deze op maat gemaakte kousen ondersteunen de arm en voorkomen dat de arm opnieuw gaat zwellen. Therapietrouw is dus erg van belang. Doel armkous Een therapeutische elastische kous (TEK) geeft net als een zwachtel een verhoogde druk op het weefsel van de arm. Het doel van de TEK is niet het verdrijven van het oedeem in de arm, maar ervoor te zorgen dat het oedeem niet terug kan komen. Lymfoedeem is een chronische aandoening, waarvoor dus ook blijvende maatregelen nodig zijn. Het dragen van een armkous is hiervan een belangrijk onderdeel. Voor een optimale werking moet de armkous goed passen en daarom speciaal worden aangemeten. Omdat de kous precies is aangemeten, is het soms moeilijk om hem aan en uit te trekken. Daarom wordt vaak een aantrekhulpmiddel gebruikt. Tijdens de behandeling met een therapeutische armkous kan de zwelling verder afnemen. Dan is een andere maat nodig. Ook verliest elke armkous na verloop van tijd zijn elasticiteit, zodat de kous regelmatig vervangen moet worden. Gebruik van bodylotion kan de elasticiteit ook aantasten: gebruik daarom bij voorkeur Ph-neutrale bodylotion. Bij vervanging moet de armkous altijd weer opnieuw worden aangemeten. NB. Regelmatige controle door een deskundige is nodig. Gebruik armkous bij warmte Bij warmte wordt er meer vocht aangevoerd. Dan bestaat de kans dat de arm wat dikker en in de loop van de dag wat pijn gaat doen. Juist bij warmte en in de zomer is het dragen van een armkous essentieel. Wanneer bij warm weer de kous wordt uitgetrokken, kan er snel zwelling optreden. Daarna lukt het niet meer om de armkous alsnog aan te krijgen, omdat de arm te dik geworden is. Er moet dan eerst weer worden gezwachteld totdat de armkous weer past. Aandachtspunten bij het aantrekken van de armkous Trek de armkous s morgens direct na het opstaan aan. Na de nachtrust zit er het minste vocht in de arm. Gebruik van rubberen huishoudhandschoenen (bijvoorbeeld noppen handschoenen) zorgt voor meer grip. Letwel Gebruik deze handschoenen cliëntgebonden bij besmette cliënten en cliënten met wonden. Voorkom bij het aantrekken van de kousen dat de nagels in het materiaal van de kous dringen. Rek de kous niet meer uit dan nodig is. De armkous tot ongeveer de helft van de onderarm binnenste buiten draaien. Easy-slide om de arm doen, dan de kous aantrekken. De armkous zover mogelijk over de hand trekken, eventueel iets verder terugslaan om het uiteinde van de kous op de hoogte van de pols te krijgen. Vervolgens het bovenste gedeelte omhoog trekken, eventueel weer terugslaan en weer optrekken tot het ellebooggedeelte op de plaats zit. Daarna tot oksel omhoogtrekken. De armkous zit goed indien deze gelijkmatig over de arm verdeeld is en nergens plooien vormt. Vilans Materiaalbeschrijving Therapeutisch elastische armkous: 1 (van 2)
94 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 94 Uittrekken van de kous Het uittrekken van de kous kan flink kracht vragen. Sla de kous naar beneden om. Trek de kous tot de pols. Pak de kous dubbel en trek de kous in één beweging over de hand. Bron Website lymfeoedeem (externe link) (gezien dec 2014) Website KWF kankerbestrijding (gezien dec 2014) Website Oncoline: (externe link) (gezien dec 2014) Nederlands Vereniging voor Huidtherapeuten (2012). Blijf armlymfeoedeem de baas! cursusboek. Vilans Materiaalbeschrijving Therapeutisch elastische armkous: 2 (van 2)
95 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 95 Soorten Zwachtels Er zijn verschillende soorten zwachtels om de chronische veneuze insufficiëntie, veneuze ulcus cruris en oedeem te behandelen, waaronder: korte-rekzwachtels lange-rekzwachtels zelfklevende zwachtels zinklijmverband 2-laags compressiesysteem (Coban, UrgoK2) Meerlaagscompressiesyteem Naast deze verschillende soorten zwachtels zijn er steeds meer zelfmanagementmaterialen op de markt. Clienten die in staat zijn zelf te zwachtelen kunnen gebruik maken van dit materiaal, maar ook de verzorgende kan met dit materiaal, mits goed toegepast, doelmatig en sneller zwachtelen. Voorbeelden: Juxta-Lite verband FarrowWrap verband De keuze voor een zwachtel hangt af van verschillende aspecten: de cliënt is wel of niet mobiel. de cliënt heeft de neiging om de zwachtels zelf te verwijderen. conditie van de huid van de cliënt. kosten. gebruiksgemak (ook voor de cliënt om het zelf te doen). zelfredzaamheid van de cliënt. Korte-rekzwachtels Korte rekzwachtels hebben een lage rustdruk en een hoge werkdruk (bij lopen en oefeningen). De korte rekzwachtels worden gebruikt bij cliënten die nog mobiel zijn. De korterekzwachtels worden tegen de huid aangerold en in de looprichting van de rol aangetrokken (beenvolgende). Na de eerste zwachtel wordt een tweede zwachtel daaroverheen in tegengestelde richting aangebracht. De zwachtel kan in principe 1 week blijven zitten. Bij een snelle oedeemafname is elke dag zwachtelen noodzakelijk. Lange-rekzwachtels Bij lange-rek (elastische) zwachtels is het verschil tussen werkdruk en rustdruk kleiner dan bij korte rekzwachtels. Lange-rekzwachtels worden gebruikt bij cliënten die niet of weinig mobiel zijn. Er worden één of twee zwachtels gebruikt. De techniek van het zwachtelen met twee zwachtels is dezelfde als bij zwachtelen met korte-rekzwachtels. Omdat de lange-rekzwachtels voortdurend druk geven bij rust, moeten de zwachtels s nachts (of bij een lange rustperiode) worden verwijderd. De constante hoge druk geeft namelijk een risico op afknellen. Vilans Materiaalbeschrijving Zwachtels: 1 (van 4)
96 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 96 Meerlaagse zwachtelsystemen Meerlaagse zwachtelsystemen zijn een combinatie van zwachtels met korte en lange rek, die zorgen voor een middelhoge rustdruk en zijn bedoeld om 7 dagen aanhoudende compressie aan het been te geven, bijvoorbeeld de Urgo K2 (Hanne, R., et al. 2010). Zelfklevende korte-rekzwachtels (bijvoorbeeld Panelast) De zelfklevende korte-rekzwachtel is vergelijkbaar met de gewone korte-rekzwachtel. Het voordeel van het zelfklevend mechanisme is dat ze beter op de plaats blijven zitten. De manier van aanbrengen is anders dan bij een korte-rekzwachtel. De zelfklevende korte-rekzwachtels worden spiraalsgewijs, met 50% overlap, aangebracht tot twee vingers onder de knie. De spiraalmethode is de meest gebruikte en eenvoudigste manier van de behandeling met zelfklevende korte-rekzwachtels. Maar er zijn ook andere methodes die gebruikt worden zoals beenvolgend of met stroken. Na het zwachtelen wordt een lichte druk met de handen gegeven over het gezwachtelde deel van het been om er zeker van te zijn dat de zwachtel goed op de plaats blijft zitten. De zwachtel kan in principe 1 week blijven zitten. Zinklijmverband Zinklijmverband (bijvoorbeeld Varolast, Varicex, Gelostretsch) is een korte rekzwachtel en wordt gebruikt voor ambulante compressietherapie bij mobiele cliënten maar ook als steun- en verlichtingsverband bij verrekkingen, verstuikingen, verzwikkingen en bij de nazorg van botbreuken. Het verband wordt direct op de huid aangebracht, zonder buisverband en polstermateriaal. Het is een elastisch en huidvriendelijk verband met zinkzalf en lijm en het verband heeft een verkoelende invloed op geïrriteerde huid. Indien er sprake is van huilende benen voorkomt het verband de verweking van de huid. Het verband mag absoluut niet nat worden tijdens een douchebeurt, want hierdoor verliest het zijn functie. Naast de basistechniek, zoals in het protocol zwachtelen onderbeen met lange-rekzwachtels beschreven staat, kunnen de aanlegtechnieken aan individuele behoeften worden aangepast. Zinklijmverband kan in principe gedurende 1 week blijven zitten. Zinklijmverband kan niet opnieuw worden gebruikt. Tweelaagse compressiesysteem: Coban Het Coban tweelaags compressiesysteem wordt toegepast bij mobiele cliënten. Het systeem bestaat uit een comfortzwachtel met foamzijde en een korte rekzwachtel. Eerst wordt de comfortzwachtel met de foamzijde op de huid aangebracht tot twee vingers onder de achterzijde van de knie. Daarna wordt de compressiezwachtel aangebracht richting de knie met 50% overlap onder constante spanning, zodat de hele comfortzwachtel is bedekt. Geef lichte druk met de handen over het gezwachtelde deel van het been om er zeker van te zijn dat de zwachtel goed op de plaats blijft en zich aan het been hecht. De Coban kunnen gedurende een aantal dagen blijven zitten (maximaal 1 week). Twee-laagse compressiesysteem: UrgoK2 De UrgoK2 bestaat uit twee actieve druklagen, een korte en een lange rek laag. Beide zwachtels worden altijd op het been aangebracht en daardoor is het dus een combinatie van een korte rek en een lange rek zwachtel. Eén laag voor compressie, absorptie en bescherming Vilans Materiaalbeschrijving Zwachtels: 2 (van 4)
97 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 97 tegen benige uitsteeksels. En één zwachtel die de extra druk levert die nodig is om de therapeutische druk te bereiken en om de zwachtels op hun plaats te houden. Op beide zwachtels zijn speciale compressie-indicatoren gedrukt (in de vorm van een ovaal) om het aanleggen te vergemakkelijken. Wanneer de zwachtel wordt uitgerekt en het ovaal een cirkel wordt, is de juiste, ideale druk voor het zwachtelen bereikt. Wanneer zwachtelen met een volledige cirkel te strak voelt voor de cliënt, wordt er minder strak gezwachteld. Breng beide zwachtels altijd rechtsom aan (wanneer je voor de cliënt staat). Zwachtel over de compressieindicatoren heen om de juiste overlap te bereiken. De UrgoK2-zwachtels kunnen maximaal één week blijven zitten. De zwachtels kunnen worden hergebruikt (3 tot 5 keer). Instructiefilm van de UrgoK2: Meerlaagse compressiesysteem: 4-laags compressiesysteem Het 4 laags compressiesysteem is een set voor eenmalig gebruik en bestaat uit een wondcontactlaag en 4 rollen verband: een natuurlijk polsterverband, een licht fixeerverband, een lichte lange-rekzwachtel en een flexibel zelfklevende lange-rekzwachtel. Het wordt toegepast bij niet-mobiele cliënten of bij cliënten die de zwachtels zelf kunnen verwijderen. De eerste laag, het polsterverband, wordt aangelegd door het been van de tenen tot aan de knie spiraalsgewijs (overlap van 50%) te omwikkelen. De tweede laag, het lichte fixeerverband, wordt op dezelfde wijze aangelegd. De derde laag, die elastisch is, wordt vervolgens van de tenen tot de knie in een achtfiguur aangebracht met 50% overlapping. En de vierde laag wordt weer circulair aangelegd. Geef tot slot lichte druk met de handen over het gezwachtelde deel van het been om er zeker van te zijn dat de zwachtel goed op de plaats blijft. Een meerlaags zwachtelsysteem combineert de voordelen van zowel zwachtels met korte rek als van zwachtels met lange rek. Bij activiteit gedraagt het systeem zich als een korte-rekzwachtel dat een duidelijk masserend effect produceert. In rust levert het een constante middelhoge druk die 's nachts kan worden verdragen. De zwachtels kunnen gedurende maximaal één week blijven. Juxta-Lite Multi-band systeem voor het gehele been (verschillende opties mogelijk) wordt gebruikt bij mobiele cliënten. De Juxta-Lite zijn neopreen (synthetisch rubber) bandages. Het systeem is eenvoudig aan en uit te trekken door cliënt zelf.(zie filmpje). Afbeelding 1: Juxta-Lite Verband Instructiefilm van de Juxta-Lite Verband: Vilans Materiaalbeschrijving Zwachtels: 3 (van 4)
98 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 98 Farrow Wrap Lite De FarrowWrap bestaat uit compressieverbanden met korte-rek bedoeld voor mobiele en immobiele cliënten. FarrowWrap is eenvoudig aan te brengen, ook door de cliënt zelf. De FarrowWrap kan in de loop van de dag worden bijgesteld zodra het oedeem afneemt, zodat de druk van de banden optimaal blijft. De banden kunnen worden bijgeknipt wanneer ze te lang worden bij het afnemen van het oedeem en het slinken van het been. Bij de FarrowWrap horen ook accessoires zoals het antislipverband, verlengband en microfine teenverbanden. Voor het complete assortiment zie: Instructiefilm voor het aanbrengen van de FarrowWrap (onderbeen en voet): Bronnen NHG-standaard Ulcus Cruris Venosum d.htm (externe link, gezien dec 2014) Website UrgoMedical (externe link, gezien dec 2014) Instructie voor het aanbrengen van 3M Coban 2 bij de voet en het been, ssetid= &assettype=mmm_image&blobattribute=imagefile (externe link, gezien dec 2014) Gebruiksaanwijzing Gelostretch Gebruiksaanwijzing Varolast Informatie van gebruikers (diverse wondconsulenten Nederland) over de Juxta-Lite, (externe link, gezien dec 2014). Gebruiksaanwijzing, productinformatie FarrowWrap van Varodem. Vilans Materiaalbeschrijving Zwachtels: 4 (van 4)
99 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 99 Instructieplaatjes en informatie Coban zwachtels Instructiekaart Coban Zie voor een instructiekaart voor zwachtelen onder- en bovenbeen: (externe link, december 2014). Tweelaagse compressiesysteem: Coban Het Coban tweelaags compressiesysteem wordt toegepast bij mobiele cliënten. Het systeem bestaat uit een comfortzwachtel met foamzijde en een korte rekzwachtel. Eerst wordt de comfortzwachtel met de foamzijde op de huid aangebracht tot twee vingers onder de achterzijde van de knie. Daarna wordt de compressiezwachtel aangebracht richting de knie met 50% overlap onder constante spanning, zodat de hele comfortzwachtel is bedekt. Geef lichte druk met de handen over het gezwachtelde deel van het been om er zeker van te zijn dat de zwachtel goed op de plaats blijft en zich aan het been hecht. De Coban kunnen gedurende een aantal dagen blijven zitten (maximaal 1 week). Vilans Materiaalbeschrijving Instructieplaatjes en informatie Coban zwachtels: 1 (van 1)
100 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 100 Elastische kousen De drukwaarde (compressieklasse) en de lengte van de kous worden bepaald aan de hand van het ziektebeeld én de persoonlijke situatie van de cliënt. Dit wordt altijd door of in overleg met behandelend arts vastgesteld. Vervolgens dienen de therapeutische elastische kousen te worden aangemeten door een vakbekwaam persoon, vaak een (erkend) leverancier van elastische kousen. Compressieklassen De in Nederland toegepaste drukklasse indeling stemt overeen met de CEN-norm (ENV 12718, in ontwikkeling). Klasse Indeling conform (Europese) CEN-norm Oude Nederlandse indeling A mmhg - I mmhg mmhg II mmhg mmhg III mmhg mmhg IV > 49 mmhg > 45 mmhg Tabel: Overzicht van de compressieklassen en de bijbehorende druk in mmhg In Nederland wordt pas vanaf compressieklasse II gesproken van therapeutische elastische kousen. Kousen uit klasse A en I worden in Nederland dan ook niet vergoed. Wanneer welke klasse: Klasse A en I wordt gebruikt bij: zwangerschap; moe gevoel bij staand beroep. Klasse II wordt gebruikt bij: lichte mate van chronische veneuze insufficiëntie (CVI = niet goed functioneren bloedvaten); oedeem dat alleen s avonds optreedt; oedeem ten gevolge van een trauma; een beginnend syndroom na trombose. Klasse III wordt gebruikt bij: CVI; huidafwijkingen aan het onderbeen; syndroom na trombose; nabehandeling van ulcus cruris; spataderen met sterke oedeemvorming; nabehandeling bij recidiverende erysipelas (wondroos, belroos); zwangerschap met sterke oedeemvorming; lymfoedeem. Klasse IV wordt gebruikt bij: zeer ernstig CVI; zeer zwaar lymfoedeem. Vilans Materiaalbeschrijving Elastische kousen: 1 (van 2)
101 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 101 Kousen met en zonder naad Kousen zijn onder te verdelen in twee types: rondbreikousen; vlakbreikousen. Rondbreikousen zijn naadloos en over het algemeen dunner dan vlakbreikousen. De druk van rondbreikousen wordt bepaald door de trekspanning op de draad tijdens het breien te variëren (strakker of juist ruimer). Rondbreikousen zijn verkrijgbaar tot en met compressieklasse III. Vlakbreikousen zijn zeer precies op maat te maken door het aantal steken te meerderen of te minderen. Doordat aan het einde van het fabricageproces de kous aan de achterzijde wordt dichtgenaaid blijft een naad zichtbaar. Vlakbreikousen zijn beschikbaar tot en met de hoogste compressieklasse. Maatwerk of confectie Zowel rondbrei- als vlakbreikousen zijn beschikbaar in confectie of als maatwerkkousen. Confectiekousen zijn geprefabriceerde kousen, waarbij de verschillende breedte- en lengtematen vastliggen. Maatwerkkousen ( op maat gemaakte kousen) worden per stuk, naar de maten van een individuele cliënt, op maat gemaakt. Voor beide soorten (maatwerk én confectie) geldt dat ze aangemeten moeten worden door een leverancier van elastische kousen. Koustypen Afhankelijk van de aandoening kan het noodzakelijk zijn het onderbeen of juist ook het bovenbeen van compressie te voorzien. Daarnaast kan de vorm van het been bepalend zijn voor het te verstrekken koustype. De meest gebruikte koustypen zijn: AD: AF: AG: AGT: AT: ATM: kous tot aan de knie kous tot halverwege het bovenbeen kous tot in de lies kous tot in de lies met een heupstuk eraan panty zwangerschapspanty Daarnaast zijn er zeer veel varianten mogelijk in uitvoering en afwerking. Bron Leidraad voor zorgverleners Steun de steunkous, Convenantpartijen Arbeidsomstandigheden Thuiszorg, Herziene uitgave Wondenboek, Woundcare Consultant Society. Hulpmiddelenkompas 2002, Therapeutische elastische kousen, College voor Zorgverzekeringen. Vilans Materiaalbeschrijving Elastische kousen: 2 (van 2)
102 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 102 Elektronisch hulpmiddel voor aan- en uitrekken kousen Therapeutische elastische kousen kunnen met een elektronisch hulpmiddel worden uitgetrokken. Hiervoor is op dit moment alleen de Ort-O-Mate verkrijgbaar in Nederland. De Ort-O-Mate bestaat uit een katrol die zich elektronisch opwindt, een bevestigingssysteem (= een knoop die aan de kous wordt vastgezet) en een afstandsbediening waarmee de katrol kan worden geactiveerd. De Ort-O-Mate kan therapeutische elastische kousen uittrekken bij mensen die daar door beperkte kracht en lenigheid niet meer toe in staat zijn. Tevens helpt het apparaat bij het aantrekken van de kousen door het aantrekhulpmiddel, de easy-slide, weer onder de kous vandaan te trekken. Veel mensen kunnen zich hierdoor zelfstandig redden en zijn onafhankelijk van hulpverlening voor hun kousen. Welke kousen? De Ort-O-Mate is geschikt voor het uittrekken van: rond- en vlakbrei kousen tot en met klasse 3; losse kousen die reiken tot aan het bovenbeen; de easy-slide (aantrekhulpmiddel). De Ort-O-Mate is niet geschikt voor: kousen met lage drukklasse, maar met een lange rek; therapeutische Elastische Panty's of andere kousen met een 'broekje'; kousen van klasse 4 en hoger; rond- en vlakbrei kousen met een omvang van minder dan 23 cm; alle vlakbrei kousen met ingenaaide pelotte's (dit geldt dus ook voor klasse 2 en 3). Wat moet een gebruiker kunnen voor zelfstandig gebruik: De cliënt moet zelfstandig op een stoel voor het apparaat plaats kunnen nemen. De cliënt moet beschikken over een redelijk korte termijn geheugen. De handfunctie moet zo goed zijn dat de cliënt de knoop onder de kous kan bevestigen en de knop kan bedienen. Bevestiging van de Ort-O-Mate De Ort-O-Mate dient van te voren goed te worden bevestigd in de kamer van de client. Hiervoor wordt een aparte muurbeugel meegeleverd, die door middel van bijgeleverde schroeven aan de muur kan worden bevestigd. De Ort-O-Mate wordt eenvoudig aan de beugel vastgemaakt. Door meerdere muurbeugels te installeren kan de cliënt de Ort-O-Mate op meerdere plaatsen gebruiken. Zie de instructiefilm (uittrekken steunkousen): (externe link, gezien dec 2014) Bron Website Eritek : (externe link, gezien dec 2014) Website Elliezo: (externe link, gezien dec 2014) Vilans Materiaalbeschrijving Elektronisch hulpmiddel voor aan- en uittrekken elastische kousen: 1 (van 1)
103 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 103 Systemen en beeldmateriaal negatieve druktherapie Er zijn meerdere fabrikanten die systemen leveren voor negatieve druktherapie. Een systeem bestaat over het algemeen uit een pomp, een opvangbeker (canister genoemd), diverse soorten wondbedekkers en drains (slang die via het verband in de wond ligt). KCI was een van de eersten met V.A.C. Therapie. Hierdoor wordt negatieve druktherapie ook wel VAC-therapie genoemd. Hieronder een korte beschrijving van een aantal veel voorkomende systemen. KCI Medicals - V.A.C. Therapie KCI levert verschillende geïntegreerde systemen voor negatieve druk: V.A.C. Ultra Therapie Systeem: een systeem met de mogelijkheid de wond te spoelen met een spoelvloeistof. ActiV.A.C. Therapie Systeem een systeem voor cliënten die mobiel, actief zijn, ook thuis toe te passen. V.A.C. Freedom Therapie Systeem een draagbaar systeem voor thuis of op het werk. V.A.C. Via-systeem een disposable draagbaar systeem te gebruiken bij matig tot weinig complexe wonden. Het systeem kan maximaal 7 dagen gebruikt worden. InfoV.A.C. Therapie Systeem een systeem voor acute, traumatische en chronische wonden. Dit systeem wordt voornamelijk in ziekenhuizen gebruikt. V.A.C. Ats Therapie Systeem een systeem voor complexe wonden in het ziekenhuis of verpleeghuis. De pompen worden gecombineerd met de diverse soorten opvangbekers, wondbedekkers, drains, gels, folies en verbindingstukjes. KCI Medicals biedt kosteloos een recyclingsysteem aan voor de pomp met de opvangbeker. Smith & Nephew Smith & Nephew kent drie verschillende systemen voor negatieve druk: Renasys EZ Plus een systeem vooral gebruikt in ziekenhuizen, bestaat uit een pomp met voedingskabel, een opvangbeker (canister) van 250 ml of 800 ml een houder voor de opvangbeker en een transportkoffer. Go een draagbaar systeem voor mobiele, actieve cliënten, ook voor thuis. Het bestaat uit een pomp met een oplader, een opvangbeker van 300 of 750 ml, een beschermhoes en een draagriem. Diverse wondsets: wondbedekkers, folie en drains. Zie voor gebruiksinstructie: (externe link) PICO klein en draagbaar disposable systeem voor kortdurend en eenmalig gebruik De pomp heeft een bedrijfsduur van maximaal 7 dagen. De pomp maakt een onderdruk van - 80 mmhg mogelijk en is zo klein dat deze in een handtas, broekzak of jaszak kan worden opgeborgen. De pomp is aangesloten op een speciaal ontworpen verband. In elke verpakking bevindt zich één pomp plus 2 AA-lithiumbatterijen en 2 afzonderlijk verpakte verbanden inclusief bevestigingsstrips. Zo kan het verband worden vervangen binnen de bedrijfsduur van de pomp wanneer dit noodzakelijk is. Aan het einde van de week kunnen de pomp en batterijen worden afgevoerd als niet-klinisch afval. Vilans Materiaalbeschrijving Systemen negatieve druktherapie: 1 (van 2)
104 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 104 Zie voor gebruiksinstructie: (externe link) Mölnlycke Health Care Mölnlycke Health Care heeft één systeem voor negatieve druk: Avance negatieve druktherapie Een draagbare pomp met twee opvangbekers (canisters) van 300 en 800 ml, voor ziekenhuis en thuis. Wordt geleverd met een oplaadstation. Het kan worden gebruikt in combinatie met wondcontactlaag, gaaskompressen of foam (spons) In verschillende kits verpakt. Yo medical Yo medical heeft één systeem voor negatieve druk: ixlr8 Een kleine draagbare pomp voor mobiele cliënten. De ixlr8-pomp zuigt het overtollige wondvocht af naar een opvangbeker. De pomp en de beker zitten samen in een draagtas. De opvangbekers zijn transparant en in verschillende maten leverbaar. De drains zijn te leveren in verschillende afmetingen. Met een Y-stuk verbindt je drains uit meerdere wonden met elkaar. De bijbehorende verbandset bestaat uit wondbedekker (Kerlix AMD gaas of Ligasano Groen), folie (XLR8 wondfolie) en de XLR8 Port of een drain. Zie voor gebruiksinstructie: (externe link). Doove Medical Doove Medical heeft één systeem voor negatieve druk: Venturi Het systeem bestaat uit een pomp, een opvangbeker (reservoir) van 600ml met bacteriënfilter en een wondverbandset (kit) voor wondafdichting. De verschillende verbandsets bestaan uit een drain voor het type te behandelen wond, antimicrobiele gaaskompressen of foam, folie en materialen, nodig voor een lekvrije wondafdichting. Bronnen VAC-therapie (externe link), KCI, juni (externe link), januari (externe link), juni (externe link), januari (externe link), juni 2012 Vilans Materiaalbeschrijving Systemen negatieve druktherapie: 2 (van 2)
105 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 105 Wondverband/wondbedekkers voor negatieve druktherapie Niet-verklevende wondcontactlaag De niet-verklevende wondcontactlaag is een polyester wondverband met een siliconenlaag. De wondcontactlaag hecht alleen aan de droge huid en niet aan de wond. Hierdoor is een verbandwisseling minder pijnlijk. De wondcontactlaag vormt zich naar de wond. Wanneer bloedvaten, zenuwen, spieren en pezen niet bedekt zijn met fascie of weefsel en bij blootliggend botweefsel met minimale beschadiging aan het periost is negatieve druktherapie in de regel niet mogelijk. Soms wordt door de arts toch een negatieve druktherapie voorgeschreven. Het gebruik van een niet-verklevende wondcontactlaag (voorbeelden: Mepitel One, Silflex) om de bloedvaten, zenuwen botten, spieren of pezen te beschermen is dan noodzakelijk. Wondbedekkers (foam, gaaskompressen) Bij negatieve druktherapie worden speciaal ontwikkelde wondbedekkers gebruikt, zoals foam, ook wel spons of schuimverband genoemd en gaaskompressen. Hierbij een korte beschrijving van de verschillende wondbedekkers. Foam Er zijn een aantal soorten foam, de meest gebruikte soorten: Polyurethaan foam, soms met een siliconenlaag (voorbeelden: V.A.C. GranuFoam, Ligasano Groen en Wit) Functie: grote drainagecapaciteit, waardoor geschikt voor het reinigen van exsudatieve en infectieuze wonden bevordert de groei van granulatieweefsel flexibel door de open structuur verdeelt het de negatieve druk gelijkmatig verkleint de wond: granulatieweefsel hecht zich aan de foam, de foam krimpt en trekt daardoor de wond samen. Specifieke toepassingen: open wonden geïnfecteerde wonden overbruggingstechnieken voorbereiden van het wondbed voor chirurgisch sluiten Polyvinyl alcohol (PVA) foam (voorbeeld: V.A.C. WhiteFoam) Voordelen: fysieke eigenschappen voorkomen ingroei van weefsel door hogere treksterkte eenvoudiger te hanteren bij het plaatsen in en verwijderen uit tunnels en ondermijningen non-adherent (kleeft niet) bescherming van onderliggende structuren in het wondbed, zoals pezen, zenuwen en bloedvaten Specifieke toepassingen: schone, oppervlakkige wonden pijnlijke wonden tunnels Vilans Materiaalbeschrijving Materialen voor negatieve druktherapie: 1 (van 2)
106 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 106 transplantaten Polyurethaan zilververband (voorbeelden: V.A.C. GranuFoam zilververband, Mepilex Ag) Voordelen: fysieke eigenschappen gelijk aan polyurethaan foam het zilver doodt bacteriën, schimmels en gist, zodat het infecties vermindert continue, gelijkmatige en rechtstreekse afgifte van zilver Specifieke toepassingen: Geïndiceerd bij geïnfecteerde wonden of wonden waarbij een hoog risico bestaat op een wondinfectie NB. Röntgenstraling/magnetische straling reageert op metaal en dus ook op zilververband. Het metaal wordt opgewarmd en kan brandwonden veroorzaken. Voor alle soorten foam zijn verschillende verbandsets beschikbaar. De vorm van de wond, de mate van infectie en het gewenste gebruiksgemak en cliëntencomfort bepalen de keuze voor een specifieke verbandset. Ook kan men soorten foam met elkaar combineren. Vraag de leverancier wat de mogelijkheden zijn. Antimicrobiële gaaskompressen Steriele absorberende antimicrobële gaaskompressen geven een bescherming tegen het doordringen van bacteriën. De gaaskompressen (voorbeeld: Kerlix AMD Gaas) zijn luchtdoorlatend en rafelvrij. Folie De folie wordt over de wondbedekker en 2-5 cm over de wondranden van de wond geplakt. Bij wonden op bijvoorbeeld de hiel kan men de folie in stroken (dakpansgewijs) aanbrengen. Gebruik alleen folie die geschikt is voor negatieve druktherapie en die geleverd wordt door de leverancier. De folie wordt getunneld om de drain aangebracht of bij het gebruik van een port (zuignap) wordt in de folie een gat van 2 cm doorsnede (iets kleiner dan een 2 euro muntstuk) geknipt waarop de port wordt aangebracht. De drain/port wordt aangesloten op de slang van de opvangbeker van het systeem. Bronnen (externe link), juli (externe link), juli medical, januari 2013 Vilans Materiaalbeschrijving Materialen voor negatieve druktherapie: 2 (van 2)
107 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 107 Stoma materialen Een cliënt met een stoma heeft opvang voor de ontlasting of urine nodig. Het materiaal wordt als volgt ingedeeld: Stomamateriaal is de huidplaat en stomazakje Huidplaat is het plakkend deel van het stomamateriaal Stomazakje is het deel van het stomamateriaal dat de output (feces of urine) opvangt Stomahulpmiddelen zijn alle andere materialen (behalve stomamateriaal) die nodig kunnen zijn bij de verzorging van de stoma. Stomamateriaal moet nauwkeurig aansluiten op de stoma; dat wil zeggen dat de huidplaat op 1 à 2 mm afstand van de stoma zit. Een nieuwe stoma wordt in het begin nog kleiner en is na 3 maanden pas op de definitieve maat. Er zijn verschillende soorten stomamateriaal. Onderscheid wordt gemaakt in een eendelig en tweedelig systeem. Zowel bij ileo- en colostoma als bij een urostoma kunnen beide systemen gebruikt worden. De belangrijkste aspecten voor de keuze van het materiaal door de cliënt benoemd, zijn: zekerheid/veiligheid, makkelijk in gebruik en geurloos. De stomaverzorging moet zo eenvoudig mogelijk zijn. Factoren die van invloed zijn bij de keuze van het stomamateriaal zijn: voorkeur cliënt draagcomfort verminderde handfunctie verminderde visus mogelijkheden van zelfzorg conditie of gevoeligheid van de huid aanwezigheid van plooien / oneffenheden ligging van de stoma (op of onder huidsniveau) plaats en grootte van de stoma gebruik van corticosteroïden chemotherapie Huidplaat Een huidplaat (ook wel huidplak of kaasplak genoemd) is een huidbeschermende plaat die op maat in de vorm van de stoma, geknipt wordt. De huidplaat is gemaakt van hydrocolloïd en kan afhankelijk van het gebruikte systeem één of meerdere dagen blijven zitten. Er zijn vierkante of ovale en vlakke of bolronde huidplaten. De ligging van de stoma (op de huid, op huidniveau of meer teruggetrokken, eindstandig of dubbelloops) is medebepalend voor de soort huidplaat. Om de huid rond de stoma te beschermen tegen agressieve ontlasting zijn er huidplaten met meer hydrocolloïd direct rond de stomaopening. Hydrocolloïd heeft ook een genezende werking en kan ook op een rode huid geplakt worden. Bij een nieuwe stoma moet de huid nog wennen, dit kan 1-3 weken duren. De huid kan er dan dan rood uitzien, dit is normaal 1. 1 Lezing Stomazorg, Jacqueline Cornelissen, Congres Darmproblematiek, juni 2012 Vilans Materiaalbeschrijving Stoma materiaal: 1 (van 4)
108 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 108 Eendelig systeem Tekening eendelige systemen. Bron: Bij een eendelig systeem is het stomazakje voorzien van een klevende rand, de huidplaat, om de opening. Stomazakje en huidbeschermende plaat vormen één geheel. Voordelen eendelig systeem vaak wat dunner dan tweedelig materiaal buigt gemakkelijk mee met plooien het zakje neemt weinig plaats in op de buik geeft sommige stomadragers een schoner gevoel doordat bij wisseling het materiaal volledig wordt vervangen Nadelen eendelig systeem Materiaal (inclusief huidplaat) moet vaker worden vervangen, dit is een extra belasting van de huid waardoor er een grotere kans is op huidproblemen. Tweedelig systeem Tekening tweedelig systeem. Bron: Het tweedelig systeem bestaat uit een kleeflaag, waarop een plastic ring (= huidplaat) is bevestigd, met daarbij een los opvangzakje. Dit stomazakje bevat eveneens een ring. Deze ring past precies in de ring van de huidplaat. Voordelen tweedelig systeem materiaal is dikker, kan langer blijven zitten, zeker bij dunne feces de huidplaat hoeft minder vaak te worden verwisseld minder kans op huidbeschadiging Vilans Materiaalbeschrijving Stoma materiaal: 2 (van 4)
109 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 109 Nadelen tweedelig systeem het materiaal is vaak stugger en draagt daardoor minder prettig het aanbrengen van het materiaal geeft, bij verminderde handfunctie, soms problemen Er zijn ook tweedelige systemen, waarbij de huidplaat geen ring heeft, maar een landingszone. Het zakje wordt dan direct op de huidplaat geplakt. Dit systeem heeft alle voordelen van een tweedelig systeem, maar is tevens zo plat als een eendelig systeem. Stomazakjes Bij een ileostoma wordt dunne ontlasting geproduceerd en worden zakjes met een afvoer en sluitclip gebruikt. De zakjes kunnen regelmatig worden geleegd zonder het systeem te verwisselen. De zakjes met afvoer kunnen in het toilet worden geleegd. Zakjes met afvoer hebben de voorkeur boven gesloten systemen, meerdere keren per dag vervangen moeten worden. Het risico voor lekkage van ontlasting is bij disposable zakjes niet groter dan bij zakjes met een afvoer. Colostomazakjes en ileostomazakjes zijn voorzien van een koolstoffilter om onaangename geur te verdrijven. Vanwege dit filter wordt geadviseerd om de zakjes 2-4x per dag te vervangen. Dit kan niet bij een urostomazakje, omdat de dunne vloeistof er doorheen kan lekken. Urostomazakjes moeten voorzien zijn van een terugslagventiel en een afvoerkraantje. Het ventiel voorkomt dat de urine uit de opvangzak terugstroomt naar de stoma. Via het afvoerkraantje kan het afvoerzakje geleegd worden; 's nachts kan er een 'nachtzak' aan het kraantje worden gekoppeld. Het legen van de urineopvangzakken bij een urostoma gebeurt volgens dezelfde regels als voor de urineopvangzakken gebruikt bij blaaskatheters 1. Weggooien van het stomamateriaal Het gebruikte stomamateriaal kan in een gewone afvalbak weggegooid worden, bij voorkeur in een afgesloten afvalzakje. Er bestaat ook doorspoelbaar materiaal. Dit materiaal is alleen geschikt voor colostomadragers. Er zijn niet veel verschillende doorspoelbare stomazakjes, daarom zijn ze ook niet voor alle stomadragers bruikbaar. Stomahulpmiddelen Stomahulpmiddelen zijn belangrijk voor het verbeteren van de kwaliteit van leven van de stomadrager. Ze worden gebruikt bij een pijnlijke huid, fixatie van de huidplaat, lekkage, huidbeschadiging, hygiëne, pijn bij het verwijderen van de de huidplaat, oneffenheden rondom de stoma, buikwandondersteuning, zichtbaarheid van het stomamateriaal, geur, pancaking (feces zakt niet naar beneden in stomazakje) enzovoort. Voorbeelden: stomacap (een minizakje), een (sterk absorberende) stomapleister of een plug (een tampon met beschermende pleister) gordel of stomasteunband. Deze moet wasbaar zijn op ten minste 60º C. huidbeschermende crèmes, poeders, sprays en doekjes. Gebruik deze alleen op advies van de arts of stomaverpleegkundige. hydrocolloïdring om de huid rondom de stoma goed af te sluiten of de huid te beschermen tegen agressieve stoffen uit de stoma. aandrukringen voor diepliggende stoma s pasta s met (waterdicht) en zonder (bij geïrriteerde huid) alcohol om de huid te egaliseren of tussen stoma en huid op te vullen. 1 WCS Wondenboek Vilans Materiaalbeschrijving Stoma materiaal: 3 (van 4)
110 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 110 fixatiemateriaal, zoals plakstrips en lijmspray stomadilatator, een conisch staafje om een stoma wijder te maken bij een vernauwing. lijmoplosser nacht/beenzakken, kunnen meer opvangen. Bronnen Wondenboek 2013, WCS (externe link, ingezien juli 2015) lezing Stomazorg, Jacqueline Cornelissen, Congres Darmproblematiek, juni (externe link, ingezien juli 2015) (externe link, ingezien juli 2015) Evidence-based Richtlijn Stomazorg Nederland, V&VN, oktober 2012 Vilans Materiaalbeschrijving Stoma materiaal: 4 (van 4)
111 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 111 Peristeen anaal irrigatieset De Peristeen anaal irrigatieset is een compleet systeem om de darmen te spoelen. Deze set is vooral geschikt voor personen die als gevolg van neurologische aandoeningen (zoals MS of een dwarslaesie) last hebben van chronische obstipatie of ontlastingsincontinentie. Het systeem bestaat uit een waterreservoir met een deksel, een controle-unit met handpomp en een gecoate rectaalkatheter met ballon. Er is een rectaalkatheter voor volwassenen en een kleinere uitvoering voor kinderen vanaf 3 jaar. Foto: Peristeen systeem Waterreservoir Het waterreservoir wordt gevuld met kraanwater op lichaamstemperatuur door het deksel open te klappen. Het waterreservoir kan op de vloer of op ooghoogte staan en hoeft niet opgehangen te worden, het kan aan het handvat verplaatst worden. Foto: deksel waterreservoir Vilans Materiaalbeschrijving Peristeen anaal irrigatie set: 1 (van 3)
onbewaakte kopie Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Verzorging van wonden
 Verpleeghuis- woon- en thuiszorg Verzorging van wonden Dit document mag vrijelijk worden vermenigvuldigd en verspreid mits steeds de Werkgroep Infectiepreventie als auteur wordt vermeld. Vergewis u er
Verpleeghuis- woon- en thuiszorg Verzorging van wonden Dit document mag vrijelijk worden vermenigvuldigd en verspreid mits steeds de Werkgroep Infectiepreventie als auteur wordt vermeld. Vergewis u er
Wondbehandelingsproducten
 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 94 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu,
Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 94 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu,
- 1 - Decubitusbehandelprotocol
 - 1 - Definitie Decubitus is de medische term voor doorliggen, dit betekent weefselversterf, veroorzaakt door de inwerking op het lichaam van druk-, schuif- en wrijfkrachten of een combinatie van deze
- 1 - Definitie Decubitus is de medische term voor doorliggen, dit betekent weefselversterf, veroorzaakt door de inwerking op het lichaam van druk-, schuif- en wrijfkrachten of een combinatie van deze
Wondbehandelingsproducten
 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 97 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu,
Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 97 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu,
Verpleeghuis- woon- en thuiszorg. Verzorging van wonden
 Verpleeghuis- woon- en thuiszorg Verzorging van wonden Werkgroep Infectie Preventie Vastgesteld: maart 2004 Revisie: maart 2009 Aan de samenstelling van deze richtlijn werd, behalve door leden en medewerkers
Verpleeghuis- woon- en thuiszorg Verzorging van wonden Werkgroep Infectie Preventie Vastgesteld: maart 2004 Revisie: maart 2009 Aan de samenstelling van deze richtlijn werd, behalve door leden en medewerkers
Doelstelling. Het op een professionele wijze leren kijken, omschrijven/ rapporteren en registreren van een wond volgens het TIME classificatie model.
 Tijd voor TIME! Doelstelling Het op een professionele wijze leren kijken, omschrijven/ rapporteren en registreren van een wond volgens het TIME classificatie model. Hoe kan ik mijn zorgen en deskundigheid
Tijd voor TIME! Doelstelling Het op een professionele wijze leren kijken, omschrijven/ rapporteren en registreren van een wond volgens het TIME classificatie model. Hoe kan ik mijn zorgen en deskundigheid
Richtlijn algemene wondverzorging
 Richtlijn algemene wondverzorging Inhoud -De Huid -Soorten wonden -WCS -Vochtig wondmilieu -Producten De huid: epidermis, dermis en subcutis Het grootste orgaan van ons lichaam Opbouw: Opperhuid (epidermis)
Richtlijn algemene wondverzorging Inhoud -De Huid -Soorten wonden -WCS -Vochtig wondmilieu -Producten De huid: epidermis, dermis en subcutis Het grootste orgaan van ons lichaam Opbouw: Opperhuid (epidermis)
Module 2. Wondgenezing
 Module 2 Wondgenezing 1 Mechanismen van wondgenezing Definitie van een wond Een wond is per definitie een pathologische toestand waarbij weefsels van elkaar zijn gescheiden en/of vernietigd, en die samengaat
Module 2 Wondgenezing 1 Mechanismen van wondgenezing Definitie van een wond Een wond is per definitie een pathologische toestand waarbij weefsels van elkaar zijn gescheiden en/of vernietigd, en die samengaat
Het verzorgen van rode en gele wonden bij een zorgvrager
 1 1 1 1 0 1 0 1 0 1 0 Opdrachtformulier Het verzorgen van rode en gele wonden bij een zorgvrager Naam student: Datum: Voordat je gaat oefenen 1 Lees het handelingsformulier van deze vaardigheid en noteer
1 1 1 1 0 1 0 1 0 1 0 Opdrachtformulier Het verzorgen van rode en gele wonden bij een zorgvrager Naam student: Datum: Voordat je gaat oefenen 1 Lees het handelingsformulier van deze vaardigheid en noteer
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen. Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Wondbehandelingsproducten
 Protocollen Voorbehouden, Risicovolle en Overige handelingen Decubitus 45 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu, het verwijderen van necrose
Protocollen Voorbehouden, Risicovolle en Overige handelingen Decubitus 45 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu, het verwijderen van necrose
Wondzorgproduct keuze lijst juli 2005
 Wondzorgproduct keuze lijst ALGINATEN Alginaten worden gemaakt van bruin zeewier, dat tot vezels en vervolgens tot matjes of (lint) tampons wordt verwerkt. Alginaten bevatten calcium welke aan de wond
Wondzorgproduct keuze lijst ALGINATEN Alginaten worden gemaakt van bruin zeewier, dat tot vezels en vervolgens tot matjes of (lint) tampons wordt verwerkt. Alginaten bevatten calcium welke aan de wond
Aanwijzingen voor patiënten met een wondhechting. Patiënteninformatie
 Aanwijzingen voor patiënten met een wondhechting Patiënteninformatie Inhoudstafel 1. Anamnese... 3 1.1. Wanneer?... 3 1.2. Soort letsel? (bekeken door arts en verpleegkundige)... 3 1.3. Tetanusvaccinatie?...
Aanwijzingen voor patiënten met een wondhechting Patiënteninformatie Inhoudstafel 1. Anamnese... 3 1.1. Wanneer?... 3 1.2. Soort letsel? (bekeken door arts en verpleegkundige)... 3 1.3. Tetanusvaccinatie?...
Traditionele wondbedekkers
 Traditionele wondbedekkers Bij de behandeling van wonden, met name chronische wonden, is vochtige wondbehandeling met speciale wondbedekkers meestal de eerste keus. Echter in sommige gevallen kiest de
Traditionele wondbedekkers Bij de behandeling van wonden, met name chronische wonden, is vochtige wondbehandeling met speciale wondbedekkers meestal de eerste keus. Echter in sommige gevallen kiest de
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen. Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Wondsymposium Mary-Ann el Sharouni AIOS Dermatologie UMCU
 Wondsymposium 31-10-2018 Mary-Ann el Sharouni AIOS Dermatologie UMCU Hoe zou je deze wond beschrijven? Leren kijken Even meekijken Dermatologie = Leren kijken = Actief! Waar gaan we het over hebben? Anatomie
Wondsymposium 31-10-2018 Mary-Ann el Sharouni AIOS Dermatologie UMCU Hoe zou je deze wond beschrijven? Leren kijken Even meekijken Dermatologie = Leren kijken = Actief! Waar gaan we het over hebben? Anatomie
onbewaakte kopie Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
EEN BRANDWOND FRANCISCUS VLIETLAND
 EEN BRANDWOND FRANCISCUS VLIETLAND Inleiding Uw huid kan redelijk goed tegen warmte, zoals van een warm bad. Maar bij echte hitte, bijvoorbeeld in een te heet bad, kan de huid verbranden. De huid doet
EEN BRANDWOND FRANCISCUS VLIETLAND Inleiding Uw huid kan redelijk goed tegen warmte, zoals van een warm bad. Maar bij echte hitte, bijvoorbeeld in een te heet bad, kan de huid verbranden. De huid doet
Informatiefolder Wond- verzorging
 Informatiefolder Wondverzorging Inhoudsopgave Oorzaken 3 Wanneer moet u een arts raadplegen 3 Wat kunt u er zelf aan doen 3 Schoonmaken Wondontsmetting 4 Pincetten Wondbedekkers 5 Verbandgazen Verbandwindsels
Informatiefolder Wondverzorging Inhoudsopgave Oorzaken 3 Wanneer moet u een arts raadplegen 3 Wat kunt u er zelf aan doen 3 Schoonmaken Wondontsmetting 4 Pincetten Wondbedekkers 5 Verbandgazen Verbandwindsels
onbewaakte kopie Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Wondbehandeling bij een tweedegraads brandwond
 Wondbehandeling bij een tweedegraads brandwond Uw behandelend arts heeft een tweedegraads brandwond bij u geconstateerd. In deze folder vindt u informatie over tweedegraads brandwond, wondbehandeling en
Wondbehandeling bij een tweedegraads brandwond Uw behandelend arts heeft een tweedegraads brandwond bij u geconstateerd. In deze folder vindt u informatie over tweedegraads brandwond, wondbehandeling en
onbewaakte kopie Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Basiskennis Wondbedekkers
 Basiskennis Wondbedekkers Ramona van der Loo-Kolster Decubitus en Wondconsulente Wondsymposium 21 april 2015 Inhoud De ideale wondbedekker Vochtig wondmilieu Observatie en registratie Verschillende soorten
Basiskennis Wondbedekkers Ramona van der Loo-Kolster Decubitus en Wondconsulente Wondsymposium 21 april 2015 Inhoud De ideale wondbedekker Vochtig wondmilieu Observatie en registratie Verschillende soorten
MODERNE WONDZORG TIME ALGORITME IHOR VITENKO
 MODERNE WONDZORG TIME ALGORITME IHOR VITENKO SYMPOSIUM MODERNE WONDZORG = ALGORITMISCH WONDZORG Patiënt heeft recht op het juiste verband voor de juiste prijs Ihor Vitenko Wondzorgverpleegkundige 08 februari
MODERNE WONDZORG TIME ALGORITME IHOR VITENKO SYMPOSIUM MODERNE WONDZORG = ALGORITMISCH WONDZORG Patiënt heeft recht op het juiste verband voor de juiste prijs Ihor Vitenko Wondzorgverpleegkundige 08 februari
Onderwerp Behandelmogelijkheden voor lymfoedeem na borstkanker
 Onderwerp Behandelmogelijkheden voor lymfoedeem na borstkanker voorstellen Inge Jansen Oedeemfysiotherapeute Opleiding Master oncologiefysiotherapie Praktijk voor Fysiotherapie in Terborg 18-11- 14 Inhoud
Onderwerp Behandelmogelijkheden voor lymfoedeem na borstkanker voorstellen Inge Jansen Oedeemfysiotherapeute Opleiding Master oncologiefysiotherapie Praktijk voor Fysiotherapie in Terborg 18-11- 14 Inhoud
Toepassingen Wonden die geheel of gedeeltelijk zijn bedekt met zwarte droge necrose.
 Wondreinigers Hypertone hydrogel Isotone hydrogel Wonden die geheel of gedeeltelijk zijn bedekt met zwarte droge necrose. Tubes Z-indexnr. Art.nr. Binnenverp. Transportverp. Tube 5 g 14297744 360500 10
Wondreinigers Hypertone hydrogel Isotone hydrogel Wonden die geheel of gedeeltelijk zijn bedekt met zwarte droge necrose. Tubes Z-indexnr. Art.nr. Binnenverp. Transportverp. Tube 5 g 14297744 360500 10
H.40021.0516. Wondzorgboek
 H.40021.0516 Wondzorgboek Inleiding Voor u ligt het wondzorgboek van de Saxenburgh Groep. Het is een leidraad voor verpleegkundigen, artsen en andere hulpverleners bij de behandeling van uw wond. Met
H.40021.0516 Wondzorgboek Inleiding Voor u ligt het wondzorgboek van de Saxenburgh Groep. Het is een leidraad voor verpleegkundigen, artsen en andere hulpverleners bij de behandeling van uw wond. Met
Behandeling goedaardige huidaandoeningen
 Behandeling goedaardige huidaandoeningen Inhoudsopgave Inleiding... 1 Excisie (wegsnijden)... 1 Shave (afschaven)... 2 Curettage (afkrabben)... 3 Cryotherapie (bevriezen)... 3 Aanstippen met trichloorazijnzuur
Behandeling goedaardige huidaandoeningen Inhoudsopgave Inleiding... 1 Excisie (wegsnijden)... 1 Shave (afschaven)... 2 Curettage (afkrabben)... 3 Cryotherapie (bevriezen)... 3 Aanstippen met trichloorazijnzuur
Hoe krijgt u lymfoedeem? Welke vormen van lymfoedeem zijn er?
 Lymfoedeem Wat is lymfoedeem? Lymfoedeem is een ophoping van lymfevocht. Dit kan ontstaan in bijvoorbeeld een arm of been. De arm of het been kan daardoor dik worden. Lymfevocht stroomt door de lymfevaten.
Lymfoedeem Wat is lymfoedeem? Lymfoedeem is een ophoping van lymfevocht. Dit kan ontstaan in bijvoorbeeld een arm of been. De arm of het been kan daardoor dik worden. Lymfevocht stroomt door de lymfevaten.
Hoe schoon kan het worden? Reinigen en debridement
 Hoe schoon kan het worden? Reinigen en debridement Barbara den Boogert Wondconsulent Sandy Egbreghts-Uchtmann Wondconsulent/Verpleegkundig specialist i.o. Inhoud Reinigen Debridement Methode van toepassing
Hoe schoon kan het worden? Reinigen en debridement Barbara den Boogert Wondconsulent Sandy Egbreghts-Uchtmann Wondconsulent/Verpleegkundig specialist i.o. Inhoud Reinigen Debridement Methode van toepassing
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen. Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Wondzorg symposium Wat is schoon genoeg?! Sandy Uchtmann Wondconsulent St. Medisch Centrum Haaglanden en Bronovo-Nebo
 Wondzorg symposium 2016 Wat is schoon genoeg?! Sandy Uchtmann Wondconsulent St. Medisch Centrum Haaglanden en Bronovo-Nebo (potentiële) belangenverstrengeling Voor bijeenkomst mogelijk relevante relaties
Wondzorg symposium 2016 Wat is schoon genoeg?! Sandy Uchtmann Wondconsulent St. Medisch Centrum Haaglanden en Bronovo-Nebo (potentiële) belangenverstrengeling Voor bijeenkomst mogelijk relevante relaties
HydroTac het hydroactieve wondverband. Houdt droge wonden vochtig en exsuderende wonden voldoende droog.
 NIEUW HydroTac het hydroactieve wondverband. Houdt droge wonden vochtig en exsuderende wonden voldoende droog. Wondbehandeling Houdt exsuderende wonden voldoende droog. HydroTac gemakkelijk, hygiënisch,
NIEUW HydroTac het hydroactieve wondverband. Houdt droge wonden vochtig en exsuderende wonden voldoende droog. Wondbehandeling Houdt exsuderende wonden voldoende droog. HydroTac gemakkelijk, hygiënisch,
Wondbehandelingsproducten
 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 73 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu,
Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 73 Wondbehandelingsproducten De behandeling van wonden is gericht op het creëren van een vochtig wondmilieu,
Wondbehandeling. Afdeling spoedeisende hulp Locatie Veldhoven
 Wondbehandeling Afdeling spoedeisende hulp Locatie Veldhoven U heeft letsel aan de huid opgelopen en informatie gekregen over de behandeling. In deze folder kunt u alles nog eens nalezen. Wondbehandeling
Wondbehandeling Afdeling spoedeisende hulp Locatie Veldhoven U heeft letsel aan de huid opgelopen en informatie gekregen over de behandeling. In deze folder kunt u alles nog eens nalezen. Wondbehandeling
onbewaakte kopie Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Wondzorg. Wondfysiologie. vochtig of droog? vochtig of droog? Droog (katoen, wol, gaas, )
 Wondzorg 1 2 Wondfysiologie 1 Inflammatie proces vasoconstrictie vasodilatatie + inflammatie 2 Regeneratie proces granulatieweefsel epitheelvorming 3 Remodellering proces contractie littekenvorming 3 4
Wondzorg 1 2 Wondfysiologie 1 Inflammatie proces vasoconstrictie vasodilatatie + inflammatie 2 Regeneratie proces granulatieweefsel epitheelvorming 3 Remodellering proces contractie littekenvorming 3 4
Oefeningen en leefregels na het okselkliertoilet
 Oefeningen en leefregels na het okselkliertoilet Albert Schweitzer ziekenhuis april 2015 pavo 0342 Oefeningen Na de operatie kan uw schouder aan de geopereerde kant minder beweeglijk zijn. Door armoefeningen
Oefeningen en leefregels na het okselkliertoilet Albert Schweitzer ziekenhuis april 2015 pavo 0342 Oefeningen Na de operatie kan uw schouder aan de geopereerde kant minder beweeglijk zijn. Door armoefeningen
BIJSLUITER. PIX LITHANTHRACIS 1,5% TRIAMCINOLONACETONIDE 0,1% SALICYLZUUR 1% crème en zalf
 BIJSLUITER PIX LITHANTHRACIS 1,5% TRIAMCINOLONACETONIDE 0,1% SALICYLZUUR 1% crème en zalf Lees de hele bijsluiter goed vóórdat u dit geneesmiddel gaat gebruiken want er staat belangrijke informatie in
BIJSLUITER PIX LITHANTHRACIS 1,5% TRIAMCINOLONACETONIDE 0,1% SALICYLZUUR 1% crème en zalf Lees de hele bijsluiter goed vóórdat u dit geneesmiddel gaat gebruiken want er staat belangrijke informatie in
BIJSLUITER. LCD 10% TRIAMCINOLONACETONIDE 0,1% vaselinelanettecrème
 BIJSLUITER LCD 10% TRIAMCINOLONACETONIDE 0,1% vaselinelanettecrème Lees de hele bijsluiter goed vóórdat u dit geneesmiddel gaat gebruiken want er staat belangrijke informatie in voor u. - Bewaar deze bijsluiter.
BIJSLUITER LCD 10% TRIAMCINOLONACETONIDE 0,1% vaselinelanettecrème Lees de hele bijsluiter goed vóórdat u dit geneesmiddel gaat gebruiken want er staat belangrijke informatie in voor u. - Bewaar deze bijsluiter.
STIP NIET VAN TOEPASSING. Voor bijeenkomst mogelijk relevante relaties met bedrijven
 STIP (potentiële) belangenverstrengeling Geen / Zie hieronder Voor bijeenkomst mogelijk relevante relaties met bedrijven Sponsoring of onderzoeksgeld Honorarium of andere (financiële) vergoeding Aandeelhouder
STIP (potentiële) belangenverstrengeling Geen / Zie hieronder Voor bijeenkomst mogelijk relevante relaties met bedrijven Sponsoring of onderzoeksgeld Honorarium of andere (financiële) vergoeding Aandeelhouder
Decubitus & Wondzorg. Janine Janssen en Jolanda Thiecke 1
 Decubitus & Wondzorg Janine Janssen en Jolanda Thiecke 1 Inhoud presentatie Decubitus: veranderingen nieuwe EPUAP/ NPUAP richtlijn Wondzorg een overview Interactieve casuistiek 2 Decubitus Nieuw volgens
Decubitus & Wondzorg Janine Janssen en Jolanda Thiecke 1 Inhoud presentatie Decubitus: veranderingen nieuwe EPUAP/ NPUAP richtlijn Wondzorg een overview Interactieve casuistiek 2 Decubitus Nieuw volgens
Oefeningen en leefregels na het okselkliertoilet
 Oefeningen en leefregels na het okselkliertoilet Oefeningen Na de operatie kan uw schouder aan de geopereerde kant minder beweeglijk zijn. Door armoefeningen te doen, kunt u het herstel van de beweeglijkheid
Oefeningen en leefregels na het okselkliertoilet Oefeningen Na de operatie kan uw schouder aan de geopereerde kant minder beweeglijk zijn. Door armoefeningen te doen, kunt u het herstel van de beweeglijkheid
Themabijeenkomst lymfoedeem en huidklachten na oncologische behandeling
 Themabijeenkomst lymfoedeem en huidklachten na oncologische behandeling Even voorstellen Karlijn Sterkenburg info@onze-huid.nl Patricia Stienstra info@patriciastienstra.nl Agenda De huid en het lymfesysteem,
Themabijeenkomst lymfoedeem en huidklachten na oncologische behandeling Even voorstellen Karlijn Sterkenburg info@onze-huid.nl Patricia Stienstra info@patriciastienstra.nl Agenda De huid en het lymfesysteem,
Huidpoortclassificatie. Sig PD Bettie Hoekstra, verpleegkundig specialist Trian Bellemakers, dialyseverpleegkundige
 Huidpoortclassificatie Sig PD Bettie Hoekstra, verpleegkundig specialist Trian Bellemakers, dialyseverpleegkundige 2 Inhoud Preoperatieve zorg Postoperatieve zorg Chronische zorg Classificatie: hoe, wat,
Huidpoortclassificatie Sig PD Bettie Hoekstra, verpleegkundig specialist Trian Bellemakers, dialyseverpleegkundige 2 Inhoud Preoperatieve zorg Postoperatieve zorg Chronische zorg Classificatie: hoe, wat,
Een hecht- of schaafwond. Praktische adviezen
 Een hecht- of schaafwond Praktische adviezen Inleiding U heeft een hecht-of een schaafwond die behandeld is op de Spoedeisende hulp. Deze folder geeft u adviezen en instructies die bijdragen aan een voorspoedig
Een hecht- of schaafwond Praktische adviezen Inleiding U heeft een hecht-of een schaafwond die behandeld is op de Spoedeisende hulp. Deze folder geeft u adviezen en instructies die bijdragen aan een voorspoedig
Patiënteninformatie. Okselklierdissectie (OKD) Informatie over verwijdering van lymfeklieren in de oksel
 Patiënteninformatie Okselklierdissectie (OKD) Informatie over verwijdering van lymfeklieren in de oksel Okselklierdissectie (OKD) Informatie over verwijdering van lymfeklieren in de oksel Naast het systeem
Patiënteninformatie Okselklierdissectie (OKD) Informatie over verwijdering van lymfeklieren in de oksel Okselklierdissectie (OKD) Informatie over verwijdering van lymfeklieren in de oksel Naast het systeem
Huidchirurgie Huidafwijking verwijderen d.m.v. excisie
 31-5-2017 394 Huidchirurgie Huidafwijking verwijderen d.m.v. excisie Wat is een excisie? Een excisie is een ingreep waarbij een huidafwijking wordt weggesneden. Voorgestelde behandeling Er is voor u een
31-5-2017 394 Huidchirurgie Huidafwijking verwijderen d.m.v. excisie Wat is een excisie? Een excisie is een ingreep waarbij een huidafwijking wordt weggesneden. Voorgestelde behandeling Er is voor u een
9Decubitus en smetten
 DC 9Decubitus en smetten 1 Inleiding Als helpende zorg en welzijn krijg je te maken met cliënten die veel op bed liggen, of cliënten in een rolstoel. Deze mensen zitten of liggen vaak lang in dezelfde
DC 9Decubitus en smetten 1 Inleiding Als helpende zorg en welzijn krijg je te maken met cliënten die veel op bed liggen, of cliënten in een rolstoel. Deze mensen zitten of liggen vaak lang in dezelfde
Compressietherapie been
 Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 30 Compressietherapie been Compressietherapie wordt algemeen beschouwd als de standaard behandeling voor een
Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen 30 Compressietherapie been Compressietherapie wordt algemeen beschouwd als de standaard behandeling voor een
Basiskennis wonden en wondgenezing
 Basiskennis wonden en wondgenezing Annelies van Zandbergen, verpleegkundig specialist i.o. Wond Expertise Centrum GHZ ZorgBrug Opzet workshop - werkwijze WEC - soorten wonden/wondgenezing - anamnese -
Basiskennis wonden en wondgenezing Annelies van Zandbergen, verpleegkundig specialist i.o. Wond Expertise Centrum GHZ ZorgBrug Opzet workshop - werkwijze WEC - soorten wonden/wondgenezing - anamnese -
G E B R U I K E R S T I P S
 ALGEMENE TIPS VOOR THERAPEUTISCH ELASTISCHE KOUSEN Aantrekken Trek uw therapeutisch elastische kousen direct na het opstaan aan en draag ze iedere dag. Maak gebruik van onze speciale aantrekhandschoenen
ALGEMENE TIPS VOOR THERAPEUTISCH ELASTISCHE KOUSEN Aantrekken Trek uw therapeutisch elastische kousen direct na het opstaan aan en draag ze iedere dag. Maak gebruik van onze speciale aantrekhandschoenen
Een veelzijdig schuimverband voor betrouwbare absorptie? Cutimed Siltec THERAPIES. HAND IN HAND.
 Een veelzijdig schuimverband voor betrouwbare absorptie? Cutimed Siltec THERAPIES. HAND IN HAND. EXSUDAATMANAGEMENT MET SILTEC TECHNOLOGIE BETROUWBARE RESULTATEN IN ALLE OMSTANDIGHEDEN Voor een goede wondgenezing
Een veelzijdig schuimverband voor betrouwbare absorptie? Cutimed Siltec THERAPIES. HAND IN HAND. EXSUDAATMANAGEMENT MET SILTEC TECHNOLOGIE BETROUWBARE RESULTATEN IN ALLE OMSTANDIGHEDEN Voor een goede wondgenezing
Voorbereiding op de operatie Wij vragen u om uw oksel niet meer te ontharen vanaf het moment van bericht van opname tot aan de operatie.
 BORSTAMPUTATIE Inleiding Uw chirurg heeft met u gesproken over een borstamputatie. Bij een dergelijke operatie verwijdert de chirurg de gehele borst met tepel. In deze folder vindt u meer informatie over
BORSTAMPUTATIE Inleiding Uw chirurg heeft met u gesproken over een borstamputatie. Bij een dergelijke operatie verwijdert de chirurg de gehele borst met tepel. In deze folder vindt u meer informatie over
Patiënteninformatie. Scheurwonden (skin tears)
 Patiënteninformatie Scheurwonden (skin tears) Inhoud Scheurwonden (skin tears)... 1 Ontstaan van scheurwonden... 3 Preventie van scheurwonden... 4 Behandeling van scheurwonden... 5 Complicaties... 6 Bloeding...
Patiënteninformatie Scheurwonden (skin tears) Inhoud Scheurwonden (skin tears)... 1 Ontstaan van scheurwonden... 3 Preventie van scheurwonden... 4 Behandeling van scheurwonden... 5 Complicaties... 6 Bloeding...
Wondtoilet toepassen op zwarte wonden
 1 1 1 1 1 0 1 0 1 0 1 0 Opdrachtformulier Wondtoilet toepassen op zwarte wonden Naam student: Datum: 1 Lees het handelingsformulier van deze vaardigheid en noteer vragen en opmerkingen. Bespreek deze met
1 1 1 1 1 0 1 0 1 0 1 0 Opdrachtformulier Wondtoilet toepassen op zwarte wonden Naam student: Datum: 1 Lees het handelingsformulier van deze vaardigheid en noteer vragen en opmerkingen. Bespreek deze met
onbewaakte kopie Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen
 Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
Protocollenboek Voorbehouden en Risicovolle en Overige handelingen Hoofdstuk Heelkunde en overige handelingen Protocollen Voorbehouden, Risicovolle en Overige handelingen Heelkunde en overige handelingen
d0c8f827-878b-43e4-9ee0-ad02ff5863c8 Wondzorg Freya Etman Mondriaan Verpleegk Verzorgend 22.07.2010 10:53 www.thiememeulenhoff.nl
 d0c8f827-878b-43e4-9ee0-ad02ff5863c8 Wondzorg Freya Etman Mondriaan Verpleegk Verzorgend 22.07.2010 10:53 www.thiememeulenhoff.nl ThiemeMeulenhoff, Utrecht/Zutphen, 2010 Alle rechten voorbehouden. Niets
d0c8f827-878b-43e4-9ee0-ad02ff5863c8 Wondzorg Freya Etman Mondriaan Verpleegk Verzorgend 22.07.2010 10:53 www.thiememeulenhoff.nl ThiemeMeulenhoff, Utrecht/Zutphen, 2010 Alle rechten voorbehouden. Niets
Staphylococcal scalded skin syndrome (SSSS)
 Staphylococcal scalded skin syndrome (SSSS) De behandelend arts vermoedt dat uw kind het Staphylococcal scalded skin syndrome (SSSS) heeft. In deze folder geven wij u uitleg over dit syndroom en over de
Staphylococcal scalded skin syndrome (SSSS) De behandelend arts vermoedt dat uw kind het Staphylococcal scalded skin syndrome (SSSS) heeft. In deze folder geven wij u uitleg over dit syndroom en over de
Naar huis met een drain (Heelkunde)
 Naar huis met een drain (Heelkunde) In overleg met de behandeld arts heeft u een operatie ondergaan, waarbij uw lymfeklieren zijn verwijderd. Nu mag u met de drain naar huis. In deze folder informeren
Naar huis met een drain (Heelkunde) In overleg met de behandeld arts heeft u een operatie ondergaan, waarbij uw lymfeklieren zijn verwijderd. Nu mag u met de drain naar huis. In deze folder informeren
Radiotherapie bij borstkanker
 Radiotherapie bij borstkanker In deze folder leest u meer over bestraling bij de behandeling van borstkanker. Deze informatie ontvangt u als aanvulling op de algemene informatie over radiotherapie. Uw
Radiotherapie bij borstkanker In deze folder leest u meer over bestraling bij de behandeling van borstkanker. Deze informatie ontvangt u als aanvulling op de algemene informatie over radiotherapie. Uw
Chirurgie. Zweetklierontsteking.
 Chirurgie Zweetklierontsteking www.catharinaziekenhuis.nl Inhoud Ligging en functie... 3 Zweetklierontsteking... 4 Diagnose en onderzoek... 4 Behandelingsmogelijkheden... 4 Operatie... 5 Mogelijke complicaties...
Chirurgie Zweetklierontsteking www.catharinaziekenhuis.nl Inhoud Ligging en functie... 3 Zweetklierontsteking... 4 Diagnose en onderzoek... 4 Behandelingsmogelijkheden... 4 Operatie... 5 Mogelijke complicaties...
Wondbehandeling. Afdeling spoedeisende hulp Locatie Veldhoven
 Wondbehandeling Afdeling spoedeisende hulp Locatie Veldhoven U heeft letsel aan de huid opgelopen en informatie gekregen over de behandeling. In deze folder kunt u alles nog eens nalezen. Soorten wonden
Wondbehandeling Afdeling spoedeisende hulp Locatie Veldhoven U heeft letsel aan de huid opgelopen en informatie gekregen over de behandeling. In deze folder kunt u alles nog eens nalezen. Soorten wonden
Wondzorg & positie in de regio. Pieter Boele van Hensbroek traumachirurg
 Wondzorg & positie in de regio Pieter Boele van Hensbroek traumachirurg Indeling Wondzorg (Kwaliteitsstandaard Organisatie van wondzorg in Nederland) Niet spoedeisend Spoedeisend Wondzorg categorie I Wondzorg
Wondzorg & positie in de regio Pieter Boele van Hensbroek traumachirurg Indeling Wondzorg (Kwaliteitsstandaard Organisatie van wondzorg in Nederland) Niet spoedeisend Spoedeisend Wondzorg categorie I Wondzorg
Het is in uw eigen belang dat u de folder goed doorleest en de adviezen nauwkeurig opvolgt. Dit om een spoedig herstel te bevorderen.
 D e c u b i t u s Deze folder geeft u informatie over Decubitus, wat u kunt doen om het te voorkomen en hoe het wordt behandeld. Deze folder is bedoeld voor als u geopereerd wordt, of gedurende langere
D e c u b i t u s Deze folder geeft u informatie over Decubitus, wat u kunt doen om het te voorkomen en hoe het wordt behandeld. Deze folder is bedoeld voor als u geopereerd wordt, of gedurende langere
HET NEDERLANDSE RODE KRUIS DISTRICT: MIDDEN-LIMBURG AFDELING: ECHT-SUSTEREN & MAASGOUW
 HET NEDERLANDSE RODE KRUIS DISTRICT: MIDDEN-LIMBURG AFDELING: ECHT-SUSTEREN & MAASGOUW Drs. E.W.J. Ficken, Rode Kruis arts E.F./R.K.: 17.08.28 Mevr. W. Thomassen, wondverpleegkundige Datum: 27 november
HET NEDERLANDSE RODE KRUIS DISTRICT: MIDDEN-LIMBURG AFDELING: ECHT-SUSTEREN & MAASGOUW Drs. E.W.J. Ficken, Rode Kruis arts E.F./R.K.: 17.08.28 Mevr. W. Thomassen, wondverpleegkundige Datum: 27 november
Actinische keratosen. Poli Dermatologie
 00 Actinische keratosen Poli Dermatologie Wat zijn actinische keratosen? Actinische keratosen zijn plekjes op de huid die ontstaan door schade van zonlicht. Deze plekjes ontstaan op delen van het lichaam
00 Actinische keratosen Poli Dermatologie Wat zijn actinische keratosen? Actinische keratosen zijn plekjes op de huid die ontstaan door schade van zonlicht. Deze plekjes ontstaan op delen van het lichaam
Okselklierverwijdering (-dissectie) bij borstkanker
 Okselklierverwijdering (-dissectie) bij borstkanker Uw chirurg heeft met u besproken dat binnenkort bij u een okselklierverwijdering plaatsvindt (ook wel okselklierdissectie of okselkliertoilet genoemd).
Okselklierverwijdering (-dissectie) bij borstkanker Uw chirurg heeft met u besproken dat binnenkort bij u een okselklierverwijdering plaatsvindt (ook wel okselklierdissectie of okselkliertoilet genoemd).
Informatie rondom kleine ingrepen onder plaatselijke verdoving
 Informatie rondom kleine ingrepen onder plaatselijke verdoving Locatie ETZ Elisabeth Inhoudsopgave Klik op het onderwerp om verder te lezen. Het Behandelcentrum 1 De behandeling 1 Voor de behandeling 2
Informatie rondom kleine ingrepen onder plaatselijke verdoving Locatie ETZ Elisabeth Inhoudsopgave Klik op het onderwerp om verder te lezen. Het Behandelcentrum 1 De behandeling 1 Voor de behandeling 2
Afdeling Heelkunde, locatie AZU. Voorzorgsmaatregelen voor lymfoedeem
 Afdeling Heelkunde, locatie AZU Voorzorgsmaatregelen voor lymfoedeem Na verwijdering of bestraling van lymfeklieren is er altijd een kans op lymfoedeem. Er zijn een aantal factoren die de kans op lymfoedeem
Afdeling Heelkunde, locatie AZU Voorzorgsmaatregelen voor lymfoedeem Na verwijdering of bestraling van lymfeklieren is er altijd een kans op lymfoedeem. Er zijn een aantal factoren die de kans op lymfoedeem
Oncologische wondzorg: Een specifieke aanpak. Inleiding. Oncologische wonde Oncologisch ulcus. De JaegereLaurence
 Oncologische wondzorg: Een specifieke aanpak De JaegereLaurence Inleiding 1 man op 3 en 1 vrouw op 4 wordt voor hun 75jaar geconfronteerd met kanker. Kanker : een ongeremde deling van lichaamscellen. Naast
Oncologische wondzorg: Een specifieke aanpak De JaegereLaurence Inleiding 1 man op 3 en 1 vrouw op 4 wordt voor hun 75jaar geconfronteerd met kanker. Kanker : een ongeremde deling van lichaamscellen. Naast
>Werkmodel: Verbanden
 >Werkmodel: Verbanden Het aanleggen van een snelverband Dit is een voorbeeld van een dekverband. Laat het kind zitten. Denk aan de hygiëne. Doe als dat kan handschoenen aan. Verzorg de wond volgens de
>Werkmodel: Verbanden Het aanleggen van een snelverband Dit is een voorbeeld van een dekverband. Laat het kind zitten. Denk aan de hygiëne. Doe als dat kan handschoenen aan. Verzorg de wond volgens de
BIJSLUITER. TRIAMCINOLONACETONIDE 0,1% ZWAVEL 5% cetomacrogolcrème
 BIJSLUITER TRIAMCINOLONACETONIDE 0,1% ZWAVEL 5% cetomacrogolcrème Lees de hele bijsluiter goed vóórdat u dit geneesmiddel gaat gebruiken want er staat belangrijke informatie in voor u. - Bewaar deze bijsluiter.
BIJSLUITER TRIAMCINOLONACETONIDE 0,1% ZWAVEL 5% cetomacrogolcrème Lees de hele bijsluiter goed vóórdat u dit geneesmiddel gaat gebruiken want er staat belangrijke informatie in voor u. - Bewaar deze bijsluiter.
De verzorging van de wonddrain na een borstoperatie. De exu-drain
 De verzorging van de wonddrain na een borstoperatie De exu-drain Uw chirurg heeft tijdens de operatie een exu-drain in het oksel- of borstgebied achtergelaten om wondvocht af te voeren. Meestal is de drain
De verzorging van de wonddrain na een borstoperatie De exu-drain Uw chirurg heeft tijdens de operatie een exu-drain in het oksel- of borstgebied achtergelaten om wondvocht af te voeren. Meestal is de drain
KOORTSLIP WAT IS EEN KOORTSLIP WAT KUNT U ZELF DOEN WAT KAN UW APOTHEKER VOOR U DOEN WANNEER KUNT U BETER NAAR UW HUISARTS GAAN APOTHEEK.
 KOORTSLIP WAT IS EEN KOORTSLIP WAT KUNT U ZELF DOEN WAT KAN UW APOTHEKER VOOR U DOEN WANNEER KUNT U BETER NAAR UW HUISARTS GAAN APOTHEEK.NL KOORTSLIP De pijn duikt regelmatig op, meestal op dezelfde plek,
KOORTSLIP WAT IS EEN KOORTSLIP WAT KUNT U ZELF DOEN WAT KAN UW APOTHEKER VOOR U DOEN WANNEER KUNT U BETER NAAR UW HUISARTS GAAN APOTHEEK.NL KOORTSLIP De pijn duikt regelmatig op, meestal op dezelfde plek,
Genezing van littekens Tijdens het genezingsproces kunnen er verschillende soorten littekens ontstaan:
 Littekenbehandeling Inleiding In deze brochure vindt u informatie over de behandeling van littekens. De brochure wordt u aangeboden door de plastisch chirurgen van Máxima Medisch Centrum. De brochure heeft
Littekenbehandeling Inleiding In deze brochure vindt u informatie over de behandeling van littekens. De brochure wordt u aangeboden door de plastisch chirurgen van Máxima Medisch Centrum. De brochure heeft
Diabetes en huidverzorging
 Diabetes en huidverzorging Als mijn huid te droog wordt, kunnen er kloofjes ontstaan. Voor mij kan dat riskant zijn, omdat de kans op infecties dan groter is Piet (58), diabetes type 2 sinds vijftien jaar
Diabetes en huidverzorging Als mijn huid te droog wordt, kunnen er kloofjes ontstaan. Voor mij kan dat riskant zijn, omdat de kans op infecties dan groter is Piet (58), diabetes type 2 sinds vijftien jaar
Protocollen Voorbehouden, Risicovolle en Overige handelingen Hygiene en infectiepreventie 9
 Protocollen Voorbehouden, Risicovolle en Overige handelingen Hygiene en infectiepreventie 9 Handhygiëne Deze WIP richtlijn betreft de handhygiëne voor zover het niet gaat om operatieve ingrepen en voeding.
Protocollen Voorbehouden, Risicovolle en Overige handelingen Hygiene en infectiepreventie 9 Handhygiëne Deze WIP richtlijn betreft de handhygiëne voor zover het niet gaat om operatieve ingrepen en voeding.
BIJSLUITER. LCD 10% TRIAMCINOLONACETONIDE 0,1% SALICYLZUUR 10% lanettezalf
 BIJSLUITER LCD 10% TRIAMCINOLONACETONIDE 0,1% SALICYLZUUR 10% lanettezalf Lees de hele bijsluiter goed vóórdat u dit geneesmiddel gaat gebruiken want er staat belangrijke informatie in voor u. - Bewaar
BIJSLUITER LCD 10% TRIAMCINOLONACETONIDE 0,1% SALICYLZUUR 10% lanettezalf Lees de hele bijsluiter goed vóórdat u dit geneesmiddel gaat gebruiken want er staat belangrijke informatie in voor u. - Bewaar
De GPS behandeling. Figuur: Container waarin het bloed wordt gecentrifugeerd en de bloedplaatjes worden gescheiden van het bloedplasma.
 De GPS behandeling De GPS behandeling Gel van bloedplaatjes: snelle en natuurlijke genezing Een wond geneest meestal op natuurlijke wijze. Wanneer dit niet gebeurt, is er een behandeling met bloedplaatjesgel
De GPS behandeling De GPS behandeling Gel van bloedplaatjes: snelle en natuurlijke genezing Een wond geneest meestal op natuurlijke wijze. Wanneer dit niet gebeurt, is er een behandeling met bloedplaatjesgel
Okselklierverwijdering (-dissectie) bij borstkanker
 Okselklierverwijdering (-dissectie) bij borstkanker Uw chirurg heeft met u besproken dat binnenkort bij u een okselklierverwijdering plaatsvindt (ook wel okselklierdissectie of okselkliertoilet genoemd).
Okselklierverwijdering (-dissectie) bij borstkanker Uw chirurg heeft met u besproken dat binnenkort bij u een okselklierverwijdering plaatsvindt (ook wel okselklierdissectie of okselkliertoilet genoemd).
Inhoud wondzorgfolder
 Wondzorg Met deze wondzorgfolder streven wij er naar een bijdrage te leveren aan goede communicatie tussen behandelaars in het ziekenhuis, behandelaars in de thuissituatie en u als patiënt. Door het vastleggen
Wondzorg Met deze wondzorgfolder streven wij er naar een bijdrage te leveren aan goede communicatie tussen behandelaars in het ziekenhuis, behandelaars in de thuissituatie en u als patiënt. Door het vastleggen
Voorbereiding op de operatie Wij vragen u om uw oksel niet meer te ontharen vanaf het moment van bericht van opname tot aan de operatie.
 BORSTAMPUTATIE Inleiding Uw chirurg heeft met u gesproken over een borstamputatie. Bij een dergelijke operatie verwijdert de chirurg de gehele borst met tepel. In deze folder vindt u meer informatie over
BORSTAMPUTATIE Inleiding Uw chirurg heeft met u gesproken over een borstamputatie. Bij een dergelijke operatie verwijdert de chirurg de gehele borst met tepel. In deze folder vindt u meer informatie over
VERWIJDEREN VAN LYMFEKLIEREN IN DE OKSEL
 VERWIJDEREN VAN LYMFEKLIEREN IN DE OKSEL Inleiding De borstkanker heeft zich bij u verspreid naar de lymfeklieren in de oksel. Vanuit deze klieren kan borstkanker zich verder in het lichaam uitzaaien.
VERWIJDEREN VAN LYMFEKLIEREN IN DE OKSEL Inleiding De borstkanker heeft zich bij u verspreid naar de lymfeklieren in de oksel. Vanuit deze klieren kan borstkanker zich verder in het lichaam uitzaaien.
Wondbehandeling. Albert Schweitzer ziekenhuis februari 2015 pavo 0324
 Wondbehandeling Albert Schweitzer ziekenhuis februari 2015 pavo 0324 Inleiding De wond die u opliep werd verzorgd en meestal gesloten (gehecht of geplakt). In deze folder geven wij u een algemene informatie
Wondbehandeling Albert Schweitzer ziekenhuis februari 2015 pavo 0324 Inleiding De wond die u opliep werd verzorgd en meestal gesloten (gehecht of geplakt). In deze folder geven wij u een algemene informatie
Informatie rondom kleine ingrepen onder plaatselijke verdoving
 Informatie rondom kleine ingrepen onder plaatselijke verdoving Plastische Chirurgie Inhoudsopgave Klik op het onderwerp om verder te lezen. Het Behandelcentrum 1 De behandeling 1 Voor de behandeling 2
Informatie rondom kleine ingrepen onder plaatselijke verdoving Plastische Chirurgie Inhoudsopgave Klik op het onderwerp om verder te lezen. Het Behandelcentrum 1 De behandeling 1 Voor de behandeling 2
Oedeemtherapie. Manuele lymfedrainage methode Vodder. Afdeling Fysiotherapie
 00 Oedeemtherapie Manuele lymfedrainage methode Vodder Afdeling Fysiotherapie 1 Het lymfestelsel Het lymfestelsel bestaat uit lymfevaten, lymfeklieren en lymfeklierweefsel dat zich in verschillende organen
00 Oedeemtherapie Manuele lymfedrainage methode Vodder Afdeling Fysiotherapie 1 Het lymfestelsel Het lymfestelsel bestaat uit lymfevaten, lymfeklieren en lymfeklierweefsel dat zich in verschillende organen
Hoe ontstaat decubitus?
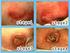 DECUBITUS Wat is decubitus? Decubitus is ernstige beschadiging van de huid als gevolg van permanente druk op- en verminderde bloedvoorziening in een bepaald huidgebied. Decubitus is een veel voorkomende
DECUBITUS Wat is decubitus? Decubitus is ernstige beschadiging van de huid als gevolg van permanente druk op- en verminderde bloedvoorziening in een bepaald huidgebied. Decubitus is een veel voorkomende
Verbandmiddelen 17-3-2010. Basisprincipe: vochtige wondgenezing. Siliconen. Wondcontact producten. Zalf / vaseline / paraffine geïmpregneerd gaas
 Basisprincipe: vochtige wondgenezing Verbandmiddelen Winter GD 1962 Wondcontact producten Siliconen Siliconen verbanden Schuimverbanden Zalf / vaseline / paraffine geïmpregneerd gaas Hydro-actieve verbanden
Basisprincipe: vochtige wondgenezing Verbandmiddelen Winter GD 1962 Wondcontact producten Siliconen Siliconen verbanden Schuimverbanden Zalf / vaseline / paraffine geïmpregneerd gaas Hydro-actieve verbanden
Decubitus - Smetten - Vochtletsel
 WONDVERZORGING INFECTIEBESTRIJDING PREVENTIE Decubitus - Smetten - Vochtletsel WWW.BIOLOGIQ.NL Definitie Decubitus Volgens de NPUAP en EPUAP wordt decubitus als volgt gedefinieerd: Decubitus is een gelokaliseerde
WONDVERZORGING INFECTIEBESTRIJDING PREVENTIE Decubitus - Smetten - Vochtletsel WWW.BIOLOGIQ.NL Definitie Decubitus Volgens de NPUAP en EPUAP wordt decubitus als volgt gedefinieerd: Decubitus is een gelokaliseerde
Verzorging van de insteekopeningen en de distractor (externe fixateur)
 Patiënteninformatie MaastrichtUMC+ + Verzorging van de insteekopeningen en de distractor (externe fixateur) In deze folder wordt uitgelegd hoe u de insteekopeningen en de distractor schoon en gezond houdt.
Patiënteninformatie MaastrichtUMC+ + Verzorging van de insteekopeningen en de distractor (externe fixateur) In deze folder wordt uitgelegd hoe u de insteekopeningen en de distractor schoon en gezond houdt.
Ulcus Cruris Therapie aanpak
 Ulcus Cruris Therapie aanpak Cutimed Geavanceerde wondverzorging Geavanceerde wondverzorging Een handleiding voor de succesvolle Alle wonden zijn verschillend, maar toch hebben ze één ding gemeen: elke
Ulcus Cruris Therapie aanpak Cutimed Geavanceerde wondverzorging Geavanceerde wondverzorging Een handleiding voor de succesvolle Alle wonden zijn verschillend, maar toch hebben ze één ding gemeen: elke
Mediastinitis Radboud universitair medisch centrum
 Mediastinitis U hebt enige tijd geleden een openhart operatie ondergaan. Helaas is bij u een complicatie opgetreden genaamd mediastinitis. Een mediastinitis is een ontsteking van het borstbeen en de daarachterliggende
Mediastinitis U hebt enige tijd geleden een openhart operatie ondergaan. Helaas is bij u een complicatie opgetreden genaamd mediastinitis. Een mediastinitis is een ontsteking van het borstbeen en de daarachterliggende
Oefeningen en leefregels na het okselkliertoilet
 Oefeningen en leefregels na het okselkliertoilet Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Oefeningen Na de operatie kan uw schouder aan de geopereerde kant minder beweeglijk zijn.
Oefeningen en leefregels na het okselkliertoilet Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Oefeningen Na de operatie kan uw schouder aan de geopereerde kant minder beweeglijk zijn.
Regionaal wondzorg formulier
 Regionaal wondzorg formulier Gegevens zorgverlener Naam: Functie:... Werkzaam bij:. Telefoonnummer: E-mail:... Overdracht is voor:.. Instelling:.. Hoofdbehandelaar wondzorg:.. Persoonsgegevens patiënt
Regionaal wondzorg formulier Gegevens zorgverlener Naam: Functie:... Werkzaam bij:. Telefoonnummer: E-mail:... Overdracht is voor:.. Instelling:.. Hoofdbehandelaar wondzorg:.. Persoonsgegevens patiënt
Hildegard Buijl Verpleegkundig Consulent WIS ErasmusMC/Daniel den Hoed. Wondverzorging Incontinentie Stomazorg
 Hildegard Buijl Verpleegkundig Consulent WIS ErasmusMC/Daniel den Hoed Wondverzorging Incontinentie Stomazorg Doel van deze les Onderscheid kunnen maken tussen een oncologisch ulcus en een oncologische
Hildegard Buijl Verpleegkundig Consulent WIS ErasmusMC/Daniel den Hoed Wondverzorging Incontinentie Stomazorg Doel van deze les Onderscheid kunnen maken tussen een oncologisch ulcus en een oncologische
M.S.L.T.-onderzoek. Albert Schweitzer ziekenhuis februari 2012 pavo 0947
 M.S.L.T.-onderzoek Albert Schweitzer ziekenhuis februari 2012 pavo 0947 Inleiding U heeft een operatie ondergaan in de buik en hierbij is helaas een complicatie opgetreden. Deze complicatie noemen we een
M.S.L.T.-onderzoek Albert Schweitzer ziekenhuis februari 2012 pavo 0947 Inleiding U heeft een operatie ondergaan in de buik en hierbij is helaas een complicatie opgetreden. Deze complicatie noemen we een
Lymfoedeem na een borstoperatie
 Lymfoedeem na een borstoperatie Dit hoofdstuk krijgt u als bij uw borstoperatie ook de lymfklieren in de oksel zijn verwijderd. Een klein percentage van de patiënten krijgt, als de lymfeklieren in de oksel
Lymfoedeem na een borstoperatie Dit hoofdstuk krijgt u als bij uw borstoperatie ook de lymfklieren in de oksel zijn verwijderd. Een klein percentage van de patiënten krijgt, als de lymfeklieren in de oksel
