Voor wie is deze brochure?
|
|
|
- Oscar van der Heijden
- 5 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Prostaatkanker
2 Inhoud Voor wie is deze brochure? 3 Prostaatkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 10 Behandeling 16 Actief volgen 20 Operatie van de prostaat 21 Bestraling 24 Hormonale therapie 29 Chemotherapie 34 Radioactief radium 35 Ondersteunende behandelingen 37 Nieuwe ontwikkelingen 39 Overleving en gevolgen 42 Pijn 46 Seksualiteit 48 Een moeilijke periode 51 Wilt u meer informatie? 53 Bijlage: Risicofactoren 57 De prostaat 58 Wat is kanker? 60 Het bloed- en lymfestelsel 62 KWF Kankerbestrijding, 2018 (2 e druk 2019) Deze brochure is een samenvatting van informatie van kanker.nl. Die informatie is gebaseerd op medische richtlijnen die door het IKNL gepubliceerd zijn en is tot stand gekomen met medewerking van patiënten en deskundigen uit diverse beroepsgroepen. KWF Kankerbestrijding wil kanker zo snel mogelijk verslaan. Daarom financieren en begeleiden we wetenschappelijk onderzoek, beïnvloeden we beleid en delen we kennis over kanker en de behandeling ervan. Om dit mogelijk te maken werven we fondsen. Ons doel is minder kanker, meer genezing en een betere kwaliteit van leven voor kankerpatiënten. Kanker.nl Infolijn: (gratis) Informatie en persoonlijk advies voor patiënten en hun naasten kanker.nl Informatieplatform en sociaal netwerk voor patiënten en hun naasten Voor wie is deze brochure? Deze brochure is bedoeld voor mannen die onderzocht of behandeld worden omdat zij (mogelijk) prostaatkanker hebben. U kunt deze brochure ook laten lezen aan mensen in uw omgeving. De diagnose kanker roept bij de meeste mensen vragen en emoties op. In korte tijd krijgt u veel te horen: over de ziekte, de mogelijke onder zoeken en de behandeling die uw arts adviseert. Het is niet altijd makkelijk die informatie te begrijpen. Deze brochure is bedoeld als onder steuning daarbij. Misschien heeft u na het lezen van deze brochure nog vragen. Met vragen over uw diagnose of behandeling kunt u het beste terecht bij uw arts of (gespecialiseerd) verpleegkundige. Schrijf uw vragen vooraf op, zodat u niets vergeet. Op kanker.nl en in onze brochure Kanker in gesprek met je arts staan vragen die u aan uw arts kunt stellen. U heeft recht op goede en volledige informatie over uw ziekte en behandeling. Zodat u zelf kunt meebeslissen. Deze rechten zijn wettelijk vastgelegd. Kijk voor meer informatie achter in deze brochure bij Patiëntenfederatie Nederland. Meer informatie over kanker vindt u op kanker.nl. Deze site is een initiatief van KWF Kankerbestrijding, de Nederlandse Federatie van Kankerpatiënten organisaties en het Integraal Kankercentrum Nederland. kwf.nl KWF Publieksservice: ( 0,01 p/m) Voor algemene vragen over KWF en preventie van kanker IBAN: NL23 RABO , BIC: RABONL2U Is deze brochure ouder dan 3 jaar? Kijk dan op kwf.nl/bestellen of er een nieuwe uitgave is. De meest actuele informatie vindt u op kanker.nl. 3
3 Prostaatkanker Prostaatkanker is de meest voorkomende vorm van kanker bij mannen in Nederland. De ziekte ontstaat in de klier buisjes van de prostaat. Hierdoor verandert hun structuur. Een arts kan deze verandering soms voelen als een vergroting of een verharding van de prostaat. Een ander woord voor prostaatkanker is prostaatcarcinoom. In Nederland krijgen per jaar ongeveer mannen prostaatkanker. Prostaatkanker komt vooral voor bij mannen boven de 60. Maar het kan ook op jongere leeftijd ontstaan, vanaf ongeveer 45 jaar. De kans op prostaatkanker neemt toe met de leeftijd. Bij oude mannen komt prostaatkanker vaak voor. Maar meestal wordt de ziekte bij hen niet ontdekt. Prostaatkanker groeit meestal erg langzaam. Daardoor krijgen de meeste mannen er geen last van. Vaak vindt de arts prostaatkanker bij toeval. Bijvoorbeeld tijdens een medische keuring. Kanker is niet besmettelijk. Ook prostaatkanker niet. Ook niet als er bij het vrijen sperma in of op het lichaam van de partner komt. Prostaatkankercellen kunnen zich verspreiden via de lymfe, bijvoorbeeld naar de lymfeklieren in de onderbuik. Verspreiden ze zich via het bloed, dan zaait prostaatkanker vaak uit naar de botten. Uitzaaiingen in de longen en/of in de lever zijn zeldzamer. Bevolkingsonderzoek Prostaatkanker is de meest voorkomende soort kanker bij mannen. Daarom onderzoeken artsen of het mogelijk is om met een bevolkingsonderzoek prostaatkanker sneller op te sporen. Uit voorlopig onderzoek blijkt dat prostaatkanker met een bevolkingsonderzoek in principe opgespoord kan worden. En dat dankzij dit onderzoek minder patiënten aan prostaatkanker zouden overlijden. Maar door de vroege opsporing in het bevolkingsonderzoek krijgen veel mannen een behandeling die achteraf niet nodig bleek. Zij hebben een tumor die niet agressief is, waarschijnlijk nooit klachten zal geven of levensbedreigend zal worden. Een behandeling die niet nodig was, kan dan onnodige bij werkingen en psychische gevolgen veroorzaken. Groeiwijze en uitzaaiingen Kanker kan uitzaaien. Een ander woord voor uitzaaiingen is metastasen. Of en wanneer prostaatkanker uitzaait hangt af van hoe agressief de tumor is. Uitzaaiingen komen vaker voor als de tumor buiten de prostaat groeit. Prostaatkanker groeit meestal langzaam. Vaak zaait het pas na jaren uit. Soms wordt de ziekte pas opgemerkt als u vanwege uitzaaiingen klachten heeft op andere plaatsen in uw lichaam. 4 5
4 Symptomen Prostaatkanker groeit meestal langzaam en geeft in het begin meestal geen klachten. Soms wordt de ziekte pas ontdekt doordat u vanwege uitzaaiingen klachten heeft op andere plaatsen in uw lichaam. U kunt bijvoorbeeld rugklachten hebben door uitzaaiingen in de wervels. Bij sommige mannen wordt prostaatkanker ontdekt als zij met plasklachten bij hun huisarts komen. Voorbeelden van klachten: vaker moeten plassen, zowel overdag als s nachts moeite met plassen pijn en een branderig gevoel bij het plassen het gevoel dat de blaas na het plassen niet helemaal leeg is nadruppelen en/of een zwakke straal troebele of bloederige urine bloed in het sperma Veel mannen op oudere leeftijd hebben deze klachten. Het hoeft niet te betekenen dat u kanker heeft. Meestal komen ze door een goedaardige vergroting van de prostaat. Of door een urineweginfectie. Naar de huisarts Plasklachten zijn voor uw huisarts vaak een reden om u te onderzoeken. Heeft u 1 of meer van bovenstaande klachten en maakt u zich daar zorgen over? Ga dan naar uw huisarts. Heeft u troebele of bloederige urine? Dan is het verstandig om binnen een week naar uw huisarts te gaan. Onderzoek voor de diagnose Heeft u symptomen die kunnen passen bij prostaatkanker? Ga dan naar uw huisarts. Hij zal u eerst lichamelijk onderzoeken. U kunt de volgende onderzoeken krijgen: bloedonderzoek: de arts meet de hoeveelheid PSA in uw bloed. PSA staat voor Prostaat Specifiek Antigeen. Het is een eiwit dat alleen in de prostaat wordt gemaakt. Heeft u prostaatkanker, dan kan de hoeveelheid PSA in uw bloed hoger zijn dan normaal. rectaal onderzoek: de arts voelt met zijn vinger via de anus en de endeldarm of de prostaat vergroot is en/of afwijkingen heeft Denkt uw huisarts dat u prostaatkanker heeft, dan verwijst hij u naar een uroloog. Deze arts kan het rectaal onderzoek en de PSA-test herhalen, en onderzoekt u uitgebreider. Dit kan met een echografie via de anus. Soms doet de arts tijdens de echografie een biopsie. Bloedonderzoek naar PSA PSA komt in kleine hoeveelheden voor in uw bloed. Oudere mannen hebben vaak een iets hoger PSA dan jongere mannen. Een PSA onder de 3 is normaal. Bij oudere mannen kan dit oplopen tot 6. Dit komt doordat zij een grotere prostaat hebben. PSA kan hoger zijn dan normaal bij: goedaardige aandoeningen van de prostaat: bijvoorbeeld bij een ontsteking of prostaatvergroting prostaatkanker: het kan ook iets zeggen over hoe uitgebreid een tumor is en of er uitzaaiingen zijn Sommige agressieve vormen van prostaatkanker maken geen PSA aan. Een laag PSA betekent dus niet altijd dat u geen prostaatkanker heeft. 6 7
5 Is de hoeveelheid PSA in uw bloed hoger dan 3? Dan onderzoekt de arts u verder. Bij een kleine verhoging van het PSA herhaalt de arts na een aantal weken het bloedonderzoek. Blijft het PSA stijgen, dan is verder onderzoek nodig. Bijvoorbeeld: rectaal onderzoek van de prostaat een echografie met soms een biopsie urine-onderzoek: de PCA3-test Echografie via de anus Echografie is een onderzoek met geluidsgolven. Deze golven hoort u niet, maar de weerkaatsing (echo) ervan maakt organen en/of weefsels zichtbaar op een beeldscherm. Zo kan de arts een mogelijke tumor zien. Tijdens het onderzoek ligt u op een onderzoeksbank. De arts bekijkt de prostaat en de omgeving van de prostaat. Hij gebruikt hiervoor een echosonde. Dit is een staaf van ongeveer 2 cm dik, die geluidsgolven uitzendt. De arts brengt de echosonde via de anus in uw darm tot vlakbij de prostaat. Dat kan vervelend zijn. Biopsie Soms doet de arts tijdens de echografie een biopsie. Dit gebeurt als: de arts een afwijking in de prostaat voelt de arts bij de echografie een afwijking ziet de hoeveelheid PSA verhoogd is Bij een biopsie haalt de arts stukjes weefsel weg van verschillende plaatsen in de prostaat. Een ander woord voor zo n stukje weefsel is een biopt. Voor de biopsie wordt u eerst plaatselijk verdoofd. De arts brengt hiervoor een holle naald via de echosonde door de darm tot in de prostaat. Op het beeldscherm ziet hij precies wat hij doet. Op het moment dat de arts een stukje weefsel weghaalt, hoort u een klikkend geluid. Voor het onderzoek moet u antibiotica slikken. Zo voorkomt u een infectie. Slikt u bloedverdunners? Dan moet u hier soms even mee stoppen. Een patholoog onderzoekt het weggenomen weefsel onder de microscoop. Met de uitslag stelt uw arts de definitieve diagnose. Hij kan met de uitslag ook zien hoe agressief de tumor is. De Gleason-score geeft dit aan. Dit is een getal tussen 6 en 10. Hoe minder de kankercellen lijken op normaal prostaatweefsel, hoe hoger het getal. En hoe kwaadaardiger de tumor. Na de biopsie kan er wat bloed zitten: in uw urine, dit kan 1 week duren in uw ontlasting, dit kan een paar dagen duren bij de zaadlozing, u kunt nog weken tot een paar maanden een lichte verkleuring zien U hoeft hier niet van te schrikken. Het kan geen kwaad en gaat vanzelf over. Bloed kan een rode, bruine of donkere verkleuring geven. Na een biopsie kan het PSA tijdelijk wat hoger zijn. Dit betekent niet dat de ziekte erger is geworden. Krijgt u na de biopsie koorts of koude rillingen? Neem dan direct contact op met uw arts. U kunt dan een infectie hebben. Is het PSA verhoogd, maar vindt de arts bij de echografie met biopsie geen kankercellen? Dan kunt u soms een PSA3-test krijgen. Dit is een urine-onderzoek. Overleg met uw arts of u deze test kunt krijgen en of er kosten aan verbonden zijn. Meer informatie U kunt meer informatie vragen in het ziekenhuis waar u wordt onderzocht. Op kanker.nl kunt u over een aantal onder zoeken een filmpje bekijken. 8 9
6 Onderzoek na de diagnose Vindt de arts een kwaadaardige tumor? Dan is vaak verder onderzoek nodig. Daarmee stelt de arts vast hoever de tumor is doorgegroeid in het lichaam en of er uit zaaiingen zijn. Zo kan hij bepalen welke behandeling het meest geschikt is. U kunt de volgende onderzoeken krijgen: botscan CT-scan MRI-scan PET-CT-scan lymfeklierverwijdering Botscan Met een botscan kan de arts mogelijke uitzaaiingen en andere afwijkingen in de botten zien. U kunt een botscan krijgen als u: een PSA van 20 of hoger heeft een tumor heeft die buiten de prostaat groeit een Gleason-score van 7 of hoger heeft (zie pagina 15) pijnklachten in de botten heeft U ligt tijdens de scan op een onderzoekstafel. Een camera beweegt langzaam over u heen. Voor dit onderzoek krijgt u in een bloedvat in uw arm een radioactieve stof ingespoten. Na 3 tot 4 uur zit deze stof in uw botten. Dan maakt de arts foto s. De hoeveelheid radioactiviteit die gebruikt wordt is klein. Hierdoor verwacht de arts geen schadelijke effecten. U kunt gewoon contact hebben met anderen. In de tijd dat u moet wachten totdat de radioactieve stof is opgenomen, kunt u van de afdeling af. 2 dagen na het onderzoek is de radioactieve stof bijna helemaal uit uw lichaam verdwenen. CT-scan Een CT-scan brengt organen en/of weefsels zeer gedetailleerd in beeld. De arts gebruikt bij dit onderzoek tegelijk röntgenstraling en een computer. De CT-scan heeft een ronde opening. U ligt op een beweegbare tafel en schuift door de opening. Terwijl de tafel verschuift, maakt het apparaat een serie foto s. Hierop staat steeds een ander stukje van het orgaan of weefsel. Zo kan de arts een mogelijke tumor en/of uitzaaiingen zien. Ook ziet hij waar een tumor precies zit, hoe groot hij is en of hij is doorgegroeid in het weefsel eromheen. Contrastvloeistof - Voor het maken van foto s is vaak contrastvloeistof nodig. Meestal krijgt u deze vloeistof tijdens het onderzoek in een bloedvat in uw arm gespoten. Bij sommige CT-onderzoeken moet u van tevoren contrastvloeistof drinken. Contrast vloeistof kan een warm en weeïg gevoel veroorzaken. Sommige mensen worden er een beetje misselijk van. Om ervoor te zorgen dat u hier zo min mogelijk last van heeft, kunt u beter een paar uur voor het onderzoek niet eten of drinken. Er zijn mensen die overgevoelig zijn voor de contrastvloeistof. Denkt u dat u eerder zo n overgevoeligheidsreactie heeft gehad (koorts, zweten, duizeligheid, flauwvallen, huiduitslag)? Meld dit dan voor het onderzoek aan uw arts. Misschien kunt u dan een MRI-scan krijgen. MRI-scan Een MRI-scan werkt met een magneetveld, radio golven en een computer. De techniek maakt dwars- of lengtedoorsneden van uw lichaam zichtbaar. Zo kan de arts een mogelijke tumor en/of uitzaaiingen zien. Tijdens dit onderzoek ligt u in een soort tunnel. Sommige mensen vinden dit benauwend. Sommige MRI- apparaten maken nogal wat lawaai. Hiervoor krijgt u oor dopjes in. U kunt soms ook naar uw eigen muziek luisteren
7 Via de intercom blijft u in contact met de arts. Hij is tijdens het onderzoek in een andere ruimte. Soms spuit de arts tijdens het onderzoek contrastvloeistof in via een bloedvat in uw arm. U kunt een MRI-scan krijgen als: uit de echografie en biopsie niet blijkt dat u prostaatkanker heeft, maar de arts het nog niet kan uit sluiten. Bijvoorbeeld: - als de hoeveelheid PSA in uw bloed hoog blijft - als u een tijd klachten heeft die op prostaatkanker kunnen wijzen. De arts kan tijdens de MRI-scan ook nog wat biopten afnemen. het stadium van de ziekte na eerdere onderzoeken nog niet helemaal duidelijk is u voor een operatie van de prostaat heeft gekozen waarbij de zenuwen die zorgen voor een erectie gespaard moeten worden. De MRI-scan brengt deze zenuwen in beeld. prostaatkanker na een eerdere behandeling is teruggekeerd en de arts het stadium opnieuw moet bepalen PET-CT-scan Een PET-CT-scan bestaat uit een PET-scan en een CT-scan. Steeds meer Nederlandse ziekenhuizen gebruiken een PET-CT-scan bij de diagnose van prostaatkanker. U kunt dit onderzoek krijgen als: prostaatkanker na een eerdere behandeling is teruggekeerd en de arts het stadium opnieuw moet bepalen bij ander onderzoek - zoals een MRI-scan of een botscan - afwijkingen zijn gevonden waarvan nog niet zeker is of dit kankercellen zijn De meeste kankercellen hebben een verhoogde stofwisseling. Hierbij wordt veel suiker verbruikt. Met een PET-scan maakt de arts hier gebruik van. Hij dient een radioactieve stof toe die op dezelfde manier als suiker in cellen wordt opgenomen. Kanker heeft een verhoogde verbranding. Daardoor nemen vooral de kankercellen de radioactieve stof op. Zo kan de arts kankercellen zien. Een PET-CT-scan geeft een nauwkeuriger beeld van uitzaaiingen in de rest van het lichaam. Bij dit onderzoek legt de computer de resultaten van de CT-scan over de resultaten van de PET-scan heen. Hierdoor is beter te zien waar de radioactieve stof is opgenomen. Ook ziet de arts eventuele uitzaaiingen. U kunt verschillende radioactieve middelen krijgen. Hoe het onderzoek verloopt, verschilt iets per middel. Meestal spuit de arts het contrastmiddel in een bloedvat in uw arm. Na een tijdje wachten hebben de kankercellen genoeg radioactieve stof opgenomen. Dan maakt de arts de opnamen. De PET-scan maakt zichtbaar waar de radioactieve stof in het lichaam is opgenomen. Hiervoor ligt u op een onderzoekstafel. Een camera maakt foto s vanuit verschillende posities. Na het onderzoek is de radioactieve stof voor het grootste deel uit uw lichaam verdwenen. Er is geen gevaar voor u of uw omgeving. Op kanker.nl leest u meer over de verschillende PET-CT-scans. Lymfeklierverwijdering Blijkt uit onderzoek dat er een grote kans is op uitzaaiingen in de lymfeklieren in de onderbuik? Dan verwijdert de arts deze lymfeklieren voor verder onderzoek. Dit kan alleen als er geen uitzaaiingen in andere organen zitten. Een lymfeklierverwijdering gebeurt vaak voor een uitwendige bestraling
8 Meestal verwijdert de arts de lymfeklieren via een kijkoperatie: laparo scopie. U wordt 1 of 2 dagen in het ziekenhuis opgenomen en gaat voor de kijkoperatie onder narcose. Tijdens de operatie maakt de arts een aantal kleine sneetjes in uw buik. Door 1 sneetje brengt hij een kijkbuis in uw buik: een laparoscoop. Door de andere sneetjes brengt hij kleine operatie- instrumenten in uw buik om de lymfeklieren mee te verwijderen. De patholoog onderzoekt na de operatie het weefsel onder de microscoop. Vindt hij uitzaaiingen in de lymfeklieren? Dan krijgt u uitwendige bestraling van de prostaat en het bekken. Vindt hij geen uitzaaiingen in de lymfeklieren? Dan wordt alleen de prostaat bestraald. Gevolgen - Bij elke operatie kunnen complicaties ontstaan. Ook bij een kijkoperatie. U kunt na deze operatie last krijgen van: een nabloeding ontsteking van de wondjes trombose: een bloedpropje in de bloedvaten lymfoedeem in de buik, liezen en soms in de benen: lymfoedeem is een opeenhoping van lymfevocht waardoor een zwelling ontstaat. Hoe meer lymfeklieren er verwijderd zijn, hoe groter de kans op lymfoedeem. Meer informatie U kunt meer i nformatie vragen in het ziekenhuis waar u wordt onderzocht. Op kanker.nl kunt u over een aantal onder zoeken een filmpje bekijken. Stadium-indeling De arts stelt u een behandeling voor. Hiervoor moet hij weten: uit welke soort cellen de tumor is ontstaan hoe agressief deze cellen zijn: de Gleason-score wat het stadium van de ziekte is Gleason-score - Bij prostaatkanker geeft de Gleasonscore aan hoe agressief de kankercellen zijn. Deze score is een getal tussen 6 en 10. Hoe minder de kankercellen lijken op normaal prostaatweefsel, hoe hoger dit getal. En hoe kwaadaardiger de tumor. Stadium - Het stadium geeft aan hoever de ziekte in het lichaam is doorgegroeid. De arts stelt het stadium vast. Hij onderzoekt hiervoor: de hoeveelheid PSA in uw bloed (zie het hoofdstuk Onderzoek voor de diagnose) de grootte van de tumor en/of hoever de tumor is doorgegroeid in het weefsel eromheen of er uitzaaiingen zijn in de lymfeklieren en/of organen ergens anders in het lichaam Met de Gleason-score en de stadium-indeling schat de arts de vooruitzichten in. En adviseert hij een behandeling. Op kanker.nl vindt u een uitgebreide omschrijving van de verschillende stadia van prostaatkanker. Spanning en onzekerheid Het kan een tijd duren voordat u alle onderzoeken heeft gehad en de arts een definitieve diagnose kan stellen. Waarschijnlijk heeft u vragen over uw ziekte, het mogelijke verloop daarvan en de behandelmogelijkheden. Vragen die tijdens de periode van onderzoek nog niet te beantwoorden zijn. Dat kan spanning en onzekerheid met zich mee brengen. Zowel bij u als bij uw naasten. Het kan helpen als u weet wat er bij de verschillende onderzoeken gaat gebeuren. Vraag er gerust naar op de afdelingen waar u de onderzoeken krijgt
9 Behandeling Met de PSA-waarde, de Gleason-score en de stadiumindeling schat de arts de vooruitzichten in. En bepaalt hij welke behandeling(en) hij u kan adviseren. U kunt ook een combinatie van behandelingen krijgen. Uw arts maakt met een aantal andere specialisten een behandelplan voor u. Zij gebruiken hiervoor landelijke richtlijnen en ze kijken naar: het stadium van de ziekte, bijvoorbeeld of er uitzaaiingen zijn kenmerken van de tumor, bijvoorbeeld hoe agressief de kankercellen zijn uw lichamelijke conditie Uw arts bespreekt uw ziektegeschiedenis met een team van gespecialiseerde artsen en verpleegkundigen. Dit heet een multidisciplinair overleg (MDO). In veel ziekenhuizen in Nederland betrekken de artsen hier ook artsen uit andere ziekenhuizen bij. Na het MDO bespreekt de arts een behandelvoorstel met u. Tijdens dit gesprek kunt u ook uw wensen en verwachtingen bespreken. Gespecialiseerde ziekenhuizen Voor de behandeling van prostaatkanker bestaan kwaliteitsnormen. Dit zijn eisen waaraan een ziekenhuis moet voldoen om goede zorg te kunnen bieden. Een van die eisen is een volumenorm voor het aantal operaties dat een ziekenhuis minstens per jaar moet verrichten: minimaal 100 prostaatkankeroperaties per jaar. U kunt uw arts vragen of het ziekenhuis aan deze norm voldoet. Kijk op kanker.nl voor meer informatie. Doel van de behandeling Een behandeling kan gericht zijn op genezing, maar ook op het remmen van de ziekte. De arts kijkt samen met u wat in uw situatie de mogelijkheden zijn. Is genezing het doel, dan heet dit een curatieve behandeling. Onderdeel daarvan kan een aanvullende behandeling zijn: een adjuvante behandeling. Een adjuvante behandeling is bedoeld om een beter eindresultaat te bereiken. Een voorbeeld van een adjuvante behandeling is hormonale therapie tijdens en na uitwendige bestraling. Is genezing niet (meer) mogelijk? Dan kunt u een palliatieve behandeling krijgen. Deze behandeling is gericht op het remmen van de ziekte en/of het verminderen of voorkomen van klachten. Verschillende behandelingen Welke behandeling u krijgt, hangt af van uw persoonlijke situatie. Er zijn 4 situaties mogelijk: 1. Prostaatkanker zit alleen in de prostaat. U krijgt een behandeling die in opzet genezend is. Dit kunnen de volgende behandelingen zijn: actief volgen operatief verwijderen van de prostaat: radicale prostatectomie uitwendige bestraling inwendige bestraling: brachytherapie 2. Prostaatkanker groeit buiten de prostaat. Soms zijn er uitzaaiingen in de lymfeklieren. U krijgt een behandeling die in opzet genezend is. Of u kunt genezen, hangt af van hoe uitgebreid de tumor is
10 U kunt de volgende behandelingen krijgen: operatief verwijderen van de prostaat: radicale prostatectomie met verwijdering van de lymfeklieren uitwendige bestraling in combinatie met hormonale therapie 3. Prostaatkanker is uitgezaaid. U krijgt een palliatieve behandeling. Zo n behandeling is gericht op het remmen van de ziekte en/of het verminderen van klachten. Vaak kan de ziekte lang worden geremd. Soms kunt u er dan nog jaren mee leven. U kunt de volgende behandelingen krijgen: hormonale therapie chemotherapie in combinatie met hormonale therapie als uw 1 e diagnose uitgezaaide prostaatkanker is Hormonale therapie bij prostaatkanker zorgt ervoor dat de tumor zich niet meer kan voeden met het mannelijke geslachtshormoon testosteron. Deze behandeling is vaak een chemische castratie en soms een castratie door een operatie aan de zaadballen. 4. Prostaatkanker reageert niet op hormoontherapie. Bij prostaatkanker reageren de meeste tumoren na 1 tot 3 jaar niet meer op de palliatieve hormonale therapie. De tumor is resistent (ongevoelig) geworden voor deze behandeling. Het PSA gaat weer stijgen. Een ander woord hiervoor is castratieresistente prostaatkanker (CRPC). U kunt de volgende palliatieve behandelingen krijgen: chemotherapie hormonale therapie met andere medicijnen radioactief radium ondersteunende behandelingen Hulp bij het maken van keuzes Bij prostaatkanker moet u vaak keuzes maken. Bijvoorbeeld: opereren of bestralen? Of een keuze tussen verschillende soorten hormonale therapie en wanneer u daarmee wilt starten. Aan elk besluit zitten voor- en nadelen. U kunt ze met uw arts bespreken. Ook kunt u in steeds meer ziekenhuizen met uw vragen terecht bij oncologieverpleegkundigen of verpleegkundig specialisten. Misschien vindt u het moeilijk om over de gevolgen van een behandeling te praten. Bijvoorbeeld over castratie, erectiestoornissen, plasproblemen of seksualiteit. Toch raden wij u aan om dat wel te doen. Deze gevolgen kunnen invloed hebben op uw kwaliteit van leven. Afzien van behandeling De behandeling van kanker kan zwaar zijn. Dat geldt ook voor de gevolgen van de behandeling. U kunt het idee hebben dat de behandeling en de gevolgen niet meer opwegen tegen de resultaten die u van de behandeling verwacht. Daardoor kunt u gaan twij felen aan de zin van de behandeling. Het doel van uw behandeling kan hierbij een rol spelen. Krijgt u die om de ziekte te genezen? Of krijgt u die om de ziekte te remmen en klachten te verminderen? Twijfelt u aan de zin van (verdere) behandeling? Bespreek dit dan met uw specialist of huisarts. Iedereen heeft het recht om af te zien van (verdere) behandeling. Uw arts blijft u altijd medische zorg en begeleiding geven. Hij zal de vervelende gevolgen van uw ziekte zo veel mogelijk bestrijden. Meer informatie over de behandeling leest u in de volgende hoofdstukken
11 Actief volgen Prostaatkanker groeit vaak langzaam. Het heeft daarom niet altijd zin om iedereen met prostaatkanker direct actief te behandelen. U krijgt dan namelijk ook meteen te maken met bijwerkingen. Besluit u met uw arts om u (nog) niet direct actief te behandelen? Dan volgt de arts het verloop van uw ziekte nauwkeurig met controle-onderzoeken. Dit heet actief volgen. Actief volgen kan als: prostaatkanker maar in een klein deel van de prostaat zit de kankercellen maar in 1 of 2 biopten zitten. Een biopt is een stukje weefsel dat de arts bij u wegneemt. de Gleason-score maximaal 7 is (zie pagina 15 bij stadium-indeling) het PSA 10 of lager is Actief volgen betekent dat uw arts in het 1 e jaar elke 3 tot 6 maanden een rectaal onderzoek en een PSA-test bij u doet. Bij een rectaal onderzoek voelt de arts met zijn vinger via de anus en endeldarm of de prostaat afwijkingen heeft. Na 1 jaar neemt de arts weer biopten van de prostaat. Blijft uw ziekte langer dan 2 jaar stabiel? Dan kunt u eens per 6 maanden of eens per jaar gecontroleerd worden. Bij ongeveer een derde van de mannen die in aanmerking komen voor actief volgen, blijkt na verloop van tijd dat de tumor groeit. Dan is het nodig om de prostaatkanker alsnog te gaan behandelen. De behandeling is in opzet genezend. Misschien vindt u actief volgen moeilijk. U heeft kanker, maar wordt niet meteen behandeld. Dat kan psychisch zwaar zijn. Bespreek met uw arts of u een actieve behandeling wilt uitstellen of niet. Operatie van de prostaat Het verwijderen van de prostaat is in opzet genezend. U wordt alleen geopereerd als bij u geen uitzaaiingen zijn gevonden. Een ander woord voor deze operatie is radicale prostatectomie. De arts verwijdert de hele prostaat met de zaadblaasjes. Daarbij kunnen zenuwen en bloedvaten rondom de prostaat beschadigd raken. De prostaat ligt rondom de urinebuis. Om de prostaat te verwijderen, moet de arts ook een stukje van de urinebuis verwijderen. Soms verwijdert hij ook de lymfeklieren in de buurt van de prostaat. Een radicale prostatectomie kan: via een kijkoperatie via de buik: de arts maakt een snee in de onderbuik; zo komt hij bij de prostaat en het weefsel eromheen via het perineum: de arts maakt een snee tussen de balzak en de anus Hoe u geopereerd wordt, hangt af van in welk ziekenhuis en door welke arts u behandeld wordt. U heeft bij de verschillende manieren van opereren dezelfde kans op overleving. U bespreekt met uw arts of gespecialiseerd verpleegkundige: welke manier van opereren mogelijk is welke gevolgen de ingreep kan hebben wat u aan de gevolgen kunt doen Kijkoperatie Bij een kijkoperatie brengt de arts via een klein sneetje in de buikwand een kijkbuis in uw buik: een laparoscoop. Door een paar andere sneetjes brengt hij kleine operatie- instrumenten in uw buik om de prostaat en de zaadblaasjes mee te verwijderen. Een andere naam voor zo n kijkoperatie is een laparoscopische prostatectomie. De kijkoperatie wordt niet in elk ziekenhuis gedaan
12 Een kijkoperatie kan worden gedaan met een Da Vinci-robot. De arts bedient de robot. De robot heeft armen waaraan operatie-instrumenten zitten. Bijvoorbeeld een schaartje, een pincet en een lampje. Ook heeft de robot een camera waarmee de arts in de buikholte kan kijken. De arts brengt via kleine sneetjes in de buikwand de instrumenten en de camera in de buik. Met de robot kan de arts heel nauwkeurig opereren. Hij maakt de prostaat los van het weefsel eromheen en verwijdert de prostaat door 1 van de sneetjes. De robottechniek wordt maar in een paar ziekenhuizen gebruikt. Voordelen - De verschillende operatietechnieken geven meestal dezelfde kans op lange over leving. Maar de kijkoperatie heeft een aantal voor delen: zenuwen en bloedvaten kunnen beter gespaard blijven de aansluiting tussen de blaas en de plasbuis kan makkelijker gehecht worden u herstelt sneller na de operatie u verliest minder bloed u heeft kleinere operatiewonden De gevolgen zijn net na de operatie het ergst. In de weken en maanden daarna kunt u nog goed herstellen. Operatie niet mogelijk - Voor sommige patiënten is een operatie niet mogelijk. Bijvoorbeeld als: de tumor buiten de prostaat groeit u door uw hoge leeftijd veel kans heeft op complicaties door de narcose uw lichamelijke conditie te slecht is U kunt dan vaak wel uitwendige bestraling krijgen en soms inwendige bestraling. Soms in combinatie met een hormonale behandeling. Bespreek met uw arts wat mogelijk is. Gevolgen - De belangrijkste gevolgen van een radicale prostatectomie kunnen zijn: erectiestoornissen klaarkomen zonder zaadlozing: een droog orgasme u kunt tijdelijk en soms blijvend uw plas niet goed ophouden als uw lymfeklieren verwijderd zijn: lymfoedeem Of u last krijgt van deze gevolgen hangt af van uw persoonlijke situatie en de soort operatietechniek. Uw arts bespreekt dit met u. Het hoeft niet zo te zijn dat u helemaal geen erectie meer kunt krijgen of dat u alle urine verliest
13 Bestraling Bestraling is de behandeling van kanker met straling. Een ander woord voor bestraling is radiotherapie. Het doel is kankercellen te vernietigen en tegelijk gezonde cellen zo veel mogelijk te sparen. Bestraling kan uitwendig, inwendig of in combinatie gegeven worden. Uitwendige bestraling Uitwendige bestraling van de prostaat is een behandeling die vaak in opzet genezend is. Uitwendige bestraling is een plaatselijke behandeling: het deel van uw lichaam waar de tumor zit of eerst zat wordt bestraald. De straling komt uit een bestralingstoestel. U wordt van buitenaf door de huid heen bestraald. De radio therapeut en radiotherapeutisch laborant bepalen nauwkeurig de hoeveelheid straling en de plek waar u wordt bestraald. De bestralingsbehandeling duurt meestal een paar weken. U wordt 4 of 5 keer per week bestraald. Dit duurt per keer ongeveer 5 minuten. U hoeft hiervoor niet te worden opgenomen in het ziekenhuis. Vaak krijgt u bestraling samen met hormonale therapie. De arts kan ook bestraling geven als u pijn heeft door uitzaaiingen in de botten. De behandeling is dan palliatief: het kan de klachten verminderen. Bijwerkingen - Bestraling beschadigt niet alleen kankercellen, maar ook gezonde cellen in het bestraalde gebied. Daardoor kunt u last krijgen van bijwerkingen: vermoeidheid reactie van de huid: de huid kan tijdens de bestraling rood worden op de plek waar u bent bestraald. Soms wordt de plek daarna donker. Dit is meestal blijvend. klachten door irritatie van de darmen en de blaas: darmkrampen het gevoel dat u moet plassen of poepen terwijl dat niet zo is dunnere of juist hardere ontlasting vaker moeten plassen of een branderig gevoel bij het plassen bloed in de urine of bij de zaadlozing Deze bijwerkingen beginnen vaak halverwege de bestralingsperiode. De meeste klachten verdwijnen een paar weken na de behandeling. Maar ze kunnen ook blijven. Door uitwendige bestraling krijgt u littekenweefsel in en rond de prostaat. Hierdoor kunt u later last krijgen van: minder tot geen aanmaak van sperma: droog orgasme erectiestoornissen problemen met de ontlasting: vaker of juist minder vaak poepen dan voor uw behandeling slijm en/of bloedverlies bij de ontlasting. Dit ontstaat vaak pas na een jaar en is niet gevaarlijk. Het kan na een aantal jaren vanzelf overgaan. diarree en/of u heeft moeite om de ontlasting op te houden bloed in de urine of ontlasting De arts of laborant geeft u advies over hoe u de bijwerkingen kunt beperken. Inwendige bestraling Inwendige bestraling van de prostaat is een behandeling die in opzet genezend is. Het voordeel van deze behandeling is dat zo min mogelijk gezond weefsel wordt beschadigd
14 U kunt inwendig bestraald worden als: de tumor alleen in de prostaat zit de prostaat niet te groot is de hoeveelheid PSA in het bloed niet hoger is dan ongeveer 15 de tumor niet te agressief is: Gleason-score van 7 of lager u geen ernstige plasklachten heeft Bij inwendige bestraling plaatst de arts radioactief materiaal in uw lichaam: dichtbij of in de tumor. U wordt van binnenuit bestraald. Een ander woord voor inwendige bestraling is brachytherapie. Brachy is Grieks voor dichtbij. U kunt inwendig bestraald worden met: jodiumzaadjes een iridiumbron Jodiumzaadjes - Jodiumzaadjes zijn kleine metalen staafjes. De arts plaatst ze in de prostaat. De zaadjes zijn radioactief geladen met jodium-125. Voor deze ingreep krijgt u een verdoving via een ruggenprik of narcose. De arts plaatst de zaadjes met een naald in de prostaat. Hij doet dit via het gebied tussen de balzak en de anus: het perineum. Voor het plaatsen van de zaadjes blijft u een paar uur in het ziekenhuis. Tijdens de ingreep krijgt u een blaaskatheter. U kunt naar huis als de katheter is verwijderd en u weer gewoon kunt plassen. De sterkte van de straling neemt geleidelijk af. Na ongeveer 6 maanden is de straling helemaal verdwenen. De arts haalt de zaadjes hierna niet weg. Ze blijven de rest van uw leven in de prostaat zitten. Dit kan geen kwaad. De hoeveelheid radioactiviteit in uw lichaam is niet gevaarlijk voor de gezondheid van anderen. Wel kunt u direct contact met kinderen en zwangere vrouwen de eerste 16 weken na de behandelingen beter beperken. U kunt de eerste 10 dagen na de behandeling beter geen seks hebben, vanwege radioactiviteit in de zaadlozing. Gebruik bij de eerste 5 zaadlozingen bij voorkeur een condoom. Bij overlijden moet aan de begrafenis ondernemer gemeld worden dat er een implantaat is ingebracht. U krijgt hiervoor richtlijnen mee van het ziekenhuis. Iridiumbron - U krijgt 1 tot 4 keer een korte bestraling met een radioactieve bron: iridium-192. Hiervoor plaatst de arts een aantal dunne slangetjes in de prostaat. Hij doet dit via het gebied tussen de balzak en de anus: het perineum. Deze slangetjes heten katheters of bronhouders. Voor het plaatsen van de bronhouders krijgt u een verdoving via narcose of een ruggenprik. Tijdens de ingreep krijgt u een blaaskatheter. De arts sluit de bronhouders aan op het bestralingstoestel. Het bestralingstoestel brengt de radioactiviteit via de bronhouders in de prostaat. Tijdens de bestraling moet u in bed blijven liggen. U ligt in een aparte kamer. Dit is om anderen te beschermen tegen de radioactiviteit. Na de laatste bestraling verwijdert de arts de bronhouders en mag u naar huis. U heeft dan geen straling meer in uw lichaam. Heeft u een agressieve vorm van prostaatkanker? Dan krijgt u deze vorm van inwendige bestraling vaak samen met uitwendige bestraling. Door de inwendige bestraling is een lagere dosis uitwendige bestraling nodig. Hierdoor heeft u minder kans op bijwerkingen
15 Bijwerkingen - Bestraling beschadigt niet alleen kankercellen, maar ook gezonde cellen in het bestraalde gebied. U kunt daarom last krijgen van plasklachten, darmklachten en erectiestoornissen. Bij inwendige bestraling komt de straling bijna alleen in de prostaat. Dit geeft in principe minder schade aan het gezonde weefsel rond de prostaat dan uit wendige bestraling. U heeft minder kans op darmklachten en vermoeidheid. Wel kunt u last krijgen van plasklachten. Meer informatie Meer informatie over bestraling vindt u op kanker.nl en in onze brochure Bestraling. Hormonale therapie Hormonale therapie is een behandeling met medicijnen die de aanmaak van bepaalde hormonen beperkt. Of hun invloed vermindert. De medicijnen verspreiden zich via het bloed door uw lichaam. Ze kunnen op bijna alle plaatsen kankercellen bereiken. Hormonen zijn stoffen die ons lichaam zelf maakt. Zij geven signalen af. Hiermee beïnvloeden ze organen of processen in ons lichaam. Bij hormoongevoelige tumoren zorgen hormonen er bijvoorbeeld voor dat de tumor sneller groeit. Hormonale therapie blokkeert of remt de werking van deze hormonen. Hierdoor stopt de groei van de tumor. Of krimpt hij. Hormonale therapie bij prostaatkanker gaat de werking van het mannelijk hormoon testosteron op de kankercellen tegen. Zo wordt de groei en deling van de kankercellen (tijdelijk) stopgezet. Hormonale therapie kunt u krijgen: als palliatieve behandeling aanvullend op de bestraling De behandeling heeft alleen nut bij hormoongevoelige tumoren. Ongeveer 90% van alle prostaatkanker is hormoongevoelig. Omdat het lastig te bepalen is of een tumor hormoongevoelig is, wordt dit niet apart onderzocht. Palliatieve behandeling Is de prostaatkanker uitgezaaid? Dan is hormonale therapie een palliatieve behandeling. Zo n behandeling is gericht op het remmen van de ziekte en/of het verminderen van klachten. Het kan zijn dat u direct na de diagnose uitgezaaide prostaatkanker start met hormonale therapie. Soms in combinatie met chemotherapie. Maar dat is niet 28 29
16 bij iedereen nodig. Is uw PSA laag? Dan kunt u het verloop van de ziekte eerst een tijd volgen. U komt dan iedere 3 tot 6 maanden op controle. U start pas met hormonale therapie als het PSA snel stijgt of als u klachten krijgt. Het voordeel hiervan is dat u dan nog geen last heeft van de bijwerkingen van de hormonale therapie. Die bijwerkingen kunnen ingrijpend zijn. Bespreek met uw arts of dit voor u een optie is. Wetenschappelijk onderzoek toont aan dat wachten bij uitgezaaide prostaatkanker op advies van uw arts weinig tot niets uitmaakt voor hoelang u leeft. Aanvullende behandeling Krijgt u een behandeling met bestraling, dan krijgt u vaak ook hormonale therapie. Het doel is om de kans op genezing te vergroten. Soorten hormonale therapie Er zijn 2 manieren om de invloed van testosteron op de prostaatkankercellen te verkleinen: de aanmaak van testosteron tegengaan. Dat kan met een operatie aan de zaadballen, injecties en tabletten. de werking van testosteron op de prostaatkankercellen blokkeren. Dat gebeurt met tabletten die antihormonen heten. Bespreek de voor- en nadelen van de verschillende behandelingen goed met uw arts. Operatie aan de zaadballen - Bij een operatie aan de zaadballen verwijdert de arts uit beide zaadballen het weefsel dat testosteron produceert. Dit heet een castratie. De bijballen en het vlies om de zaadballen blijven meestal zitten. Tijdens de operatie kunnen de vliezen gevuld worden met bloed. Het bloed dikt in en voelt daarna aan als een vaste massa. Hierdoor voelt alles nog redelijk hetzelfde als voor de operatie. U krijgt meestal een plaatselijke verdoving met een ruggenprik. Een castratie is medisch geen grote ingreep, maar kan emotioneel erg zwaar voor u zijn. Het voordeel van een operatie is dat de behandeling eenmalig is en u niet de rest van uw leven injecties hoeft te krijgen. Injecties met LHRH-analogen - Injecties met LHRHanalogen verminderen de aanmaak van testosteron in de zaadballen. Hormonen vanuit de hersenen zetten de zaadballen aan tot de productie van testosteron. LHRH-analogen blokkeren de hormonen vanuit de hersenen. Er zijn 2 verschillende soorten LHRH-analogen: LHRH-agonisten LHRH-antagonisten LHRH-agonisten hebben na 2 tot 3 weken hetzelfde effect als wanneer de zaadballen worden verwijderd: de productie van testosteron neemt sterk af. De 1 e dagen na de injectie maakt het lichaam juist meer testosteron aan. Dit komt doordat de LHRHagonisten het hormoonsysteem eerst overstimuleren. Na ongeveer 2 weken raakt het hormoonsysteem uit geput. Door de overstimulatie kunnen klachten van uitzaaiingen eerst juist erger worden. Om dit tegen te gaan, krijgt u de eerste 2 weken van de behandeling ook antihormonen. Meer over antihormonen leest u op pagina 32. De werking van LHRH-antagonisten lijkt op die van de LHRH-agonisten. De LHRH-antagonisten werken direct. Uw hormoonsysteem wordt bij deze medicijnen dus niet eerst overgestimuleerd. Injecties met LHRH-analogen krijgt u elke maand of elke 3 of 6 maanden voor de rest van uw leven. Het is een vorm van chemische castratie
17 Antihormonen - U kunt antihormonen krijgen als (chemische) castratie niet meer werkt. Onderzoek heeft uitgewezen dat het niet zinvol is om de 2 soorten hormonale therapie direct te combineren, behalve wanneer uw hormoonsysteem door LHRHagonisten overgestimuleerd wordt. Antihormonen krijgt u als tablet. U slikt ze dagelijks, totdat ze niet meer werken. Soms kunt u deze medicijnen ook krijgen in plaats van LHRH-analogen of een operatie aan de zaadballen. Dit kan als u de mogelijke ingrijpende gevolgen van een (chemische) castratie wilt vermijden. Bijvoorbeeld erectiestoornissen. Sommige mannen die antihormonen nemen krijgen geen last van erectiestoornissen, andere wel. Reageert de prostaatkanker niet meer op bovenstaande hormonale therapieën? Dan is er een aantal andere behandelopties. Bespreek dit met uw arts. Bijwerkingen De meest voorkomende bijwerkingen van hormonale therapie bij prostaatkanker zijn: opvliegers zwaarder worden minder lichaamsbeharing: dit kan zijn van baard, borst, armen en benen pijnlijke zwelling van de borsten minder zin in seks erectiestoornissen stemmingsveranderingen: bijvoorbeeld neerslachtigheid minder spierkracht botontkalking gewrichtsklachten hoofdpijn vermoeidheid De bijwerkingen op seksueel gebied en de afname van spierkracht zijn bij de operatie aan de zaadballen en het gebruik van LHRH-analogen groter dan bij het gebruik van antihormonen. U kunt er daarom ook voor kiezen om alleen antihormonen te gebruiken. In het begin kunt u dan wel last hebben van misselijkheid of diarree. Bespreek bijwerkingen van hormonale therapie met uw arts of oncologisch verpleegkundige. Leefstijladviezen of medicijnen kunnen de bijwerkingen soms voorkomen of verminderen. Soms kunt u een pauze in de hormonale therapie inlassen. U krijgt dan een tijd wel en een tijd geen hormonale therapie. Voorlopig onderzoek laat zien dat patiënten door een onderbreking van hormonale therapie bij uitgezaaide prostaatkanker minder last hebben van bijwerkingen. Het heeft geen invloed op hoelang u nog leeft. Onvruchtbaar - Bij hormonale therapie is de kans dat u onvruchtbaar wordt erg groot. Hoe groot hangt onder andere af van: de soort behandeling uw leeftijd eventuele eerdere behandelingen 32 33
18 Chemotherapie U kunt chemotherapie krijgen: wanneer hormonale therapie niet meer werkt. De kankercellen zijn dan ongevoelig geworden voor hormonale therapie. samen met hormonale therapie. U kunt voor deze combinatie in aanmerking komen als u bij de 1 e diagnose uitgezaaide prostaatkanker heeft en in goede conditie bent. Chemotherapie is bij prostaatkanker een palliatieve behandeling. Deze behandeling is gericht op het remmen van de ziekte en/of het verminderen van klachten. Chemotherapie is een behandeling met cytostatica. Dit zijn medicijnen die cellen doden of de celdeling remmen. Deze medicijnen verspreiden zich via het bloed door uw lichaam. Ze kunnen op bijna alle plaatsen kankercellen bereiken. U krijgt deze behandeling als kuur: dit betekent dat u altijd een periode medicijnen krijgt en een periode niet. Bijvoorbeeld: u krijgt een week medicijnen en heeft daarna 3 weken rust. U krijgt zo n chemokuur meestal een paar keer achter elkaar. Bijwerkingen Chemotherapie beschadigt naast kankercellen ook gezonde cellen. Hierdoor kunt u last krijgen van: haaruitval misselijkheid en overgeven darmstoornissen een hoger risico op infecties vermoeidheid Welke bijwerkingen u krijgt en hoe ernstig deze zijn hangt af van de soort medicijnen en de manier van toediening. Uw arts of verpleegkundige vertelt welke bijwerkingen u kunt verwachten. Zij kunnen u adviseren hoe u hiermee om kunt gaan. Radioactief radium Meestal reageert prostaatkanker binnen 1 tot 3 jaar niet meer op hormonale therapie. De tumor is ongevoelig geworden voor de medicijnen. Het PSA gaat weer stijgen. Dit heet castratieresistente prostaatkanker (CRPC). Heeft u prostaatkanker waarbij hormoontherapie niet meer werkt? Een heeft u alleen uitzaaiingen in de botten (dus niet op andere plekken)? Dan kunt u soms behandeling met radioactief radium-223 krijgen. Radium-223 kan de ziekte remmen en klachten verminderen. Dit heet een palliatieven behandeling. Uw conditie moet wel goed genoeg zijn om de behandeling van 6 maanden goed te doorstaan. Radioactieve stoffen geven straling af. In het lichaam wordt radium-223 vooral in de botten opgenomen. Zo worden de uitzaaiingen in de botten van binnenuit bestraald. U krijgt Radium-223 met een injectie via een infuus. U krijgt het iedere 4 weken, in totaal 6 keer. Ongeveer 1 week voor iedere behandeling controleert de arts uw bloedwaarden. De behandeling U krijgt de behandeling met radium-223 op de polikliniek van de afdeling Nucleaire Geneeskunde. Eerst wordt u gewogen. De dosis radium-223 hangt namelijk af van uw gewicht. Dan krijgt u een infuus met de radioactieve vloeistof. Daarna wordt het infuus nagespoeld. De hele behandeling duurt ongeveer 1 uur. U kunt iemand meenemen naar de behandeling. Neem geen kinderen of een zwangere vrouw mee vanwege de straling
19 Na de behandeling Na de behandeling mag u naar huis. U kunt pijn in de botten hebben. Soms wordt dit na een tijd vanzelf minder. Het kan een paar weken duren voordat u dit merkt. De radioactieve straling komt bijna niet buiten uw lichaam. Daarom kunt u gewoon contact hebben met anderen. Wel moet u een aantal leefregels opvolgen. U moet bijvoorbeeld zittend plassen. Op de polikliniek krijgt u hier meer informatie over. Bijwerkingen U kunt last hebben van volgende bijwerkingen: lichte diarree, misselijkheid of overgeven meer pijn in de botten 3 dagen na de behandeling. Bespreek met uw arts of u extra pijnstillers kunt nemen. Heeft u wondjes die sneller en langer bloeden, blauwe plekken die u niet kunt verklaren of krijgt u koorts? Neem dan contact op met uw arts. Ondersteunende behandelingen Prostaatkanker kan klachten veroorzaken die soms met een behandeling te verhelpen zijn. U kunt 1 van de volgende behandelingen krijgen: behandeling bij pijn in de botten (zie hoofdstuk Pijn) behandeling bij dreigende botbreuken TURP bij plasklachten prednison bij slechte eetlust en vermoeidheid Behandeling bij dreigende botbreuken Uw botten kunnen zwakker worden door: uitzaaiingen in de botten botontkalking door hormonale therapie U kunt hierdoor pijn krijgen. En de kans op botbreuken neemt toe. Er zijn medicijnen die dit kunnen vertragen. Ze kunnen de ziekte remmen of klachten verminderen: een palliatieve behandeling. De medicijnen geven bijna geen bijwerkingen. U kunt ze als tablet, injectie of infuus krijgen. Bespreek met uw arts of deze b ehandeling voor u zin heeft. TURP bij plasklachten Door prostaatkanker kan uw prostaat vergroot zijn. Een vergrote prostaat kan de plasbuis dichtdrukken. Hierdoor kunt u problemen krijgen met plassen. De arts kan dan een TURP uitvoeren. Hij neemt dan via de plasbuis een deel van de prostaat weg. Een TURP is een palliatieve behandeling: de ingreep kan alleen plasklachten verhelpen. Een TURP is een kleinere operatie dan een radicale prostatectomie
20 De gevolgen van een TURP kunnen zijn: tijdelijk pijn bij het plassen uw plas niet goed kunnen ophouden bij een orgasme komt de zaadlozing in de blaas terecht: u plast dit dan met de urine uit Prednison bij slechte eetlust en vermoeidheid Heeft u weinig eetlust of bent u moe? Prednison kan deze klachten verminderen. Gebruikt u prednison, dan kunt u last hebben van: een bol gezicht met rode wangen diabetes: heeft u al diabetes, dan kan dit erger worden een dunne en kwetsbare huid een maagzweer verzwakte botten Nieuwe ontwikkelingen De behandeling van prostaatkanker is volop in ontwikkeling. Dit zijn behandelingen in het kader van wetenschappelijk onderzoek. Deze technieken worden maar in een paar Nederlandse ziekenhuizen gedaan. Overleg met uw zorgverzekeraar of u deze behandeling vergoed krijgt. De arts kan u een behandeling voorstellen waarbij hij de tumor opereert zonder te snijden. Voorbeelden hiervan zijn: HIFU-therapie bevriezing IRE-therapie De behandelingen zijn meestal in opzet genezend. Soms is het een palliatieve behandeling. De arts gebruikt bij deze behandelingen een echografie, röntgenscan, CT-scan of MRI-scan. Zo kan hij precies zien wat hij doet. HIFU-therapie Komt de prostaatkanker na bestraling terug? Dan kunt u soms HIFU-therapie krijgen. Hierbij brengt de arts via de endeldarm een buigbare buis in de prostaat. Deze buis maakt geluids golven die ervoor zorgen dat het prostaat weefsel gaat trillen. Hierdoor ontstaat warmte die de prostaat kankercellen doodt. U krijgt voor deze behandeling een verdoving. Ook het weefsel rond de tumor kan beschadigen. Of dat gebeurt, hangt af van hoe groot de tumor is. Bevriezing Bij bevriezing plaatst de arts een aantal naalden in de prostaat. Hij doet dit via het gebied tussen de balzak en de anus: het perineum. Daarna bevriest hij de naalden. Hierdoor bevriest ook het prostaatweefsel en worden de kankercellen gedood. Een ander woord voor bevriezing is cryotherapie of cryoablatie
21 Na de behandelingen verwijdert de arts de naalden. U krijgt voor deze behandeling een verdoving. Niet alleen de prostaat, maar ook het weefsel eromheen kan bij de behandeling bevriezen. De kans op erectieproblemen na de ingreep is daarom groot. Meestal krijgt u deze behandeling na een bestraling. Maar het kan ook uw 1 e behandeling zijn. IRE-behandeling Bij de IRE-behandeling plaatst de arts een aantal naalden in de prostaat. Hij doet dit via het gebied tussen de balzak en de anus: perineum. Door de naalden geeft hij heel korte elektrische stroomstoten aan de prostaat. Hierdoor worden de kankercellen gedood. U krijgt voor deze behandeling een verdoving. De kans dat het weefsel om de prostaat heen wordt bescha digd door deze behandeling is klein. U heeft dan ook weinig kans op erectieproblemen na de ingreep. Andere nieuwe ontwikkelingen Andere nieuwe ontwikkelingen voor prostaatkanker zijn: hogere bestralingsdosis, minder bestralingen urinetest MRI-scan met nanovloeistof nieuwe combinatie van hormonale behandelingen Hogere bestralingsdosis, minder bestralingen - Bij een paar stadia van prostaatkanker kunt u in plaats van 39, maar 19 bestralingen krijgen. De dosis straling per keer is hoger. Er zijn dan minder bestralingen nodig voor dezelfde totale hoeveelheid straling. Deze behandeling kunt u in een aantal ziekenhuizen krijgen. U hoeft dan minder vaak naar het ziekenhuis. PSA-test en zo mogelijk onnodige biopten en behandeling voorkomen. MRI-scan met nanovloeistof - Heeft u een grote kans op uitzaaiingen in de lymfeklieren? Dan kunnen uw lymfeklieren heel nauwkeurig in beeld worden gebracht met een MRI-scan met nanovloeistof. Nanovloeistof is een contrastmiddel dat bestaat uit heel kleine ijzerbolletjes. Door de ijzerbolletjes krijgen de lymfeklieren met uitzaaiingen op de MRI-scan een andere kleur dan de gezonde lymfeklieren. Nieuwe combinatie hormonale behandelingen - Hormonale therapie blokkeert de aanmaak van testosteron in de zaadballen. Maar ook andere organen, zoals de prostaat en de bijnieren, produceren kleine hoeveelheden testosteron. Een nieuw hormonaal middel remt deze bijproductie. Sommige mannen krijgen het als prostaatkanker niet meer reageert op eerdere hormoontherapie. Artsen onderzoeken het effect van de standaard hormonale therapie gecombineerd met dit nieuwe hormoonmiddel bij mannen van wie de 1 e diagnose uitgezaaide prostaatkanker is. De 1 e resultaten lijken positief. Meer informatie Meer informatie vindt u op kanker.nl en in onze brochure Onderzoek naar nieuwe behandelingen bij kanker. Urinetest Een urinetest meet de activiteit van genen die betrokken zijn bij het ontstaan prostaatkanker. De test kan een completer beeld van uw diagnose geven; zeker als de PSA-test reden tot twijfel geeft. De arts kan deze test combineren met de 40 41
22 Overleving en gevolgen Bij kanker is het moeilijk aan te geven wanneer iemand echt genezen is. Ook na een behan deling die in opzet genezend is, bestaat het risico dat de ziekte terugkomt. We spreken daarom liever niet van genezingspercentages maar van overlevings percentages. Daarbij wordt meestal een periode van 5 jaar vanaf de diagnose aangehouden. Meestal geldt: hoe langer de periode dat de ziekte niet aantoonbaar is, hoe kleiner de kans op terugkeer. Overleving Van alle mannen met prostaatkanker in stadium I, II of III is 97 tot 100% 5 jaar na de diagnose nog in leven. De overlevingscijfers voor mannen met prostaatkanker in stadium IV zijn minder gunstig: 51% is na 5 jaar nog in leven. Prostaatkanker kan vaak lang worden geremd. U kunt er dan nog maanden of soms jaren mee leven. Hoelang hangt af van hoever de ziekte is uitgebreid. Overlevingspercentages voor een groep patiënten zijn niet zomaar naar uw situatie te vertalen. Wat u voor de toekomst mag verwachten, kunt u het beste met uw arts bespreken. Controle Is de behandeling afgerond, dan blijft u nog een tijd onder controle en krijgt u nazorg. Heeft u een behandeling gehad die in opzet genezend is? Dan: komt u eerst na 6 weken en daarna na 3, 6 en 12 maanden op controle krijgt u tot 3 jaar na de behandeling elk half jaar een controle krijgt u tot 5 of 10 jaar na de behandeling elk jaar een controle is de behandeling 5 jaar afgerond? En blijft uw PSA laag? Dan kan uw huisarts de controles soms overnemen. Is de prostaatkanker bij u teruggekomen? Dan bepaalt u samen met uw arts wanneer u een controleafspraak maakt. Hierbij kijkt de arts ook naar uw klachten en uw vooruitzichten. Bij uitgezaaide prostaatkanker krijgt u eerst elke 3 maanden een controle. Is de ziekte stabiel? Dan kunt u soms om het half jaar gecontroleerd worden. Reageert prostaatkanker die niet meer op de standaard hormoontherapie? Dan zijn de controles afhankelijk van de soort behandeling. Maak hier met uw arts afspraken over. Bij een controle-onderzoek bepaalt de arts altijd de PSA-waarde. Is het PSA verhoogd of heeft u klachten? Dan onderzoekt de arts u verder. Soms neemt hij (weer) wat stukjes weefsel (biopten) weg. Maakt u zich tussendoor zorgen over een klacht die u heeft? Vervroeg dan uw afspraak. U kunt hiervoor ook bij uw huisarts terecht. Gevolgen Kanker heeft vaak gevolgen. Soms hebben die met de ziekte te maken. Soms met de behandeling. Plasklachten - Na een operatie, uitwendige en inwendige bestraling kunt u (tijdelijk) last hebben van onder andere: vaker plassen dan voorheen een sterkere of juist loze aandrang om te plassen uw plas niet goed kunnen ophouden Bent u uitwendig bestraald? Dan kunt u van al deze klachten last hebben tijdens en een tijd na de bestraling. Deze klachten gaan meestal weer over
23 Bent u inwendig bestraald? Dan is de kans groot dat u het 1 e jaar na de behandeling moeilijker kunt plassen of vaker per dag naar het toilet moet. Dit komt door de zwelling van de prostaat. Ongeveer 5% van de patiënten heeft een blaaskatheter nodig vanwege plasklachten. Urineverlies Bent u geopereerd? Dan kunt u tijdelijk of blijvend urine verliezen. Meestal gaat het om een paar druppels bij lichamelijke inspanning en heeft u hier kort na de operatie last van. In de loop van de maanden wordt dit beter. Een klein deel van de mannen die geopereerd zijn verliest continu urine (incontinentie). U kunt deze operaties niet in elk ziekenhuis krijgen. Overleg met uw arts. Vermoeidheid Kanker of uw behandeling kan ervoor zorgen dat u heel erg moe bent. Meer informatie vindt u op kanker.nl en in onze brochure Vermoeidheid na kanker. Voeding U kunt door kanker of uw behandeling problemen krijgen met eten. Meer informatie vindt u op kanker.nl en in onze brochure Voeding bij kanker. U heeft vooral last van deze klachten bij: een (te) volle blaas opstaan niezen of hoesten springen of hardlopen zwaar tillen U kunt het urineverlies tegengaan door de bekkenbodemspier te trainen. Een bekkenfysiotherapeut kan u dat leren. In de meeste ziekenhuizen verwijst de arts u al voor de operatie naar de bekkenfysiotherapeut. Ook kunt u absorberend opvangmateriaal gebruiken. Een (incontinentie)verpleegkundige adviseert u welk materiaal het meest geschikt is en waar u dit kunt krijgen. Operatie bij blijvend urineverlies - Helpen de bekkenbodemoefeningen niet of niet genoeg? En heeft u veel last van de incontinentie? Dan kunt u geopereerd worden. Dat kan op 2 manieren: de arts legt om de plasbuis een kunstmatige sluitspier aan: deze bedient u met een pompje in de balzak de arts legt een male sling aan: dit is een bandje dat de sluitspier van de plasbuis ondersteunt. De male sling sluit de plasbuis af bij druk op de bekkenbodem. Bijvoorbeeld bij tillen, persen of niezen
24 Pijn In het begin van de ziekte komt pijn weinig voor. Breidt de ziekte zich uit en heeft u uitzaaiingen, dan kunt u wel pijn hebben. Meestal door uit zaaiingen in de botten. De volgende behandelingen kunnen hierbij helpen: pijnstillers hormonale therapie (zie pagina 29) bestraling radioactief middel Bestraling Heeft u pijn op een bepaalde plek en veroorzaakt dit veel klachten? Of dreigt een dwarslaesie door een uitzaaiing in de wervelkolom? Dan wordt u meestal 1 keer bestraald. Dit is een korte bestraling op de plek die pijn doet. De behandeling met radioactieve stoffen om pijn te bestrijden is net zo effectief als uitwendige bestraling. De behandeling kan gecombineerd worden met chemotherapie en hormonale therapie. De hoeveelheid radioactieve stof die wordt gebruikt is heel klein. De straling levert geen gevaar op voor uw omgeving. De behandeling heeft weinig bijwerkingen. Wel kan het aantal bloedplaatjes tijdelijk dalen. Bloedplaatjes zijn belangrijk bij het stoppen van bloedingen. De kans is erg klein dat u hier iets van merkt. Meer informatie Meer informatie vindt u op kanker.nl en in onze brochure Pijn bij kanker. Het kan een paar weken duren voordat de pijn minder wordt of weggaat. Direct na de bestraling heeft u soms eerst meer pijn. Overleg met uw (huis)arts of u een paar dagen meer pijnstillers kunt nemen. Of u last heeft van bijwerkingen en welke dat zijn hangt af van de plaats(en) waar u bent bestraald. Radioactief middel Heeft u door uitzaaiingen in de botten op meerdere plaatsen in uw lichaam pijn? Dan kunt u een injectie of een infuus krijgen met een radioactief middel. Dit middel verspreidt zich via het bloed door het lichaam. Het nestelt zich in de uitzaaiingen in de botten. Daar geeft het middel straling af. Hierdoor worden alle botuitzaaiingen tegelijk bestraald. Deze behandeling helpt vaak een tijd tegen de pijn. U kunt de behandeling als dit nodig is na een tijd nog een keer krijgen
25 Seksualiteit De behandelingen van prostaatkanker kunnen ingrijpende gevolgen hebben voor uw seksleven. Operatie Is uw prostaat verwijderd, dan kunt u last krijgen van: geen of een verminderde erectie klaarkomen zonder zaadlozing: een droog orgasme ander gevoel bij het klaarkomen urineverlies tijdens het vrijen Uitwendige bestraling Door uitwendige bestraling ontstaat in en rond de prostaat littekenweefsel. U kunt hierdoor last krijgen van: minder productie van sperma, dit merkt u bij de zaadlozing erectiestoornissen pijn bij het klaarkomen. Dit komt doordat de plasbuis door de bestraling is geïrriteerd. Dit is meestal tijdelijk. Inwendige bestraling Bij inwendige bestraling komt de straling bijna alleen in de prostaat. Dit geeft meestal minder schade aan het gezonde weefsel rond de prostaat dan uitwendige bestraling. Maar ook bij deze behandeling kunt u last krijgen van erectie stoornissen. Hormonale therapie Krijgt u hormonale therapie, dan maakt u minder testosteron aan. Hierdoor kunt u last hebben van: minder zin om te vrijen geen erectie meer kunnen krijgen Chemotherapie Door chemotherapie kunt u minder zin in seks hebben. Waarschijnlijk heeft u voordat u met chemotherapie begon al andere behandelingen gehad die invloed hebben (gehad) op uw seksleven. Bijvoorbeeld hormonale therapie, bestraling of een operatie. Meestal komt de zin in seks na de behandeling weer langzaam terug. Hoe dit herstelt ligt ook aan de andere behandelingen die u heeft gehad. Erectiestoornissen De zenuwen die zorgen voor een erectie liggen aan de buitenkant van de prostaat. Soms raken deze zenuwen en/of bloedvaten tijdens de behandeling beschadigd. U kunt dan erectiestoornissen krijgen. Hierdoor kunt u geen normale erectie meer krijgen. Dit risico is het grootst bij een operatie en uitwendige bestraling. En hangt onder andere af van de plaats en de grootte van de tumor. Erectiestoornissen kunnen soms verholpen worden met tabletten die een erectie bevorderen of met een injectie in de penis. Wat bij u mogelijk is, hangt af van hoe erg de beschadigingen zijn. Uw arts kan u hier meer over vertellen. Soms kunnen de erectiestoor nissen na de operatie beperkt blijven wanneer u voor de operatie begint met deze tabletten. Deze behan delingen worden niet vergoed door de zorgverzekeraar. Om de conditie van de zwellichamen van de penis goed te houden, is het belangrijk dat u regelmatig een erectie heeft. Ook al heeft u op dat moment geen behoefte aan seks. De erecties kunnen door een injectie in de penis worden opgewekt. Bespreek dit met uw arts
26 Droog orgasme Is uw prostaat tijdens een operatie verwijderd? Dan krijgt u een droog orgasme. Er komt dan geen vocht meer vrij tijdens de zaadlozing. De prostaat maakt dit vocht aan. Ook als u bestraling heeft gekregen, of als de prostaat is aangetast door prostaatkanker en de zaadballen zijn verwijderd, kunt u een droog orgasme krijgen. Bij een droog orgasme komt u klaar met alle gevoelens die daarbij horen, maar zonder zaadlozing. Mannen en hun partners hebben vaak het gevoel dat zij dan iets missen. Meer informatie Meer informatie en een filmpje hierover vindt u op kanker.nl. Of lees onze brochure Kanker en seksualiteit. Een moeilijke periode Kanker kan zwaar zijn. Dat geldt voor de periode dat u onderzoeken krijgt, het moment dat u te horen krijgt dat u kanker heeft en de periode dat u wordt behandeld. Na de behandeling is het meestal niet makkelijk de draad weer op te pakken. Ook uw partner, kinderen, familieleden en vrienden krijgen veel te verwerken. Vaak voelen zij zich machteloos en wanhopig, en zijn ze bang u te verliezen. Er bestaat geen pasklaar antwoord op de vraag hoe u het beste met kanker kunt omgaan. Iedereen verwerkt het hebben van kanker op zijn eigen manier en in zijn eigen tempo. Uw stemmingen kunnen heel wisselend zijn. Het ene moment bent u misschien erg verdrietig, het volgende moment vol hoop. Kanker kan zorgen voor onzekerheid. U kunt het gevoel hebben dat alles u overkomt en dat u zelf nergens meer invloed op heeft. Er spelen vragen als: heeft de behandeling effect, van welke bijwerkingen zal ik last krijgen en hoe moet het straks verder? U kunt meer grip op uw situatie proberen te krijgen door goede informatie te zoeken, een blog of dagboek bij te houden of er met anderen over te praten. Bijvoorbeeld met mensen uit uw omgeving, uw (huis) arts of (wijk)verpleegkundige. Er zijn ook mensen die alles liever over zich heen laten komen en hun problemen en gevoelens voor zich houden. Bijvoorbeeld omdat zij een ander er niet mee willen belasten of gewend zijn alles eerst zelf uit te zoeken. Iedereen is anders en elke situatie is anders
27 Extra ondersteuning Sommige mensen willen graag extra ondersteuning van een deskundige om stil te staan bij wat hen allemaal is overkomen. Zowel in als buiten het ziekenhuis kunnen verschillende zorgverleners u extra begeleiding bieden. Er zijn speciale organisaties voor emotionele ondersteuning. Kijk hiervoor achter in deze brochure bij psychooncologische centra en NVPO. Contact met lotgenoten Het uitwisselen van ervaringen en het delen van gevoelens met iemand in een vergelijkbare situatie kunnen helpen de moeilijke periode door te komen. Lotgenoten hebben vaak aan een half woord genoeg om elkaar te begrijpen. Daarnaast kan het krijgen van praktische informatie belangrijke steun geven. U kunt lotgenoten ontmoeten via een patiëntenorganisatie of een inloophuis. In tientallen plaatsen in Nederland bestaan dergelijke inloophuizen. Veel inloophuizen organiseren bijeenkomsten voor mensen met kanker en hun naasten over verschillende thema s. Achter in deze brochure vindt u de webadressen van de Nederlandse Federatie van Kankerpatiëntenorganisaties en van de inloop huizen. Ook via internet kunt u lotgenoten ontmoeten. Bijvoorbeeld via kanker.nl. Hier kunt u een profiel invullen. U ontvangt dan suggesties voor artikelen, discussiegroepen en contacten die voor u interessant kunnen zijn. Zoek mensen die bijvoorbeeld dezelfde soort kanker hebben of in dezelfde fase van hun behandeling zitten. Wilt u meer informatie? Heeft u vragen naar aanleiding van deze brochure, blijf daar dan niet mee lopen. Vragen over uw persoonlijke situatie kunt u het beste bespreken met uw specialist of huisarts. Vragen over medicijnen kunt u ook stellen bij uw apotheek. kanker.nl Kanker.nl is een initiatief van KWF Kankerbestrijding, de Nederlandse Federatie van Kankerpatiëntenorganisaties en Integraal Kankercentrum Nederland. Op kanker.nl vindt u uitgebreide informatie over soorten kanker, behandelingen van kanker en leven met kanker. U vindt hier ook ervaringen van andere patiënten en hun naasten. Via kanker.nl vindt u ook begeleiding en gespecialiseerde zorg bij u in de buurt. Kanker.nl Infolijn Patiënten en hun naasten kunnen met vragen over de behandeling, maar ook met zorgen of twijfels: bellen met de gratis Kanker.nl Infolijn: een vraag stellen per mail. Ga daarvoor naar kanker.nl/infolijn. Uw vraag wordt per of telefonisch beantwoord. KWF-brochures Over veel onderwerpen kunt u gratis brochures bestellen of downloaden via kwf.nl/bestellen. Meer informatie Op kanker.nl en in onze brochure Verder leven met kanker kunt u meer lezen over de emotionele en sociale kanten van kanker
28 Andere organisaties ProstaatKankerStichting.nl De ProstaatKankerStichting.nl is een patiënten - organi satie voor mannen met prostaat kanker en hun naasten. Nederlandse Federatie van Kankerpatiëntenorganisaties (NFK) Binnen NFK werken kankerpatiëntenorganisaties samen. Zij komen op voor de belangen van (ex) kankerpatiënten en hun naasten. NFK werkt samen met en ontvangt subsidie van KWF Kankerbestrijding. Voor meer informatie: nfk.nl NFK heeft een platform voor werkgevers, werknemers en zzp ers over kanker en werk: kankerenwerk.nl Psycho-oncologische centra Psycho-oncologische centra begeleiden en ondersteunen patiënten en hun naasten bij de verwerking van kanker en de gevolgen daarvan. Kijk voor meer informatie op hdi.nl, behoudenhuys.nl, ingeborgdouwescentrum.nl, devruchtenburg.nl. NVPO Contactgegevens van gespecialiseerde zorgverleners, zoals maatschappelijk werkenden, psychologen en psychiaters, vindt u op nvpo.nl. Inloophuizen U kunt bij een inloophuis terecht om in een huiselijke omgeving over uw ervaringen te praten. Of voor voorlichting, activiteiten en contact met lotgenoten. U kunt er zonder verwijzing en zonder afspraak binnenlopen. De inloophuizen werken binnen IPSO samen. Voor meer informatie en adressen: ipso.nl. IKNL Het Integraal Kankercentrum Nederland (IKNL) richt zich op het verbeteren van bestaande behan delingen, onderzoek naar nieuwe behandelmethoden en medische en psycho-sociale zorg voor mensen met kanker. Voor meer informatie: iknl.nl. Erfocentrum Het Erfocentrum is het Nationaal Informatiecentrum Erfelijkheid. Zij geven voorlichting over erfelijke en aangeboren aandoeningen, zoals erfelijke vormen van prostaatkanker. Ook geven zij informatie over erfelijkheid (zoals DNA, genmutatie) en genetisch onderzoek (bijvoorbeeld een DNA-test). Kijk voor meer informatie op erfelijkheid.nl. Look Good...Feel Better Look Good Feel Better geeft praktische informatie en advies over uiterlijke verzorging bij kanker. Voor meer informatie: lookgoodfeelbetter.nl. Vakantie en recreatie (NBAV) De Nederlandse Branchevereniging Aangepaste Vakanties (NBAV) biedt aangepaste vakanties en accommodaties voor patiënten en hun naasten. Kijk voor een actueel overzicht van de mogelijkheden op deblauwegids.nl. Patiëntenfederatie Nederland Patiëntenfederatie Nederland is een samenwerkingsverband van (koepels van) patiënten- en consumentenorganisaties. Zij zet zich in voor alle mensen die zorg nodig hebben. Voor brochures en meer informatie over patiëntenrecht, klachtenprocedures e.d. kunt u terecht op patientenfederatie.nl. Klik op Thema s en kies voor Patiëntenrechten
29 Revalidatie Tijdens en na de behandeling kunnen kankerpatiënten last krijgen van allerlei klachten. Revalidatie kan helpen klachten te verminderen en het dagelijks functioneren te verbeteren. Informeer bij uw arts of (gespecialiseerd) verpleegkundige. Kijk voor meer informatie op kanker.nl. Typ in de zoekbalk revalidatiearts. De Lastmeter De Lastmeter ( IKNL) is een vragenlijst die u kunt invullen om uzelf, uw arts en uw verpleegkundige inzicht te geven in hoe u zich voelt. De Lastmeter geeft aan welke problemen of zorgen u ervaart en of u behoefte heeft aan extra ondersteuning. Bekijk de Lastmeter op kanker.nl/lastmeter. Thuiszorg Het is verstandig om tijdig met uw huisarts of wijkverpleegkundige te overleggen welke hulp en ondersteuning u nodig heeft. Heeft u thuis verzorging nodig? Kijk dan voor meer informatie op rijksoverheid.nl (typ in de zoekbalk zorg en ondersteuning thuis ), regelhulp.nl, ciz.nl, de websites van uw gemeente en zorgverzekeraar. Bijlage: Risicofactoren Over de oorzaken van prostaatkanker is nog weinig bekend. Prostaatkanker komt vaker voor bij mannen in West-Europa en de Verenigde Staten. Waarschijnlijk spelen een rol: mannelijke hormonen leefstijlfactoren zoals voeding en overgewicht Wetenschappers onderzoeken de rol van een aantal voedingsstoffen bij het ontstaan van prostaatkanker. Maar hier is nog geen weten schappelijk bewijs voor. Erfelijkheid Prostaatkanker komt vaak voor. Hebben meerdere mensen in uw familie prostaatkanker? Dan is dit meestal toeval. Bij ongeveer 5 tot 10% van alle mannen met prostaatkanker is de ziekte wel ontstaan door een erfelijke aanleg. Kenmerken van erfelijke prostaatkanker: 3 of meer verwante familieleden met prostaatkanker: bijvoorbeeld broers, vader en opa s prostaatkanker in elke generatie van vaders of moeders kant 2 of meer verwante familieleden met prostaatkanker op jonge leeftijd: voor of rond het 55 e jaar Een paar onderzoeken lijken aan te tonen dat mannen die een sterilisatie hebben gehad, misschien een hogere kans hebben op het krijgen van prostaatkanker. Hier is nog geen wetenschappelijk bewijs voor. Misverstanden U kunt geen prostaatkanker krijgen door: seksueel overdraagbare aandoeningen, dus ook niet door hiv wisselende seksuele contacten zelfbevrediging 56 57
30 Bijlage: De prostaat De prostaat ligt rond de plasbuis en heeft de vorm en de grootte van een walnoot. De prostaat zit onder de blaas en voor de endeldarm. De prostaat is een klier. Een klier is een orgaan dat vocht produceert en afscheidt. De prostaat bestaat uit 2 kwabben. In de kwabben zitten klierbuisjes die samen met de zaadblaasjes het prostaatvocht maken. Om de prostaat zit spierweefsel en bindweefsel: het prostaatkapsel. Bij een zaadlozing komen de zaadcellen met het prostaatvocht naar buiten via de plasbuis. De werking van de prostaat wordt aangestuurd door het hormoon testosteron. Testosteron wordt voor een groot deel aangemaakt in de zaadballen en voor een klein deel in de bijnieren. Veranderingen aan de prostaat Bij de meeste mannen wordt de prostaat na hun 30 e langzaam groter. Waarschijnlijk komt dit door de langdurige werking van testosteron op het prostaatweefsel. Soms leidt dit op latere leeftijd tot afwijkingen van de prostaat. De afwijking kan goedaardig of kwaadaardig zijn: een goedaardige afwijking is een abnormale vergroting van de prostaat een kwaadaardige afwijking is prostaatkanker Sommige mensen hebben tegelijk een prostaatvergroting en prostaatkanker. Maar een vergrote prostaat betekent niet automatisch dat u ook prostaatkanker heeft of krijgt. De mannelijke geslachtsorganen van opzij gezien a. nier b. blaas c. plasbuis d. penis e. zaadbal f. urineleider g. endeldarm h. zaadblaasje i. prostaat j. zaadstreng Prostaatvergroting 58 59
31 Bijlage: Wat is kanker? Er zijn meer dan 100 verschillende soorten kanker. Elke soort kanker is een andere ziekte met een eigen behandeling. 1 eigenschap hebben ze wel allemaal: een ongecontroleerde deling van lichaamscellen. Celdeling Ons lichaam is opgebouwd uit miljarden bouwstenen: de cellen. Ons lichaam maakt steeds nieuwe cellen. Zo kan het lichaam groeien en beschadigde en oude cellen vervangen. Nieuwe cellen ontstaan door celdeling. Uit 1 cel ontstaan 2 nieuwe cellen, uit deze 2 cellen ontstaan er 4, dan 8, enzovoort. Goed- en kwaadaardig Er zijn goedaardige en kwaadaardige tumoren. goedaardige gezwellen groeien niet door andere weefsels heen. En ze verspreiden zich niet door het lichaam. Een voorbeeld van een goedaardig gezwel is een vleesboom in de baarmoeder of een wrat. Zo n tumor kan tegen omliggende weefsels of organen drukken. Dit kan een reden zijn om de tumor te verwijderen. bij kwaadaardige tumoren gedragen de cellen zich heel anders. Dit komt omdat de genen die de cellen onder controle houden zijn beschadigd. Een kwaadaardige tumor kan in omliggende weefsels en organen groeien. Zij kunnen ook uitzaaien. Alleen een kwaadaardige tumor is kanker. Normaal regelt het lichaam de celdeling goed. In elke cel zit informatie die bepaalt wanneer de cel moet gaan delen en daar weer mee moet stoppen. Deze informatie zit in de kern van elke lichaamscel. Het wordt doorgegeven van ouder op kind. Dit erfelijk materiaal heet DNA. DNA bevat verschillende stukjes informatie die genen worden genoemd. Ongecontroleerde celdeling Elke dag zijn er miljoenen celdelingen in uw lichaam. Tijdens al die celdelingen kan er iets mis gaan. Door toeval, maar ook door schadelijke invloeden. Bijvoorbeeld door roken of te veel zonlicht. Meestal zorgen reparatiegenen voor herstel van de schade. Soms werkt dat beschermingssysteem niet. De genen die de deling van een cel regelen, maken dan fouten. Bij een aantal fouten in dezelfde cel, gaat die cel zich ongecontroleerd delen. Zo ontstaat een gezwel. Een ander woord voor gezwel is tumor. Uitzaaiingen Van een kwaadaardige tumor kunnen cellen losraken. Die kankercellen kunnen via het bloed en/of de lymfe ergens anders in het lichaam terechtkomen. Zij kunnen zich daar hechten en uitgroeien tot nieuwe tumoren. Dit zijn uitzaaiingen. Een ander woord voor uitzaaiingen is metastasen. Krijgt u (later) ergens anders een tumor, bijvoorbeeld in de botten? Dan zijn dit bijna altijd kankercellen uit de prostaat. U heeft dan geen botkanker, maar uitzaaiingen van prostaatkanker. Goedaardig gezwel De gevormde cellen dringen omliggend weefsel niet binnen. Kwaadaardig gezwel De gevormde cellen dringen omliggend weefsel wel binnen
32 Bijlage: Het bloedvaten- en lymfestelsel Kanker kan uitzaaien via het bloed en/of via de lymfe. Zo kunnen kankercellen op verschillende plaatsen in het lichaam terechtkomen. Welke plaatsen dit zijn kan per kankersoort verschillen. Het bloedvatenstelsel Het bloedvatenstelsel (bloedsomloop) is een gesloten systeem van bloedvaten waar het bloed door stroomt. Het hart zorgt dat het bloed wordt rondgepompt in het lichaam en alle lichaamscellen bereikt. De bloedsomloop zorgt voor de aanvoer van zuurstof en voedingsstoffen en voor de afvoer van afvalstoffen. Ook zorgt de bloedsomloop voor verspreiding van hormonen, afweerstoffen en warmte. Uitzaaiingen via het bloed kunnen op grote afstand van de tumor ontstaan. Het lymfestelsel De lymfevaten vormen de kanalen van het lymfestelsel en zijn gevuld met een kleurloze vloeistof: lymfe. Lymfe neemt vocht en afvalstoffen uit het lichaam op. Via steeds grotere lymfevaten komt de lymfe uiteindelijk in de bloedbaan terecht. Voordat de lymfe in het bloed komt, passeert zij ten minste 1 lymfeklier. Lymfeklieren zijn de zuiveringsstations van het lymfestelsel: daarin worden ziekteverwekkers (bacteriën en virussen) onschadelijk gemaakt. In het lichaam komen groepen lymfeklieren voor: de lymfeklierregio s. Lymfeklierweefsel komt - behalve in de lymfeklieren - ook voor in andere organen, zoals in de keelholte, de milt, de darmwand en het beenmerg. Uitzaaiingen via de lymfe komen meestal het eerst terecht in de lymfeklieren in de buurt van de tumor. in de hals langs de luchtpijp in de oksels bij de longen in de buikholte in de bekkenstreek in de liezen Bloedsomloop Lymfeklierregio s 62 63
Voor wie is deze brochure?
 Prostaatkanker Inhoud Voor wie is deze brochure? 3 Prostaatkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 10 Behandeling 16 Actief volgen 20 Operatie van de prostaat 21 Bestraling
Prostaatkanker Inhoud Voor wie is deze brochure? 3 Prostaatkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 10 Behandeling 16 Actief volgen 20 Operatie van de prostaat 21 Bestraling
Prostaatkanker, informatie over de behandeling
 Afdeling: Onderwerp: Urologie Prostaatkanker, informatie over de behandeling 1 Informatie over de behandeling van prostaatkanker De meest toegepaste behandelingen bij prostaatkanker zijn: waakzaam wachten;
Afdeling: Onderwerp: Urologie Prostaatkanker, informatie over de behandeling 1 Informatie over de behandeling van prostaatkanker De meest toegepaste behandelingen bij prostaatkanker zijn: waakzaam wachten;
Patiënteninformatiedossier (PID) PROSTAATKANKER. onderdeel RADIOTHERAPIE. Radiotherapie
 Patiënteninformatiedossier (PID) PROSTAATKANKER onderdeel RADIOTHERAPIE PROSTAATKANKER INHOUD Wat is radiotherapie eigenlijk?...3 Uitwendige bestraling...3 Inwendige bestraling...5 Gang van zaken...7 Eerste
Patiënteninformatiedossier (PID) PROSTAATKANKER onderdeel RADIOTHERAPIE PROSTAATKANKER INHOUD Wat is radiotherapie eigenlijk?...3 Uitwendige bestraling...3 Inwendige bestraling...5 Gang van zaken...7 Eerste
Voor wie is deze brochure?
 Prostaatkanker Inhoud Voor wie is deze brochure? Voor wie is deze brochure? 3 Prostaatkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 10 Behandeling van prostaatkanker 14 Actief
Prostaatkanker Inhoud Voor wie is deze brochure? Voor wie is deze brochure? 3 Prostaatkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 10 Behandeling van prostaatkanker 14 Actief
Persoonlijk Informatie Dossier. Prostaatkanker: behandelingen
 Persoonlijk Informatie Dossier Prostaatkanker: behandelingen 17358 (2 januari 2016 5. Uw behandeling Actief volgen bij prostaatkanker Operatief verwijderen van de prostaat met behulp van Da Vincirobot
Persoonlijk Informatie Dossier Prostaatkanker: behandelingen 17358 (2 januari 2016 5. Uw behandeling Actief volgen bij prostaatkanker Operatief verwijderen van de prostaat met behulp van Da Vincirobot
PROSTAATKANKER. Welke behandeling past het best bij u?
 PROSTAATKANKER Welke behandeling past het best bij u? Inhoud Waarom dit boekje?... 2 1. Wat is lokaal beperkte prostaatkanker?... 3 2. Welke behandelopties zijn er?... 4-8 3. Bijwerkingen en risico s...
PROSTAATKANKER Welke behandeling past het best bij u? Inhoud Waarom dit boekje?... 2 1. Wat is lokaal beperkte prostaatkanker?... 3 2. Welke behandelopties zijn er?... 4-8 3. Bijwerkingen en risico s...
Patiënteninformatiedossier (PID) Prostaatkanker. onderdeel ZIEKTEBEELD. PROSTAATKANKER Ziektebeeld
 Patiënteninformatiedossier (PID) Prostaatkanker onderdeel ZIEKTEBEELD PROSTAATKANKER 2 Inhoud Prostaatkanker... 4 De prostaat... 4 Hoe werkt de prostaat?... 5 Wat is kanker?... 7 Onderzoeken... 7 Bloedonderzoek...
Patiënteninformatiedossier (PID) Prostaatkanker onderdeel ZIEKTEBEELD PROSTAATKANKER 2 Inhoud Prostaatkanker... 4 De prostaat... 4 Hoe werkt de prostaat?... 5 Wat is kanker?... 7 Onderzoeken... 7 Bloedonderzoek...
Voor wie is deze brochure? Inhoud. Deze brochure is bedoeld voor mensen die onderzocht of behandeld worden omdat zij (mogelijk) prostaatkanker hebben.
 Prostaatkanker Inhoud Voor wie is deze brochure? 3 Prostaatkanker 4 Vroege ontdekking 5 Symptomen 7 Onderzoek voor de diagnose 8 Onderzoek na de diagnose 11 Behandeling 16 Overleving en gevolgen 32 Seksualiteit
Prostaatkanker Inhoud Voor wie is deze brochure? 3 Prostaatkanker 4 Vroege ontdekking 5 Symptomen 7 Onderzoek voor de diagnose 8 Onderzoek na de diagnose 11 Behandeling 16 Overleving en gevolgen 32 Seksualiteit
Verwijdering van lymfeklieren via een kijkoperatie
 UROLOGIE Verwijdering van lymfeklieren via een kijkoperatie BEHANDELING Verwijdering van lymfeklieren via een kijkoperatie U hebt te horen gekregen dat u prostaatkanker hebt. Om erachter te komen of er
UROLOGIE Verwijdering van lymfeklieren via een kijkoperatie BEHANDELING Verwijdering van lymfeklieren via een kijkoperatie U hebt te horen gekregen dat u prostaatkanker hebt. Om erachter te komen of er
Behandelingen bij prostaatkanker
 Behandelingen bij prostaatkanker Deze folder geeft u informatie over mogelijke behandelingen bij prostaatkanker in het Antoni van Leeuwenhoek. Deze informatie dient als ondersteuning en aanvulling op de
Behandelingen bij prostaatkanker Deze folder geeft u informatie over mogelijke behandelingen bij prostaatkanker in het Antoni van Leeuwenhoek. Deze informatie dient als ondersteuning en aanvulling op de
Infoblad. DARMKANKER Behandeling endeldarmkanker BESTRALING OF CHEMORADIATIE
 Infoblad DARMKANKER Behandeling endeldarmkanker U kunt de volgende behandelingen krijgen: bestraling of chemoradiatie voor de operatie operatie van de darm behandelingen van uitzaaiingen: operatie uitzaaiingen,
Infoblad DARMKANKER Behandeling endeldarmkanker U kunt de volgende behandelingen krijgen: bestraling of chemoradiatie voor de operatie operatie van de darm behandelingen van uitzaaiingen: operatie uitzaaiingen,
PATIËNTENINFORMATIE. VERWIJDEREN VAN DE PROSTAAT Laparoscopische prostatectomie met behulp van robotchirurgie
 PATIËNTENINFORMATIE VERWIJDEREN VAN DE PROSTAAT Laparoscopische prostatectomie met behulp van robotchirurgie 2 VERWIJDEREN VAN DE PROSTAAT Laparoscopische prostatectomie met behulp van robotchirurgie Door
PATIËNTENINFORMATIE VERWIJDEREN VAN DE PROSTAAT Laparoscopische prostatectomie met behulp van robotchirurgie 2 VERWIJDEREN VAN DE PROSTAAT Laparoscopische prostatectomie met behulp van robotchirurgie Door
Patiënteninformatiedossier (PID) PROSTAATKANKER. onderdeel HORMONALE THERAPIE. PROSTAATKANKER Hormonale therapie
 Patiënteninformatiedossier (PID) PROSTAATKANKER onderdeel HORMONALE THERAPIE PROSTAATKANKER Hormonale therapie INHOUD Inleiding... 3 Hoe werkt hormonale therapie?... 3 Wanneer hormonale behandeling?...
Patiënteninformatiedossier (PID) PROSTAATKANKER onderdeel HORMONALE THERAPIE PROSTAATKANKER Hormonale therapie INHOUD Inleiding... 3 Hoe werkt hormonale therapie?... 3 Wanneer hormonale behandeling?...
Robot-geassisteerde radicale prostatectomie (RALP)
 Robot-geassisteerde radicale prostatectomie (RALP) U bent patiënt bij de afdeling urologie van VU medisch centrum (VUmc). VUmc is een universitair medisch centrum waar medisch specialisten worden opgeleid.
Robot-geassisteerde radicale prostatectomie (RALP) U bent patiënt bij de afdeling urologie van VU medisch centrum (VUmc). VUmc is een universitair medisch centrum waar medisch specialisten worden opgeleid.
BRACHYTHERAPIE Jodiumimplantatie bij de behandeling van prostaatkanker
 BRACHYTHERAPIE Jodiumimplantatie bij de behandeling van prostaatkanker INFORMATIEBROCHURE VOOR PATIËNTEN INHOUD Inleiding...4 Prostaatkanker...5 De prostaat...5 Doel van de behandeling...6 Het vaststellen
BRACHYTHERAPIE Jodiumimplantatie bij de behandeling van prostaatkanker INFORMATIEBROCHURE VOOR PATIËNTEN INHOUD Inleiding...4 Prostaatkanker...5 De prostaat...5 Doel van de behandeling...6 Het vaststellen
Verwijdering van lymfeklieren via een kijkoperatie
 UROLOGIE Verwijdering van lymfeklieren via een kijkoperatie BEHANDELING Verwijdering van lymfeklieren via een kijkoperatie U hebt te horen gekregen dat u prostaatkanker hebt. Om erachter te komen of er
UROLOGIE Verwijdering van lymfeklieren via een kijkoperatie BEHANDELING Verwijdering van lymfeklieren via een kijkoperatie U hebt te horen gekregen dat u prostaatkanker hebt. Om erachter te komen of er
PROSTAATKANKER PROSTAATKANKER WELKE BEHANDELING PAST HET BEST BIJ U?
 WELKE BEHANDELING PAST HET BEST BIJ U? INHOUDSOPGAVE WAAROM DIT BOEKJE? Waarom dit boekje? 2 1. Wat is lokaal beperkte prostaatkanker? 4 2. Welke behandelopties zijn er? 5 3. Bijwerkingen en risico s 10
WELKE BEHANDELING PAST HET BEST BIJ U? INHOUDSOPGAVE WAAROM DIT BOEKJE? Waarom dit boekje? 2 1. Wat is lokaal beperkte prostaatkanker? 4 2. Welke behandelopties zijn er? 5 3. Bijwerkingen en risico s 10
Infoblad KANKER ALGEMEEN. Hormonale therapie
 Infoblad KANKER ALGEMEEN Hormonale therapie HORMONALE THERAPIE Hormonale therapie is de behandeling van kanker met hormonen. Artsen noemen het ook: hormoontherapie, hormonale behandeling of hormoonbehandeling.
Infoblad KANKER ALGEMEEN Hormonale therapie HORMONALE THERAPIE Hormonale therapie is de behandeling van kanker met hormonen. Artsen noemen het ook: hormoontherapie, hormonale behandeling of hormoonbehandeling.
Robot-geassisteerde radicale laparoscopische
 Robot-geassisteerde radicale laparoscopische prostatectomie (RALP) U bent patiënt bij de afdeling urologie van VU medisch centrum (VUmc). VUmc is een universitair medisch centrum waar medisch specialisten
Robot-geassisteerde radicale laparoscopische prostatectomie (RALP) U bent patiënt bij de afdeling urologie van VU medisch centrum (VUmc). VUmc is een universitair medisch centrum waar medisch specialisten
BESTRALING PROSTAATKANKER
 BESTRALING PROSTAATKANKER 1064 Inleiding Zoals u van uw uroloog heeft vernomen, is bij u prostaatkanker ontdekt. Het voornemen bestaat om uw prostaatkanker te behandelen met een inwendige of uitwendige
BESTRALING PROSTAATKANKER 1064 Inleiding Zoals u van uw uroloog heeft vernomen, is bij u prostaatkanker ontdekt. Het voornemen bestaat om uw prostaatkanker te behandelen met een inwendige of uitwendige
Hormoonbehandeling bij prostaatkanker Urologie
 Hormoonbehandeling bij prostaatkanker Urologie Inleiding Bij u is een kwaadaardig gezwel in de prostaat aangetroffen (prostaatkanker). De uroloog heeft er samen met u voor gekozen om de prostaatkanker
Hormoonbehandeling bij prostaatkanker Urologie Inleiding Bij u is een kwaadaardig gezwel in de prostaat aangetroffen (prostaatkanker). De uroloog heeft er samen met u voor gekozen om de prostaatkanker
Inleiding... 1. De operatie... 1. Voorbereiding... 1. De operatie... 2. Na de operatie... 3. Bloedverdunners... 4
 TURP Inhoudsopgave Inleiding... 1 De operatie... 1 Voorbereiding... 1 De operatie... 2 Na de operatie... 3 Bloedverdunners... 4 Mogelijke bijwerkingen van de operatie... 4 Ontslag... 5 Tot slot... 6 Inleiding
TURP Inhoudsopgave Inleiding... 1 De operatie... 1 Voorbereiding... 1 De operatie... 2 Na de operatie... 3 Bloedverdunners... 4 Mogelijke bijwerkingen van de operatie... 4 Ontslag... 5 Tot slot... 6 Inleiding
Voor wie is deze brochure? Inhoud. Deze brochure is bedoeld voor mannen die onderzocht of behandeld worden omdat zij (mogelijk) prostaatkanker
 Prostaatkanker Inhoud Voor wie is deze brochure? Voor wie is deze brochure? 3 Wat is kanker? 4 Het lymfestelsel 6 De prostaat 8 Prostaatkanker 10 Oorzaken 11 Vroege ontdekking 12 Klachten 14 Onderzoek
Prostaatkanker Inhoud Voor wie is deze brochure? Voor wie is deze brochure? 3 Wat is kanker? 4 Het lymfestelsel 6 De prostaat 8 Prostaatkanker 10 Oorzaken 11 Vroege ontdekking 12 Klachten 14 Onderzoek
Prostaatkanker Wat zijn de behandelmogelijkheden. Joost de Baaij, verpleegkundig specialist Marikenhuis 3 juni 2019
 Prostaatkanker Wat zijn de behandelmogelijkheden - Joost de Baaij, verpleegkundig specialist Marikenhuis 3 juni 2019 De prostaat Diagnose prostaatkanker PSA-dilemma Reduceert mortaliteit en kans op metastasen
Prostaatkanker Wat zijn de behandelmogelijkheden - Joost de Baaij, verpleegkundig specialist Marikenhuis 3 juni 2019 De prostaat Diagnose prostaatkanker PSA-dilemma Reduceert mortaliteit en kans op metastasen
Behandelingen bij prostaatkanker
 Behandelingen bij prostaatkanker Deze folder geeft u informatie over mogelijke behandelingen bij prostaatkanker in het Antoni van Leeuwenhoek. Deze folder dient als ondersteuning en aanvulling op mondelinge
Behandelingen bij prostaatkanker Deze folder geeft u informatie over mogelijke behandelingen bij prostaatkanker in het Antoni van Leeuwenhoek. Deze folder dient als ondersteuning en aanvulling op mondelinge
PROSTAATKANKER.... Hoe nu verder? Alvast wat eerste antwoorden op uw talrijke vragen
 PROSTAATKANKER... Hoe nu verder? Alvast wat eerste antwoorden op uw talrijke vragen PROSTAATKANKER Hoe nu verder? Een korte uitleg voor mannen die te horen hebben gekregen dat ze mogelijk prostaatkanker
PROSTAATKANKER... Hoe nu verder? Alvast wat eerste antwoorden op uw talrijke vragen PROSTAATKANKER Hoe nu verder? Een korte uitleg voor mannen die te horen hebben gekregen dat ze mogelijk prostaatkanker
Prostaatkanker: algemene info
 Prostaatkanker: algemene info Vernemen van de diagnose Op het moment dat u deze informatie in handen krijgt heeft je arts je de vermoedelijke diagnose van kanker of een kwaadaardig proces in de prostaat
Prostaatkanker: algemene info Vernemen van de diagnose Op het moment dat u deze informatie in handen krijgt heeft je arts je de vermoedelijke diagnose van kanker of een kwaadaardig proces in de prostaat
Laparoscopische pelviene lymfeklierdissectie
 Urologie Laparoscopische pelviene lymfeklierdissectie (plkd) Uw behandelend uroloog heeft met u gesproken over deze kijkoperatie (laparoscopische ingreep) met ondersteuning van de operatierobot. In deze
Urologie Laparoscopische pelviene lymfeklierdissectie (plkd) Uw behandelend uroloog heeft met u gesproken over deze kijkoperatie (laparoscopische ingreep) met ondersteuning van de operatierobot. In deze
Brachytherapie bij prostaatkanker
 Urologie Brachytherapie bij prostaatkanker www.catharinaziekenhuis.nl Inhoud Behandeling... 3 Na de behandeling... 4 Mogelijke risico s, complicaties en bijwerkingen... 5 Algemene richtlijnen na uw opname...
Urologie Brachytherapie bij prostaatkanker www.catharinaziekenhuis.nl Inhoud Behandeling... 3 Na de behandeling... 4 Mogelijke risico s, complicaties en bijwerkingen... 5 Algemene richtlijnen na uw opname...
baarmoederhalskanker-pid-h2-baarmoederhalskanker-enonderzoeken/
 https://www.isala.nl/patientenfolders/7210- baarmoederhalskanker-pid-h2-baarmoederhalskanker-enonderzoeken/ Baarmoederhalskanker (PID): H2 Baarmoederhalskanker en onderzoeken Kanker is een verzamelnaam
https://www.isala.nl/patientenfolders/7210- baarmoederhalskanker-pid-h2-baarmoederhalskanker-enonderzoeken/ Baarmoederhalskanker (PID): H2 Baarmoederhalskanker en onderzoeken Kanker is een verzamelnaam
Verwijdering van een deel van de nier via een kijkoperatie met de da Vinci-robot
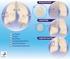 UROLOGIE Verwijdering van een deel van de nier via een kijkoperatie met de da Vinci-robot BEHANDELING Verwijdering van een deel van de nier via een kijkoperatie U hebt te horen gekregen dat u nierkanker
UROLOGIE Verwijdering van een deel van de nier via een kijkoperatie met de da Vinci-robot BEHANDELING Verwijdering van een deel van de nier via een kijkoperatie U hebt te horen gekregen dat u nierkanker
Trastuzumab (Herceptin )
 Trastuzumab (Herceptin ) Borstkanker (mammacarcinoom) De diagnose borstkanker is bij u vastgesteld. Dit wordt ook wel een mammacarcinoom genoemd. De behandeling van een mammacarcinoom bestaat uit een operatieve
Trastuzumab (Herceptin ) Borstkanker (mammacarcinoom) De diagnose borstkanker is bij u vastgesteld. Dit wordt ook wel een mammacarcinoom genoemd. De behandeling van een mammacarcinoom bestaat uit een operatieve
Brachytherapie bij prostaatkanker
 Brachytherapie bij prostaatkanker In deze folder vindt u informatie over de inwendige bestraling van de prostaat (brachytherapie). Wat is brachytherapie? Bij deze vorm van inwendige bestraling brengt
Brachytherapie bij prostaatkanker In deze folder vindt u informatie over de inwendige bestraling van de prostaat (brachytherapie). Wat is brachytherapie? Bij deze vorm van inwendige bestraling brengt
Lymfeklierverwijdering uit uw bekken via een kijkoperatie. Urologie. mca.nl
 Lymfeklierverwijdering uit uw bekken via een kijkoperatie Urologie mca.nl Inhoudsopgave Wat is een laparoscopische lymfeklierverwijdering? 1 Uw voorbereiding 1 Dag van opname en operatie 2 Tijdens de operatie
Lymfeklierverwijdering uit uw bekken via een kijkoperatie Urologie mca.nl Inhoudsopgave Wat is een laparoscopische lymfeklierverwijdering? 1 Uw voorbereiding 1 Dag van opname en operatie 2 Tijdens de operatie
Lymfeklierverwijdering, urologisch
 Lymfeklierverwijdering, urologisch In overleg met uw uroloog heeft u besloten om de lymfeklieren uit uw bekken te laten verwijderen. Dit gebeurt via een kijkoperatie (laparoscopie) of een zogenaamde robotgeassisteerde
Lymfeklierverwijdering, urologisch In overleg met uw uroloog heeft u besloten om de lymfeklieren uit uw bekken te laten verwijderen. Dit gebeurt via een kijkoperatie (laparoscopie) of een zogenaamde robotgeassisteerde
Patiënteninformatie. Vulvakanker
 Vulvakanker Patiënteninformatie Vulvakanker Inhoudsopgave 1 Inleiding 1.1 Wat is kanker van de vulva 1.2 Bij wie komt kanker van de vulva voor 2 Hoe ontstaat kanker van de vulva 3 Uitzaaiingen 4 Wat zijn
Vulvakanker Patiënteninformatie Vulvakanker Inhoudsopgave 1 Inleiding 1.1 Wat is kanker van de vulva 1.2 Bij wie komt kanker van de vulva voor 2 Hoe ontstaat kanker van de vulva 3 Uitzaaiingen 4 Wat zijn
 Prostaatkanker U kreeg van uw uroloog de diagnose van prostaatkanker. De informatie die de arts u mondeling gegeven heeft, wordt in deze brochure herhaald en aangevuld. U vindt hier meer informatie over
Prostaatkanker U kreeg van uw uroloog de diagnose van prostaatkanker. De informatie die de arts u mondeling gegeven heeft, wordt in deze brochure herhaald en aangevuld. U vindt hier meer informatie over
Deel 2. Kanker van de vulva
 . Kanker van de vulva Inhoud Wat is kanker van de vulva? 1 Aantallen 2 Het ontstaan van kanker van de vulva 3 Uitzaaiingen 3 Onderzoek 4 Behandeling 4 Mogelijke bijwerkingen en complicaties van de behandelingen
. Kanker van de vulva Inhoud Wat is kanker van de vulva? 1 Aantallen 2 Het ontstaan van kanker van de vulva 3 Uitzaaiingen 3 Onderzoek 4 Behandeling 4 Mogelijke bijwerkingen en complicaties van de behandelingen
De behandeling van vulvakanker
 Gynaecologie/Dermatologie Patiënteninformatie De behandeling van vulvakanker U ontvangt deze informatie, omdat u (mogelijk) vulvakanker heeft. Kanker van de vulva is een zeldzame, kwaadaardige aandoening
Gynaecologie/Dermatologie Patiënteninformatie De behandeling van vulvakanker U ontvangt deze informatie, omdat u (mogelijk) vulvakanker heeft. Kanker van de vulva is een zeldzame, kwaadaardige aandoening
Verwijderen van de prostaat bij prostaatkanker
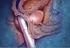 Verwijderen van de prostaat bij prostaatkanker Hoofddorp U heeft een kwaadaardige prostaattumor (prostaatkanker) zonder uitzaaiingen. Uw uroloog heeft de verschillende behandelingen met u besproken. Met
Verwijderen van de prostaat bij prostaatkanker Hoofddorp U heeft een kwaadaardige prostaattumor (prostaatkanker) zonder uitzaaiingen. Uw uroloog heeft de verschillende behandelingen met u besproken. Met
Behandelwijzer. Brachytherapie bij prostaatkanker
 Behandelwijzer Brachytherapie bij prostaatkanker Onze website: www.mst.nl/radiotherapie PI-012849 versie 1.0 / 15-05-2017 1 Inhoudsopgave Inleiding... 3 Prostaatkanker... 4 De prostaat... 4 Stadium...
Behandelwijzer Brachytherapie bij prostaatkanker Onze website: www.mst.nl/radiotherapie PI-012849 versie 1.0 / 15-05-2017 1 Inhoudsopgave Inleiding... 3 Prostaatkanker... 4 De prostaat... 4 Stadium...
Laparoscopische pelviene lymfeklierdissectie
 Urologie Laparoscopische pelviene lymfeklierdissectie (plkd) Uw behandelend uroloog heeft met u gesproken over deze kijkoperatie (laparoscopische ingreep) met ondersteuning van de operatierobot. In deze
Urologie Laparoscopische pelviene lymfeklierdissectie (plkd) Uw behandelend uroloog heeft met u gesproken over deze kijkoperatie (laparoscopische ingreep) met ondersteuning van de operatierobot. In deze
Percutane niersteenverwijdering Percutane nefrolitholapaxie (NPL)
 Een percutane niersteenverwijdering is een methode om een niersteen weg te halen. Een andere naam voor percutane niersteenverwijdering is Percutane NefroLitholapaxie (PNL). Percutaan betekent door de huid.
Een percutane niersteenverwijdering is een methode om een niersteen weg te halen. Een andere naam voor percutane niersteenverwijdering is Percutane NefroLitholapaxie (PNL). Percutaan betekent door de huid.
Verwijderen van prostaat weefsel via de buik (Millin)
 Verwijderen van prostaat weefsel via de buik (Millin) Informatie voor patiënten F0208-3415 oktober 2014 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus
Verwijderen van prostaat weefsel via de buik (Millin) Informatie voor patiënten F0208-3415 oktober 2014 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus
Infoblad. DARMKANKER Behandeling dikkedarmkanker
 Infoblad DARMKANKER Behandeling dikkedarmkanker U kunt de volgende behandelingen krijgen: operatie van de darm behandelingen van uitzaaiingen: operatie uitzaaiingen, RFA, HIPEC en bestraling uitzaaiingen
Infoblad DARMKANKER Behandeling dikkedarmkanker U kunt de volgende behandelingen krijgen: operatie van de darm behandelingen van uitzaaiingen: operatie uitzaaiingen, RFA, HIPEC en bestraling uitzaaiingen
OPERATIE AAN TEELBALLEN VOOR DE BEHANDELING VAN PROSTAATKANKER ORCHIDECTOMIE
 OPERATIE AAN TEELBALLEN VOOR DE BEHANDELING VAN PROSTAATKANKER ORCHIDECTOMIE 362 Inleiding Binnenkort ondergaat u een operatie aan de teelballen voor het behandelen van prostaatkanker. Deze ingreep wordt
OPERATIE AAN TEELBALLEN VOOR DE BEHANDELING VAN PROSTAATKANKER ORCHIDECTOMIE 362 Inleiding Binnenkort ondergaat u een operatie aan de teelballen voor het behandelen van prostaatkanker. Deze ingreep wordt
Laserbehandeling bij prostaatklachten Green Light Laser
 In overleg met uw uroloog heeft u besloten tot een prostaatoperatie: de zogenaamde Green Light Laser verdamping (vaporisatie) van de prostaat. Het doel van deze operatie is het verwijderen van weefsel
In overleg met uw uroloog heeft u besloten tot een prostaatoperatie: de zogenaamde Green Light Laser verdamping (vaporisatie) van de prostaat. Het doel van deze operatie is het verwijderen van weefsel
Patiënteninformatie. Brachytherapie bij prostaatkanker
 Patiënteninformatie Brachytherapie bij prostaatkanker Inhoud Inleiding... 3 Wat is brachytherapie?... 3 Hoe verloopt de behandeling?... 3 Bijwerkingen... 4 Regels en richtlijnen na de bestraling... 5 Controles
Patiënteninformatie Brachytherapie bij prostaatkanker Inhoud Inleiding... 3 Wat is brachytherapie?... 3 Hoe verloopt de behandeling?... 3 Bijwerkingen... 4 Regels en richtlijnen na de bestraling... 5 Controles
Schaamlipkanker (vulvakanker)
 Schaamlipkanker (vulvakanker) Schaamlipkanker is kanker van de schaamlippen. Een gezwel (kanker) kan zowel in de binnenste als in buitenste schaamlippen ontstaan. Schaamlipkanker heet ook wel vulvakanker,
Schaamlipkanker (vulvakanker) Schaamlipkanker is kanker van de schaamlippen. Een gezwel (kanker) kan zowel in de binnenste als in buitenste schaamlippen ontstaan. Schaamlipkanker heet ook wel vulvakanker,
Verwijderen van de prostaat
 Verwijderen van de prostaat bij prostaatkanker U heeft een kwaadaardige prostaattumor (prostaatkanker) zonder uitzaaiingen. Uw uroloog heeft de verschillende behandelingen met u besproken. Met deze kennis
Verwijderen van de prostaat bij prostaatkanker U heeft een kwaadaardige prostaattumor (prostaatkanker) zonder uitzaaiingen. Uw uroloog heeft de verschillende behandelingen met u besproken. Met deze kennis
borstbesparende operatie
 patiënteninformatie borstbesparende operatie U wordt opgenomen in het ziekenhuis voor een borstbesparende operatie in verband met borstkanker. Hieronder leest u meer informatie over de operatie. Dit is
patiënteninformatie borstbesparende operatie U wordt opgenomen in het ziekenhuis voor een borstbesparende operatie in verband met borstkanker. Hieronder leest u meer informatie over de operatie. Dit is
RZ Heilig Hart Leuven Naamsestraat 105 3000 Leuven. Dienst Urologie. Informatie voor patiënten. De brachytherapie
 RZ Heilig Hart Leuven Naamsestraat 105 3000 Leuven Dienst Urologie Informatie voor patiënten De brachytherapie UROLOGIE De brachytherapie Geachte heer, In deze brochure vindt u informatie over de behandeling
RZ Heilig Hart Leuven Naamsestraat 105 3000 Leuven Dienst Urologie Informatie voor patiënten De brachytherapie UROLOGIE De brachytherapie Geachte heer, In deze brochure vindt u informatie over de behandeling
Refaja Ziekenhuis Stadskanaal. Radicale prostatectomie
 Radicale prostatectomie RADICALE PROSTATECTOMIE INLEIDING Bij u is onlangs kanker in de prostaat geconstateerd. Uw behandelend specialist heeft met u de chirurgische ingreep besproken, waarbij de gehele
Radicale prostatectomie RADICALE PROSTATECTOMIE INLEIDING Bij u is onlangs kanker in de prostaat geconstateerd. Uw behandelend specialist heeft met u de chirurgische ingreep besproken, waarbij de gehele
Opname in het ziekenhuis
 BRACHYTHERAPIE Opname in het ziekenhuis Voor u opname in het ziekenhuis is het belangrijk dat u zich bij uw huisarts aanbiedt, er dient immers een algemene controle uitgevoerd te worden met o.a. een bloedonderzoek
BRACHYTHERAPIE Opname in het ziekenhuis Voor u opname in het ziekenhuis is het belangrijk dat u zich bij uw huisarts aanbiedt, er dient immers een algemene controle uitgevoerd te worden met o.a. een bloedonderzoek
Wat is een laparoscopie?
 Wat is een laparoscopie? Wat is een laparoscopie? Een laparoscopie is een kijkoperatie in de buik. De arts voert de operatie uit met een laparoscoop. Dat is een lange dunne kijkbuis. Aan het uiteinde van
Wat is een laparoscopie? Wat is een laparoscopie? Een laparoscopie is een kijkoperatie in de buik. De arts voert de operatie uit met een laparoscoop. Dat is een lange dunne kijkbuis. Aan het uiteinde van
Urologie. Richard van der Linden Thijn de Vocht
 Urologie Richard van der Linden Thijn de Vocht Qais Niemer Laurens Donkers Richard van der Linden Thijn de Vocht 2 John Verhulst Urologie? Urologie is het vakgebied dat zich bezighoudt met ziekten in de
Urologie Richard van der Linden Thijn de Vocht Qais Niemer Laurens Donkers Richard van der Linden Thijn de Vocht 2 John Verhulst Urologie? Urologie is het vakgebied dat zich bezighoudt met ziekten in de
Brachytherapie bij prostaatkanker
 Radiotherapie Brachytherapie bij prostaatkanker www.catharinaziekenhuis.nl Inhoud Pre-operatieve screening en anesthesie... 3 De opname... 4 De behandeling... 4 Na de behandeling... 5 Controleafspraken...
Radiotherapie Brachytherapie bij prostaatkanker www.catharinaziekenhuis.nl Inhoud Pre-operatieve screening en anesthesie... 3 De opname... 4 De behandeling... 4 Na de behandeling... 5 Controleafspraken...
Prostaatkanker. 07 september 2011. De Prostaat
 Prostaatkanker 07 september 2011 De Prostaat Prostaat Veranderingen aan de prostaat Prostaat wordt groter Soms plasklachten. Goedaardige of kwaadaardig veranderingen. Prostaatvergroting Prostaatkanker
Prostaatkanker 07 september 2011 De Prostaat Prostaat Veranderingen aan de prostaat Prostaat wordt groter Soms plasklachten. Goedaardige of kwaadaardig veranderingen. Prostaatvergroting Prostaatkanker
Verwijderen van de prostaat TUR prostaat Urologie
 Verwijderen van de prostaat TUR prostaat Urologie Beter voor elkaar Verwijderen van een gedeelte van de prostaat via de plasbuis Transurethrale Resectie van de Prostaat =TUR Prostaat Inleiding Tijdens
Verwijderen van de prostaat TUR prostaat Urologie Beter voor elkaar Verwijderen van een gedeelte van de prostaat via de plasbuis Transurethrale Resectie van de Prostaat =TUR Prostaat Inleiding Tijdens
Verwijderen van de prostaat met de Da Vinci-operatierobot
 De uroloog heeft met u besproken dat uw prostaat verwijderd moet worden. Dit wordt een radicale prostatectomie genoemd. De uroloog heeft met u besproken dat hij/zij de operatie met behulp van de Da Vinci
De uroloog heeft met u besproken dat uw prostaat verwijderd moet worden. Dit wordt een radicale prostatectomie genoemd. De uroloog heeft met u besproken dat hij/zij de operatie met behulp van de Da Vinci
Afdeling: Urologie. Onderwerp: Verwijderen van de prostaat / Millin
 Afdeling: Urologie Onderwerp: Verwijderen van de prostaat / Millin Verwijderen van een gedeelte van de prostaat via open operatie Inleiding Tijdens uw bezoek aan de polikliniek Urologie, heeft uw uroloog
Afdeling: Urologie Onderwerp: Verwijderen van de prostaat / Millin Verwijderen van een gedeelte van de prostaat via open operatie Inleiding Tijdens uw bezoek aan de polikliniek Urologie, heeft uw uroloog
Hormonale behandeling van prostaatkanker
 Hormonale behandeling van prostaatkanker 2 Tijdens uw bezoek aan de polikliniek urologie heeft uw behandelend uroloog met u besproken dat de resultaten van de onderzoeken definitief bevestigen dat u in
Hormonale behandeling van prostaatkanker 2 Tijdens uw bezoek aan de polikliniek urologie heeft uw behandelend uroloog met u besproken dat de resultaten van de onderzoeken definitief bevestigen dat u in
TRUS Echo van de prostaat met biopsie
 UROLOGIE TRUS Echo van de prostaat met biopsie ONDERZOEK U wordt op dag om uur verwacht op de poli/afdeling. Als u verhinderd bent, wilt u dit dan tijdig melden en een nieuwe afspraak maken? Wij verzoeken
UROLOGIE TRUS Echo van de prostaat met biopsie ONDERZOEK U wordt op dag om uur verwacht op de poli/afdeling. Als u verhinderd bent, wilt u dit dan tijdig melden en een nieuwe afspraak maken? Wij verzoeken
Kwaadaardige prostaatgezwellen
 Kwaadaardige prostaatgezwellen 1 Wanneer aan denken? Vanaf 50 jaar Vanaf 40 jaar als er familie is met prostaatkanker 2 Wat moet ik doen? Ga jaarlijks op raadpleging wij uw huisarts. Deze zal een prostaatonderzoek
Kwaadaardige prostaatgezwellen 1 Wanneer aan denken? Vanaf 50 jaar Vanaf 40 jaar als er familie is met prostaatkanker 2 Wat moet ik doen? Ga jaarlijks op raadpleging wij uw huisarts. Deze zal een prostaatonderzoek
Keuzehulp Uitgezaaide Borstkanker
 Keuzehulp Uitgezaaide Borstkanker START Gemaakt door: In samenwerking met: Gefinancierd door: 2014 en Borstkankervereniging Nederland Hoe werkt deze Keuzehulp voor uitgezaaide borstkanker? Informatiekaart
Keuzehulp Uitgezaaide Borstkanker START Gemaakt door: In samenwerking met: Gefinancierd door: 2014 en Borstkankervereniging Nederland Hoe werkt deze Keuzehulp voor uitgezaaide borstkanker? Informatiekaart
Keuzehulp voor mannen met gelokaliseerde prostaatkanker
 Keuzehulp voor mannen met gelokaliseerde prostaatkanker In te vullen door de arts Mogelijke behandelingen die voor u geschikt zijn: Uw dokter heeft u verteld dat u gelokaliseerde (niet-uitgezaaide) prostaatkanker
Keuzehulp voor mannen met gelokaliseerde prostaatkanker In te vullen door de arts Mogelijke behandelingen die voor u geschikt zijn: Uw dokter heeft u verteld dat u gelokaliseerde (niet-uitgezaaide) prostaatkanker
Inleiding In deze folder leest u meer over de diagnose maagkanker, de onderzoeken en de behandelmogelijkheden.
 MAAGKANKER 17852 Inleiding In deze folder leest u meer over de diagnose maagkanker, de onderzoeken en de behandelmogelijkheden. Maagkanker is een kwaadaardige tumor in de maag, het wordt ook wel maagcarcinoom
MAAGKANKER 17852 Inleiding In deze folder leest u meer over de diagnose maagkanker, de onderzoeken en de behandelmogelijkheden. Maagkanker is een kwaadaardige tumor in de maag, het wordt ook wel maagcarcinoom
voor verwijzing naar het UMCG te Groningen, de afdeling Urologie Cryotherapie als behandeling van prostaatkanker
 voor verwijzing naar het UMCG te Groningen, de afdeling Urologie Cryotherapie als behandeling van prostaatkanker Inleiding U heeft prostaatkanker en bent onder behandeling van de afdeling Urologie van
voor verwijzing naar het UMCG te Groningen, de afdeling Urologie Cryotherapie als behandeling van prostaatkanker Inleiding U heeft prostaatkanker en bent onder behandeling van de afdeling Urologie van
Bestraling prostaatkanker
 Bestraling prostaatkanker Informatie voor patiënten Zoals u van uw uroloog heeft vernomen, is bij u prostaatkanker ontdekt. Het vooronderzoek heeft gelukkig geen afwijkingen getoond die op uitzaaiingen
Bestraling prostaatkanker Informatie voor patiënten Zoals u van uw uroloog heeft vernomen, is bij u prostaatkanker ontdekt. Het vooronderzoek heeft gelukkig geen afwijkingen getoond die op uitzaaiingen
KIEZEN BIJ PROSTAATKANKER
 KIEZEN BIJ PROSTAATKANKER Resultaten van een wetenschappelijk onderzoek naar lokaal beperkte prostaatkanker. Ervaringen van mannen vanaf diagnose tot een jaar na de behandeling. Inhoud Inleiding...2 1.
KIEZEN BIJ PROSTAATKANKER Resultaten van een wetenschappelijk onderzoek naar lokaal beperkte prostaatkanker. Ervaringen van mannen vanaf diagnose tot een jaar na de behandeling. Inhoud Inleiding...2 1.
Patiënteninformatie. Longkanker
 Patiënteninformatie Longkanker Inhoudsopgave Pagina Wat is longkanker? 4 Onderzoek en diagnose 4 De meest voorkomende onderzoeken. 5 Behandeling 7 De meest voorkomende behandelmethoden 8 Revalidatie 9
Patiënteninformatie Longkanker Inhoudsopgave Pagina Wat is longkanker? 4 Onderzoek en diagnose 4 De meest voorkomende onderzoeken. 5 Behandeling 7 De meest voorkomende behandelmethoden 8 Revalidatie 9
Brachytherapie bij prostaatkanker. Urologie
 Brachytherapie bij prostaatkanker Urologie Inleiding Prostaatkanker is, net als andere vormen van kanker, een ziekte van de lichaamscellen. Kanker wordt gekarakteriseerd door de ongecontroleerde groei
Brachytherapie bij prostaatkanker Urologie Inleiding Prostaatkanker is, net als andere vormen van kanker, een ziekte van de lichaamscellen. Kanker wordt gekarakteriseerd door de ongecontroleerde groei
Zaadbalkanker. Urologie
 Zaadbalkanker Urologie Inhoudsopgave 1. Inleiding...4 2. Wat is kanker?...5 3. Risicofactoren...6 4. Misverstanden...7 5. Stellen van de diagnose...9 6. Operatie... 10 7. Verder onderzoek... 12 9. Verloop
Zaadbalkanker Urologie Inhoudsopgave 1. Inleiding...4 2. Wat is kanker?...5 3. Risicofactoren...6 4. Misverstanden...7 5. Stellen van de diagnose...9 6. Operatie... 10 7. Verder onderzoek... 12 9. Verloop
MRI spoort prostaatkanker nauwkeurig op
 MRI spoort prostaatkanker nauwkeurig op Prostaatkanker is een van de meest voorkomende vormen van kanker bij mannen. Een op de zes mannen krijgt er last van. Maar het is ook een erg lastig op te sporen
MRI spoort prostaatkanker nauwkeurig op Prostaatkanker is een van de meest voorkomende vormen van kanker bij mannen. Een op de zes mannen krijgt er last van. Maar het is ook een erg lastig op te sporen
Dit is prostaatkanker
 Dit is prostaatkanker blaas prostaat De prostaat ligt onder de blaas. Hij is zo groot als een walnoot. De prostaat doet vocht bij de zaad-cellen. Zo krijg je sperma. Bij kanker veranderen de cellen in
Dit is prostaatkanker blaas prostaat De prostaat ligt onder de blaas. Hij is zo groot als een walnoot. De prostaat doet vocht bij de zaad-cellen. Zo krijg je sperma. Bij kanker veranderen de cellen in
Infoblad. LONGKANKER Behandeling
 Infoblad LONGKANKER Behandeling De behandeling van kleincellige longkanker is anders dan de behandeling van niet-kleincellige longkanker. BEHANDELPLAN Uw arts maakt met een aantal andere specialisten een
Infoblad LONGKANKER Behandeling De behandeling van kleincellige longkanker is anders dan de behandeling van niet-kleincellige longkanker. BEHANDELPLAN Uw arts maakt met een aantal andere specialisten een
Verwijderen van de prostaat met de operatierobot Da Vinci
 Verwijderen van de prostaat met de operatierobot Da Vinci In overleg met uw arts heeft u besloten dat u binnenkort een operatie ondergaat, waarbij de prostaat in zijn geheel wordt verwijderd (radicale
Verwijderen van de prostaat met de operatierobot Da Vinci In overleg met uw arts heeft u besloten dat u binnenkort een operatie ondergaat, waarbij de prostaat in zijn geheel wordt verwijderd (radicale
Behandelwijzer Locatie Arnhem/Ede. Bestralingsbehandeling. De inwendige bestraling van de blaas
 Behandelwijzer Locatie Arnhem/Ede Bestralingsbehandeling De inwendige bestraling van de blaas Inhoudsopgave 1 Inleiding 3 2 De voorbereidingen 6 3 De bestraling 8 4 Bijwerkingen 10 5 Nazorg 11 2 Behandelwijzer
Behandelwijzer Locatie Arnhem/Ede Bestralingsbehandeling De inwendige bestraling van de blaas Inhoudsopgave 1 Inleiding 3 2 De voorbereidingen 6 3 De bestraling 8 4 Bijwerkingen 10 5 Nazorg 11 2 Behandelwijzer
Intra-Operatieve Radiotherapie bij endeldarmkanker
 Intra-Operatieve Radiotherapie bij endeldarmkanker Deze folder gaat over een eenmalige bestraling tijdens een operatie bij endeldarmkanker. Deze vorm van bestraling heet intra-operatieve radiotherapie
Intra-Operatieve Radiotherapie bij endeldarmkanker Deze folder gaat over een eenmalige bestraling tijdens een operatie bij endeldarmkanker. Deze vorm van bestraling heet intra-operatieve radiotherapie
Nefrectomie (nierverwijdering) Afdeling Urologie
 Nefrectomie (nierverwijdering) Afdeling Urologie Uw uroloog heeft bij u een aandoening geconstateerd waarvoor het nodig is uw nier te verwijderen. In deze folder vindt u informatie om uzelf goed te kunnen
Nefrectomie (nierverwijdering) Afdeling Urologie Uw uroloog heeft bij u een aandoening geconstateerd waarvoor het nodig is uw nier te verwijderen. In deze folder vindt u informatie om uzelf goed te kunnen
Schildwachtklieronderzoek en -verwijdering bij borstkanker
 Schildwachtklieronderzoek en -verwijdering bij borstkanker Uw chirurg heeft met u besproken, dat binnenkort bij u een schildwachtklieronderzoek en -verwijdering plaatsvindt. In deze folder leest u hier
Schildwachtklieronderzoek en -verwijdering bij borstkanker Uw chirurg heeft met u besproken, dat binnenkort bij u een schildwachtklieronderzoek en -verwijdering plaatsvindt. In deze folder leest u hier
Inschatting van het risico op uitzaaiingen van prostaatkanker
 Inschatting van het risico op uitzaaiingen van prostaatkanker 2 Uw uroloog heeft met u besproken dat de resultaten van de onderzoeken helaas bevestigen dat u prostaatkanker heeft. Ook is besproken of er
Inschatting van het risico op uitzaaiingen van prostaatkanker 2 Uw uroloog heeft met u besproken dat de resultaten van de onderzoeken helaas bevestigen dat u prostaatkanker heeft. Ook is besproken of er
PATIËNTENINFORMATIE. DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie
 PATIËNTENINFORMATIE DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie 2 DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie Goed om te weten In deze folder geeft Maasstad Ziekenhuis u enige uitleg over een laparoscopische
PATIËNTENINFORMATIE DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie 2 DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie Goed om te weten In deze folder geeft Maasstad Ziekenhuis u enige uitleg over een laparoscopische
HDR brachytherapie van de prostaat Inwendige bestraling met een iridium bron
 HDR brachytherapie van de prostaat Inwendige bestraling met een iridium bron U bent doorverwezen voor een inwendige bestraling van de prostaat door middel van een iridium bron. Dit wordt ook wel een high
HDR brachytherapie van de prostaat Inwendige bestraling met een iridium bron U bent doorverwezen voor een inwendige bestraling van de prostaat door middel van een iridium bron. Dit wordt ook wel een high
Maagkanker. Supplement informatiewijzer oncologie
 Supplement informatiewijzer oncologie Maagkanker Inhoudsopgave 1. Inleiding 2. Het stellen van de diagnose 3. Behandeling van maagkanker 4. Behandeling gericht op genezing 5. Palliatieve behandeling 6.
Supplement informatiewijzer oncologie Maagkanker Inhoudsopgave 1. Inleiding 2. Het stellen van de diagnose 3. Behandeling van maagkanker 4. Behandeling gericht op genezing 5. Palliatieve behandeling 6.
Urologie. Prostaatklachten
 Urologie Prostaatklachten Urologie Inleiding In deze folder vindt u informatie over prostaatklachten. Deze informatie is bedoeld om u inzicht te geven in de oorzaak van de klachten en de mogelijkheden
Urologie Prostaatklachten Urologie Inleiding In deze folder vindt u informatie over prostaatklachten. Deze informatie is bedoeld om u inzicht te geven in de oorzaak van de klachten en de mogelijkheden
tvt-o-operatie tegen inspanningsincontinentie patiënteninformatie
 patiënteninformatie tvt-o-operatie tegen inspanningsincontinentie U heeft last van urineverlies bij inspanning, zoals tillen, sporten en niezen. Dit heet ook wel stress- of inspanningsincontinentie. Samen
patiënteninformatie tvt-o-operatie tegen inspanningsincontinentie U heeft last van urineverlies bij inspanning, zoals tillen, sporten en niezen. Dit heet ook wel stress- of inspanningsincontinentie. Samen
Keuzehulp Uitgezaaide Borstkanker
 Keuzehulp Uitgezaaide Borstkanker START Gemaakt door: In samenwerking met: Financieel mogelijk gemaakt door: 2015 De ArgumentenFabriek en borstkankervereniging nederland FAS799.014.011/exp. juli 2017 Hoe
Keuzehulp Uitgezaaide Borstkanker START Gemaakt door: In samenwerking met: Financieel mogelijk gemaakt door: 2015 De ArgumentenFabriek en borstkankervereniging nederland FAS799.014.011/exp. juli 2017 Hoe
Prostaatoperatie via de buik
 Prostaatoperatie via de buik Albert Schweitzer ziekenhuis februari 2015 pavo 0138 Inleiding Binnenkort wordt u aan uw prostaat geopereerd. In deze folder leest u meer over de voorbereidingen op de operatie,
Prostaatoperatie via de buik Albert Schweitzer ziekenhuis februari 2015 pavo 0138 Inleiding Binnenkort wordt u aan uw prostaat geopereerd. In deze folder leest u meer over de voorbereidingen op de operatie,
Infobrochure. Brachytherapie. mensen zorgen voor mensen
 Infobrochure Brachytherapie mensen zorgen voor mensen 2 Beste patiënt, U werd op onze afdeling opgenomen voor de behandeling van een prostaataandoening door middel van brachytherapie. In deze brochure
Infobrochure Brachytherapie mensen zorgen voor mensen 2 Beste patiënt, U werd op onze afdeling opgenomen voor de behandeling van een prostaataandoening door middel van brachytherapie. In deze brochure
Vleesbomen in de baarmoeder Behandelingsmogelijkheden
 Vleesbomen in de baarmoeder Behandelingsmogelijkheden Albert Schweitzer ziekenhuis november 2007 pavo 0592 Inleiding U bent bij de gynaecoloog onder behandeling. Daarbij is gebleken dat u een of meer vleesbomen
Vleesbomen in de baarmoeder Behandelingsmogelijkheden Albert Schweitzer ziekenhuis november 2007 pavo 0592 Inleiding U bent bij de gynaecoloog onder behandeling. Daarbij is gebleken dat u een of meer vleesbomen
Schildwachtklieronderzoek en -verwijdering bij borstkanker
 Schildwachtklieronderzoek en -verwijdering bij borstkanker Uw chirurg heeft met u besproken, dat binnenkort bij u een schildwachtklieronderzoek en -verwijdering (biopsie) plaatsvindt. In deze folder leest
Schildwachtklieronderzoek en -verwijdering bij borstkanker Uw chirurg heeft met u besproken, dat binnenkort bij u een schildwachtklieronderzoek en -verwijdering (biopsie) plaatsvindt. In deze folder leest
Kijkoperatie voor lymfeklierverwijdering. (Laparoscopische Pelviene Lymfeklierdissectie)
 Kijkoperatie voor lymfeklierverwijdering bij prostaatkanker (Laparoscopische Pelviene Lymfeklierdissectie) Inhoudsopgave Inleiding... 1 De operatie... 1 Voorbereiding... 1 De operatie... 1 Waarom een kijkoperatie?...
Kijkoperatie voor lymfeklierverwijdering bij prostaatkanker (Laparoscopische Pelviene Lymfeklierdissectie) Inhoudsopgave Inleiding... 1 De operatie... 1 Voorbereiding... 1 De operatie... 1 Waarom een kijkoperatie?...
Uitwendige bestraling bij prostaatkanker
 Uitwendige bestraling bij prostaatkanker In deze folder leest u meer over radiotherapie (bestraling) bij de behandeling van prostaatkanker. Deze informatie ontvangt u als aanvulling op de algemene informatie
Uitwendige bestraling bij prostaatkanker In deze folder leest u meer over radiotherapie (bestraling) bij de behandeling van prostaatkanker. Deze informatie ontvangt u als aanvulling op de algemene informatie
1 Algemeen Wat is kanker van de vulva Bij wie komt kanker van de vulva voor 3. 2 Hoe ontstaat kanker van de vulva 3.
 vulvakanker Inhoud 1 Algemeen 3 1.1 Wat is kanker van de vulva 3 1.2 Bij wie komt kanker van de vulva voor 3 2 Hoe ontstaat kanker van de vulva 3 3 Uitzaaiingen 4 4 Wat zijn de klachten bij kanker van
vulvakanker Inhoud 1 Algemeen 3 1.1 Wat is kanker van de vulva 3 1.2 Bij wie komt kanker van de vulva voor 3 2 Hoe ontstaat kanker van de vulva 3 3 Uitzaaiingen 4 4 Wat zijn de klachten bij kanker van
echografie prostaat en prostaatbiopsie
 patiënteninformatie echografie prostaat en prostaatbiopsie U heeft een afspraak voor een prostaatonderzoek. Met dit onderzoek kan de arts de grootte van de prostaat bepalen en zien of er afwijkingen zijn
patiënteninformatie echografie prostaat en prostaatbiopsie U heeft een afspraak voor een prostaatonderzoek. Met dit onderzoek kan de arts de grootte van de prostaat bepalen en zien of er afwijkingen zijn
RZ Heilig Hart Leuven Naamsestraat 105 3000 Leuven. Dienst Urologie. Informatie voor patiënten. Teelbalkanker
 RZ Heilig Hart Leuven Naamsestraat 105 3000 Leuven Dienst Urologie Informatie voor patiënten Teelbalkanker UROLOGIE Teelbalkanker Geachte heer, U werd recent onderzocht of behandeld in verband met teelbalkanker.
RZ Heilig Hart Leuven Naamsestraat 105 3000 Leuven Dienst Urologie Informatie voor patiënten Teelbalkanker UROLOGIE Teelbalkanker Geachte heer, U werd recent onderzocht of behandeld in verband met teelbalkanker.
Informatie over het verwijderen. vanwege kanker
 Informatie over het verwijderen van de prostaat vanwege kanker INFORMATIE OVER HET VERWIJDEREN VAN DE PROSTAAT VANWEGE KANKER De folder geeft u informatie over de volledige verwijdering van de prostaat
Informatie over het verwijderen van de prostaat vanwege kanker INFORMATIE OVER HET VERWIJDEREN VAN DE PROSTAAT VANWEGE KANKER De folder geeft u informatie over de volledige verwijdering van de prostaat
Prostaatimplantatie met radioactief jodium
 Prostaatimplantatie met radioactief jodium RADIOTHERAPEUTISCH INSTITUUT FRIESLAND Inhoudsopgave Inleiding Inleiding 3 De prostaat 4 Het vaststellen van prostaatkanker 6 Prostaatkanker komt vaak voor. In
Prostaatimplantatie met radioactief jodium RADIOTHERAPEUTISCH INSTITUUT FRIESLAND Inhoudsopgave Inleiding Inleiding 3 De prostaat 4 Het vaststellen van prostaatkanker 6 Prostaatkanker komt vaak voor. In
Wilhelmina Ziekenhuis Assen. Vertrouwd en dichtbij. Informatie voor patiënten. Urologie. Urologisch onderzoek
 Wilhelmina Ziekenhuis Assen Vertrouwd en dichtbij Informatie voor patiënten Urologie Urologisch 1 Algemene informatie Urologisch Binnenkort wordt u in het ziekenhuis verwacht voor een of meer urologische
Wilhelmina Ziekenhuis Assen Vertrouwd en dichtbij Informatie voor patiënten Urologie Urologisch 1 Algemene informatie Urologisch Binnenkort wordt u in het ziekenhuis verwacht voor een of meer urologische
