Inkoopgids ehealth bij chronisch hartfalen en diabetes mellitus Juli 2011
|
|
|
- Mathilda Martens
- 8 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Inkoopgids ehealth bij chronisch hartfalen en diabetes mellitus Juli 2011 Zorgverzekeraars Nederland
2 INKOOPGIDS EHEALTH BIJ CHRONISCH HARTFALEN EN DIABETES MELLITUS Juli 2011
3 Inhoud 1 SAMENVATTING/ARGUMENTARIUM Zorginkoopgids ehealth Barrières en speerpunten Chronisch hartfalen Diabetes mellitus (DM) Aanspraken en bekostiging Chronisch hartfalen en DM medisch specialistische zorg DM ketenzorg Kwalitatieve inkoopcriteria ehealth Telemonitoring en begeleiding bij chronisch hartfalen en DM bij instellingen voor medisch specialistische zorg Elektronische gegevensuitwisseling in de keten en met patiënten met DM Toepassing kwalitatieve inkoopcriteria Resultaten evalueren INLEIDING Definitie ehealth Barrières en speerpunten Precompetitieve afspraken CHRONISCH HARTFALEN; MEDISCH SPECIALISTISCHE ZORG Aanspraak en bekostiging Kwalitatieve inkoopcriteria Toelichting kwalitatieve inkoopcriteria Toolkit Vragenlijst kwalitatieve inkoopcriteria Rekenmodel Evaluatie format gegevensaanlevering Informatie telemonitoring- en begeleiding Informatie chronisch hartfalen DIABETES MELLITUS (DM); MEDISCH SPECIALISTISCHE ZORG Aanspraak en bekostiging Kwalitatieve inkoopcriteria Toelichting kwalitatieve inkoopcriteria Toolkit Vragenlijst kwalitatieve inkoopcriteria Rekenmodel Evaluatie format gegevensaanlevering Informatie telemonitoring- en begeleiding Informatie DM DIABETES MELLITUS; KETENZORG Bekostiging Kwalitatieve inkoopcriteria Toelichting kwalitatieve inkoopcriteria... 29
4 5.4 Toolkit Vragenlijst kwalitatieve inkoopcriteria Informatie ICT-oplossingen Informatie DM BIJLAGEN:... 32
5 1 Samenvatting/argumentarium Aan de hand van deze samenvatting kan de zorginkoper in gesprek gaan met de zorgaanbieder. 1.1 Zorginkoopgids ehealth 2012 De inkoopgids ehealth 2012 is een kompas bij de inkoop van ehealth bij chronisch hartfalen en diabetes mellitus (DM). ehealth omvat het gebruik van informatie- en communicatietechnologie (ICT) ter ondersteuning of verbetering van de gezondheid en de gezondheidszorg. Zorginkopers en zorgaanbieders vinden in de gids actuele informatie en hulpmiddelen die zij kunnen gebruiken bij het maken van afspraken over ehealth bij chronisch hartfalen en DM. De inkoopgids ehealth 2012 wijkt op de volgende punten af van de huidige inkoopgidsen voor de cure (ziekenhuiszorg en GGZ) en AWBZ: Het betreft één aspect van de te maken afspraken, namelijk de inzet van ehealth voor een tweetal aandoeningen. ehealth vormt een onderdeel van de te leveren zorg en de inkoop daarvan. De inkoopgids ziekenhuiszorg levert algemene inkoop- en achtergrond informatie over chronisch hartfalen en DM. Om het belang en de mogelijkheden van ehealth bij chronisch hartfalen en DM zowel bij medisch specialistische zorg als ketenzorg te benadrukken is er tijdelijk gekozen voor een afzonderlijke presentatie. Het bevat precompetitieve afspraken: Zorgverzekeraars hebben gezamenlijk kwalitatieve inkoopcriteria gedefinieerd. Deze inkoopcriteria zijn afgestemd met relevante patiëntenorganisaties, zorgaanbieders en leveranciers van ehealth toepassingen (p.m.). Zorgverzekeraars zullen deze kwalitatieve inkoopcriteria bij de inkoop van ehealth bij chronisch hartfalen en DM zo veel mogelijk volgen. Zij wegen de invulling daarvan in relatie tot andere inkoopcriteria, doelmatigheid en kosten (zie ook paragraaf 1.3, Toepassing inkoopcriteria). De opgestelde kwaliteitscriteria hebben geen juridische bindende status en dienen niet gezien te worden als minimumnorm. Wanneer individuele onderhandelingspartners hiervan af willen wijken staat dat partijen vrij. Bij het voorbereiden van de zorginkoop afspraken 2012 is het belangrijk met beide punten rekening te houden. 1.2 Barrières en speerpunten ehealth heeft veel potentie om het zelfmanagement van patiënten te versterken en de zorg effectiever en efficiënter te organiseren. Toch wordt er door een veelheid van barrières nog onvoldoende van ehealth gebruik gemaakt. Zorgverzekeraars hebben afgesproken om de barrières ten aanzien van aanspraken, bekostiging en zorginkoop te beslechten en daarbij gezamenlijk op te trekken. In de door zorgverzekeraars opgestelde ehealth agenda is voor 2012 een tweetal speerpunten benoemd, de inzet van ehealth bij chronisch hartfalen en DM. Beide chronische aandoeningen komen veel voor en hebben een grote impact op de kwaliteit van leven van patiënten en de kosten in de zorg. Initiatieven in de praktijk laten zien dat ehealth een grote bijdrage kan leveren aan het versterken van het zelfmanagement en het verder verbeteren van de aan deze patiënten geleverde zorg. Zorgverzekeraars willen graag met het veld de inzet van ehealth bij patiënten met chronisch hartfalen bevorderen Deze inkoopgids omvat de gemaakte afspraken over aanspraken en bekostiging. Daarnaast vormen de precompetitieve afspraken over de kwaliteitscriteria een belangrijk onderdeel. Deze maken duidelijk dat ehealth belangrijke implicaties heeft voor alle betrokkenen: Zorgverleners zullen de informatie- en zorgprocessen met behulp van ICT herontwerpen en andere werkprotocollen en andere informatiestromen onderling en richting de patiënt hanteren. Het gaat niet alleen om het gebruik van ICT, maar ook om andere factoren die de zorg effectiever en efficiënter maken (bijvoorbeeld een intensiever contact of betere toegang tot kennis over de ziekte voor patiënten). Zorgverleners zullen in de praktijk meer een adviseur zijn die op afstand de patiënt begeleidt bij de uitvoering van diens ziekte- en gezondheidsmanagement. 5
6 Zorgverzekeraars zullen bij genoemde aandoeningen in principe dezelfde inkoopcriteria hanteren en ehealth initiatieven die daaraan adequaat en efficiënt invulling geven inkopen, zodat deze voor alle patiënten toegankelijk zijn. Patiënten, niet in de laatste plaats, zullen indien zij daartoe in staat zijn nadrukkelijker de verantwoordelijkheid en eigen regie ten aanzien van hun ziekte en gezondheid ter hand nemen. Om dit mogelijk te maken zorgen zorgaanbieders en zorgverzekeraars er voor dat de ehealth oplossingen gericht zijn op toegang tot informatie en kennis, gebruiksgemak en integratie in het dagelijks leven. Zorgverzekeraars zullen hun verzekerden actief stimuleren om van deze nieuwe ehealth diensten gebruik te maken Chronisch hartfalen Voor chronisch hartfalen zetten zorgverzekeraars vooralsnog in op de inkoop van telemonitoring en -begeleiding bij medisch specialistische zorginstellingen. Hiermee sluiten zij aan op initiatieven in deze instellingen om de behandeling van patiënten met een ernstige vorm van chronisch hartfalen met telemonitoring en begeleiding te ondersteunen. Het dagelijks monitoren van het door de patiënt in de thuissituatie gemeten gewicht, een belangrijke klinische parameter bij chronisch hartfalen, en het op basis van deze waarden op afstand behandelen en begeleiden van de patiënt door cardioloog en hartfalenverpleegkundige (bijvoorbeeld via telefoon, , dataverkeer, videoconferencing) vormt de basis van deze toepassing. Daarmee kan een eventuele verslechtering in de toestand van de patiënt tijdig worden opgespoord en kan de behandeling en begeleiding zo nodig worden geïntensiveerd. Door een andere, tijdbesparende en meer eigentijdse afstemming tussen behandelaren en patiënt vindt substitutie van zorg plaats. De betrokkenheid en eigen regie van de patiënt neemt toe, de kwaliteit van leven verbetert, complicaties en heropnames worden voorkomen, de verpleegduur wordt verkort en het aantal (spoed)consulten vermindert. Uiteindelijk is het doel om de zorg voor patiënten met chronisch hartfalen in de eerste lijn te versterken met een door het veld te ontwikkelen Zorgstandaard in combinatie met bekostiging van de keten. Bij de introductie daarvan zullen zorgverzekeraars de mogelijkheid tot het inkopen van telemonitoring en begeleiding bij contractanten ketenzorg (zorggroepen of andere eerstelijnsvoorzieningen) voor chronisch hartfalen nader bezien Diabetes mellitus (DM) Bij DM zijn eveneens de huidige zorgverlening en bestaande initiatieven in ogenschouw genomen. Zorgverzekeraars zetten hierbij een twee sporen beleid in, te weten inkoop van: Elektronische informatie-uitwisseling in de zorgketen en toegang tot het zorgdossier voor patiënten DM bij contractanten ketenzorg (zorggroepen of eerstelijnsgezondheidscentra); Telemonitoring en -begeleiding voor DM bij instellingen voor medisch specialistische zorg. Bij de behandeling van patiënten met DM, in de eerste lijn (vooral type II), heeft het verbeteren van de elektronische informatie-uitwisseling tussen zorgaanbieders onderling en met patiënten prioriteit. Dit vormt de basis om de zorgverlening en het zelfmanagement van de patiënt te versterken. Op termijn kunnen hieraan andere ICT-toepassingen, zoals communicatie met de patiënt, het communiceren van relevante klinische waarden, educatie en psychosociale begeleiding worden verbonden. Voor patiënten met DM, type I of complexe DM type II, die glucose toedienen en in de tweede lijn worden behandeld, biedt telemonitoring en -begeleiding, vooral gericht op het frequent monitoren van de glucosespiegel, belangrijke perspectieven. Het vroegtijdig opsporen van afwijkingen, het behandelen en begeleiden van de patiënt op afstand versterkt de betrokkenheid en het zelfmanagement en verhoogt de kwaliteit van leven en kan complicaties en reguliere zorg in de vorm van (her)opnamen en (spoed)consulten voorkomen. 1.3 Aanspraken en bekostiging Met het Ministerie van VWS, CVZ en NZa zijn afspraken gemaakt over de aanspraken op en bekostiging van ehealth bij chronisch hartfalen en DM in
7 1.3.1 Chronisch hartfalen en DM medisch specialistische zorg Telemonitoring en de daarbij behorende begeleiding voor verzekerden met chronisch hartfalen maakt onderdeel uit van de aanspraak medisch specialistische zorg 1. De telemedicine voorziening en de daarbij behorende apparatuur, zoals weegschaal of bloeddrukmeter vallen daar ook onder. De zorgaanbieders verstrekken aan daartoe geïndiceerde patiënten deze voorzieningen voor gebruik thuis. Telemonitoring en -begeleiding bij DM maakt eveneens onderdeel uit van de aanspraak medisch specialistische zorg. De telemedicine voorzieningen vallen daar ook onder. Voor wat betreft de verstrekking van bijbehorende apparatuur zullen de komende periode nog nadere afspraken met het CVZ worden gemaakt. Voor DM worden diabeteshulpmiddelen, zoals bloedafnameapparatuur en bloedglucosetestmeter, indien men voor het gebruik daarvan geïndiceerd is, tot nu toe via de regeling hulpmiddelen verstrekt. Vanaf 2012 wijzigt dit voor de insulinepomp; deze zal dan naar verwachting onderdeel uitmaken van de aanspraak medisch specialistische zorg. De inkoop van telemonitoring en -begeleiding bij medisch specialistische zorg vindt in 2012 plaats via de zogenaamde B-segment DBC-zorgproducten chronisch hartfalen of DM 2 (zie voor een overzicht chronisch hartfalen, paragraaf 3.1 en voor DM, paragraaf 4.1). Vanaf 1 januari 2012 kunnen zorgaanbieders de zorgactiviteit telemonitoring (code , opgenomen in release DBC-Onderhoud RS09) bij chronisch hartfalen en DM formeel registreren. Voor de zorgproducten voor chronisch hartfalen en DM gelden in 2012 zogenaamde vrije prijzen. Omdat telemonitoring- en begeleiding onderdeel kan uitmaken van de DBC-zorgproducten dienen zorgaanbieders en zorgverzekeraars voor de prijsstelling een inschatting te maken van het percentage patiënten dat daarvan gebruik maakt en van de hiermee samenhangende meer- en minderkosten. In de inkoopgids ehealth is een rekenmodel opgenomen om de effecten van het gebruik voor telemonitoring en -begeleiding door te rekenen. De uitkomsten, zo blijkt uit ervaringen in de praktijk, zijn verschillend en afhankelijk van onder andere het aandeel patiënten dat voor telemonitoring en begeleiding in aanmerking komt, de (mate van verandering van de) organisatie en het zorgproces (is er al een hartfalenpolikliniek) en de gekozen telemedicine voorziening DM ketenzorg Voor de bekostiging van ketenzorg bij DM is integrale bekostiging of een koptarief (via de beleidsregel Geïntegreerde Eerstelijns Zorgproducten of de module Modernisering en innovatie) beschikbaar. 1.4 Kwalitatieve inkoopcriteria ehealth Telemonitoring en begeleiding bij chronisch hartfalen en DM bij instellingen voor medisch specialistische zorg Zorgverzekeraars hebben gezamenlijk kwalitatieve inkoopcriteria gedefinieerd als leidraad bij de inkoop van telemonitoring en begeleiding bij instellingen bij chronisch hartfalen en diabetes mellitus bij medisch specialistische zorg. Daar waar de voorwaarden voor chronisch hartfalen en DM afwijken wordt dit aangegeven. A. (Toepassing) telemedicine voorziening A.1 Het minimaal op afstand meten en communiceren van gewicht (bij chronisch hartfalen) en glucose (bij DM) gedurende 7x 24 uur. De telemedicine voorziening dient ook andere relevante klinische waarden 1 CVZ, reactie op verzoek van ZN, brief 14 juni Er zijn geen afzonderlijke producten voor telemonitoring en begeleiding bij deze aandoeningen van toepassing. 7
8 (o.a. bloeddruk) of de gezondheidstoestand van de patiënt te kunnen monitoren, indien dit relevant wordt geacht in het kader van de behandeling. A.2 Het beoordelen van het gewicht (minimaal tijdens werkdagen bij chronisch hartfalen) en bloedglucosewaarde (7 x 24 uur bij DM) en terugkoppelen van resultaten aan patiënten, inclusief interventies door de zorgaanbieder bij afwijkingen. A.3 Het aanbieden van educatiemodules, die bijdragen aan het vergroten van de kennis en het zelfmanagement van de patiënt. B. Elektronische gegevensuitwisseling B.1 De gemeten klinische gegevens worden in het elektronisch patiëntendossier van de zorgaanbieder vastgelegd via een elektronische koppeling. B.2 De patiënt heeft de mogelijkheid vanuit de thuissituatie het eigen dossier in te zien en actief deel te nemen aan de eigen behandeling door gegevens over bijvoorbeeld het eet- en leefpatroon, bloeddruk, glucose of het gewicht, toe te voegen aan het dossier; B.3 De huisarts van de patiënt krijgt periodiek een rapportage toegestuurd over de relevante gezondheidsindicatoren van de patiënt. C. Organisatie C.1 De zorgaanbieder wordt verzocht de NEN-norm 8028: 2010 nl Medische Informatica Kwaliteitseisen Telemedicine toe te passen. Deze richtlijn definieert de kwaliteitseisen voor het gebruik van Telemedicine in de zorg. D. Uitkomsten D.1 Het resultaat is substitutie van zorg. Hiermee wordt bedoeld dat telemonitoring en -begeleiding wordt ingezet om bestaande zorgactiviteiten geheel of gedeeltelijk te vervangen, te herschikken, of te verschuiven met het doel om te komen tot zorg die beter is afgestemd op de patiënt, leidt tot betere resultaten en tot kostenbesparingen. Het kan daarbij gaan zowel om het voorkomen van zorg (het reduceren van opnamen en of polikliniekbezoeken), taakherschikking (verschuiving van taken van een medisch specialist naar een gespecialiseerd verpleegkundige en/of patiënt) of een verschuiving van zorg vanuit ziekenhuis naar huisarts. D.2 De zorgaanbieder wordt gevraagd de effecten van de inzet van de telemedicine voorziening te evalueren aan de hand van het in de Inkoopgids opgenomen evaluatie-format. De zorgaanbieder wordt gevraagd de zorgverzekeraars te informeren over deze resultaten bij contractbesprekingen in een volgend jaar. E. Specifiek voor DM type I: Protocol Real Time - Continue Glucose Meting (RT-CGM): E.1 In geval van patiënten met een RT-CGM past de zorgaanbieder de indicatiestelling geprotocolleerd toe. Een nadere toelichting op deze criteria voor chronisch hartfalen is opgenomen in paragraaf 3.3 en voor DM in paragraaf
9 1.4.2 Elektronische gegevensuitwisseling in de keten en met patiënten met DM De facultatief te gebruiken inkoopcriteria voor elektronische gegevensuitwisseling in de keten en met patiënten zijn als volgt geformuleerd: A. Elektronische gegevensuitwisseling: Binnen de keten worden zorgaanbieders gevraagd om gebruik te maken van een registratie-/informatiesysteem, waarvoor de volgende functionaliteiten gelden: A.1 Zorginformatie A.1.1 Het systeem is geschikt voor het ondersteunen van meerdere zorgprogramma s (ketens); A.1.2 Het systeem moet voor verschillende patiëntengroepen binnen de keten geprotocolleerde afwijkende behandelingen kunnen ondersteunen; A.1.3 Het systeem geeft de patiënt de mogelijkheid het eigen zorgdossier in te zien en actief deel te nemen aan de eigen behandeling door gegevens over bijvoorbeeld het eet- en leefpatroon, bloedglucose, bloeddruk of het gewicht vanuit de thuissituatie toe te voegen aan het dossier; A.1.4 Het systeem geeft, met inachtneming van de privacyregels, alle betrokken zorgaanbieders binnen de keten inzage in de voor hen relevante parameters van de patiënten die zij in zorg hebben en stelt zorgaanbieders in staat zelf relevante gegevens in het systeem registreren; A.1.5 Het systeem moet signaleren wanneer afspraken niet worden nagekomen; A.1.6 Het systeem moet in staat zijn om comorbiditeit te documenteren; A.1.7 Het systeem moet in staat zijn om bij verwijzing van een patiënt naar de internist of andere medisch specialist (buiten de keten) gedurende de overname van de behandeling een rapportage te versturen over de relevante gezondheidsindicatoren van de patiënt. A.2 Managementinformatie A.2.1 Het systeem moet de essentiële gegevens, die nodig zijn om zorg conform de geldende standaarden te kunnen leveren, registreren en opleveren; A.2.2 Het systeem moet managementinformatie opleveren op patiënt-, zorgverleners- en zorggroepniveau ten aanzien van proces, inhoud en financiën, om het zorgprogramma te kunnen (bij)sturen; B. Beveiliging B.1 De zorgaanbieder wordt verzocht de NEN-norm 7510 "Medische informatica - Informatiebeveiliging in de zorg - Algemeen" toe te passen. C. Uitkomsten/effecten C.1 Het resultaat is substitutie van zorg. Hiermee wordt bedoeld dat ehealth wordt ingezet om bestaande zorgactiviteiten geheel of gedeeltelijk te vervangen. Het doel is zorg die beter is afgestemd op de patiënt, die leidt tot betere resultaten en tot kostenbesparingen. Het gaat dan bijvoorbeeld om het bevorderen van het zelfmanagement van de patiënt en het vergroten van het inzicht in de activiteiten en resultaten voor alle betrokken behandelaren en het daarmee voorkomen van onnodige dubbele behandelingen of het voorkomen van complicaties. Een nadere toelichting op deze criteria voor DM in de keten treft u in paragraaf 5.3. Niet alle criteria zullen direct bij aanvang kunnen worden gerealiseerd. Zorgverzekeraars gaan er vanuit dat dit binnen maximaal 3 jaar het geval is. 1.5 Toepassing kwalitatieve inkoopcriteria Zorgverzekeraars maken (meerjarige) integrale inkoopafspraken met zorgaanbieders. ehealth is daarvan een onderdeel. Voor 2012 volgen zorgverzekeraars bij het inkopen van ehealth bij chronisch hartfalen en diabetes mellitus zo veel mogelijk de in paragraaf 1.4 genoemde precompetitieve, kwalitatieve inkoopcriteria. Zij kunnen daarover met zorgaanbieders desgewenst aanvullende afspraken maken. De zorgverzekeraars wegen ieder de invulling van de kwalitatieve inkoopcriteria ehealth in relatie tot andere inkoopcriteria en de kosten. 9
10 1.6 Resultaten evalueren De eerste resultaten van de verschillende ehealth initiatieven laten zien dat er veel positieve effecten zijn te behalen (zie ook paragraaf 1.3 en 1.4). Uit ervaringen in de praktijk en uit uitkomsten van wetenschappelijke studies komt ook naar voren dat er nog veel is te leren en te verbeteren. Zorgverzekeraars willen graag de voortgang en resultaten van de inkoop en toepassing van ehealth bij chronisch hartfalen en DM monitoren. Eén van de inkoopcriteria is het aanleveren van gegevens door zorgaanbieders om de inhoud van de initiatieven en de effecten op de kwaliteit voor de patiënt en de zorgconsumptie in beeld te brengen. In de inkoopgids ehealth zijn een vragenlijst en een evaluatie format opgenomen waarin de hiervoor benodigde gegevens zijn gedefinieerd. Zorgverzekeraars zullen de resultaten meenemen bij het bepalen van het beleid voor de zorginkoop van ehealth in volgende jaren. 10
11 2 Inleiding De inkoopgids ehealth 2012 is bedoeld als een kompas bij de inkoop van ehealth bij chronisch hartfalen en diabetes mellitus (DM). Zorginkopers en zorgaanbieders vinden in de gids actuele informatie en hulpmiddelen die zij kunnen gebruiken bij het maken van afspraken over ehealth bij chronisch hartfalen en DM. De inkoopgids ehealth 2012 wijkt op de volgende punten af van de huidige inkoopgidsen voor de cure (ziekenhuiszorg en GGZ) en AWBZ: Het betreft één aspect van de te maken afspraken, namelijk de inzet van ehealth voor een tweetal aandoeningen. ehealth vormt een onderdeel van de te leveren zorg en de inkoop daarvan. De inkoopgids ziekenhuiszorg levert algemene inkoop- en achtergrond informatie over chronisch hartfalen en DM. Om het belang en de mogelijkheden van ehealth bij chronisch hartfalen en DM zowel bij medisch specialistische zorg als ketenzorg te benadrukken is er tijdelijk gekozen voor een afzonderlijke presentatie. Het betreft precompetitieve afspraken: Zorgverzekeraars hebben gezamenlijk kwalitatieve inkoopcriteria gedefinieerd. Deze inkoopcriteria zijn afgestemd met relevante patiëntenorganisaties, zorgaanbieders en leveranciers van ehealth toepassingen (p.m.). Zorgverzekeraars worden geadviseerd deze kwalitatieve inkoopcriteria bij de inkoop van ehealth bij chronisch hartfalen en DM te volgen. Zij wegen de invulling daarvan in relatie tot andere inkoopcriteria, doelmatigheid en kosten. De afgesproken kwaliteitscriteria hebben geen juridische bindende status, en dienen niet gezien te worden als minimumnorm. Bij het voorbereiden van de zorginkoopafspraken 2012 is het belangrijk met beide punten rekening te houden. 2.1 Definitie ehealth ehealth omvat het gebruik van informatie- en communicatietechnologie (ICT) ter ondersteuning of verbetering van de gezondheid en de gezondheidszorg. Het omvat een breed terrein van toepassingen en volgt op hoofdlijnen de indeling van Gartner (2006): Telemonitoring: het meten en bewaken van de gezondheidssituatie van de patiënt; Telebehandeling en telebegeleiding: behandeling en begeleiding op afstand; E-consult tussen patiënt en professional: elektronisch consulteren van een arts door een patiënt (e-therapie en e-diagnose zijn specifieke vormen van het e-consult); E-consult tussen professionals onderling: intercollegiaal consult via internet; Elektronische dossiervorming, ondersteuning van de zorgketen en public health record: het uitwisselen van gegevens over, voor en door de patiënt; Statistische procescontrole: monitoren van zorgprocessen om vroegtijdig bij te kunnen sturen; Zelfdiagnose door patiënten: zelfdiagnose door middel van informatie op het internet; E-buy: aanschaf van bijvoorbeeld geneesmiddelen of hulpmiddelen, thuistests en andere gezondheidsproducten via internet; Online lotgenoten contact. 2.2 Barrières en speerpunten ehealth heeft veel potentie om het zelfmanagement van patiënten te versterken en de zorg effectiever en efficiënter te organiseren. Toch wordt er door een veelheid van barrières nog onvoldoende van ehealth gebruik gemaakt. Zorgverzekeraars hebben afgesproken om de barrières ten aanzien van aanspraken, bekostiging en zorginkoop te beslechten en daarbij op onderdelen gezamenlijk, precompetitief op te trekken. In de door zorgverzekeraars opgestelde ehealth agenda is voor 2012 een tweetal speerpunten benoemd, de inzet van ehealth bij chronisch hartfalen en DM. 11
12 2.3 Precompetitieve afspraken 2012 Met de keuze voor precompetitieve samenwerking bij de inkoop van ehealth bij chronisch hartfalen en DM is aangesloten op de keuze van ehealthnu 3, dat het initiatief heeft genomen om voor chronisch hartfalen en DM de mogelijkheden van en barrières voor het op schaal toepassen van ehealth in beeld te brengen. Professionals en patiënten hebben aangegeven dat ehealth voor het behandelen en stabiliseren van deze aandoeningen grote mogelijkheden biedt. Het betreffen chronische aandoeningen die als gevolg van de vergrijzing van de samenleving en verbeterde behandelmethoden de komende jaren sterk zullen toenemen. Patiënten met chronisch hartfalen en DM hebben een belangrijke rol in de zorgverlening. Onder meer een gezonde leefstijl en het bijhouden van gezondheidsindicatoren zoals gewicht of bloedglucosewaarden zijn van belang om complicaties uit te stellen, te voorkomen en/of te verminderen. De afgelopen jaren zijn er waardevolle initiatieven tot stand gekomen om het zelfmanagement en de zorgverlening met behulp van ehealth te ondersteunen. Toch lukt het onvoldoende om de ehealth-initiatieven verder op te schalen. Ze blijven vaak hangen in de pilotfase en worden niet geïntegreerd in de reguliere zorg, Eén van de barrières betreft de financiering. Zelfmanagement en ehealth hebben nog geen vaste plaats binnen het zorginkoopbeleid en de bekostiging sluit hier evenmin op aan. Om het inkoopbeleid te versterken hebben zorgverzekeraars voor de toepassing van ehealth bij chronisch hartfalen en DM kwalitatieve inkoopcriteria gedefinieerd. Deze criteria zijn getoetst bij brancheorganisaties van zorgaanbieders, beroepsverenigingen, patiëntenverenigingen en leveranciers (p.m.). Daarnaast zijn er met het ministerie van Volkgezondheid, Welzijn en Sport, het College voor Zorgzekeringen (CVZ) en de Nederlandse Zorgautoriteit (NZa) afspraken gemaakt over de randvoorwaarden: de aanspraak op en de wijze van bekostiging van ehealth bij chronisch hartfalen en DM. De precompetitieve afspraken over de te volgen kwaliteitscriteria maken duidelijk dat ehealth belangrijke implicaties heeft voor alle betrokkenen: Zorgverleners zullen de informatie- en zorgprocessen met behulp van ICT herontwerpen en andere werkprotocollen en andere informatiestromen onderling en richting de patiënt hanteren. Het gaat daarbij niet alleen om het gebruik van ICT, maar ook om andere factoren die de zorg effectiever en efficiënter maken (bijvoorbeeld een intensiever contact of betere toegang tot kennis over de ziekte voor patiënten). Zorgverleners zullen in de praktijk meer een adviseur zijn die op afstand de patiënt begeleidt bij de uitvoering van diens ziekte- en gezondheidsmanagement. Zorgverzekeraars zullen bij genoemde aandoeningen in principe dezelfde inkoopcriteria volgen en ehealth initiatieven inkopen die daaraan adequaat en efficiënt invulling geven, zodat deze voor alle patiënten toegankelijk zijn. Patiënten, niet in de laatste plaats, zullen indien zij daartoe in staat zijn nadrukkelijker de verantwoordelijkheid en eigen regie ten aanzien van hun ziekte en gezondheid ter hand nemen. Om dit mogelijk te maken zorgen zorgaanbieders en zorgverzekeraars er voor dat de ehealth oplossingen gericht zijn op toegang tot informatie en op gebruiksgemak en integratie in het dagelijks leven. Zorgverzekeraars zullen hun verzekerden actief stimuleren om van deze nieuwe ehealth diensten gebruik te maken. Leeswijzer De inkoop van ehealth bij chronisch hartfalen en DM bij instellingen voor medisch specialistische zorg voor 2012 komt respectievelijk in hoofdstuk 3 en 4 aan bod. De inkoop van ehealth richt zich bij beide aandoeningen op telemonitoring en begeleiding. In hoofdstuk 5 staat de inkoop van ehealth bij DM bij contractanten ketenzorg centraal. Hier richt de ehealth zich op gegevensuitwisseling in de zorgketen en aan de patiënt. Bij elke aandoening en ehealth toepassing wordt aangegeven hoe de aanspraak en bekostiging invulling krijgen en welke kwalitatieve inkoopcriteria voor 2012 van toepassing zijn. 3 Een platform van partijen die zich actief bezig houden met ehealth in de zorg ( 12
13 Ook is een zogenaamde toolkit toegevoegd, die bestaat uit hulpmiddelen en achtergrondinformatie, die zorgverzekeraars en zorgaanbieders kunnen gebruiken bij de zorginkoop. 13
14 3 Chronisch hartfalen; medisch specialistische zorg Chronisch hartfalen is een ziekte met grote impact: een hoge prevalentie, bescheiden klinische uitkomsten en omvangrijke gezondheidszorgkosten. Bij telemonitoring en begeleiding meet de patiënt thuis het gewicht en eventueel andere relevante klinisch parameters, die vervolgens via een applicatie direct of via een servicecenter naar de zorgaanbieder worden gezonden. De zorgaanbieder interpreteert de gegevens en neemt indien nodig actie. Hiermee kan een eventuele verslechtering in de toestand van de patiënt tijdig worden opgespoord en kan de behandeling en begeleiding voor een belangrijk deel op afstand plaatsvinden. Die begeleiding is er tevens op gericht de betrokkenheid en de eigen regie van de patiënt te vergroten. Op deze wijze kan de kwaliteit van leven worden verhoogd, kunnen complicaties en heropnames worden voorkomen, kan de verpleegduur worden verkort en kan het aantal (spoed)consulten worden verminderd. Tevens komt een andere, tijdbesparende wijze van afstemming tussen behandelaar en patiënt (bijvoorbeeld via telefoon, en dataverkeer) tot stand. Zorgverzekeraars willen graag met het veld de inzet van telemonitoring en begeleiding bij patiënten met chronisch hartfalen bevorderen. Met instellingen voor medisch specialistisch zorg maken zij daarover (meerjaren)afspraken voor Het merendeel van de complexe patiënten met chronisch hartfalen wordt nu in de ziekenhuizen behandeld. De introductie van een Zorgstandaard en integrale bekostiging voor chronisch hartfalen zal de zorg voor patiënten met chronisch hartfalen in de eerste lijn versterken. Op dat moment zal ook worden bezien of het meerwaarde biedt om met contractanten ketenzorg afspraken te maken over telemonitoring en begeleiding bij nader te bepalen patiëntengroepen. 3.1 Aanspraak en bekostiging Telemonitoring en begeleiding bij chronisch hartfalen maakt deel uit van de aanspraak medisch specialistische zorg.'. Ook de daarbij te gebruiken apparatuur maakt, conform het standpunt van het CVZ uit 2009 over afbakening hulpmiddelen, onderdeel uit van de medisch specialistische zorg'. Dit betekent dat instellingen voor medisch specialistische zorg aan daartoe door hen geïndiceerde patiënten 4 een telemedicine voorziening inclusief apparatuur voor gebruik thuis bieden. De inkoop van telemonitoring en -begeleiding vindt plaats via de zogenaamde B-segment DBC-zorgproducten chronisch hartfalen (link Inkoopgids), waarvoor vrije prijzen gelden: Cardiologie Chronisch hartfalen Licht ambulant Hart/Vaat reumatisch en overig Cardiologie Chronisch hartfalen Ambulant middel Hart/Vaat reumatisch en overig Cardiologie Chronisch hartfalen Dag/ Klin cumulatief kort Hart/Vaat reumatisch en overig Cardiologie Chronisch hartfalen Dag/ Klin cumulatief middel Hart/Vaat reumatisch en overig Cardiologie Chronisch hartfalen Dag/ Klin cumulatief lang Hart/Vaat reumatisch en overig Cardiologie Chronisch hartfalen Dag/ Klin cumulatief middel Hart/Vaat reumatisch en overig Dit zijn zorgproducten die voor patiënten met chronisch hartfalen, al of niet behandeld met behulp van telemonitoring en begeleiding, worden gedeclareerd. In het kader van de prijsstelling maken zorgaanbieders en zorgverzekeraars daarom een inschatting van het aantal patiënten dat gebruik maakt van deze voorziening en de hieraan verbonden meer- of minderkosten. 4 Er zijn (nog) geen algemene indicatiecriteria voor handen. In de huidige initiatieven verschillen deze: sommige zorgaanbieders hanteren de NYHA-classificatie (bijvoorbeeld uitsluitend klasse III), anderen includeren een bredere groep (bijvoorbeeld ook klasse II). 14
15 Deze kunnen bijvoorbeeld worden omgeslagen over de meest voorkomende DBC-zorgproducten. In de toolkit bij deze Inkoopgids is een rekenmodel opgenomen dat hierbij behulpzaam kan zijn. Vanaf 2012 kan Telemonitoring (code ) door ziekenhuizen als zorgactiviteit worden geregistreerd. 3.2 Kwalitatieve inkoopcriteria Zorgverzekeraars kunnen bij de zorginkoop van telemonitoring en begeleiding bij chronisch hartfalen bij instellingen voor medisch specialistische zorg de hieronder gedefinieerde kwalitatieve inkoopcriteria hanteren. Desgewenst kunnen zij natuurlijk altijd met zorgaanbieders verdergaande c.q. andere afspraken maken. A. (Toepassing) telemedicine voorziening A.1 Het minimaal op afstand meten en communiceren van het gewicht gedurende 7 x 24 uur. De voorziening dient ook andere relevante klinische waarden (o.a. bloeddruk) en de gezondheidstoestand (met behulp van een vragenlijst) te kunnen monitoren, indien dit relevant wordt geacht in het kader van de behandeling. A.2 Het minimaal tijdens werkdagen beoordelen en terugkoppelen van resultaten aan patiënten, inclusief interventies bij afwijkingen, door de zorgaanbieder. A.3 Het aanbieden van educatiemodules, die bijdragen aan het vergroten van de kennis en het zelfmanagement van de patiënt. B. Elektronische gegevensuitwisseling: B.1 De gemeten klinische gegevens worden in het elektronisch patiëntendossier van de zorgaanbieder via een elektronische koppeling vastgelegd. B.2 De patiënt heeft de mogelijkheid het eigen zorgdossier in te zien en actief deel te nemen aan de eigen behandeling door gegevens over bijvoorbeeld het eet- en leefpatroon, bloeddruk of het gewicht vanuit de thuissituatie toe te voegen aan het dossier; B.3 De huisarts van de patiënt krijgt periodiek een rapportage toegestuurd over de relevante gezondheidsindicatoren van de patiënt. C. Organisatie C.1 De zorgaanbieder wordt verzocht de NEN-norm 8028: 2010 nl Medische Informatica Kwaliteitseisen Telemedicine toe te passen. Deze richtlijn definieert de kwaliteitseisen voor het gebruik van Telemedicine in de zorg D. Uitkomsten D.1 Het resultaat is substitutie van zorg. Hiermee wordt bedoeld dat ehealth wordt ingezet om bestaande zorgactiviteiten geheel of gedeeltelijk te vervangen, te herschikken, of te verschuiven met het doel om te komen tot zorg die beter is afgestemd op de patiënt, leidt tot betere resultaten en tot kostenbesparingen. D.2 De zorgaanbieder wordt gevraagd de effecten van de inzet van de telemedicine voorziening te evalueren aan de hand van het in paragraaf 3.4 opgenomen evaluatie-format en de zorgverzekeraars te informeren over deze resultaten bij contractbesprekingen in een volgend jaar. 15
16 De hiervoor genoemde criteria worden in paragraaf 3.3 toegelicht. Naar verwachting kunnen zorgaanbieders niet alle criteria direct invullen. Hiervoor geldt dat zorgverzekeraars aan de zorgaanbieder vragen om aan te geven op welke termijn dat wel het geval is. Zorgverzekeraars gaan uit van een periode van maximaal 3 jaar. Wat betreft de criteria rondom de elektronische gegevensuitwisseling zullen zorgverzekeraars NICTIZ vragen deze mogelijkheid in de te ontwikkelen standaarden mee te nemen. In paragraaf 3.4 Toolkit is een vragenlijst opgenomen, waarmee een nadere toelichting kan worden gegeven op de wijze waarop de zorgaanbieder telemonitoring en begeleiding bij chronisch hartfalen inzet. Tevens is een evaluatie-format toegevoegd waarmee de effecten van telemonitoring en begeleiding kunnen worden geëvalueerd (criterium D.2). 3.3 Toelichting kwalitatieve inkoopcriteria Bij het definiëren van de criteria hebben zorgverzekeraars gezocht naar een evenwicht tussen haalbaarheid en effectiviteit. Hieronder worden de argumenten kort toegelicht. A. (Toepassing) telemedicine voorziening A.1 Meten klinische parameters: Gewicht is een belangrijke klinische parameter bij chronisch hartfalen. In de multidisciplinaire richtlijn Chronisch hartfalen 5 worden patiënten geadviseerd zich dagelijks te meten. Gewichtsverandering kan wijzen op onder andere vochtretentie, bijwerkingen van geneesmiddelen of ongewenst gewichtsverlies. Sommige patiënten wordt aanbevolen dagelijks de bloeddruk te meten. Tevens kunnen patiënten ter ondersteuning van het zelfmanagement worden gevraagd vragenlijsten over hun gezondheidstoestand in te vullen. A.2 Het minimaal tijdens werkdagen beoordelen en terugkoppelen van resultaten aan patiënten, inclusief interventies door de zorgaanbieder bij afwijkingen: Met behulp van de telemedicine voorziening sturen patiënten dagelijks de klinisch relevante parameters door aan de zorgaanbieder. Voorheen moest de patiënt deze waarden ook dagelijks meten, maar zelf naar het ziekenhuis bellen als hij of zij het niet vertrouwde. Sommige initiatieven hanteren een 7x 24 uur beoordeling, andere initiatieven gaan uit van beoordeling tijdens werkdagen. Omdat de beoordeling van genoemde parameters op een tijdreeks is gebaseerd, wordt monitoring en begeleiding tijdens werkdagen voldoende geacht door cardiologen. A.3 Het aanbieden van educatiemodules: Zelfmanagement en kennis en vaardigheden van de patiënt bij chronisch hartfalen zijn belangrijk. Het gaat dan onder andere om het adequaat hanteren van medicijnen, voeding en vochtinname en het dagelijks monitoren van zoutinname en gewicht. Educatiemodules vergroten de kennis en versterken het zelfmanagement van patiënten. De educatiemodules zijn nog in ontwikkeling. Er is nog weinig bekend over de wijze waarop de modules het meest effectief een bijdrage kunnen leveren aan het vergroten van de kennis en het versterken zelfmanagement van patiënten. ZN zal het initiatief nemen om de beroepsorganisaties te vragen standaarden met betrekking tot inhoud en vormgeving te ontwikkelen. 5 Multidisciplinaire richtlijn hartfalen, CBO,
17 B. Elektronische gegevensuitwisseling B.1 De gemeten klinische gegevens worden in het patiëntendossier vastgelegd via een elektronische koppeling. Wanneer de telemedicine voorziening kan communiceren met het EPD kunnen gegevens eenmalig, zonder kans op fouten worden geregistreerd. B.2 De patiënt heeft toegang tot de gemeten gezondheidsindicatoren, behandeladviezen en kan desgewenst informatie toevoegen. Voor de patiënt is het uit het oogpunt van zelfmanagement belangrijk dat hij zicht heeft op zijn ziekte(historie), zoals gemeten klinische waarden en behandeladviezen. B.3 De huisarts van de patiënt krijgt periodiek een rapportage toegezonden over de relevante gezondheidsindicatoren en behandeling van de patiënt. De huisarts kan de patiënt zien voor andere aandoeningen, comorbiditeit en wegens acute complicaties. Het is voor de diagnosestelling en eventuele behandeling relevant dat hij op de hoogte is van de actuele situatie van de patiënt. C. Organisatie C.1 De NEN-norm 8028: 2010 nl Medische Informatica Kwaliteitseisen Telemedicine beschrijft de kwaliteitseisen voor het gebruik van telemedicine in de zorg (link). De kwaliteitseisen hebben betrekking op: Kwaliteitsmanagement van de zorginstelling; De aan zorgvrager gebonden processen; en Processen ten aanzien van de fabricage en levering van middelen voor telemedicine. In de vragenlijst Invulling Inkoopcriteria worden de kritische succesfactoren die in het kader van deze norm zijn gedefinieerd weergegeven. Het toepassen van e kwaliteitseisen van deze norm wordt geadviseerd maar geldt niet dwingend. D. Uitkomsten D.1 Substitutie van zorg: Onderzoeken en ervaringen wijzen er op dat aan telemonitoring en begeleiding bij chronisch hartfalen belangrijke voordelen zijn verbonden, zoals: Een vroegere signalering van variabelen die aangeven dat de toestand van de patiënt verandert, waardoor sneller hulp tot stand komt. Dit vergroot het zelfmanagement en daarmee betrokkenheid van de patiënt en een betere therapietrouw; Substitutie van zorg door andere communicatie- en informatiestromen gericht op gemak en integratie in het dagelijks leven (bijvoorbeeld monitoring, en telefonische contacten), een verschuiving van taken van cardiologen naar hartfalen-verpleegkundigen en patiënten en minder (her)opnamen en (spoed)consulten en een kortere verpleegduur door een vroegere opsporing van afwijkingen. Dit alles leidt tot lagere zorgkosten en een grotere patiënttevredenheid. 17
18 Diverse internationale studies laten op dit terrein echter verschillende resultaten zien. In onlangs uitgebrachte reviews van studies naar de effecten van telemonitoring bij hartfalen 6 geven de auteurs aan dat grotere trials nodig zijn om de baten van deze technologie te bevestigen. Er zijn voor zo ver ons bekend (nog) geen recente Nederlandse studies met uitkomsten van telemonitoring en -begeleiding gepubliceerd. Zorgverzekeraars gaan uit van substitutie van zorg. De omvang van genoemde effecten en tijdstip waarop deze worden gerealiseerd zullen per instelling verschillen. Dit is bijvoorbeeld afhankelijk van de omvang van de inzet van telemonitoring- en -begeleiding en van de huidige organisatie van zorg (beschikt het ziekenhuis bijvoorbeeld al over een hartfalenpolikliniek). Criterium D.1 kan aan de hand van een rekenmodel/business case aannemelijk worden gemaakt. In de toolkit is een voorbeeld van een rekenmodel opgenomen. D.2 Evaluatie is belangrijk om de kennis en het inzicht rondom telemonitoring en -begeleiding te vergroten. Zorgverzekeraars hanteren in principe als inkoopcriterium dat zorgaanbieders die telemonitoring- en begeleiding toepassen, voorafgaand aan het inkoopgesprek voor 2013 de volgende gegevens aanleveren. (Procentueel) aantal geleverde DBC-zorgproducten Chronisch Hartfalen met telemonitoring en begeleiding; Een vergelijking van de zorgconsumptie tussen patiënten chronisch hartfalen met en zonder telemonitoring en -begeleiding: o Gemiddeld aantal opnamen (met chronisch hartfalen of andere cardiologische aandoeningen); o Gemiddelde verpleegduur; o Gemiddeld aantal polikliniekbezoeken; o Gemiddeld aantal (spoed)consulten; o Patiënttevredenheid (CQ-index Hartfalen) (indien beschikbaar). Een evaluatie format voor deze gegevensaanlevering is opgenomen in paragraaf 3.4 Toolkit. 3.4 Toolkit Voor de zorginkoop van telemonitoring en begeleiding bij chronisch hartfalen in 2012 is er een aantal hulpmiddelen aan deze inkoopgids toegevoegd Vragenlijst kwalitatieve inkoopcriteria In bijlage 1 is een vragenlijst Invulling kwalitatieve inkoopcriteria chronisch hartfalen toegevoegd. Zorgverzekeraars kunnen zorgaanbieders verzoeken deze lijst ten behoeve van de zorginkoop in te vullen. 6 Clinical Effects of Home Telemonitoring in the Context of Diabetes, Asthma, Heart Failure and Hypertension: A Systematic Review, Guy Paré1, PhD; Khalil Moqadem2, MD; Gilles Pineau2, MD; Carole St-Hilaire2, PhD.// Chauddry, e.a., Telemonitoring in patients with heart failure, N Engl J Med Dec 9;363(24):
19 3.4.2 Rekenmodel Een belangrijk inkoopcriterium voor zorgverzekeraars is substitutie van zorg (zie paragraaf 3.3, D1). In bijlage 2 is een rekenmodel opgenomen. Met behulp van dit model kunnen de effecten van telemonitoring en begeleiding op de kosten en prijsstelling worden berekend. Zoals ook uit het model duidelijk wordt kunnen de effecten per zorgaanbieder en per jaar anders zijn Evaluatie format gegevensaanlevering Een ander criterium is de aanlevering van gegevens door zorgaanbieders (zie paragraaf 33, D2). Dit is belangrijk voor het evalueren van het inkoopbeleid van zorgverzekeraars. In bijlage 3 is voor de gegevensaanlevering een evaluatie-format opgenomen Informatie telemonitoring- en begeleiding Een overzicht van de bij zorgverzekeraars bekende initiatieven is opgenomen in bijlage 4 (p.m. toe te voegen aan de volgende versie van de Inkoopgids). ZN houdt dit overzicht graag up-to-date en vraagt zorgverzekeraars, zorgaanbieders en derden aanvullingen en wijzigingen aan hen door te geven Informatie chronisch hartfalen Nader informatie over chronisch hartfalen is opgenomen in de: Inkoopgids ziekenhuizen Chronisch hartfalen 2012 (link); Multidisciplinaire Richtlijn hartfalen 2012 (link). 19
20 4 Diabetes mellitus (DM); medisch specialistische zorg In Nederland waren in 2007 ruim circa mensen met gediagnosticeerde diabetes, daarvan heeft ongeveer 10% DM type I. Bij DM type I is r sprake van een ontbreken van het hormoon insuline. Deze vorm van diabetes wordt vaak al op jonge leeftijd vastgesteld. DM type II is een chronisch progressieve stofwisselingsziekte waarbij de glucoseregulatie ontregeld is door het niet juist functioneren en/of onvoldoende aanwezig zijn van insuline. Dit type komt vooral bij ouderen voor. Daarnaast kan naar schatting één op de twintig zwangere vrouwen tijdelijk te maken hebben met zwangerschapsdiabetes. Patiënten met DM type I en patiënten met zwangerschapsdiabetes worden behandeld in de tweede lijn en worden intensief gecontroleerd en worden vaak begeleid door een diabetesteam op de polikliniek. DM type II patiënten worden in de regel in de eerste lijn behandeld. Wanneer er sprake is van een instabiele instelling (aanhoudend te hoog HbA1c of oncontroleerbare hypoglykemieën) of van complicaties die een meer complexe behandeling vereisen, zoals nierfunctiestoornissen, diabetische voet of oogheelkundige problemen, worden deze patiënten voor nadere diagnostiek en behandeling naar de tweede lijn verwezen. Daarna kunnen zij onder controle van de medisch specialist blijven of worden terugverwezen naar de huisarts 7. Bij patiënten met DM type I en sommige patiënten met DM type II of zwangerschapsdiabetes is het dagelijks toedienen van insuline noodzakelijk. Een overgrote meerderheid van deze patiënten meet de eigen bloedglucosewaarden. Deze zogenaamde zelfcontrole is van groot belang voor het bereiken van een zo stabiel mogelijke bloedglucosewaarde en het daarmee zoveel mogelijk voorkomen van latere complicaties. De bloedglucosewaarde wordt gemeten met strips of een bloedglucosemeter. De laatste ontwikkeling is Continue Glucose Monitoring (CGM); met een subcutaan (onder de huid) geplaatste sensor wordt continu het glucosegehalte gemeten en gegevens gegenereerd die patronen en het verloop van de glucosemetingen tonen. Het systeem wordt meestal samen met een insulinepomp gebruikt 8. Bij telemonitoring en begeleiding worden de bloedglucosewaarde en andere relevante klinisch parameters thuis gemeten en via een applicatie direct of via een servicecenter naar de zorgaanbieder gezonden. De zorgaanbieder interpreteert de gegevens en neemt indien nodig actie. Telememonitoring en -begeleiding bij DM patiënten die insuline toedienen heeft aantoonbare voordelen, zo komt ook uit internationale studies naar voren. Het continu monitoren ondersteunt het stabiel houden van de bloedglucosewaarden. Het zelfmanagement en de betrokkenheid van de patiënt nemen toe. Zorgverzekeraars willen de inzet van telemonitoring en begeleiding bevorderen bij patiënten met DM, die insuline toedienen en worden behandeld in de tweede lijn. Met instellingen voor medisch specialistisch zorg maken zij daarover (meerjaren)afspraken voor Aanspraak en bekostiging Telemonitoring en begeleiding bij DM maakt deel uit van de aanspraak medisch specialistische zorg. Zorgverzekeraars zijn in afwachting van beslissingen van het CVZ of de daarbij te gebruiken apparatuur eveneens onderdeel uitmaakt van de aanspraak medisch specialistische zorg 9. 7 Implementatieplan Richtlijnen Diabetes Mellitus, CBO, In november 2010 heeft het CVZ aan de Minister geadviseerd dat bepaalde groepen DM patiënten hier aanspraak op hebben. 9 CVZ, p.m., nog te ontvangen reactie op verzoek van ZN. 20
21 Hulpmiddelen, die daarbij worden ingezet, zoals bloedafnameapparatuur, bloedglucosemeters en insulinepompen worden voor daartoe geïndiceerde patiënten 10, verstrekt in het kader van de regeling hulpmiddelen. Het CVZ brengt binnenkort een advies uit over het onderbrengen van de insulinepomp onder de medisch specialistische zorg. In dat geval verstrekken de zorgaanbieders als onderdeel van het zorgproces aan daartoe door hen geïndiceerde patiënten 11 een telemedicine voorziening inclusief de insulinepomp voor gebruik thuis. Voor andere hulpmiddelen gaat ZN er vanuit dat deze vooralsnog onder de aanspraak hulpmiddelen vallen. Sinds 1 januari 2011 bestaat er aanspraak op continue glucose meting (CGM) voor kinderen met diabetes type I; volwassenen met slecht ingestelde diabetes type I (ondanks standaard controle blijvend hoog HbA1c (>8% of >64 mmol/mol; zwangere vrouwen met bestaande diabetes (type I en II) 12. Het CVZ is van oordeel dat de bij CGM te gebruiken hulpmiddelen, zoals de insulinepomp, onderdeel zijn van de te verzekeren prestatie medisch specialistische zorg. Op dit moment vindt vergoeding van de insulinepomp en andere hulpmiddelen echter nog plaats vanuit de hulpmiddelenzorg. Het overhevelen van de financiering van de insulinepomp heeft op dit moment zodanige uitvoeringsconsequenties dat dit een zorgvuldige voorbereiding vergt. Zorgverzekeraars zijn in afwachting van het door het CVZ uit te brengen advies voor De inkoop van telemonitoring en -begeleiding vindt plaats via de zogenaamde B-segment DBC-zorgproducten diabetes mellitus (link Inkoopgids), waarvoor vrije prijzen gelden: Licht ambulant Endocrien diabetes Diagnostisch (zwaar)/ Therapeutisch licht Endocrien diabetes Dag/ Poli >4 Endocrien diabetes Klin kort Endocrien diabetes Klin middel Endocrien diabetes Klin lang Endocrien diabetes Poli 3-4/ Routine onderzoek >2 Endocrien diabetes Chronische pomptherapie Bijvullen pomp Endocrien diabetes Chronische pomptherapie Licht ambulant Endocrien diabetes Chronische pomptherapie Poli 3-4/ Routine onderzoek >2 Endocrien diabetes 10 Patiënten met DM type I, die met insuline worden behandeld en met DM type II, die bijna zijn uitbehandeld met bloedsuikerverlagende middelen en bij wie de arts behandeling met insuline overweegt. 11 Er zijn (nog) geen algemene indicatiecriteria voor handen. In de huidige initiatieven verschillen deze: sommige zorgaanbieders hanteren de NYHA-classificatie (bijvoorbeeld uitsluitend klasse III), anderen includeren een bredere groep (bijvoorbeeld ook klasse II). 12 Dit najaar neemt het CVZ een besluit over de het verzoek van de NDF om CGM ook toe te passen bij vrouwen met een zwangerschapswens met een lagere HbA1c-waarde dan is geïndiceerd bij DM type I. 21
Ketenzorg en integrale bekostiging: waar gaan we naar toe? Integrale bekostiging Een zorg minder of meer?
 Ketenzorg en integrale bekostiging: waar gaan we naar toe? Integrale bekostiging Een zorg minder of meer? Geert Groenenboom, senior manager zorginkoop eerste lijn Achmea Divisie Zorg & Gezondheid 14 juni
Ketenzorg en integrale bekostiging: waar gaan we naar toe? Integrale bekostiging Een zorg minder of meer? Geert Groenenboom, senior manager zorginkoop eerste lijn Achmea Divisie Zorg & Gezondheid 14 juni
Hoe krijg ik telemonitoringgegevens beter beschikbaar?
 Hoe krijg ik telemonitoringgegevens beter beschikbaar? WHITEPAPER Datum ID Nummer 23 april 2012 120006 Auteur Arina Burghouts - Nictiz Samenvatting Telemonitoring is een instrument dat zorgverleners ondersteunt
Hoe krijg ik telemonitoringgegevens beter beschikbaar? WHITEPAPER Datum ID Nummer 23 april 2012 120006 Auteur Arina Burghouts - Nictiz Samenvatting Telemonitoring is een instrument dat zorgverleners ondersteunt
Welke items spelen een rol
 COPD Ketenzorg Wat is ketenzorg? ketenzorg zorg waarin de verschillende schakels van zorgverlening op elkaar zijn afgestemd, zodat een samenhangend aanbod ontstaat, gericht op de behoeften van de patiënt
COPD Ketenzorg Wat is ketenzorg? ketenzorg zorg waarin de verschillende schakels van zorgverlening op elkaar zijn afgestemd, zodat een samenhangend aanbod ontstaat, gericht op de behoeften van de patiënt
Zorginkoopbeleid 2018
 Zorginkoopbeleid 2018 Trombosediensten Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Trombosediensten Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2 2.2 Marktconforme prijs en reëel
Zorginkoopbeleid 2018 Trombosediensten Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Trombosediensten Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2 2.2 Marktconforme prijs en reëel
Remote Patient Management
 Remote Patient Management Telemonitoring voor patiënten met hartfalen én COPD Dr. R. Spee, cardioloog MMC Mw. drs. L. Oostveen, manager Flow Centrum voor preventie en (tele)revalidatie van chronische ziekten
Remote Patient Management Telemonitoring voor patiënten met hartfalen én COPD Dr. R. Spee, cardioloog MMC Mw. drs. L. Oostveen, manager Flow Centrum voor preventie en (tele)revalidatie van chronische ziekten
Beurs van Berlage, 24 juni 2013. TRACING/BIDON in RTCGM Achtergrond Structuur Blik op eerste resultaten
 Beurs van Berlage, 24 juni 2013 TRACING/BIDON in RTCGM Achtergrond Structuur Blik op eerste resultaten Onderwerpen BIDON TRACING Ontwikkeltrajekt RTCGM Plaats van TRACING in het ontwikkelproces van RTCGM
Beurs van Berlage, 24 juni 2013 TRACING/BIDON in RTCGM Achtergrond Structuur Blik op eerste resultaten Onderwerpen BIDON TRACING Ontwikkeltrajekt RTCGM Plaats van TRACING in het ontwikkelproces van RTCGM
Diabetes Een chronische ziekte, een gezamenlijke zorg
 Diabetes Een chronische ziekte, een gezamenlijke zorg Heldere afspraken over de manier waarop zorgverleners u helpen en ondersteunen bij uw chronische ziekte. Inleiding U hebt suikerziekte en maakt gebruik
Diabetes Een chronische ziekte, een gezamenlijke zorg Heldere afspraken over de manier waarop zorgverleners u helpen en ondersteunen bij uw chronische ziekte. Inleiding U hebt suikerziekte en maakt gebruik
Onderzoek naar de business case van ehealth
 Onderzoek naar de business case van ehealth Deze vragenlijst is onderdeel van studie naar de business case van ehealth en. Op basis van een formeel model van het Nictiz worden een aantal stakeholders onderscheiden
Onderzoek naar de business case van ehealth Deze vragenlijst is onderdeel van studie naar de business case van ehealth en. Op basis van een formeel model van het Nictiz worden een aantal stakeholders onderscheiden
Zorginnovatie bij CZ
 Zorginnovatie bij CZ Het zorglandschap verandert snel, innovatie is nodig CZ groep wil de zorg nu en op lange termijn breed toegankelijk, goed en betaalbaar houden. Wij voelen een grote verantwoordelijkheid
Zorginnovatie bij CZ Het zorglandschap verandert snel, innovatie is nodig CZ groep wil de zorg nu en op lange termijn breed toegankelijk, goed en betaalbaar houden. Wij voelen een grote verantwoordelijkheid
Dit wil overigens niet zeggen dat dit project volledig en definitief van tafel is. Met de ICF¹ in gedachten kan het nu eenmaal niet anders dat er een
 Waarom CLIQ Mail Ron Legerstee Ik ga er vooralsnog vanuit dat de behoefte aan een classificatie van hulpmiddelen bestaat. Of CLIQ daarop hét antwoord is en zal blijven weet ik niet. Wel denk ik dat enige
Waarom CLIQ Mail Ron Legerstee Ik ga er vooralsnog vanuit dat de behoefte aan een classificatie van hulpmiddelen bestaat. Of CLIQ daarop hét antwoord is en zal blijven weet ik niet. Wel denk ik dat enige
Integrale bekostiging multidisciplinaire zorgverlening chronische aandoeningen (DM type 2, VRM, COPD)
 BELEIDSREGEL Integrale bekostiging multidisciplinaire zorgverlening chronische aandoeningen (DM type 2, VRM, COPD) Ingevolge artikel 57, eerste lid, aanhef en onder b en c, van de Wet marktordening gezondheidszorg
BELEIDSREGEL Integrale bekostiging multidisciplinaire zorgverlening chronische aandoeningen (DM type 2, VRM, COPD) Ingevolge artikel 57, eerste lid, aanhef en onder b en c, van de Wet marktordening gezondheidszorg
Empower telebegeleiding & zelfmanagement voor chronisch zieken. Freek Baars, marktontwikkelaar
 Empower telebegeleiding & zelfmanagement voor chronisch zieken Freek Baars, marktontwikkelaar Hoeveel mensen met hartfalen leven er in Nederland? a. Circa 68.000 b. Circa 148.000 c. Circa 227.000 Hoeveel
Empower telebegeleiding & zelfmanagement voor chronisch zieken Freek Baars, marktontwikkelaar Hoeveel mensen met hartfalen leven er in Nederland? a. Circa 68.000 b. Circa 148.000 c. Circa 227.000 Hoeveel
Overzicht Financiering eerste lijn
 Overzicht Financiering eerste lijn Wat gaan we doen? Terugblik inventarisatie ZonMw onder 22 praktijkprojecten Overzicht financieringsbronnen Goed voorbeeld In dialoog met Waarom deze workshop? Quickscan
Overzicht Financiering eerste lijn Wat gaan we doen? Terugblik inventarisatie ZonMw onder 22 praktijkprojecten Overzicht financieringsbronnen Goed voorbeeld In dialoog met Waarom deze workshop? Quickscan
Zorginkoopbeleid 2019
 Zorginkoopbeleid 2019 Dialysecentra Samengesteld op 22 maart 2018 Zorginkoopbeleid 2019 Dialysecentra Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2 2.2 Marktconforme prijs en reëel volume...
Zorginkoopbeleid 2019 Dialysecentra Samengesteld op 22 maart 2018 Zorginkoopbeleid 2019 Dialysecentra Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2 2.2 Marktconforme prijs en reëel volume...
- kiezen voor het gebruik van goede digitale informatiesystemen in de zorgpraktijk.
 SAMENVATTING Het aantal mensen met een chronische aandoening neemt toe. Chronische aandoeningen leiden tot (ervaren) ongezondheid, tot beperkingen en vermindering van participatie in arbeid en in andere
SAMENVATTING Het aantal mensen met een chronische aandoening neemt toe. Chronische aandoeningen leiden tot (ervaren) ongezondheid, tot beperkingen en vermindering van participatie in arbeid en in andere
Grafisch werk door Roel Schenk (Nictiz) dr. Britt van Lettow (Nictiz)
 Grafisch werk door Roel Schenk (Nictiz) dr. Britt van Lettow (Nictiz) lettow@nictiz.nl VRAAG Wat verstaat u onder ehealth? Het rapport Oktober 2015 Doelstellingenrapport Juni 2015 OVERZICHT VRAAG Wie heeft
Grafisch werk door Roel Schenk (Nictiz) dr. Britt van Lettow (Nictiz) lettow@nictiz.nl VRAAG Wat verstaat u onder ehealth? Het rapport Oktober 2015 Doelstellingenrapport Juni 2015 OVERZICHT VRAAG Wie heeft
Ketenzorg inleiding. Ph.E. de Roos
 Ketenzorg inleiding Ph.E. de Roos Waarom ketenzorg Vormen van financiering KOP tarief, hoe en wat Aanpak ketenzorg CVRM en HF Spelers in CVRM en HF keten Workshop VRM en HF Discussie en vragen Agenda Waarom
Ketenzorg inleiding Ph.E. de Roos Waarom ketenzorg Vormen van financiering KOP tarief, hoe en wat Aanpak ketenzorg CVRM en HF Spelers in CVRM en HF keten Workshop VRM en HF Discussie en vragen Agenda Waarom
Zorginkoopbeleid 2020
 Zorginkoopbeleid 2020 Trombosediensten Samengesteld op 21 maart 2019 Zorginkoopbeleid 2020 Trombosediensten Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2 2.2 Marktconforme prijs en reëel
Zorginkoopbeleid 2020 Trombosediensten Samengesteld op 21 maart 2019 Zorginkoopbeleid 2020 Trombosediensten Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2 2.2 Marktconforme prijs en reëel
Declaratievoorschrift multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2 )
 REGELING CV/NR-100.106 Declaratievoorschrift multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2 ) Gelet op artikel 37 van de Wet marktordening gezondheidszorg (Wmg), heeft de
REGELING CV/NR-100.106 Declaratievoorschrift multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2 ) Gelet op artikel 37 van de Wet marktordening gezondheidszorg (Wmg), heeft de
Diabetes Mellitus Zorgstandaarden
 Het duet internist-huisarts/poh Willy-Anne Nieuwlaat, endocrinoloog EZ Paul vd Broek, kaderhuisarts DM Diabetes Mellitus Zorgstandaarden 2003: NDF Zorgstandaard Diabetes Mellitus later NDF Zorgstandaard
Het duet internist-huisarts/poh Willy-Anne Nieuwlaat, endocrinoloog EZ Paul vd Broek, kaderhuisarts DM Diabetes Mellitus Zorgstandaarden 2003: NDF Zorgstandaard Diabetes Mellitus later NDF Zorgstandaard
Het e-diabetes dossier, kunnen we hier nog omheen? Gert-Jan van Boven Directeur Nictiz
 Het e-diabetes dossier, kunnen we hier nog omheen? Gert-Jan van Boven Directeur Nictiz Het e-diabetes dossier, kunnen we hier nog omheen? Wat is Nictiz? Welke eisen stelt geïntegreerde zorg aan ICT? Waar
Het e-diabetes dossier, kunnen we hier nog omheen? Gert-Jan van Boven Directeur Nictiz Het e-diabetes dossier, kunnen we hier nog omheen? Wat is Nictiz? Welke eisen stelt geïntegreerde zorg aan ICT? Waar
Zorginkoopbeleid 2018
 Zorginkoopbeleid 2018 Radiotherapeutische instellingen Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Radiotherapeutische instellingen Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2
Zorginkoopbeleid 2018 Radiotherapeutische instellingen Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Radiotherapeutische instellingen Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2
Uw huisarts uit de regio Berlicum, Rosmalen, Empel en Den Bosch
 Het aantal patiënten met chronische zorg zoals diabetes, COPD en andere chronische ziektebeelden neemt toe. Dit vraagt om een beter gestructureerde organisatie van de gezondheidszorg. Uw huisarts uit de
Het aantal patiënten met chronische zorg zoals diabetes, COPD en andere chronische ziektebeelden neemt toe. Dit vraagt om een beter gestructureerde organisatie van de gezondheidszorg. Uw huisarts uit de
Refaja Ziekenhuis Stadskanaal. De diabeteszorg in het Refaja ziekenhuis
 De diabeteszorg in het Refaja ziekenhuis DE DIABETESZORG IN HET REFAJA ZIEKENHUIS INLEIDING Diabetes mellitus is een veel voorkomende chronische ziekte die gekenmerkt wordt door een te hoge bloedglucosewaarde.
De diabeteszorg in het Refaja ziekenhuis DE DIABETESZORG IN HET REFAJA ZIEKENHUIS INLEIDING Diabetes mellitus is een veel voorkomende chronische ziekte die gekenmerkt wordt door een te hoge bloedglucosewaarde.
Zorgstandaarden en ketenzorg : integrale zorg voor chronisch zieken
 Zorgstandaarden en ketenzorg : integrale zorg voor chronisch zieken Masterclass Eerstelijns Bestuurders 15 oktober 2010, Tulip Inn, Amersfoort Reinout van Schilfgaarde Kenmerken zorgstandaard Ziekte met
Zorgstandaarden en ketenzorg : integrale zorg voor chronisch zieken Masterclass Eerstelijns Bestuurders 15 oktober 2010, Tulip Inn, Amersfoort Reinout van Schilfgaarde Kenmerken zorgstandaard Ziekte met
Samenvatting voor niet-ingewijden
 voor niet-ingewijden Type 2 diabetes Diabetes is een ernstige chronische ziekte, die wordt gekenmerkt door te hoge glucosespiegels (de suikers ) in het bloed. Er zijn verschillende typen diabetes, waarvan
voor niet-ingewijden Type 2 diabetes Diabetes is een ernstige chronische ziekte, die wordt gekenmerkt door te hoge glucosespiegels (de suikers ) in het bloed. Er zijn verschillende typen diabetes, waarvan
Hoe kies ik een zelfzorgtool die bij mij past?
 Hoe kies ik een zelfzorgtool die bij mij past? Een bijdrage van de werkgroep tooling, gebaseerd op de kennis, ervaring en feedback opgedaan tijdens de werkzaamheden van september 2013 t/m december 2014,
Hoe kies ik een zelfzorgtool die bij mij past? Een bijdrage van de werkgroep tooling, gebaseerd op de kennis, ervaring en feedback opgedaan tijdens de werkzaamheden van september 2013 t/m december 2014,
Uitwerking NHG-Standpunt. Zorg voor patiënten met diabetes mellitus type 2
 Dit standpunt is vastgesteld in de Algemene Ledenvergadering van 12 mei 2005. Uitwerking NHG-Standpunt Zorg voor patiënten met een veelvoorkomende chronische aandoening in de eerste lijn voor de Zorg voor
Dit standpunt is vastgesteld in de Algemene Ledenvergadering van 12 mei 2005. Uitwerking NHG-Standpunt Zorg voor patiënten met een veelvoorkomende chronische aandoening in de eerste lijn voor de Zorg voor
Bijlage 8 zorginkoopbeleid Huisartsenzorg en multidisciplinaire zorg
 Bijlage 8 zorginkoopbeleid 2018-2019 Huisartsenzorg en multidisciplinaire zorg Bijlage 8 Ketenzorg DM2, VRM, COPD en Astma Programmatische multidisciplinaire zorg (ketenzorg) wordt ingekocht op basis van
Bijlage 8 zorginkoopbeleid 2018-2019 Huisartsenzorg en multidisciplinaire zorg Bijlage 8 Ketenzorg DM2, VRM, COPD en Astma Programmatische multidisciplinaire zorg (ketenzorg) wordt ingekocht op basis van
VRM en de zorgverzekeraar
 VRM en de zorgverzekeraar Achmea Divisie Zorg & Gezondheid en Menzis Dinsdag 11 december 2012 Zwolle 1 Wat gaan we doen Introductie visie verzekeraar op chronische zorg Hoe gaat de verzekeraar om met de
VRM en de zorgverzekeraar Achmea Divisie Zorg & Gezondheid en Menzis Dinsdag 11 december 2012 Zwolle 1 Wat gaan we doen Introductie visie verzekeraar op chronische zorg Hoe gaat de verzekeraar om met de
AANVRAAGFORMULIER FLASH GLUCOSE MONITORING SYSTEEM
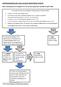 AANVRAAGFORMULIER FLASH GLUCOSE MONITORING SYSTEEM Deel A: Beslisboom om te bepalen of er wel of niet aanspraak is op FGM óf op RT-CGM 1 Is er sprake van één van de volgende indicaties (voor RT-CGM of
AANVRAAGFORMULIER FLASH GLUCOSE MONITORING SYSTEEM Deel A: Beslisboom om te bepalen of er wel of niet aanspraak is op FGM óf op RT-CGM 1 Is er sprake van één van de volgende indicaties (voor RT-CGM of
Verandering op komst: functionele, integrale bekostiging voor niet-complexe chronische zorgvormen. Wat betekent dit voor u!
 Verandering op komst: functionele, integrale bekostiging voor niet-complexe chronische zorgvormen Wat betekent dit voor u! Agenda 1. Actuele ontwikkelingen in de bekostiging 2. Wat is functionele bekostiging
Verandering op komst: functionele, integrale bekostiging voor niet-complexe chronische zorgvormen Wat betekent dit voor u! Agenda 1. Actuele ontwikkelingen in de bekostiging 2. Wat is functionele bekostiging
WORKSHOP: DE ROL VAN DE OPENBAAR APOTHEKER IN 2025
 WORKSHOP: DE ROL VAN DE OPENBAAR APOTHEKER IN 2025 INSPIRE klantenevenement 14 november 2013 Inhoud Farmacie 2013 Workshop scenario analyse Toekomstbeeld VJA Praktijkvoorbeelden Visiedocument Jonge Zorgverleners
WORKSHOP: DE ROL VAN DE OPENBAAR APOTHEKER IN 2025 INSPIRE klantenevenement 14 november 2013 Inhoud Farmacie 2013 Workshop scenario analyse Toekomstbeeld VJA Praktijkvoorbeelden Visiedocument Jonge Zorgverleners
Proces en toelichting
 Substitutie Zorgvernieuwing Proces en toelichting 1 Substitutie Samenwerkingsverbanden kunnen met Achmea onderhandelen over: Astma/COPD op basis s van substitutie substtute (komt dan in plaats van bestaand
Substitutie Zorgvernieuwing Proces en toelichting 1 Substitutie Samenwerkingsverbanden kunnen met Achmea onderhandelen over: Astma/COPD op basis s van substitutie substtute (komt dan in plaats van bestaand
CGM LIFE eservices Online verbinding met patiënten, rechtstreeks vanuit CGM HUISARTS
 CGM LIFE eservices Online verbinding met patiënten, rechtstreeks vanuit CGM HUISARTS Afspraak, Monitor, Recept, Dossier, e-consult Ons leven is e geworden. En uw praktijk? Het gebruik van internet voor
CGM LIFE eservices Online verbinding met patiënten, rechtstreeks vanuit CGM HUISARTS Afspraak, Monitor, Recept, Dossier, e-consult Ons leven is e geworden. En uw praktijk? Het gebruik van internet voor
Feedbackformulier voor de kwaliteit van de praktijkvoering Standaard
 Feedbackformulier voor de kwaliteit van de praktijkvoering Standaard Instructie Dit formulier is bestemd voor zelfevaluatie van de kwaliteit van de praktijkvoering en wordt door de visiteurs gebruikt voor
Feedbackformulier voor de kwaliteit van de praktijkvoering Standaard Instructie Dit formulier is bestemd voor zelfevaluatie van de kwaliteit van de praktijkvoering en wordt door de visiteurs gebruikt voor
Kennis en ervaringen met e-health van mensen met een chronische longziekte
 Deze factsheet is een uitgave van het NIVEL. De gegevens mogen met bronvermelding (Kennis en ervaringen met e-health van mensen met een chronische longziekte, J. Hofstede & M. Heijmans, NIVEL, november
Deze factsheet is een uitgave van het NIVEL. De gegevens mogen met bronvermelding (Kennis en ervaringen met e-health van mensen met een chronische longziekte, J. Hofstede & M. Heijmans, NIVEL, november
Inkoopbeleid Stoppen met Roken 2013 binnen de Integrale bekostiging
 Inkoopbeleid Stoppen met Roken 2013 binnen de Integrale bekostiging 1 Algemeen Met ingang van 2013 verandert de vergoeding voor Stoppen-met-Roken begeleiding (SMR). De vergoeding van gedragsmatige ondersteuning
Inkoopbeleid Stoppen met Roken 2013 binnen de Integrale bekostiging 1 Algemeen Met ingang van 2013 verandert de vergoeding voor Stoppen-met-Roken begeleiding (SMR). De vergoeding van gedragsmatige ondersteuning
ehealth & interoperabiliteit
 ehealth & interoperabiliteit Doortje Boshuizen Adviseur 24 juni 2010 Congres Domotica & ehealth Wat is ehealth? Het begrip 1) ehealth is een overkoepelende term voor gebruik van internet, mobiele en ambient
ehealth & interoperabiliteit Doortje Boshuizen Adviseur 24 juni 2010 Congres Domotica & ehealth Wat is ehealth? Het begrip 1) ehealth is een overkoepelende term voor gebruik van internet, mobiele en ambient
Precompetitieve samenwerking ehealth
 Precompetitieve samenwerking ehealth Ambitie en uitgangspunten Versie 1.1 Zorgverzekeraars Nederland 22 april 2011 1 INLEIDING... 1 2 EHEALTH, TOEPASSINGEN EN TOEGEVOEGDE WAARDE... 3 3 WENSSCENARIO EHEALTH
Precompetitieve samenwerking ehealth Ambitie en uitgangspunten Versie 1.1 Zorgverzekeraars Nederland 22 april 2011 1 INLEIDING... 1 2 EHEALTH, TOEPASSINGEN EN TOEGEVOEGDE WAARDE... 3 3 WENSSCENARIO EHEALTH
Pilot nieuwe functie: Het concept ziekenhuisarts Het belang van generalisten in het ziekenhuis. Abe Meininger UMCG
 Pilot nieuwe functie: Het concept ziekenhuisarts Het belang van generalisten in het ziekenhuis Abe Meininger UMCG Vergrijzing, multimorbiditeit en chronische zorg Zorgcomplexiteit neemt toe Te hoge kosten,
Pilot nieuwe functie: Het concept ziekenhuisarts Het belang van generalisten in het ziekenhuis Abe Meininger UMCG Vergrijzing, multimorbiditeit en chronische zorg Zorgcomplexiteit neemt toe Te hoge kosten,
Zorginkoopbeleid 2020
 Zorginkoopbeleid 2020 Eerstelijns diagnostische centra Samengesteld op 21 maart 2019 Zorginkoopbeleid 2020 Eerstelijns Diagnostische Centra Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2
Zorginkoopbeleid 2020 Eerstelijns diagnostische centra Samengesteld op 21 maart 2019 Zorginkoopbeleid 2020 Eerstelijns Diagnostische Centra Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2
VRAGEN EN ANTWOORDEN over de elektronische uitwisseling van medische gegevens
 VRAGEN EN ANTWOORDEN over de elektronische uitwisseling van medische gegevens Wat? In december 2011 zijn de organisaties van huisartsen(posten), apothekers en ziekenhuizen met de NPCF tot een akkoord gekomen
VRAGEN EN ANTWOORDEN over de elektronische uitwisseling van medische gegevens Wat? In december 2011 zijn de organisaties van huisartsen(posten), apothekers en ziekenhuizen met de NPCF tot een akkoord gekomen
Overzicht Ketenzorg 2015
 Overzicht Ketenzorg 2015 De Amersfoortse/ BeterDichtbij/Ditzo Voor iedere verzekerde van achttien jaar of ouder geldt een verplicht eigen risico van 375,- aan kosten van zorg of overige diensten die voor
Overzicht Ketenzorg 2015 De Amersfoortse/ BeterDichtbij/Ditzo Voor iedere verzekerde van achttien jaar of ouder geldt een verplicht eigen risico van 375,- aan kosten van zorg of overige diensten die voor
E-Vita hartfalen: Het effect van een informatieve website en telemonitoring
 E-Vita hartfalen: Het effect van een informatieve website en telemonitoring Ziekenhuis Gelderse Vallei Inhoud Inleiding 3 1. Wat is het doel van het onderzoek? 3 2. Welk product wordt onderzocht? 3 3.
E-Vita hartfalen: Het effect van een informatieve website en telemonitoring Ziekenhuis Gelderse Vallei Inhoud Inleiding 3 1. Wat is het doel van het onderzoek? 3 2. Welk product wordt onderzocht? 3 3.
E-health modules voor de SGGZ. Alle cliënten online met Karify
 E-health modules voor de SGGZ Alle cliënten online met Karify Nieuwe eisen aan de zorg De zorg in Nederland verandert in een hoog tempo. Bestuurders, politici en verzekeraars stellen nieuwe eisen op het
E-health modules voor de SGGZ Alle cliënten online met Karify Nieuwe eisen aan de zorg De zorg in Nederland verandert in een hoog tempo. Bestuurders, politici en verzekeraars stellen nieuwe eisen op het
IN BEELD Een initiatief van het Slingeland Ziekenhuis en Sensire
 IN BEELD Een initiatief van het Slingeland Ziekenhuis en Sensire Gespecialiseerd verpleegkundige zorg, onbegrensd en nabij 24 sept 2012 1 Zorg bij hartfalen Het uitgangspunt is dat elke hartfalenpatiënt
IN BEELD Een initiatief van het Slingeland Ziekenhuis en Sensire Gespecialiseerd verpleegkundige zorg, onbegrensd en nabij 24 sept 2012 1 Zorg bij hartfalen Het uitgangspunt is dat elke hartfalenpatiënt
Rekenmodel voor integrale bekostiging
 Rekenmodel voor integrale bekostiging Spreker: Marjolein Dijns-van der Hoek 10 november 2009 Leerhotel het Klooster, Amersfoort Financiering 2010 -Integrale bekostiging -Ketenfinanciering/ DBC s -Kostprijsberekeningmodel
Rekenmodel voor integrale bekostiging Spreker: Marjolein Dijns-van der Hoek 10 november 2009 Leerhotel het Klooster, Amersfoort Financiering 2010 -Integrale bekostiging -Ketenfinanciering/ DBC s -Kostprijsberekeningmodel
Zorginkoopbeleid 2018
 Zorginkoopbeleid 2018 Eerstelijns Diagnostische Centra Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Eerstelijns Diagnostische Centra Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2
Zorginkoopbeleid 2018 Eerstelijns Diagnostische Centra Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Eerstelijns Diagnostische Centra Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2
Ontwerp Zorgtoepassing Ketenzorg
 Ontwerp Zorgtoepassing Ketenzorg HIS-KIS communicatie Datum: 25 februari 2014 Versie: 4.2 Referentie: Ontwerp Ketenzorg HIS-KIS Nictiz is het landelijke expertisecentrum dat ontwikkeling van ICT in de
Ontwerp Zorgtoepassing Ketenzorg HIS-KIS communicatie Datum: 25 februari 2014 Versie: 4.2 Referentie: Ontwerp Ketenzorg HIS-KIS Nictiz is het landelijke expertisecentrum dat ontwikkeling van ICT in de
Zelfmanagement RGF Midden Oost Brabant 19 mei 2011. Hanke Timmermans Consultant CBO, h.timmermans@cbo.nl
 Zelfmanagement RGF Midden Oost Brabant 19 mei 2011 Hanke Timmermans Consultant CBO, h.timmermans@cbo.nl Agenda Landelijk Actieprogramma Zelfmanagement Zelfmanagement = Ondersteuning van zelfmanagement
Zelfmanagement RGF Midden Oost Brabant 19 mei 2011 Hanke Timmermans Consultant CBO, h.timmermans@cbo.nl Agenda Landelijk Actieprogramma Zelfmanagement Zelfmanagement = Ondersteuning van zelfmanagement
Hartfalenpolikliniek
 Afdeling: Onderwerp: Cardiologie 1 U bent (wordt) door uw cardioloog verwezen naar de polikliniek hartfalen. In deze informatie staat nog eens beschreven waarom u verwezen bent en wat u op de polikliniek
Afdeling: Onderwerp: Cardiologie 1 U bent (wordt) door uw cardioloog verwezen naar de polikliniek hartfalen. In deze informatie staat nog eens beschreven waarom u verwezen bent en wat u op de polikliniek
Ons kenmerk Onderwerp Datum LK/212 Reactie consultatiedocument 5-6-2012 Bekostiging van huisartsenzorg en geïntegreerde zorg
 Nederlandse Zorgautoriteit Postbus 3017, 3502 GA Utrecht Ons kenmerk Onderwerp Datum LK/212 Reactie consultatiedocument 5-6-2012 Bekostiging van huisartsenzorg en geïntegreerde zorg Geachte dr. E.A.A.
Nederlandse Zorgautoriteit Postbus 3017, 3502 GA Utrecht Ons kenmerk Onderwerp Datum LK/212 Reactie consultatiedocument 5-6-2012 Bekostiging van huisartsenzorg en geïntegreerde zorg Geachte dr. E.A.A.
Op het verplichte en vrijwillige eigen risico zijn niet van toepassing: - de kosten van ketenzorg bij diabetes, vasculair risicomanagement en COPD.
 Ketenzorg 2017 Amersfoortse (de) / Ditzo Op het verplichte en vrijwillige eigen risico zijn niet van toepassing: - de kosten van ketenzorg bij diabetes, vasculair risicomanagement en COPD. Onder ketenzorg
Ketenzorg 2017 Amersfoortse (de) / Ditzo Op het verplichte en vrijwillige eigen risico zijn niet van toepassing: - de kosten van ketenzorg bij diabetes, vasculair risicomanagement en COPD. Onder ketenzorg
Remote patient management
 Remote patient management Programma voor patiënten met hartfalen én COPD Dr. Lidwien Graat, Longarts Flow Dr. Jos Kraal, Senior projectleider Flow Centrum voor preventie en (tele)revalidatie van chronische
Remote patient management Programma voor patiënten met hartfalen én COPD Dr. Lidwien Graat, Longarts Flow Dr. Jos Kraal, Senior projectleider Flow Centrum voor preventie en (tele)revalidatie van chronische
Zorggroep Cohesie Cure and Care denkt mee met mensen met Diabetes! Optimale Diabeteszorg door goede samenwerking tussen zorgverleners
 Zorggroep Cohesie Cure and Care denkt mee met mensen met Diabetes! Optimale Diabeteszorg door goede samenwerking tussen zorgverleners Uw huisarts heeft vastgesteld dat u lijdt aan Diabetes Mellitus, een
Zorggroep Cohesie Cure and Care denkt mee met mensen met Diabetes! Optimale Diabeteszorg door goede samenwerking tussen zorgverleners Uw huisarts heeft vastgesteld dat u lijdt aan Diabetes Mellitus, een
Declaratievoorschrift multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2, COPD 3 )
 REGELING CV/NR-100.106.2 Declaratievoorschrift multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2, COPD 3 ) Gelet op artikel 37 van de Wet marktordening gezondheidszorg (Wmg),
REGELING CV/NR-100.106.2 Declaratievoorschrift multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2, COPD 3 ) Gelet op artikel 37 van de Wet marktordening gezondheidszorg (Wmg),
Minutenschema zorgprogramma COPD
 Inleiding Het minutenschema voor ketenzorg COPD is gebaseerd op de model keten DBC voor COPD van de Stichting Ketenkwaliteit COPD uit juni 2008. In dit model zijn aanpassingen aangebracht op basis van:
Inleiding Het minutenschema voor ketenzorg COPD is gebaseerd op de model keten DBC voor COPD van de Stichting Ketenkwaliteit COPD uit juni 2008. In dit model zijn aanpassingen aangebracht op basis van:
Zorggroep Cohesie Cure and Care denkt mee bij zorg voor ouderen! Optimale zorg voor ouderen in een kwetsbare positie
 Zorggroep Cohesie Cure and Care denkt mee bij zorg voor ouderen! Optimale zorg voor ouderen in een kwetsbare positie Nederland vergrijst. Er komen steeds meer ouderen met steeds meer en verschillende soorten
Zorggroep Cohesie Cure and Care denkt mee bij zorg voor ouderen! Optimale zorg voor ouderen in een kwetsbare positie Nederland vergrijst. Er komen steeds meer ouderen met steeds meer en verschillende soorten
Handreiking Substitutie van zorg. samenwerking tussen huisarts en medisch specialist. drs. B.W.H. (Belinda) van de Lagemaat Senior Adviseur
 Handreiking Substitutie van zorg samenwerking tussen huisarts en medisch specialist. drs. B.W.H. (Belinda) van de Lagemaat Senior Adviseur Handreiking substitutie het begin Diagnostiek Behandeling: Overig
Handreiking Substitutie van zorg samenwerking tussen huisarts en medisch specialist. drs. B.W.H. (Belinda) van de Lagemaat Senior Adviseur Handreiking substitutie het begin Diagnostiek Behandeling: Overig
Bekostiging ketenzorg. 18 november 2009
 Bekostiging ketenzorg De veranderingen 2010 18 november 2009 Huidige bekostiging Ontwikkelingen bekostiging Basisaanbod (overdag) - Inschrijftarieven - Consulttarieven A. Nieuwe - Opslagmodules Bekostigingsstructuur
Bekostiging ketenzorg De veranderingen 2010 18 november 2009 Huidige bekostiging Ontwikkelingen bekostiging Basisaanbod (overdag) - Inschrijftarieven - Consulttarieven A. Nieuwe - Opslagmodules Bekostigingsstructuur
Set generieke kwaliteitscriteria vanuit patiëntenperspectief
 Set generieke kwaliteitscriteria vanuit patiëntenperspectief De hierna genoemde generieke kwaliteitscriteria zijn geldend voor iedere chronische patiënt en geformuleerd vanuit het perspectief van patiënten
Set generieke kwaliteitscriteria vanuit patiëntenperspectief De hierna genoemde generieke kwaliteitscriteria zijn geldend voor iedere chronische patiënt en geformuleerd vanuit het perspectief van patiënten
FACTSHEET DSW Zorginkoop 2015, GGZ-instellingen
 FACTSHEET DSW Zorginkoop 2015, GGZ-instellingen Inleiding Onderhavige factsheet bevat de hoofdpunten uit ons Zorginkoopbeleid 2015 - curatieve GGZ voor GGZ-instellingen. Let op; deze factsheet bevat een
FACTSHEET DSW Zorginkoop 2015, GGZ-instellingen Inleiding Onderhavige factsheet bevat de hoofdpunten uit ons Zorginkoopbeleid 2015 - curatieve GGZ voor GGZ-instellingen. Let op; deze factsheet bevat een
Zorginkoopdocument 2012
 Zorginkoopdocument 2012 2a Ketenzorg 0 Basisdocument (visie, uitgangspunten, Achmea Divisie Zorg en Gezondheid) 1 Basis Huisartsenzorg 2 Ketenzorg Inkoopvoorwaarden 3 Geïntegreerde Eerstelijnszorg Inkoopvoorwaarden
Zorginkoopdocument 2012 2a Ketenzorg 0 Basisdocument (visie, uitgangspunten, Achmea Divisie Zorg en Gezondheid) 1 Basis Huisartsenzorg 2 Ketenzorg Inkoopvoorwaarden 3 Geïntegreerde Eerstelijnszorg Inkoopvoorwaarden
4.1 Geneeskundige zorg in het kader van individuele zorg bij tuberculose en infectieziekten
 BELEIDSREGEL Beleidsregel overige geneeskundige zorg Ingevolge artikel 57, eerste lid, aanhef en onder b en c, van de Wet marktordening gezondheidszorg (Wmg), stelt de Nederlandse Zorgautoriteit (NZa)
BELEIDSREGEL Beleidsregel overige geneeskundige zorg Ingevolge artikel 57, eerste lid, aanhef en onder b en c, van de Wet marktordening gezondheidszorg (Wmg), stelt de Nederlandse Zorgautoriteit (NZa)
Bijlage 2 zorginkoopbeleid Huisartsenzorg en multidisciplinaire zorg
 Bijlage 2 zorginkoopbeleid 2018-2019 Huisartsenzorg en multidisciplinaire zorg Bijlage 2 POH-GGZ Menzis zet het inkoopbeleid POH-GGZ van de afgelopen jaren voort. Zo willen we gezamenlijk de beweging voortzetten
Bijlage 2 zorginkoopbeleid 2018-2019 Huisartsenzorg en multidisciplinaire zorg Bijlage 2 POH-GGZ Menzis zet het inkoopbeleid POH-GGZ van de afgelopen jaren voort. Zo willen we gezamenlijk de beweging voortzetten
Minutenschema zorgprogramma COPD (excl. Astma) 2015-2016
 Minutenschema zorgprogramma COPD (excl. Astma) 2015-2016 Inleiding Het minutenschema voor ketenzorg COPD is gebaseerd op het zorgprofiel voor ketenzorg COPD van de Stichting Ketenkwaliteit COPD uit juni
Minutenschema zorgprogramma COPD (excl. Astma) 2015-2016 Inleiding Het minutenschema voor ketenzorg COPD is gebaseerd op het zorgprofiel voor ketenzorg COPD van de Stichting Ketenkwaliteit COPD uit juni
Een wenkend perspectief Voorbeeld Diabetes Mellitus II model voor transmurale samenwerking in de chronische zorg
 Een wenkend perspectief Voorbeeld Diabetes Mellitus II model voor transmurale samenwerking in de chronische zorg Louis Lieverse en Arnold Romeijnders 25 september 2014 Wat is het probleem Problemen o.a.
Een wenkend perspectief Voorbeeld Diabetes Mellitus II model voor transmurale samenwerking in de chronische zorg Louis Lieverse en Arnold Romeijnders 25 september 2014 Wat is het probleem Problemen o.a.
Inwendige geneeskunde. Diabetescarrousel
 Inwendige geneeskunde Diabetescarrousel 1 Diabetes mellitus, in de volksmond suikerziekte, is een aandoening waarbij het bloedglucose is verhoogd. Om de kans op complicaties te voorkomen of uit te stellen
Inwendige geneeskunde Diabetescarrousel 1 Diabetes mellitus, in de volksmond suikerziekte, is een aandoening waarbij het bloedglucose is verhoogd. Om de kans op complicaties te voorkomen of uit te stellen
Zorginkoopbeleid 2018
 Zorginkoopbeleid 2018 Paramedie Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Paramedie Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Minimumeisen... 2 2.1.1 Generieke minimumeisen voor alle paramedische
Zorginkoopbeleid 2018 Paramedie Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Paramedie Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Minimumeisen... 2 2.1.1 Generieke minimumeisen voor alle paramedische
Project optimalisatie zorgpad diabetes
 Aantal diabetespatiënten in NL In 2025 is het aantal diabetespatiënten in NL naar verwachting gegroeid tot meer dan 1,3 mln Project optimalisatie zorgpad diabetes 1400000 1200000 1000000 800000 740.000
Aantal diabetespatiënten in NL In 2025 is het aantal diabetespatiënten in NL naar verwachting gegroeid tot meer dan 1,3 mln Project optimalisatie zorgpad diabetes 1400000 1200000 1000000 800000 740.000
Nederlandse Zorgautoriteit Secretariaat Directie Ontwikkeling Postbus 3017 3502 GA UTRECHT. Geachte heer, mevrouw,
 Nederlandse Zorgautoriteit Secretariaat Directie Ontwikkeling Postbus 3017 3502 GA UTRECHT datum Utrecht, 27 mei 2009 ons kenmerk 2009-366/DSB/01.01.01/fv/tk voor informatie F. Vogelzang uw kenmerk --
Nederlandse Zorgautoriteit Secretariaat Directie Ontwikkeling Postbus 3017 3502 GA UTRECHT datum Utrecht, 27 mei 2009 ons kenmerk 2009-366/DSB/01.01.01/fv/tk voor informatie F. Vogelzang uw kenmerk --
Inhoud. Doel en uitgangspunten Aanpak en gegevensverzameling Resultaten Tot slot
 Onderzoek naar potentiële besparingen van innovatieve complexe wondzorg September 2014 Transform to the power of digital Inhoud Doel en uitgangspunten Aanpak en gegevensverzameling Resultaten Tot slot
Onderzoek naar potentiële besparingen van innovatieve complexe wondzorg September 2014 Transform to the power of digital Inhoud Doel en uitgangspunten Aanpak en gegevensverzameling Resultaten Tot slot
Visie op zorg: marktwerking anno nu
 Visie op zorg: marktwerking anno nu 5 juni 2014 Stelling: Zonder samenwerking geen verandering in de zorg Agenda Visie op ziekenhuiszorg Aanpak transitie Toekomst: innovatie en preventie 2 Visie op ziekenhuiszorg
Visie op zorg: marktwerking anno nu 5 juni 2014 Stelling: Zonder samenwerking geen verandering in de zorg Agenda Visie op ziekenhuiszorg Aanpak transitie Toekomst: innovatie en preventie 2 Visie op ziekenhuiszorg
Meer phealth in ehealth. Tips en aandachtspunten voor patiënten- en cliëntenorganisaties
 Meer phealth in ehealth Tips en aandachtspunten voor patiënten- en cliëntenorganisaties 1 Meer phealth in ehealth Wat is ehealth? Mensen gebruiken steeds vaker internet om zich te informeren over gezondheidsvragen
Meer phealth in ehealth Tips en aandachtspunten voor patiënten- en cliëntenorganisaties 1 Meer phealth in ehealth Wat is ehealth? Mensen gebruiken steeds vaker internet om zich te informeren over gezondheidsvragen
Niet elke patiënt kan en wil de regie nemen, maar een patiënt moet wel de keuze hebben
 Tekst: Annemaret Bouwman Fotografie: Ingrid Alberti NPCF beschrijft visie op persoonlijk gezondheidsdossier Niet elke patiënt kan en wil de regie nemen, maar een patiënt moet wel de keuze hebben Patiëntenfederatie
Tekst: Annemaret Bouwman Fotografie: Ingrid Alberti NPCF beschrijft visie op persoonlijk gezondheidsdossier Niet elke patiënt kan en wil de regie nemen, maar een patiënt moet wel de keuze hebben Patiëntenfederatie
Zorginkoopbeleid. 2018Trombosediensten. Eno Zorgverzekeraar
 Zorginkoopbeleid 2018Trombosediensten Eno Zorgverzekeraar Trombosediensten 2018 Inhoudsopgave 1 2 Inleiding 5 Inkoopbeleid 6 2.1 VRZ Zorgverzekeraars 6 2.2 Visie op de zorg 6 2.3 Eisen aan zorgaanbieders
Zorginkoopbeleid 2018Trombosediensten Eno Zorgverzekeraar Trombosediensten 2018 Inhoudsopgave 1 2 Inleiding 5 Inkoopbeleid 6 2.1 VRZ Zorgverzekeraars 6 2.2 Visie op de zorg 6 2.3 Eisen aan zorgaanbieders
Zorginkoopbeleid 2018
 Zorginkoopbeleid 2018 Dialysecentra Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Dialysecentra Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2 2.2 Marktconforme prijs en reëel volume...
Zorginkoopbeleid 2018 Dialysecentra Samengesteld op 30 maart 2017 Zorginkoopbeleid 2018 Dialysecentra Inhoud 1. Inleiding... 2 2. Strategie... 2 2.1 Algemeen... 2 2.2 Marktconforme prijs en reëel volume...
Maak kennis met het diabetesteam van Maasziekenhuis Pantein
 Maak kennis met het diabetesteam van Maasziekenhuis Pantein Diabetes mellitus (kortweg diabetes) is een chronische ziekte. Dat betekent dat u voor langere tijd voor deze ziekte behandeld moet worden. Bij
Maak kennis met het diabetesteam van Maasziekenhuis Pantein Diabetes mellitus (kortweg diabetes) is een chronische ziekte. Dat betekent dat u voor langere tijd voor deze ziekte behandeld moet worden. Bij
Zelfmanagement Programma NPCF - CBO 2008-2012
 Zelfmanagement Programma NPCF - CBO 2008-2012 Jeroen Havers CBO j.havers@cbo.nl Zelfmanagement Programma NPCF CBO Financiering: VWS Opdrachtgevers: NPCF & patiëntenorganisaties Uitvoering: CBO, looptijd
Zelfmanagement Programma NPCF - CBO 2008-2012 Jeroen Havers CBO j.havers@cbo.nl Zelfmanagement Programma NPCF CBO Financiering: VWS Opdrachtgevers: NPCF & patiëntenorganisaties Uitvoering: CBO, looptijd
Ziekenhuiszorg van de toekomst. Arno Timmermans
 Ziekenhuiszorg van de toekomst Arno Timmermans ZOJP: breed begrip MSZ Zorg thuis (H@H) Substitutie van zorg naar eerste lijn Anderhalve lijnszorg Netwerkzorg (tussen ziekenhuizen) Taakherschikking De-implementeren
Ziekenhuiszorg van de toekomst Arno Timmermans ZOJP: breed begrip MSZ Zorg thuis (H@H) Substitutie van zorg naar eerste lijn Anderhalve lijnszorg Netwerkzorg (tussen ziekenhuizen) Taakherschikking De-implementeren
SAMENVATTING, DISCUSSIE EN TOEKOMSTPERSPECTIEF
 SAMENVATTING, DISCUSSIE EN TOEKOMSTPERSPECTIEF 1 SAMENVATTING EN DISCUSSIE De levensverwachting van patiënten met diabetes type 1 is sterk verbeterd. Korte en lange termijn complicaties zoals hart- en
SAMENVATTING, DISCUSSIE EN TOEKOMSTPERSPECTIEF 1 SAMENVATTING EN DISCUSSIE De levensverwachting van patiënten met diabetes type 1 is sterk verbeterd. Korte en lange termijn complicaties zoals hart- en
Disclosure belangen sprekers
 Disclosure belangen sprekers (potentiële) Belangenverstrengeling geen Voor bijeenkomst mogelijk relevante relaties met bedrijven n.v.t. Centrale zorgverlener Welke rol kan zij spelen? dr. ir. Helene Voogdt
Disclosure belangen sprekers (potentiële) Belangenverstrengeling geen Voor bijeenkomst mogelijk relevante relaties met bedrijven n.v.t. Centrale zorgverlener Welke rol kan zij spelen? dr. ir. Helene Voogdt
Inzet ehealth in het UMC Utrecht. Jolanda van Blaaderen Consultant Zorgportalen UMC Utrecht
 Inzet ehealth in het UMC Utrecht Jolanda van Blaaderen Consultant Zorgportalen UMC Utrecht Voorstellen Jolanda van Blaaderen 11 jaar werkzaam bij het UMC Utrecht Projectleider en Consultant zorgportalen
Inzet ehealth in het UMC Utrecht Jolanda van Blaaderen Consultant Zorgportalen UMC Utrecht Voorstellen Jolanda van Blaaderen 11 jaar werkzaam bij het UMC Utrecht Projectleider en Consultant zorgportalen
ANONIEM BINDEND ADVIES
 ANONIEM BINDEND ADVIES Partijen : A te B vertegenwoordigd door G te H tegen C te D en E te F Zaak : Geneeskundige zorg, continue glucose monitoring Zaaknummer : 2011.01672 Zittingsdatum : 4 april 2012
ANONIEM BINDEND ADVIES Partijen : A te B vertegenwoordigd door G te H tegen C te D en E te F Zaak : Geneeskundige zorg, continue glucose monitoring Zaaknummer : 2011.01672 Zittingsdatum : 4 april 2012
a.s.r. ziektekosten/ Ditzo Inkoopbeleid Medisch Specialistische Zorg 2017 Trombosediensten
 a.s.r. ziektekosten/ Ditzo Inkoopbeleid Medisch Specialistische Zorg 2017 Trombosediensten Een toelichting voor zorgaanbieders op het inkoopjaar 2017 1 Inhoud Vooraf... 3 1. Inkoopbeleid... 3 1.1 Algemeen...
a.s.r. ziektekosten/ Ditzo Inkoopbeleid Medisch Specialistische Zorg 2017 Trombosediensten Een toelichting voor zorgaanbieders op het inkoopjaar 2017 1 Inhoud Vooraf... 3 1. Inkoopbeleid... 3 1.1 Algemeen...
Chemie in de zorg: evolutie of schepping? Joop Raams, Lucas Fraza, huisartsen, 29 juni 2012
 Chemie in de zorg: evolutie of schepping? Joop Raams, Lucas Fraza, huisartsen, 29 juni 2012 01 02 Chaostheorie: verbindingen komen vanzelf tot stand op de meest 02 aangepaste wijze. Scheppingstheorie:er
Chemie in de zorg: evolutie of schepping? Joop Raams, Lucas Fraza, huisartsen, 29 juni 2012 01 02 Chaostheorie: verbindingen komen vanzelf tot stand op de meest 02 aangepaste wijze. Scheppingstheorie:er
AP6 Delen om samen te werken
 AP6 Delen om samen te werken AP6 Partager afin de Collaborer Basisinformatie + hoe ze te bewaren/toegankelijk te maken 1. Een EPD voor alle zorgberoepen Om gegevens te kunnen delen dient elk zorgberoep
AP6 Delen om samen te werken AP6 Partager afin de Collaborer Basisinformatie + hoe ze te bewaren/toegankelijk te maken 1. Een EPD voor alle zorgberoepen Om gegevens te kunnen delen dient elk zorgberoep
Hart- en vaatziekten Een chronische ziekte, een gezamenlijke zorg
 Hart- en vaatziekten Een chronische ziekte, een gezamenlijke zorg Heldere afspraken over de manier waarop zorgverleners u helpen en ondersteunen bij uw chronische ziekte. Inleiding U hebt een hart- of
Hart- en vaatziekten Een chronische ziekte, een gezamenlijke zorg Heldere afspraken over de manier waarop zorgverleners u helpen en ondersteunen bij uw chronische ziekte. Inleiding U hebt een hart- of
Integrale bekostiging multidisciplinaire zorgverlening chronische aandoeningen (DM type 2, VRM, COPD)
 BELEIDSREGEL BR/CU-7012 Integrale bekostiging multidisciplinaire zorgverlening chronische aandoeningen (DM type 2, VRM, COPD) Ingevolge artikel 57, eerste lid, aanhef en onder b en c, van de Wet marktordening
BELEIDSREGEL BR/CU-7012 Integrale bekostiging multidisciplinaire zorgverlening chronische aandoeningen (DM type 2, VRM, COPD) Ingevolge artikel 57, eerste lid, aanhef en onder b en c, van de Wet marktordening
Visitatie: 6 indicatoren Feedbackformulier Kwaliteit praktijkvoering
 Visitatie: 6 indicatoren Feedbackformulier Kwaliteit praktijkvoering Indicator 1 Criterium 1 2 3 4 Toelichting op score Kwaliteitsbeleid De praktijk voert een actief beleid, consistent met het kwaliteitsbeleid
Visitatie: 6 indicatoren Feedbackformulier Kwaliteit praktijkvoering Indicator 1 Criterium 1 2 3 4 Toelichting op score Kwaliteitsbeleid De praktijk voert een actief beleid, consistent met het kwaliteitsbeleid
ZORGINKOOP EN E-HEALTH FYSIOTHERAPIE. Presentatie voor rondetafelbijeenkomst 2 oktober 2014
 ZORGINKOOP EN E-HEALTH FYSIOTHERAPIE Presentatie voor rondetafelbijeenkomst 2 oktober 2014 Programma 13:00-13:10 uur 13:10-13:30 uur 13:30-13:45 uur 13:45-14:15 uur 14:15-14:30 uur 14:30-14.45 uur 14:45-15:00
ZORGINKOOP EN E-HEALTH FYSIOTHERAPIE Presentatie voor rondetafelbijeenkomst 2 oktober 2014 Programma 13:00-13:10 uur 13:10-13:30 uur 13:30-13:45 uur 13:45-14:15 uur 14:15-14:30 uur 14:30-14.45 uur 14:45-15:00
REGELING CV/NR-100.107.2. Transparantievoorschriften multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2, COPD 3 )
 REGELING CV/NR-100.107.2 Transparantievoorschriften multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2, COPD 3 ) Gelet op artikel 38 lid 7 en artikel 40 lid 4 van de Wet marktordening
REGELING CV/NR-100.107.2 Transparantievoorschriften multidisciplinaire zorgverlening chronische aandoeningen (DM type 2 1, CVR 2, COPD 3 ) Gelet op artikel 38 lid 7 en artikel 40 lid 4 van de Wet marktordening
Zorggroep Cohesie Cure and Care denkt mee bij hart- en vaatziekten! Optimale zorg bij hart- en vaatziekten door samenwerkende zorgverleners
 Zorggroep Cohesie Cure and Care denkt mee bij hart- en vaatziekten! Optimale zorg bij hart- en vaatziekten door samenwerkende zorgverleners 1 op de 3 mensen in Nederland overlijdt aan een hart- of vaatziekte.
Zorggroep Cohesie Cure and Care denkt mee bij hart- en vaatziekten! Optimale zorg bij hart- en vaatziekten door samenwerkende zorgverleners 1 op de 3 mensen in Nederland overlijdt aan een hart- of vaatziekte.
2. De dieetadvisering die vergoed wordt op basis van dit standpunt over artikel 2.6 lid 7 Bzv, valt onder het verplichte eigen risico binnen de Zvw.
 2012095565 DE UITVOERING VAN ARTIKEL 2.6 lid 7 Bzv In het bijgevoegde standpunt legt CVZ artikel 2.6 lid 7 Bzv uit. Op 1 januari 2012 is de omschrijving van de prestatie 'dieetadvisering' in het Besluit
2012095565 DE UITVOERING VAN ARTIKEL 2.6 lid 7 Bzv In het bijgevoegde standpunt legt CVZ artikel 2.6 lid 7 Bzv uit. Op 1 januari 2012 is de omschrijving van de prestatie 'dieetadvisering' in het Besluit
Zorginkoopbeleid. Medisch 2017specialistische zorg. Eno Zorgverzekeraar
 Zorginkoopbeleid Medisch 2017specialistische zorg Eno Zorgverzekeraar 2 Medisch specialistische zorg 2017 Inhoudsopgave 1 2 Inleiding 5 Zorginkoopbeleid MSZ 2017 6 2.1 Inkoop via MultiZorg VRZ 6 2.2 Visie
Zorginkoopbeleid Medisch 2017specialistische zorg Eno Zorgverzekeraar 2 Medisch specialistische zorg 2017 Inhoudsopgave 1 2 Inleiding 5 Zorginkoopbeleid MSZ 2017 6 2.1 Inkoop via MultiZorg VRZ 6 2.2 Visie
Inkoopdocument 2016 Multidisciplinaire zorg
 < Inkoopdocument 2016 Multidisciplinaire zorg Sector Huisartsenzorg, Versterking eerste lijn en Ketenzorg - 1 juli 2015 Inleiding & inhoud In het Inkoopbeleid 2016 Multidisciplinaire zorg hebben wij u
< Inkoopdocument 2016 Multidisciplinaire zorg Sector Huisartsenzorg, Versterking eerste lijn en Ketenzorg - 1 juli 2015 Inleiding & inhoud In het Inkoopbeleid 2016 Multidisciplinaire zorg hebben wij u
Bouwstenen voor duurzame kwaliteitsinformatie in de zorg
 Bouwstenen voor duurzame kwaliteitsinformatie in de zorg The long and winding road Wilco Graafmans Nico Rozing Opbouw Het KI in 1 minuut De bouwstenen voor duurzame kwaliteitsinformatie Het duurzame bouwwerk
Bouwstenen voor duurzame kwaliteitsinformatie in de zorg The long and winding road Wilco Graafmans Nico Rozing Opbouw Het KI in 1 minuut De bouwstenen voor duurzame kwaliteitsinformatie Het duurzame bouwwerk
Continue glucose monitoring (CGM)
 Continue glucose monitoring (CGM) Continue glucose monitoring (CGM) is een geavanceerd hulpmiddel om bloedsuikerwaarden te monitoren. Een apparaat meet elke 5 minuten de bloedsuiker in het onderhuidse
Continue glucose monitoring (CGM) Continue glucose monitoring (CGM) is een geavanceerd hulpmiddel om bloedsuikerwaarden te monitoren. Een apparaat meet elke 5 minuten de bloedsuiker in het onderhuidse
Veranderingen in de GGZ 2014
 Wijzigingen en aandachtspunten bij het inkoopproces Informatiebijeenkomst voor NIP leden Bas Wijffels Senior-beleidmedewerker Bekostiging NIP Onderwerpen van vanavond? Inhoudelijke veranderingen in de
Wijzigingen en aandachtspunten bij het inkoopproces Informatiebijeenkomst voor NIP leden Bas Wijffels Senior-beleidmedewerker Bekostiging NIP Onderwerpen van vanavond? Inhoudelijke veranderingen in de
