Functionele capaciteiten en participatie evalueren bij personen met een amputatie van het onderste lidmaat Opstellen van een testbatterij
|
|
|
- Adam Gerritsen
- 7 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Functionele capaciteiten en participatie evalueren bij personen met een amputatie van het onderste lidmaat Opstellen van een testbatterij Studiegebied Gezondheidszorg Opleiding Bachelor in de Ergotherapie Academiejaar Module Bachelorproef Promotor(s) Sonia Degavre Student Chelsy Vandevelde Howest departement Professionele Bachelors Kortrijk, Campus RDR, Renaat De Rudderlaan 6, 8500 Kortrijk
2 1
3 Functionele capaciteiten en participatie evalueren bij personen met een amputatie van het onderste lidmaat Opstellen van een testbatterij Studiegebied Gezondheidszorg Opleiding Bachelor in de Ergotherapie Academiejaar Module Bachelorproef Promotor(s) Sonia Degavre Student Chelsy Vandevelde 2
4 Woord vooraf Graag wil ik van de gelegenheid gebruik maken om enkele personen te bedanken die een grote hulp waren bij het tot stand brengen van dit voorbereidend onderzoek. In de eerste plaats wil ik mevrouw Degavre Sonia, ergotherapeute in het UZ Gent, stagebegeleidster en promotor, oprecht bedanken. Haar ervaring en kennis binnen de ergotherapie van de fysieke revalidatie zijn een grote meerwaarde geweest voor dit onderzoek. Door haar kritische kijk op de bachelorproef werden enkele aanpassingen en belangrijke elementen vanuit het werkveld toegevoegd. Hierdoor raakte de bachelorproef op een hoger niveau. Ook wil ik mevrouw Pattyn Els bedanken, docente in de opleiding ergotherapie aan de Howest en mijn interne begeleider. Door haar inzicht inzake het schrijven van een bachelorproef en over de inhoud, kreeg dit werk grotendeels zijn vorm. Dit betekende een grote meerwaarde voor dit eindwerk. Tenslotte wil ik mijn familie en vrienden bedanken. Hun steun en toeverlaat tijdens de uitwerking van deze bachelorproef betekende veel voor mij. Bedankt! Vandevelde Chelsy Mei
5 Abstract Titel: Functionele capaciteiten en participatie evalueren bij personen met een amputatie van het onderste lidmaat: opstellen van een testbatterij Kernwoorden: amputaties van het onderste lidmaat, functionele capaciteiten, participatie, assessments, ICF, evidence based practice, ergotherapie Doel: Het doel van dit onderzoek is het opstellen van een testbatterij die een totaalbeeld kan geven van personen met een amputatie van het onderste lidmaat op vlak van functionele capaciteiten en participatievermogen. Binnen het werkveld van het revalidatiecentrum worden vaak assessments gebruikt die niet specifiek ontwikkeld zijn voor deze doelgroep. De assessments die worden geïncludeerd in de testbatterij dienen ICF gericht en evidence based te zijn. Studiedesign: Pilootstudie Methode: Aan de hand van de PDCA cirkel wordt de testbatterij opgesteld. Door de vier stappen van deze cirkel te doorlopen, kunnen assessmentinstrumenten toegevoegd of weggelaten worden in kader van het verbeteren van de testbatterij. Bij 6 personen met een unilaterale bovenbeen- of onderbeenamputatie worden volgende assessments afgenomen: Prosthesis Evaluation Questionnaire, Life Habits, Rand 36-item Health Survey en de Locomotor Capabilities Index. Na elke testafname wordt met een kort semigestructureerd interview de mening van de patiënten bevraagd inzake de inhoud van het assessment. Op basis van de literatuur, ICF Core Set, testresultaten en interviews met de revalidanten wordt het gebruik van deze assessments in de testbatterij wel of niet aanbevolen. Resultaten: De PEQ, Rand-36 en LCI bezaten volgens de literatuur goede klinimetrische eigenschappen. De LIFE-H had een goede validiteit, maar de betrouwbaarheid en sensitiviteit waren matig. De PEQ was de enige test op functieniveau volgens de ICF Core Set. De andere assessments waren voornamelijk op activiteiten- en participatieniveau gericht. De patiënten waren van mening dat de PEQ, Rand-36 en LCI toegevoegd konden worden aan de testbatterij. Over de LIFE-H waren de meningen van de patiënten verdeeld. Discussie en conclusie: Uit deze pilootstudie kan geconcludeerd worden dat de PEQ, de Rand-36 en de LCI drie assessments zijn die de functionele capaciteiten en participatie het beste weergeven bij personen met een amputatie van het onderste lidmaat. De assessments bieden op deze manier een meerwaarde binnen de testbatterij. Aan de hand van de ICF Core Set werken deze testen anvullend op vlak van functie-, activiteiten- en participatieniveau. Bij herhaaldelijke testafnames wordt een evolutie van de functionele capaciteiten en de participatie van de patiënt over tijd in kaart gebracht. 4
6 Inhoudsopgave Woord vooraf... 3 Abstract... 4 Deel 1: Inleiding 1 Probleemstelling Literatuurstudie Amputaties van de onderste ledematen Indicaties Amputatieniveaus Gevolgen voor activiteiten en participatie Revalidatie Het verloop Het multidisciplinaire team Assistieve robotica Het ICF als kader Biopsychosociaal model ICF Evidence based practice Assessments Assessments onderverdelen volgens PEO model Prosthesis Evaluation Questionnaire RAND 36-item Health Survey Prosthetic Profile of the Amputee Locomotor Capabilities Index Assessment of Daily Activity Performance in Transfemoral amputees Questionnaire of persons with a Trans-Femoral Amputation Orthotics and Prosthetics Users Survey Life Habits Besluit
7 Deel 2: De methode 1 Onderzoeksopzet PDCA cirkel Onderzoekspopulatie Evidence based practice Onderzoeksassessment Testbatterij Interviews Testbatterij beoordelen aan de hand van een ICF Core Set Deel 3: Resultaten 1 De eerste checkfase De tweede checkfase Deel 4: Discussie Bronnenlijst Lijst met figuren en tabellen Bijlages Bijlage 1: Prothesis Evaluation Questionnaire (PEQ) Bijlage 2: Rand 36-item Health Survey (Rand-36) Bijlage 3: Locomotor Capabilities Index (LCI) Bijlage 4: Life Habits (LIFE-H) Bijlage 5: ICF Core Set samengesteld door Xu et al. (2011) Bijlage 6: Testresultaten na de tweede checkfase
8 Deel 1: Inleiding 1 Probleemstelling Een grote doelgroep van het revalidatiecentrum van het UZ in Gent zijn personen met amputaties van de onderste ledematen. Ondanks het feit dat er frequent nieuwe personen met een amputatie hier een revalidatie starten, zijn de assessments die op de afdeling gebruikt worden om functionaliteit en participatie in kaart te brengen in de meeste gevallen niet specifiek voor deze doelgroep ontwikkeld. Daardoor bevatten deze testen vaak overbodige items of zijn bepaalde items onvoldoende aangepast aan de noden, behoeften en mogelijkheden van de personen met een amputatie van het onderste lidmaat. Door het gebrek aan aangepaste assessments in het werkveld kan er geen volledig beeld geschetst worden van elk individu binnen deze doelgroep. Als ergotherapeut is het essentieel om een goed functioneel beeld te kunnen vormen van de patiënt, zeker aan de start van de revalidatie. Aan de hand van dit functioneel beeld worden individuele doelstellingen en therapieën uitgewerkt. Er is dus nood aan een testbatterij die het functie-, activiteiten- en participatieniveau van het ICF omvat. Het doel van deze bachelorproef is het ontwikkelen van een testbatterij die bestaat uit assessments die specifiek gericht zijn op personen met een amputatie van het onderste lidmaat. De testbatterij zal worden afgenomen bij personen met een amputatie van het onderste lidmaat die zich in verschillende stadia van het revalidatieproces bevinden. De bedoeling van deze testbatterij is dat deze gedurende het revalidatieproces de mogelijkheden van personen met een amputatie van de onderste ledematen in kaart kan brengen. 7
9 2 Literatuurstudie 2.1 Amputaties van de onderste ledematen Een amputatie ter hoogte van het onderste lidmaat is het deels of volledig afzetten van het been (Theeven et al., 2010). Een been kan op verschillende niveaus geamputeerd worden. Verschillende oorzaken kunnen aan de basis liggen van de amputatie. Een amputatie verandert drastisch het leven van een persoon. Daarbij vermindert het functionele vermogen om dagdagelijkse activiteiten uit te voeren. Het aanmeten van een prothese en het volgen van een intensief revalidatieprogramma kan dit gedaalde functionele vermogen zo maximaal mogelijk herstellen Indicaties Voor het multidisciplinaire team is het heel belangrijk om de oorzaak van een amputatie te kennen (Angel, 2014). Dit kan de te behalen doelstellingen en beslissingen omtrent de keuze van een prothese beïnvloeden. In de literatuur zijn de voornaamste oorzaken van amputaties perifere vasculaire aandoeningen en diabetes. Deze aandoeningen vertegenwoordigen 80% van alle gevallen en komen vooral voor bij de oudere leeftijdspopulatie vanaf 66 jaar. Aansluitend volgen trauma s met 10%. Een derde oorzaak zijn kwaadaardige tumoren en kankers. Deze vertegenwoordigen 5% van alle amputaties. Ten slotte zijn er nog de congenitale afwijkingen en neurologische aandoeningen die een uitzonderlijk kleine groep vormen van 5%. Deze komen maar zelden voor. De amputaties die het meest behandeld worden in Belgische klinische settings zijn voornamelijk het gevolg van trauma s of ziektes (FOD Volksgezondheid, 2013). Toch staan deze twee oorzaken op de laatste plaats in de top 5 van oorzaken bij amputaties van het onderste lidmaat. Trauma s en ziektes behoren duidelijk tot de minderheid van de amputaties. Tabel 1: Top 5 van oorzaken bij amputaties van de onderste ledematen in België (FOD Volksgezondheid, 2013) Diagnose Specifiek Aantal 1) Vasculaire aandoeningen Atherosclerose, hart- en vaatziekten ) Diabetes mellitus Suikerziekte ) Huidaandoeningen en infecties Chronische ulcus van de huid, beenvliesontsteking, infectie van het beenmerg en andere infecties ) Complicaties die gespecifieerde lichaamssystemen aantasten Trauma s zoals een auto-ongeval, brandwonden, ) Totaal van andere diagnosen Kankers en tumoren, congenitale en verworven afwijkingen, neurologische aandoeningen, necrose t.g.v. ziekte, Totaal
10 In tabel 1 wordt een top 5 weergegeven van de meest voorkomende oorzaken van amputaties van het onderste lidmaat (FOD Volksgezondheid, 2013). Deze cijfers tonen aan dat vasculaire aandoeningen de voornaamste oorzaak zijn van amputaties van het onderste lidmaat. Tabel 2: Totale aantal amputaties ter hoogte van de onderste extremiteiten (per niveau) in België (FOD Volksgezondheid, 2013) Sacro-iliacaal/ transcoxaal Transfemoraal Amputatieniveau Knieexarticulatie Transtibiaal en andere onder de knie Enkel, voet en teen Niet gespecifieerd Totaal Uit tabel 2 blijkt dat de meest uitgevoerde amputaties plaatsvinden van de tenen tot aan de enkel (FOD Volksgezondheid, 2013). Tabel 3: Aantal amputaties per leeftijdsgroep in België (FOD Volksgezondheid, 2013) Leeftijd Totaal De cijfers in tabel 3 tonen aan dat de meeste ingrepen gebeuren binnen de leeftijdsgroep van 66+ (FOD Volksgezondheid, 2013). Deze cijfers kunnen gelinkt worden aan de eerste tabel, waar de grootste oorzaak vasculaire aandoeningen en diabetes zijn. Deze aandoeningen komen vaker voor op oudere leeftijd. Amputaties bij de jongste leeftijdsgroep (0-15 jaar) komen sporadisch voor. 9
11 2.1.2 Amputatieniveaus Op basis van de oorzaak en het profiel van de patiënt (bv. leeftijd, gezondheidstoestand, ) wordt het beste amputatieniveau gekozen (Angel, 2014). In onderstaande tabel staat een opsomming van de meest voorkomende amputatieniveaus ter hoogte van de onderste ledematen (tabel 4). Het amputatieniveau heeft invloed op wat nog bereikt kan worden op het niveau van functioneren (WAP, 2009). Tabel 4: Amputatieniveaus ter hoogte van de onderste ledematen (Schreurs, 2007) Amputatie van de teen Eén of meerdere tenen worden van de voorvoet verwijderd. Transmetatarsale amputatie Bij deze amputatie wordt de volledige voorvoet en een deel van de middenvoet verwijderd. Het enkelgewricht wordt behouden. Syme-amputatie Samen met de voorvoet en de middenvoet wordt het enkelgewricht volledig weggehaald. De tibia en fibula worden distaal doorgesneden. Transtibiale amputatie De voet, het enkelgewricht en een deel van het onderbeen worden verwijderd. 12 à 17 cm van het onderbeen distaal van de knie wordt behouden. Knie-exarticulatie De voet wordt weggehaald, het onderbeen wordt tot net onder de knie geamputeerd. De knieschijf en het bovenbeen worden behouden. Transfemorale amputatie De voet, het onderbeen en het kniegewricht worden geamputeerd. Het been wordt afgezet vanaf 10 à 15 cm boven het kniegewricht. Heup-exarticulatie Bij deze amputatie worden het kniegewricht en het heupgewricht weggenomen. Er is een hele kleine stomp aanwezig na de amputatie. Bekkenamputatie Het been wordt volledig verwijderd. Een deel van het bekken wordt weggenomen. Er is geen stomp aanwezig na het amputeren. Dit amputatieniveau komt zelden voor. 10
12 2.1.3 Gevolgen voor activiteiten en participatie Een amputatie brengt een grote verandering teweeg in het leven van het individu (Knezevic et al., 2015). Het beeld van het eigen lichaam is veranderd. Zaken zoals persoonlijke hygiëne, in/uit een auto stappen en normaal functioneren zijn vaak onmogelijk geworden waardoor de patiënt geconfronteerd wordt met het verlies van zelfstandigheid. Dit verlies draagt vaak bij tot een slechtere levenskwaliteit. Activiteiten Een amputatie brengt steeds fysieke consequenties met zich mee (Knezevic et al., 2015). Patiënten ervaren beperkingen in het dagelijkse leven als gevolg van een verminderde mobiliteit. Personen met een amputatie onder de knie zijn veel mobieler, kunnen beter fysiek functioneren en hebben een betere gezondheid dan personen met een amputatie boven de knie. De meest getroffen functie van het lichaam is het stappen en lopen (Knezevic et al., 2015). Vooral oneffen terreinen en hellingen vormen een probleem. Stappen na een amputatie vraagt veel meer energie van de patiënt. De patiënt raakt sneller vermoeid waardoor enkel korte afstanden te voet afgelegd worden, indien nodig met hulpmiddelen. Ook het nemen van trappen is niet altijd evident. Veel patiënten kunnen geen trappen op- of afstappen zonder gebruik te maken van een trapleuning. De zelfzorg van de patiënt wordt bemoeilijkt (Knezevic et al., 2015). Vaak hebben ze hulpmiddelen of ondersteuning nodig van anderen bij het wassen, aankleden of uitvoeren van transfers. Het uitvoeren van huishoudelijke activiteiten vormt vaak een probleem doordat patiënten meer energie en tijd nodig hebben om deze uit te voeren. Bewegingsactiviteiten kunnen vaak niet meer uitgevoerd worden doordat deze vaak lichamelijk te intensief zijn of gewoon niet uitgevoerd kunnen worden met een prothese (Bragaru et al., 2013). Minder dan 15% van personen met een amputatie voeren op maandelijkse basis een bewegingsactiviteit uit. Factoren die hierbij een grote rol spelen is de leeftijd en de oorzaak van de amputatie. Bijkomende problemen waar patiënten mee geconfronteerd kunnen worden zijn fantoompijn, stomppijn, rugklachten en tal van infecties (Knezevic et al., 2015). Dit laatste kan in het slechtste geval de start of voortgang van de revalidatie grondig verstoren. Participatie Participatie gaat over het deelnemen van het individu aan het maatschappelijke leven (Post et al., 2014). Het begrip heeft een ruime betekenis en kan door iedereen anders ingevuld worden. Participatie kent twee vormen: actieve en passieve participatie. Het verschil tussen de twee vormen wordt gekenmerkt door de betrokkenheid, de inzet of het aantal activiteiten die de deelnemer uitvoert. Problemen op vlak van participatie ervaart het individu bij het uitvoeren van taken zoals recreatieve activititeiten of hobby s (Langhorne et al., 2011). Vaak gaat dit over actieve bezigheden, zoals sporten en uitgaan met vrienden of familie. Het uitoefenen van instrumentele dagelijkse activiteiten lukt vaak niet. Dit kan gaan over het uitvoeren van huishoudelijke taken, boodschappen doen en koken. Deze taken worden in het begin vaak overgenomen door anderen. Ten slotte wordt het uitvoeren van betaald werk onmogelijk. Pas in de laatste fase van de revalidatie wordt dit onderdeel actief behandeld. 11
13 2.2 Revalidatie Na de amputatie begint het revalidatieproces (ICRC, 2014). Dit proces is gericht op het zo maximaal mogelijk terugwinnen van de functionaliteit van het individu en het wegnemen van beperkingen tijdens het uitvoeren van activiteiten. Op deze manier worden personen met een amputatie meer zelfstandig en kunnen ze genieten van de hoogst mogelijke levenskwaliteit op fysiek, psychologisch, sociaal en professioneel vlak. Het revalidatieproces kent enkele vaste fasen die naargelang het individu kunnen verschillen op bepaalde vlakken Het verloop Het revalidatietraject begint met een ziekenhuisopname waarbij de amputatie uitgevoerd wordt (van der Linde et al., 2012). Na de ingreep vindt de revalidatie plaats. Het revalidatieverloop kent drie fasen: de preoperatieve fase, de preprothesefase en de prothesefase. Preoperatieve fase: Deze fase begint op de acute afdeling (van der Linde et al., 2012). De patiënt wordt ingelicht en voorbereid op de amputatie. De ergotherapeut komt hier over het algemeen nog niet aan bod. Desondanks kan tijdens deze fase wel essentiële informatie verzameld worden over de patiënt die in latere revalidatiefasen voor de ergotherapeut wel van belang kunnen zijn. Dit kan gaan over de huidige functionele mogelijkheden (bv. mobiliteit, balans, gewrichtsbeweeglijkheid, spierkracht), de thuissituatie (bv. mantelzorger, zorgsysteem), de productiviteit (bv. soort werk, frequentie, fysieke belasting), vrije tijd (bv. hobby s, frequentie) en zelfzorg (bv. ADL, transfers). Op basis van deze informatie en het amputatieniveau stelt de arts een prognose op omtrent het niveau van functioneren dat de patiënt kan bereiken gedurende de revalidatie. Afhankelijk van de oorzaak van de amputatie, komt deze fase niet bij alle revalidanten met een amputatie van het onderste lidmaat voor (van der Linde et al., 2012). Oorzaken waarbij overleg met de patiënt vaak wel mogelijk is zijn ziektes, tumoren, kankers en congenitale aandoeningen. Oorzaken waarbij overleg met de patiënt vaak onmogelijk is, zijn traumata. Dit gaat vaak over verkeers- of arbeidsongevallen waarbij acute letsels opgelopen worden. De arts moet deze situaties snel inschatten en beslissen welke behandeling de patiënt kan redden. Preprothese fase: Tijdens deze fase start de eigenlijke revalidatie (van der Linde et al., 2012). Door de ergotherapeut wordt de focus gelegd op het zo maximaal mogelijk herwinnen van de zelfstandigheid en zelfredzaamheid zonder het gebruik van een prothese. De functionele zelfstandigheid kan enkel herwonnen worden door een oefenproces. Dit proces vraagt tijd en continue herhaling om zaken zoals ADL, transfer- en rolstoeltraining te oefenen op een veilige manier. Rolstoeltraining, ADL en transfertraining worden in eerste instantie aangeleerd zonder een prothese (van der Linde et al., 2012). Dit zorgt ervoor dat de revalidant in de toekomst kan blijven functioneren, ook als de prothese niet gedragen kan worden. Ook de positionering van het lichaam wordt tijdens deze trainingen in de gaten gehouden en gecorrigeerd indien nodig. Daarnaast wordt ook gewerkt aan de stompvorming in functie van de oefenprothese. De revalidant start met het dragen van een post-opliner. De ergotherapeut ziet erop toe dat de revalidant de liner op een goede manier leert aan- en afdoen. 12
14 Tenslotte wordt ook de thuissituatie van de revalidant bekeken (van der Linde et al., 2012). Aan de hand van een huisbezoek krijgt de ergotherapeut een beeld van het huis. Op deze manier kan deze advies verlenen omtrent woningaanpassingen en hulpmiddelen die de revalidant kunnen helpen om beter te functioneren in huis. Prothesefase: De ergotherapeut focust zich in deze fase op het zo maximaal mogelijk herwinnen van de zelfstandigheid en zelfredzaamheid, deze keer mét de prothese (van der Linde et al., 2012). De revalidant krijgt een proefprothese en een siliconen liner aangemeten. De ergotherapeut leert de revalidant op een correcte manier de prothese aan- en afdoen. In de eerste plaats zal er geoefend worden op bilaterale stabalans, evenwicht en positionering van het lichaam in stand en zit met de prothese (van der Linde et al., 2012). Vervolgens wordt er geoefend op het veilig uitvoeren van functionele activiteiten, transfers en ADL met de prothese. Dit geeft opportuniteiten tot probleemoplossend denken en het werken met hulpmiddelen. Indien nodig wordt gekeken voor een rijgeschiktheidsevaluatie als de revalidant wenst opnieuw met de auto te gaan rijden (van der Linde et al., 2012). Ten slotte wordt getraind met de prothese op werkgerelateerde vaardigheden en advies gegeven omtrent vrijetijdsbesteding. 13
15 2.2.2 Het multidisciplinaire team Kenmerkend tijdens de revalidatie van personen met een amputatie van het onderste lidmaat is het multidisciplinaire team (WAP, 2009). Dit team bestaat uit verschillende disciplines die samen werken aan hetzelfde doel, namelijk de hulpvraag van de revalidant. Elke discipline werkt vanuit zijn eigen expertise en draagt zo bij aan de multidisciplinaire werking van het team. Rol van de ergotherapeut De taak van de ergotherapeut is het zo maximaal mogelijk terugwinnen van de zelfredzaamheid van de revalidant (Fogliaresi et al., 2015). Samen met de revalidant bespreekt de ergotherapeut welke wensen er zijn omtrent het uitvoeren van dagelijkse activiteiten. Dit kan gaan over situaties in de thuissituatie, tijdens verplaatsingen binnen- en buitenshuis, op de werkvloer en/of tijdens de vrijetijdsbesteding. Voor de activiteiten die voor het individu belangrijk zijn, worden de best mogelijke oplossingen gezocht (Fogliaresi et al., 2015). Een voorbeeld hiervan is een kookactiviteit. Voor een persoon met een amputatie van het onderste lidmaat kan het heel vermoeiend zijn om voortdurend rechtstaand te koken. Energiebesparende en ergonomische tips kunnen aangeboden worden. Dit kan gaan over het aannemen van wisselende houdingen (bv. stand en zit) en gebruiken van het juiste materiaal. Hierdoor wordt overbelasting van het lichaam voorkomen. Daarnaast kan advies over hulpmiddelen gegeven worden. Dit kan gaan over de aankoop van een verstelbare ergonomische stoel die het lichaam ergonomisch ondersteunt wanneer de activiteit zittend wordt uitgevoerd. Daarnaast geeft de ergotherapeut ook actieve en functionele therapie (Fogliaresi et al., 2015). Deze therapie bestaat uit rolstoeltraining, stappen met en zonder prothese gekoppeld aan een functionele activiteit, zelfzorgactiviteiten, transfers oefenen, leren werken met hulpmiddelen De ergotherapeut geeft ook adviesverlening omtrent hulpmiddelen, rolstoelen, diensten en woningaanpassingen. Ten slotte kan ook arbeidsgerichte revalidatie aan bod komen. De ergotherapeut gaat op werkbezoek en zoekt naar mogelijkheden omtrent werkpostaanpassingen die het uitvoeren van het werk voor de patiënt makkelijker kunnen maken. Dit gebeurt in samenwerking met de werkgever en de patiënt. Het uiteindelijke doel van de ergotherapeut is dat de revalidant in de eigen omgeving en in het werkveld zo zelfstandig mogelijk kan functioneren, zowel met als zonder het gebruik van de prothese. Rol van de kinesitherapeut De kinesitherapeut komt in beeld vanaf het moment dat de patiënt niet meer bedlegerig is (Maffi et al., 2015). Tijdens de preprothesefase zal de kinesitherapeut voornamelijk werken rond drie zaken: het opbouwen van de liner, mobilisatie en het versterken van de spieren. De spierversterkende oefeningen zijn bedoeld voor de stomp en het niet-aangedane been. De spieren van de bovenste ledematen worden ook getraind, ter voorbereiding op het stappen met krukken. Tijdens de prothesefase wordt er naast kracht en mobiliteit ook gewerkt aan de gangrevalidatie (Maffi et al., 2015). Vanaf het eerste gebruik wordt er met de prothese rechtgestaan en gestapt. Het stappen wordt geoefend tussen de baren, later wordt er opgebouwd naar stappen met 2 krukken, 1 kruk, de wandelstok tot geen loophulpmiddel meer nodig is. 14
16 Rol van de prothesist De prothesist is de persoon die zorgt voor het ontwikkelen, afwerken en leveren van de prothese (Ebbeling et al., 2011). De prothesist krijgt een evaluatiegetuigschrift via de arts waarin bepaald wordt tot welke categorie de revalidant behoort. Er zijn vijf categorieën. De categorie bepaalt voor welke soort protheses de revalidant in aanmerking kan komen en wanneer de prothese hernieuwbaar is. In samenwerking met de kinesitherapeut wordt de stomp opgemeten (Ebbeling et al., 2011). Na een tweetal weken is de proefprothese klaar en kan deze uitgeprobeerd worden. Via een proefprothese kan de prothesist makkelijker aanpassingen en verbeteringen aanbrengen. Eens de proefprothese op punt staat, werkt de prothesist deze af tot een definitieve prothese. Rol van de sociaal werker Vanaf de eerste dag van de opname wordt de sociaal werker betrokken bij het proces (Ebbeling et al., 2011). De eerste taak van de sociaal werker is een anamnese afnemen bij de revalidant. Daarnaast wordt er ook gepolst naar de psychosociale beleving. Dit gaat over het verwerkingsproces, de verwachtingen, zorgen en toekomst die het individu voor ogen heeft. De sociaal werker is ook de contact- en vertrouwenspersoon bij vragen en zorgen. De sociaal werker zorgt ervoor dat de revalidant beroep kan doen op laagdrempelige hulpverlening (Ebbeling et al., 2011). De revalidant en zijn netwerk worden begeleid inzake zorgcoördinatie en materiële, sociale, financiële en juridische hulpverlening. Hierbij worden ook de nodige administratieve taken overgenomen. Op lange termijn worden de administratieve taken geleidelijk aan de revalidant teruggegeven. Rol van de klinische psycholoog Naast de maatschappelijk werker, doet ook de klinisch psycholoog een intake bij de revalidant (Nicolas et al., 2015). Tijdens deze intake praat de psycholoog over de psychosociale gegevens van de patiënt en de feitelijke gegevens van de oorzaak die tot de amputatie geleid heeft. De psycholoog heeft oog voor het verhaal, de belevingen en de psychologische toestand van de patiënt. Daarnaast polst deze naar de verwachtingen, wensen en zorgen die de revalidant heeft omtrent de revalidatie. Een amputatie heeft ook een emotionele impact op de patiënt (Nicolas et al., 2015). De taak van de psycholoog is de revalidant informeren en begeleiden doorheen dit rouw- en verwerkingsproces. Daarbij wordt gepraat over wat het verlies van een been voor de patiënt betekent, hoe hiermee omgegaan wordt en welke zaken waardevol zijn in het leven van deze persoon. Rol van de bedrijfspsycholoog De bedrijfspsycholoog wordt ingeschakeld als de revalidant wenst het werk te hervatten (Ebbeling et al., 2011). Eerst neemt de psycholoog contact op met de werkgever om deze te informeren omtrent de revalidatie van de patiënt en na te vragen of er mogelijkheid is tot werkhervatting, hetzij in een andere functie. Als de werkgever akkoord gaat, wordt een werkbezoek vastgelegd om de nodige werkaanpassingen te bespreken. Nadien kan een stage opgestart worden om de revalidant geleidelijk aan te herintegreren in het werkveld. Als een werkgever niet akkoord gaat met een stage of de revalidant kan niet meer terug naar de voormalige werksituatie, dan wordt er geopteerd voor een herscholing 15
17 (Ebbeling et al., 2011). De bedrijfspsycholoog neemt testen af om de revalidant een idee te geven over de beroepen die het meest passen bij die persoon. Als alle mogelijkheden van de bedrijfspsycholoog zijn uitgeput, wordt de revalidant doorverwezen naar GTB. Dit is een instantie die personen met een arbeidshandicap begeleidt in de zoektocht naar werk. Rol van de revalidatiearts De revalidatiearts is de eerste persoon die de patiënt te zien krijgt na doorverwijzing van een chirurg (Ebbeling et al., 2011). Bij de eerste consultatie wordt een intake gedaan met de patiënt. Er wordt nagegaan welke problemen en symptomen er aanwezig zijn en welke verwachtingen de patiënt heeft. Na de intake overlegt de revalidatiearts met alle disciplines waar specifiek aan gewerkt moet worden. De arts geeft instructies aan elke discipline mee. De revalidatiearts is het aanspreekpunt bij vragen en problemen (Ebbeling et al., 2011). De arts probeert een oplossing te zoeken voor de revalidant en verwijst door indien nodig. Ook medische zaken worden geregeld door de arts, zoals het schrijven van medicatie of voorschriften voor een echo of MRI-scan. Doorheen het volledige revalidatieproces blijft de revalidatiearts de revalidant nauwgezet opvolgen (Ebbeling et al., 2011). Ook na ontslag van de revalidant, komt deze nog regelmatig op consultatie bij de revalidatiearts. 16
18 2.2.3 Assistieve robotica Een belangrijk onderdeel tijdens de revalidatie is de assistieve robotica (Kistenberg, 2014). Assistieve robotica is een verzamelnaam voor technologische apparatuur, zoals prothesen, die personen met een amputatie helpen revalideren. Tijdens het ontwikkelingsproces van de prothese vormt de patiënt een belangrijke schakel. De patiënt beschikt namelijk over de essentiële factoren die een rol kunnen spelen bij het maken van keuzes omtrent materiaal, soort knieprothese, koker, Deze factoren zijn de algemene conditie (diagnose), amputatieniveau, lengte, vorm en belastbaarheid van de stomp, toestand van de huid en de weke delen, toestand van het proximale gewricht, de leeftijd en het beroep dat de revalidant uitoefent. Doel van de prothese Het hoofddoel van het dragen van een prothese is het verbeteren van de levenskwaliteit aangaande mobiliteit en het verhogen van de zelfstandigheid van het individu (WAP, 2009). Dit hoofddoel bestaat uit enkele kleinere doelen. In eerste instantie moet de patiënt een goed passende prothese hebben die cosmetisch optimaal is en die voldoende draagcomfort biedt. De patiënt leert de prothese hanteren zoals het aan-/uittrekken van de liner, de prothese en deze onderhouden. De patiënt kan zichzelf verzorgen (ADL) met en zonder gebruik van de prothese. De patiënt kan zich met de prothese verplaatsen in en rond de eigen woning en zich verplaatsen over langere afstanden (bv. met openbaar vervoer, auto). Prothese Een prothese is een uitwendig apparaat dat gebruikt wordt om een gedeeltelijk of volledig afwezig lichaamsdeel te vervangen (ICRC, 2014). Algemeen wordt een prothese samengesteld uit volgende onderdelen: de prothesekoker, ophangsysteem, prothetische gewrichten, een voet en cosmetische bekleding. De specifieke opbouw van de prothese is afhankelijk van het amputatieniveau (figuur 1), de resterende hoeveelheid kracht in de spieren en het soort knie- en voetprothese. De belangrijkste criteria waaraan een prothese moet voldoen zijn veiligheid, functionaliteit, comfort en een goede cosmetische afwerking. Van een goede prothese wordt ook duurzaamheid verwacht. Een prothese kan 3 tot 10 jaar meegaan, afhankelijk van de soort prothese en het gebruik ervan. Fig. 1: transfemorale amputatie en prothese (links) en transtibiale amputatie en prothese (rechts) (Keiai, 2013) 17
19 Liners en suspensiesystemen Een liner is een siliconen kous die over de stomp wordt gerold (Kistenberg, 2014). Het dragen van een liner heeft verschillende doelen. In eerste instantie verdeelt de liner een gelijke druk over de gehele stomp, waardoor de stomp gevormd wordt en een bepaalde druk leert verdragen. Dit gebeurt in functie van het dragen van een prothese. In de tweede plaats zorgt de liner voor beter draagcomfort, een beschermlaag rond de stomp en een basis om de stomp met een suspensiesysteem aan de prothesekoker te bevestigen. Er bestaan verschillende suspensiesystemen (Kistenberg, 2014). De meest voorkomende systemen zijn het zuig-, pin-, vacuüm- en lintsysteem. Het zuigsysteem wordt enkel bij onderbeenprothesen gebruikt, het lintsysteem enkel bij bovenbeenprothesen. Het pin- en vacuümsysteem kunnen bij beide soort prothesen voorkomen. Koker Het doel van de koker is om in korte tijd een gunstige stompvorm te verkrijgen en de mogelijkheid van het stappen niet te lang te onderbreken (ICRC, 2014). Eens de stomp stabiel is van volume en voldoende hersteld is, wordt een definitieve koker aangemeten voor de prothese. Elke koker is voor iedere persoon anders. Het hoofddoel is dat de persoon zo natuurlijk mogelijk, in balans en comfortabel kan stappen zonder pijn. De koker vormt samen met het suspensiesysteem de twee belangrijkste onderdelen van de prothese (Gholizadeh et al., 2014). Deze staan in rechtstreeks contact met de stomp. Het suspensiesysteem voorkomt rotatie, verticale bewegingen en verplaatsingen van de stomp in de koker. Er bestaat geen standaard suspensiesysteem dat aan de behoeften van alle revalidanten kan voldoen. Protheseknie Een prothetische knie geeft het individu met een knie-exarticulatie of een meer proximale beenamputatie de mogelijkheid om de prothese beter te besturen tijdens het stappen (Kistenberg, 2014). Deze faciliteit heeft een grote impact op de levenskwaliteit van het individu. Het is van groot belang dat de extensie en de flexie tijdens de gangcyclus goed beheerst worden. Als de knie niet lang genoeg in extensie of flexie blijft tijdens de gangcyclus wanneer dit vereist is, neemt het valrisico toe. Van prothetische knieën bestaan verschillende soorten (Kistenberg, 2014). Afhankelijk van welke activiteiten het individu uitvoert en hoe intensief de prothese hierbij gebruikt wordt, wordt gekozen voor een meer of minder gesofisticeerde prothetische knie. Voetprothese Alle personen met een amputatie van het onderste lidmaat hebben een voetprothese nodig (Kistenberg, 2014). Bij de voetprothese kan gekozen worden uit meerdere modellen met meer of minder mogelijkheden. De keuze voor de meest passende voetprothese is net zoals bij de knieprothese afhankelijk voor wat en hoe intensief het individu de prothese gebruikt in het dagelijkse leven. Bij alle Fig. 2: kunstvoet met voetboog (ottobock., 2013) personen wordt de voetboog verwerkt in een cosmetische voet (figuur 2). Een eerste reden hiervoor is dat de prothese een anatomisch voorkomen krijgt. Een tweede reden is dat bij het aantrekken van een schoen de binnenruimte beter opgevuld wordt. 18
20 Stompproblemen De meeste personen met een amputatie worden uitgerust met een prothese (ICRC, 2014). Hoe goed de passing van de prothese ook is, problemen in de stomp komen toch vaak voor bij amputaties. Volgende problemen komen het meeste voor bij personen met een amputatie van het onderste lidmaat. Flexiecontracturen van de heup of knie zorgen voor een verminderd range of motion (ROM) van het gewricht (van der Linde et al., 2012). Een slechte wondgenezing kan in bepaalde gevallen leiden tot re-amputatie. Allergieën aan prothese-materialen, oedeem en huidproblemen kunnen het dragen van de prothese belemmeren. Daarnaast ervaren patiënten vaak fantoom- of stomppijn. Afhankelijk van de intensiteit kan deze pijn het stappen met de prothese weinig tot ernstig verstoren. Osseointegratie Een derde van de personen met een amputatie ontwikkelen chronische huidproblemen die gerelateerd zijn aan het dragen van een prothesekoker (Van de Meent et al., 2013). Hierdoor worden beperkingen in de mobiliteit en levenskwaliteit van het individu veroorzaakt. Waar het aanbrengen van nieuwe materialen en kokerontwerpen geen oplossing biedt, kan osseointegratie soms het alternatief zijn (figuur 3). Osseointegratie is een operatietechniek waarbij een titanium implantaat in het bot geplaatst wordt (Koets et al., 2014). Het implantaat steekt via een opening door de huid waaraan de prothese bevestigd kan worden. Osseointegratie biedt heel wat voordelen, maar er kunnen ook nadelen aan verbonden zijn (tabel 5). Tabel 5: De voornaamste voor- en nadelen van osseointegratie (Koets et al., 2014) Voordelen - comfort - makkelijke bevestiging van prothese - betere controle en aansturing van prothese - verbeterd looppatroon - 18% minder energieverbruik - verbeterde levenskwaliteit - betere spierontwikkeling - prothese kan hele dag gedragen worden - verbeterde extensie en grotere ROM heupgewricht Nadelen - lang revalidatietraject (2 jaar) - twee operaties nodig - infectiegevaar en irritaties - pijn - grote belasting van implantaat vermijden - angst om te vallen - dagelijkse verzorging van implantaat nodig - niet zwemmen in publieke voorzieningen - geen contactsporten Fig. 3: Uitzicht en bevestiging van osseointegratie bij een transfemorale amputatie (A Step Ahead Prosthetic, 2015) Voor de toepassing van osseointegratie komt niet iedereen in aanmerking (Koets et al., 2014). Er moet aan bepaalde inclusie- en exclusiecriteria voldaan worden. Enkele inclusiecriteria zijn beperkte afstanden kunnen stappen, rugklachten, niet comfortabel zitten en problemen hebben met de prothese. Voorbeelden van exclusiecriteria zijn roken, het hebben van een uitgebreide medische voorgeschiedenis, overgewicht, chemotherapie, diabetes, vaatlijden, zwaar medicatiegebruik en geen eerder prothesegebruik. 19
21 2.3 Het ICF als kader Het ICF biedt een kader waarmee het menselijk functioneren en de beïnvloedende factoren in kaart worden gebracht (Kjellberg et al., 2012). Op deze manier kan een assessment een totaalbeeld geven over een individu. Het ICF kent zijn ontstaan vanuit het biopsychosociaal model Biopsychosociaal model Binnen de gezondheidszorg werd vroeger vooral gewerkt met het biomedische model (Van de Velde, 2015). Binnen dit model wordt verondersteld dat ziekte enkel het gevolg is van biologische processen. Sinds enkele jaren is een stapsgewijze overgang van het biomedisch model naar het biopsychosociaal (BPS) (figuur 4) model te merken. De grens tussen zich gezond voelen en ziek zijn is niet altijd even duidelijk, doordat deze gekleurd worden door culturele, sociale en pyschologische motieven (Dellemann, 2006). Daardoor is het voordelig om het BPS model te gebruiken. Het BPS model fungeert niet echt als model, maar eerder als een gezichtspunt die door verschillend disciplines toegepast wordt, ook in de ergotherapie. Door het toepassen van het BPS model wil de ergotherapeut de aandoening van het individu begrijpen. Hierbij wordt gelet op de biologische, psychologische en sociale factoren die meespelen, welke bijdrage elke factor levert en op welke manier deze factoren elkaar beïnvloeden ICF Fig. 4: Het biopsychosociaal model (Van de Velde, 2015) Het ICF (figuur 5) is een model dat ontstaan is vanuit het biopsychosociaal model (Xu et al., 2010). Het bestaat uit 6 belangrijke componenten die te maken hebben met de gezondheidstoestand en het menselijk functioneren van een persoon: diagnose, functies en anatomische eigenschappen, activiteiten, participatie, externe factoren en interne factoren. Het is een dynamisch model waarin voorgesteld wordt op welke manier de componenten onderling invloed uitoefenen op elkaar. Eén kleine verandering in een component kan van grote invloed zijn op het volledige ICF. Elke component kan opgesplitst worden in domeinen, die op hun beurt onderverdeeld worden in uitgebreide categorieën (Xu et al., 2010). Door deze opdeling is het ICF een nuttig instrument om een kernset te ontwikkelen met relevante aspecten die van toepassing zijn op een specifieke doelgroep, bv. personen met een amputatie van het onderste lidmaat. Aan de hand van deze kernset kunnen assessments voor deze doelgroep ontwikkeld, vergeleken en beoordeeld worden. Het ICF heeft hiermee zijn bruikbaarheid binnen het werkveld al meermaals bewezen. 20
22 Fig. 5: Internationale classificatie van het menselijk functioneren (World Health Organization (WHO), 2001) 2.4 Evidence based practice Sinds het ontstaan van het ICF is er binnen de ergotherapie meer en meer interesse voor dit model (Pettersson et al., 2012). Veel assessments worden alsmaar vaker gebaseerd op modellen die cliëntgecentreerd zijn. De resultaten van zo n assessment kunnen een grote meerwaarde zijn voor de ergotherapeut. Het gevaar met deze bestaande assessments is dat deze pas echt gebruikt kunnen worden als er effectief bewijs is dat die assessments correct werken en de juiste items meten (Kos, 2014). Evidence based practice kan hier een toegevoegde waarde zijn om er zeker van te zijn dat de gekozen assessments correct werken en voor de juiste doeleinden gebruikt worden. Evidence based practice (EBP) kan het best omschreven worden als een combinatie van het meest actuele wetenschappelijke bewijsmateriaal, de klinische expertise van de ergotherapeut en de wensen, verwachtingen en voorkeuren van de patiënt (Bouckaert et al., 2012) (figuur 6). Het toepassen van EBP in de praktijk kan voordelen bieden op verschillende vlakken. De patiënt kan verwachtingen, wensen en tevredenheid uiten omtrent de voorgestelde therapie, waardoor de betrokkenheid van het individu vergroot wordt. De ergotherapeut kan therapeutische beslissingen beter staven tegenover de patiënt, de andere disciplines en het management. Door wetenschappelijk bewijs kan de zorgkwaliteit verbeterd worden. Fig. 6: Visuele voorstelling Evidence Based Practice (Bouckaert et al., 2012) 21
23 EBP is een hulpmiddel van zorg verlenen dat een vast stappenplan volgt (Bouckaert et al., 2012) (figuur 7). Het doel van het stappenplan is om tot een kwaliteitsvolle interventie te komen. Als de ergotherapeut evidence based wil werken, moeten volgende vijf stappen doorlopen worden: Fig. 7: Stappen van het EBP proces (Bouckaert et al., 2012) 22
24 2.5 Assessments Gedurende het revalidatieproces worden door de verschillende disciplines meerdere malen assessments afgenomen bij de patiënt (Kos, 2014). Al naargelang de discipline worden assessments gebruikt om items als beperkingen, functionele mogelijkheden, kracht, mobiliteit, psychologische aspecten, psychosociale factoren, etc., in kaart te brengen. Om een test uit te voeren, wordt vaker gekozen voor een assessment uit de literatuur in plaats van er zelf één op te maken. De resultaten van een dergelijk assessment kunnen voor een ergotherapeut een grote meerwaarde bieden met het oog op het nemen van beslissingen gedurende de therapie, het verzamelen van patiëntgegevens en evaluatie van een therapie. Als een ergotherapeut een assessment wil gebruiken, wordt er best gekozen voor een assessment die weergeeft wat de ergotherapeut wenst te meten (Kos, 2014). Dit kan onderzocht worden aan de hand van een kritische analyse. Tijdens het beoordelen van de assessments wordt rekening gehouden met enkele aspecten zoals gebruiksvriendelijkheid, toepasbaarheid in de praktijk, validiteit, betrouwbaarheid, responsiviteit en accuraatheid Assessments onderverdelen volgens PEO model Het Person-Environment-Occupational model (PEO) is een ergotherapeutisch en cliëntgecentreerd model (Smith et al., 2012) (figuur 8). Het model bestaat uit vier grote componenten: persoon, omgeving, activiteit en occupatie. Deze componenten beschrijven wat mensen willen of moeten doen in het dagelijkse leven. Door het maximaliseren van een succesvolle interactie tussen de persoonlijke capaciteiten, omgeving en gekozen activiteit, zal het handelen en de participatie sterk verbeteren. De ergotherapeut moet samen met het individu bepalen welke handelingsproblemen deze als belangrijk ervaart op gebied van persoon, activiteit of omgeving (Smith et al., 2012). Het PEO model hanteert werkwijzen en assessments die de nodige activiteiten kunnen ontleden om deze te begrijpen. Vandaaruit worden vaardigheden en taken gezocht die het individu nodig heeft om het handelingsprobleem zo maximaal mogelijk op te lossen. Fig. 8: Person-Environment-Occupation model (PEO) (Van de Velde, 2010) 23
25 Als ergotherapeuten assessments willen gebruiken binnen het werkveld, worden deze hoofdzakelijk in de literatuur opgezocht, zodat ze wetenschappelijk onderbouwd zijn. In tabel 6 staan acht bestaande assessments voor amputaties van de onderste ledematen opgesomd. Deze assessments worden gesitueerd binnen het PEO model. Tabel 6: Bestaande assessments onderverdeeld volgens het PEO model Meetniveau Geselecteerde assessments Persoon Omgeving / Activiteit Occupatie - Prothesis Evaluation Questionnaire (PEQ) - RAND 36-item Health Survey (Rand-36) - Prosthetic Profile of the Amputee (PPA) - Locomotor Capabilities Index (LCI) - Assessment of Daily Activity Performance in Transfemoral amputees (ADAPT) - Questionnaire of persons with a Trans-Femoral Amputation (Q-TFA) - Orthotics and Prosthetics Users Survey (OPUS) - Life Habits (LIFE-H) 24
26 2.5.2 Prosthesis Evaluation Questionnaire Doel De Prothesis Evaluation Questionnaire (PEQ) is ontwikkeld om twee zaken te evalueren (Safer et al., 2015). In de eerste plaats wordt de PEQ gebruikt om de prothese te evalueren over tijd. Ook kan het gebruik van verschillende soorten prothesen bij personen met een amputatie van het onderste lidmaat op deze manier in kaart gebracht worden. Daarnaast wordt de invloed die de prothese uitoefent op de levenskwaliteit van het individu geëvalueerd. Korte omschrijving De PEQ bestaat uit 9 schalen die elk bestaan uit meerdere vragen (Safer et al., 2015). De schalen zijn niet afhankelijk van elkaar, dus kan er geopteerd worden om enkel die schalen af te nemen die het meest relevant zijn in de situatie van het individu. De PEQ omvat het functie- en activiteitenniveau van het ICF. De volledige vragenlijst is verdeeld in 5 grote groepen die alle soortgelijke kwesties bundelen aan elkaar (Safer et al., 2015). De items per groep bevatten vragen van de 9 verschillende schalen: stappen, voorkomen, frustratie, waargenomen reacties, gezondheid van de stomp, sociale last, geluid, bruikbaarheid en welzijn. Naast de 9 schalen worden ook een aantal extra individuele vragen voorgelegd. Deze mogen niet gecombineerd worden tot schaalscores. De vragen omvatten items zoals tevredenheid, pijn, transfers, prothetische zorg, zelfeffectiviteit en het belang dat het individu hecht aan een bepaald element van de prothese. De PEQ is gratis te verkijgen en beschikbaar in het Engels en Turks. De PEQ bestaat ook in het Nederlands, maar de schalen frustratie, waargenomen reacties en sociale last zijn niet opgenomen. Klinimetrische eigenschappen De PEQ scoort hoog op betrouwbaarheid (Safer et al., 2015). De validiteit van de PEQ is hoog, doordat een goede interne consistentie is vastgesteld. De vragen in de test representeren de belangrijkste items waarmee personen met een amputatie van het onderste lidmaat mee geconfronteerd worden tijdens het dragen van een prothese. De test heeft een hoge sensitiviteit, doordat deze zich aanpast aan veranderingen inzake de prothese of de situatie van het individu. Het is ook haalbaar om de PEQ te implementeren in de dagelijkse praktijk. Scoreberekening De vragen van de PEQ worden beantwoordt aan de hand van de Visueel Analoge Schaal (VAS) (Safer et al., 2015) (figuur 9). Elke VAS wordt gescoord als een Fig. 9: Visueel Analoge Schaal (VAS) (Safer et al., 2015) cijfer, gemeten en uitgedrukt van 0 tot 100 mm. De VAS wordt gemeten beginnend aan de linkerkant tot aan de markering die het individu aanduidt op de lijn. De vragen zijn zo geformuleerd dat een groter aantal mm (naar rechts) overeenkomt met een gunstiger antwoord. Elke schaal bevat specifieke vragen (Safer et al., 2015). De VAS-schalen van deze vragen moeten gemeten worden. Daarna wordt het gemiddelde van de vragen berekend. Dit gemiddelde is de totaalscore van de schaal. Van elke schaal moet minstens de helft van de vragen beantwoord zijn om een geldige uitkomst te kunnen berekenen. De PEQ is terug te vinden in bijlage 1. 25
27 2.5.3 RAND 36-item Health Survey Doel Het doel van de Rand 36-item Health Survey (Rand-36) is een verfijnder beeld geven over hoe de patiënt de algemene gezondheidstoestand ervaart (van der Zee et al. 2012). Daarbij wordt de mate van invloed die de gezondheidstoestand heeft op het uitvoeren van activiteiten geëvalueerd. Deze lijst kan bij verschillende doelgroepen afgenomen worden. Korte omschrijving De Rand-36 is een vragenlijst die standpunten bevraagt met betrekking tot de algemene gezondheidstoestand (van der Zee et al., 2012). Aan de hand van de standpunten wordt bijgehouden hoe de persoon zich op dat moment voelt en hoe goed deze in staat is om gebruikelijke activiteiten uit te voeren. De vragenlijst bevat 3 hoofddimensies: functionele status, welzijn en algemene gezondheidsevaluatie. Deze 3 dimensies worden onderverdeelt in 9 schalen die elk een aantal items bevragen. De Rand-36 is gratis te verkrijgen en beschikbaar in het Nederlands en Engels. De Rand-36 is toepasbaar in de klinische context (van der Zee et al., 2012). De lijst kan zowel schriftelijk als mondeling afgenomen worden. De tussenperiode waarin de lijst afgenomen wordt is 4 weken. Deze tussenperiode kan verkort worden als er grote veranderingen in de gezondheidstoestand van de patiënt verwacht worden. Klinimetrische eigenschappen De Rand-36 blijkt een betrouwbaar instrument doordat de interne consistentie matig tot hoog is (van der Zee et al., 2012). De inhoudsvaliditeit van het meetinstrument vertoont goede samenhang met verwante schalen uit andere meetinstrumenten, bv. met de Algemene Gezondheidsvragenlijst (AGV). Dit wijst op een hoge convergente validiteit. Daarnaast wijst de Rand-36 op een hoge sensitiviteit aan veranderingen in de gezondheidstoestand. Scoreberekening De items worden beantwoordt aan de hand van 3- tot 6-puntsLikertschalen (van der Zee et al., 2012). Het berekenen van de eigenlijke eindscore gebeurt in drie stappen. Als eerste stap wordt een deel van de itemscores gehercodeerd. Daarna worden alle itemscores opgeteld tot ruwe schaalscores. De laatste stap van de berekening is de transformatie van de ruwe schaalscores naar een 100-puntsschaal. Dit gebeurt aan de hand van volgende formule: ruwe schaalscore minimum ruwe scores 100 scorerange Voorbeeld: De ruwe schaalscore voor de schaal fysiek functioneren is = = Hoe hoger de score op 100, hoe beter het resultaat. De minimum ruwe score is de laagst mogelijke score die op de schaal behaald kan worden (van der Zee et al., 2012). De scorerange is het verschil tussen de laagst en hoogst mogelijke schaalscore. Deze cijfers kunnen teruggevonden worden in bijlage 2 van de Rand
28 2.5.4 Prosthetic Profile of the Amputee Doel De Prothestic Profile of the Amputee (PPA) is ontwikkeld om de frequentie en het niveau van het prothetische gebruik te evalueren bij mensen met een amputatie van het onderste lidmaat (Gauthier-Gagnon et al., 2006). De test verzamelt informatie over alle factoren die het mogelijk of onmogelijk maken om de prothese te gebruiken en welke elementen deze factoren versterken. De test kan enkel gebruikt worden in kader van opvolging na de revalidatie. Korte omschrijving De PPA bestaat uit 44 vragen die onderverdeeld zijn in zes groepen (Gauthier-Gagnon et al., 2006). De zes groepen zijn fysieke conditie, de prothese, prothetische mogelijkheden, de omgeving, hobbies en demografische kenmerken. Naast deze samengestelde groepen worden ook afzonderlijke vragen gesteld die betrekking hebben op het gedrag van het individu inzake het prothesegebruik. De PPA is één van de weinige meetinstrument in de literatuur die specifiek gericht is op factoren gerelateerd aan prothesegebruik na afloop van de revalidatie (Gauthier- Gagnon et al., 2006). De test kan mondeling en schriftelijk afgenomen worden en duurt 25 minuten. De PPA is niet gratis te verkrijgen en beschikbaar in het Nederlands, Engels, Frans, Italiaans, Spaans, Portugees en Perzisch. Klinimetrische eigenschappen De PPA is een valide en betrouwbaar meetinstrument dat gebruikt kan worden binnen een klinische setting, maar ook voor wetenschappelijke doeleinden (Gauthier- Gagnon et al., 2006). De vragen van de test zijn toepasselijk binnen de leefwereld van personen met een amputatie van het onderste lidmaat. Daarnaast omvatten ze alle aspecten van het revalidatieproces die relevant zijn voor deze doelgroep. Scoreberekening De PPA maakt gebruik van kwalitatieve, nominale, ordinale en kwantitatieve ratio schalen (Gauthier-Gagnon et al., 2006). Hierdoor kan er geen samengestelde score berekend worden voor de PPA of de zes afzonderlijke groepen. Om het patiëntenprofiel te ontwerpen, moet er uitgezocht worden welke variabelen met betrekking tot het prothesegebruik het meest kenmerkend zijn voor het individu. Hiervoor dient de specifieke samenhang gezocht te worden tussen de eigenlijke resultaten en de verschillende factoren die in de test beschreven staan. 27
29 2.5.5 Locomotor Capabilities Index Doel De Locomotor Capabilities Index (LCI) is ontwikkeld om een uitgebreid profiel te geven van de locomotorische vaardigheden van personen met een amputatie van het onderste lidmaat mét de prothese (Gauthier-Gagnon et al., 2006). Daarnaast wordt ook de mate van zelfstandigheid van deze personen tijdens het uitvoeren van de activiteiten geëvalueerd. Aan de hand van dit profiel kunnen doelstellingen opgesteld en beoordeeld worden gedurende het verdere revalidatieproces. Korte omschrijving De LCI komt oorspronkelijk als onderdeel uit de PPA als elfde vraag, maar kan ook als afzonderlijk meetinstrument afgenomen worden (Larsson et al., 2009). De LCI is een lijst bestaande uit 14 items die opgedeeld wordt in twee subschalen: de basis (7 items) en gevorderde (7 items) locomotorische vaardigheden. Het individu wordt gevraagd of deze in staat zou zijn om de 14 opgesomde activiteiten uit te voeren met de prothese, zonder rekening te houden met het huidige gebruik (Larsson et al., 2009). Enerzijds, wanneer de lijst enkel tijdens een interview wordt afgenomen, worden enkel de potentiële capaciteiten gemeten en niet de eigenlijke prestaties. Anderzijds hebben veel clinici de index gebruikt om de werkelijke prestaties van de revalidant waar te nemen gedurende het verloop van het revalidatieprogramma. Als de LCI toegepast wordt bij het begin van de prothetische training, kan dit de ergotherapeut en de revalidant helpen om doelen op te stellen (Larsson et al., 2009). In de toekomst kan de vooruitgang gedurende de revalidatie en latere opvolging beoordeeld worden. De LCI is gratis te verkijgen en beschikbaar in het Nederlands, Engels, Frans, Italiaans, Spaans, Portugees, Zweeds, Perzisch en Koreaans. Klinimetrische eigenschappen De LCI kent een goede inhoudsvaliditeit doordat de lijst items bevat die het gebruik van een prothese weergeven (Larsson et al., 2009). Er is een hoge betrouwbaarheid, omdat er goede correlaties zijn voor de test-hertest. De LCI vertoont een goede sensitiviteit, doordat de LCI onderscheid maakt tussen leeftijd, amputatieniveau, oorzaak van amputatie, wandelafstand en hulpmiddelen. Scoreberekening De oudere versie van de LCI werkt met een 4-puntsschaal (Gauthier-Gagnon et al., 2006). Bij de meest recente versie wordt gescoord aan de hand van een 5-puntschaal (tabel 7). De resultaten van de opdrachten worden opgeteld en er kan een maximumscore van 56 punten behaald worden. Een hoge uitkomst betekent grotere locomotorische mogelijkheden met de prothese en minder afhankelijkheid van externe hulp. De LCI kan in bijlage 3 gevonden worden. Tabel 7: Puntenschaal van LCI (Gauthier-Gagnon et al., 2006) Vroeger: 4 puntsschaal 0 = Niet in staat om uit te voeren. 1 = Kan ik uitvoeren, mits hulp van anderen. 2 = Kan ik uitvoerens, mits supervisie. 3 = Kan ik zelfstandig uitvoeren. Nu: 5 puntsschaal 0 = Niet in staat om uit te voeren. 1 = Kan ik uitvoeren, mits hulp van anderen. 2 = Kan ik uitvoerens, mits supervisie. 3 = Kan ik uitvoeren, mits hulpmiddelen. 4 = Kan ik zelfstandig uitvoeren. 28
30 2.5.6 Assessment of Daily Activity Performance in Transfemoral amputees Doel Het doel van de Assessment of Daily Activity Performance in Transfemoral amputees (ADAPT) is het objectief meten van functionele vaardigheden bij personen met een transfemorale amputatie (Theeven et al., 2010). Met de resultaten kan een individueel patiëntenprofiel ontwikkeld worden. Het profiel geeft informatie over het effect dat de prothese heeft op het functioneren van de patiënt tijdens het uitvoeren van activiteiten uit het dagelijks leven. Korte omschrijving De ADAPT is een test bestaande uit een aantal geselecteerde sets van activiteiten uit het dagelijks leven (Theeven et al., 2010). Deze activiteiten (bv. trappen op- /afstappen, autotransfer, etc.) zijn relevant voor personen met transfemorale amputatie doordat ze op een regelmatige basis uitgevoerd worden. Bepaalde activiteiten worden in twee of drie moeilijkheidsniveaus opgesplitst. Dit is een belangrijk aspect van de ADAPT dat ervoor zorgt dat een functionele vaardigheid gemeten kan worden op het meest recente niveau van de patiënt. De sets van activiteiten uit de ADAPT zijn ontstaan met behulp van personen met unilaterale transfemorale amputaties en ervaren ergotherapeuten (Theeven et al., 2010). Voor afname van de test, kan de ergotherapeut samen met de patiënt bepalen welke dagelijkse activiteiten geïn- of geëxcludeerd worden. Zo wordt een set van activiteiten gevormd die relevant zijn voor de patiënt. Deze set activiteiten kan herhaaldelijk gemeten worden onder dezelfde omstandigheden. De afname van de test duurt ongeveer 45 minuten, rustperiodes en toelichting inzake de activiteiten inbegrepen. De ADAPT is gratis te verkrijgen en is momenteel enkel beschikbaar in het Engels. Een Nederlandstalige versie van de test zou in ontwikkeling zijn. Klinimetrische eigenschappen De inhoudsvaliditeit is hoog, doordat alle genoemde activiteiten in de test van relevantie zijn voor de beoogde doelgroep (Theeven et al., 2010). De ADAPT heeft een goede sensiviteit, doordat hij verschillen kan waarnemen in functionele vaardigheden tussen verschillende prothesegebruikers. Een goede betrouwbaarheid wordt aangetoond doordat de test een hoog niveau van reproduceerbaarheid heeft inzake de activiteiten van het dagelijks leven. Verder onderzoek is nodig om de klinimetrische eigenschappen te bevestigen. Scoreberekening Voor elke individuele activiteit wordt de tijd gemeten met een stopwatch (Theeven et al., 2010). De tijden worden genoteerd om te kunnen vergelijken bij een volgende afname. Als het individu de activiteit in een kortere tijdspanne kan uitvoeren in vergelijking met de vorige afname, dan is het resultaat verbeterd. De situatieschets en aantekeningen over de manier van uitvoeren kunnen toegevoegd worden, zodat een vervangende collega de test kan afnemen en de resultaten kan vergelijken. 29
31 2.5.7 Questionnaire of persons with a Trans-Femoral Amputation Doel Het doel van de Questionnaire of persons with a Trans-Femoral Amputation (Q-TFA) is om de situatie van het individu met een amputatie van het onderste lidmaat, voornamelijk transfemoraal, te evalueren (Hagberg, 2006). De vragenlijst gaat grotendeels over het gebruik van de prothese. Korte omschrijving De Q-TFA is een doelgerichte vragenlijst die het individu zelf moet invullen (Hagberg, 2006). De vragenlijst bestaat uit 70 vragen, waarvan 54 vragen onderverdeeld zijn in 4 schalen. De eerste schaal huidig prothesegebruik wordt gedefinieerd als hoe vaak de prothese gedragen wordt per week. Schaal twee mobiliteit gaat over de mogelijkheid tot bewegen, leveren van fysieke prestaties en het aannemen en aanhouden van functionele posities. De derde schaal problemen bevraagt de omvang van specifieke problemen omtrent de stomp en de prothese en de impact die deze hebben op de levenskwaliteit. Ten slotte is er nog globale gezondheid. Deze schaal gaat over de perceptie van functie en problemen met de huidige prothese en de huidige algemene situatie inzake de amputatie. De afname van de volledige test duurt 20 minuten. De Q-TFA is oorspronkelijk ontwikkeld voor niet-geriatrische personen met een transfemorale amputatie die een prothese gebruiken (Hagberg, 2006). Inmiddels kan de vragenlijst al bij meerdere personen afgenomen worden binnen de doelgroep. De test kan bijvoorbeeld toegepast worden bij personen met een ander amputatieniveau. Daarnaast kan de Q-TFA ook afgenomen worden bij personen die een conventionele, osseogeïntegreerde of zelfs geen prothese gebruiken. Voor die laatste groep dienen enkele specifieke delen van de vragenlijst weggelaten te worden. De Q-TFA is gratis verkrijgbaar en beschikbaar in het Engels en Zweeds. Klinimetrische eigenschappen De Q-TFA heeft een goede validiteit, doordat de resultaten van de test heel gelijkaardig zijn aan de Short Form 36-item Health Survey (SF-36) (Hagberg, 2006). De scores van de vragenlijst zijn betrouwbaar doordat het beantwoorden van de vragen als gemakkelijk ervaren wordt door de deelnemers. De sensitiviteit van de Q-TFA wordt als goed beschouwd, doordat de inhoud van de vragenlijst belangrijke aspecten omvat die voor een persoon met een amputatie van het onderste lidmaat relevant zijn. Scoreberekening De vier schalen worden elk afzonderlijk gescoord: prothesegebruik (2 items), mobiliteit (19 items), problemen (30 items) en de globale schaal (3 items) (Hagberg, 2006). Binnen elke schaal krijgen de antwoordmogelijkheden een cijfer toegekend dat tussen haakjes staat. Door het berekenen van deze cijfers zoals in de test omschreven staat, krijgt elke schaal een score op 100. De schalen worden niet samengerekend tot een totaalscore. Hoe hoger de score, hoe beter het resultaat. 30
32 2.5.8 Orthotics and Prosthetics Users Survey Doel De Orthotics and Prosthetics Users Survey (OPUS) is één van de weinige assessments die specifiek ontwikkeld is voor prothese- én orthesegebruikers (Jarl et al., 2014). De inhoud van de OPUS speelt in op componenten van het ICF zoals lichaamsfuncties, activiteiten, participatie en omgevingsfactoren. De doelgroep voor deze test is personen met een letsel of amputatie van de bovenste of onderste ledematen die een prothese of orthese gebruiken. Korte omschrijving De test omvat verschillende aspecten die relevant zijn voor het revalidatieproces (Jarl et al., 2014). Naast het klinische gebruik in de revalidatiesetting, wordt de OPUS ook gebruikt voor wetenschappelijk onderzoek. De test meet vijf grote modules: de functionele status van de onderste (1) en bovenste extremiteit (2), de tevredenheid van het individu inzake de prothese/orthese (3), tevredenheid over de prothesist of het bedrijf dat de prothese/orthese aflevert (4) en de gezondheidsgerelateerde levenskwaliteit van het individu (5) (Jarl et al., 2014). De modules 1 en 2 inzake functionele status van de onderste en bovenste extremiteit worden niet in één en dezelfde lijst teruggevonden. Module 1 bevindt zich in de OPUS die zich voornamelijk focust op de onderste extremiteit, terwijl module 2 zich toelegt op de OPUS voor de bovenste extremiteit. Deze laatste lijst is volledig naar het Nederlands vertaald. De OPUS voor de onderste extremiteit is gratis te verkrijgen en beschikbaar in het Engels en Zweeds. Tot nu toe is er nog geen weet van een Nederlandstalige versie. Klinimetrische eigenschappen De betrouwbaarheid van elke module is goed tot uitstekend te noemen, waardoor de herhaalde metingen over tijd betrouwbaar zijn (Jarl et al., 2014). Bij alle modules, behalve de levenskwaliteit, ligt de sensitiviteit niet zo hoog. Er moeten relatief grote veranderingen plaatsvinden in het leven van het individu om significante verschillen te bereiken in de modules. De validiteit van de OPUS is goed (Jarl et al., 2015). De test kan discrimineren tussen bepaalde patiëntengroepen. Scoreberekening De OPUS heeft tot op heden geen officiële scoreberekening (Patgaonkar et al., 2015). Verschillende auteurs berekenen de score van de OPUS op een andere manier, waardoor er momenteel geen minimale of maximale score bestaat. Een voorbeeld hiervan is de 5punt-Likertschaal van module 1, waarbij volgende score worden gegeven: 0 = niet in staat, 1 = moeilijk, 2 = makkelijk, 3 = zeer gemakkelijk. De vijfde kolom niet van toepassing wordt door sommige auteurs gescoord als een 0 en toegevoegd aan de berekening, andere auteurs doen dit niet. Het totaal van deze punten wordt beschouwd als de definitieve berekening van de module. Module 1, 2 en 5 werken met een 5punt-Likertschaal, terwijl module 3 en 4 een 4punt-Likertschaal gebruiken (Jarl et al., 2014). Per module moeten minstens 10 items beantwoordt worden om een geldige ruwe score te kunnen berekenen. Alle ruwe scores worden berekend tot een totale score. Hoe hoger de totale score, hoe beter het resultaat. 31
33 2.5.9 Life Habits Doel Het doel van de Life Habits (LIFE-H) is het genereren van informatie over de manier waarop individuen levensgewoonten uitvoeren in de eigen omgeving (Lemmens et al., 2007). Een tweede vraag die hierbij gesteld wordt gaat over de tevredenheid die het individu heeft omtrent de uitvoering van de levensgewoonte. Korte omschrijving De LIFE-H is een uitgebreide vragenlijst die de uitvoering van dagdagelijkse gewoontes van een individu bevraagd (Lemmens et al., 2007). De maatschappelijke participatie wordt in deze test gedefinieerd aan de hand van levensgewoonten. Levensgewoonten zijn dagelijkse activiteiten en sociale rollen die een individu opneemt om het eigen voortbestaan en de ontwikkeling in de maatschappij te verzekeren tijdens de levensloop. De omschreven levensgewoonten in de LIFE-H zijn onderverdeelt in 12 categorieën. De LIFE-H is gebaseerd op de Disability Creation Process (DCP) (figuur 10). Dit is een verklarend model dat aantoont welke gevolgen een ziekte, trauma of andere aandoeningen kunnen hebben op het leven van een individu. De LIFE-H is gratis te verkrijgen en beschikbaar in het Nederlands en Engels. Klinimetrische eigenschappen Fig. 10: Disability Creation Process (RIPPH, 1996) De totale score differentieert tussen verschillende soorten doelgroepen, maar de categoriescores kunnen dit niet (Lemmens et al., 2007). Dit zorgt ervoor dat de betrouwbaarheid van de LIFE-H matig bevonden is. De validiteit krijgt een goede beoordeling doordat er significante verschillen zijn vastgesteld tussen de categoriescores en de totale score van gezonde en zieke deelnemers. De test is haalbaar om af te nemen in de praktijk maar door zijn lange, complexe instructies en structuur wordt de test als moeilijk ervaren door deelnemers. De sensitiviteit van de test scoort matig, doordat kleine veranderingen in de test niet altijd even goed merkbaar zijn in de testresultaten. 32
34 Scoreberekening Elke levensgewoonte kan een score krijgen van 0 tot 9 punten (Lemmens et al., 2007). De score die gegeven wordt is afhankelijk van de moeilijkheidsgraad van uitvoering en het type ondersteuning dat het individu gebruikt. Per categorie worden de levensgewoonten opgeteld. Aan de hand van onderstaande formule wordt per categorie de ruwe score berekend op 10. (ruwe score 10) (aantal toepasbare levensgewoonten 9) Op deze manier worden de 12 afzonderlijke categoriescores bekomen. Voorbeeld: De ruwe score voor de categorie voeding is 26. (26 10) (4 9) = = 7,2 Als alle categoriescores berekend zijn, moet een totale score van de LIFE-H berekend worden. De totale score is het gemiddelde van alle categoriescores. De LIFE-H kan teruggevonden worden in bijlage 4. 33
35 3 Besluit Een groot aantal personen ondergaan een amputatie ter hoogte van het onderste lidmaat. Dit kan plaatsvinden omwille van verschillende redenen. Amputaties van het onderste lidmaat kunnen op verschillende niveaus uitgevoerd worden. Een dergelijke amputatie heeft een zware impact op het dagelijkse leven. Het gaat in de eerste plaats over fysieke beperkingen die grote gevolgen hebben op activiteiten- en participatieniveau. Na een amputatie begint het revalidatieproces. Dit proces doorloopt verschillende fasen: de pre-operatieve fase, de pre-prothesefase en de prothesefase. Binnen elke fase wordt het multidisciplinaire team sterk betrokken. De taak van de ergotherapeut is voornamelijk gericht op het herwinnen van de zelfredzaamheid van de revalidant. Bij deze doelgroep is het essentieel om functionaliteit, mobiliteit, uitvoeren van dagelijkse activiteiten, over een bepaalde tijdspanne correct te evalueren door gebruik te maken van gestructureerde en onderbouwde assessments. In de literatuur worden een aantal assessments beschreven die functionaliteit, uitvoeren van activiteiten en participatie in kaart brengen. Het is van groot belang dat assessments het ICF implementeren en dat ze evidence based zijn. In het werkveld is er nood aan assessments die er specifiek op gericht zijn om de functionele mogelijkheden en participatie van personen met een amputatie van het onderste lidmaat in kaart te brengen. Daarom wordt er in deze bachelorproef een testbatterij opgesteld die het volledige functionele en participerend vermogen van de cliënt met een amputatie ter hoogte van het onderste lidmaat weergeeft gedurende het revalidatieproces. Dit leidt tot de volgende onderzoekselementen en onderzoeksvraag: P = personen met een amputatie van het onderste lidmaat I = testen (assessment[s]) C = / O = functionele capaciteiten en participatie Welke testen geven de functionele capaciteiten en participatie van personen met een amputatie van het onderste lidmaat het beste weer? 34
36 Deel 2: De methode 1 Onderzoeksopzet Op basis van de literatuurgegevens over de assessments werd een testbatterij samengesteld die de functionele capaciteiten en participatie van personen met een amputatie van het onderste lidmaat in kaart brengt. Het proces van de verdere ontwikkeling van de testbatterij gebeurde aan de hand van de PDCA cirkel. Hierbij werden de geselecteerde assessments uitgevoerd bij en bevraagd aan een zestal revalidanten tijdens een interview. De testbatterij diende ICF gebaseerd en evidence based te zijn. Onderstaande tijdslijn maakt het onderzoeksopzet duidelijk (figuur 11). 1.1 PDCA cirkel Fig. 11: Tijdslijn van het onderzoeksopzet Gedurende dit onderzoek werd er gebruik gemaakt van de PDCA cirkel (Sokovic et al., 2010) (figuur 12). Door het doorlopen van deze cyclus kon een continue verbetering bereikt worden van de testbatterij die tijdens dit onderzoek opgesteld werd. De cyclus werd niet beëindigd na één doorloop. Door de PDCA cirkel tweemaal te herhalen, werden assessments gekozen die haalbaar, toepasbaar en relevant zijn binnen de klinische setting. Op deze manier werd een testbatterij ontwikkeld die een zo volledig mogelijk beeld kon geven over de revalidant op vlak van functionele capaciteiten en participatie. Fig. 12: PDCA cyclus (Kerklaan et al., 2016) 35
37 Omschrijving PDCA De PDCA werd ontwikkeld als een belangrijk middel om een voortdurende procesverbetering te bereiken. Tijdens de eerste fase plan wordt het probleem geïdentificeerd en geanalyseerd. In fase twee do wordt een oplossing ontwikkeld op basis van het probleem en geïmplementeerd in het werkveld. De derde fase check evalueert de resultaten en of het gewenste doel bereikt is. Mits dit het geval is, wordt tijdens de laatste fase act de goede resultaten geïmplementeerd om zo het einddoel succesvol te bereiken. Indien het gewenste doel niet (volledig) bereikt is, worden er aanpassingen doorgevoerd en wordt de cyclus herhaald. Toepassing op de praktijk Tijdens de eerste fase plan werd de testbatterij ontwikkeld aan de hand van wetenschappelijke literatuur. Gedurende fase twee do werd de testbatterij uitgetest. Bij fase drie check werden de resultaten van de test bekeken aan de hand van criteria. Deze criteria werden opgesteld op basis van het ICF. Er werd beslist welke assessments aan welke criteria voldeden. In de laatste fase act werden de criteria voor de assessments ingevuld in de ICF Core Set. Vanaf dit punt werd het proces van de PDCA cirkel herhaald, deze keer in kader van de testresultaten van de testbatterij (figuur 13). ACT PLAN ACT PLAN ICF Core Set invullen Testbatterij opstellen / patiënten selecteren Testen voor testbatterij selecteren Interviews testbatterij voorbereiden Resultaten en interviews verwerken Testen en interviews afnemen bij patiënten Resultaten en interviews verwerken Resultaten vergelijken /interviews afnemen CHECK DO CHECK DO Fig. 13: 1 ste doorloop (links) en 2 de doorloop (rechts) van de PDCA cirkel 36
38 1.2 Onderzoekspopulatie Inclusie- en exclusiecriteria Volgende in- en exclusiecriteria werden opgesteld voor het onderzoek (tabel 8). Bilaterale amputaties werden uitgesloten uit het onderzoek zodat de onderzoekspopulatie beter afgebakend kon worden. Tabel 8: In- en exclusiecriteria voor de onderzoekspopulatie Inclusiecriteria Alle unilaterale amputaties van het onderste lidmaat Verschillende amputatieniveaus Diverse types prothesen Gebruik van hulpmiddelen Alle revalidatiefasen Exclusiecriteria Amputaties van het bovenste lidmaat Polytrauma s van het bovenste lidmaat Bilaterale amputaties Korte omschrijving deelnemers Van de tien patiënten met een amputatie van het onderste lidmaat die aanwezig waren in het revalidatiecentrum, werden er vier geëxcludeerd doordat ze niet aan de inclusiecriteria voldeden. In totaal werden 6 patiënten geïncludeerd, waarvan elke persoon een informed consent formulier had ingevuld (tabel 9). Alle patiënten volgden ergotherapie in het revalidatiecentrum van het UZ Gent op het moment van de testafnames en de interviews. De patiënten werden enkel opgenomen in het onderzoek op basis van de inclusiecriteria. Tabel 9: Eigenschappen van de deelnemers Initialen Geslacht Leeftijd Amputatieniveau Geamputeerde Oorzaak zijde 1. J. C. Vrouw 40 jaar Transfemoraal Rechts Ziekte 2. S.V. Vrouw 38 jaar Transtibiaal Links Trauma 3. D.D. Man 52 jaar Transfemoraal Links Trauma 4. G.V. Man 43 jaar Transfemoraal Rechts Trauma 5. J.D. Man 56 jaar Transfemoraal Rechts Trauma 6. M.W. Man 26 jaar Transtibiaal Rechts Trauma 37
39 1.3 Evidence based practice De bedoeling was om een testbatterij op te stellen die gedurende het revalidatieproces het functioneren van personen met een amputatie van de onderste extremiteit in kaart kon brengen. Assessments moeten zoveel mogelijk evidence based zijn. Elk aspect werd op volgende manier uitgewerkt: Cliëntgericht werken De gekozen assessments werden uitgevoerd bij een zestal revalidanten. Na afname van elk assessment werden de revalidanten bevraagd aan de hand van een semigestructureerd interview. De revalidanten gaven hun mening over het assessment, wat ontbrak, welke items goed zijn of welke thema s uitgebreider aan bod mochten komen. Klinische expertise In eerste instantie werd er vertrokken van de assessments die op dat moment in het UZ gebruikt werden. Deze assessments zijn de Canadian Occupational Performance Measure (COPM) en een zelfopgestelde ADL-lijst. De therapeuten gaven zelf aan dat deze assessments niet specifiek gericht zijn op personen met een amputatie van de onderste extremiteit en dat de klemtoon te weinig ligt op participatie. Gedurende het onderzoek werden deze assessments niet systematisch afgenomen. Tijdens het onderzoek werd de ADL-lijst geleidelijk aangepast zodat deze meer gericht was op personen met een amputatie van het onderste lidmaat. De ADL-lijst werd inhoudelijk vergeleken met de andere assessments die in de literatuurstudie beschreven staan. Items werden in de ADL-lijst toegevoegd, behouden of verwijderd naargelang het voorkomen in andere assessments en de relevantie voor de doelgroep. Wetenschappelijke literatuur In de testbatterij werden vier assessments opgenomen die volgens de wetenschappelijke literatuur bruikbaar en relevant zijn voor het werkveld (tabel 10). Deze assessments zijn de PEQ, Rand-36, LCI en LIFE-H. Deze vier assessments werden gekozen op basis van de de klinimetrische eigenschappen en de Nederlandstalige versie. Tabel 10: Geselecteerde assessments Assessments Prothesis Evaluation Questionnaire (PEQ) RAND 36-item Health Survey (Rand-36) Prosthetic Profile of the Amputee (PPA) Locomotor Capabilities Index (LCI) Assessment of Daily Activity Performance in Transfemoral amputees (ADAPT) Questionnaire of persons with a Trans-Femoral Amputation (Q-TFA) Orthotics and Prosthetics Users Survey (OPUS) Life Habits (LIFE-H) Geselecteerd o.b.v. taal en klinimetrische eigenschappen X X X X 38
40 2 Onderzoeksassessment 2.1 Testbatterij Een testbatterij is een verzameling van een aantal testen die elkaar aanvullend informatie geven over individuen van een specifieke doelgroep. Op deze manier wordt een totaalbeeld van de patiënt geschetst. Daarnaast kan ook het herstelverloop vastgelegd worden. Tijdens dit onderzoek werd een testbatterij ontwikkeld door het screenen van de assessments aan de hand van componenten uit het ICF. Dit onderzoek betrof assessments inzake de functionele capaciteiten en participatie van personen met een amputatie van de onderste extremiteit. Deze assessments staan beschreven in de literatuurstudie. Als een test een hoge correlatie vertoonde op evidence based practice en meerdere componenten van het ICF omvatte, werd deze toegevoegd aan de testbatterij. 2.2 Interviews Elke patiënt werd tijdens het eerste doorloop van de PDCA cirkel bevraagd over elk assessment. In totaal werden de assessments 24 keer afgenomen. Het interview vond plaats net na de afname van het assessment. De interviewvragen voor de PEQ, de Rand-36 en de LIFE-H werden in tabel 11 geplaatst. Tabel 11: De interviewvragen voor de PEQ, de Rand-36 en de LIFE-H 1. Welke vragen geven volgens u de meest essentiële informatie omtrent uw aandoening? 2. Welke vragen zijn naar uw mening overbodig? 3. Zijn er zaken die naar uw gevoel nog bevraagd kunnen worden? 4. Heeft u het gevoel dat de items uit de test u iets bijleren over uw eigen functioneren of participatievermogen? Waarom wel/niet? 6. Wat vindt u van de afnameduur van de test? 7. Heeft u nog opmerkingen over de test? Doordat de LCI een andere indeling had dan de andere vragenlijsten uit het onderzoek, werden vier afzonderlijke vragen opgesteld om deze lijst te bevragen. Deze interviewvragen werden opgesomd in tabel 12. Tabel 12: De interviewvragen voor de LCI 1. Welke activiteiten lijken in uw ogen het nuttigst om uit te voeren, met het oog op de verdere revalidatie? 2. Welke activiteiten lijken onmogelijk om uit te voeren voor uzelf, maar ook voor andere personen met een amputatie van het onderste lidmaat? 3. Zou u zelf nog bepaalde activiteiten aan de lijst toevoegen? 4. Heeft u het gevoel dat de test u iets bijbrengt over uw eigen functioneren? Na een periode van 3 weken werden alle assessments voor een tweede maal afgenomen. Het interview vond plaats nadat de patiënt alle testen afgelegd had. Dit interview ging niet over de assessments, maar over de vergelijking tussen de pre- en de postresultaten. De interviewvragen werden opgesomd in tabel
41 PEQ Rand-36 LCI LIFE-H ADL-lijst COPM Tabel 13: De interviewvragen van de tweede checkfase 1. Heeft u het gevoel dat u iets leert over uw eigen functioneren door het vergelijken van de testresultaten? 2. Welke testen zou u aanbevelen en welke niet? Waarom? 3. Welke meerwaarde hebben deze testen volgens u binnen de revalidatie? 4. Hoe staat u tegenover het gebruik van een testbatterij voor de doelgroep van amputaties van het onderste lidmaat? 2.3 Testbatterij beoordelen aan de hand van een ICF Core Set Ondanks het bestaan van tal van artikels omtrent het ICF, werd maar weinig onderzoek gepubliceerd waaruit bleek dat het ICF als praktische uitkomstmaat in de klinische revalidatiesetting gebruikt werd (Xu et al., 2011). Xu et al. (2011) liet in de studie een Core Set opmaken door twee clinici die 35 jaar ervaring hadden in het behandelen van personen met een amputatie van het onderste lidmaat (bijlage 5). De clinici ontwikkelden een lijst met de belangrijkste functies en factoren die het meest beïnvloed zouden worden door de amputatie en de daarop volgende revalidatie. Vervolgens werden items uit de ICF categorieën gekozen die de progressieve veranderingen gedurende het revalidatieproces konden vastleggen. Het resultaat was een Core Set van 25 items die als bruikbaar bevonden werd. Voor deze bachelorproef werd er een ICF Core Set samengesteld die gebaseerd is op de Core Set van Xu et al. (2011). Van de 25 items werden er 6 uit de Core Set gehaald omdat deze zich niet in de juiste categorieën van het ICF bevonden. Bijgevolg waren deze items niet relevant voor het onderzoek. Zes nieuwe items die wel relevant bleken voor het onderzoek werden toegevoegd aan de Core Set. Het evidence based practice werd aan de Core Set toegevoegd onder de vorm van klinimetrische eigenschappen (tabel 14). Tabel 14: Zelf samengestelde ICF Core Set voor personen met een amputatie van het onderste lidmaat Klinimetrische eigenschappen Validiteit Betrouwbaarheid Sensitiviteit Responsiviteit Relevantie Toepasbaarheid Functies en anatomische eigenschappen B130 Energie en driften B2351 Balans 40
42 B28015 S750 Pijn in de onderste extremiteit Structuur van het onderste lidmaat (stomp) Activiteiten D230 D410 D415 D420 Uitvoeren van dagelijkse routinehandelingen Veranderen van basale lichaamshouding Handhaven van lichaamshouding Uitvoeren van transfers D4500 Lopen van korte afstanden D4501 D4502 D4551 D4601 D4602 D465 D470 D510 D520 D530 Lopen van lange afstanden Lopen op verschillende oppervlakken Klimmen (bv. trappen doen) Zich verplaatsen in andere gebouwen dan thuis Zich verplaatsen buiten eigen huis en andere gebouwen Zich verplaatsen met speciale middelen Gebruiken van een vervoersmiddel Zich wassen Zorgdragen voor lichaamsdelen Zorgdragen voor toiletgang D540 Zich kleden D630 Huishoudelijke taken Participatie D730 D810 D850 D920 Tussenmenselijke relaties Opleiding/betaald werk Recreatie en vrije tijd 41
43 Deel 3: Resultaten 1 De eerste checkfase Gedurende deze periode werden de PEQ, de Rand-36, de LIFE-H en de LCI afgenomen bij de patiënten (figuur 14). Na afname van de assessments werden de patiënten bevraagd aan de hand van een interview. Het interview bestond uit zes vragen die de inhoud van de assessments omvatte. a) Interviews per assessment Fig. 14: 1 ste doorloop van de PDCA cirkel Prosthesis Evaluation Questionnaire (PEQ) De helft van de patiënten waren het er over eens dat alle vragen van de lijst essentiële informatie bevatten. Twee patiënten vonden dat de volgende items de belangrijkste informatie hadden bevraagd: beschadiging aan kledij, kiezen van de juiste schoenen, het cosmetische aspect, passen van de prothese, comfort, balans, energieverbruik, het nemen van trappen en in/uit de auto stappen. Eén patiënt vond dat de manier van stappen de belangrijkste bevraging van de PEQ was. Vijf patiënten waren van mening dat er geen overbodige vragen in de vragenlijst voorkwamen. Eén patiënt vond dat er dubbelzinnige vragen in de PEQ voorkwamen. Een voorbeeld hiervan was het kunnen betreden van een natte ondergrond tegenover veilig kunnen douchen. Twee patiënten zouden items toevoegen aan de lijst. Deze items gaan over zijwaarts stappen met de prothese en gebruik maken van het openbaar vervoer. Drie patiënten vonden dat ze niets bijgeleerd hadden over zichzelf door de lijst in te vullen. Drie patiënten waren van mening dat de test een idee gaf over het huidig functioneren, dat een evolutie aangetoond kon worden na meerdere testafnames en dat de test aanspoorde tot nadenken over handelingen die in normale omstandigheden automatisch uitgevoerd zouden worden. Alle patiënten waren van mening dat de afnameduur van 10 minuten goed meeviel. Twee patiënten vonden dat de PEQ duidelijk was en makkelijk ingevuld kon worden door de doelgerichte vraagstelling. Drie patiënten vonden dat de vragenlijst volledig was en naar hun gevoel relevant genoeg. Eén patiënt had geen opmerkingen over de vragenlijst. RAND 36-item Health Survey (Rand-36) De helft van de patiënten vonden alle vragen even belangrijk. De andere helft van de patiënten vonden het emotionele aspect een belangrijk item van de Rand-36. Vijf 42
44 patiënten vonden dat er geen overbodige vragen in de lijst stonden. Eén patiënt vond het deel omtrent gezondheidsbeleving onnodig. Vijf patiënten hadden geen toevoegingen meer. Eén patiënt zou nog een vraag toevoegen betreffende verwachtingen in de toekomst. Eén patiënt had het gevoel niks bijgeleerd te hebben uit de Rand-36. Drie patiënten vonden dat de vragenlijst een overzicht gaf op vlak van fysiek en emotioneel functioneren. Eén patiënt had het gevoel eens stil te staan bij de eigen gezondheid en er dieper over na te denken. Eén patiënt vond dat het beeld over het eigen functioneren bevestigd werd. De patiënten ervoeren de afnameduur van 10 minuten als aanvaardbaar. Eén patiënt vond dat de test duidelijk en makkelijk verstaanbaar was. Eén andere patiënt vond dat de test volledig was. De vier overige patiënten hadden geen opmerkingen over de Rand-36. Life Habits (LIFE-H) Eén patiënt vond dat alle items van belang waren. De vijf andere patiënten gaven volgende items als belangrijk aan: badkamer- en toiletgebruik, onderhoud huis/tuin/auto, persoonlijke hygiëne, zorg voor de kinderen, werk, emotionele relaties en alle activiteiten waarbij er gestapt werd. Vijf patiënten gaven volgende items aan als overbodig: gebruik van een openbare telefoon, kiezen van etenswaren, begrijpen van informatie, communicatie en onderhouden van relaties. Eén patiënt vond dat alles van toepassing was. Twee patiënten vonden dat volgende zaken nog toegevoegd konden worden: nemen van trappen, het hebben van een seksuele relatie en innemen van medicatie. De vier andere patiënten waren van mening dat de lijst uitgebreid genoeg was. Vijf patiënten hadden het gevoel iets bijgeleerd te hebben over de eigen functionele capaciteiten en het participatievermogen. Eén patiënt vond dat deze niks geleerd had uit de LIFE-H. Twee patiënten hadden moeite met de afnameduur van 25 minuten. De overige vier patiënten vonden dit geen probleem. Drie patiënten waren van mening dat de LIFE-H een duidelijke en overzichtelijke vragenlijst was van dagelijkse activiteiten. Eén patiënt vond dat veel dezelfde vragen terugkwamen en een tweede patiënt vond dat het deel rond werk te diepgaand aan bod kwam. Eén patiënt had geen opmerkingen over de LIFE-H. Locomotor Capabilities Index (LCI) Vier patiënten vonden dat alle beschreven activiteiten uit de LCI nuttig waren om uit te voeren. Eén patiënt vond de basis activiteiten nuttiger om uit te voeren dan de gevorderde activiteiten. Eén patiënt vond de gevorderde activiteiten, het wandelen binnenshuis en het nemen van een stoeprand relevante activiteiten. Twee patiënten vonden dat alle activiteiten uitvoerbaar waren. Voor vier patiënten kwamen het nemen van trappen zonder gebruik van een trapleuning en door guur weer stappen naar voren als activiteiten die niet uitvoerbaar waren. Drie patiënten zouden volgende activiteiten nog toevoegen: in- en uitstappen van een wagen, opstappen van een trapladder en fietsen. Eén patiënt vond dat de LCI confronterend kon zijn als deze in het begin van de revalidatie afgenomen zou worden. Vier patiënten hadden iets bijgeleerd over het eigen functioneren. Deze patiënten vonden de LCI een nuttige activiteitenlijst die kon aantonen welke activiteiten moeilijkheden opleveren of vlot uitgevoerd konden worden. 43
45 b) De ICF Core Set De testen werden beoordeeld aan de hand van een zelf samengestelde ICF Core Set. (tabel 15) Deze Core Set beoordeelde de niveaus van het ICF en de klinimetrische eigenschappen per test. De klinimetrische eigenschappen van de PEQ, de Rand-36 en de LCI werden goed bevonden. De LIFE-H had volgens de literatuur een goede validiteit, maar vertoonde een matige betrouwbaarheid en sensitiviteit. De ADL-lijst die bij alle patiënten van de klinische setting afgenomen werd, had geen onderbouwde klinimetrische eigenschappen. Het COPM is een ergotherapeutisch assessement die ook op de afdeling polytrauma en amputaties gebruikt werd. Deze test vertoonde goede klinimetrische eigenschappen (Eyssen et al., 2011). De COPM is een betrouwbaar meetinstrument met een hoge validiteit. Er is een hoge sensitiviteit op vlak van veranderingen in het handelen en de tevredenheid van de patiënt over dit handelen. De COPM kan over tijd veranderingen in het handelen weergeven. De PEQ stelde vragen die functiegericht waren. Uit de ICF Core Set bleek dat alle vooropgestelde items onder de component functies en anatomische eigenschappen bevraagd werden in de lijst. Naast functies werden ook items uit het component activiteiten bevraagd. Vanuit de Core Set kwamen zeker de helft van deze items aan bod in de PEQ. Het participatieniveau werd niet bevraagd. De Rand-36 had twee items uit functies en anatomische eigenschappen bevraagd. Deze twee items gingen over emoties en pijn. Onder het component activiteiten werden zes items bevraagd vanuit de ICF Core Set. Dit was minder dan de helft van de items uit de Core Set. Vanuit de component participatie werden alle items bevraagd die de Core Set omvatte. Bij de LCI werd het component functies en anatomische eigenschappen niet bevraagd. Op activiteitenniveau werden zes items bevraagd die gingen over het stappen en staan. Participatieniveau werd niet bevraagd. In de LIFE-H werd het component functies en anatomische eigenschappen niet bevraagd. Op activiteitenniveau werden dertien items bevraagd uit de ICF Core Set. Deze items omvatten zaken zoals persoonlijke hygiëne, transfers, huishoudelijke taken, verplaatsingen, stappen, zich kleden enz. Daarnaast werden alle items uit de ICF Core Set op participatieniveau bevraagd. De ADL-lijst nam geen items van het functieniveau op. Het activiteiten- en participatieniveau kwamen uitgebreid naar voren uit de ICF Core Set. In de Core Set kwamen alle items aan bod, met uitzondering van het item tussenmenselijke relaties. De lijst werd in het werkveld samengesteld door de ergotherapeuten. Gedurende het onderzoek werd de ADL-lijst aangepast zodat een tweede versie ontstond die meer gericht was op personen met een amputatie van het onderste lidmaat. Het COPM had geen items op functieniveau. Binnen de componenten activiteiten en participatie kwamen alle items uit de ICF Core Set aan bod, op twee items op activiteitenniveau na. Deze items gingen over het veranderen en aanhouden van basale lichaamshoudingen. 44
46 PEQ Rand-36 LCI LIFE-H ADL-lijst COPM Tabel 15: Zelf samengestelde ICF Core Set voor personen met een amputatie van het onderste lidmaat Legende X = aanwezig O = aanwezig, maar onvoldoende Open vak = niet aanwezig Klinimetrische eigenschappen Validiteit X X X X X Betrouwbaarheid X X X O X Sensitiviteit X X X O X Responsiviteit X Relevantie X X X X X Toepasbaarheid X X X X X X Functies en anatomische eigenschappen B130 Energie en driften X X B2351 Balans X B28015 Pijn in de onderste extremiteit X X S750 Activiteiten D230 D410 D415 Structuur van het onderste lidmaat (stomp) Uitvoeren van dagelijkse routinehandelingen Veranderen van basale lichaamshouding Handhaven van lichaamshouding X X X X X X X X X D420 Uitvoeren van transfers X X X X D4500 Lopen van korte afstanden X X X X X X D4501 Lopen van lange afstanden X X X X X X D4502 Lopen op verschillende oppervlakken X X X X X D4551 Klimmen (bv. trappen doen) X X X X X X D4601 D4602 Zich verplaatsen in andere gebouwen dan thuis Zich verplaatsen buiten eigen huis en andere gebouwen X X X X X X 45
47 D465 D470 Zich verplaatsen met speciale middelen Gebruiken van een vervoersmiddel X X X X X X D510 Zich wassen X X X X X D520 Zorgdragen voor lichaamsdelen X X D530 Zorgdragen voor toiletgang X X X X D540 Zich kleden X X X X X D630 Huishoudelijke taken X X X X Participatie D730 Tussenmenselijke relaties X X X D810 D850 Opleiding/betaald werk X X X X D920 Recreatie en vrije tijd X X X X 46
48 2 De tweede checkfase Na een periode van 3 weken werden alle assessments voor een tweede maal afgenomen (figuur 15). Het interview vond plaats nadat de patiënt alle testen afgelegd had. Dit interview ging niet over de assessments, maar over de vergelijking tussen de pre- en de postresultaten van de testbatterij. a) De testresultaten Fig. 15: 2 de doorloop van de PDCA cirkel De testen werden tweemaal afgenomen bij de patiënten met een tussenperiode van 3 weken. Na het berekenen van alle testscores, konden voor elke patiënt de pre- en postresultaten verzameld worden. De testresultaten werden in een tabel samengevat. (tabel 15). De uitgebreide testresultaten kunnen teruggevonden worden in bijlage 6. Prosthesis Evaluation Questionnaire (PEQ) Na 3 weken werden in de PEQ bij de meeste onderdelen grote veranderingen aangetroffen bij alle patiënten. Het item dat bij iedereen de meest positieve evolutie kende, was de bruikbaarheid van de prothese. Dit onderwerp steeg met 3 tot 35 punten. Het item waar het meest terugval te bemerken was, was het voorkomen van de prothese. Dit daalde met 9 tot 16 punten. Dit gaat over het cosmetische concept van de prothese. De onderdelen die niet bevraagd konden worden, waren frustratie, waargenomen reacties en sociale last. Van deze schalen was geen Nederlandstalige versie te vinden. Het schriftelijk afnemen van de PEQ duurde 10 minuten. RAND 36-item Health Survey (Rand-36) De Rand-36 gaf over het algemeen enkele grote verschillen in de resultaten van de patiënten weer. De items met de grootste evolutie waren het sociaal functioneren en de fysieke rolbeperkingen. Sociaal functioneren steeg met 13 tot 62 punten. Bij de fysieke rolbeperkingen steeg het resultaat bij de helft van de patiënten met 50 punten, terwijl het resultaat bij de andere helft stagneerde. Het item dat de meeste achteruitgang kende, was algemene gezondheidsbeleving. Dit item daalde met 10 tot 20 punten. Opvallend is het item gezondheidsverandering. Dit item meet in hoeverre de patiënten vinden dat de gezondheid veranderd is. Bij vijf patiënten stagneerde dit cijfer, terwijl bij één persoon een verschil van 50 punten waargenomen werd. Het schriftelijk afnemen van de Rand-36 duurde 10 minuten. 47
Voordat tot een operatie wordt overgegaan bekijkt de arts zorgvuldig wat het optimale amputatieniveau is.
 Wat zijn de oorzaken van een beenamputatie? Onder een amputatie wordt verstaan: het afzetten van een deel van het menselijk lichaam, bijvoorbeeld een hele teen, voet, been, vinger, hand etc. of een deel
Wat zijn de oorzaken van een beenamputatie? Onder een amputatie wordt verstaan: het afzetten van een deel van het menselijk lichaam, bijvoorbeeld een hele teen, voet, been, vinger, hand etc. of een deel
Beenamputatie. Poliklinische Revalidatie Dagbehandeling
 Beenamputatie Poliklinische Revalidatie Dagbehandeling Wat is een amputatie? Een amputatie is het operatief wegnemen van een ledemaat of een deel van het lichaam. Een amputatie is nodig als genezing niet
Beenamputatie Poliklinische Revalidatie Dagbehandeling Wat is een amputatie? Een amputatie is het operatief wegnemen van een ledemaat of een deel van het lichaam. Een amputatie is nodig als genezing niet
Een beenamputatie, medische informatie
 STAP Informatieboekje 1 Een beenamputatie, medische informatie Voor de amputatie was ik vooral bezig met mijn lijf. Ik wilde dat de pijn zou verdwijnen en ik weer verder zou kunnen met mijn leven. Na de
STAP Informatieboekje 1 Een beenamputatie, medische informatie Voor de amputatie was ik vooral bezig met mijn lijf. Ik wilde dat de pijn zou verdwijnen en ik weer verder zou kunnen met mijn leven. Na de
De drie meest voorkomende amputatieniveaus zijn de onderbeenamputatie, de knieexarticulatie
 Postoperatieve zorg Postoperatieve zorg is de zorg direct na de amputatie. In deze folder leest u wat er gebeurt in deze periode. In de folder staan misschien wat termen die u niet direct begrijpt. Gebruikt
Postoperatieve zorg Postoperatieve zorg is de zorg direct na de amputatie. In deze folder leest u wat er gebeurt in deze periode. In de folder staan misschien wat termen die u niet direct begrijpt. Gebruikt
Revant, de kracht tot ontwikkeling!
 Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Libra R&A locatie Blixembosch. Beenamputatie. Revalidatietraject
 Libra R&A locatie Blixembosch Beenamputatie Revalidatietraject Deze folder is bestemd voor mensen in ziekenhuizen die mogelijk een amputatie van onderbeen of bovenbeen moeten ondergaan. Zo n operatie is
Libra R&A locatie Blixembosch Beenamputatie Revalidatietraject Deze folder is bestemd voor mensen in ziekenhuizen die mogelijk een amputatie van onderbeen of bovenbeen moeten ondergaan. Zo n operatie is
H.253083.0614. Amputatie van een teen, voet of (deel van een) been
 H.253083.0614 Amputatie van een teen, voet of (deel van een) been Inleiding U heeft met uw behandelend arts besloten tot een opname waarbij uw teen, voet of een deel van uw been geamputeerd wordt. Door
H.253083.0614 Amputatie van een teen, voet of (deel van een) been Inleiding U heeft met uw behandelend arts besloten tot een opname waarbij uw teen, voet of een deel van uw been geamputeerd wordt. Door
Inhoud. Protocol verstrekkingsproces. beenprothesen. Keuzes. beenprothesen. Amputatie en Revalidatie; kaders en richtlijnen Verenso 2011
 Amputatie en Revalidatie; kaders en richtlijnen Verenso 0 Marieke Paping revalidatiearts Inhoud Amputatie en Revalidatieartsen CBO Richtlijn Protocol verstrekkingsproces Behandelkader beenamputatie VRA
Amputatie en Revalidatie; kaders en richtlijnen Verenso 0 Marieke Paping revalidatiearts Inhoud Amputatie en Revalidatieartsen CBO Richtlijn Protocol verstrekkingsproces Behandelkader beenamputatie VRA
Revalidatie na amputatie door de knie of door het bovenbeen
 Aanvulling Patiënten Informatie Map Beenamputatie Revalidatie na amputatie door de knie of door het bovenbeen Radboud Amputatie Team UMC St Radboud 4. Revalidatie na amputatie door de knie of door het
Aanvulling Patiënten Informatie Map Beenamputatie Revalidatie na amputatie door de knie of door het bovenbeen Radboud Amputatie Team UMC St Radboud 4. Revalidatie na amputatie door de knie of door het
Een beenamputatie, medische informatie
 Informatieboekje 1 Een beenamputatie, medische informatie Stap! Oorzaken, gevolgen, amputatieniveau en de periode vlak na de operatie Informeren Leren Kiezen Doen Inhoudsopgave Inleiding...2 Hoofdstuk
Informatieboekje 1 Een beenamputatie, medische informatie Stap! Oorzaken, gevolgen, amputatieniveau en de periode vlak na de operatie Informeren Leren Kiezen Doen Inhoudsopgave Inleiding...2 Hoofdstuk
Beenamputatie, Paramedische afdeling
 Paramedische afdeling Beenamputatie, het einde of een nieuw begin? Waarom amputeren? Met amputeren of amputatie wordt bedoeld: het afzetten ofwel verwijderen van een lichaamsdeel. Zoals een teen, voet
Paramedische afdeling Beenamputatie, het einde of een nieuw begin? Waarom amputeren? Met amputeren of amputatie wordt bedoeld: het afzetten ofwel verwijderen van een lichaamsdeel. Zoals een teen, voet
Tijdlijn Totale Knieprothese:
 Tijdlijn Totale Knieprothese: Rehabilitatieproces en kinesitherapie Voor een optimaal herstel zijn rehabilitatie en revalidatie van groot belang. Het doel: de patiënt zo snel mogelijk zijn actieve levensstijl
Tijdlijn Totale Knieprothese: Rehabilitatieproces en kinesitherapie Voor een optimaal herstel zijn rehabilitatie en revalidatie van groot belang. Het doel: de patiënt zo snel mogelijk zijn actieve levensstijl
Inleiding Waarom amputeren? De operatie
 ONDERBEENAMPUTATIE Inleiding In deze folder wordt de behandeling van een onderbeenamputatie op de gipskamer besproken. Het is goed om u te realiseren dat uw situatie anders kan zijn dan in deze folder
ONDERBEENAMPUTATIE Inleiding In deze folder wordt de behandeling van een onderbeenamputatie op de gipskamer besproken. Het is goed om u te realiseren dat uw situatie anders kan zijn dan in deze folder
Revalidatie bij beenamputatie Revalidatiecentrum Breda
 Revalidatie bij beenamputatie Revalidatiecentrum Breda Informatie over de behandeling van revalidanten met een beenamputatie bij Revalidatiecentrum Breda. Elk jaar zijn er in Nederland rond de drieduizend
Revalidatie bij beenamputatie Revalidatiecentrum Breda Informatie over de behandeling van revalidanten met een beenamputatie bij Revalidatiecentrum Breda. Elk jaar zijn er in Nederland rond de drieduizend
www.azstlucas.be > Amputatie van een lidmaat Informatiebrochure
 www.azstlucas.be > Informatiebrochure Deze folder geeft u een globaal overzicht van de procedure omtrent de amputatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan
www.azstlucas.be > Informatiebrochure Deze folder geeft u een globaal overzicht van de procedure omtrent de amputatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan
Radboud Amputatie Team
 Radboud Amputatie Team In het Radboudumc werkt een multidisciplinair team samen bij beenamputaties. Multidisciplinaire revalidatie betekent dat verschillende paramedische en medische beroepsgroepen samenwerken
Radboud Amputatie Team In het Radboudumc werkt een multidisciplinair team samen bij beenamputaties. Multidisciplinaire revalidatie betekent dat verschillende paramedische en medische beroepsgroepen samenwerken
Het multidisciplinaire team
 Beste patiënt Wij heten u van harte welkom op onze afdeling revalidatie. Met deze brochure willen wij u graag informeren over de dagelijkse werking van de afdeling revalidatie. We raden aan om deze brochure
Beste patiënt Wij heten u van harte welkom op onze afdeling revalidatie. Met deze brochure willen wij u graag informeren over de dagelijkse werking van de afdeling revalidatie. We raden aan om deze brochure
Revalideren. op de Patiënteneenheid Dwarslaesie
 Revalideren op de Patiënteneenheid Dwarslaesie Inleiding U revalideert in de Sint Maartenskliniek of u gaat binnenkort revalideren in de Sint Maartenskliniek op de Patiënteneenheid (PE) Dwarslaesie. Tijdens
Revalideren op de Patiënteneenheid Dwarslaesie Inleiding U revalideert in de Sint Maartenskliniek of u gaat binnenkort revalideren in de Sint Maartenskliniek op de Patiënteneenheid (PE) Dwarslaesie. Tijdens
Poliklinische revalidatiebehandeling
 REVALIDATIE Poliklinische revalidatiebehandeling Binnenkort start u met een revalidatiedagbehandeling in het Laurentius Ziekenhuis te Roermond. Revalideren betekent beter leren functioneren in uw dagelijkse
REVALIDATIE Poliklinische revalidatiebehandeling Binnenkort start u met een revalidatiedagbehandeling in het Laurentius Ziekenhuis te Roermond. Revalideren betekent beter leren functioneren in uw dagelijkse
Behandelprogramma. CVA/hersenletsel
 Behandelprogramma CVA/hersenletsel Iedereen is anders. Elke situatie is anders en elk herstelproces verloopt anders. Dat realiseren wij ons heel goed. In dit hoofdstuk vindt u zoveel mogelijk informatie
Behandelprogramma CVA/hersenletsel Iedereen is anders. Elke situatie is anders en elk herstelproces verloopt anders. Dat realiseren wij ons heel goed. In dit hoofdstuk vindt u zoveel mogelijk informatie
PROFESSIONELE BACHELOR ERGOTHERAPIE 2015-2016. Modeltraject eerste jaar Semester 1 WWW.AP.BE OPLEIDINGSONDERDELEN 2015/2016
 PROFESSIONELE BACHELOR ERGOTHERAPIE 2015-2016 Modeltraject eerste jaar Semester 1 Professioneel redeneren 1 6 ECTS Je zal de geschiedenis en de specifieke plaats van ergotherapie binnen de organisatie
PROFESSIONELE BACHELOR ERGOTHERAPIE 2015-2016 Modeltraject eerste jaar Semester 1 Professioneel redeneren 1 6 ECTS Je zal de geschiedenis en de specifieke plaats van ergotherapie binnen de organisatie
samenvatting 127 Samenvatting
 127 Samenvatting 128 129 De ziekte van Bechterew, in het Latijn: Spondylitis Ankylopoëtica (SA), is een chronische, inflammatoire reumatische aandoening die zich vooral manifesteert in de onderrug en wervelkolom.
127 Samenvatting 128 129 De ziekte van Bechterew, in het Latijn: Spondylitis Ankylopoëtica (SA), is een chronische, inflammatoire reumatische aandoening die zich vooral manifesteert in de onderrug en wervelkolom.
Revant, de kracht tot ontwikkeling!
 Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Vroegbegeleiding. Vroegbegeleiding. Onthaalbrochure
 9 o Vroegbegeleiding Vroegbegeleiding Onthaalbrochure 2 Wat is vroegbegeleiding? Het vroegbegeleidingsprogramma is een ambulant, multidisciplinair begeleidingsprogramma dat zich richt naar personen met
9 o Vroegbegeleiding Vroegbegeleiding Onthaalbrochure 2 Wat is vroegbegeleiding? Het vroegbegeleidingsprogramma is een ambulant, multidisciplinair begeleidingsprogramma dat zich richt naar personen met
PROFESSIONELE BACHELOR ERGOTHERAPIE 2015-2016. Modeltraject eerste jaar Semester 1 WWW.AP.BE OPLEIDINGSONDERDELEN 2016/2017
 PROFESSIONELE BACHELOR ERGOTHERAPIE 2015-2016 Modeltraject eerste jaar Semester 1 Professioneel redeneren 1 6 ECTS Je zal de geschiedenis en de specifieke plaats van ergotherapie binnen de organisatie
PROFESSIONELE BACHELOR ERGOTHERAPIE 2015-2016 Modeltraject eerste jaar Semester 1 Professioneel redeneren 1 6 ECTS Je zal de geschiedenis en de specifieke plaats van ergotherapie binnen de organisatie
Prothesen LIVIT ORTHOPEDIE LIVIT.NL. Uw specialist op het gebied van. Prothesen. Volg ons ook op:
 Prothesen LIVIT ORTHOPEDIE Uw specialist op het gebied van Prothesen Volg ons ook op: LIVIT.NL Prothesen Een prothese probeert een (gedeelte van) uw arm of been zo goed mogelijk te vervangen. Dat kan alleen
Prothesen LIVIT ORTHOPEDIE Uw specialist op het gebied van Prothesen Volg ons ook op: LIVIT.NL Prothesen Een prothese probeert een (gedeelte van) uw arm of been zo goed mogelijk te vervangen. Dat kan alleen
Verpleegafdeling revalidatie Torhout
 Verpleegafdeling revalidatie Torhout Beste patiënt Wij heten u van harte welkom op onze afdeling revalidatie. Met deze brochure willen wij u graag informeren over de dagelijkse werking van onze afdeling.
Verpleegafdeling revalidatie Torhout Beste patiënt Wij heten u van harte welkom op onze afdeling revalidatie. Met deze brochure willen wij u graag informeren over de dagelijkse werking van onze afdeling.
SAMENVATTING. Samenvatting
 Samenvatting SAMENVATTING PSYCHOMETRISCHE EIGENSCHAPPEN VAN ADL- EN WERK- GERELATEERDE MEETINSTRUMENTEN VOOR HET METEN VAN BEPERKINGEN BIJ PATIËNTEN MET CHRONISCHE LAGE RUGPIJN. Chronische lage rugpijn
Samenvatting SAMENVATTING PSYCHOMETRISCHE EIGENSCHAPPEN VAN ADL- EN WERK- GERELATEERDE MEETINSTRUMENTEN VOOR HET METEN VAN BEPERKINGEN BIJ PATIËNTEN MET CHRONISCHE LAGE RUGPIJN. Chronische lage rugpijn
Revalidatie nieuwe knie operatie
 Afdeling: Fysiotherapie Datum: Januari 2014 2 Inhoud 1 Inleiding 3 2 Revalidatie 4 3 Thuissituatie 5 4 Anatomie 6 5 Operatietechniek 7 6 Leefregels 8 7 Oefeningen 9 3 1 Inleiding Jaarlijks krijgen zo n
Afdeling: Fysiotherapie Datum: Januari 2014 2 Inhoud 1 Inleiding 3 2 Revalidatie 4 3 Thuissituatie 5 4 Anatomie 6 5 Operatietechniek 7 6 Leefregels 8 7 Oefeningen 9 3 1 Inleiding Jaarlijks krijgen zo n
Visie WZC Hof van Egmont 10/08/2015. De toepassing van het ICF in een WZC. Korte schets: WZC Hof van Egmont
 De toepassing van het ICF in een WZC Korte schets: WZC Hof van Egmont Gelegen in Mechelen 300 tal bewoners Verschillende afdeling Voor personen met dementie Gesloten afdeling Kleinschalig wonen Open afdeling
De toepassing van het ICF in een WZC Korte schets: WZC Hof van Egmont Gelegen in Mechelen 300 tal bewoners Verschillende afdeling Voor personen met dementie Gesloten afdeling Kleinschalig wonen Open afdeling
Revalidatie. Klinisch (dienst LSPR) T +32(0) F +32(0) Campus Sint-Jan Schiepse bos 6.
 Revalidatie Klinisch (dienst LSPR) T +32(0)89 32 50 50 F +32(0)89 32 79 00 info@zol.be Campus Sint-Jan Schiepse bos 6 B 3600 Genk Campus Sint-Barbara Bessemerstraat 478 B 3620 Lanaken Medisch Centrum André
Revalidatie Klinisch (dienst LSPR) T +32(0)89 32 50 50 F +32(0)89 32 79 00 info@zol.be Campus Sint-Jan Schiepse bos 6 B 3600 Genk Campus Sint-Barbara Bessemerstraat 478 B 3620 Lanaken Medisch Centrum André
POLIKLINISCHE REVALIDATIE BEHANDELING
 POLIKLINISCHE REVALIDATIE BEHANDELING In deze folder geeft het Ruwaard van Putten Ziekenhuis u algemene informatie over de poliklinische revalidatie behandeling. Wij adviseren u deze informatie zorgvuldig
POLIKLINISCHE REVALIDATIE BEHANDELING In deze folder geeft het Ruwaard van Putten Ziekenhuis u algemene informatie over de poliklinische revalidatie behandeling. Wij adviseren u deze informatie zorgvuldig
Amputatie van het been.
 Amputatie van het been www.nwz.nl Inhoud Wat is een amputatie van het been? 3 Redenen voor operatie 3 Voorbereiding op de operatie 3 Opname 5 Herstel 6 Complicaties 6 Controleafspraak 7 Uw vragen 7 Tot
Amputatie van het been www.nwz.nl Inhoud Wat is een amputatie van het been? 3 Redenen voor operatie 3 Voorbereiding op de operatie 3 Opname 5 Herstel 6 Complicaties 6 Controleafspraak 7 Uw vragen 7 Tot
AMPUTATIE VAN EEN BEEN OF ARM
 AMPUTATIE VAN EEN BEEN OF ARM 17764 Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed dat u zich realiseert dat bij het vaststellen
AMPUTATIE VAN EEN BEEN OF ARM 17764 Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed dat u zich realiseert dat bij het vaststellen
PATIËNTEN INFORMATIE. Geriatrie
 PATIËNTEN INFORMATIE Geriatrie 2 Mevrouw, mijnheer Welkom op de afdeling acute geriatrie. De dienst acute geriatrie van het Algemeen Ziekenhuis Lokeren beschikt over 26 bedden en biedt multidisciplinaire
PATIËNTEN INFORMATIE Geriatrie 2 Mevrouw, mijnheer Welkom op de afdeling acute geriatrie. De dienst acute geriatrie van het Algemeen Ziekenhuis Lokeren beschikt over 26 bedden en biedt multidisciplinaire
Gangbeeldanalyse bij de prothesegebruiker. ISPO cursus bewegingsanalyse bij prothesegebruikers 21 en 22 april Rachel van Niekerk en Steven Nick Blok
 Gangbeeldanalyse bij de prothesegebruiker ISPO cursus bewegingsanalyse bij prothesegebruikers 21 en 22 april Rachel van Niekerk en Steven Nick Blok Inleiding De Hoogstraat Orthopedietechniek We doen 2D
Gangbeeldanalyse bij de prothesegebruiker ISPO cursus bewegingsanalyse bij prothesegebruikers 21 en 22 april Rachel van Niekerk en Steven Nick Blok Inleiding De Hoogstraat Orthopedietechniek We doen 2D
Revalidatiegeneeskunde bij oncologische patiënten Stefanie Kerkhof, revalidatiearts
 Revalidatiegeneeskunde bij oncologische patiënten 16-06-2016 Stefanie Kerkhof, revalidatiearts Inhoud Toelichting revalidatiegeneeskunde Revalidatiegeneeskunde in de oncologie Werkwijze revalidatiearts
Revalidatiegeneeskunde bij oncologische patiënten 16-06-2016 Stefanie Kerkhof, revalidatiearts Inhoud Toelichting revalidatiegeneeskunde Revalidatiegeneeskunde in de oncologie Werkwijze revalidatiearts
Samenvatting in Nederlands
 * Samenvatting in Nederlands Samenvatting in Nederlands Dit proefschrift is gebaseerd op gegevens verkregen uit het FuPro-CVA onderzoek (Functionele Prognose bij een cerebrovasculair accident (of beroerte)).
* Samenvatting in Nederlands Samenvatting in Nederlands Dit proefschrift is gebaseerd op gegevens verkregen uit het FuPro-CVA onderzoek (Functionele Prognose bij een cerebrovasculair accident (of beroerte)).
Revalidatieprogramma
 Revalidatiegeneeskunde Revalidatieprogramma Chronische pijn Deze folder geeft u algemene informatie over revalidatie bij chronische pijn. Uiteraard komt de folder niet in plaats van een gesprek met uw
Revalidatiegeneeskunde Revalidatieprogramma Chronische pijn Deze folder geeft u algemene informatie over revalidatie bij chronische pijn. Uiteraard komt de folder niet in plaats van een gesprek met uw
5 Bijzondere tewerkstellingsondersteunende maatregelen VDAB: BTOM
 Dossier steunpunt handicap & arbeid: Een werknemer met een amputatie Met dit document willen we een aanzet geven om de effectieve tewerkstelling van personen met een amputatie te verhogen. Vergeet echter
Dossier steunpunt handicap & arbeid: Een werknemer met een amputatie Met dit document willen we een aanzet geven om de effectieve tewerkstelling van personen met een amputatie te verhogen. Vergeet echter
Amputatie van been of arm
 Amputatie van been of arm Afdeling algemene chirurgie 1 Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed om u te realiseren, dat bij het vaststellen
Amputatie van been of arm Afdeling algemene chirurgie 1 Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed om u te realiseren, dat bij het vaststellen
Helpt het hulpmiddel?
 Helpt het hulpmiddel? Het belang van meten Zuyd, Lectoraat Autonomie en Participatie Faculteit Gezondheidszorg Dr. Ruth Dalemans, Prof. Sandra Beurskens 08-10-13 Doelstellingen van deze presentatie Inzicht
Helpt het hulpmiddel? Het belang van meten Zuyd, Lectoraat Autonomie en Participatie Faculteit Gezondheidszorg Dr. Ruth Dalemans, Prof. Sandra Beurskens 08-10-13 Doelstellingen van deze presentatie Inzicht
Roland Disability Questionnaire
 Roland 1983 Nederlandse vertaling G.J. van der Heijden 1991 Naampatiënt...Datum:. Uw rugklachten kunnen u belemmeren bij uw normale dagelijkse bezigheden. Deze vragenlijst bevat een aantal zinnen waarmee
Roland 1983 Nederlandse vertaling G.J. van der Heijden 1991 Naampatiënt...Datum:. Uw rugklachten kunnen u belemmeren bij uw normale dagelijkse bezigheden. Deze vragenlijst bevat een aantal zinnen waarmee
Revant, de kracht tot ontwikkeling!
 Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Revant, de kracht tot ontwikkeling!
 Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Amputatie van het been
 Er is besloten dat uw been geamputeerd moet worden. Een dergelijke operatie is een zeer ingrijpende gebeurtenis. Uw arts heeft met u besproken waarom deze operatie voor u noodzakelijk is. In deze folder
Er is besloten dat uw been geamputeerd moet worden. Een dergelijke operatie is een zeer ingrijpende gebeurtenis. Uw arts heeft met u besproken waarom deze operatie voor u noodzakelijk is. In deze folder
Revalidatie. Klinisch. T +32(0) F +32(0) Campus Sint-Jan Schiepse bos 6. B 3600 Genk
 Revalidatie Klinisch T +32(0)89 32 50 50 F +32(0)89 32 79 00 info@zol.be Campus Sint-Jan Schiepse bos 6 B 3600 Genk Campus Sint-Barbara Bessemerstraat 478 B 3620 Lanaken Medisch Centrum André Dumont Stalenstraat
Revalidatie Klinisch T +32(0)89 32 50 50 F +32(0)89 32 79 00 info@zol.be Campus Sint-Jan Schiepse bos 6 B 3600 Genk Campus Sint-Barbara Bessemerstraat 478 B 3620 Lanaken Medisch Centrum André Dumont Stalenstraat
Patient-reported outcome measures (PROMs) in de cardiologie
 Patient-reported outcome measures (PROMs) in de cardiologie De beroepsgroep is aan zet! Philip van der Wees NVVC, 5 april 2017 Opbouw 1. Wat zijn PROs en PROMs? 2. De PROM-toolbox 3. PROMs in de cardiologie:
Patient-reported outcome measures (PROMs) in de cardiologie De beroepsgroep is aan zet! Philip van der Wees NVVC, 5 april 2017 Opbouw 1. Wat zijn PROs en PROMs? 2. De PROM-toolbox 3. PROMs in de cardiologie:
Cover Page. The handle holds various files of this Leiden University dissertation.
 Cover Page The handle http://hdl.handle.net/1887/38701 holds various files of this Leiden University dissertation. Author: Visschedijk, Johannes Hermanus Maria (Jan) Title: Fear of falling in older patients
Cover Page The handle http://hdl.handle.net/1887/38701 holds various files of this Leiden University dissertation. Author: Visschedijk, Johannes Hermanus Maria (Jan) Title: Fear of falling in older patients
Oncologische revalidatie
 Oncologische revalidatie Inleiding Kanker verandert uw leven van de één op de andere dag. De afdeling Revalidatie van Zuyderland Medisch Centrum Heerlen heeft een gespecialiseerd behandelteam voor mensen
Oncologische revalidatie Inleiding Kanker verandert uw leven van de één op de andere dag. De afdeling Revalidatie van Zuyderland Medisch Centrum Heerlen heeft een gespecialiseerd behandelteam voor mensen
Revant, de kracht tot ontwikkeling!
 Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
patienteninformatie adviezen amputatie van een onderste na een ledenmaat hernia-operatie fysiotherapie ZorgSaam
 patienteninformatie adviezen amputatie van een onderste na een hernia-operatie ledenmaat fysiotherapie ZorgSaam 1 2 PATIËNTENINFORMATIE AMPUTATIE VAN EEN ONDERSTE LEDEMAAT Een amputatie Onder een amputatie
patienteninformatie adviezen amputatie van een onderste na een hernia-operatie ledenmaat fysiotherapie ZorgSaam 1 2 PATIËNTENINFORMATIE AMPUTATIE VAN EEN ONDERSTE LEDEMAAT Een amputatie Onder een amputatie
Amputatie van arm of been
 Amputatie van arm of been 1 Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed u te realiseren dat bij het vaststellen van een aandoening
Amputatie van arm of been 1 Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed u te realiseren dat bij het vaststellen van een aandoening
Behandelprogramma. Pijnrevalidatie
 Behandelprogramma Pijnrevalidatie Iedereen is anders. Elke situatie is anders en elk herstelproces verloopt anders. Dat realiseren wij ons heel goed. Om u voorafgaand aan uw opname en/of behandeling bij
Behandelprogramma Pijnrevalidatie Iedereen is anders. Elke situatie is anders en elk herstelproces verloopt anders. Dat realiseren wij ons heel goed. Om u voorafgaand aan uw opname en/of behandeling bij
POLIKLINISCHE REVALIDATIE BEHANDELING
 POLIKLINISCHE REVALIDATIE BEHANDELING In deze folder geeft het Ruwaard van Putten Ziekenhuis u algemene informatie over de poliklinische revalidatie behandeling. Wij adviseren u deze informatie zorgvuldig
POLIKLINISCHE REVALIDATIE BEHANDELING In deze folder geeft het Ruwaard van Putten Ziekenhuis u algemene informatie over de poliklinische revalidatie behandeling. Wij adviseren u deze informatie zorgvuldig
Vaatcentrum/Revalidatie Amputatie van het (een deel van) been of arm
 Vaatcentrum/Revalidatie Amputatie van het (een deel van) been of arm Inleiding Deze Informatie voor patiënten bij wie (een deel van) een been of arm moet worden geamputeerd en is om u een globaal overzicht
Vaatcentrum/Revalidatie Amputatie van het (een deel van) been of arm Inleiding Deze Informatie voor patiënten bij wie (een deel van) een been of arm moet worden geamputeerd en is om u een globaal overzicht
Patiënteninformatie. Longrevalidatie
 Patiënteninformatie Longrevalidatie Inhoud Inleiding... 2 Algemene informatie... 2 Voor wie is dit programma bedoeld?... 2 Waarom is bewegen zo belangrijk?... 2 Inhoud van de revalidatie... 4 Doelstellingen...
Patiënteninformatie Longrevalidatie Inhoud Inleiding... 2 Algemene informatie... 2 Voor wie is dit programma bedoeld?... 2 Waarom is bewegen zo belangrijk?... 2 Inhoud van de revalidatie... 4 Doelstellingen...
AMPUTATIE VAN EEN BEEN OF ARM
 AMPUTATIE VAN EEN BEEN OF ARM Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed dat u zich realiseert dat bij het vaststellen van
AMPUTATIE VAN EEN BEEN OF ARM Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed dat u zich realiseert dat bij het vaststellen van
Bijlage 5-1/9. Invulformulier patiënt opvolging. Geboortedatum: Adres: Controlemoment. 3 maanden 6 maanden 9 maanden 12 maanden
 Bijlage 5-1/9 Invulformulier patiënt opvolging Patiënt: Code: Geboortedatum: Adres: Controlemoment 3 maanden 6 maanden 9 maanden 12 maanden 15 maanden 18 maanden 21 maanden 24 maanden (afsluiten) Sportactiviteit
Bijlage 5-1/9 Invulformulier patiënt opvolging Patiënt: Code: Geboortedatum: Adres: Controlemoment 3 maanden 6 maanden 9 maanden 12 maanden 15 maanden 18 maanden 21 maanden 24 maanden (afsluiten) Sportactiviteit
H Revalidatie na een CVA
 H.40033.0217 Revalidatie na een CVA Inleiding U heeft een CVA (cerebrovasculair accident), ook wel beroerte genoemd, doorgemaakt. Hiervoor bent u in eerste instantie in het ziekenhuis behandeld. Na deze
H.40033.0217 Revalidatie na een CVA Inleiding U heeft een CVA (cerebrovasculair accident), ook wel beroerte genoemd, doorgemaakt. Hiervoor bent u in eerste instantie in het ziekenhuis behandeld. Na deze
13/03/2014. Even kennismaken. Activiteiten van het dagelijkse leven. Identificatie van betekenisvolle activiteiten voor bewoners van een WZC
 Patricia De Vriendt Dominique Van de Velde Elise Cornelis Activiteiten van het dagelijkse leven Identificatie van betekenisvolle activiteiten voor bewoners van een WZC Even kennismaken Prof Dr Patricia
Patricia De Vriendt Dominique Van de Velde Elise Cornelis Activiteiten van het dagelijkse leven Identificatie van betekenisvolle activiteiten voor bewoners van een WZC Even kennismaken Prof Dr Patricia
ISPO NEDERLAND 23 september 2006. Algemene inleiding. Michael Brouwers, revalidatiearts. De Hoogstraat Utrecht.
 ISPO NEDERLAND 23 september 2006. Algemene inleiding. Michael Brouwers, revalidatiearts. De Hoogstraat Utrecht. Opzet. Inleiding. Epidemiologie. Fasen van behandeling. Weegfactoren behandeling. Algemene
ISPO NEDERLAND 23 september 2006. Algemene inleiding. Michael Brouwers, revalidatiearts. De Hoogstraat Utrecht. Opzet. Inleiding. Epidemiologie. Fasen van behandeling. Weegfactoren behandeling. Algemene
Mobiliteit in al haar facetten. Re-integratieteam & sporttherapeuten UZ Leuven
 Mobiliteit in al haar facetten Re-integratieteam & sporttherapeuten UZ Leuven I. Inleiding Wat is mobiliteit? ICF: veranderen van lichaamshouding of locatie; van de ene naar andere plaats gaan; dragen,
Mobiliteit in al haar facetten Re-integratieteam & sporttherapeuten UZ Leuven I. Inleiding Wat is mobiliteit? ICF: veranderen van lichaamshouding of locatie; van de ene naar andere plaats gaan; dragen,
4 Beweegprogramma. 4.1 Voorbereiding
 4 Beweegprogramma In dit onderdeel wordt het beweegprogramma gepresenteerd. Binnen het programma worden eerst doelstellingen gevormd die gelden op lange en korte termijn. Vervolgens wordt de introductie
4 Beweegprogramma In dit onderdeel wordt het beweegprogramma gepresenteerd. Binnen het programma worden eerst doelstellingen gevormd die gelden op lange en korte termijn. Vervolgens wordt de introductie
29/05/2013. ICF en indicering ICF
 en indicering 1 = International Classification of Functioning, disability and health World Health Organisation (2001) is complementair met ICD-10 Wat? Classificatie van gezondheids en gezondheidsgerelateerde
en indicering 1 = International Classification of Functioning, disability and health World Health Organisation (2001) is complementair met ICD-10 Wat? Classificatie van gezondheids en gezondheidsgerelateerde
Chronische pijn. Locatie Arnhem
 Chronische pijn Locatie Arnhem Chronische pijn We spreken van chronische pijn als pijnklachten langer dan zes maanden blijven bestaan. De pijn kan in verschillende delen van het lichaam voorkomen. Soms
Chronische pijn Locatie Arnhem Chronische pijn We spreken van chronische pijn als pijnklachten langer dan zes maanden blijven bestaan. De pijn kan in verschillende delen van het lichaam voorkomen. Soms
Aanvraagformulier: 1. Algemene gegevens. Lidmaatschap: Algemene gegevens:
 Aanvraagformulier: 1. Algemene gegevens U dient minimaal 1 kalenderjaar (van 1 januari tem 31 december) betalend lid te zijn van het BHT om in aanmerking te komen voor de erkenningsprocedure van beginnend
Aanvraagformulier: 1. Algemene gegevens U dient minimaal 1 kalenderjaar (van 1 januari tem 31 december) betalend lid te zijn van het BHT om in aanmerking te komen voor de erkenningsprocedure van beginnend
Amputatie van been of arm. Chirurgie
 Amputatie van been of arm Chirurgie Inleiding Deze brochure geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed u te realiseren, dat bij het vaststellen van
Amputatie van been of arm Chirurgie Inleiding Deze brochure geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed u te realiseren, dat bij het vaststellen van
In deze folder leest u over de opbouw van een beenprothese. Misschien staan er termen in die u niet direct begrijpt. Gebruikt u daarom de
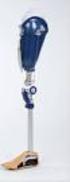 De prothesetechniek In deze folder leest u over de opbouw van een beenprothese. Misschien staan er termen in die u niet direct begrijpt. Gebruikt u daarom de begrippenlijst bij het lezen. De folder prothesetechniek
De prothesetechniek In deze folder leest u over de opbouw van een beenprothese. Misschien staan er termen in die u niet direct begrijpt. Gebruikt u daarom de begrippenlijst bij het lezen. De folder prothesetechniek
Observationele ganganalyse In de klinische praktijk. Jos Deckers
 Observationele ganganalyse In de klinische praktijk Jos Deckers Hulpvraag (COPM) Haalbare doelstellingen Teamepertise Probleemgebied: -veiligheid -afstand -snelheid -cosmetiek -valrisico Therapieplan Bepalen
Observationele ganganalyse In de klinische praktijk Jos Deckers Hulpvraag (COPM) Haalbare doelstellingen Teamepertise Probleemgebied: -veiligheid -afstand -snelheid -cosmetiek -valrisico Therapieplan Bepalen
161 Samenvatting L L sub01-bw-spaetgens - Processed on: Processed on:
 Samenvatting 161 162 Samenvatting 163 Samenvatting Jicht is een gewrichtsontsteking, ook wel artritis genoemd, en is wereldwijd de meest voorkomende reumatische aandoening. Jicht komt vaker voor bij mannen
Samenvatting 161 162 Samenvatting 163 Samenvatting Jicht is een gewrichtsontsteking, ook wel artritis genoemd, en is wereldwijd de meest voorkomende reumatische aandoening. Jicht komt vaker voor bij mannen
Professionele bachelor in de Ergotherapie
 Professionele bachelor in de Ergotherapie 2012 2013 Beknopte beschrijving van de opleidingsonderdelen Modeltraject eerste jaar Semester 1 Inleiding ergotherapie Je zal de geschiedenis en de specifieke
Professionele bachelor in de Ergotherapie 2012 2013 Beknopte beschrijving van de opleidingsonderdelen Modeltraject eerste jaar Semester 1 Inleiding ergotherapie Je zal de geschiedenis en de specifieke
Libra R&A locatie Leijpark. Niet Aangeboren Hersenletsel Algemene revalidatie. klinische opname kinderen/jongeren
 Libra R&A locatie Leijpark Niet Aangeboren Hersenletsel Algemene revalidatie klinische opname kinderen/jongeren Deze folder is bedoeld voor kinderen/jongeren (of hun ouders/verzorgers) die met de diagnose
Libra R&A locatie Leijpark Niet Aangeboren Hersenletsel Algemene revalidatie klinische opname kinderen/jongeren Deze folder is bedoeld voor kinderen/jongeren (of hun ouders/verzorgers) die met de diagnose
Ruth Dalemans Kenniskring Autonomie en Participatie van chronisch zieken en kwetsbare ouderen HET LEVEN. Dr. Ruth Dalemans
 Ruth Dalemans Kenniskring Autonomie en Participatie van chronisch zieken en kwetsbare ouderen IMPACT VAN AFASIE OP HET LEVEN Dr. Ruth Dalemans Onderzoek en onderwijs Promotietraject Rol van de student
Ruth Dalemans Kenniskring Autonomie en Participatie van chronisch zieken en kwetsbare ouderen IMPACT VAN AFASIE OP HET LEVEN Dr. Ruth Dalemans Onderzoek en onderwijs Promotietraject Rol van de student
Bijlage 2 Meetinstrumenten
 Bijlage 2 Meetinstrumenten Bijlage 2.1 Functiescore De Bie et al. De Bie et al. (1997) gebruikten de functiescore als prognostisch instrument om lichte van ernstige letsels te onderscheiden. De functiescore
Bijlage 2 Meetinstrumenten Bijlage 2.1 Functiescore De Bie et al. De Bie et al. (1997) gebruikten de functiescore als prognostisch instrument om lichte van ernstige letsels te onderscheiden. De functiescore
Verpleegafdeling revalidatie SPchronisch
 Verpleegafdeling revalidatie SPchronisch Beste patiënt Wij heten u van harte welkom op onze afdeling revalidatie. Met deze brochure willen wij u graag informeren over de dagelijkse werking op onze afdeling.
Verpleegafdeling revalidatie SPchronisch Beste patiënt Wij heten u van harte welkom op onze afdeling revalidatie. Met deze brochure willen wij u graag informeren over de dagelijkse werking op onze afdeling.
PATIËNTEN INFORMATIE. Hypermobiliteit
 PATIËNTEN INFORMATIE Hypermobiliteit 2 PATIËNTENINFORMATIE In deze folder willen wij de behandeling van klachten ten gevolge van hypermobiliteit in ons revalidatiecentrum toelichten. Inleiding Ten gevolge
PATIËNTEN INFORMATIE Hypermobiliteit 2 PATIËNTENINFORMATIE In deze folder willen wij de behandeling van klachten ten gevolge van hypermobiliteit in ons revalidatiecentrum toelichten. Inleiding Ten gevolge
OPLEIDING MODULE D 2019
 OPLEIDING MODULE D 2019 INHOUD INLEIDING DOEL VAN MODULE D HOE MODULE D INVULLEN MEER HANDVATTEN NODIG? 2 INLEIDING WAT HOORT WAAR? Situering binnen het MDV Module A objectivering handicap Voldoet de persoon
OPLEIDING MODULE D 2019 INHOUD INLEIDING DOEL VAN MODULE D HOE MODULE D INVULLEN MEER HANDVATTEN NODIG? 2 INLEIDING WAT HOORT WAAR? Situering binnen het MDV Module A objectivering handicap Voldoet de persoon
Behandelprogramma. Dwarslaesie
 Behandelprogramma Dwarslaesie Iedereen is anders. Elke situatie is anders en elk herstelproces verloopt anders. Dat realiseren wij ons heel goed. Om u voorafgaand aan uw opname en/of behandeling bij Adelante
Behandelprogramma Dwarslaesie Iedereen is anders. Elke situatie is anders en elk herstelproces verloopt anders. Dat realiseren wij ons heel goed. Om u voorafgaand aan uw opname en/of behandeling bij Adelante
PATIËNTEN INFORMATIE. Geriatrie
 PATIËNTEN INFORMATIE Geriatrie Mevrouw, mijnheer Welkom op de afdeling acute geriatrie. De dienst acute geriatrie van het Algemeen Ziekenhuis Lokeren beschikt over 26 bedden en biedt multidisciplinaire
PATIËNTEN INFORMATIE Geriatrie Mevrouw, mijnheer Welkom op de afdeling acute geriatrie. De dienst acute geriatrie van het Algemeen Ziekenhuis Lokeren beschikt over 26 bedden en biedt multidisciplinaire
Nederlandse Samenvatting
 11 Nederlandse Samenvatting Bij beslissingen over het al dan niet vergoeden van behandelingen wordt vaak gebruikt gemaakt van kosteneffectiviteitsanalyses, waarin de kosten worden afgezet tegen de baten.
11 Nederlandse Samenvatting Bij beslissingen over het al dan niet vergoeden van behandelingen wordt vaak gebruikt gemaakt van kosteneffectiviteitsanalyses, waarin de kosten worden afgezet tegen de baten.
Deze deskundigen komen bij u langs (Zij overleggen regelmatig met elkaar om goed voor u te kunnen zorgen)
 Een amputatie aan het been heeft een enorme invloed op uw leven en dat van uw familie. In Nij Smellinghe zorgt een team van verschillende deskundigen voor u tijdens de operatie en uw opname in het ziekenhuis.
Een amputatie aan het been heeft een enorme invloed op uw leven en dat van uw familie. In Nij Smellinghe zorgt een team van verschillende deskundigen voor u tijdens de operatie en uw opname in het ziekenhuis.
Samenvatting. The Disability Assessment Structured Interview, Its reliability and validity in work disability assessment, 2010
 Samenvatting The Disability Assessment Structured Interview, Its reliability and validity in work disability assessment, 2010 Als werknemers door ziekte hun werk niet meer kunnen doen betaalt de werkgever
Samenvatting The Disability Assessment Structured Interview, Its reliability and validity in work disability assessment, 2010 Als werknemers door ziekte hun werk niet meer kunnen doen betaalt de werkgever
Objectieve functioneringsmeetlat: Hoeveel beter word ik van de zorg in het ziekenhuis?
 Objectieve functioneringsmeetlat: Hoeveel beter word ik van de zorg in het ziekenhuis? MEDISCHE AFDELING H Ziekte of ziek zijn kun je op allerlei manieren definiëren. Maar waar het een patiënt uiteindelijk
Objectieve functioneringsmeetlat: Hoeveel beter word ik van de zorg in het ziekenhuis? MEDISCHE AFDELING H Ziekte of ziek zijn kun je op allerlei manieren definiëren. Maar waar het een patiënt uiteindelijk
De behandelaren van Archipel
 De behandelaren van Archipel Arts, psycholoog, fysio- en ergotherapeut, logopedist, diëtist, muziektherapeut, maatschappelijk werker het gevoel van samen 'Oók als u behandeling nodig heeft wilt u zelf
De behandelaren van Archipel Arts, psycholoog, fysio- en ergotherapeut, logopedist, diëtist, muziektherapeut, maatschappelijk werker het gevoel van samen 'Oók als u behandeling nodig heeft wilt u zelf
Libra R&A locatie Blixembosch. Multiple Sclerose
 Libra R&A locatie Blixembosch MS Multiple Sclerose Deze folder is bedoeld voor mensen met multiple sclerose (MS) die worden behandeld bij Libra Revalidatie & Audiologie locatie Blixembosch. Tijdens uw
Libra R&A locatie Blixembosch MS Multiple Sclerose Deze folder is bedoeld voor mensen met multiple sclerose (MS) die worden behandeld bij Libra Revalidatie & Audiologie locatie Blixembosch. Tijdens uw
C-leg. W.Polomski revalidatiearts Heliomare Spaarne Ziekenhuis
 C-leg W.Polomski revalidatiearts Heliomare Spaarne Ziekenhuis C-leg 5 jaar klinische ervaring Indicatiestelling Wat is een C-leg Kniecomponent bestaande uit: monocentrisch kniescharnier computergestuurde
C-leg W.Polomski revalidatiearts Heliomare Spaarne Ziekenhuis C-leg 5 jaar klinische ervaring Indicatiestelling Wat is een C-leg Kniecomponent bestaande uit: monocentrisch kniescharnier computergestuurde
RICHTLIJN DIAGNOSTIEK EN BEHANDELING VAN AFASIE
 RICHTLIJN DIAGNOSTIEK EN BEHANDELING VAN AFASIE Samenvatting versie voor mensen met afasie en naasten Afasie is een taalstoornis, geen intelligentiestoornis Juli 2017 1 van 23 Inhoud Inleiding... 3 H1:
RICHTLIJN DIAGNOSTIEK EN BEHANDELING VAN AFASIE Samenvatting versie voor mensen met afasie en naasten Afasie is een taalstoornis, geen intelligentiestoornis Juli 2017 1 van 23 Inhoud Inleiding... 3 H1:
Revalidatie geneeskunde. Beenprothese
 Revalidatie geneeskunde Beenprothese Inhoudsopgave Algemeen... 4 Het revalidatieteam... 4 Revalidatiefasen... 5 Fase 1 Vlak na de amputatie...5 Fase 2 De eerste prothese en daarna...6 Fase 3 Prothesetraining
Revalidatie geneeskunde Beenprothese Inhoudsopgave Algemeen... 4 Het revalidatieteam... 4 Revalidatiefasen... 5 Fase 1 Vlak na de amputatie...5 Fase 2 De eerste prothese en daarna...6 Fase 3 Prothesetraining
Samenvatting Beloop van beperkingen in activiteiten bij oudere patiënten met artrose van heup of knie
 Beloop van beperkingen in activiteiten bij oudere patiënten met artrose van heup of knie Zoals beschreven in hoofdstuk 1, is artrose een chronische ziekte die vaak voorkomt bij ouderen en in het bijzonder
Beloop van beperkingen in activiteiten bij oudere patiënten met artrose van heup of knie Zoals beschreven in hoofdstuk 1, is artrose een chronische ziekte die vaak voorkomt bij ouderen en in het bijzonder
Chapter 9. Samenvatting
 Chapter 9 Samenvatting 130 Samenvatting 131 Samenvatting Complicaties van de onderste extremiteit, in het bijzonder voetulcera (voetwonden), veroorzaken een zeer grote ziektelast en een grote mate van
Chapter 9 Samenvatting 130 Samenvatting 131 Samenvatting Complicaties van de onderste extremiteit, in het bijzonder voetulcera (voetwonden), veroorzaken een zeer grote ziektelast en een grote mate van
Dit proefschrift presenteert de resultaten van het ALASCA onderzoek wat staat voor Activity and Life After Survival of a Cardiac Arrest.
 Samenvatting 152 Samenvatting Ieder jaar krijgen in Nederland 16.000 mensen een hartstilstand. Hoofdstuk 1 beschrijft de achtergrond van dit proefschrift. De kans om een hartstilstand te overleven is met
Samenvatting 152 Samenvatting Ieder jaar krijgen in Nederland 16.000 mensen een hartstilstand. Hoofdstuk 1 beschrijft de achtergrond van dit proefschrift. De kans om een hartstilstand te overleven is met
Hersenletsel uw behandelprogramma bij Adelante
 Hersenletsel uw behandelprogramma bij Adelante Voorwoord Hersenletsel Iedereen is anders. Elke situatie is anders en elk herstelproces verloopt anders. Dat realiseren wij ons heel goed. In dit hoofdstuk
Hersenletsel uw behandelprogramma bij Adelante Voorwoord Hersenletsel Iedereen is anders. Elke situatie is anders en elk herstelproces verloopt anders. Dat realiseren wij ons heel goed. In dit hoofdstuk
Amputatie van het been
 Amputatie van het been Polikliniek chirurgie mca.nl Inhoudsopgave Wat is een amputatie van het been? 3 Redenen voor operatie 3 Voorbereiding op de operatie 3 Opname 4 Tijdens de operatie 4 Na de operatie
Amputatie van het been Polikliniek chirurgie mca.nl Inhoudsopgave Wat is een amputatie van het been? 3 Redenen voor operatie 3 Voorbereiding op de operatie 3 Opname 4 Tijdens de operatie 4 Na de operatie
Patiënteninformatie. Groepsrevalidatie Parkinson
 Patiënteninformatie Groepsrevalidatie Parkinson Inhoud Inhoud... 2 Inleiding... 3 Algemene informatie... 3 Waarom multidisciplinaire revalidatie?... 4 Inhoud van het revalidatieprogramma... 4 Opbouw van
Patiënteninformatie Groepsrevalidatie Parkinson Inhoud Inhoud... 2 Inleiding... 3 Algemene informatie... 3 Waarom multidisciplinaire revalidatie?... 4 Inhoud van het revalidatieprogramma... 4 Opbouw van
REVALIDATIE. Chronische pijn
 REVALIDATIE Chronische pijn Chronische pijn Pijn is een waarschuwingssignaal dat ons beschermt. Pijn zorgt er bijvoorbeeld voor dat u niet blijft doorlopen met een gebroken been. Bij chronische pijnklachten
REVALIDATIE Chronische pijn Chronische pijn Pijn is een waarschuwingssignaal dat ons beschermt. Pijn zorgt er bijvoorbeeld voor dat u niet blijft doorlopen met een gebroken been. Bij chronische pijnklachten
Patiënteninformatie. Multidisciplinaire rugrevalidatie
 Patiënteninformatie Multidisciplinaire rugrevalidatie 1 Inhoud Inleiding... 3 Algemene informatie... 3 Voor wie is de multidisciplinaire rugrevalidatie bedoeld?... 4 Inhoud van het revalidatieprogramma...
Patiënteninformatie Multidisciplinaire rugrevalidatie 1 Inhoud Inleiding... 3 Algemene informatie... 3 Voor wie is de multidisciplinaire rugrevalidatie bedoeld?... 4 Inhoud van het revalidatieprogramma...
Amputatie. Chirurgie. Beter voor elkaar
 Amputatie Chirurgie Beter voor elkaar Amputatie van been of arm Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een ledemaat. Het is goed u te realiseren dat
Amputatie Chirurgie Beter voor elkaar Amputatie van been of arm Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een ledemaat. Het is goed u te realiseren dat
Cover Page. The handle holds various files of this Leiden University dissertation.
 Cover Page The handle http://hdl.handle.net/1887/43013 holds various files of this Leiden University dissertation. Author: Hofstede, S.N. Title: Optimization of care in orthopaedics and neurosurgery Issue
Cover Page The handle http://hdl.handle.net/1887/43013 holds various files of this Leiden University dissertation. Author: Hofstede, S.N. Title: Optimization of care in orthopaedics and neurosurgery Issue
