Implanteerbare Cardioverter- Defibrillator (ICD)
|
|
|
- Jacobus Martens
- 8 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Implanteerbare Cardioverter- Defibrillator (ICD)
2 Inhoudsopgave Inleiding 2 Het hart 3 De werking van het hart 3 Het normale hartritme 3 Hoe ontstaan hartritmestoornissen 4 Welke behandeling is mogelijk? 5 Waarom heb ik een ICD nodig? 6 Wat is een ICD? 7 Welke therapieën kan de ICD afgeven? 8 De implantatie van de ICD in het CWZ 11 De periode voor de implantatie 11 De implantatie 11 Het inbrengen van de elektrodes 12 Het implanteren van de pulsgenerator 12 Terug op de afdeling 14 Naar huis en dan? 14 De wond 15 Leefregels voor de eerste zes weken 16 Informatie over uw ICD 16 Mogelijke complicaties (risico s) en tegenslagen 17 Infecties 17 Bloeduitstorting 17 Uitwendige defibrillatie 17 Huidirritie 17 Verplaatsing/loslating van de elektroden 18 Klaplong 18 Tamponade 18 Onterechte schok 18 Elektrische storing 18 ICD'S en Reanimatie 18 Is de ICD zichtbaar en/of voelbaar? 19
3 Als de ICD therapie afgeeft 20 Wat voelt u van de schok? 20 Wat merkt de omgeving ervan? 21 Confrontatie bij het afgaan 21 Terechte en onterechte schokken 21 Wat moet u doen na een schok? 22 Follow-up; Controle van de ICD en levensduur van de batterij 23 De ICD in uw dagelijkse leven 24 Het rijbewijs 24 Sport, beweging en vrije tijd 31 Reizen met een ICD 32 Omgevingsinvloeden 34 Elektrische apparaten en huishoudelijke apparatuur 34 De invloed van een elektromagnetisch veld op de ICD 34 Poortjes voor luchthaven- en diefstalbeveiliging 35 Mobiele telefoons 35 Ziekenhuisapparatuur 35 Wat gebeurt er als u zich (ongemerkt) in een elektromagnetisch veld bevindt? 35 Vragen en antwoorden 36 Meer informatie 42 Belangrijke telefoonnummers 42 Handige adressen en websites 43 Medische termen verklaard 46 Ruimte voor uw eigen opmerkingen en/of vragen 48 Bijlage: tabellen apparatuur 49
4 Inleiding Deze brochure is bedoeld voor mensen die het advies hebben gekregen een ICD te laten implanteren. Ook kunt u deze brochure gebruiken voor familie en anderen in uw naaste omgeving die graag meer willen weten over ICD s. Voor ICD dragers bevat deze brochure nuttige informatie. Er wordt onder andere uitleg gegeven over: - Wat een ICD is en wat deze doet - Hoe de ICD wordt geïmplanteerd - Hoe het voelt als de ICD een shock afgeeft - Wat er gebeurt tijdens vervolgafspraken - Praktische adviezen voor het dagelijkse leven met een ICD Ook geeft deze brochure antwoord op een aantal veelvoorkomende vragen over ICD s. Deze brochure is bedoeld als aanvulling op het deskundige advies dat uw cardioloog, ICD technicus en/of gespecialiseerde verpleegkundige u kan geven op basis van zijn of haar kennis over uw aandoening. Daar waar ICD staat mag in sommige gevallen ook CRT-D = Bi-ventriculaire ICD worden gelezen. Dit is een ICD met een extra draad in de linkerhartkamer die vaak geïmplanteerd wordt bij hartfalenpatiënten. Meer hierover vindt u in deze folder en in de folder Bi-ventriculaire pacemaker. 2
5 Het hart De werking van het hart Het hart is een holle spier ter grootte van een flinke vuist. De functie van het hart is het rondpompen van het bloed. Dit gebeurt door middel van samentrekking van de hartspier. Het hart is te verdelen in een linker- en een rechterharthelft. Deze worden op hun beurt weer onderverdeeld in de boezems (atriums) en de kamers (ventrikels). De linkerkamer pompt het bloed het lichaam in. Dit bloed komt terecht in de organen en komt uiteindelijk weer terug in de rechterboezem. Van hieruit gaat het bloed naar de rechterkamer en komt, na de longen gepasseerd te hebben, in de linkerboezem terecht. Om het bloed in de juiste richting te laten stromen zijn er kleppen aanwezig in zowel het hart als in de bloedbaan. In de longen wordt zuurstof aan het bloed toegevoegd. Het lichaam verbruikt, het door het bloed vervoerde, zuurstof. De hartspier zelf heeft ook zuurstof nodig om haar taak te kunnen vervullen. Deze zuurstof wordt aangeboden via het bloed dat door de kransslagaders loopt. Het normale hartritme Het hart heeft een eigen elektrisch systeem dat de hartfrequentie regelt. Een gezond hart slaat heel regelmatig: in rust 60 tot 80 keer per minuut; bij inspanning kan dit wel 160 tot 180 keer per minuut zijn. Het samentrekken van de hartspier wordt veroorzaakt door elektrische signaaltjes die ontstaan in de sinusknoop, boven in de rechterboezem. Deze sinusknoop is de natuurlijke pacemaker (gangmaker) van het hart en geeft regelmatig zwakke elektrische impulsen af die zich via de AV-knoop (dit is een soort tussenstation, gelegen tussen boezems en kamers) naar de rest van het hart verplaatsen. Dit geeft een gelijkmatig hartritme, waarbij eerst de boezems en daarna de kamers samentrekken. Het functioneren van het geleidingssysteem kan op een elektrocardiogram (ECG) zichtbaar worden gemaakt. 3
6 Hoe ontstaan hartritmestoornissen? Bijna iedereen heeft zijn hart wel eens voelen overslaan. Bijvoorbeeld bij spanningen, of na een kop sterke koffie. Af en toe een hartoverslag (extrasystole) is in een gezond hart ongevaarlijk. Een hartoverslag ontstaat als een ander stukje van de hartspier ook even als pacemaker gaat functioneren, net als de sinusknoop. Vaak blijft het bij een aantal extra slagen en neemt de sinusknoop het ritme weer over. Bij mensen met een vergroot, beschadigd of abnormaal hart kunnen sommige hartoverslagen wel gevaarlijk zijn, met levensgevaarlijke hartritmestoornissen tot gevolg. Hartritmes van 150 tot 200 slagen per minuut zijn dan geen uitzondering. In de cardiologie spreekt men dan van een tachycardie (te snel hartritme). Dit is vooral gevaarlijk als de elektrische impulsen uit de hartkamers komen in plaats van uit de sinusknoop. Deze snelle vorm van aritmie, de zogeheten ventriculaire tachycardie (VT s), gaat meestal gepaard met gevoelens van duizeligheid en slapte. Als de hartfrequentie nog verder oploopt, kan een tachycardie overgaan in kamerfibrilleren, ook wel ventrikelfibrilleren (VF) genoemd. Er heerst dan totale chaos in de elektrische geleiding van het hart. De kamers (ventrikels) van het hart, die verantwoordelijk zijn voor het rondpompen van het bloed door het lichaam, zullen gaan trillen (fibrilleren) in plaats van samenknijpen. Het gevolg daarvan is dat het hart niet langer meer bloed door het lichaam zal rondpompen, waardoor een stilstand van de bloedcirculatie ontstaat. Hierdoor komen de vitale organen zoals hersenen, nieren, lever en de hartspier zelf in zuurstofnood en ontstaat er een levensbedreigende situatie die snel verholpen dient te worden. Jaarlijks sterven in Nederland ongeveer mensen plotseling door een hartstilstand. 4
7 Welke behandeling is mogelijk? De enige doeltreffende eerste hulp in het geval van kamerfibrilleren (ventrikelfibrilleren) bestaat uit het toepassen van elektrische shocks, ofwel defibrillatie. Defibrillatie houdt in dat een hoeveelheid stroom door het hart gestuurd wordt om de elektrische chaos in het hart tot stilstand te brengen. Hierna kan het hart weer in een normaal ritme gaan kloppen. De sinusknoop krijgt zo de kans zijn taak als dirigent weer op zich te nemen. Naast een te snelle hartslag (tachycardie) kan ook een te trage hartslag (bradycardie) een gevaar vormen. De patiënt kan moe zijn, duizelig worden of flauwvallen omdat de bloedtoevoer naar de hersenen onvoldoende is. In een ziek hart kan een bradycardie echter omslaan in een levensgevaarlijke tachycardie. Een pacemaker zorgt ervoor dat het hartritme niet te traag wordt, maar kan niet voorkomen dat levensgevaarlijke tachycardieën of kamerfibrillatie geremd worden. Medicijnen kunnen hartritmestoornissen niet in alle gevallen voorkomen. Een ICD is uiteindelijk meestal de enige oplossing voor het behandelen van ernstige, levensbedreigende hartritmestoornissen. In zeer speciale gevallen kan de ritmestoornis ook worden weggebrand door middel van catheterabblatie. Helaas kan de ICD het ontstaan ervan niet voorkomen en biedt het ook geen genezing. 5
8 Waarom heb ik een ICD nodig? ICD s worden geïmplanteerd bij: mensen die een eerdere hartstilstand, ten gevolge van een kamerritmestoornis (ventrikelfibrilleren), hebben overleefd, dankzij succesvolle reanimatie. mensen die een verhoogd risico hebben op het krijgen van hartritmestoornissen; zoals bijvoorbeeld bij een ernstig verminderde hartfunctie (hartfalen). Sommige mensen met een aangeboren hartafwijking, bijvoorbeeld Brugada syndroom, Lang QT-syndroom. ICD s kunnen twee soorten hartritmestoornissen (aritmieën) behandelen; - kamertachycardieën, ook wel ventrikeltachycardieën genoemd (VT s) en - kamerfibrilleren, ook wel ventrikelfibrilleren (VF). Deze aritmieën hebben veel verschillende oorzaken, maar komen het meest voor bij mensen na een hartinfarct en bij mensen met een hartspierziekte (een cardiomyopathie). Ook bij mensen met ernstig hartfalen (sterk verminderde hartfunctie) kunnen deze hartritmestoornissen ontstaan. ICD s worden ook geïmplanteerd bij mensen die nog nooit symptomen, passend bij VT s of VF, hebben gehad, maar waarvan het risico op het ontwikkelen van deze ritmestoornissen verhoogd is. Aan de andere kant zijn er mensen met VT s of VF zonder aanwezigheid van een onderliggende hartziekte. Andere manieren om hartritmestoornissen te behandelen of te voorkomen Voor sommige mensen biedt medicatie een uitkomst. Voor anderen kan katheter abblatie of chirurgie de oplossing zijn. Hierbij wordt het gedeelte van het hart wat de hartritmestoornis veroorzaakt geïsoleerd of uitgeschakeld. Maar zelfs als uw arts een van deze behandelingen heeft aanbevolen, kan hij of zij ook een ICD implantatie als back-up aanbevelen. ICD s worden alleen geïmplanteerd om hartritmestoornissen te behandelen. Andere symptomen zoals pijn op de borst of kortademigheid worden niet behandeld. Mensen met een ICD kunnen vaak een normaal leven zonder veel beperkingen leiden. En u hebt de geruststelling dat, als u een hartritmestoornis krijgt, u een ingebouwde levensredder hebt. In feite is het hele idee achter de ICD dat u door kunt gaan met uw leven zonder u zorgen te maken over (eventuele) hartritmestoornissen. Natuurlijk; het is wellicht nodig uw levensstijl aan te passen, maar de meeste mensen zeggen dat ze na een tijdje wennen aan deze wijzigingen. U vindt meer informatie over het dagelijkse leven met een ICD op blz
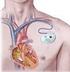
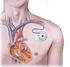
9 Wat is een ICD? ICD staat voor Implanteerbare (inwendige) Cardioverter Defibrillator. Een ICD bestaat uit: Een pulsgenerator (het kastje ), en Een, twee of drie elektroden (de draden ) Een moderne pulsgenerator is iets groter dan een luciferdoosje en weegt ongeveer gram (afhankelijk van het type). Het bevat een batterij en een elektronisch circuit in een titanium omhulsel met afgeronde vormen. De pulsgenerator wordt verbonden met de boezem en kamers van het hart d.m.v. één of meerdere elektrodes die via een ader in de binnenkant van het hart worden gelegd. De ICD bewaakt uw hartritme continue en kan op verschillende manieren ingrijpen bij een ritmestoornis (therapie geven). Al deze gegevens worden opgeslagen en bewaard zodat de ICD technicus tijdens een controle deze kan opvragen met behulp van het analyse- en programmeerapparaat (de programmer ). De ICD registreert namelijk hoeveel en welke therapieën er zijn afgegeven op welk tijdstip en slaat deze gegevens in het interne 7
10 geheugen op. Eens per 24 uur voert de ICD een controle uit om te testen of de elektroden goed functioneren en of er genoeg vermogen is om therapie af te geven. U voelt hier niets van. De ICD kan met grote betrouwbaarheid een versnelling van de hartslag door fysieke inspanning onderscheiden van een hartritmestoornis. Tijdens de implantatie wordt de ICD ingesteld op uw persoonlijke situatie. Indien nodig kan de ICD technicus of de cardioloog dit later aanpassen. Als u wilt weten hoe uw ICD is ingesteld kunt u dat aan de technicus vragen tijdens een controle. De ICD kan de volgende therapieën afgeven: Anti Tachycardie Pacing (ATP) Cardioversie Defribrillatie Pacemakerfunctie Anti Tachycardie Pacing (ATP) Wanneer de eigen hartslag boven een maximum ingesteld hartritme komt, zoals bij ventriculaire (kamer) tachycardieën (VT s) probeert hij het hartritme te herstellen door een reeks korte en snelle impulsen af te geven. Deze VT s worden niet als direct levensbedreigend beschouwd. De ICD neemt de VT korte tijd over; ook wel overpacen genoemd. De therapie kan een aantal malen achter elkaar herhaald worden totdat de hartritmestoornis stopt. In veel gevallen merkt u hier niets van en wordt deze therapie pas bij een controle van de ICD opgemerkt. Onderstaand plaatje laat Anti Tachycardie Pacing zien. Cardioversie Als de ATP (zoals hierboven beschreven) niet voldoende is om het hartritme af te remmen dan zal de ICD een zwakke tot sterke stroomstoot (schok) afgeven om het hartritme definitief te herstellen. 8
11 Defibrillatie Als de ICD kamerfibrilleren, oftewel ventrikelfibrilleren (een levensbedreigende hartritmestoornis) waarneemt zal de ICD één of meerdere sterke stroomstoten afgeven om de hartslag normaal te krijgen. Dit wordt defibrilleren genoemd. De geïmplanteerde ICD kan al binnen 10 à 12 seconden hartritmestoornissen behandelen. In sommige gevallen is meer dan één schok nodig. Pacemakerfunctie De ICD heeft een ingebouwde pacemakerfunctie. Als de eigen hartslag onder een bepaald ingesteld hartritme komt, kan deze in werking treden. Bijvoorbeeld bij een hartfrequentie van 50. De pacemakerfunctie kan ook gebruikt worden na een schok. Soms is het hart na een schok enkele seconden inactief en kan de ICD de hartspier en bloedsomloop ondersteunen door het afgeven van pacemakerimpulsen. De ICD werkt dus ook als een gewone pacemaker bij een te traag hartritme. Biventriculaire ICD s of resynchronisatie therapie Een aantal mensen met hartfalen hebben een verhoogd risico op hartritmestoornissen zoals VT s en VF en komen ook in aanmerking voor een ICD. Daarnaast zijn er een aantal hartfalenpatiënten met een verzwakt hart waarvan de beide kamers niet gelijktijdig (synchroon) samentrekken, die in aanmerking komen voor een biventriculaire ICD. Dit kan door middel van een speciale echo van het hart worden aangetoond. Deze ICD s hebben een derde elektrode aan de achterkant van het hart ter hoogte van de linkerkamer. Naast de normale ICD functies, kan deze ICD de kamers weer synchroon laten samentrekken, ook wel cardiale resynchronisatie (CRT) therapie genoemd. Meestal kan het hart, na implantatie van een biventriculaire ICD effectiever pompen en het inspanningsvermogen verbeteren. Meer informatie over de biventriculaire pacemaker en/of ICD vindt u in de desbetreffende folder. 9
12 Automatische zelftest? De ICD voert dagelijks een automatische zelftest uit. Zeer zelden voorkomende storingen kunnen ervoor zorgen dat de ICD op een bepaald tijdstip een signaal laat horen of voelen. Een dergelijk signaal wordt een patiënt alert genoemd. De wijze waarop een ICD een patiënt alert kan laten horen of voelen verschilt van merk en model. De ICD technicus zal u daarover informeren. 10
13 De implantatie van de ICD in het CWZ De periode voor de implantatie Patiënten die in aanmerking komen voor een ICD, komen (met eigen vervoer) vanuit huis. Laat u rijden, want u mag na de implantatie niet zelf autorijden. Opname vindt plaats op afdeling B42 Cardiologie. Als de implantatie in de ochtend gepland staat, wordt u de dag van tevoren opgenomen. Als de implantatie in de middag gepland is dan is de opname dezelfde dag s morgens. De verpleegkundige ontvangt de patiënt en zal zo nodig nog aanvullende informatie geven over de procedure. De bloeddruk en de pols worden gemeten en er zal een hartfilmpje (ECG) gemaakt worden. Voor de ingreep wordt de linkerborst en linkeroksel geschoren. Daarnaast wordt een infuusnaaldje ingebracht, waaruit bloed wordt afgenomen. U wordt aangesloten aan de telemonitor (hartritmebewaking middels een kastje met drie draden aangesloten op stickers op de borstkas). Bij vervanging van de pulsgenerator is dit laatste niet nodig. Het is belangrijk dat u voorafgaand aan de implantatie nuchter bent. Dit betekent geen voedsel en drinken vanaf middernacht (24.00 uur). Een paar slokjes water per uur is toegestaan. Bent u voor s middags ingepland dan blijft u na het ontbijt nuchter. Met het gebruik van antistollingsmiddelen bent u meestal tijdelijk gestopt. Meer informatie hierover krijgt u van het secretariaat. Vlak voor de implantatie krijgt u op de afdeling ziekenhuiskleding aan. Uw ondergoed en eventueel sokken mag u aanhouden. U krijgt een (preventieve) antibiotica kuur en standaard een tabletje met een rustgevende werking. Horloge, sieraden en eventuele (gebits)protheses laat u op de afdeling (sieraden nog liever thuis). Een goed passende gebitsprothese mag u inhouden. Nagellak moet verwijderd zijn. Uw gehoorapparaat mag u inhouden. Als u aan de beurt bent, wordt u door de verpleegkundige en een transportmedewerker naar de hartkatheterisatiekamer gebracht. De implantatie Afhankelijk van het type ICD dat bij u wordt geïmplanteerd duurt de implantatie meestal anderhalf tot twee uur. Als u een bi-ventriculaire ICD krijgt dan kan de ingreep enige uren (één à twee uren) langer duren. Dit komt omdat de procedure van het opvoeren van de derde draad naar de linkerhartkamer ingewikkeld kan zijn. 11
14 U krijgt een steriel laken over u heen en de plek waar de ICD wordt ingebracht wordt plaatselijk verdoofd. U bent dus volledig bij kennis tijdens het plaatsen van de ICD. Tijdens de hele procedure wordt u op de hoogte gehouden van de werkwijze en krijgt u eventueel extra medicatie tegen de pijn. Na de voorbereidingen, die ongeveer 20 minuten duren, start de cardioloog de implantatie. De ICD implantatie verloopt in twee fases. 1. De elektrodes worden ingebracht. 2. De pulsgenerator wordt geïmplanteerd. Het inbrengen van de elektrodes Er wordt een kleine snee gemaakt, van ongeveer 7 à 8cm lang, net onder uw sleutelbeen. De elektrode wordt vervolgens via een ader opgevoerd naar de rechterkamer van het hart. (zie het plaatje hierboven) Bij de meeste mensen wordt ook een tweede elektrode ingebracht, in de rechterboezem, om ook hier het ritme te beoordelen en zo nodig een prikkel af te geven (te pacen). Als u een bi-ventriculaire ICD krijgt wordt er nog een derde elektrode ingebracht. De cardioloog zal nu de positie van de elektrodes controleren door middel van röntgendoorlichting. Wanneer de elektrodes op de juiste plaats liggen worden ze met een steekje vastgezet. Er worden tests uitgevoerd om te controleren of de elektrodes goed functioneren. Het implanteren van de pulsgenerator Na het inbrengen van de elektrodes maakt de cardioloog een zakje (de pocket ) onder de huid, tussen het linkersleutelbeen en de tepel, voor de pulsgenerator. 12
15 Het maken van de pocket gebeurt onder plaatselijke verdoving maar kan kortdurend een onaangenaam gevoel geven. Daarna zal de cardioloog de elektrodes aan de pulsgenerator bevestigen en in de pocket plaatsen. Daarna wordt de wond gesloten. In de meeste gevallen gebruikt de arts hiervoor oplosbare hechtingen. Vervolgens testen de arts en technici de juiste werking van de ICD. U wordt in slaap gebracht met een kort werkzaam slaapmiddel (roesje) en vervolgens wordt een hartritmestoornis opgewekt om te controleren of de ICD goed werkt. De ICD reageert met het toedienen van een schok die het hart in het normale ritme terug brengt. Als blijkt dat de ICD goed is ingesteld, dan wordt u weer wakker gemaakt. Mocht de ICD, om welke reden dan ook, niet goed functioneren dan wordt de altijd aanwezige externe defibrillator gebruikt. Er wordt zo nodig nog een röntgenfoto van de borstkas (hart en longen) gemaakt om de positie van de elektrodes te controleren. 13
16 Terug op de afdeling Als u terug komt op de afdeling voelt u zich waarschijnlijk nog wat suf en slaperig van het roesje. Dit kan een paar uur duren. U krijgt 12 uur bedrust. Soms zit er een drukverband op de operatiewond om nabloeden te voorkomen. Een verpleegkundige zal u weer aansluiten aan de telemonitor. Zodra u helemaal wakker bent en u zich goed genoeg voelt mag u wat eten en drinken. De verpleegkundigen op de afdeling houden u goed in de gaten en voeren regelmatig controles uit zoals temperatuur, polsslag, bloeddruk meten en wondcontroles. Hebt u na de implantatie pijn in het operatiegebied, maak dit dan kenbaar aan de verpleging. U kunt dan starten met pijnbestrijding: dit bespoedigt uw herstel. Voor ontslag zal de infuusnaald verwijderd worden en worden stickerresten (van de plakkers van de telemonitor) verwijderd. De pacemakertechnicus meet de ICD de ochtend van ontslag door en doet zo nodig aanpassingen. U krijgt dan ook een (voorlopig) ICD identiteitskaart en een brief met instructies mee. U kunt in principe de volgende dag naar huis. Uiteraard hangt dit ook af van uw gezondheidssituatie. Sommige patiënten blijven nog een paar dagen in het CWZ. De cardioloog informeert u hierover. Naar huis en dan? Bij ontslag krijgt u van de secretaresse van de afdeling de volgende ontslagpapieren mee: De afsprakenkaart met daarop de volgende afspraken: o wondcontrole c.q. hechting verwijderen (als u geen oplosbare hechtingen heeft), o controle bij uw cardioloog, o controle bij de ICD technicus, o controle bij de hartfalenverpleegkundige (wanneer u daar bekend of aangemeld bent) Een brief en ECG voor uw huisarts Uw medicijnlijst en eventuele recepten Zo nodig een brief voor de trombosedienst (Soms wordt de afsprakenkaart later naar u opgestuurd) 14
17 De wond De eventuele wondpijn zal snel minder worden. Als de pulsgenerator onder de spier is geplaatst kunt u enige weken last hebben van spierpijn rondom de wond. Tot twee dagen na de implantatie moet de wond goed droog gehouden worden. U mag zich dus niet helemaal douchen, alleen vanaf buikhoogte tot voeten. Haren wassen onder de douche wordt direct na de implantatie afgeraden. U moet de wond goed in de gaten houden. Bij zwelling, roodheid, vocht of bloedverlies uit de wond kunt u de Eerste Harthulp bellen. Evenals bij pijn, koorts (boven de 38º Celsius) en gapende wondranden. In verband met de kans op infectie moet u hier niet te lang mee wachten! De hechtingen zijn oplosbaar en verdwijnen vanzelf. U moet deze dus niet zelf verwijderen of er aan trekken. Bloeduitstortingen kunnen geen kwaad en verdwijnen meestal spontaan, soms na enkele weken. De wondpleister kunt u drie tot vijf dagen laten zitten, als het nodig is, kunt u de pleister verschonen. Wij adviseren om tot de eerste wondcontrole niet te fietsen en om onverhoedse draaibewegingen met de armen te vermijden. 15
18 Leefregels voor de eerste zes weken De elektrodes hebben voldoende tijd nodig om vast te groeien. Gedurende de eerste week na de implantatie is het erg belangrijk dat u uw bovenarm aan operatiezijde niet boven schouderhoogte optilt. Vermijd rekken, strekken, ronddraaiende bewegingen boven schouderhoogte, tillen, druk uitoefenen en dergelijke. De onderarm kunt u vrij bewegen. Vermijd spanning op de draden, en beweeg uw arm niet achter uw lichaam. Als u bijvoorbeeld uw jas aantrekt: eerst de arm aan de kant van de ICD en dan pas de andere arm. Ook in de vijf weken daarna blijft voorzichtigheid geboden. Draag geen zware voorwerpen en verricht geen zware lichamelijke arbeid. Ga dus geen ramen lappen, muren verven of met zware vuilniszakken sjouwen. Vermijd activiteiten die een zaagbeweging van uw schouder vragen, zoals stofzuigen en dweilen. Ga niet zwemmen. Vermijd knellende kleding, korsetten en bretels, deze kunnen de wond irriteren en de schouder belasten; bh-bandjes kunnen eveneens onprettig aanvoelen. Het is echter van groot belang dat u voorzichtig bewegingen blijft maken om u arm mobiel te houden en een vastzittende schouder (frozen shoulder genoemd) te voorkomen. U krijgt een rijverbod gedurende de eerste twee maanden na de implantatie. Meer hierover vindt u op blz. 24. Normaal gesproken kunt u na zes weken de meeste van uw dagelijkse bezigheden weer oppakken. Informatie over uw ICD Voor u het ziekenhuis verlaat zal de verpleegkundige of ICD technicus u eventueel nog aanvullende informatie geven over het dagelijkse leven met de ICD, inclusief informatie over autorijden en welke activiteiten u moet vermijden. Voor meer informatie hierover, zie blz. 24. Zij zullen ook uitleg geven over de speciale signalen van uw ICD. Sommige ICD s worden bijvoorbeeld geprogrammeerd om speciale geluiden af te geven in bepaalde omstandigheden, zoals wanneer de batterij leeg begint te raken of als er problemen zijn met de elektroden. Deze signalen kunnen van het ene tot het andere apparaat verschillen. U krijgt ook de telefoonnummers van uw ICD technicus (en als u bekend bent op de hartfalenpoli van de hartfalenverpleegkundige), die u kunt bellen bij vragen of als de ICD bijvoorbeeld een schok heeft afgegeven. Voor ontslag ontvangt u van de ICD technicus een ICD identiteitskaart waarop belangrijke informatie over het merk en type ICD staat vermeld. Draag dit kaartje altijd bij u zodat, als er een noodgeval is, artsen, technici, verpleegkundigen en/of ambulance personeel exact weten welk soort ICD bij u is geïmplanteerd. 16
19 Mogelijke complicaties (risico s) en tegenslagen Een ingreep brengt altijd een risico met zich mee. Uiteraard wordt geprobeerd om complicaties te voorkomen. Het is echter wel zo dat sommige mensen die in aanmerking komen voor een ICD ook hartfalen (een verminderde hartfunctie) hebben en hierdoor al een grotere kans op complicaties hebben (zoals bij elke vorm van chirurgie). Uw arts zal, voor de ICD implantatie, uw situatie met u bespreken. Complicaties bij een ICD (implantatie) zijn zeldzaam, maar ze worden hieronder voor de volledigheid genoemd: Infecties Er is een klein risico op infecties wanneer er iets in het lichaam wordt geïmplanteerd wat lichaamsvreemd is. Als een onderdeel van het apparaat gaat ontsteken dan is het mogelijk dat het gehele ICD systeem verwijderd moet worden. Rondom de implantatie wordt steriel gewerkt en u krijgt antibiotica toegediend om het risico op infecties zo klein mogelijk te houden. Bij zwelling, roodheid, vocht of bloedverlies uit de wond kunt u de Eerste Harthulp bellen. Evenals bij pijn, koorts (boven de 38º Celsius) en gapende wondranden. Telefoon: (24-uurs bereikbaarheid) Bloeduitstorting Bij het maken van de pocket kan een bloedvaatje geraakt worden waardoor een bloeduitstorting ontstaat. Deze verdwijnt meestal na enkele dagen. Meestal treedt dit direct op na de ingreep. Uitwendige defibrillatie Meteen na de implantatie wordt de ICD getest. Daartoe wordt een hartritmestoornis opgewekt. Een enkele keer is de ICD nog niet voldoende afgesteld en is uitwendige defibrillatie nodig om de hartritmestoornis te beëindigen. U wordt hiervan na de implantatie op de hoogte gebracht; een tweede ICD test is dan soms later nodig. Meestal werkt de ICD na deze tweede test optimaal. Huidirritatie In zeldzame gevallen kan de pulsgenerator huidirritaties veroorzaken. Heel zelden komt het voor dat de huid dan ook kapot gaat. In dat geval zal de ICD opnieuw moeten worden geimplanteerd. 17
20 Verplaatsing/loslating van de elektroden Af en toe komt het voor dat een elektrode niet op de juiste plek blijft zitten. Dit wordt meestal gezien tijdens een reguliere follow-up. Klaplong Er is een zeer kleine kans dat bij het aanprikken van de ader onder het sleutelbeen het longvlies wordt geraakt. De long valt dan (gedeeltelijk) samen. Zo nodig kan dit behandeld worden door lucht weg te zuigen zodat de long weer kan ontplooien. Tamponade Tijdens het inbrengen van de elektroden in het hart kan per ongeluk door de hartkamerwand of door een hartader worden geprikt. Dit heeft tot gevolg dat er bloed in het hartzakje stroomt. Het hart kan dan minder goed bloed uitpompen. Dit is een zeer zeldzame complicatie die behandeld kan worden met een punctie om het bloed uit het hartzakje weg te zuigen. Onterechte schok Het zou kunnen dat u één of meerdere onterechte schokken krijgt. In sommige gevallen worden er meerdere schokken vlak achter elkaar afgegeven. Alleen als u zich niet goed voelt of niet in staat bent zelf contact op te nemen met het ziekenhuis, belt u 112. Als u meerdere shocks hebt gehad en u voelt zich daarna weer goed, neem dan contact op met het ziekenhuis. In overleg met de dienstdoende cardioloog komt u naar het ziekenhuis. Maar vaak is het voldoende als u op de eerstvolgende werkdag naar het ziekenhuis komt. Raadpleeg het schema: Wat moet u doen na een schok (blz. 22)? Een ICD-technicus of een arts kan dan de ICD zonodig opnieuw instellen. Als het nodig is kan uw medicatie worden aangepast Elektrische storing Heel zeldzaam is een elektronische storing van de pulsgenerator, maar de followup bezoeken zijn er juist om dit te voorkomen en te detecteren. ICD'S en reanimatie Bij sommige patiënten werkt de ICD niet of onvoldoende effectief. Als dit bij u gebeurt en u voelt zich niet goed worden bel dan 112. Soms is het nodig om een normale reanimatie in gang te zetten. Gelukkig is dit maar heel zeldzaam en is de programmering van de ICD zodanig om dit juist te voorkomen. 18
21 Is de ICD zichtbaar en/of voelbaar? Bij de ene patiënt is de ICD wel te zien als een lichte verhevenheid en bij de ander nauwelijks. Dit hangt mede af of de ICD onder de huid geplaatst is of onder de spier en van de hoeveelheid vet en/of spiermassa in het bovenlichaam. Zo is bij een magere patiënt de ICD, als deze onder de huid geïmplanteerd is, goed te zien. Zeker in het begin is de pulsgenerator altijd voelbaar. Van de draden (elektroden) merkt u niets. Het accepteren van dit technisch apparaat in het lichaam zal door een ieder anders ervaren en beleefd worden. Bij de meeste patiënten verdwijnt de angst en onzekerheid voor de ICD vrij snel en wordt deze niet meer als belastend of beperkend ervaren. Het geeft juist meer bewegingsvrijheid omdat men niet meer met de constante angst leeft om getroffen te worden door een ernstige hartritmestoornis buiten het bereik van directe medische hulp. 19
22 Als de ICD therapie afgeeft De ICD is geïmplanteerd omdat u een verhoogde kans heeft op het krijgen van een levensbedreigende hartritmestoornis. Het is dus mogelijk dat de ICD in de toekomst actief wordt en therapie zal afgeven. Veel ICD dragers maken zich al voor de implantatie zorgen over wat er gebeurt als de ICD afgaat en hoe het voelt. Dit is moeilijk te voorspellen. De programmering van de ICD is namelijk op uw persoonlijke behoefte afgestemd. Het type therapie en het ogenblik waarop de therapie wordt afgegeven zijn afhankelijk van de individueel geprogrammeerde instellingen. Wat voelt u van de schok? Dit verschilt heel sterk per persoon. Onderstaande informatie geeft wat meer inzicht in hoe het krijgen van een schok zou kunnen voelen. Sommige hartritmestoornissen kunnen gecorrigeerd worden met een reeks van hele kleine elektrische impulsen. Het te snelle hartritme wordt als het ware kort overgenomen en vervolgens beëindigd door middel van Anti Tachycardie Pacing (ATP). De één ervaart dit als bonken in de keel en hartkloppingen en de ander voelt hier helemaal niets van. Als de Anti Tachycardie Pacing geen resultaat heeft vindt er cardioversie en/of defibrillatie plaats. Hierbij wordt een zwakke tot krachtige elektrische schok afgegeven daar er sprake is van een levensbedreigend hartritme. ICD dragers ervaren het krijgen van een dergelijke schok op verschillende manieren. Het hangt ervan af of u bij kennis bent of niet. Door de hartritmestoornis vermindert de werking van de pompfunctie van het hart, waardoor er minder bloed door het lichaam stroomt en dus ook naar de hersenen. U kunt zich daardoor duizelig voelen of als gevolg van het zuurstoftekort flauwvallen. Een bewust meegemaakte schok kan aanvoelen als een krachtige en pijnlijke klap of stomp op de borst, die kort maar hevig is. Anderen ervaren het als een korte schok alsof je schrikdraad hebt aangeraakt. U kunt dit als zeer verontrustend ervaren, zeker als het voor het eerst gebeurt. Als u ten gevolge van de hartritmestoornis het bewustzijn verliest, voelt u de schok niet. Mogelijk zijn er meerdere schokken nodig om de hartritmestoornis te onderdrukken. Naderhand kunt u zich vermoeid voelen of spierpijn hebben aan de kant waar de ICD is geïmplanteerd en zult u waarschijnlijk behoefte hebben aan een paar minuten rust om te herstellen voor u verder gaat met uw activiteiten. In het algemeen geldt dat, bij alles wat u doet, de mogelijkheid bestaat dat u kunt vallen wanneer u een ritmestoornis heeft of een schok ervaart. De ICD beschermt tegen ritmestoornissen, maar voorkomt de gevolgen van een ritmestoornis (de val) niet. Mocht u van tevoren gewaarschuwd worden door bovengenoemde symptomen, ga dan zitten of liggen zodat u uzelf niet verwondt. 20
23 Wat merkt de omgeving ervan? De spieren in de borst en bovenarmen kunnen tijdens de sterke schok krachtig samentrekken. Als iemand bijvoorbeeld uw hand vasthoudt op het moment dat er een schok wordt afgegeven dan zal deze persoon een soort tinteling merken. Dit is absoluut ongevaarlijk en heeft geen gevolgen voor het hartritme van de ander. Het kan voor u heel geruststellend zijn als iemand u tijdens de schok vasthoudt. Confrontatie bij het afgaan Als de ICD een schok heeft afgegeven kan dit dubbele gevoelens teweegbrengen. Enerzijds een geruststelling dat de ICD zijn werk goed heeft gedaan, anderzijds het besef dat u het zonder ICD mogelijk niet overleefd had. Gevoelens van somberheid worden dan niet altijd begrepen door de omgeving. Ook kan de partner anders tegen het afgaan van de ICD aankijken en dit kan spanningen met zich meebrengen. Het is begrijpelijk dat het niet altijd een gemakkelijke situatie is om te leven met de ICD en de gevolgen hiervan. Mogelijk bent u wat gespannen en voelt u zich af en toe angstig of reageert u anders dan u van uzelf gewend bent. Schroom niet hierover te praten of hulp te vragen. Er zijn diverse mogelijkheden om hulp te zoeken. Voor de één is lotgenotencontact een goede manier, voor de ander de hulp van maatschappelijk werk of een gesprek met de hartfalenverpleegkundige en/of ICD technicus. Gun uzelf en uw familie een paar maanden de tijd om aan de nieuwe situatie te wennen. Terechte en onterechte schokken De ICD is een technisch vernuftig apparaatje dat als een continue bewaker functioneert. Het registreert 24 uur per dag het hartritme van de ICD drager. Ondanks de huidige techniek is het niet uitgesloten dat de ICD onterecht afgaat. Onterechte schokken komen weinig voor, maar voor de volledigheid worden ze wel besproken in deze folder. Er wordt onderscheid gemaakt tussen terechte en onterechte schokken. Een terechte schok wordt door een ICD afgegeven als er een levensbedreigende ritmestoornis aan de gang is die niet spontaan stopt en er direct actie van de ICD gewenst is. Een onterechte schok is een schok die afgegeven is als reactie op een niet bedreigende ritmestoornis vanuit de boezem, een te snel hartritme op basis van extreme inspanning, elektrische stoorsignalen bij een defect aan het systeem of bij een sterke elektrische bron in de omgeving. 21
24 Wat moet u doen na een schok? Wat moet u doen als de ICD een schok heeft afgegeven? Heeft de ICD één keer een schok afgegeven en voelt u zich daarna weer goed; bel tijdens kantooruren de Hartfunctieafdeling en maak een vervroegde afspraak voor het uitlezen van de ICD. Tel: Zo nodig worden de instellingen van de ICD aangepast of wordt u medicatie aangepast om een optimale werking van uw ICD te garanderen. Heeft de ICD één keer een schok afgegeven en voelt u zich daarna niet goed, duizelig of heeft u pijn op de borst of hartkloppingen, òf hebt u binnen 24 uur meerdere schokken gekregen, bel dan direct: de Hartfunctieafdeling (alleen bereikbaar tijdens kantooruren). Tel: Buiten kantooruren belt u: De Eerste Harthulp van het CWZ (24 uur bereikbaar). Tel: Bij paniek of doet de situatie zich voor dat men, ondanks één of meerdere schokken, na één minuut nog buiten bewustzijn is dan is het raadzaam om 112 te bellen en te starten met reanimeren. Er kan immers ook iets anders aan de hand zijn dan een hartritmestoornis. Na een schok geldt opnieuw een ontzegging van de rijbevoegdheid voor een termijn van 2 maanden! 22
25 Follow-up; Controle van de ICD en levensduur van de batterij Een ICD batterij gaat gemiddeld vier tot zes jaar mee, afhankelijk van het type ICD, de instellingen en hoe vaak de ICD moet ingrijpen. De eerste poliklinische controle vindt tien tot veertien dagen na de implantatie plaats. Dit is een wondcontrole en er worden eventueel hechtingen verwijderd. Meestal worden er oplosbare hechtingen gebruikt die vanzelf oplossen. De volgende keer dat u komt is na ongeveer twee maanden. Nu krijgt u het keuringsrapport van de cardioloog waarmee u uw rijbewijs aan kunt vragen. Latere controles vinden om het half jaar plaats. Als de energie in de batterij minder wordt, krijgt u vaker controles. Tijdens elk follow-up bezoek aan de ICD technicus, wordt de batterij gecontroleerd. Daarnaast worden er nog andere controles gedaan. Uw ICD wordt als het ware elektronisch ondervraagd om te weten te komen wat er sinds u laatste controle is gebeurd; of u hartritmestoornissen heeft gehad en of en welke therapie er wanneer afgegeven is. Het is mogelijk dat u tijdens dit testen een licht bonzend gevoel in uw hals waarneemt of merkt dat uw hart iets sneller gaat kloppen. Dit duurt slechts enige seconden en is geheel pijnloos. Sommige mensen voelen helemaal niets. U krijgt geen elektrische schok, er worden immers geen hartritmestoornissen opgewekt. Hiervoor gebruikt de ICD technicus een apparaat wat we een Programmer noemen. Dit is een klein apparaat wat op de huid over de ICD geplaatst wordt. Door middel van elektromagnetische of radiografische signalen communiceert het met uw ICD en stelt deze zo nodig bij. Verder is het natuurlijk mogelijk om vragen te stellen. Het is raadzaam thuis een lijstje met vragen op te stellen en dit mee te nemen. Aarzel niet om uw problemen met betrekking tot de ICD met de ICD technicus of (hartfalen)verpleegkundige te bespreken. Op een gegeven moment is de batterij van de ICD aan vervanging toe en wordt er een afspraak gemaakt voor vervanging van de pulsgenerator. Dit is relatief een eenvoudiger ingreep dan de eerste plaatsing. Indien de draad of draden nog goed functioneren wordt alleen de pulsgenerator verwisseld. Dit betekent dat u in de ochtend opgenomen wordt en een paar uur na de implantatie weer naar huis kunt met een nieuwe pulsgenerator. Dit is uiteraard afhankelijk van uw verdere gezondheidssituatie. 23
26 De ICD in uw dagelijkse leven Uw ICD is ontworpen om u in staat te stellen een zo normaal mogelijk leven te blijven leiden. Het is echter wellicht nodig uw levensstijl aan te passen. Het rijbewijs Sinds 1 juni 2000 mogen ICD-dragers onder strikte voorwaarden motorvoertuigen besturen van Groep 1 en dan nog alleen voor privé gebruik. Onder groep 1 vallen de rijbewijscategorieën A (motorrijwielen), B (personenauto's) en B+E (personenauto's met aanhanger en tractors). De wettelijke tekst luidt als volgt (Regeling eisen Geschiktheid 2000, artikel 6.7.4, Staatscourant nr. 99, 23 mei 2000, pagina 10 e.v.; gewijzigd 8 juni 2004, Staatscourant nr. 106, pagina 13 e.v.): Voor personen bij wie een implanteerbare cardioverter-defibrillator (ICD) is ingebracht, is altijd een specialistisch rapport van een cardioloog met kennis en ervaring op dit gebied vereist. Deze personen zijn ongeschikt gedurende een observatieperiode van twee maanden na implantatie. Blijkt aan het einde van deze periode, dat het apparaat geen elektroshocks heeft afgegeven, dan wel dat zich tijdens stimulatie door de ICD geen ernstige hemodynamische problemen hebben voorgedaan, dan kunnen bedoelde personen voor een beperkte termijn geschikt worden verklaard voor rijbewijzen van groep 1. De maximale geschiktheidstermijn is vijf jaar. Wanneer een ICD in of na bedoelde observatieperiode één of meer stroomstoten heeft afgegeven, geldt ongeschiktheid. Blijkt uit specialistisch onderzoek dat deze elektroshocks terecht zijn afgegeven, dan is betrokkene ongeschikt gedurende minimaal twee maanden na de laatste shock. In geval van misplaatste shocks zijn ICD-dragers ongeschikt totdat de kans op dergelijke shocks voldoende is gereduceerd door het opnieuw afstellen van de ICD. Het laatste moet blijken uit een observatieperiode van minimaal twee maanden na herafstelling van de ICD. Personen met een ICD zijn in alle gevallen ongeschikt voor rijbewijzen van groep 2. Strenge eisen moeten worden gesteld aan aanvragers van een rijbewijs van groep 1, die dit rijbewijs beroepsmatig gebruiken. Zij zitten vele uren achter het stuur en dragen grote verantwoordelijkheden. Dragers van een ICD kunnen daarom in beginsel alleen geschikt worden verklaard als het gebruik wordt beperkt tot privégebruik. 24
27 In individuele gevallen kan een uitzondering worden gemaakt op de beperking tot privé-gebruik voor een termijn van maximaal vijf jaren en kan het rijbewijs ook worden gebruikt voor bepaalde vormen van beroepsmatig gebruik. Voorwaarde is keuring door een specialist en een verklaring van de werkgever waaruit blijkt dat niet meer dan vier uren per dag beroepsmatig gebruik wordt gemaakt van het rijbewijs. Deze uitzondering is niet mogelijk indien het beroepsmatig gebruik betrekking heeft op het vervoeren van personen of het onder toezicht doen besturen van derden. Wat betekent dit nu voor u als ICD-drager in de praktijk? Als bij u een ICD is geïmplanteerd en deze heeft 2 maanden lang geen shocks behoeven af te geven, dan kunt u opnieuw medisch geschikt worden verklaard voor het besturen van een motorvoertuig en opnieuw een geldig rijbewijs aanvragen, afhankelijk van uw persoonlijke situatie, alleen voor privé-gebruik, code 100 (A), of ook voor beroepsmatig gebruik, code 101 (B), weliswaar met inachtneming van de beperkingen zoals die hierboven in de laatste alinea van artikel zijn omschreven. A. Het aanvragen van een rijbewijs, uitsluitend voor privé gebruik (code 100) Voor het aanvragen hebt u nodig: 1. Een zogenaamde Eigen verklaring of 2. Eigen verklaring met geneeskundig verslag 3. Een Keuringsrapport van uw cardioloog. Ad 1: Eigen verklaring De Eigen verklaring kunt u kopen op het gemeentehuis (kosten momenteel 20,45). Het formulier bevat onder andere een tiental vragen over aandoeningen die voor de verkeersveiligheid van belang worden geacht. Vraag 5 op de Eigen verklaring luidt: Wordt of werd u behandeld voor inwendige ziekten als suikerziekte, hart- en vaatziekten, verhoogde bloeddruk, nierziekte en longziekte, of hebt u een hart- of vaatoperatie ondergaan? Als ICD-drager moet u deze vraag in elk geval met Ja beantwoorden. Als u alle andere vragen met Neen kunt beantwoorden en het positieve antwoord betreft alleen een ICD dan accepteert het CBR - in tegenstelling tot het wettelijk voorschrift - dat u aan de achterzijde van het formulier onder Aantekening/ opmerking(en) het antwoord zelf toelicht door te vermelden, dat u ICD-drager bent. In alle andere gevallen is een aantekening van een arts, waaruit de aard en ernst van de aandoening blijkt zonder meer verplicht. 25
28 Ad 2: Eigen verklaring met geneeskundig verslag Het is mogelijk dat u al gebruik moet maken van deze verklaring wanneer u op het moment van aanvragen 65 jaar of ouder bent. Het is namelijk een algemeen verbreid misverstand, dat pas bij het bereiken van de leeftijd van 70 jaar een nieuw rijbewijs moet worden aangevraagd, voor het verkrijgen waarvan wettelijk een medische keuring door een (huis)arts vereist is (ogen, bloeddruk, armen, benen) en waarvoor u gebruik dient te maken van een Eigen verklaring met geneeskundig verslag. Of u als ICD-drager deze keuring al moet ondergaan voor de datum waarop u 70 jaar wordt of pas daarna wordt bepaald door de datum waarop uw huidige rijbewijs verloopt. Er zijn twee mogelijkheden: Aanvragen van een nieuw rijbewijs met code 100 of 101 In dit geval is sprake van een volgens de wet (nog niet verplichte ) melding terwijl u nog in bezit bent van uw oude geldige rijbewijs. Als u 65 jaar of ouder bent en uw huidige rijbewijs loopt af op of na dag waarop u 70 wordt, moet u in deze situatie wel de verplichte medische keuring voor 70-jarigen ondergaan en het model Eigen verklaring met geneeskundig verslag gebruiken. Verlenging van een reeds bestaand ICD-rijbewijs met code 100 of 101 Bent u nog geen 70 op de datum dat dit rijbewijs verloopt, dan wordt uw rijbewijs nog verlengd zonder dat u extra gekeurd hoeft te worden. Wel is natuurlijk de bekende keuring door de cardioloog nodig. De keuring door de (huis)arts vindt plaats op het moment dat u na uw 70ste dit rijbewijs opnieuw wilt verlengen. Pas dan hebt u de Eigenverklaring met geneeskundig verslag nodig. Ad 3: Het Keuringsrapport van uw cardioloog Op grond van de nieuwe eisen bent u als ICD-drager verplicht u te laten keuren door een cardioloog. Omdat het hierbij gaat om zeer specifieke kennis over de ICD neemt het CBR genoegen met een rapport van de cardioloog die u behandelt. In de meeste gevallen is dat een cardioloog van een implantatiecentrum, maar het kan ook de cardioloog zijn van het ziekenhuis, op wiens indicatie bij u een ICD is geïmplanteerd en bij wie u verder onder behandeling bent gebleven. 26
29 Eisen waaraan dit Keuringsrapport moet voldoen Uit de verklaring moet minimaal blijken: 1. Waar en wanneer de ICD, of, indien deze al één of meerdere keren vervangen is, het meest recente exemplaar is geïmplanteerd. 2. De reden van implantatie. 3. (Indien van toepassing) Op welke datum de laatste shock heeft plaatsgevonden. 4. De termijn waarvoor u geschikt wordt bevonden (maximaal 5 jaar). Voor het afgeven van de verklaring kan uw cardioloog gebruik maken van het uniforme, door het CBR ontworpen FORMULIER Code 100: Beoordeling inzake geschiktheid voor het besturen van een motorvoertuig voor privé gebruik met een rijbewijs A, B, of B+E, door ICD-dragers. Deze formulieren zijn aanwezig in het Canisius Wilhelmina Ziekenhuis. Opmerking: uw cardioloog behoudt zich te allen tijde het recht voor de keuring van eigen patiënten te weigeren (zie verder). Verstrekt uw cardioloog u wel een keuringsrapport, dan stuurt u dit, samen met de Eigen verklaring, op naar het regiokantoor van het CBR, waaronder uw gemeente valt, hetgeen de procedure aanmerkelijk versnelt. Wil uw cardioloog alleen een verklaring afgeven op verzoek van het CBR, dan vermeldt u dit op de Eigen verklaring onder opgave van zijn naam en adres. Het CBR zal uw cardioloog vervolgens schriftelijk benaderen. Beschikt u niet over een rapport van uw cardioloog, dan stuurt u alleen de Eigen verklaring op met de mededeling dat uw cardioloog geen verklaring wil afgeven. Het CBR wijst dan voor u een andere keuringsarts aan. Opmerking: Omdat het meesturen van een uittreksel uit het persoonsregister (het zogenaamde GBA-document) sinds 1 oktober 2006 niet meer verplicht is, verzoekt het CBR u een kopie van een identiteitsbewijs mee te zenden ter controle van uw gegevens. Het verzoek daartoe treft u aan op de Eigen verklaring. Strikt genomen mag het CBR niet vragen om een kopie van een identiteitsbewijs maar het meesturen draagt wel bij aan een versnelde procedure. Enkele weken nadat het CBR alle papieren heeft ontvangen, krijgt u van het CBR een besluit over uw geschiktheid voor het rijbewijs waarna u op het gemeentehuis uw nieuwe rijbewijs kunt aanvragen. De termijn waarvoor het rijbewijs geldig zal zijn en de beperkende code 100 (alleen tijdens privé gebruik) zijn door het CBR reeds doorgegeven aan de computer van de Rijksdienst Wegverkeer te Veendam. Die op haar beurt geeft aan de gemeente door wat voor soort rijbewijs aan u kan 27
30 worden uitgereikt. Het rijbewijs wordt niet meer door de gemeente gemaakt maar op een centrale plek. Dat betekent dat voor de aanvraag van uw rijbewijs en de afgifte ervan, net als bij het paspoort, voortaan een termijn van vijf werkdagen geldt. Op dit nieuwe rijbewijs dat de vorm heeft van een creditcard, treft u naast de bekende categorieën A, B, en B+E ook de categorie AM aan. Dat houdt in dat u met dit rijbewijs ook bevoegd bent voor het besturen van een bromfiets, snorfiets of brommobiel. Samengevat: Voor het aanvragen van een rijbewijs met code 100 hebt u nodig: 1. Eigen verklaring (al of niet met geneeskundig verslag) 2. Geschiktheidsverklaring cardioloog 3. Kopie identiteitsbewijs (op vrijwillige basis ter versnelling van de procedure) Formulieren opsturen naar regiokantoor CBR (zie adres op envelop Eigen verklaring). B. Het aanvragen van een rijbewijs voor beperkt beroepsmatig gebruik (code 101) Wenst u uw rijbewijs niet alleen privé maar ook beroepsmatig te gebruiken onder inachtneming van de beperkingen zoals die in artikel laatste alinea zijn omschreven, dan volgt u dezelfde procedure als vermeld onder A. maar dient u dit rechtstreeks kenbaar te maken aan het hoofd Medische zaken van het CBR te Rijswijk. Voor het afgeven van de verklaring kan uw cardioloog gebruik maken van het uniforme, eveneens door het CBR ontworpen FORMULIER Code 101: Beoordeling inzake geschiktheid voor het besturen van een motorvoertuig voor beperkt beroepsmatig gebruik inclusief privé gebruik met een rijbewijs A, B of B+E door ICD-dragers. Deze formulieren zijn aanwezig in het Canisius Wilhelmina Ziekenhuis. Behalve de Eigen verklaring en het Keuringsrapport van uw cardioloog hebt u voor het aanvragen van een rijbewijs met code 101 ook per sé een Werkgeversverklaring nodig, waaruit blijkt dat u voldoet aan de voorwaarden, die worden gesteld in de laatste alinea van artikel Bent u zelfstandig beroepsbeoefenaar dan mag u deze verklaring zelf invullen. U moet dan wel een uittreksel meesturen van uw inschrijving bij de Kamer van Koophandel. Daarnaast vraagt het CBR om een toelichting waaruit blijkt om welke redenen u code 101 aanvraagt. 28
31 Samengevat: Voor het aanvragen van een rijbewijs met code 101 hebt u nodig: 1. Eigen verklaring (al of niet met geneeskundig verslag) 2. Geschiktheidsverklaring cardioloog 3. Werkgeversverklaring 4. (Indien van toepassing) uittreksel inschrijving Kamer van Koophandel 5. Toelichting aanvraag code Kopie identiteitsbewijs (op vrijwillige basis ter versnelling van de procedure) Formulieren opsturen naar: Hoofd Medische zaken van het CBR te Rijswijk, Postbus 3014, 2280 GA Rijswijk. C. Eventuele vervanging van een rijbewijs met code 100 door een rijbewijs met code 101 Bent u reeds in het bezit van een rijbewijs met daarop code 100 en wilt u op een bepaald moment uw rijbewijs ook beroepsmatig gebruiken, dan bent u helaas verplicht een nieuw rijbewijs aan te vragen, met daarop de beperkende code 101 en te handelen zoals is omschreven onder B. Op deze regel is één uitzondering: Is code 100 minder dan vier weken geleden opgelegd, dan kunt u gebruik maken van uw recht op herkeuring en een verzoek daartoe - met vermelding van naam en adres van uw cardioloog - richten aan het hoofd Medische zaken van het CBR te Rijswijk. Deze benadert dan zelf uw cardioloog. Is de toegekende termijn verstreken (meestal 5 jaar) dan herhaalt zich de procedure. Het is verstandig, om daar ruimschoots de tijd voor te nemen. Opmerking: Zowel code 100 als code 101 zijn coderingen, die niet zijn afgesproken in Europees verband, maar alleen gelden voor Nederland. Het CBR adviseert u daarom, de papieren, waarin de codes worden uitgelegd, te bewaren bij uw rijbewijs voor het geval u naar de betekenis ervan wordt gevraagd. 29
Wilhelmina Ziekenhuis Assen. Vertrouwd en dichtbij. Informatie voor patiënten. Een pacemaker
 Wilhelmina Ziekenhuis Assen Vertrouwd en dichtbij Informatie voor patiënten Een pacemaker z 1 Binnenkort komt u naar het ziekenhuis voor een pacemakerimplantatie. In deze brochure krijgt u informatie over
Wilhelmina Ziekenhuis Assen Vertrouwd en dichtbij Informatie voor patiënten Een pacemaker z 1 Binnenkort komt u naar het ziekenhuis voor een pacemakerimplantatie. In deze brochure krijgt u informatie over
Biventriculaire therapie. Scheper Ziekenhuis. Emmen
 Biventriculaire therapie Scheper Ziekenhuis Emmen Inleiding Uw cardioloog heeft het in verband met de behandeling van uw hartziekte met u gehad over biventriculaire therapie. Deze therapie is ervoor bedoeld
Biventriculaire therapie Scheper Ziekenhuis Emmen Inleiding Uw cardioloog heeft het in verband met de behandeling van uw hartziekte met u gehad over biventriculaire therapie. Deze therapie is ervoor bedoeld
Procedure na aanmelding ICD
 Cardiologie Procedure na aanmelding ICD www.catharinaziekenhuis.nl Patiëntenvoorlichting: patienten.voorlichting@catharinaziekenhuis.nl CAR029 / Procedure na aanmelding ICD / 29-06-2016 2 Procedure na
Cardiologie Procedure na aanmelding ICD www.catharinaziekenhuis.nl Patiëntenvoorlichting: patienten.voorlichting@catharinaziekenhuis.nl CAR029 / Procedure na aanmelding ICD / 29-06-2016 2 Procedure na
HARTRITMESTOORNISSEN DE BEHANDELING DOOR MIDDEL VAN ELEKTRONISCHE CARDIOVERSIE FRANCISCUS VLIETLAND
 HARTRITMESTOORNISSEN DE BEHANDELING DOOR MIDDEL VAN ELEKTRONISCHE CARDIOVERSIE FRANCISCUS VLIETLAND Inleiding Hartritmestoornissen komen in het dagelijks leven vaak voor en zijn vaak onschuldig. Meestal
HARTRITMESTOORNISSEN DE BEHANDELING DOOR MIDDEL VAN ELEKTRONISCHE CARDIOVERSIE FRANCISCUS VLIETLAND Inleiding Hartritmestoornissen komen in het dagelijks leven vaak voor en zijn vaak onschuldig. Meestal
Pacemaker. In deze informatie leest u wat een pacemaker is, hoe het inbrengen gebeurt en wanneer de pacemaker gecontroleerd wordt.
 Pacemaker In deze informatie leest u wat een pacemaker is, hoe het inbrengen gebeurt en wanneer de pacemaker gecontroleerd wordt. Doel van de pacemaker Het samentrekken van het hart wordt geregeld met
Pacemaker In deze informatie leest u wat een pacemaker is, hoe het inbrengen gebeurt en wanneer de pacemaker gecontroleerd wordt. Doel van de pacemaker Het samentrekken van het hart wordt geregeld met
Het S-ICD SYSTEEM. Informatie over de werking, implantatie en nazorg van de S-ICD
 Het S-ICD SYSTEEM Informatie over de werking, implantatie en nazorg van de S-ICD 2 Inhoudsopgave Inleiding 3 Waarom S-ICD 3 Voorbereiding op de implantatie 4 Opname 4 Implantatie 4 Mogelijke risico s/complicaties
Het S-ICD SYSTEEM Informatie over de werking, implantatie en nazorg van de S-ICD 2 Inhoudsopgave Inleiding 3 Waarom S-ICD 3 Voorbereiding op de implantatie 4 Opname 4 Implantatie 4 Mogelijke risico s/complicaties
ICD Implanteerbare Cardioverter - Defibrillator
 ICD Implanteerbare Cardioverter - Defibrillator Cardiologie Beter voor elkaar 2 Een ICD is evenals een pacemaker een klein apparaatje dat onder de huid wordt geïmplanteerd bij mensen met een hartritmestoornis.
ICD Implanteerbare Cardioverter - Defibrillator Cardiologie Beter voor elkaar 2 Een ICD is evenals een pacemaker een klein apparaatje dat onder de huid wordt geïmplanteerd bij mensen met een hartritmestoornis.
Cardiale Resynchronisatie Therapie (CRT)
 Cardiale Resynchronisatie Therapie (CRT) Inhoudsopgave Wat is CRT?... 3 Opname... 4 De implantatie... 4 De ingreep... 4 Mogelijke risico s en complicaties... 5 Na de ingreep... 5 Aandachtspunten voor thuis...
Cardiale Resynchronisatie Therapie (CRT) Inhoudsopgave Wat is CRT?... 3 Opname... 4 De implantatie... 4 De ingreep... 4 Mogelijke risico s en complicaties... 5 Na de ingreep... 5 Aandachtspunten voor thuis...
Pacemaker. Implantatie
 Pacemaker Implantatie Inhoudsopgave Inleiding 3 Wat is een pacemaker? 3 Opname 4 Implantatie 6 Mogelijke complicaties en risico s 8 Na de ingreep 10 Aandachtspunten thuis 12 Elektrische apparatuur en de
Pacemaker Implantatie Inhoudsopgave Inleiding 3 Wat is een pacemaker? 3 Opname 4 Implantatie 6 Mogelijke complicaties en risico s 8 Na de ingreep 10 Aandachtspunten thuis 12 Elektrische apparatuur en de
Inleiding Hoe werkt het hart? Wat gebeurt er bij een normaal hartritme?
 Boezemfibrilleren Inleiding U bent in behandeling bij de cardioloog en/of verpleegkundig specialist omdat er boezemfibrilleren bij u is geconstateerd. In deze folder proberen we in het kort uit te leggen
Boezemfibrilleren Inleiding U bent in behandeling bij de cardioloog en/of verpleegkundig specialist omdat er boezemfibrilleren bij u is geconstateerd. In deze folder proberen we in het kort uit te leggen
Thoraxcentrum Cardiologie. De implantatie van een ICD
 Thoraxcentrum Cardiologie De implantatie van een ICD Thoraxcentrum Cardiologie De implantatie van een ICD 1 De implantatie van een ICD 2 Thoraxcentrum Cardiologie Inleiding Er is besloten of er wordt
Thoraxcentrum Cardiologie De implantatie van een ICD Thoraxcentrum Cardiologie De implantatie van een ICD 1 De implantatie van een ICD 2 Thoraxcentrum Cardiologie Inleiding Er is besloten of er wordt
Hoe wordt het normale hartritme tot stand gebracht?
 Boezemfibrilleren De cardioloog heeft vastgesteld dat u een ritmestoornis heeft of heeft gehad, die boezemfibrilleren, ofwel atriumfibrilleren wordt genoemd. In deze folder kunt u hierover meer lezen.
Boezemfibrilleren De cardioloog heeft vastgesteld dat u een ritmestoornis heeft of heeft gehad, die boezemfibrilleren, ofwel atriumfibrilleren wordt genoemd. In deze folder kunt u hierover meer lezen.
Boezemfibrilleren. Neem altijd uw verzekeringsgegevens en identiteitsbewijs mee!
 Boezemfibrilleren De cardioloog heeft vastgesteld dat u een ritmestoornis heeft of heeft gehad, die boezemfibrilleren wordt genoemd. In deze brochure kunt u hierover meer lezen. Neem altijd uw verzekeringsgegevens
Boezemfibrilleren De cardioloog heeft vastgesteld dat u een ritmestoornis heeft of heeft gehad, die boezemfibrilleren wordt genoemd. In deze brochure kunt u hierover meer lezen. Neem altijd uw verzekeringsgegevens
Pacemaker-implantatie
 Pacemaker-implantatie Inleiding In overleg met u is besloten een pacemaker te plaatsen. Dit is een klein apparaatje om de regelmaat van het hartritme te bewaken en waar nodig bij te sturen. U krijgt de
Pacemaker-implantatie Inleiding In overleg met u is besloten een pacemaker te plaatsen. Dit is een klein apparaatje om de regelmaat van het hartritme te bewaken en waar nodig bij te sturen. U krijgt de
Vervanging van een pacemaker of ICD
 Vervanging van een pacemaker of ICD Binnenkort wordt uw pacemaker of ICD vervangen op de afdeling Hartkatheterisatie in Rijnstate Arnhem. In deze folder vindt u informatie over deze ingreep. Neem altijd
Vervanging van een pacemaker of ICD Binnenkort wordt uw pacemaker of ICD vervangen op de afdeling Hartkatheterisatie in Rijnstate Arnhem. In deze folder vindt u informatie over deze ingreep. Neem altijd
Boezemfibrilleren. Cardiologie
 Boezemfibrilleren Cardiologie Uw cardioloog stelde vast dat er bij u sprake is van boezemfibrilleren. Dit is een veel voorkomende hartritmestoornis die onschuldig is, als bijtijds de juiste maatregelen
Boezemfibrilleren Cardiologie Uw cardioloog stelde vast dat er bij u sprake is van boezemfibrilleren. Dit is een veel voorkomende hartritmestoornis die onschuldig is, als bijtijds de juiste maatregelen
Vervanging van een pacemaker of ICD
 Vervanging van een pacemaker of ICD Binnenkort wordt uw pacemaker of ICD vervangen op de afdeling Hartkatheterisatie in Rijnstate Arnhem. In deze folder vindt u informatie over deze ingreep. Neem altijd
Vervanging van een pacemaker of ICD Binnenkort wordt uw pacemaker of ICD vervangen op de afdeling Hartkatheterisatie in Rijnstate Arnhem. In deze folder vindt u informatie over deze ingreep. Neem altijd
Pacemaker implantatie
 Pacemaker implantatie Inhoudsopgave Klik op het onderwerp om verder te lezen. Waarom een pacemaker implantatie? 1 Wat is belangrijk om te weten vóór de ingreep? 1 Medicijnen 1 Bloedverdunners 1 Diabetes
Pacemaker implantatie Inhoudsopgave Klik op het onderwerp om verder te lezen. Waarom een pacemaker implantatie? 1 Wat is belangrijk om te weten vóór de ingreep? 1 Medicijnen 1 Bloedverdunners 1 Diabetes
Pacemaker. In deze informatie leest u wat een pacemaker is, hoe het inbrengen gebeurd en wanneer de pacemaker gecontroleerd wordt.
 Pacemaker In deze informatie leest u wat een pacemaker is, hoe het inbrengen gebeurd en wanneer de pacemaker gecontroleerd wordt. Doel van de pacemaker Het samentrekken van het hart wordt geregeld met
Pacemaker In deze informatie leest u wat een pacemaker is, hoe het inbrengen gebeurd en wanneer de pacemaker gecontroleerd wordt. Doel van de pacemaker Het samentrekken van het hart wordt geregeld met
Leefregels na pacemaker implantatie. Pacemakerpoli Route 44
 00 Leefregels na pacemaker implantatie Pacemakerpoli Route 44 1 U heeft in het SJG Weert een pacemaker gekregen. Het is belangrijk dat u, de eerste periode na de ingreep het rustig aan doet om de pacemakerdraden
00 Leefregels na pacemaker implantatie Pacemakerpoli Route 44 1 U heeft in het SJG Weert een pacemaker gekregen. Het is belangrijk dat u, de eerste periode na de ingreep het rustig aan doet om de pacemakerdraden
DFT-test. Defibrillatie Treshold-test
 DFT-test Defibrillatie Treshold-test Inleiding Binnenkort wordt u een dag in het ziekenhuis opgenomen om uw reeds geïmplanteerde defibrillator te testen. Deze test wordt de DFT-test genoemd (Defibrillatie
DFT-test Defibrillatie Treshold-test Inleiding Binnenkort wordt u een dag in het ziekenhuis opgenomen om uw reeds geïmplanteerde defibrillator te testen. Deze test wordt de DFT-test genoemd (Defibrillatie
Pacemaker en ICD behandeling bij kinderen. Nico A. Blom Centrum voor Aangeboren hartafwijkingnen Amsterdam-Leiden (CAHAL)
 Pacemaker en ICD behandeling bij kinderen Nico A. Blom Centrum voor Aangeboren hartafwijkingnen Amsterdam-Leiden (CAHAL) Pacemaker en ICD behandeling bij kinderen Te traag hartritme: pacemakerbehandeling
Pacemaker en ICD behandeling bij kinderen Nico A. Blom Centrum voor Aangeboren hartafwijkingnen Amsterdam-Leiden (CAHAL) Pacemaker en ICD behandeling bij kinderen Te traag hartritme: pacemakerbehandeling
Pacemaker implantatie
 1/6 Cardiologie Pacemaker implantatie Inleiding Binnenkort wordt u opgenomen op de afdeling cardiologie voor het plaatsen van een pacemaker. In deze informatiefolder leest u welke zaken belangrijk zijn
1/6 Cardiologie Pacemaker implantatie Inleiding Binnenkort wordt u opgenomen op de afdeling cardiologie voor het plaatsen van een pacemaker. In deze informatiefolder leest u welke zaken belangrijk zijn
Pacemaker implantatie
 Pacemaker implantatie Inleiding U komt binnenkort voor een pacemaker implantatie naar het St. Anna Ziekenhuis. Het inbrengen van een pacemaker gebeurt op de afdeling radiologie en is een kleine operatie
Pacemaker implantatie Inleiding U komt binnenkort voor een pacemaker implantatie naar het St. Anna Ziekenhuis. Het inbrengen van een pacemaker gebeurt op de afdeling radiologie en is een kleine operatie
Hoe ziet het reveal-systeem eruit
 Reveal implantatie U komt binnenkort voor een reveal-implantatie naar het St. Anna Ziekenhuis. In deze folder kunt u lezen hoe de gang van zaken rondom deze ingreep is. Waarom een reveal U heeft de afgelopen
Reveal implantatie U komt binnenkort voor een reveal-implantatie naar het St. Anna Ziekenhuis. In deze folder kunt u lezen hoe de gang van zaken rondom deze ingreep is. Waarom een reveal U heeft de afgelopen
Cardioversie. Een behandeling voor hartritmestoornissen. Naar het ziekenhuis? Lees eerst de informatie op
 Cardioversie Een behandeling voor hartritmestoornissen Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding Binnenkort wordt u een dag opgenomen, omdat u last heeft van hartritmestoornissen.
Cardioversie Een behandeling voor hartritmestoornissen Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding Binnenkort wordt u een dag opgenomen, omdat u last heeft van hartritmestoornissen.
Hartritmemonitor Implantatie / verwijdering
 Hartritmemonitor Implantatie / verwijdering Afdelingen cardiologie en dagbehandeling Inleiding Heeft u last van flauwvallen, een licht gevoel in uw hoofd, duizeligheid en/of hartkloppingen? Dat kan te
Hartritmemonitor Implantatie / verwijdering Afdelingen cardiologie en dagbehandeling Inleiding Heeft u last van flauwvallen, een licht gevoel in uw hoofd, duizeligheid en/of hartkloppingen? Dat kan te
Pacemaker voor het hart
 Hartcentrum Pacemaker voor het hart Patiëntenfolder behandelingen Inhoudsopgave Een pacemaker... 3 Wat is het?... 3 Deel A: De implementatie van de pacemaker... 4 Voorbereiding... 4 Procedure... 5 Risico
Hartcentrum Pacemaker voor het hart Patiëntenfolder behandelingen Inhoudsopgave Een pacemaker... 3 Wat is het?... 3 Deel A: De implementatie van de pacemaker... 4 Voorbereiding... 4 Procedure... 5 Risico
Cryo-ablatie Radboud universitair medisch centrum
 Cryo-ablatie In overleg met uw cardioloog heeft u besloten tot een cryo-ablatie. Hierbij wordt een deel van de geleiding van het hart afgeschermd zodat uw hartritmestoornis stopt. Deze folder geeft informatie
Cryo-ablatie In overleg met uw cardioloog heeft u besloten tot een cryo-ablatie. Hierbij wordt een deel van de geleiding van het hart afgeschermd zodat uw hartritmestoornis stopt. Deze folder geeft informatie
Implanteerbare hartritmemonitor
 Implanteerbare hartritmemonitor Informatie voor patiënten F0895-1150 oktober 2013 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus 411, 2260 AK Leidschendam
Implanteerbare hartritmemonitor Informatie voor patiënten F0895-1150 oktober 2013 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus 411, 2260 AK Leidschendam
Inwendige hartritmemonitor
 Inwendige hartritmemonitor Binnenkort wordt bij u een inwendige hartritmemonitor geïmplanteerd. In deze folder leest u meer over deze ingreep en hoe u zich hierop kunt voorbereiden. Neem altijd uw verzekeringsgegevens
Inwendige hartritmemonitor Binnenkort wordt bij u een inwendige hartritmemonitor geïmplanteerd. In deze folder leest u meer over deze ingreep en hoe u zich hierop kunt voorbereiden. Neem altijd uw verzekeringsgegevens
Boezemfibrilleren. De bouw en werking van het hart
 Boezemfibrilleren Boezemfibrilleren is een stoornis in het hartritme. Uw hartslag wordt onregelmatig. U kúnt dit voelen, maar dat hoeft niet. Van alle mensen met boezemfibrilleren voelt ongeveer 10 tot
Boezemfibrilleren Boezemfibrilleren is een stoornis in het hartritme. Uw hartslag wordt onregelmatig. U kúnt dit voelen, maar dat hoeft niet. Van alle mensen met boezemfibrilleren voelt ongeveer 10 tot
Beweegadvies na een hartinfarct, hartoperatie, ICD implantatie of
 Beweegadvies na een hartinfarct, hartoperatie, ICD implantatie of operatie bij CTEPH Wat kunt u zelf doen aan uw herstel? Hoe kunt u uw krachten en conditie opbouwen op een verstandige manier? Deze folder
Beweegadvies na een hartinfarct, hartoperatie, ICD implantatie of operatie bij CTEPH Wat kunt u zelf doen aan uw herstel? Hoe kunt u uw krachten en conditie opbouwen op een verstandige manier? Deze folder
Cardioversie. Een behandeling voor hartritmestoornissen
 Cardioversie Een behandeling voor hartritmestoornissen Inleiding Binnenkort wordt u een dag opgenomen, omdat u last heeft van hartritmestoornissen. U heeft een afspraak voor de behandeling op: dag om
Cardioversie Een behandeling voor hartritmestoornissen Inleiding Binnenkort wordt u een dag opgenomen, omdat u last heeft van hartritmestoornissen. U heeft een afspraak voor de behandeling op: dag om
Tako Tsubo cardiomyopathie Bij hevige emotionele stress
 Tako Tsubo cardiomyopathie Bij hevige emotionele stress Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U bent opgenomen op de afdeling Hartbewaking (CCU) van ons ziekenhuis,
Tako Tsubo cardiomyopathie Bij hevige emotionele stress Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U bent opgenomen op de afdeling Hartbewaking (CCU) van ons ziekenhuis,
Leefregels na pacemaker implantatie
 Leefregels na pacemaker implantatie U heeft een implantatie van een pacemaker ondergaan. Na ontslag uit het ziekenhuis gaat het herstelproces en de revalidatie thuis door. Vooraf is moeilijk te zeggen
Leefregels na pacemaker implantatie U heeft een implantatie van een pacemaker ondergaan. Na ontslag uit het ziekenhuis gaat het herstelproces en de revalidatie thuis door. Vooraf is moeilijk te zeggen
Implantatie van een neurostimulator
 Implantatie van een neurostimulator In overleg met uw arts heeft u besloten dat u (mogelijk) een behandeling zult ondergaan waarbij een neurostimulator geplaatst zal worden. Neem altijd uw verzekeringsgegevens
Implantatie van een neurostimulator In overleg met uw arts heeft u besloten dat u (mogelijk) een behandeling zult ondergaan waarbij een neurostimulator geplaatst zal worden. Neem altijd uw verzekeringsgegevens
ICD generator vervangen
 Cardiologie ICD generator vervangen www.catharinaziekenhuis.nl Inhoud De periode voorafgaand aan uw opname... 3 De dag van opname... 4 De vervanging... 5 Complicaties van de behandeling... 5 Na de behandeling...
Cardiologie ICD generator vervangen www.catharinaziekenhuis.nl Inhoud De periode voorafgaand aan uw opname... 3 De dag van opname... 4 De vervanging... 5 Complicaties van de behandeling... 5 Na de behandeling...
Pacemakerimplantatie
 Pacemakerimplantatie Afdeling cardiologie Locatie Veldhoven Pacemakerimplantatie Binnenkort krijgt u een pacemaker om uw hartritmestoornis beter te kunnen behandelen. Deze folder gaat over de implantatie
Pacemakerimplantatie Afdeling cardiologie Locatie Veldhoven Pacemakerimplantatie Binnenkort krijgt u een pacemaker om uw hartritmestoornis beter te kunnen behandelen. Deze folder gaat over de implantatie
IMPLANTATIE VAN EEN PACEMAKER FRANCISCUS VLIETLAND
 IMPLANTATIE VAN EEN PACEMAKER FRANCISCUS VLIETLAND Binnenkort wordt er bij u een pacemaker links of rechts onder het sleutelbeen geplaatst (implantatie). Hierbij wordt er door een ader een pacemakerdraad
IMPLANTATIE VAN EEN PACEMAKER FRANCISCUS VLIETLAND Binnenkort wordt er bij u een pacemaker links of rechts onder het sleutelbeen geplaatst (implantatie). Hierbij wordt er door een ader een pacemakerdraad
Implanteerbare hartritmemonitor
 Implanteerbare hartritmemonitor Binnenkort wordt bij u een inwendige hartritmemonitor geïmplanteerd. In deze folder leest u meer over deze ingreep en hoe u zich hierop kunt voorbereiden. Neem altijd uw
Implanteerbare hartritmemonitor Binnenkort wordt bij u een inwendige hartritmemonitor geïmplanteerd. In deze folder leest u meer over deze ingreep en hoe u zich hierop kunt voorbereiden. Neem altijd uw
ICD generator vervangen
 Cardiologie ICD generator vervangen www.catharinaziekenhuis.nl Inhoud De periode voorafgaand aan uw opname... 3 De opname... 4 De ingreep... 5 Complicaties van de behandeling... 5 Na de behandeling...
Cardiologie ICD generator vervangen www.catharinaziekenhuis.nl Inhoud De periode voorafgaand aan uw opname... 3 De opname... 4 De ingreep... 5 Complicaties van de behandeling... 5 Na de behandeling...
Cardiologie. Boezemfibrilleren. Het Antonius Ziekenhuis vormt samen met Thuiszorg Zuidwest Friesland de Antonius Zorggroep
 Cardiologie Boezemfibrilleren Het Antonius Ziekenhuis vormt samen met Thuiszorg Zuidwest Friesland de Antonius Zorggroep Uw cardioloog heeft vastgesteld dat er bij u sprake is van boezemfibrilleren. Dit
Cardiologie Boezemfibrilleren Het Antonius Ziekenhuis vormt samen met Thuiszorg Zuidwest Friesland de Antonius Zorggroep Uw cardioloog heeft vastgesteld dat er bij u sprake is van boezemfibrilleren. Dit
Biventriculaire pacemaker
 Biventriculaire pacemaker U heeft hartfalen. Als blijkt dat de medicatie niet voldoende positief effect heeft, overweegt de cardioloog u een speciale pacemaker te geven. Deze pacemaker is er om de kwaliteit
Biventriculaire pacemaker U heeft hartfalen. Als blijkt dat de medicatie niet voldoende positief effect heeft, overweegt de cardioloog u een speciale pacemaker te geven. Deze pacemaker is er om de kwaliteit
Hartritmemonitor Implantatie / verwijdering
 Hartritmemonitor Implantatie / verwijdering Afdelingen cardiologie en dagbehandeling Locatie Veldhoven Uw cardioloog heeft voorgesteld een hartritmemonitor te implanteren. Deze hartritmemonitor wordt na
Hartritmemonitor Implantatie / verwijdering Afdelingen cardiologie en dagbehandeling Locatie Veldhoven Uw cardioloog heeft voorgesteld een hartritmemonitor te implanteren. Deze hartritmemonitor wordt na
Elektrische cardioversie
 Elektrische cardioversie Inleiding De cardioloog behandelt u binnenkort met een elektrische cardioversie. Deze folder geeft u informatie over deze behandeling; de voorbereiding thuis, de behandeling in
Elektrische cardioversie Inleiding De cardioloog behandelt u binnenkort met een elektrische cardioversie. Deze folder geeft u informatie over deze behandeling; de voorbereiding thuis, de behandeling in
Plaatsen van een Micra Leadless Pacemaker
 Plaatsen van een Micra Leadless Pacemaker Inleiding U komt binnenkort naar het MCL voor het plaatsen van een Micra Leadless pacemaker (hierna: Micra). Deze kleine pacemaker wordt via de lies door middel
Plaatsen van een Micra Leadless Pacemaker Inleiding U komt binnenkort naar het MCL voor het plaatsen van een Micra Leadless pacemaker (hierna: Micra). Deze kleine pacemaker wordt via de lies door middel
Implanteerbare hartritmemonitor
 Implanteerbare hartritmemonitor Uw cardioloog heeft u een hartritmemonitor aangeraden om de oorzaak van uw klachten te kunnen vinden. Deze kleine monitor wordt onder uw huid ingebracht (geïmplanteerd).
Implanteerbare hartritmemonitor Uw cardioloog heeft u een hartritmemonitor aangeraden om de oorzaak van uw klachten te kunnen vinden. Deze kleine monitor wordt onder uw huid ingebracht (geïmplanteerd).
Implantatie van een inwendige defibrillator (ICD)
 Implantatie van een inwendige defibrillator (ICD) Uw afspraak U wordt verwacht op: datum: tijdstip: Inhoudsopgave Inleiding... 1 Wat doet een ICD... 1 Voorbereiding... 2 Opname... 2 Voorbereiding implantatie...
Implantatie van een inwendige defibrillator (ICD) Uw afspraak U wordt verwacht op: datum: tijdstip: Inhoudsopgave Inleiding... 1 Wat doet een ICD... 1 Voorbereiding... 2 Opname... 2 Voorbereiding implantatie...
Cardioversie Radboud universitair medisch centrum
 Cardioversie De cardioloog heeft door een ECG (hartfilm) vastgesteld dat uw hartritme onregelmatig is of u heeft uw klachten zelf gemeld. In overleg heeft u besloten tot een cardioversie behandeling.
Cardioversie De cardioloog heeft door een ECG (hartfilm) vastgesteld dat uw hartritme onregelmatig is of u heeft uw klachten zelf gemeld. In overleg heeft u besloten tot een cardioversie behandeling.
ICD patiënten dag 25 september 2015
 ICD patiënten dag 25 september 2015 Wie krijgt welke ICD? Mikael Kortz, cardioloog Flevoziekenhuis Wie krijgt welke ICD? waarom heb ik deze ICD? Mikael Kortz, cardioloog Flevoziekenhuis wie krijgt een
ICD patiënten dag 25 september 2015 Wie krijgt welke ICD? Mikael Kortz, cardioloog Flevoziekenhuis Wie krijgt welke ICD? waarom heb ik deze ICD? Mikael Kortz, cardioloog Flevoziekenhuis wie krijgt een
Geplande Elektrische Cardioversie (ECV)
 Geplande Elektrische Cardioversie (ECV) Inleiding In overleg met u is besloten een Elektrische Cardioversie (ECV) uit te voeren. Dit is een behandeling waarbij met behulp van een elektrische impuls (stroomstoot)
Geplande Elektrische Cardioversie (ECV) Inleiding In overleg met u is besloten een Elektrische Cardioversie (ECV) uit te voeren. Dit is een behandeling waarbij met behulp van een elektrische impuls (stroomstoot)
Thoraxcentrum. Aandachtspunten na een pacemakerimplantatie
 Thoraxcentrum Aandachtspunten na een pacemakerimplantatie Thoraxcentrum Bij u is recent een pacemaker geïmplanteerd. In deze folder vindt u informatie en aandachtspunten die van belang zijn na de implantatie
Thoraxcentrum Aandachtspunten na een pacemakerimplantatie Thoraxcentrum Bij u is recent een pacemaker geïmplanteerd. In deze folder vindt u informatie en aandachtspunten die van belang zijn na de implantatie
ICD. (Inwendige Cardioverter Defibrillator)
 ICD (Inwendige Cardioverter Defibrillator) Inhoud 5 Inleiding 6 1. Stoornissen in het ritme van het hart 6 Het hart 7 Hartritmestoornissen 8 Waarom kom ik in aanmerking voor een ICD? 9 2. De ICD 10 Wat
ICD (Inwendige Cardioverter Defibrillator) Inhoud 5 Inleiding 6 1. Stoornissen in het ritme van het hart 6 Het hart 7 Hartritmestoornissen 8 Waarom kom ik in aanmerking voor een ICD? 9 2. De ICD 10 Wat
Informatie. Boezemfibrilleren
 Informatie Boezemfibrilleren Inleiding U heeft last van klachten die veroorzaakt worden door een hartritmestoornis. In deze folder leest u wat deze hartritmestoornis inhoudt en welke behandelmogelijkheden
Informatie Boezemfibrilleren Inleiding U heeft last van klachten die veroorzaakt worden door een hartritmestoornis. In deze folder leest u wat deze hartritmestoornis inhoudt en welke behandelmogelijkheden
Informatiebrochure patiënten. Herstel van het hartritme. Elektrische cardioversie bij voorkamerfibrillatie/-flutter
 Informatiebrochure patiënten Herstel van het hartritme Elektrische cardioversie bij voorkamerfibrillatie/-flutter 3 1. Een beetje anatomie... 4 1.1 Het hart... 4 1.2 Elektriciteit van het hart... 4 2.
Informatiebrochure patiënten Herstel van het hartritme Elektrische cardioversie bij voorkamerfibrillatie/-flutter 3 1. Een beetje anatomie... 4 1.1 Het hart... 4 1.2 Elektriciteit van het hart... 4 2.
Het sluiten van een PFO
 CARDIOLOGIE Het sluiten van een PFO BEHANDELING Het sluiten van een PFO Uw arts heeft vastgesteld dat u een opening hebt in het tussenschot van uw hart. Deze afwijking heet een PFO (Patent Foramen Ovale).
CARDIOLOGIE Het sluiten van een PFO BEHANDELING Het sluiten van een PFO Uw arts heeft vastgesteld dat u een opening hebt in het tussenschot van uw hart. Deze afwijking heet een PFO (Patent Foramen Ovale).
Electro-Cardioversie (ECV) Afdeling Cardiologie
 Electro-Cardioversie (ECV) Afdeling Cardiologie U heeft binnenkort een afspraak voor een cardioversie. In deze folder vindt u informatie over deze behandeling. Wat is een cardioversie? Cardioversie is
Electro-Cardioversie (ECV) Afdeling Cardiologie U heeft binnenkort een afspraak voor een cardioversie. In deze folder vindt u informatie over deze behandeling. Wat is een cardioversie? Cardioversie is
Pacemaker implantatie
 1/6 Cardiologie Pacemaker implantatie Inleiding Binnenkort wordt u opgenomen op de afdeling cardiologie voor het plaatsen van een pacemaker. In deze informatiefolder leest u welke zaken belangrijk zijn
1/6 Cardiologie Pacemaker implantatie Inleiding Binnenkort wordt u opgenomen op de afdeling cardiologie voor het plaatsen van een pacemaker. In deze informatiefolder leest u welke zaken belangrijk zijn
Elektrische cardioversie
 Infobrochure Elektrische cardioversie Dienst: A2.2 Tel: 011 826 352 mensen zorgen voor mensen Het hart en hartritmestoornissen Het hart is in feite een holle spier met vier kamers: de twee boezems of atriums
Infobrochure Elektrische cardioversie Dienst: A2.2 Tel: 011 826 352 mensen zorgen voor mensen Het hart en hartritmestoornissen Het hart is in feite een holle spier met vier kamers: de twee boezems of atriums
Het inbrengen of verwijderen van een implanteerbare hartritme-monitor
 Het inbrengen of verwijderen van een implanteerbare hartritme-monitor U bent onder behandeling bij de polikliniek Cardiologie van Maasziekenhuis Pantein. Binnenkort krijgt u een implanteerbare hartritme-monitor
Het inbrengen of verwijderen van een implanteerbare hartritme-monitor U bent onder behandeling bij de polikliniek Cardiologie van Maasziekenhuis Pantein. Binnenkort krijgt u een implanteerbare hartritme-monitor
Pacemaker implantatie
 Pacemaker implantatie Inhoudsopgave 1. Inleiding 1 2. Wat is/doet een pacemaker 1 3. Implantatie van de pacemaker 2 4. Opnameverloop 2 5. Aandachtpunten voor thuis 4 6. Periodieke pacemakercontrole 5
Pacemaker implantatie Inhoudsopgave 1. Inleiding 1 2. Wat is/doet een pacemaker 1 3. Implantatie van de pacemaker 2 4. Opnameverloop 2 5. Aandachtpunten voor thuis 4 6. Periodieke pacemakercontrole 5
H Port-a-Cath
 H.334274.0218 Port-a-Cath Inleiding In overleg met uw behandelend arts heeft u besloten tot het plaatsen van een implanteerbare centraal veneuze katheter. Ook wel volledig implanteerbaar toedieningsysteem,
H.334274.0218 Port-a-Cath Inleiding In overleg met uw behandelend arts heeft u besloten tot het plaatsen van een implanteerbare centraal veneuze katheter. Ook wel volledig implanteerbaar toedieningsysteem,
Richtlijnen na pacemaker implantatie
 Patiënteninformatie Richtlijnen na pacemaker implantatie rkz.nl U heeft recent een pacemakerimplantatie ondergaan. Voor een spoedig herstel is het aan te raden de hierna volgende leefregels in acht te
Patiënteninformatie Richtlijnen na pacemaker implantatie rkz.nl U heeft recent een pacemakerimplantatie ondergaan. Voor een spoedig herstel is het aan te raden de hierna volgende leefregels in acht te
Implanteerbare hartritmerecorder
 Implanteerbare hartritmerecorder Inleiding Binnenkort wordt bij u een hartritmerecorder geïmplanteerd. In deze folder vertellen wij u hier meer over. Waarom een implanteerbare hartritmerecorder De arts
Implanteerbare hartritmerecorder Inleiding Binnenkort wordt bij u een hartritmerecorder geïmplanteerd. In deze folder vertellen wij u hier meer over. Waarom een implanteerbare hartritmerecorder De arts
Het vervangen van uw pacemaker
 Het vervangen van uw pacemaker U bent onder behandeling bij de polikliniek Cardiologie van Maasziekenhuis Pantein, omdat u een pacemaker heeft. Binnenkort wordt uw pacemaker vervangen. In deze folder leest
Het vervangen van uw pacemaker U bent onder behandeling bij de polikliniek Cardiologie van Maasziekenhuis Pantein, omdat u een pacemaker heeft. Binnenkort wordt uw pacemaker vervangen. In deze folder leest
Cardiologie. Pacemaker vervangen.
 Cardiologie Pacemaker vervangen www.catharinaziekenhuis.nl Inhoud De periode voorafgaand aan uw opname... 4 De opname... 4 De ingreep... 5 Complicaties van de behandeling... 6 Na de behandeling... 6 Het
Cardiologie Pacemaker vervangen www.catharinaziekenhuis.nl Inhoud De periode voorafgaand aan uw opname... 4 De opname... 4 De ingreep... 5 Complicaties van de behandeling... 6 Na de behandeling... 6 Het
Allergie Als u overgevoelig bent voor jodium, of bepaalde medicijnen verzoeken wij u dit van te voren te melden.
 Pacemakervervanging Uw pacemaker werkt op een batterij die gemiddeld zeven tot tien jaar mee gaat. Het tijdstip van vervangen is mede afhankelijk van hoe vaak het apparaatje moet ingrijpen om de stoornissen
Pacemakervervanging Uw pacemaker werkt op een batterij die gemiddeld zeven tot tien jaar mee gaat. Het tijdstip van vervangen is mede afhankelijk van hoe vaak het apparaatje moet ingrijpen om de stoornissen
Percutane mitralisklep clipping
 CARDIOLOGIE Percutane mitralisklep clipping BEHANDELING Percutane mitralisklep clipping Uw arts heeft vastgesteld dat één van de kleppen in uw hart, de mitralisklep, slecht werkt of lekt. Dit zou verholpen
CARDIOLOGIE Percutane mitralisklep clipping BEHANDELING Percutane mitralisklep clipping Uw arts heeft vastgesteld dat één van de kleppen in uw hart, de mitralisklep, slecht werkt of lekt. Dit zou verholpen
Implanteerbare hartritme-monitor
 Hartcentrum Implanteerbare hartritme-monitor Patiëntenfolder behandelingen Inhoudsopgave Implanteerbare hartritme-monitor... 3 Wat is het?... 3 Voorbereiding... 4 Risico s... 4 Procedure... 5 Nazorg...
Hartcentrum Implanteerbare hartritme-monitor Patiëntenfolder behandelingen Inhoudsopgave Implanteerbare hartritme-monitor... 3 Wat is het?... 3 Voorbereiding... 4 Risico s... 4 Procedure... 5 Nazorg...
Cardioversie. Uw afspraak. Belangrijk: U moet nuchter komen. U wordt verwacht op: datum:. tijdstip:...
 Cardioversie Uw afspraak U wordt verwacht op: datum:. tijdstip:... Belangrijk: U moet nuchter komen Inhoudsopgave 1 Wat is cardioversie... 1 2 Waarom is cardioversie nodig... 1 3 Hoe groot is de kans
Cardioversie Uw afspraak U wordt verwacht op: datum:. tijdstip:... Belangrijk: U moet nuchter komen Inhoudsopgave 1 Wat is cardioversie... 1 2 Waarom is cardioversie nodig... 1 3 Hoe groot is de kans
HARTKATHETERISATIE 920
 HARTKATHETERISATIE 920 Inleiding In het Sint Franciscus Gasthuis worden verschillende onderzoeken verricht met behulp van röntgenstralen (röntgenfoto), ultrageluidsgolven (echografie) of magnetische velden
HARTKATHETERISATIE 920 Inleiding In het Sint Franciscus Gasthuis worden verschillende onderzoeken verricht met behulp van röntgenstralen (röntgenfoto), ultrageluidsgolven (echografie) of magnetische velden
Pacemaker implantatie en nazorg
 Pacemaker implantatie en nazorg Onlangs heeft u samen met uw cardioloog de keuze gemaakt een pacemaker implantatie te ondergaan. U heeft een afspraak voor de ingreep gekregen. De pacemaker implantatie
Pacemaker implantatie en nazorg Onlangs heeft u samen met uw cardioloog de keuze gemaakt een pacemaker implantatie te ondergaan. U heeft een afspraak voor de ingreep gekregen. De pacemaker implantatie
Cardiologie Na een dotterbehandeling
 Cardiologie Na een dotterbehandeling Inleiding U heeft een dotterbehandeling (P.T.C.A. = Percutane Transluminale Coronaire Angioplastiek) ondergaan. Er kunnen thuis nog vragen ontstaan en mogelijk kunnen
Cardiologie Na een dotterbehandeling Inleiding U heeft een dotterbehandeling (P.T.C.A. = Percutane Transluminale Coronaire Angioplastiek) ondergaan. Er kunnen thuis nog vragen ontstaan en mogelijk kunnen
ICD: een inwendige defibrillator
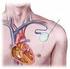 ICD: een inwendige defibrillator Alle rechten voorbehouden. Niets van deze uitgave mag worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand of openbaar gemaakt in enige vorm of op enige
ICD: een inwendige defibrillator Alle rechten voorbehouden. Niets van deze uitgave mag worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand of openbaar gemaakt in enige vorm of op enige
Electieve Cardioversie (ECV) Afdeling Cardiologie
 Electieve Cardioversie (ECV) Afdeling Cardiologie U heeft binnenkort een afspraak voor een cardioversie. In deze folder vindt u informatie over deze behandeling. Wat is een cardioversie? Cardioversie is
Electieve Cardioversie (ECV) Afdeling Cardiologie U heeft binnenkort een afspraak voor een cardioversie. In deze folder vindt u informatie over deze behandeling. Wat is een cardioversie? Cardioversie is
SPREEKUUR ATRIUMFIBRILLATIE
 SPREEKUUR ATRIUMFIBRILLATIE 17873 Inleiding In deze folder vindt u informatie over atriumfibrilleren en het spreekuur atriumfibrillatie. Spreekuur atriumfibrillatie Atriumfibrilleren komt steeds vaker
SPREEKUUR ATRIUMFIBRILLATIE 17873 Inleiding In deze folder vindt u informatie over atriumfibrilleren en het spreekuur atriumfibrillatie. Spreekuur atriumfibrillatie Atriumfibrilleren komt steeds vaker
Het vervangen van een pacemaker en het upgraden of downgraden van een pacemakerdraad
 Het vervangen van een pacemaker en het upgraden of downgraden van een pacemakerdraad (draden) Inhoudsopgave Klik op het onderwerp om verder te lezen. Inhoudsopgave 1 Algemene informatie 2 Wat is belangrijk
Het vervangen van een pacemaker en het upgraden of downgraden van een pacemakerdraad (draden) Inhoudsopgave Klik op het onderwerp om verder te lezen. Inhoudsopgave 1 Algemene informatie 2 Wat is belangrijk
Cardioversie. De behandeling van de hartritmestoornissen boezemfibrilleren en boezemflutter
 Cardioversie De behandeling van de hartritmestoornissen boezemfibrilleren en boezemflutter 2 Hartritmestoornissen zijn een steeds terugkerende verstoring van het gewone ritme dat een gezond hart moet hebben.
Cardioversie De behandeling van de hartritmestoornissen boezemfibrilleren en boezemflutter 2 Hartritmestoornissen zijn een steeds terugkerende verstoring van het gewone ritme dat een gezond hart moet hebben.
PICC-lijn. Perifeer Ingebrachte Centraal veneuze Catheter
 PICC-lijn Perifeer Ingebrachte Centraal veneuze Catheter Alleen het aangevinkte is voor u van toepassing Datum/tijd opname: / /.. ;..:.. uur Datum/tijd stoppen Sintrom/Marcoumar:.../... /.. ;.:. uur Melden
PICC-lijn Perifeer Ingebrachte Centraal veneuze Catheter Alleen het aangevinkte is voor u van toepassing Datum/tijd opname: / /.. ;..:.. uur Datum/tijd stoppen Sintrom/Marcoumar:.../... /.. ;.:. uur Melden
Richtlijnen na pacemaker implantatie
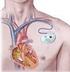 Patiënteninformatie Richtlijnen na pacemaker implantatie rkz.nl Twee tot zes weken na de implantatie Doe geen zwaar huishoudelijk werk zoals ramenlappen en stofzuigen. probeer repeterende/herhalende handelingen
Patiënteninformatie Richtlijnen na pacemaker implantatie rkz.nl Twee tot zes weken na de implantatie Doe geen zwaar huishoudelijk werk zoals ramenlappen en stofzuigen. probeer repeterende/herhalende handelingen
Cardiologische leefregels
 Cardiologische leefregels Cardiologie alle aandacht Cardiologische leefregels Naam patiënt: Afdeling: Diagnose PTCA (dotterbehandeling) via lies PTCA (dotterbehandeling) via pols Leefregels Eerste 3 dagen
Cardiologische leefregels Cardiologie alle aandacht Cardiologische leefregels Naam patiënt: Afdeling: Diagnose PTCA (dotterbehandeling) via lies PTCA (dotterbehandeling) via pols Leefregels Eerste 3 dagen
Longaderisolatie Pulmonaal Vene Isolatie
 U komt in aanmerking voor een longaderisolatie. Daarmee zetten wij de behandeling van uw boezemfibrilleren voort, nu medicijnen en cardioversies onvoldoende werken. Boezemfibrilleren is een veelvoorkomende
U komt in aanmerking voor een longaderisolatie. Daarmee zetten wij de behandeling van uw boezemfibrilleren voort, nu medicijnen en cardioversies onvoldoende werken. Boezemfibrilleren is een veelvoorkomende
Implantatie van een Reveal. Cardiologie
 Implantatie van een Reveal Cardiologie De cardioloog heeft u voorgesteld om een Reveal te laten implanteren. In deze folder leest u informatie over de gang van zaken voor, tijdens en na de implantatie.
Implantatie van een Reveal Cardiologie De cardioloog heeft u voorgesteld om een Reveal te laten implanteren. In deze folder leest u informatie over de gang van zaken voor, tijdens en na de implantatie.
H Port-a-Cath
 H.334274.0214 Port-a-Cath Inleiding In overleg met uw behandelend arts heeft u besloten tot het plaatsen van een implanteerbare centraal veneuze katheter. Ook wel volledig implanteerbaar toedieningsysteem,
H.334274.0214 Port-a-Cath Inleiding In overleg met uw behandelend arts heeft u besloten tot het plaatsen van een implanteerbare centraal veneuze katheter. Ook wel volledig implanteerbaar toedieningsysteem,
Nieuwsbrief nr. 10 DECEMBER 2014 PAGINA 1. Beste lezers van de nieuwsbrief,
 Beste lezers van de nieuwsbrief, De nieuwsbrief zal deze keer maar een onderwerp bevatten, het ICD rijbewijs. We hebben voor dit onderwerp gekozen omdat er veel vragen, onduidelijkheden, irritaties zijn
Beste lezers van de nieuwsbrief, De nieuwsbrief zal deze keer maar een onderwerp bevatten, het ICD rijbewijs. We hebben voor dit onderwerp gekozen omdat er veel vragen, onduidelijkheden, irritaties zijn
Maatschap Cardiologie. Boezemfibrilleren en cardioversie
 Maatschap Cardiologie Boezemfibrilleren en cardioversie Datum en tijd U wordt (dag), (datum) om uur verwacht op de afdeling hartbewaking (CCU). Voorbereiding Wij verzoeken u twee dagen voor de elektrische
Maatschap Cardiologie Boezemfibrilleren en cardioversie Datum en tijd U wordt (dag), (datum) om uur verwacht op de afdeling hartbewaking (CCU). Voorbereiding Wij verzoeken u twee dagen voor de elektrische
DE BIVENTRICULAIRE PACEMAKER
 Cardiologie DE BIVENTRICULAIRE PACEMAKER 1 2 Screening U hebt hartfalen. Als blijkt dat de medicatie terwijl hij optimaal is ingesteld niet voldoende positief effect heeft, overweegt de cardioloog u een
Cardiologie DE BIVENTRICULAIRE PACEMAKER 1 2 Screening U hebt hartfalen. Als blijkt dat de medicatie terwijl hij optimaal is ingesteld niet voldoende positief effect heeft, overweegt de cardioloog u een
1 Wat is een ICD 3. 4 Naar huis 8 4.1 Belangrijke aandachtpunten 8 4.2 Controle 8. 5 Wat te doen bij een shock 9. Opmerkingen en klachten 11
 ICD implantatie Inhoud Inleiding 1 Wat is een ICD 3 2 Voorbereiding 3 2.1 Gesprek met de ICD verpleegkundige 3 2.2 Nuchter 3 2.3 Wat neemt u mee 4 2.4 Waar meldt u zich 5 2.5 Uw medische gegevens 6 3 De
ICD implantatie Inhoud Inleiding 1 Wat is een ICD 3 2 Voorbereiding 3 2.1 Gesprek met de ICD verpleegkundige 3 2.2 Nuchter 3 2.3 Wat neemt u mee 4 2.4 Waar meldt u zich 5 2.5 Uw medische gegevens 6 3 De
Cardiologie Polikliniek Atriumfibrilleren (AF-poli)
 Cardiologie Polikliniek Atriumfibrilleren (AF-poli) Uw afspraak U wordt verwacht op: datum:. tijdstip:... Inhoudsopgave Inleiding... 1 De AF-poli... 1 Atriumfibrilleren... 2 Het ontstaan van atriumfibrilleren...
Cardiologie Polikliniek Atriumfibrilleren (AF-poli) Uw afspraak U wordt verwacht op: datum:. tijdstip:... Inhoudsopgave Inleiding... 1 De AF-poli... 1 Atriumfibrilleren... 2 Het ontstaan van atriumfibrilleren...
Inhoud INLEIDING... 2
 Inhoud INLEIDING... 2 HARTRITMESTOORNISSEN... 2 WAAROM EEN ICD?... 2 DE WERKING VAN EEN ICD... 2 HOE EEN ICD EEN RITMESTOORNIS STOPT... 3 BIVENTRICULAIRE ICD... 3 POLIKLINSCHE VOORBEREIDING... 3 VOORBEREIDINGEN
Inhoud INLEIDING... 2 HARTRITMESTOORNISSEN... 2 WAAROM EEN ICD?... 2 DE WERKING VAN EEN ICD... 2 HOE EEN ICD EEN RITMESTOORNIS STOPT... 3 BIVENTRICULAIRE ICD... 3 POLIKLINSCHE VOORBEREIDING... 3 VOORBEREIDINGEN
Informatiebrochure. Leven met een hartdefribillator. I Autonome verzorgingsinstelling
 Informatiebrochure Leven met een hartdefribillator I Autonome verzorgingsinstelling IIInleiding Uw cardioloog heeft besloten bij u een hartdefibrillator (of ICD, Implanteerbare Cardioverter Defibrillator
Informatiebrochure Leven met een hartdefribillator I Autonome verzorgingsinstelling IIInleiding Uw cardioloog heeft besloten bij u een hartdefibrillator (of ICD, Implanteerbare Cardioverter Defibrillator
Sedatie. Het verlagen van het bewustzijn
 Sedatie Het verlagen van het bewustzijn Inleiding Binnenkort ondergaat u een onderzoek of behandeling onder sedatie. Dit betekent dat van tevoren medicijnen worden toegediend, waardoor u het onderzoek
Sedatie Het verlagen van het bewustzijn Inleiding Binnenkort ondergaat u een onderzoek of behandeling onder sedatie. Dit betekent dat van tevoren medicijnen worden toegediend, waardoor u het onderzoek
HARTKATHETERISATIE CORONAROGRAFIE
 HARTKATHETERISATIE CORONAROGRAFIE AZ Monica vzw - Florent Pauwelslei 1 - BE-2100 Deurne - T +32 3 320 50 00 - F +32 3 320 56 00 info@azmonica.be - www.azmonica.be 12 Inleiding Uw cardioloog heeft u aangeraden
HARTKATHETERISATIE CORONAROGRAFIE AZ Monica vzw - Florent Pauwelslei 1 - BE-2100 Deurne - T +32 3 320 50 00 - F +32 3 320 56 00 info@azmonica.be - www.azmonica.be 12 Inleiding Uw cardioloog heeft u aangeraden
PATIËNTENINFORMATIE DE PORT-A-CATH
 PATIËNTENINFORMATIE DE PORT-A-CATH DE PORT-A-CATH Door middel van deze informatie wil het Maasstad Ziekenhuis u informeren over de Port-a-Cath. Wij verzoeken u deze informatie zorgvuldig te lezen. Wat
PATIËNTENINFORMATIE DE PORT-A-CATH DE PORT-A-CATH Door middel van deze informatie wil het Maasstad Ziekenhuis u informeren over de Port-a-Cath. Wij verzoeken u deze informatie zorgvuldig te lezen. Wat
Intra aortale ballonpomp (IABP)
 Intra aortale ballonpomp (IABP) U bent opgenomen op de afdeling hartbewaking van het Canisius- Wilhelmina ziekenhuis. Uw cardioloog heeft u verteld dat u een behandeling nodig heeft met een Intra aortale
Intra aortale ballonpomp (IABP) U bent opgenomen op de afdeling hartbewaking van het Canisius- Wilhelmina ziekenhuis. Uw cardioloog heeft u verteld dat u een behandeling nodig heeft met een Intra aortale
Elektrische cardioversie
 Elektrische cardioversie INFORMATIEBROCHURE VOOR PATIËNTEN INHOUD INLEIDING...4 DOEL...5 KANS OP SUCCES...5 FACTOREN DIE DE KANS OP SUCCES VERGROTEN...5 VOORBEREIDING...6 VERLOOP VAN DE BEHANDELING...7
Elektrische cardioversie INFORMATIEBROCHURE VOOR PATIËNTEN INHOUD INLEIDING...4 DOEL...5 KANS OP SUCCES...5 FACTOREN DIE DE KANS OP SUCCES VERGROTEN...5 VOORBEREIDING...6 VERLOOP VAN DE BEHANDELING...7
Dienst hartziekten De pacemaker. Informatiebrochure voor de patiënt
 Dienst hartziekten De pacemaker Informatiebrochure voor de patiënt WAT IS EEN PACEMAKER? Een pacemaker bestaat uit 2 delen : 1. De batterij (of impulsgenerator), die een elektrische prikkel afgeeft. 2.
Dienst hartziekten De pacemaker Informatiebrochure voor de patiënt WAT IS EEN PACEMAKER? Een pacemaker bestaat uit 2 delen : 1. De batterij (of impulsgenerator), die een elektrische prikkel afgeeft. 2.
Boezemfibrillatie (atriumfibrillatie)
 Boezemfibrillatie (atriumfibrillatie) In overleg met uw arts bent u doorverwezen naar de Boezemfibrillatie poli voor de behandeling en begeleiding van de hartritmestoornis boezemfibrilleren (ook wel atriumfibrilleren
Boezemfibrillatie (atriumfibrillatie) In overleg met uw arts bent u doorverwezen naar de Boezemfibrillatie poli voor de behandeling en begeleiding van de hartritmestoornis boezemfibrilleren (ook wel atriumfibrilleren
Electieve Cardioversie
 Electieve Cardioversie (ECV) Afdeling Cardiologie Locatie Purmerend/Volendam U heeft binnenkort een afspraak voor een cardioversie. In deze folder vindt u informatie over deze behandeling. Wat is een cardioversie?
Electieve Cardioversie (ECV) Afdeling Cardiologie Locatie Purmerend/Volendam U heeft binnenkort een afspraak voor een cardioversie. In deze folder vindt u informatie over deze behandeling. Wat is een cardioversie?
