Voor wie is deze brochure?
|
|
|
- Thijs Brabander
- 5 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Slokdarmkanker
2 Inhoud Voor wie is deze brochure? 3 Slokdarmkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 9 Behandeling 15 Operatie 18 Chemoradiatie 23 Bestraling 25 Chemotherapie 27 Doelgerichte therapie 28 Plaatsen van een voedingsbuisje (stent) 29 Voeding 30 Overleving en gevolgen 35 Een moeilijke periode 36 Wilt u meer informatie? 38 Bijlage: De slokdarm 42 Risicofactoren 45 Wat is kanker? 46 Het bloedvaten- en lymfestelsel 48 KWF Kankerbestrijding, 2018 Deze brochure is een samenvatting van informatie van kanker.nl. Die informatie is gebaseerd op medische richtlijnen die door het IKNL gepubliceerd zijn en is tot stand gekomen met medewerking van patiënten en deskundigen uit diverse beroepsgroepen. KWF Kankerbestrijding wil kanker zo snel mogelijk verslaan. Daarom financieren en begeleiden we wetenschappelijk onderzoek, beïnvloeden we beleid en delen we kennis over kanker en de behandeling ervan. Om dit mogelijk te maken werven we fondsen. Ons doel is minder kanker, meer genezing en een betere kwaliteit van leven voor kankerpatiënten. Kanker.nl Infolijn: (gratis) Informatie en persoonlijk advies voor patiënten en hun naasten kanker.nl Informatieplatform en sociaal netwerk voor patiënten en hun naasten Voor wie is deze brochure? Deze brochure is bedoeld voor mensen die onderzocht of behandeld worden omdat zij (mogelijk) slokdarmkanker hebben. U kunt deze brochure ook laten lezen aan mensen in uw omgeving. De diagnose kanker roept bij de meeste mensen vragen en emoties op. In korte tijd krijgt u veel te horen: over de ziekte, de mogelijke onder zoeken en de behandeling die uw arts adviseert. Het is niet altijd makkelijk die informatie te begrijpen. Deze brochure is bedoeld als onder steuning daarbij. Misschien heeft u na het lezen van deze brochure nog vragen. Met vragen over uw diagnose of behandeling kunt u het beste terecht bij uw arts of (gespecialiseerd) verpleegkundige. Schrijf uw vragen vooraf op, zodat u niets vergeet. Op kanker.nl en in onze brochure Kanker in gesprek met je arts staan vragen die u aan uw arts kunt stellen. U heeft recht op goede en volledige informatie over uw ziekte en behandeling. Zodat u zelf kunt meebeslissen. Deze rechten zijn wettelijk vastgelegd. Kijk voor meer informatie achter in deze brochure bij Patiëntenfederatie Nederland. Meer informatie over kanker vindt u op kanker.nl. Deze site is een initiatief van KWF Kankerbestrijding, de Nederlandse Federatie van Kankerpatiëntenorganisaties en het Integraal Kankercentrum Nederland. kwf.nl KWF Publieksservice: ( 0,01 p/m) Voor algemene vragen over KWF en preventie van kanker IBAN: NL23 RABO , BIC: RABONL2U Is deze brochure ouder dan 3 jaar? Kijk dan op kwf.nl/bestellen of er een nieuwe uitgave is. De meest actuele informatie vindt u op kanker.nl. 3
3 Slokdarmkanker In Nederland krijgen jaarlijks ruim mensen slokdarmkanker. De ziekte komt vaker voor bij mannen dan bij vrouwen. De meeste patiënten zijn tussen de 60 en 80 jaar. Een ander woord voor slokdarmkanker is oesofaguscarcinoom. Er zijn verschillende typen slokdarmkanker. De meest voorkomende vormen zijn: plaveiselcelcarcinoom, deze tumor ontstaat in het slijmvlies aan de binnenkant van de slokdarm: de plaveiselcellen. Een plaveiselcelcarcinoom ontstaat meestal in het bovenste en middelste deel van de slokdarm. adenocarcinoom, deze tumor ontstaat in het klierweefsel. Een adenocarcinoom ontstaat bijna altijd in het onderste deel van de slokdarm, voor het begin van de maag. Adenocarcinomen komen vaker voor bij mannen dan bij vrouwen. Vaak ontstaat een adenocarcinoom uit een Barrettslokdarm. Dit is een afwijking in het slijmvlies van de slokdarm. Heeft u lang een slokdarmontsteking, dan kan het weefsel van de slokdarm veranderen. Het normale slijmvlies van de slokdarm wordt dan vervangen door Barrett-slijmvlies. Op kanker.nl kunt u meer lezen over een Barrett-slokdarm. Een adenocarcinoom kan ook ontstaan op de plaats waar de slokdarm de maag binnengaat. Dit heet een junctietumor of junctiecarcinoom. Groeiwijze en uitzaaiingen Een gezwel in de slokdarm kan op verschillende manieren groeien: de tumor kan via de wand van de slokdarm naar boven of naar beneden groeien in de slokdarm zelf de tumor kan door de slokdarmwand heen groeien naar de buitenkant van de slokdarm. Zo kan de tumor doorgroeien in de weefsels of organen rond de slokdarm. Kanker kan uitzaaien. Een ander woord voor uitzaaiingen is metastasen. Groeit de tumor door een bloedvat of lymfevat? Dan is de kans op uitzaai ingen groter. Kankercellen die losraken van de tumor kunnen via het bloed en/of de lymfe ergens anders in het lichaam terechtkomen. Als slokdarmkanker uitzaait: is dat meestal naar de lymfeklieren rondom de slokdarm. Hierdoor kunnen in deze lymfeklieren uitzaaiingen ontstaan. later kunnen ook uitzaaiingen ontstaan in lymfeklieren ergens anders in het lichaam kankercellen die worden verspreid via het bloed kunnen uitzaaien: vaak naar de lever, longen, bijnieren en botten. Soms zaaien de kankercellen uit naar andere organen. Bijvoorbeeld naar de hersenen. Kanker is niet besmettelijk. Ook slokdarmkanker niet. Ontstaat de tumor nog iets lager op de overgang (hoog in de maag)? Dan is dit maagkanker. U vindt hierover informatie op kanker.nl en in onze brochure Maagkanker. 4 5
4 Symptomen Slokdarmkanker geeft in het begin meestal geen klachten. Klachten ontstaan vaak pas nadat de tumor is doorgegroeid. Hierdoor wordt slokdarmkanker bijna nooit vroeg ontdekt. De kans op genezing is groter als de tumor vroeg ontdekt wordt. Klachten die kunnen horen bij slokdarmkanker: moeite met slikken: u kunt het gevoel hebben dat er een prop in uw keel zit bij het slikken. In het begin is dat alleen bij vast voedsel. Later kan het ook moeilijk worden om vloeibaar voedsel door te slikken. het gevoel dat eten niet door de slokdarm wil zakken: meestal beginnen deze klachten met vast voedsel. Een ander woord hiervoor is passageklachten. afvallen en minder eetlust: gaat eten en slikken minder goed? Dan gaat u misschien vooral vloeibare dingen eten. In vloeibaar eten zitten meestal minder voedingsstoffen dan in vaste voeding. Hierdoor kunt u afvallen. Ook kunt u afvallen doordat u minder honger heeft of omdat de tumor veel energie gebruikt. moe en duizelig: is het slijmvlies van de slokdarm door de tumor beschadigd? Dan kunnen kleine bloedingen in de slokdarm ontstaan. Hier merkt u vaak niks van. Wel kunt u door het bloedverlies bloedarmoede krijgen. Hierdoor wordt u moe en duizelig. Ook kan uw poep zwart zijn. Dit gebeurt bijna nooit. Heeft u 1 of meer van deze klachten? Dan betekent dit niet meteen dat u slokdarmkanker heeft. Ze kunnen ook komen door een andere aandoening van de slokdarm of de maag. Ga er wel mee naar uw huisarts. Onderzoek voor de diagnose Heeft u symptomen die kunnen passen bij slokdarmkanker? Ga dan naar uw huisarts. Hij zal u eerst lichamelijk onderzoeken. Denkt uw huisarts dat u misschien slokdarmkanker heeft, dan verwijst hij u naar een specialist. Dit is meestal een maag-darmleverarts (MDL-arts) of een internist. Deze arts onderzoekt u verder als dit nodig is. U kunt de volgende onderzoeken krijgen: bloedonderzoek endoscopie Bloedonderzoek Slokdarmkanker kan niet worden aangetoond in het bloed. Wel kan bloedonderzoek iets vertellen over uw conditie. En of u misschien bloedarmoede heeft. Bloedarmoede kan een gevolg zijn van slokdarmkanker. Gastroscopie Een gastroscopie is een kijkonderzoek. Uw arts bekijkt de wand van de slokdarm en de maag. Hij checkt bijvoorbeeld of u bloed verliest. Hij gebruikt hiervoor een dunne, buigzame slang waaraan een kleine camera zit. Hij brengt de slang via uw mond in de slokdarm. Voor het onderzoek moet u nuchter zijn. Dit betekent dat u vooraf niets eet of drinkt, zodat uw maag leeg is. Biopsie - Tijdens het onderzoek kan de arts een klein stukje weefsel wegnemen voor onderzoek. Dit heet een biopsie. Een patholoog onderzoekt het weefsel onder de microscoop. Met de uitslag stelt de arts een definitieve diagnose. 6 7
5 Verdoving - Het onderzoek duurt een paar minuten. De meeste mensen krijgen geen verdoving. Als u dat wilt, kunt u een roesje krijgen. Door het roesje voelt u zich meer ontspannen en een beetje slaperig. Ook voelt u minder pijn. De arts vertelt u van tevoren dat u een roesje kunt krijgen. Doet hij dit niet, dan kunt u er zelf naar vragen. Houd er rekening mee dat u die dag niet zelf een auto, fiets of ander vervoersmiddel kunt besturen. Neem iemand mee die u naar huis brengt. Ook als u met een taxi of het OV naar huis gaat. Onderzoek na de diagnose Vindt de arts een kwaadaardige tumor, dan is vaak verder onderzoek nodig. Daarmee stelt hij vast hoever de tumor is gegroeid en of er uitzaaiingen zijn. Zo kan de arts bepalen welke behandeling het meest geschikt is. U kunt de volgende onderzoeken krijgen: echografie: om te kijken of er uitzaaiingen in de hals of lever zijn CT-scan van de hals, borstholte en buik PET-CT-scan: om uitzaaiingen op te sporen endo-echografie: om te onderzoeken hoever de tumor in de wand van de slokdarm is gegroeid punctie van de lymfeklieren in de hals: dit is soms nodig om vast te stellen of er uitzaaiingen zijn endoscopie: die heeft u al gekregen om de diagnose te stellen, maar soms gebeurt het opnieuw (zie vorige hoofdstuk) Echografie Denkt de arts dat u uitzaaiingen in de lever of lymfeklieren in de hals heeft? Dan krijgt u een echografie van de hals of bovenbuik. Echografie is een onderzoek met geluidsgolven. Deze golven hoort u niet, maar de weerkaatsing (echo) ervan maakt organen en/of weefsels zichtbaar op een beeldscherm. Zo kan de arts organen in het lichaam beoordelen en mogelijke uitzaai ingen zien. Echografie is een eenvoudig, niet belastend onderzoek. Tijdens het onderzoek ligt u op een onderzoeksbank. De arts smeert een gel op uw huid. Hij beweegt een klein apparaatje dat geluidsgolven uitzendt over de huid. De arts kan de afbeeldingen op het beeldscherm vastleggen op foto s. 8 9
6 CT-scan Met een CT-scan van de hals, buik en borstholte kan de arts zien of de tumor in andere organen is doorgegroeid of is uitgezaaid. Een CT-scan brengt organen en/of weefsels zeer gedetailleerd in beeld. De arts gebruikt bij dit onderzoek tegelijk röntgenstraling en een computer. De CT-scan heeft een ronde opening. U ligt op een beweegbare tafel en schuift door de opening. Terwijl de tafel verschuift, maakt het apparaat een serie foto s. Hierop staat steeds een ander stukje van het orgaan of weefsel. Zo kan de arts een mogelijke tumor en/of uitzaaiingen zien. Ook ziet hij waar een tumor precies zit, hoe groot hij is en of hij is doorgegroeid in het weefsel eromheen. Contrastvloeistof - Voor het maken van duidelijke foto s is vaak contrastvloeistof nodig. Meestal krijgt u deze vloeistof tijdens het onderzoek in een bloedvat in uw arm gespoten. Bij sommige CT-onderzoeken moet u van tevoren contrastvloeistof drinken. Contrastvloeistof kan een warm en weeïg gevoel veroorzaken. Sommige mensen worden er een beetje misselijk van. Om ervoor te zorgen dat u hier zo min mogelijk last van heeft, kunt u beter een paar uur voor het onderzoek niet eten of drinken. Er zijn mensen die overgevoelig zijn voor de contrastvloeistof. Denkt u dat u eerder zo n overgevoeligheidsreactie heeft gehad (koorts, zweten, duizeligheid, flauwvallen, huiduitslag)? Meld dit dan voor het onderzoek aan uw arts. Misschien kunt u dan een MRI-scan krijgen. PET-CT-scan Met een PET-CT-scan kan de arts uitzaaiingen in andere organen onderzoeken. Een PET-CT-scan is een combinatie van een PET-scan en een CT-scan. PET-scan - De meeste kankercellen hebben een verhoogde stofwisseling. Hierbij wordt veel suiker verbruikt. Met een PET-scan maakt de arts hier gebruik van. U krijgt een radioactieve stof toegediend die op dezelfde manier als suiker in cellen wordt opgenomen. Kanker heeft een verhoogde verbranding. Daardoor nemen vooral de kankercellen de radioactieve stof op. Zo kan de arts kanker cellen zien. U mag minimaal 6 uur voor het onderzoek niet meer eten. U mag wel drinken, zolang er in de drank geen suiker zit. Heeft u diabetes? Bespreek dan met uw arts hoe u zich moet voorbereiden. Is de radioactieve stof in een bloedvat in uw arm in gespoten? Dan moet u een tijd stil liggen in een aparte kamer. Na ongeveer 1 uur hebben de kankercellen genoeg radioactieve stof opgenomen. Dan begint het onderzoek. Hiervoor ligt u op een onderzoekstafel. Een camera draait langzaam om u heen en maakt foto s vanuit verschillende posities. Na het onderzoek is de radioactieve stof voor het grootste deel uit uw lichaam verdwenen. Er is geen gevaar voor u of uw omgeving. Een PET-CT-scan geeft een nauwkeuriger beeld van uitzaaiingen in de rest van het lichaam. Bij dit onderzoek legt de computer de resultaten van de CT-scan over de resultaten van de PET-scan heen. Hierdoor kan de arts beter zien waar de radioactieve stof is opgenomen. En waar de kankercellen zitten. Endo-echografie Een endo-echografie is een combinatie van een endoscopie met een echografie. Hiermee kan de arts de binnenkant van uw slokdarm bekijken. Hij kan onderzoeken of er een tumor in de slokdarmwand zit, deze goed bekijken en checken of de tumor is doorgegroeid
7 Met dit onderzoek kan de arts vaststellen: de plaats en grootte van de tumor of en hoever de tumor is doorgegroeid in het weefsel eromheen of er uitzaaiingen zijn in de lymfeklieren dicht bij de tumor of er uitzaaiingen op andere plaatsen zijn De arts schuift via uw mond een dunne buis of slang in de slokdarm. Afhankelijk van de plaats van de tumor kan de arts de slang doorschuiven tot aan de maag of twaalfvingerige darm. Zo n slang heet een endo-echoscoop. Aan het eind van de slang zitten een lampje, camera en echo-apparaatje. Dit apparaatje zendt geluidsgolven uit. Deze golven hoort u niet, maar de weerkaatsing (echo) ervan maakt organen en/of weefsels zichtbaar op een beeldscherm. Zo kan de arts heel dicht bij de organen komen en veel details zien. De arts kan de afbeeldingen op het beeldscherm vastleggen op foto s. Ook kan hij wat weefsel weghalen voor onderzoek. Dit heet een biopsie. Een patholoog bekijkt de cellen onder de microscoop. Voor het onderzoek moet u nuchter zijn. Dit betekent dat u een paar uur van tevoren niets eet of drinkt, zodat uw maag leeg is. Is het onderzoek in de middag? Dan mag u soms licht ontbijten. Verdoving - Het onderzoek doet geen pijn. Wel geeft het druk in uw keel. In het begin van het onderzoek moet u soms kokhalzen. In veel ziekenhuizen kunt u een roesje krijgen. Door het roesje voelt u zich meer ontspannen en een beetje slaperig. Ook voelt u minder pijn. De arts vertelt u van tevoren dat u een roesje kunt krijgen. Doet hij dit niet, dan kunt u er zelf naar vragen. U krijgt de medicijnen via een infuusnaaldje in een bloedvat in uw arm toegediend. Vaak wordt ook de keel verdoofd met een verdovingsspray, zodat u minder het gevoel heeft dat u moet kokhalzen. Na het onderzoek moet u 1 of 2 uur blijven om uit te slapen. U kunt die dag niet zelf een auto, fiets of een ander vervoersmiddel besturen. Neem iemand mee die u naar huis begeleidt, ook als u met een taxi of het OV naar huis gaat. Punctie van de lymfeklieren Soms is een punctie van de lymfeklieren nodig. Zo kan de arts bepalen of er uitzaaiingen zijn in de lymfeklieren in de hals. Bij een punctie zuigt de arts weefselcellen en/of vocht op met een dunne, holle naald. Voor een punctie hoeft u niet opgenomen te worden. De arts gebruikt een dunne naald. Daarom hoeft u meestal niet verdoofd te worden. De patholoog beoordeelt de cellen en/of het vocht onder de microscoop. Meer informatie U kunt meer informatie vragen in het ziekenhuis waar u wordt onderzocht. Op kanker.nl kunt u over een aantal onder zoeken een filmpje bekijken. Stadium-indeling De arts stelt u een behandeling voor. Hiervoor moet hij weten: uit welke soort cellen de tumor is ontstaan hoe agressief deze cellen zijn wat het stadium van de ziekte is Het stadium geeft aan hoever de ziekte in het lichaam is doorgegroeid. De arts stelt het stadium vast. Hij onderzoekt hiervoor: de plaats en grootte van de tumor of en hoever de tumor is doorgegroeid in het weefsel eromheen of er uitzaaiingen zijn in de lymfeklieren en/of organen ergens anders in het lichaam Met deze stadium-indeling schat de arts de vooruitzichten in en adviseert hij een behandeling
8 Stadia - Bij slokdarmkanker zijn er 5 stadia. Deze indeling geeft aan hoever de tumor in de slokdarmwand is gegroeid en of er uitzaaiingen zijn. Stadium 0: de tumor is beperkt tot de slijmvlieslaag van de slokdarm Stadium I: de tumor is beperkt tot de binnenste laag van de slokdarm Stadium II A: de tumor is tot in de spierlaag of de buitenste laag van de slokdarmwand gegroeid, zonder uitzaaiingen in de lymfeklieren in de buurt van de tumor Stadium II B: de tumor is nog niet door de slokdarmwand gegroeid. Er zijn wel uitzaaiingen in de lymfeklieren in de buurt van de tumor. Stadium III: de tumor is tot in de buitenste laag van de slokdarmwand doorgegroeid en er zijn uitzaaiingen in de lymfeklieren in de buurt van de tumor. Of de tumor is door de slokdarmwand en in de weefsels eromheen gegroeid, maar er zijn geen uitzaaiingen. Stadium IV: de tumor is uitgezaaid naar de lymfeklieren ergens anders in het lichaam, of naar andere organen, zoals de longen of de lever Spanning en onzekerheid Het kan een tijd duren voordat u alle onderzoeken heeft gehad en de arts een definitieve diagnose kan stellen. Waarschijnlijk heeft u vragen over uw ziekte, het mogelijke verloop daarvan en de behandelmogelijkheden. Vragen die tijdens de periode van onderzoek nog niet te beantwoorden zijn. Dat kan spanning en onzekerheid met zich meebrengen. Zowel bij u als bij uw naasten. Het kan helpen als u weet wat er bij de verschillende onderzoeken gaat gebeuren. Vraag er gerust naar op de afdelingen waar u de onderzoeken krijgt. Behandeling U kunt de volgende behandelingen krijgen: operatie chemoradiatie bestraling chemotherapie plaatsen van een voedingsbuisje: stent doelgerichte therapie Vaak krijgt u een combinatie van deze behandelingen. Behandelplan Uw arts maakt samen met een aantal andere specialisten een behandelplan voor u. Zij gebruiken hiervoor landelijke richtlijnen en ze kijken naar: het stadium van de ziekte, bijvoorbeeld of er uitzaaiingen zijn kenmerken van de tumor, bijvoorbeeld hoe agressief de kankercellen zijn uw lichamelijke conditie Uw arts bespreekt uw ziektegeschiedenis met een team van gespecialiseerde artsen en verpleegkundigen. Dit heet een multidisciplinair overleg (MDO). In veel ziekenhuizen in Nederland betrekken de artsen hier ook artsen uit andere ziekenhuizen bij. Na het MDO bespreekt de arts een behandelvoorstel met u. Tijdens dit gesprek kunt u ook uw wensen en verwachtingen bespreken. Gespecialiseerde ziekenhuizen Voor de behandeling van slokdarmkanker bestaan kwaliteitsnormen. Dit zijn eisen waaraan een ziekenhuis moet voldoen om goede zorg te kunnen bieden. Een van die eisen is het aantal operaties dat een ziekenhuis moet doen: minimaal 20 slokdarmkankeroperaties per jaar. U kunt uw arts vragen of het ziekenhuis aan deze norm voldoet
9 De operatie bij slokdarmkanker is een zeer ingewikkelde ingreep die niet vaak gedaan wordt. Daarom kunt u niet in alle ziekenhuizen terecht voor de volledige behandeling van slokdarmkanker. Kijk op kanker.nl voor meer informatie. Doel van de behandeling Slokdarmkanker geeft in het begin geen klachten. Daardoor wordt de ziekte bij veel mensen pas vastgesteld op het moment dat de kanker zo is uitgebreid dat genezing niet meer mogelijk is. U kunt dan alleen een behandeling krijgen die de ziekte remt en/of klachten vermindert of voorkomt. Dit heet een palliatieve behandeling. Palliatieve behandeling - De palliatieve behandeling van slokdarmkanker kan uit verschillende behandelingen bestaan. De meeste patiënten worden behandeld met bestraling. Dit kan zowel inwendige als uitwendige bestraling zijn. Daarna krijgt u soms chemotherapie. Heeft u moeite met het doorslikken van eten of speeksel? Dan krijgt u soms een voedingsbuisje (stent, zie pagina 29). In opzet genezende behandeling - Is genezing het doel, dan heet dit een curatieve behandeling. Bij slokdarm kanker kunt u vaak alleen een curatieve behandeling krijgen als de ziekte in een vroeg stadium ontdekt wordt en er geen uitzaaiingen zijn. U krijgt dan meestal een operatie. Vaak krijgt u eerst chemoradiatie. Aanvullende behandeling - U krijgt een aanvullende behandeling na een eerdere behandeling die in opzet genezend is. Deze behandeling is bedoeld om een beter eindresultaat te bereiken. Een ander woord voor aanvullende behandeling is adjuvante behandeling. Neo-adjuvante behandeling - Krijgt u een aanvullende behandeling vóór de andere behandeling? Dan is dit een neo-adjuvante behandeling. Deze is ook gericht op een beter eindresultaat. Een voorbeeld is chemoradiatie om de tumor kleiner te maken vóór een operatie. Nieuwe ontwikkelingen Artsen en onderzoekers proberen behandelingen van kanker te verbeteren. Daarvoor is onderzoek nodig. Meer informatie vindt u op kanker.nl en in onze brochure Onderzoek naar nieuwe behandelingen bij kanker. Afzien van behandeling De behandeling van kanker kan zwaar zijn. Dat geldt ook voor de gevolgen van de behandeling. U kunt het idee hebben dat de behandeling en de gevolgen niet meer opwegen tegen de resultaten die u van de behandeling verwacht. Daardoor kunt u gaan twijfelen aan de zin van de behandeling. Het doel van uw behandeling kan hierbij een rol spelen. Krijgt u die om de ziekte te genezen? Of krijgt u die om de ziekte te remmen en klachten te verminderen? Twijfelt u aan de zin van (verdere) behandeling? Bespreek dit dan met uw specialist of huisarts. Iedereen heeft het recht om af te zien van (verdere) behandeling. Uw arts blijft u altijd medische zorg en begeleiding geven. Hij zal de vervelende gevolgen van uw ziekte zo veel mogelijk bestrijden
10 Operatie Soms kan uw arts de tumor verwijderen tijdens een operatie. U kunt alleen geopereerd worden als: de tumor niet is ingegroeid in organen eromheen, zoals de aorta of luchtpijp u geen uitzaaiingen heeft of alleen in de lymfeklieren in de buurt van de tumor uw conditie goed genoeg is voor de operatie De operatie is in opzet genezend. Vóór de operatie is niet altijd duidelijk of de ingreep u kan genezen. Soms stelt de arts tijdens de operatie vast dat hij de tumor niet of niet helemaal kan verwijderen. Of dat er uitzaaiingen zijn die vooraf niet te zien waren. Een in opzet genezende behandeling kan dan niet. De arts kiest dan voor een andere, palliatieve behandeling. Deze behandeling is gericht op het remmen van de ziekte en/of het verminderen of voorkomen van klachten. Meestal wordt een slokdarmoperatie tijdens een kijk operatie gedaan. De arts maakt dan een paar kleine sneetjes in plaats van 1 grote snee. Een kijkoperatie kan niet altijd. Soms opereert de arts u via een grote snee. Het maken van een buismaag Is bij de operatie een groot deel van de slokdarm verwijderd? Dan maakt de arts meestal een buismaag. Dit is een soort buis die de mond en keelholte met de rest van het spijsverteringskanaal verbindt. De buismaag vervangt de slokdarm. Hij wordt meestal gemaakt van de maag of een deel daarvan. Daarom heet de gemaakte buis een buismaag. Soms kan de maag niet gebruikt worden. Bijvoorbeeld door een eerdere operatie. Dan kan de arts een stuk dikke of dunne darm gebruiken. Dit gebeurt veel minder vaak. Voorbehandeling met chemoradiatie Voordat u geopereerd wordt, krijgt u - als dat kan - eerst een behandeling met chemoradiatie. Dit is een combinatie van chemotherapie en bestraling. Het doel hiervan is dat de tumor kleiner wordt. De kans op een beter resultaat is groter als u chemoradiatie voor de operatie krijgt. Slokdarmoperatie Bij de operatie wordt de tumor en een groot deel van de gezonde slokdarm verwijderd. Ook verwijdert de ats de lymfeklieren in de buurt van de tumor. De arts kan u opereren via de borstholte, buik of hals. Hoe u geopereerd wordt, hangt vooral af van de plek van de tumor in de slokdarm. Hoe u ook geopereerd wordt: de operatie is een grote ingreep en duurt vaak een groot deel van de dag. Situatie na het plaatsen van een stuk van de maag: buismaag 18 19
11 Complicaties na een slokdarmoperatie Een slokdarmoperatie is een grote ingreep. Ongeveer de helft van de geopereerde mensen heeft last van complicaties na de operatie. Het kan zijn dat u hierdoor langer in het ziekenhuis moet blijven. Soms zijn de complicaties ernstig; ongeveer 3-4% van de mensen overlijdt door de complicaties. De meest voorkomende complicaties zijn: longontsteking lekkage op de plek waar de buismaag aan de oude slokdarm is vastgemaakt hartritmestoornissen lymfelekkage Situatie na het plaatsen van een stuk dikke darm De operatie kan ook gevolgen hebben waar u langer last van houdt of die soms niet meer overgaan: heesheid door schade aan de stembandzenuwen uw eten komt terug omhoog of u heeft last van brandend maagzuur; omdat de klep tussen de maag en slokdarm is weggehaald, stroomt de maaginhoud makkelijk terug in de slokdarm. Vooral bij liggen en bukken geeft dit problemen. Voeding voor en na de operatie Het is voor het herstel na de operatie belangrijk om voor de operatie zo gezond mogelijk te eten. En dat u in deze periode fit bent en geen gewicht verliest. U krijgt hierover advies van een diëtist. Die kan u ook begeleiden als het eten moeilijk gaat en drinkvoeding of sondevoeding nodig is. Situatie na het plaatsen van een stuk dunne darm Na de operatie krijgt u de 1 e tijd sondevoeding. Zo kunnen de littekens in het slokdarmgebied goed genezen. Sonde voeding bevat alle voedingsstoffen die u nodig heeft. Meestal maakt de arts tijdens de operatie een kleine opening tussen de darm en buikwand. De sonde voeding komt via een dun slangetje (sonde) door die opening in de dunne darm terecht
12 Is sondevoeding niet mogelijk? Dan kunt u een infuus krijgen in een bloedvat waardoor de voedingsstoffen direct in het bloed terechtkomen. Na de operatie wordt u met eten en drinken begeleid door een diëtist. U mag meestal ongeveer een week na de operatie weer langzaam zelf gaan eten. Vaak blijft sondevoeding nog even nodig. Het lukt niet om gelijk alles te eten. Na de operatie heeft u veel eiwitten en energie (calorieën) nodig om te herstellen. Op kanker.nl kunt u zien in welke producten veel eiwitten zitten. Ook wat langer na de operatie kunt u moeite hebben met eten en drinken. Na de operatie is uw hele spijsverteringsstelsel veranderd. Van de maag is een buismaag gemaakt en daardoor is de maag eerder vol. Hierdoor kunt u klachten krijgen: dit heet het syndroom van de kleine maag. Ook kunt u klachten krijgen zoals diarree en het dumpingsyndroom. Meer hierover leest u in het hoofdstuk Voeding. Tips voor eten en drinken na de operatie: kauw goed eet rustig zit rechtop als u eet Heeft u problemen met eten? Vraag dan uw diëtist om advies. Chemoradiatie Soms kunt u chemoradiatie krijgen. Bij chemoradiatie krijgt u tegelijk chemotherapie en bestraling. Chemotherapie en bestraling versterken elkaar in hun werking. Chemoradiatie kan bij slokdarmkanker een in opzet genezende behandeling zijn. U krijgt chemoradiatie vaak samen met een operatie. Voor de operatie U kunt chemoradiatie krijgen vóór een operatie. De kans op een beter resultaat is groter als u voor de operatie chemoradiatie krijgt. Het doel van de chemoradiatie is om de tumor kleiner te maken en eventuele uitzaaiingen te vernietigen. Soms blijkt bij de operatie dat de tumor door de chemoradiatie helemaal verdwenen is. Dat gebeurt bij ongeveer 30% van de patiënten. Artsen onderzoeken of dit al voor de operatie in te schatten is. Deze mensen zouden dan niet geopereerd hoeven te worden. Alleen chemoradiatie Patiënten die niet geopereerd kunnen worden omdat de tumor te groot is, kunnen ook chemoradiatie krijgen. Dit kan alleen als u geen uitzaaiingen heeft in andere organen. Meestal krijgt u een hogere dosis bestraling en chemotherapie dan wanneer u chemoradiatie en een operatie krijgt. Of u chemoradiatie als behandeling krijgt, hangt ook af van een aantal andere dingen. Het kan bijvoorbeeld een optie zijn als de tumor helemaal bovenin uw slokdarm zit. Een operatie zou dan voor veel nare klachten zorgen. U kunt dan bijvoorbeeld niet meer praten. Ook kan chemoradiatie zonder operatie een optie zijn als uw conditie niet goed genoeg is. Of als u door andere ziektes niet geopereerd kunt worden
13 Bijwerkingen Bij chemoradiatie kunt u bijwerkingen van bestraling en van chemotherapie krijgen. Chemoradiatie kan de volgende bijwerkingen geven: vermoeidheid pijn verandering van smaak misselijkheid gevoeligheid voor infecties Bestraling U kunt uitwendige bestraling samen met chemotherapie krijgen als een in opzet genezende behandeling. Meer hierover leest u in het hoofdstuk Chemoradiatie. Uitwendige bestraling zonder chemotherapie is een palliatieve behandeling. Doel hiervan is om de tumor te verkleinen, zodat eten beter door de slokdarm zakt. U wordt 5 tot 13 keer bestraald. Soms krijgt u uitwendige bestraling samen met inwendige bestraling. Of krijgt u alleen inwendige bestraling. Bestraling is de behandeling van kanker met straling. Een ander woord voor bestraling is radiotherapie. Het doel is kankercellen te vernietigen en tegelijk gezonde cellen zo veel mogelijk te sparen. Bestraling is een plaatselijke behandeling: het deel van uw lichaam waar de tumor zit wordt bestraald. Bij uitwendige bestraling komt de straling uit een bestralingstoestel. U wordt van buitenaf, door de huid heen bestraald. De radio therapeut en radiotherapeutisch laborant bepalen nauwkeurig de hoeveelheid straling en de plek waar u wordt bestraald. Bij inwendige bestraling wordt de plek waar de tumor zit van binnenuit bestraald. Het doel is de tumor kleiner te maken en uw klachten te verminderen. De arts plaatst radioactief materiaal in het lichaam. Dichtbij of in de tumor. Inwendige bestraling wordt niet meer zo vaak gegeven bij slokdarmkanker
14 Bijwerkingen Bestraling beschadigt niet alleen kankercellen, maar ook gezonde cellen in het bestraalde gebied. Daardoor kunt u last hebben van bijwerkingen. Van welke bijwerkingen u last krijgt, hangt af van de plaats van de tumor en hoeveel bestraling u krijgt. Ook maakt het uit of u bestraling samen met chemotherapie heeft gekregen. U kunt last krijgen van: misselijkheid en overgeven pijnlijke keel en slokdarm slikklachten en voedsel dat moeilijk door uw slokdarm zakt. Dit kan komen door: - irritatie van het slijmvlies van de slokdarm - schimmelinfecties in de slokdarm - vasthouden van vocht (oedeemvorming) - littekenweefsel in de slokdarm, dat ontstaat pas na 6 tot 18 maanden. Dit littekenweefsel kan zorgen voor vernauwing van de slokdarm. De arts kan deze vernauwing in de slokdarm oprekken. De meeste klachten verdwijnen een aantal weken na uw behandeling. Maar ze kunnen ook blijven. U kunt na de behandeling nog lang moe blijven. De arts of laborant geeft u advies over u hoe u om kunt gaan met de bijwerkingen. Meer informatie vindt u op kanker.nl en in onze brochure Bestraling. Chemotherapie U kunt chemotherapie samen met bestraling krijgen als een in opzet genezende behandeling. Meer hierover leest u in het hoofdstuk Chemoradiatie. Slokdarmkankerpatiënten met uitzaaiingen kunnen ook chemotherapie krijgen. Het doel van deze behandeling is de ziekte te remmen en klachten te verminderen of te voorkomen. Dit heet een palliatieve behandeling. Soms krijgt u er ook doelgerichte therapie bij (zie het volgende hoofdstuk). Chemotherapie is een behandeling met cytostatica. Dit zijn medicijnen die cellen doden of de celdeling remmen. Deze medicijnen verspreiden zich via het bloed door uw lichaam. Ze kunnen op bijna alle plaatsen kankercellen bereiken. U krijgt deze behandeling als kuur: dit betekent dat u altijd een periode medicijnen krijgt en een periode niet. Bijvoorbeeld: u krijgt 1 of een paar dagen medicijnen en heeft daarna 3 weken rust. U krijgt zo n chemokuur meestal een paar keer achter elkaar. Bijwerkingen U kunt door chemotherapie last krijgen van bijwerkingen. Welke bijwerkingen u krijgt en hoe ernstig deze zijn hangt af van de medicijnen die u krijgt. U kunt last krijgen van: misselijkheid en overgeven darmklachten een grotere kans op infecties vermoeidheid Bent u misselijk of geeft u veel over? Dan kunt u hier meestal medicijnen voor krijgen. Vraag uw arts hiernaar. Bent u klaar met de chemokuur, dan worden de bijwerkingen meestal minder. Maar u kunt na de behandeling nog lang moe blijven. Meer informatie vindt u op kanker.nl en in onze brochure Chemotherapie
15 Doelgerichte therapie Patiënten met uitzaaiingen kunnen soms doelgerichte therapie krijgen als palliatieve behandeling. U krijgt het samen met chemotherapie. Deze behandeling kan de ziekte remmen of klachten verminderen. Doelgerichte therapie is een behandeling met medicijnen die kankercellen doden of de deling van kankercellen remmen. Deze medicijnen verspreiden zich via het bloed door uw lichaam. Ze kunnen op bijna alle plaatsen kankercellen bereiken. Doelgerichte therapie beschadigt gezonde cellen minder dan bijvoorbeeld chemotherapie. Daarom zijn de bijwerkingen meestal minder erg dan bij chemotherapie. U kunt alleen doelgerichte therapie krijgen: bij uitgezaaide slokdarmkanker als de tumor in het onderste deel van de slokdarm zit (een adenocarcinoom) als er veel HER-2-receptoren op de kankercellen zitten. Aan de buitenkant van sommige kankercellen zit een eiwit: HER2. Het stimuleert een kankercel om te groeien. Het medicijn blokkeert de werking van het eiwit HER2 en remt daardoor de tumorgroei. Bespreek met uw arts of u in aanmerking komt voor doelgerichte therapie. Bijwerkingen 1 van de bijwerkingen van doel gerichte therapie kan zijn dat uw hartspier minder goed werkt. Daarom onderzoekt de arts voor en tijdens de behandeling de werking van uw hartspier. Plaatsen van een voedingsbuisje (stent) Blokkeert de tumor de slokdarm zo dat u problemen heeft met eten? Dan kunt u soms een stent krijgen. Een stent is een flexibel buisje dat in de slokdarm geplaatst wordt. Hierdoor gaat het eten en drinken wat makkelijker door de slokdarm. Het plaatsen van een stent is een palliatieve behandeling. Het is bedoeld om klachten te verminderen. Tijdens de ingreep krijgt u een lichte verdoving: een roesje. Via een endoscoop (zie hoofdstuk Onderzoek voor de diagnose) brengt de arts de stent opgevouwen in uw slokdarm. Binnen 1 tot 2 dagen vouwt de stent zich uit en kan er voedsel doorheen. U kunt een paar dagen na het plaatsen van de stent pijn op uw borst voelen tot de stent helemaal is uitgevouwen. Heeft u een stent, dan kunt u klachten krijgen: zit de stent aan het eind van uw slokdarm? Dan kunt u last krijgen van brandend maagzuur. Het maagzuur kan makkelijk in uw slokdarm komen omdat de slokdarmspier die dit normaal voorkomt niet meer werkt. de stent kan verstopt raken, bijvoorbeeld als er eten in blijft steken of de tumor erdoorheen groeit. Laat uw arts weten als u hier last van heeft. Hij kan de stent leegmaken via een endoscoop. de stent kan uitzakken en in de maag komen. Dit merkt u door meer pijn of slechter zakken van eten en drinken. Meestal kan de arts makkelijk een nieuwe stent plaatsen. Meer informatie over doelgerichte therapie vindt u op kanker.nl
16 Voeding Slokdarmkanker of de behandeling ervan kan problemen geven met eten. Per persoon kunnen de klachten verschillen. U kunt bijvoorbeeld last hebben van smaakverandering: soms smaakt bepaald eten minder goed. Dit kan tijdelijk zijn, maar ook blijvend. Ook kunt u als u geopereerd bent en een buismaag heeft, moeite hebben met eten. Omdat slikken moeilijk gaat, u last heeft van hoesten of het eten niet wil zakken. Mensen die zo n operatie gehad hebben, verliezen ongeveer 10% van hun lichaamsgewicht. Het spijsverterings kanaal past zich na een tijd aan de nieuwe situatie aan. Kon u vlak na de operatie bepaalde producten niet eten, dan kunt u dat na een paar weken weer proberen. Meestal kunt u een aantal producten na een tijd toch weer eten. Eten kan vermoeiend zijn. Soms kunt u niet veel tegelijk eten. Is uw slokdarm of een deel ervan verwijderd? Dan kunt u last hebben van: syndroom van de kleine maag problemen met slikken of het zakken van eten dumpingsyndroom diarree vitamine B12-tekort brandend maagzuur Het syndroom van de kleine maag - Na een buismaagoperatie is uw maag kleiner geworden. Dat komt doordat van (een deel van) uw maag een buismaag is gemaakt. Door een kleinere maag kunt u snel vol zitten na het eten of drinken. Ook kunt u sneller misselijk zijn na een maaltijd. Dit heet het syndroom van de kleine maag. Tips: eet rustig kauw goed eet kleinere maaltijden, verdeeld over de hele dag (bijvoorbeeld elke 2 uur) Problemen met slikken of het zakken van het eten - Het doorslikken van het eten kan lastiger zijn met slokdarmkanker, doordat: de tumor de slokdarm nauwer maakt littekenweefsel op de plek waar de buismaag is vastgemaakt de slokdarm nauwer maakt Daardoor zakt het voedsel niet altijd goed door de slokdarm. Kunt u niet goed slikken? Dan kan dat veel stress geven. Veel mensen zijn bang dat ze stikken doordat ze zich verslikken. Dat gebeurt bijna nooit. Tips: is littekenweefsel de oorzaak van de problemen? Dan kan uw arts de slokdarm oprekken. Hij doet dit via een endoscoop. U krijgt hiervoor een roesje, dat is een lichte verdoving. De slokdarm moet vaker opgerekt worden om het probleem te verhelpen. zit rechtop als u iets eet of drinkt eet langzaam en kauw goed Meer voedingstips bij problemen met het zakken van het eten of bij slikproblemen vindt u op kanker.nl. Heeft u veel last van de slikklachten of het zakken van het eten? Bespreek dit dan met uw arts, diëtist of logopedist. Dumpingsyndroom - Is bij u de maag of een deel van de maag verwijderd? Of is de maag gebruikt om een buismaag van te maken? Dan kunt u last krijgen van het dumpingsyndroom
17 Met dumping wordt bedoeld dat het voedsel sneller en in grote hoeveelheden in de dunne darm terechtkomt. Dit geeft vaak allerlei klachten, vooral bij vloeibaar eten. Meestal ontstaan de dumpingklachten binnen een halfuur tot een uur nadat u gegeten heeft. Dit zijn de vroege dumpingklachten zoals diarree, een opgeblazen buik en buikkrampen. Late dumpingklachten ontstaan 1,5 uur tot 2 uur nadat u gegeten heeft. De klachten kunnen zijn: zweten, concentratiestoornissen en trillen. Ook kunt u last krijgen van hartkloppingen of duizeligheid. Tips: eet rustig en kauw goed eet 6 tot 9 kleinere maaltijden per dag in plaats van 3. Drink er liever niet bij, of maximaal 1 glas. drink zo weinig mogelijk dranken met veel suiker, zoals frisdrank en limonade. Drink ook niet teveel melk. Zure melkproducten geven meestal minder problemen. heeft u veel last van dumpingsklachten? Ga dan even liggen nadat u gegeten hebt. Mensen die veel last hebben van dumpingsyndroom, kunnen erg afvallen. Een diëtist kan u advies geven over hoe u goed met de dumpingsklachten om kunt gaan of tips geven over andere voeding. Als het nodig is, kan uw arts medicijnen voorschrijven. Diarree - Veel mensen die geopereerd zijn vanwege slokdarmkanker hebben last van diarree. Na een operatie gaat uw voedsel sneller door het spijsverteringskanaal. Soms wordt het eten hierdoor minder goed gemengd met gal en alvleeskliersappen die helpen bij de spijsvertering. Zonder deze sappen worden de voedingsstoffen minder goed opgenomen. Daardoor kunt u diarree krijgen. Heeft u diarree? Bespreek dit dan met uw arts of diëtist. Zeker als u er langer last van heeft. Soms kunt u medicijnen krijgen die helpen bij het verteren van het eten. Vitamine B12-tekort - Mensen met een buismaag kunnen een tekort aan voedingsstoffen krijgen. Meestal is dat een vitamine B12-tekort. Dit komt doordat het lichaam dit na de operatie minder goed uit voeding kan halen. Vitamine B12 is een belangrijke vitamine voor het lichaam. Het zit vooral in dierlijke producten zoals melk, vlees, vis en eieren. Doordat de maag voor een deel is weggehaald, maakt de maag minder of geen intrinsieke factor. Dat is nodig om vitamine B12 op te nemen in het bloed. Ook kunnen medicijnen de opname van vitamine B12 tegengaan. Omdat het lichaam een voorraad vitamine B12 heeft opgeslagen, merkt u een vitamine B12-tekort niet gelijk. Symptomen van een vitamine B12-tekort kunnen zijn: bloedarmoede: hierdoor kunt u moe of duizelig zijn beschadiging van het zenuwstelsel: hierdoor kunt u problemen hebben met uw concentratie of last hebben van tintelende vingers Heeft u klachten die duiden op een vitamine B12- tekort? Bespreek dit dan met uw arts. Hij kan onderzoeken of u een vitamine B12-tekort heeft, of dat u misschien andere vitamines of voedingsstoffen tekortkomt. Als het nodig is, kunt u extra vitamine B12 via supplementen of injecties krijgen. Bij sommige ziekenhuizen krijgen mensen met een buismaag standaard vitamine B12-injecties
18 Brandend maagzuur - U kunt last krijgen van brandend maagzuur of reflux. Een ander woord hiervoor is zuurbranden. Bij brandend maagzuur stroomt de zure maaginhoud in de slokdarm terug. Het geeft een branderig, drukkend of krampachtig gevoel achter het borstbeen. Brandend maagzuur kan komen doordat de sluitspier tussen de maag en de slokdarm niet meer goed werkt door de buismaag. Ook kunt u er last van krijgen nadat er een stent bij u is geplaatst. Vaak is dit een klacht waar u langere tijd last van heeft. Tips: als u ligt, zorg er dan voor dat het hoofdeinde hoger is dan het voeteneinde. Hierdoor kan het maagzuur minder makkelijk de slokdarm inkomen. U kunt hulpmiddelen krijgen bij de thuiszorgwinkel. vraag uw arts om maagzuurremmers eet en drink zo veel mogelijk rechtop en niet een uur voor u gaat slapen. Pas op met bukken nadat u gegeten of gedronken heeft. Drinkvoeding, dieetpreparaten of sondevoeding Aan uw gewicht kunt u merken of u genoeg voeding binnenkrijgt. Het is meestal goed om vette producten te gebruiken. U krijgt zo meer calorieën binnen. En het voedsel glijdt beter naar beneden. Krijgt u niet genoeg voedingsstoffen binnen via gewoon eten en drinken? Dan kan het helpen om speciale drinkvoeding, dieetpreparaten of sondevoeding te gebruiken. Drinkvoeding is voeding met extra voedingsstoffen op basis van melk, yoghurt, soep of sap. Sondevoeding is vloeibare voeding die door een dun slangetje (een sonde) via uw neus in de maag komt. Sondevoeding bevat genoeg calorieën en alle voedingsstoffen die u nodig heeft. Soms zitten er meer calorieën of eiwitten in en extra vitamines. Bepaal samen met een diëtist of en welke voeding voor u het meest geschikt is. Overleving en gevolgen Slokdarmkanker wordt bij veel mensen pas vastgesteld op het moment dat de kanker zo is doorgegroeid dat genezing niet meer mogelijk is. Overleving Van alle mensen met slokdarmkanker is 24% 5 jaar na de diagnose nog in leven. Van mensen in stadium I is dat bijna 60%. Van mensen in stadium II is dat 37% en stadium III 27%. Van de mensen met slokdarmkanker in stadium IV is maar 1% 5 jaar na de diagnose nog in leven. Overlevingspercentages voor een groep zijn niet zomaar naar uw situatie te vertalen. Wat u mag verwachten, kunt u het beste met uw arts bespreken. Gevolgen Kanker heeft vaak gevolgen. Soms hebben die met de ziekte te maken. Soms met de behandeling. Veranderende seksualiteit - De behandeling van slokdarmkanker kan invloed hebben op uw seksleven. Meer informatie vindt u op kanker.nl en in onze brochure Kanker en seksualiteit. Pijn - In het begin van de ziekte komt pijn weinig voor. Breidt de ziekte zich uit of zijn er uitzaaiingen, dan kunt u wel pijn hebben. Meer informatie vindt u op kanker.nl en in onze brochure Pijn bij kanker. Vermoeidheid - Kanker of uw behandeling kan ervoor zorgen dat u heel erg moe bent. Meer informatie vindt u op kanker.nl en in onze brochure Vermoeidheid na kanker
19 Een moeilijke periode Kanker kan zwaar zijn. Dat geldt voor de periode dat u onderzoeken krijgt, het moment dat u te horen krijgt dat u kanker heeft en de periode dat u wordt behandeld. Na de behandeling is het meestal niet makkelijk de draad weer op te pakken. Ook uw partner, kinderen, familieleden en vrienden krijgen veel te verwerken. Vaak voelen zij zich machteloos en wanhopig, en zijn ze bang u te verliezen. Er bestaat geen pasklaar antwoord op de vraag hoe u het beste met kanker kunt omgaan. Iedereen verwerkt het hebben van kanker op zijn eigen manier en in zijn eigen tempo. Uw stemmingen kunnen heel wisselend zijn. Het ene moment bent u misschien erg verdrietig, het volgende moment vol hoop. Kanker kan zorgen voor onzekerheid. U kunt het gevoel hebben dat alles u overkomt en dat u zelf nergens meer invloed op heeft. Er spelen vragen als: heeft de behandeling effect, van welke bijwerkingen zal ik last krijgen en hoe moet het straks verder? U kunt meer grip op uw situatie proberen te krijgen door goede informatie te zoeken, een blog of dagboek bij te houden of er met anderen over te praten. Bijvoorbeeld met mensen uit uw omgeving, uw (huis)arts of (wijk)verpleegkundige. Er zijn ook mensen die alles liever over zich heen laten komen en hun problemen en gevoelens voor zich houden. Bijvoorbeeld omdat zij een ander er niet mee willen belasten of gewend zijn alles eerst zelf uit te zoeken. Iedereen is anders en elke situatie is anders. Extra ondersteuning Sommige mensen willen graag extra ondersteuning van een deskundige om stil te staan bij wat hen allemaal is overkomen. Zowel in als buiten het ziekenhuis kunnen verschillende zorgverleners u extra begeleiding bieden. Er zijn speciale organisaties voor emotionele ondersteuning. Kijk hiervoor achter in deze brochure bij Psychooncologische centra en NVPO. Contact met lotgenoten Het uitwisselen van ervaringen en het delen van gevoelens met iemand in een vergelijkbare situatie kunnen helpen de moeilijke periode door te komen. Lotgenoten hebben vaak aan een half woord genoeg om elkaar te begrijpen. Daarnaast kan het krijgen van praktische informatie belangrijke steun geven. U kunt lotgenoten ontmoeten via een patiëntenorganisatie of een inloophuis. U vindt inloophuizen door heel Nederland. Veel inloophuizen organiseren bijeenkomsten voor mensen met kanker en hun naasten over verschillende thema s. Achter in deze brochure vindt u de webadressen van de Nederlandse Federatie van Kankerpatiëntenorganisaties en van de inloophuizen. Ook via internet kunt u lotgenoten ontmoeten. Bijvoorbeeld via kanker.nl. Hier kunt u een profiel invullen. U ontvangt dan suggesties voor artikelen, discussiegroepen en contacten die voor u interessant kunnen zijn. Zoek mensen die bijvoorbeeld dezelfde soort kanker hebben of in dezelfde fase van hun behandeling zitten. Meer informatie Op kanker.nl en in onze brochure Verder leven met kanker kunt u meer lezen over de emotionele en sociale kanten van kanker
20 Wilt u meer informatie? Heeft u vragen naar aanleiding van deze brochure, blijf daar dan niet mee lopen. Vragen over uw persoonlijke situatie kunt u het beste bespreken met uw arts of huisarts. Vragen over medicijnen kunt u ook stellen bij uw apotheek. kanker.nl Kanker.nl is een initiatief van KWF Kankerbestrijding, de Nederlandse Federatie van Kankerpatiëntenorganisaties en Integraal Kankercentrum Nederland. Op kanker.nl vindt u uitgebreide informatie over soorten kanker, behandelingen van kanker en leven met kanker. U vindt hier ook ervaringen van andere patiënten en hun naasten. Via kanker.nl/verwijsgids vindt u begeleiding en gespecialiseerde zorg bij u in de buurt. Kanker.nl Infolijn Patiënten en hun naasten kunnen met vragen over de behandeling, maar ook met zorgen of twijfels: bellen met de gratis Kanker.nl Infolijn: een vraag stellen per mail. Ga daarvoor naar kanker.nl/infolijn. Uw vraag wordt per of telefonisch beantwoord. KWF-brochures Over veel onderwerpen kunt u gratis brochures bestellen of downloaden via kwf.nl/bestellen. Andere organisaties Stichting voor Patiënten met Kanker aan het Spijsverteringskanaal (SPKS) Dit is de patiëntenorganisatie voor mensen met kanker in het spijsverteringskanaal, zoals slokdarmkanker. U kunt bij SPKS terecht voor lotgenotencontact, informatie en belangenbehartiging. Voor meer informatie: spks.nl. Nederlandse Federatie van Kankerpatiëntenorganisaties (NFK) Binnen NFK werken kankerpatiëntenorganisaties samen. Zij komen op voor de belangen van (ex) kankerpatiënten en hun naasten. NFK werkt samen met en ontvangt subsidie van KWF Kankerbestrijding. Voor meer informatie: (088) nfk.nl NFK heeft informatie voor werkgevers, werknemers en zzp ers over kanker en werk: kankerenwerk.nl. Psycho-oncologische centra Psycho-oncologische centra begeleiden en ondersteunen patiënten en hun naasten bij de verwerking van kanker en de gevolgen daarvan. Kijk voor meer informatie op hdi.nl, behoudenhuys.nl, ingeborgdouwescentrum.nl, devruchtenburg.nl. NVPO Contactgegevens van gespecialiseerde zorgverleners, zoals maatschappelijk werkenden, psychologen en psychiaters, vindt u op nvpo.nl
21 Inloophuizen U kunt bij een inloophuis terecht om in een huiselijke omgeving over uw ervaringen te praten. Of voor voorlichting, activiteiten en contact met lotgenoten. U kunt er zonder verwijzing en zonder afspraak binnenlopen. De inloophuizen werken binnen IPSO samen. Voor meer informatie: ipso.nl. IKNL Het Integraal Kankercentrum Nederland (IKNL) richt zich op het verbeteren van bestaande behandelingen, onderzoek naar nieuwe behandelmethoden en medische en psycho-sociale zorg voor mensen met kanker. Voor meer informatie: iknl.nl. Voedingscentrum Het Voedingscentrum geeft informatie over gezond, veilig en bewust eten. Kijk voor meer informatie op voedingscentrum.nl. Look Good...Feel Better Look Good Feel Better geeft praktische informatie en advies over uiterlijke verzorging bij kanker. Voor meer informatie: (030) lookgoodfeelbetter.nl Vakantie en recreatie (NBAV) De Nederlandse Branchevereniging Aangepaste Vakanties (NBAV) biedt aangepaste vakanties en accommodaties voor patiënten en hun naasten. Kijk voor een actueel overzicht van de mogelijkheden op de blauwegids.nl. Patiëntenfederatie Nederland Patiëntenfederatie Nederland is een samenwerkingsverband van (koepels van) patiënten- en consumentenorganisaties. Zij zet zich in voor alle mensen die zorg nodig hebben. Voor brochures en meer informatie over patiëntenrecht, klachtenprocedures e.d. kunt u terecht op patientenfederatie.nl. Klik op Thema s en kies voor Patiëntenrechten. Revalidatie Tijdens en na de behandeling kunnen kankerpatiënten last krijgen van allerlei klachten. Revalidatie kan helpen klachten te verminderen en het dagelijks functioneren te verbeteren. Informeer bij uw arts of (gespecialiseerd) verpleegkundige. Voor meer informatie: kanker.nl. Typ in de zoekbalk revalidatiearts De Lastmeter De Lastmeter ( IKNL) is een vragenlijst die u kunt invullen om uzelf, uw arts en uw verpleegkundige inzicht te geven in hoe u zich voelt. De Lastmeter geeft aan welke problemen of zorgen u ervaart en of u behoefte heeft aan extra ondersteuning. Bekijk de Lastmeter op kanker.nl/lastmeter. Thuiszorg Het is verstandig om tijdig met uw huisarts of wijkverpleegkundige te overleggen welke hulp en ondersteuning u thuis nodig heeft. En hoe die het beste geboden kan worden. Heeft u thuis verzorging nodig? Kijk dan voor meer informatie op rijksoverheid.nl (typ in de zoekbalk zorg en ondersteuning thuis ), regelhulp.nl, ciz.nl, de websites van uw gemeente en zorgverzekeraar
22 Bijlage: De slokdarm De slokdarm is een onderdeel van het spijsverteringskanaal. Het is een orgaan in de vorm van een buis van ongeveer 30 centimeter lang. De slokdarm loopt van de keelholte naar de maag. Via de slokdarm gaat voedsel naar de maag. Een ander woord voor slokdarm is oesofagus. De slokdarm ligt voor het grootste deel in de borstholte. In de buurt van de slokdarm liggen de wervelkolom, het hart en de maag. Langs de slokdarm lopen bloed- en lymfevaten. b e f a b c d e g a De slokdarm en organen eromheen a. slokdarm e. long b. lymfeklieren f. grote lichaamsader c. luchtpijp g. hart d. grote lichaamsslagader b cd e f g h De wand van de slokdarm bestaat uit een aantal lagen. Van binnen naar buiten zijn dat: slijmvlieslaag: deze zit aan de binnenkant van de slokdarm. Door het slijm kan eten of drinken makkelijker door de slokdarm. ondersteunende bindweefsellaag: in dit bindweefsel zitten kliertjes die het slijm maken spierlaag 2 e bindweefsellaag In de wand lopen ook zenuwen, lymfevaten en bloedvaten. Organen in de buik a. slokdarm b. middenrif c. lever d. milt e. maag f. alvleesklier g. dunne darm h. dikke darm Slokdarmkanker ontstaat meestal in de slijmvlieslaag of de ondersteunende bindweefsellaag
23 Hoe werkt de slokdarm? Als u uw eten doorslikt, ontspannen de bovenste sluitspieren zich. Zo komt het eten in de slokdarm. Via de slokdarm gaat het eten naar de maag. Voor een deel gaat dat vanzelf, maar de slokdarm helpt hierbij. Doordat de spieren in de slokdarmwand zich samentrekken, verplaatst het eten zich naar de maag. Onderin de slokdarm zitten de onderste sluitspieren. Die openen zich zodra het voedsel daar is. Het eten komt zo in de maag terecht. Daarna sluit de sluitspier zich weer. Zo komt er niets vanuit uw maag terug in de slokdarm. Bijlage: Risicofactoren Hoe slokdarm kanker precies ontstaat, is meestal niet duidelijk. Wel zijn er factoren die de kans op slokdarmkanker vergroten. Vooral bij een combinatie van deze factoren is de kans groter. De belangrijkste risicofactoren van slokdarmkanker zijn: roken alcoholgebruik overgewicht reflux: terugstromen van maagzuur en gal in de slokdarm. Hierdoor kan het slokdarmslijmvlies blijvend ontsteken: een Barrett-slokdarm. Op kanker.nl kunt u meer lezen over een Barrettslokdarm. mogelijk heeft u ook meer kans op slokdarmkanker als u vaak erg hete dranken drinkt Artsen onderzoeken of erfelijkheid een rol speelt bij slokdarmkanker
24 Bijlage: Wat is kanker? Er zijn meer dan 100 verschillende soorten kanker. Elke soort kanker is een andere ziekte met een eigen behandeling. Eén eigenschap hebben ze wel allemaal: een ongecontroleerde deling van lichaamscellen. Celdeling Ons lichaam is opgebouwd uit miljarden bouwstenen: de cellen. Ons lichaam maakt steeds nieuwe cellen. Zo kan het lichaam groeien en beschadigde en oude cellen vervangen. Nieuwe cellen ontstaan door celdeling. Uit 1 cel ontstaan 2 nieuwe cellen, uit deze 2 cellen ontstaan er 4, dan 8, enzovoort. Goed- en kwaadaardig Er zijn goedaardige en kwaadaardige tumoren. goedaardige gezwellen groeien niet door andere weefsels heen. En ze verspreiden zich niet door het lichaam. Een voorbeeld van een goedaardig gezwel is een vleesboom in de baarmoeder of een wrat. Zo n tumor kan tegen omliggende weefsels of organen drukken. Dit kan een reden zijn om de tumor te verwijderen. bij kwaadaardige tumoren gaan de cellen zich heel anders gedragen. Dit komt omdat de genen die de cellen onder controle houden zijn beschadigd. Een kwaadaardige tumor kan in omliggende weefsels en organen groeien. Zij kunnen ook uitzaaien. Alleen een kwaadaardige tumor is kanker. Normaal regelt het lichaam de celdeling goed. In elke cel zit informatie die bepaalt wanneer de cel moet gaan delen en daar weer mee moet stoppen. Deze informatie zit in de kern van elke lichaamscel. Het wordt doorgegeven van ouder op kind. Dit erfelijk materiaal heet DNA. DNA bevat verschillende stukjes informatie die genen worden genoemd. Ongecontroleerde celdeling Elke dag zijn er miljoenen celdelingen in uw lichaam. Tijdens al die celdelingen kan er iets mis gaan. Door toeval, maar ook door schadelijke invloeden. Bijvoorbeeld door roken of te veel zonlicht. Meestal zorgen reparatiegenen voor herstel van de schade. Soms werkt dat beschermingssysteem niet. De genen die de deling van een cel regelen, maken dan fouten. Bij een aantal fouten in dezelfde cel, gaat die cel zich ongecontroleerd delen. Zo ontstaat een gezwel. Een ander woord voor gezwel is tumor. Uitzaaiingen Van een kwaadaardige tumor kunnen cellen losraken. Die kankercellen kunnen via het bloed en/of de lymfe ergens anders in het lichaam terechtkomen. Zij kunnen zich daar hechten en uitgroeien tot nieuwe tumoren. Dit zijn uitzaaiingen. Een ander woord voor uitzaaiingen is metastasen. Krijgt u (later) ergens anders een tumor, bijvoorbeeld in de lever? Dan zijn dit bijna altijd kankercellen uit de slokdarm. U heeft dan geen leverkanker, maar uitzaaiingen van slokdarmkanker. Goedaardig gezwel De gevormde cellen dringen omliggend weefsel niet binnen. Kwaadaardig gezwel De gevormde cellen dringen omliggend weefsel wel binnen
25 Bijlage: Het bloedvatenen lymfestelsel Kanker kan uitzaaien via het bloed en/of via de lymfe. Zo kunnen kankercellen op verschillende plaatsen in het lichaam terechtkomen. Welke plaatsen dit zijn kan per kankersoort verschillen. Het bloedvatenstelsel Het bloedvatenstelsel (bloedsomloop) is een gesloten systeem van bloedvaten waar het bloed door stroomt. Het hart zorgt dat het bloed wordt rondgepompt in het lichaam en alle lichaamscellen bereikt. De bloedsomloop zorgt voor de aanvoer van zuurstof en voedingsstoffen en voor de afvoer van afvalstoffen. Ook zorgt de bloedsomloop voor verspreiding van hormonen, afweerstoffen en warmte. Uitzaaiingen via het bloed kunnen op grote afstand van de tumor ontstaan. Het lymfestelsel De lymfevaten vormen de kanalen van het lymfestelsel en zijn gevuld met een kleurloze vloeistof: lymfe. Lymfe neemt vocht en afvalstoffen uit het lichaam op. Via steeds grotere lymfevaten komt de lymfe uiteindelijk in de bloedbaan terecht. Voordat de lymfe in het bloed komt, passeert zij ten minste 1 lymfeklier. Lymfeklieren zijn de zuiveringsstations van het lymfestelsel: daarin worden ziekteverwekkers (bacteriën en virussen) onschadelijk gemaakt. In het lichaam komen groepen lymfeklieren voor: de lymfeklierregio s. Lymfeklierweefsel komt - behalve in de lymfeklieren - ook voor in andere organen, zoals in de keelholte, de milt, de darmwand en het beenmerg. Uitzaaiingen via de lymfe komen meestal het eerst terecht in de lymfeklieren in de buurt van de tumor. in de hals langs de luchtpijp in de oksels bij de longen in de buikholte in de bekkenstreek in de liezen Bloedsomloop Lymfeklierregio s 48 49
Slokdarmkanker. Supplement informatiewijzer oncologie
 Supplement informatiewijzer oncologie Slokdarmkanker Inhoudsopgave 1. Inleiding 2. Algemene informatie over de slokdarm en slokdarmkanker 3. Het stellen van de diagnose 4. Behandeling van slokdarmkanker
Supplement informatiewijzer oncologie Slokdarmkanker Inhoudsopgave 1. Inleiding 2. Algemene informatie over de slokdarm en slokdarmkanker 3. Het stellen van de diagnose 4. Behandeling van slokdarmkanker
Hormonale therapie bij kanker
 Hormonale therapie bij kanker Inhoud Voor wie is deze brochure? 3 Wat is hormonale therapie? 4 Doel van hormonale therapie 6 Wanneer krijgt u hormonale therapie? 8 Hoe wordt hormonale therapie gegeven?
Hormonale therapie bij kanker Inhoud Voor wie is deze brochure? 3 Wat is hormonale therapie? 4 Doel van hormonale therapie 6 Wanneer krijgt u hormonale therapie? 8 Hoe wordt hormonale therapie gegeven?
Inleiding In deze folder leest u meer over de diagnose maagkanker, de onderzoeken en de behandelmogelijkheden.
 MAAGKANKER 17852 Inleiding In deze folder leest u meer over de diagnose maagkanker, de onderzoeken en de behandelmogelijkheden. Maagkanker is een kwaadaardige tumor in de maag, het wordt ook wel maagcarcinoom
MAAGKANKER 17852 Inleiding In deze folder leest u meer over de diagnose maagkanker, de onderzoeken en de behandelmogelijkheden. Maagkanker is een kwaadaardige tumor in de maag, het wordt ook wel maagcarcinoom
Maagkanker. Supplement informatiewijzer oncologie
 Supplement informatiewijzer oncologie Maagkanker Inhoudsopgave 1. Inleiding 2. Het stellen van de diagnose 3. Behandeling van maagkanker 4. Behandeling gericht op genezing 5. Palliatieve behandeling 6.
Supplement informatiewijzer oncologie Maagkanker Inhoudsopgave 1. Inleiding 2. Het stellen van de diagnose 3. Behandeling van maagkanker 4. Behandeling gericht op genezing 5. Palliatieve behandeling 6.
Hormonale therapie bij kanker
 Hormonale therapie bij kanker Inhoud Voor wie is deze brochure? 3 Wat is hormonale therapie? 4 Doel van hormonale therapie 6 Hoe wordt hormonale therapie gegeven? 9 Wanneer kunt u hormonale therapie krijgen?
Hormonale therapie bij kanker Inhoud Voor wie is deze brochure? 3 Wat is hormonale therapie? 4 Doel van hormonale therapie 6 Hoe wordt hormonale therapie gegeven? 9 Wanneer kunt u hormonale therapie krijgen?
Uitzaaiingen bij kanker
 Uitzaaiingen bij kanker Inhoud Voor wie is deze brochure? 3 Wat is kanker? 4 Het bloedvaten- en lymfestelsel 6 Wat zijn uitzaaiingen? 8 Plaats van uitzaaiingen 11 Klachten 13 Behandeling 15 Overleving
Uitzaaiingen bij kanker Inhoud Voor wie is deze brochure? 3 Wat is kanker? 4 Het bloedvaten- en lymfestelsel 6 Wat zijn uitzaaiingen? 8 Plaats van uitzaaiingen 11 Klachten 13 Behandeling 15 Overleving
Voor wie is deze brochure?
 Slokdarmkanker Inhoud Voor wie is deze brochure? 3 Slokdarmkanker 4 Symptomen 6 Onderzoek voor de diagnose 8 Onderzoek na de diagnose 10 Behandeling 17 Operatie 20 Chemoradiatie 25 Bestraling 27 Chemotherapie
Slokdarmkanker Inhoud Voor wie is deze brochure? 3 Slokdarmkanker 4 Symptomen 6 Onderzoek voor de diagnose 8 Onderzoek na de diagnose 10 Behandeling 17 Operatie 20 Chemoradiatie 25 Bestraling 27 Chemotherapie
DE SLOKDARM DE SLOKDARM
 DE SLOKDARM DE SLOKDARM De slokdarm (oesofagus) is een onderdeel van het spijsverteringskanaal. Het grootste deel van de slokdarm ligt in de borstholte. De slokdarm loopt ongeveer midden door de borstholte
DE SLOKDARM DE SLOKDARM De slokdarm (oesofagus) is een onderdeel van het spijsverteringskanaal. Het grootste deel van de slokdarm ligt in de borstholte. De slokdarm loopt ongeveer midden door de borstholte
SLOKDARMKANKER 25-10-2010
 SLOKDARMKANKER 25-10-2010 Bij slokdarmkanker is er sprake van een kwaadaardige tumor in de slokdarm. In de medische wereld worden vaak de namen slokdarmcarcinoom en oesofaguscarcinoom gebruikt. De medische
SLOKDARMKANKER 25-10-2010 Bij slokdarmkanker is er sprake van een kwaadaardige tumor in de slokdarm. In de medische wereld worden vaak de namen slokdarmcarcinoom en oesofaguscarcinoom gebruikt. De medische
Infoblad. DARMKANKER Behandeling endeldarmkanker BESTRALING OF CHEMORADIATIE
 Infoblad DARMKANKER Behandeling endeldarmkanker U kunt de volgende behandelingen krijgen: bestraling of chemoradiatie voor de operatie operatie van de darm behandelingen van uitzaaiingen: operatie uitzaaiingen,
Infoblad DARMKANKER Behandeling endeldarmkanker U kunt de volgende behandelingen krijgen: bestraling of chemoradiatie voor de operatie operatie van de darm behandelingen van uitzaaiingen: operatie uitzaaiingen,
Patiënteninformatie. Longkanker
 Patiënteninformatie Longkanker Inhoudsopgave Pagina Wat is longkanker? 4 Onderzoek en diagnose 4 De meest voorkomende onderzoeken. 5 Behandeling 7 De meest voorkomende behandelmethoden 8 Revalidatie 9
Patiënteninformatie Longkanker Inhoudsopgave Pagina Wat is longkanker? 4 Onderzoek en diagnose 4 De meest voorkomende onderzoeken. 5 Behandeling 7 De meest voorkomende behandelmethoden 8 Revalidatie 9
Voor wie is deze brochure?
 Longkanker Inhoud Voor wie is deze brochure? 3 Longkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 11 Behandeling 19 Behandeling van niet-kleincellige longkanker 22 Behandeling
Longkanker Inhoud Voor wie is deze brochure? 3 Longkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 11 Behandeling 19 Behandeling van niet-kleincellige longkanker 22 Behandeling
Radiotherapie Medische Oncologie Chemoradiotherapie gevolgd door chirurgie bij slokdarmkanker
 Radiotherapie Medische Oncologie Chemoradiotherapie gevolgd door chirurgie bij slokdarmkanker Uitwendige bestraling van slokdarmkanker in combinatie met chemotherapie, voorafgaand aan een operatie van
Radiotherapie Medische Oncologie Chemoradiotherapie gevolgd door chirurgie bij slokdarmkanker Uitwendige bestraling van slokdarmkanker in combinatie met chemotherapie, voorafgaand aan een operatie van
Infoblad. LONGKANKER Behandeling
 Infoblad LONGKANKER Behandeling De behandeling van kleincellige longkanker is anders dan de behandeling van niet-kleincellige longkanker. BEHANDELPLAN Uw arts maakt met een aantal andere specialisten een
Infoblad LONGKANKER Behandeling De behandeling van kleincellige longkanker is anders dan de behandeling van niet-kleincellige longkanker. BEHANDELPLAN Uw arts maakt met een aantal andere specialisten een
Chirurgie. Algemene informatie voor patiënten met slokdarmkanker
 Chirurgie Algemene informatie voor patiënten met slokdarmkanker Chirurgie Inleiding Na verschillende onderzoeken is bij u slokdarmkanker vastgesteld. Uw medisch specialist heeft u doorverwezen naar de
Chirurgie Algemene informatie voor patiënten met slokdarmkanker Chirurgie Inleiding Na verschillende onderzoeken is bij u slokdarmkanker vastgesteld. Uw medisch specialist heeft u doorverwezen naar de
Voor wie is deze brochure?
 Maagkanker Inhoud Voor wie is deze brochure? 3 Maagkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 9 Behandeling 16 Operatie 20 Chemotherapie 27 Bestraling 29 Doelgerichte therapie
Maagkanker Inhoud Voor wie is deze brochure? 3 Maagkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 9 Behandeling 16 Operatie 20 Chemotherapie 27 Bestraling 29 Doelgerichte therapie
Informatie van de Maag Lever Darm Stichting en de Nederlandse Vereniging van Maag-Darm-Leverartsen. Slokdarmkanker
 Informatie van de Maag Lever Darm Stichting en de Nederlandse Vereniging van Maag-Darm-Leverartsen Slokdarmkanker Deze brochure is ontwikkeld door de Maag Lever Darm Stichting en de Nederlandse Vereniging
Informatie van de Maag Lever Darm Stichting en de Nederlandse Vereniging van Maag-Darm-Leverartsen Slokdarmkanker Deze brochure is ontwikkeld door de Maag Lever Darm Stichting en de Nederlandse Vereniging
Figuur 1: illustratie slokdarm
 Slokdarmkanker U bent naar VU medisch centrum (VUmc) verwezen voor een operatie omdat er slokdarmkanker is geconstateerd. In deze folder vindt u informatie over slokdarmkanker, de oorzaken en risicofactoren
Slokdarmkanker U bent naar VU medisch centrum (VUmc) verwezen voor een operatie omdat er slokdarmkanker is geconstateerd. In deze folder vindt u informatie over slokdarmkanker, de oorzaken en risicofactoren
PATIËNTENGROEP MAAGKANKER
 U heeft maagkanker en uw leven staat op zijn kop PATIËNTENGROEP MAAGKANKER lotgenotencontact voorlichting belangenbehartiging U heeft maagkanker, uw leven staat op zijn kop. En u heeft veel vragen. Over
U heeft maagkanker en uw leven staat op zijn kop PATIËNTENGROEP MAAGKANKER lotgenotencontact voorlichting belangenbehartiging U heeft maagkanker, uw leven staat op zijn kop. En u heeft veel vragen. Over
Alternatieve behandelingen bij kanker
 Alternatieve behandelingen bij kanker Inhoud Voor wie is deze brochure? 3 Regulier en alternatief 5 Standpunt KWF Kankerbestrijding 9 Redenen om een alternatieve behandeling te volgen 11 Baat het niet,
Alternatieve behandelingen bij kanker Inhoud Voor wie is deze brochure? 3 Regulier en alternatief 5 Standpunt KWF Kankerbestrijding 9 Redenen om een alternatieve behandeling te volgen 11 Baat het niet,
Infoblad. DARMKANKER Behandeling dikkedarmkanker
 Infoblad DARMKANKER Behandeling dikkedarmkanker U kunt de volgende behandelingen krijgen: operatie van de darm behandelingen van uitzaaiingen: operatie uitzaaiingen, RFA, HIPEC en bestraling uitzaaiingen
Infoblad DARMKANKER Behandeling dikkedarmkanker U kunt de volgende behandelingen krijgen: operatie van de darm behandelingen van uitzaaiingen: operatie uitzaaiingen, RFA, HIPEC en bestraling uitzaaiingen
p a t i ë n t e n i n f o r m a t i e 2
 Barrett-slokdarm Uw behandeld arts heeft bij u de diagnose Barrett-slokdarm gesteld. In deze brochure vindt u informatie over de aandoening en krijgt u enkele tips om de klachten te verminderen. Gezonde
Barrett-slokdarm Uw behandeld arts heeft bij u de diagnose Barrett-slokdarm gesteld. In deze brochure vindt u informatie over de aandoening en krijgt u enkele tips om de klachten te verminderen. Gezonde
Radiotherapie. Uitwendige bestraling eventueel met inwendige bestraling bij slokdarmkanker
 Radiotherapie Uitwendige bestraling eventueel met inwendige bestraling bij slokdarmkanker Radiotherapie Inleiding Na verschillende onderzoeken is bij u slokdarmkanker vastgesteld. De arts die u behandelt,
Radiotherapie Uitwendige bestraling eventueel met inwendige bestraling bij slokdarmkanker Radiotherapie Inleiding Na verschillende onderzoeken is bij u slokdarmkanker vastgesteld. De arts die u behandelt,
Radiotherapie Medische Oncologie Curatieve chemoradiotherapie
 Radiotherapie Medische Oncologie Curatieve chemoradiotherapie Uitwendige bestraling van slokdarmkanker in combinatie met chemotherapie Radiotherapie Medische Oncologie Inleiding Na verschillende onderzoeken
Radiotherapie Medische Oncologie Curatieve chemoradiotherapie Uitwendige bestraling van slokdarmkanker in combinatie met chemotherapie Radiotherapie Medische Oncologie Inleiding Na verschillende onderzoeken
Infoblad KANKER ALGEMEEN. Hormonale therapie
 Infoblad KANKER ALGEMEEN Hormonale therapie HORMONALE THERAPIE Hormonale therapie is de behandeling van kanker met hormonen. Artsen noemen het ook: hormoontherapie, hormonale behandeling of hormoonbehandeling.
Infoblad KANKER ALGEMEEN Hormonale therapie HORMONALE THERAPIE Hormonale therapie is de behandeling van kanker met hormonen. Artsen noemen het ook: hormoontherapie, hormonale behandeling of hormoonbehandeling.
U heeft slokdarm kanker
 U heeft slokdarm kanker en uw leven staat op zijn kop PATIËNTENGROEP SLOKDARMKANKER lotgenotencontact voorlichting belangenbehartiging U heeft slokdarmkanker, uw leven staat op zijn kop. En u heeft veel
U heeft slokdarm kanker en uw leven staat op zijn kop PATIËNTENGROEP SLOKDARMKANKER lotgenotencontact voorlichting belangenbehartiging U heeft slokdarmkanker, uw leven staat op zijn kop. En u heeft veel
Inwendige geneeskunde. Gastroscopie
 Inwendige geneeskunde Gastroscopie Inleiding Uw arts heeft voorgesteld om bij u een gastroscopie te laten doen. Dit is een onderzoek, waarbij met een kijkinstrument, de gastroscoop, de binnenkant van uw
Inwendige geneeskunde Gastroscopie Inleiding Uw arts heeft voorgesteld om bij u een gastroscopie te laten doen. Dit is een onderzoek, waarbij met een kijkinstrument, de gastroscoop, de binnenkant van uw
Informatie van de Maag Lever Darm Stichting en de Nederlandse Vereniging van Maag-Darm-Leverartsen. Slokdarmkanker
 Informatie van de Maag Lever Darm Stichting en de Nederlandse Vereniging van Maag-Darm-Leverartsen Slokdarmkanker De Maag Lever Darm Stichting heeft deze brochure met de grootst mogelijke zorgvuldigheid
Informatie van de Maag Lever Darm Stichting en de Nederlandse Vereniging van Maag-Darm-Leverartsen Slokdarmkanker De Maag Lever Darm Stichting heeft deze brochure met de grootst mogelijke zorgvuldigheid
Abdominale, kinder- en reconstructieve heelkunde
 PATIËNTENINFO Slokdarmkanker slokdarmresectie of verwijdering Abdominale, kinder- en reconstructieve heelkunde Beste patiënt Welkom op de dienst abdominale, kinder- en reconstructieve heelkunde van het
PATIËNTENINFO Slokdarmkanker slokdarmresectie of verwijdering Abdominale, kinder- en reconstructieve heelkunde Beste patiënt Welkom op de dienst abdominale, kinder- en reconstructieve heelkunde van het
baarmoederhalskanker-pid-h2-baarmoederhalskanker-enonderzoeken/
 https://www.isala.nl/patientenfolders/7210- baarmoederhalskanker-pid-h2-baarmoederhalskanker-enonderzoeken/ Baarmoederhalskanker (PID): H2 Baarmoederhalskanker en onderzoeken Kanker is een verzamelnaam
https://www.isala.nl/patientenfolders/7210- baarmoederhalskanker-pid-h2-baarmoederhalskanker-enonderzoeken/ Baarmoederhalskanker (PID): H2 Baarmoederhalskanker en onderzoeken Kanker is een verzamelnaam
Radiotherapie. Inwendige bestraling bij slokdarmkanker
 Radiotherapie Inwendige bestraling bij slokdarmkanker Radiotherapie Inleiding Na verschillende onderzoeken is bij u slokdarmkanker vastgesteld. De arts die u behandelt, heeft met u besproken dat inwendige
Radiotherapie Inwendige bestraling bij slokdarmkanker Radiotherapie Inleiding Na verschillende onderzoeken is bij u slokdarmkanker vastgesteld. De arts die u behandelt, heeft met u besproken dat inwendige
Trastuzumab (Herceptin )
 Trastuzumab (Herceptin ) Borstkanker (mammacarcinoom) De diagnose borstkanker is bij u vastgesteld. Dit wordt ook wel een mammacarcinoom genoemd. De behandeling van een mammacarcinoom bestaat uit een operatieve
Trastuzumab (Herceptin ) Borstkanker (mammacarcinoom) De diagnose borstkanker is bij u vastgesteld. Dit wordt ook wel een mammacarcinoom genoemd. De behandeling van een mammacarcinoom bestaat uit een operatieve
Net de diagnose gekregen
 Net de diagnose gekregen Vragen die u kunt stellen Hieronder vindt u een lijst met vragen die in verschillende stadia van het onderzoek, de behandeling en de verzorging van patiënten van pas komen. Deze
Net de diagnose gekregen Vragen die u kunt stellen Hieronder vindt u een lijst met vragen die in verschillende stadia van het onderzoek, de behandeling en de verzorging van patiënten van pas komen. Deze
Alvleesklier- kanker
 Alvleesklierkanker Inhoud Voor wie is deze brochure? 3 Alvleesklierkanker 4 Symptomen 6 Onderzoek voor de diagnose 8 Onderzoek na de diagnose 11 Behandeling 15 Chemotherapie 19 Bestraling 20 Afsluiting
Alvleesklierkanker Inhoud Voor wie is deze brochure? 3 Alvleesklierkanker 4 Symptomen 6 Onderzoek voor de diagnose 8 Onderzoek na de diagnose 11 Behandeling 15 Chemotherapie 19 Bestraling 20 Afsluiting
De slokdarm. Behandeling van slokdarmkanker
 Slokdarmresectie met buismaagreconstructie bij slokdarmkanker Deze folder geeft u informatie over de operatieve behandeling van slokdarmkanker: de slokdarmresectie met buismaagreconstructie. Algemene informatie
Slokdarmresectie met buismaagreconstructie bij slokdarmkanker Deze folder geeft u informatie over de operatieve behandeling van slokdarmkanker: de slokdarmresectie met buismaagreconstructie. Algemene informatie
Endo-echografie EUS. Functieafdeling 2 Locatie Veldhoven
 Endo-echografie EUS Functieafdeling 2 Locatie Veldhoven Op... dag, om... :... uur verwachten wij u op de functieafdeling 2 van Máxima Medisch Centrum, locatie Veldhoven. U vindt functieafdeling 2 op de
Endo-echografie EUS Functieafdeling 2 Locatie Veldhoven Op... dag, om... :... uur verwachten wij u op de functieafdeling 2 van Máxima Medisch Centrum, locatie Veldhoven. U vindt functieafdeling 2 op de
Inleiding. Wat is longkanker?
 Inleiding U wordt onderzocht omdat u mogelijk longkanker hebt. Of er is longkanker bij u vastgesteld. Dit is voor u een onzekere tijd, waarin er veel op u afkomt. U krijgt in korte tijd veel informatie
Inleiding U wordt onderzocht omdat u mogelijk longkanker hebt. Of er is longkanker bij u vastgesteld. Dit is voor u een onzekere tijd, waarin er veel op u afkomt. U krijgt in korte tijd veel informatie
Inbrengen van een PEG- sonde door de MDL-arts
 Inbrengen van een PEG- sonde door de MDL-arts Albert Schweitzer ziekenhuis februari 2014 pavo 1112 Inleiding Uw arts heeft met u besproken dat er binnenkort bij u (of uw familielid) een voedingssonde via
Inbrengen van een PEG- sonde door de MDL-arts Albert Schweitzer ziekenhuis februari 2014 pavo 1112 Inleiding Uw arts heeft met u besproken dat er binnenkort bij u (of uw familielid) een voedingssonde via
Plaatsen van een PEG-katheter
 Plaatsen van een PEG-katheter Binnenkort wordt er bij u een PEG-katheter geplaatst. U wordt hiervoor één dag opgenomen in het ziekenhuis op een verpleegafdeling. U krijgt tijdens de ingreep een lichte
Plaatsen van een PEG-katheter Binnenkort wordt er bij u een PEG-katheter geplaatst. U wordt hiervoor één dag opgenomen in het ziekenhuis op een verpleegafdeling. U krijgt tijdens de ingreep een lichte
Als er bloed in uw ontlasting is gevonden
 Als er bloed in uw ontlasting is gevonden januari 2014 2 3 Als er bloed in uw ontlasting is gevonden U heeft meegedaan aan het proefbevolkingsonderzoek darmkanker. De uitslag is dat er bloed in uw ontlasting
Als er bloed in uw ontlasting is gevonden januari 2014 2 3 Als er bloed in uw ontlasting is gevonden U heeft meegedaan aan het proefbevolkingsonderzoek darmkanker. De uitslag is dat er bloed in uw ontlasting
Inleiding Ligging en functie van de maag Diagnose en onderzoek De operatie
 Maagoperatie Inleiding Deze folder geeft u informatie over de gebruikelijke gang van zaken rond een maagoperatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan beschreven.
Maagoperatie Inleiding Deze folder geeft u informatie over de gebruikelijke gang van zaken rond een maagoperatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan beschreven.
Barrett-slokdarm. onderzoek en behandeling
 Barrett-slokdarm onderzoek en behandeling Wat is een Barrett-slokdarm? Een Barrett-slokdarm is een aandoening van het onderste deel van de slokdarm waarbij het slijmvlies (de bekleding van de slokdarm)
Barrett-slokdarm onderzoek en behandeling Wat is een Barrett-slokdarm? Een Barrett-slokdarm is een aandoening van het onderste deel van de slokdarm waarbij het slijmvlies (de bekleding van de slokdarm)
Deze patiënteninformatie is eigendom van: Naam: Adres: Postcode: Woonplaats: Telefoon:
 Deze patiënteninformatie is eigendom van: Naam: Adres: Postcode: Woonplaats: Telefoon: Inhoudsopgave: 1. Inleiding 2. Belangrijke namen en telefoonnummers 3. Wat is kanker (algemeen) 4. Behandeling van
Deze patiënteninformatie is eigendom van: Naam: Adres: Postcode: Woonplaats: Telefoon: Inhoudsopgave: 1. Inleiding 2. Belangrijke namen en telefoonnummers 3. Wat is kanker (algemeen) 4. Behandeling van
Het inbrengen van een PEG of PEG (J)- sonde door de MDL-arts
 Het inbrengen van een PEG of PEG (J)- sonde door de MDL-arts Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding Uw arts heeft met u besproken dat er binnenkort bij u (of uw familielid)
Het inbrengen van een PEG of PEG (J)- sonde door de MDL-arts Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding Uw arts heeft met u besproken dat er binnenkort bij u (of uw familielid)
Blaaskanker, informatie over behandeling Urologie
 Blaaskanker, informatie over behandeling Urologie Beter voor elkaar 2 In Nederland wordt per jaar in totaal bij ongeveer 5.200 mensen blaaskanker vastgesteld. Daarvan hebben circa 2.600 mensen een spierinvasief
Blaaskanker, informatie over behandeling Urologie Beter voor elkaar 2 In Nederland wordt per jaar in totaal bij ongeveer 5.200 mensen blaaskanker vastgesteld. Daarvan hebben circa 2.600 mensen een spierinvasief
Maagoperatie. Ligging en functie van de maag. Diagnose en onderzoek
 Maagoperatie Deze folder geeft u informatie over de gebruikelijke gang van zaken rond een maagoperatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan beschreven. Ligging
Maagoperatie Deze folder geeft u informatie over de gebruikelijke gang van zaken rond een maagoperatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan beschreven. Ligging
Voor wie is deze brochure? Inhoud. Deze brochure is bedoeld voor mensen die onderzocht of behandeld worden omdat zij (mogelijk) slokdarmkanker
 Slokdarmkanker Inhoud Voor wie is deze brochure? 3 Wat is kanker? 4 Het lymfestelsel 6 De slokdarm 8 Slokdarmkanker 13 Oorzaken 15 Klachten 16 Onderzoek voor de diagnose 17 Verder onderzoek 19 Behandeling
Slokdarmkanker Inhoud Voor wie is deze brochure? 3 Wat is kanker? 4 Het lymfestelsel 6 De slokdarm 8 Slokdarmkanker 13 Oorzaken 15 Klachten 16 Onderzoek voor de diagnose 17 Verder onderzoek 19 Behandeling
Patiënteninformatiedossier (PID) PROSTAATKANKER. onderdeel RADIOTHERAPIE. Radiotherapie
 Patiënteninformatiedossier (PID) PROSTAATKANKER onderdeel RADIOTHERAPIE PROSTAATKANKER INHOUD Wat is radiotherapie eigenlijk?...3 Uitwendige bestraling...3 Inwendige bestraling...5 Gang van zaken...7 Eerste
Patiënteninformatiedossier (PID) PROSTAATKANKER onderdeel RADIOTHERAPIE PROSTAATKANKER INHOUD Wat is radiotherapie eigenlijk?...3 Uitwendige bestraling...3 Inwendige bestraling...5 Gang van zaken...7 Eerste
Voor wie is deze brochure?
 Maagkanker Inhoud Voor wie is deze brochure? 3 Maagkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 9 Behandeling 16 Operatie 20 Chemotherapie 27 Bestraling 29 Doelgerichte therapie
Maagkanker Inhoud Voor wie is deze brochure? 3 Maagkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 9 Behandeling 16 Operatie 20 Chemotherapie 27 Bestraling 29 Doelgerichte therapie
H.327280.0116. Inbrengen van een PEGsonde
 H.327280.0116 Inbrengen van een PEGsonde 2 Inleiding Uw arts heeft met u besproken dat er binnenkort bij u (of uw familielid) een voedingssonde via de buikwand wordt geplaatst. Dit noemen we een PEG-sonde.
H.327280.0116 Inbrengen van een PEGsonde 2 Inleiding Uw arts heeft met u besproken dat er binnenkort bij u (of uw familielid) een voedingssonde via de buikwand wordt geplaatst. Dit noemen we een PEG-sonde.
Voor wie is deze brochure?
 Baarmoederkanker Inhoud Voor wie is deze brochure? 3 Baarmoederkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 11 Behandeling 16 Operatie 20 Bestraling 24 Hormonale therapie
Baarmoederkanker Inhoud Voor wie is deze brochure? 3 Baarmoederkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 11 Behandeling 16 Operatie 20 Bestraling 24 Hormonale therapie
Kanker... in gesprek met je arts
 Kanker... in gesprek met je arts Inhoud Voor wie is deze brochure? 3 Het contact met uw arts 4 Rechten en plichten 9 Vragen stellen 12 Nazorg 17 Geen genezing (meer) mogelijk 19 Problemen in de communicatie
Kanker... in gesprek met je arts Inhoud Voor wie is deze brochure? 3 Het contact met uw arts 4 Rechten en plichten 9 Vragen stellen 12 Nazorg 17 Geen genezing (meer) mogelijk 19 Problemen in de communicatie
Echo-endoscopie van het maagdarmkanaal
 Echo-endoscopie van het maagdarmkanaal Uw afspraak U heeft een afspraak voor een echo-endoscopie van het maagdarmkanaal (slokdarm, maag, galwegen en alvleesklier). Wij verwachten u op: om: uur U kunt zich
Echo-endoscopie van het maagdarmkanaal Uw afspraak U heeft een afspraak voor een echo-endoscopie van het maagdarmkanaal (slokdarm, maag, galwegen en alvleesklier). Wij verwachten u op: om: uur U kunt zich
Plaatsen van een PEG-katheter
 Plaatsen van een PEG-katheter Informatie voor patiënten F0507-1011 maart 2015 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus 411, 2260 AK Leidschendam
Plaatsen van een PEG-katheter Informatie voor patiënten F0507-1011 maart 2015 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus 411, 2260 AK Leidschendam
Uitzaaiingen bij kanker
 Uitzaaiingen bij kanker Inhoud Voor wie is deze brochure? 3 Wat is kanker? 4 Het bloedvaten- en lymfestelsel 6 Hoe ontstaan uitzaaiingen? 8 Waar ontstaan uitzaaiingen? 11 Klachten 12 Behandeling 14 Overleving
Uitzaaiingen bij kanker Inhoud Voor wie is deze brochure? 3 Wat is kanker? 4 Het bloedvaten- en lymfestelsel 6 Hoe ontstaan uitzaaiingen? 8 Waar ontstaan uitzaaiingen? 11 Klachten 12 Behandeling 14 Overleving
Plaatsen PEG-sonde Endoscopie afdeling
 Plaatsen PEG-sonde Endoscopie afdeling H15.031-01 Inhoudsopgave Uw afspraak... 2 Inleiding... 2 Wat is een PEG-sonde?... 2 Waarom kan een PEG-sonde nodig zijn?... 2 Vloeibare medicijnen... 2 Voorbereiding
Plaatsen PEG-sonde Endoscopie afdeling H15.031-01 Inhoudsopgave Uw afspraak... 2 Inleiding... 2 Wat is een PEG-sonde?... 2 Waarom kan een PEG-sonde nodig zijn?... 2 Vloeibare medicijnen... 2 Voorbereiding
Verwijderen van de galblaas. Polikliniek chirurgie
 Verwijderen van de galblaas Polikliniek chirurgie Verwijderen van de galblaas Inleiding In overleg met uw behandelend arts heeft u besloten om uw galblaas te laten verwijderen. In deze brochure vindt u
Verwijderen van de galblaas Polikliniek chirurgie Verwijderen van de galblaas Inleiding In overleg met uw behandelend arts heeft u besloten om uw galblaas te laten verwijderen. In deze brochure vindt u
502c. Colonoscopie met zeer intensieve voorbereiding (met eventueel poliepectomie)
 Colonoscopie met zeer intensieve voorbereiding (met eventueel poliepectomie) Een goede voorbereiding is belangrijk voor het slagen van een colonoscopie. In deze brochure wordt kort ingegaan op de volgende
Colonoscopie met zeer intensieve voorbereiding (met eventueel poliepectomie) Een goede voorbereiding is belangrijk voor het slagen van een colonoscopie. In deze brochure wordt kort ingegaan op de volgende
Röntgenonderzoek van de galwegen en de alvleesklier met sedatie (roesje) E.R.C.P.
 Röntgenonderzoek van de galwegen en de alvleesklier met sedatie (roesje) E.R.C.P. Binnenkort ondergaat u op de afdeling radiologie een onderzoek dat in medische termen endoscopischeretrogade-cholangio-pancreatografie
Röntgenonderzoek van de galwegen en de alvleesklier met sedatie (roesje) E.R.C.P. Binnenkort ondergaat u op de afdeling radiologie een onderzoek dat in medische termen endoscopischeretrogade-cholangio-pancreatografie
Chirurgie. Buismaagoperatie. www.catharinaziekenhuis.nl
 Chirurgie Buismaagoperatie www.catharinaziekenhuis.nl Inhoud Ligging en functie van de maag... 3 Slokdarmkanker... 4 Symptomen... 4 Diagnose en onderzoek... 5 De behandeling... 5 Pre-operatieve screening
Chirurgie Buismaagoperatie www.catharinaziekenhuis.nl Inhoud Ligging en functie van de maag... 3 Slokdarmkanker... 4 Symptomen... 4 Diagnose en onderzoek... 5 De behandeling... 5 Pre-operatieve screening
Voedingsadviezen na een Whipple-operatie
 Voedingsadviezen na een Whipple-operatie Albert Schweitzer ziekenhuis september 2014 pavo 1127 Inleiding U heeft een Whipple-operatie gehad waarbij (een deel van) uw alvleesklier is verwijderd. Na de operatie
Voedingsadviezen na een Whipple-operatie Albert Schweitzer ziekenhuis september 2014 pavo 1127 Inleiding U heeft een Whipple-operatie gehad waarbij (een deel van) uw alvleesklier is verwijderd. Na de operatie
Revalideren bij kanker.
 Revalideren bij kanker www.nwz.nl Inhoud Wat is revalidatie bij kanker? 3 Heeft revalidatie zin voor mij? 3 Wat voor soorten revalidatie zijn er? 4 Zelf uw klachten in kaart brengen? 5 Betaalt mijn zorgverzekeraar
Revalideren bij kanker www.nwz.nl Inhoud Wat is revalidatie bij kanker? 3 Heeft revalidatie zin voor mij? 3 Wat voor soorten revalidatie zijn er? 4 Zelf uw klachten in kaart brengen? 5 Betaalt mijn zorgverzekeraar
Endoscopische Mucosale Resectie (EMR) slokdarm
 Endoscopische Mucosale Resectie (EMR) slokdarm MDL-centrum IJsselland Ziekenhuis Melden op:...(datum en tijd) Onderzoek in de ochtend middag www.mdlcentrum.nl Wat is een EMR? Op advies van uw behandelend
Endoscopische Mucosale Resectie (EMR) slokdarm MDL-centrum IJsselland Ziekenhuis Melden op:...(datum en tijd) Onderzoek in de ochtend middag www.mdlcentrum.nl Wat is een EMR? Op advies van uw behandelend
Voor wie is deze brochure?
 Chemotherapie Inhoud Voor wie is deze brochure? 3 Chemotherapie 4 Doel van chemotherapie 6 Behandelplan 9 Voorbereiding 10 Hoe wordt chemotherapie gegeven? 11 Chemotherapie in combinatie met andere behandelingen
Chemotherapie Inhoud Voor wie is deze brochure? 3 Chemotherapie 4 Doel van chemotherapie 6 Behandelplan 9 Voorbereiding 10 Hoe wordt chemotherapie gegeven? 11 Chemotherapie in combinatie met andere behandelingen
Moeite met slikken van medicijnen
 400047 Moeite met slikken van geneesmiddelen_400003 Antibiotica 21-12-10 05:54 Pagina 4 Medicijnen: sommige medicijnen kunnen sufheid of een droge mond veroorzaken. Als iemand suf is, kan hij vergeten
400047 Moeite met slikken van geneesmiddelen_400003 Antibiotica 21-12-10 05:54 Pagina 4 Medicijnen: sommige medicijnen kunnen sufheid of een droge mond veroorzaken. Als iemand suf is, kan hij vergeten
Dikkedarm- en endeldarmkanker
 Dikkedarm- en endeldarmkanker Inhoud Voor wie is deze brochure? 3 Dikkedarm- en endeldarmkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 11 Behandeling 16 Behandeling van dikkedarmkanker
Dikkedarm- en endeldarmkanker Inhoud Voor wie is deze brochure? 3 Dikkedarm- en endeldarmkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 11 Behandeling 16 Behandeling van dikkedarmkanker
Zenker divertikel. Naar het ziekenhuis? Lees eerst de informatie op
 Zenker divertikel Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding Binnenkort wordt u in het Albert Schweitzer ziekenhuis opgenomen voor een operatie aan een Zenker divertikel.
Zenker divertikel Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding Binnenkort wordt u in het Albert Schweitzer ziekenhuis opgenomen voor een operatie aan een Zenker divertikel.
Dikkedarm- en endeldarmkanker
 Dikkedarm- en endeldarmkanker Inhoud Voor wie is deze brochure? 3 Dikkedarm- en endeldarmkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 10 Behandeling 16 Behandeling bij dikkedarmkanker
Dikkedarm- en endeldarmkanker Inhoud Voor wie is deze brochure? 3 Dikkedarm- en endeldarmkanker 4 Symptomen 6 Onderzoek voor de diagnose 7 Onderzoek na de diagnose 10 Behandeling 16 Behandeling bij dikkedarmkanker
Inhoud. KWF Geverslijn: 0900 202 00 41 ( 0,01/m) Giro 26000. KWF Kanker Infolijn 0800 022 66 22 (gratis) www.kwfkankerbestrijding.
 Slokdarmkanker Inhoud Voor wie is deze brochure? 3 Wat is kanker? 4 Het lymfestelsel 6 De slokdarm 8 Slokdarmkanker 12 Oorzaken 13 Klachten 14 Onderzoek 15 Verder onderzoek 16 Behandeling 21 Verloop van
Slokdarmkanker Inhoud Voor wie is deze brochure? 3 Wat is kanker? 4 Het lymfestelsel 6 De slokdarm 8 Slokdarmkanker 12 Oorzaken 13 Klachten 14 Onderzoek 15 Verder onderzoek 16 Behandeling 21 Verloop van
Maagoperatie. Chirurgie. Beter voor elkaar
 Maagoperatie Chirurgie Beter voor elkaar Maagoperatie Ligging en functie van de maag De maag ligt boven in de buik (zie tekening) en is het reservoir waar ons eten en drinken, na passage door keel en slokdarm,
Maagoperatie Chirurgie Beter voor elkaar Maagoperatie Ligging en functie van de maag De maag ligt boven in de buik (zie tekening) en is het reservoir waar ons eten en drinken, na passage door keel en slokdarm,
Non-Hodgkin lymfoom. Jessa Ziekenhuis vzw. Dienst kwaliteit. versie maart 2016 (Object-ID )
 Heeft u opmerkingen of suggesties i.v.m. deze brochure? Geef ons gerust een seintje! Non-Hodgkin lymfoom Dienst kwaliteit E-mail: info@jessazh.be Tel: 011 33 55 11 Jessa Ziekenhuis vzw Maatschappelijke
Heeft u opmerkingen of suggesties i.v.m. deze brochure? Geef ons gerust een seintje! Non-Hodgkin lymfoom Dienst kwaliteit E-mail: info@jessazh.be Tel: 011 33 55 11 Jessa Ziekenhuis vzw Maatschappelijke
Onderzoek naar nieuwe behandelingen van kanker
 Onderzoek naar nieuwe behandelingen van kanker Inhoud Voor wie is deze brochure? 3 Onderzoek naar nieuwe behandelingen 4 Wetgeving 8 Meedoen aan wetenschappelijk onderzoek 11 Praktische zaken 17 Fasen
Onderzoek naar nieuwe behandelingen van kanker Inhoud Voor wie is deze brochure? 3 Onderzoek naar nieuwe behandelingen 4 Wetgeving 8 Meedoen aan wetenschappelijk onderzoek 11 Praktische zaken 17 Fasen
Operatie bij slokdarmkanker (oesofaguscarcinoom en cardiacarcinoom) Maatschap Chirurgie Maatschap Maag-, Darm- en Leverartsen IJsselland Ziekenhuis
 Operatie bij slokdarmkanker (oesofaguscarcinoom en cardiacarcinoom) Maatschap Chirurgie Maatschap Maag-, Darm- en Leverartsen IJsselland Ziekenhuis Inhoudsopgave Inleiding 2 1. Slokdarm en slokdarmkanker
Operatie bij slokdarmkanker (oesofaguscarcinoom en cardiacarcinoom) Maatschap Chirurgie Maatschap Maag-, Darm- en Leverartsen IJsselland Ziekenhuis Inhoudsopgave Inleiding 2 1. Slokdarm en slokdarmkanker
Brandend maagzuur en andere maagklachten Last van uw maag of een beetje misselijk? Vaak weet u meteen de oorzaak. Het eten was te vet, te veel koffie
 Brandend maagzuur en andere maagklachten Last van uw maag of een beetje misselijk? Vaak weet u meteen de oorzaak. Het eten was te vet, te veel koffie genomen of een glaasje te veel gedronken. Maar ook
Brandend maagzuur en andere maagklachten Last van uw maag of een beetje misselijk? Vaak weet u meteen de oorzaak. Het eten was te vet, te veel koffie genomen of een glaasje te veel gedronken. Maar ook
Endoprothese van de slokdarm. Maatschap Gastro-enterologie IJsselland Ziekenhuis
 Endoprothese van de slokdarm Maatschap Gastro-enterologie IJsselland Ziekenhuis Wat is een endoprothese? Wanneer u een slokdarmvernauwing heeft, wordt in een aantal gevallen tijdens de operatie of in een
Endoprothese van de slokdarm Maatschap Gastro-enterologie IJsselland Ziekenhuis Wat is een endoprothese? Wanneer u een slokdarmvernauwing heeft, wordt in een aantal gevallen tijdens de operatie of in een
Werkstuk Biologie Hersenkanker/tumor
 Werkstuk Biologie Hersenkanker/tumor Werkstuk door een scholier 1349 woorden 19 oktober 2003 6 70 keer beoordeeld Vak Biologie Inleiding: Mijn werkstuk gaat over hersentumoren. Ik heb het gekozen omdat
Werkstuk Biologie Hersenkanker/tumor Werkstuk door een scholier 1349 woorden 19 oktober 2003 6 70 keer beoordeeld Vak Biologie Inleiding: Mijn werkstuk gaat over hersentumoren. Ik heb het gekozen omdat
Zaadbalkanker. typen en behandeling. Urologie
 Zaadbalkanker typen en behandeling Urologie Inhoudsopgave 1. Inleiding...4 2. Wat is kanker?...5 3. Kenmerken van de tumor...6 4. Behandeling...8 5. Verloop van de ziekte... 13 6. Het leven met kanker...
Zaadbalkanker typen en behandeling Urologie Inhoudsopgave 1. Inleiding...4 2. Wat is kanker?...5 3. Kenmerken van de tumor...6 4. Behandeling...8 5. Verloop van de ziekte... 13 6. Het leven met kanker...
Ductaal Carcinoma In Situ (DCIS)
 Bij u is een voorstadium van borstkanker geconstateerd. Deze afwijking wordt Ductaal Carcinoma In Situ (afgekort DCIS) genoemd. Uw arts of verpleegkundig specialist heeft uitgelegd wat DCIS inhoudt en
Bij u is een voorstadium van borstkanker geconstateerd. Deze afwijking wordt Ductaal Carcinoma In Situ (afgekort DCIS) genoemd. Uw arts of verpleegkundig specialist heeft uitgelegd wat DCIS inhoudt en
Behandelingen bij longkanker. inclusief klinische studie immuuntherapie
 Behandelingen bij longkanker inclusief klinische studie immuuntherapie 1 Longkanker Longkanker is niet één ziekte: er bestaan meerdere vormen van longkanker. In deze brochure bespreken we de twee meest
Behandelingen bij longkanker inclusief klinische studie immuuntherapie 1 Longkanker Longkanker is niet één ziekte: er bestaan meerdere vormen van longkanker. In deze brochure bespreken we de twee meest
Belangrijkste punten van deze folder:
 Longkanker: wat nu? HMC (Haaglanden Medisch Centrum) en het Leids Universitair Medisch Centrum (LUMC) werken intensief samen binnen het Universitair Kankercentrum Leiden - Den Haag (UKC). De belangrijkste
Longkanker: wat nu? HMC (Haaglanden Medisch Centrum) en het Leids Universitair Medisch Centrum (LUMC) werken intensief samen binnen het Universitair Kankercentrum Leiden - Den Haag (UKC). De belangrijkste
Onderzoek van de slokdarm, maag en twaalfvingerige darm
 Onderzoek van de slokdarm, maag en twaalfvingerige darm Oesofago-gastro-duodeno-scopie Endoscopie afdeling Uw behandelend arts heeft voorgesteld bij u een oesofago-gastroduodeno-scopie te doen. Bij dit
Onderzoek van de slokdarm, maag en twaalfvingerige darm Oesofago-gastro-duodeno-scopie Endoscopie afdeling Uw behandelend arts heeft voorgesteld bij u een oesofago-gastroduodeno-scopie te doen. Bij dit
Duodenoscopie. Uw afspraak. U wordt verwacht op de Dagbehandeling A1, 1e etage, wachtruimte Endoscopie.
 Duodenoscopie Uw afspraak U wordt verwacht op de Dagbehandeling A1, 1e etage, wachtruimte Endoscopie. op: ------------------------------------------------------------------- -------------------------------------
Duodenoscopie Uw afspraak U wordt verwacht op de Dagbehandeling A1, 1e etage, wachtruimte Endoscopie. op: ------------------------------------------------------------------- -------------------------------------
Gastroscopie. Onderzoek van de slokdarm, de maag en de dunne darm. Informatie voor patiënten. Medisch Centrum Haaglanden www.mchaaglanden.
 Gastroscopie Onderzoek van de slokdarm, de maag en de dunne darm Informatie voor patiënten F0531-4380 april 2014 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan
Gastroscopie Onderzoek van de slokdarm, de maag en de dunne darm Informatie voor patiënten F0531-4380 april 2014 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan
Patiënteninformatiedossier (PID) COLONCARE. onderdeel. Kanker en Seksualiteit. COLONCARE Seksualiteit
 Patiënteninformatiedossier (PID) COLONCARE onderdeel Kanker en COLONCARE INHOUDSOPGAVE Kanker en seksualiteit... 3 Een moeilijke periode... 4 Extra ondersteuning... 5 Contact met lotgenoten... 6 2 Kanker
Patiënteninformatiedossier (PID) COLONCARE onderdeel Kanker en COLONCARE INHOUDSOPGAVE Kanker en seksualiteit... 3 Een moeilijke periode... 4 Extra ondersteuning... 5 Contact met lotgenoten... 6 2 Kanker
behandelingen-bij-borstkanker/
 https://www.isala.nl/patientenfolders/6682-borstkanker-pid-h3- behandelingen-bij-borstkanker/ Borstkanker (PID): H3 Behandelingen bij borstkanker Als borstkanker is vastgesteld, bespreekt een team van
https://www.isala.nl/patientenfolders/6682-borstkanker-pid-h3- behandelingen-bij-borstkanker/ Borstkanker (PID): H3 Behandelingen bij borstkanker Als borstkanker is vastgesteld, bespreekt een team van
Hormonale therapie bij kanker
 Hormonale therapie bij kanker Inhoud Voor wie is deze brochure? 3 Hormonale therapie 4 Doel van hormonale therapie 6 Wanneer kunt u hormonale therapie krijgen? 8 Hoe wordt hormonale therapie gegeven? 10
Hormonale therapie bij kanker Inhoud Voor wie is deze brochure? 3 Hormonale therapie 4 Doel van hormonale therapie 6 Wanneer kunt u hormonale therapie krijgen? 8 Hoe wordt hormonale therapie gegeven? 10
Endoscopische Mucosale Resectie (EMR) slokdarm
 Endoscopische Mucosale Resectie (EMR) slokdarm Maatschap Gastro-Enterologie IJsselland Ziekenhuis Datum opname: Datum onderzoek: Wat is een EMR? Op advies van uw behandelend arts zult u een Endoscopische
Endoscopische Mucosale Resectie (EMR) slokdarm Maatschap Gastro-Enterologie IJsselland Ziekenhuis Datum opname: Datum onderzoek: Wat is een EMR? Op advies van uw behandelend arts zult u een Endoscopische
Echo-endoscopie van het maagdarmkanaal
 Echo-endoscopie van het maagdarmkanaal Informatie voor patiënten F0941-4380 maart 2014 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus 411, 2260 AK Leidschendam
Echo-endoscopie van het maagdarmkanaal Informatie voor patiënten F0941-4380 maart 2014 Medisch Centrum Haaglanden www.mchaaglanden.nl MCH Antoniushove, Burgemeester Banninglaan 1 Postbus 411, 2260 AK Leidschendam
Endoscopiecentrum. Plaatsing van een buisje in de slokdarm (stent, endoprothese)
 Endoscopiecentrum Plaatsing van een buisje in de slokdarm (stent, endoprothese) Endoscopiecentrum Inleiding U bent naar het Endoscopiecentrum verwezen voor het plaatsen van een buisje in uw slokdarm.
Endoscopiecentrum Plaatsing van een buisje in de slokdarm (stent, endoprothese) Endoscopiecentrum Inleiding U bent naar het Endoscopiecentrum verwezen voor het plaatsen van een buisje in uw slokdarm.
 https://www.isala.nl/patientenfolders/7280-acutealvleesklierontsteking-pid-h3-diagnose-en-onderzoeken/ Acute alvleesklierontsteking (PID): H3 Diagnose en onderzoeken Wanneer u klachten heeft die duiden
https://www.isala.nl/patientenfolders/7280-acutealvleesklierontsteking-pid-h3-diagnose-en-onderzoeken/ Acute alvleesklierontsteking (PID): H3 Diagnose en onderzoeken Wanneer u klachten heeft die duiden
Middenrifbreuk (hernia diafragmatica en hernia hiatus)
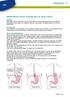 Middenrifbreuk (hernia diafragmatica en hernia hiatus) Inleiding Deze folder geeft u informatie over de middenrifbreuk (hernia diafragmatica) en de mogelijke behandeling. Het is goed u te realiseren dat
Middenrifbreuk (hernia diafragmatica en hernia hiatus) Inleiding Deze folder geeft u informatie over de middenrifbreuk (hernia diafragmatica) en de mogelijke behandeling. Het is goed u te realiseren dat
Endo-echografie Inwendige drainage van de vochtcollectie bij de alvleesklier
 Endo-echografie Inwendige drainage van de vochtcollectie bij de alvleesklier Endoscopie behandelcentrum Op.... dag..... om.... uur Verwachten wij u op: O afdeling 2B/223 MDL van Máxima Medisch Centrum,
Endo-echografie Inwendige drainage van de vochtcollectie bij de alvleesklier Endoscopie behandelcentrum Op.... dag..... om.... uur Verwachten wij u op: O afdeling 2B/223 MDL van Máxima Medisch Centrum,
Endoscopische Mucosale Resectie (EMR) slokdarm
 Endoscopische Mucosale Resectie (EMR) slokdarm Maatschap Gastro-Enterologie IJsselland Ziekenhuis Datum opname: Datum onderzoek: Wat is een EMR? Op advies van uw behandelend arts zult u een Endoscopische
Endoscopische Mucosale Resectie (EMR) slokdarm Maatschap Gastro-Enterologie IJsselland Ziekenhuis Datum opname: Datum onderzoek: Wat is een EMR? Op advies van uw behandelend arts zult u een Endoscopische
Operatie dikke darm kanker
 Operatie dikke darm kanker Inleiding Deze folder geeft u algemene informatie over diverse soorten operaties aan de dikke darm. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan
Operatie dikke darm kanker Inleiding Deze folder geeft u algemene informatie over diverse soorten operaties aan de dikke darm. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan
Wachtdienstregeling Bel 148 GEZONDHEIDS TIP : EET BEWUSTER. Verbouwing APOTHEEK SOMA
 GEZONDHEIDS TIP : EET BEWUSTER Gedachtenloos eten voor tv of computer kan leiden tot dwangmatig te veel voedselinname. Hoe eet je bewuster? Voordat je begint met eten, adem je enkele keren diep in en uit.
GEZONDHEIDS TIP : EET BEWUSTER Gedachtenloos eten voor tv of computer kan leiden tot dwangmatig te veel voedselinname. Hoe eet je bewuster? Voordat je begint met eten, adem je enkele keren diep in en uit.
chronische alvleesklierontsteking
 patiënteninformatie chronische alvleesklierontsteking U heeft last van een terugkerende ontsteking van de alvleesklier. We noemen dit een chronische alvleesklierontsteking. Wat is een chronische alvleesklierontsteking?
patiënteninformatie chronische alvleesklierontsteking U heeft last van een terugkerende ontsteking van de alvleesklier. We noemen dit een chronische alvleesklierontsteking. Wat is een chronische alvleesklierontsteking?
Slikproblemen Logopedie & diëtetiek.
 Slikproblemen Logopedie & diëtetiek www.nwz.nl Inhoud Slikken 3 Slikproblemen 3 Symptomen van verslikken 4 Risico s 4 Onderzoek en behandeling 5 Voeding 5 Adviezen 6 Meer informatie 7 Uw vragen 7 2 Tijdens
Slikproblemen Logopedie & diëtetiek www.nwz.nl Inhoud Slikken 3 Slikproblemen 3 Symptomen van verslikken 4 Risico s 4 Onderzoek en behandeling 5 Voeding 5 Adviezen 6 Meer informatie 7 Uw vragen 7 2 Tijdens
Gastroscopie informatie over maagonderzoek
 Maag-, Darm-, Lever- en Interne Geneeskunde Gastroscopie informatie over maagonderzoek Het Antonius Ziekenhuis vormt samen met Thuiszorg Zuidwest Friesland de Antonius Zorggroep Datum: dag 20 tijd: uur
Maag-, Darm-, Lever- en Interne Geneeskunde Gastroscopie informatie over maagonderzoek Het Antonius Ziekenhuis vormt samen met Thuiszorg Zuidwest Friesland de Antonius Zorggroep Datum: dag 20 tijd: uur
Endoscopische Mucosale Resectie (EMR) slokdarm
 Endoscopische Mucosale Resectie (EMR) slokdarm Maatschap Gastro-Enterologie IJsselland Ziekenhuis Datum opname: Datum onderzoek: Wat is een EMR? Op advies van uw behandelend arts zult u een Endoscopische
Endoscopische Mucosale Resectie (EMR) slokdarm Maatschap Gastro-Enterologie IJsselland Ziekenhuis Datum opname: Datum onderzoek: Wat is een EMR? Op advies van uw behandelend arts zult u een Endoscopische
Radiofrequente ablatie bij een Barrett slokdarm
 Radiofrequente ablatie bij een Barrett slokdarm MDL-centrum IJsselland Ziekenhuis MDL-afdeling van het Erasmus MC (gezamenlijk: Barrett Behandelcentrum Rotterdam) www.mdlcentrum.nl Bij u zal een radiofrequente
Radiofrequente ablatie bij een Barrett slokdarm MDL-centrum IJsselland Ziekenhuis MDL-afdeling van het Erasmus MC (gezamenlijk: Barrett Behandelcentrum Rotterdam) www.mdlcentrum.nl Bij u zal een radiofrequente
