Preventieve verwijdering van eierstokken en eileiders
|
|
|
- Karen Simons
- 6 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Polikliniek voor erfelijke borst- en/of eierstokkanker (MOC-poli) Preventieve verwijdering van eierstokken en eileiders Inhoud Voor wie is deze informatiefolder bedoeld? De baarmoeder, eileiders en eierstokken - algemene informatie Verhoogd risico op eierstok-/eileiderkanker De operatie Voorafgaand aan de operatie De dag van de operatie Herstel Weefselonderzoek De belangrijkste gevolgen van de operatie Leefstijl Conclusie Aanvullende informatie Vragen Voor wie is deze informatiefolder bedoeld? U heeft een verhoogd risico op eierstok-/eileiderkanker als gevolg van dragerschap van een BRCA 1 of BRCA 2 genmutatie. Het is ook mogelijk dat u een familiaire vorm heeft: er komt bij u in de familie bij twee of meer vrouwen eierstokkanker voor zonder dat er een erfelijke aanleg kon worden aangetoond. Als u de erfelijke aanleg heeft dan is er helaas geen manier om er achter te komen òf u ook werkelijk eierstokkanker gaat krijgen. Bovendien heeft eierstokkanker geen duidelijk voorstadium, waardoor vroege opsporing door screening niet mogelijk is. De enige effectieve maatregel die u kunt nemen om het ontstaan van eierstok-/eileiderkanker te voorkómen is het uit voorzorg (preventief) laten verwijderen van uw eierstokken en/of eileiders. De informatie in deze folder is bedoeld voor vrouwen die overwegen om preventief, dus uit voorzorg, hun eierstokken en eileiders te laten verwijderen, ook wel bilaterale salpingo-oöphorectomie genoemd. Een andere term die u kunt tegenkomen is risicoreducerende salpingo-oöphorectomie (RRSO). In deze tekst wordt ingegaan op de redenen waarom u zou kunnen besluiten over te gaan tot deze ingreep. Vervolgens worden de operatie zelf, de eventuele risico s, de herstelperiode en de gevolgen van deze operatie beschreven. 1
2 De keuze voor het laten verwijderen van eierstokken en eileiders is geen gemakkelijke. U kunt hier alle voor- en nadelen rustig nalezen. Dit kan u helpen bij het maken van een keuze. Deze informatie kan bovendien gebruikt worden om andere personen duidelijk te maken wat er bij u leeft en voor welke keuze u staat. De baarmoeder, eileiders en eierstokken - Algemene informatie Een normale baarmoeder (uterus) heeft de vorm en grootte van een peer. Aan de brede bovenkant monden twee eileiders (tubae) in de baarmoeder uit. Deze dunne, soepele buisjes, die 8 tot 10 cm lang zijn, beginnen bij de baarmoeder en eindigen bij de eierstokken. Normale eierstokken (ovaria) zijn ongeveer 3 cm groot. Baarmoeder, eileiders en eierstokken liggen niet los in de buik, maar zitten met bloedvaten en bindweefselbanden in het bekken vast. De eierstokken maken hormonen die elke maand het baarmoederslijmvlies opbouwen. De baarmoeder is aan de binnenkant (baarmoederholte) bekleed met dit slijmvlies dat onder invloed van hormonen maandelijks via de baarmoedermond en schede (vagina) wordt afgestoten (de menstruatie). De hormonen dragen ook bij tot het zin hebben in vrijen (libido) en tot het stevig, soepel en vochtig houden van de schede. Elke maand komt er bij de eisprong een eicel uit één van de eierstokken vrij. De eileiders hebben een transportfunctie voor zaadcellen en voor de eicel. De bevruchting vindt plaats in de eileider en de bevruchte eicel wordt naar de baarmoeder vervoerd voor innesteling. Een niet bevruchte eicel lost vanzelf op. Verhoogd risico op eierstok-/eileiderkanker Vrouwen met een afwijking (mutatie) in een van de BRCA1-en BRCA2-genen hebben een sterk verhoogde kans op het krijgen van borstkanker en ook op eierstok-/eileiderkanker. Waar we in het vervolg eierstokkanker noemen, bedoelen we daar ook eileiderkanker mee. Vrouwen bij wie een mutatie (nog) niet is aangetoond, kunnen op basis van de familiegeschiedenis ook een verhoogd risico hebben op het krijgen van borst- en/of eierstokkanker. 2
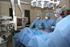
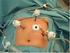
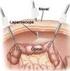
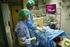
3 De operatie Als bij u een afwijking in de BRCA genen is aangetoond, gaan we met u in gesprek over het preventief verwijderen van eierstokken en eileiders. Ook als de mutatie niet bij u is aangetoond, maar uit uw familiegeschiedenis duidelijk een verhoogd risico op eierstokkanker naar voren komt, kan het zijn dat deze ingreep met u wordt besproken. Bij u is komen vast te staan dat u een verhoogd risico heeft op het krijgen van eierstokkanker. Uit onderzoek is gebleken dat controle op eierstokkanker met behulp van echo-onderzoek, de kans op het krijgen van de ziekte of de kans eraan te overlijden niet verkleint. De enige mogelijkheid om uw risico te verkleinen is uw eierstokken en eileiders te laten verwijderen. Dit preventief verwijderen van de eierstokken en de eileiders verlaagt het risico tot bijna nul. Het risico wordt niet helemaal nul, omdat er heel zelden een soort eierstokkanker van het buikvlies ontstaat. Het buikvlies dat aan de binnenkant van de buik zit heeft van oorsprong hetzelfde type weefsel als de eierstokken. Het risico hierop wordt geschat op 1-2% en is bijna gelijk aan dat van de populatie vrouwen zonder verhoogd risico. Controle hierop is ook niet zinvol. BRCA genmutatie: Vrouwen met een BRCA1 genmutatie hebben een kans van % om in hun leven eierstokkanker te krijgen. Voor vrouwen met een BRCA2 genmutatie is deze kans %. Over het algemeen neemt het risico op eierstokkanker voor vrouwen met een BRCA1 genmutatie sterk toe vanaf het 35 e levensjaar. Voor vrouwen met een BRCA2 mutatie is dat iets later, tussen het 40 en 45 e levensjaar. Familiaire eierstokkanker: Voor vrouwen zonder een aantoonbare mutatie, bij wie in de familie wel eierstokkanker voorkomt, kan de kans op eierstokkanker oplopen tot 10%. Geen eierstokkanker in de familie: Voor vrouwen zonder eierstokkanker in de familie is de kans om de ziekte te krijgen ongeveer 1%. De ingreep wordt meestal via een kijk(buis)operatie (laparoscopie) verricht. De operatie gebeurt onder algehele verdoving (narcose), door een gynaecoloog samen met een gynaecoloog-in opleiding. De gynaecoloog maakt meestal een sneetje van ongeveer 1 cm in de onderrand van de navel en brengt door dat sneetje een dunne holle buis in de buikholte waardoor eerst de buik wordt gevuld met koolzuurgas (CO2). Zo ontstaat ruimte in de buik om de verschillende organen te bekijken. Daarna brengt de gynaecoloog via dezelfde buis de kijkbuis (laparoscoop) in de buik en sluit deze aan op een videocamera. De baarmoeder, eileiders en eierstokken zijn zo zichtbaar op het beeldscherm. Daarna worden op 2-3 andere plaatsen, zoals net boven het schaambeen en links en/of rechts in de buik, kleine sneetjes gemaakt waardoor men operatie-instrumenten inbrengt. In totaal zal de gynaecoloog 3 à 4 sneetjes maken (zie illustratie). Via de schede (vagina) en de baarmoederhals wordt doorgaans een instrument in de baarmoederholte gebracht om de baarmoeder tijdens de operatie te kunnen bewegen om de operatie gemakkelijker te maken. Dat is de reden dat u na de operatie soms een klein beetje vaginaal bloedverlies bemerkt. 3
4 Vervolgens wordt wat (spoel)vocht uit de buik opgezogen. Hierna worden de eierstokken en de eileiders losgemaakt van de baarmoeder en de bekkenwand (zie de stippellijnen in de illustratie). Nadat ze zijn los gemaakt worden de eierstokken en eileiders in een klein zakje gestopt dat door de buikwand naar buiten wordt gebracht, via hetzelfde sneetje als waar de instrumenten door naar binnen zijn gegaan. Operatierisico s De meeste laparoscopische (=kijkbuis) operaties (95%) verlopen zonder complicaties. De mogelijke complicaties die kunnen optreden zijn: In ongeveer 2% van de kijkbuisoperaties moet er toch een gewone buikoperatie (laparotomie) plaatsvinden via een grotere snede (bikinisnede). Dit is vooral het geval als u eerder een buikoperatie heeft gehad. Soms is opereren met behulp van de laparoscopische methode namelijk niet goed mogelijk of niet veilig. Bijvoorbeeld bij uitgebreide verklevingen na een eerdere buikaandoening of buikoperatie(s). Dit is meestal al voorafgaand aan de kijkbuisoperatie bekend en met u besproken. Heel soms wordt dit pas tijdens de operatie duidelijk. Houdt u er dus rekening mee dat er een heel kleine kans bestaat dat u met een grotere snede wakker wordt, dan was gepland. De opname in het ziekenhuis en het herstel duren in dat geval ook iets langer. In zeer zeldzame gevallen (bij minder dan 1%) kunnen de urinewegen of de darmen tijdens de kijkoperatie worden beschadigd. De gevolgen zijn meestal zichtbaar tijdens de operatie; heel zelden wordt dat pas duidelijk als u al uit het ziekenhuis ontslagen bent. U krijgt dan meer in plaats van minder pijn. In dat geval belt u naar het ziekenhuis. Deze beschadigingen zijn meestal goed te behandelen, maar ze vragen soms opnieuw een operatie, extra zorg en het herstel duurt langer. Als al tijdens de operatie een beschadiging wordt ontdekt, zal deze direct worden hersteld. Dit gebeurt meestal via de kijkbuis. Nadat u in narcose bent gebracht wordt er, voorafgaand aan de operatie via de vagina een klein staafvormig instrument in de baarmoeder geplaatst. Daarmee kan de baarmoeder naar links en rechts worden bewogen, waardoor de eileiders en eierstokken gemakkelijker verwijderd kunnen worden. In zeer zeldzame gevallen kan dit leiden tot een perforatie (gaatje) in de baarmoeder. Dat heeft doorgaans geen gevolgen, met uitzondering van wat vaginaal bloedverlies. Voor de operatie wordt een slangetje (katheter) in de blaas ingebracht. Hierdoor is er een kleine kans dat er een blaasontsteking ontstaat. Dit merkt u door een branderig gevoel bij het plassen. Dat is lastig en pijnlijk, maar goed te behandelen met een antibioticum. 4
5 In het algemeen geldt dat patiënten die niet roken, of minstens vijf weken voorafgaand aan de operatie gestopt zijn met roken, minder kans hebben op complicaties van de ingreep en de narcose met name aan de luchtwegen. Voorafgaand aan de operatie Een gynaecoloog bespreekt met u de operatie en hoe lang de verwachte ziekenhuisopname is. Poliklinisch vindt vooraf door een arts die de narcose geeft (anesthesioloog) het vooronderzoek plaats op de Pre-Operatieve Polikliniek Anesthesiologie (POPA). Dit bestaat uit een algemeen lichamelijk onderzoek, soms aangevuld met bloedonderzoek, een longfoto en/of een hartfilmpje (ECG). De anesthesioloog bespreekt met u de narcose. Pas nadat u bij de anesthesioloog bent geweest kan de operatie worden ingepland. De operatie vindt meestal plaats tijdens een dagopname op het Operatief Dagbehandelingcentrum (ODBC, afdeling J3). Een medewerker van het ODBC belt u kort voor de operatie om te informeren of u nog vragen heeft. Voorafgaand aan uw operatie krijgt u een afspraak met de verpleegkundige om u te informeren over de mogelijke gevolgen van de operatie. Dit gesprek kan aansluitend aan uw bezoek aan de MOC-poli (Mamma Ovarium Carcinoom-poli) plaatsvinden. Een andere gelegenheid om de mogelijke gevolgen te bespreken kan zijn op de dag dat u voor het vooronderzoek naar de POPA in het UMCG komt. De dag van de operatie U mag zes uur voorafgaand aan de operatie niets eten en drinken. Ook mag u geen make-up en nagellak op. U meldt zich op het afgesproken tijdstip bij het ODBC. Een verpleegkundige brengt u naar een kamer waar operatiekleding voor u klaar ligt. De arts die u gaat opereren komt vooraf even bij u langs om zich voor te stellen en te horen of u nog vragen heeft. Daarna brengt de verpleegkundige u naar de operatiekamer. Daar wordt u gevraagd om op de operatietafel te gaan liggen. Vervolgens worden de afspraken rond de operatie kort doorgenomen in uw aanwezigheid, door de arts die u gaat opereren, de anesthesioloog en de operatieassistente. U krijgt een infuus, meestal aan de bovenkant van de rechterhand. Via dit infuus krijgt u de narcosemiddelen en vocht toegediend. U valt in slaap en merkt niets meer tot u na de operatie wakker wordt in de uitslaapkamer. Als u onder narcose bent krijgt u een katheter (slangetje) in de blaas. Dit wordt aan het einde van de operatie, voordat u terug naar de ODBC gaat, verwijderd. De operatie duurt (incl.de voorbereidingen) ongeveer 1,5-2 uur, afhankelijk van de bevindingen. Na de operatie Na de kijkbuisoperatie blijft u enkele uren op het ODBC. U kunt kortdurend keelpijn hebben als gevolg van het buisje dat onder narcose werd ingebracht om u te beademen. U kunt wat misselijk zijn en het kan zijn dat u moet overgeven. Het infuus blijft aanwezig tot de misselijkheid verdwenen is en u zelf voldoende drinkt. Meestal verwijdert de verpleegkundige het infuus vlak voor u naar huis gaat. Soms, als de operatie eind van de middag plaatsvindt, pas de volgende dag. Voor pijn en misselijkheid na de operatie krijgt u medicijnen. Sommige patiënten hebben behalve buikpijn ook schouderpijn; dit wordt veroorzaakt door het koolzuurgas dat tijdens de operatie wordt ingebracht en een zenuw prikkelt die via het middenrif naar de schouders verloopt. Deze pijn is doorgaans na een dag verdwenen. Als u pijn heeft kunt u hiervoor paracetamol gebruiken, tot 4 maal daags twee tabletten (maximaal 4 x daags 1000 mg). De gynaecoloog komt voordat u naar huis gaat bij u langs om u te vertellen hoe de operatie is verlopen. Als u goed wakker bent, geplast heeft en iets gegeten of gedronken heeft, mag u naar huis. U mag na de operatie niet zelf naar huis rijden. Ook raden wij u aan om de eerste nacht niet alleen thuis te zijn. 5
6 Herstel Over het algemeen moet u voor het herstel op één tot twee weken rekenen. De eerste dagen kunt u over het algemeen wel voor u zelf zorgen, maar bijvoorbeeld niet voor een gezin. Voordat u wordt opgenomen, is het aan te raden een en ander te regelen voor de periode na het ontslag uit het ziekenhuis. Eén van de voordelen van een laparoscopische operatie is een vlotter herstel vergeleken met een gewone buikoperatie. Voor sommige vrouwen kan dit ook nadelig werken. Voor de omgeving kan het lijken alsof u met deze kleine sneetjes en het snelle ontslag uit het ziekenhuis nauwelijks ziek bent, zodat u minder hulp en steun krijgt thuis dan na een gewone operatie met een grotere snede. Ook al heeft u geen grote buikwond, u kunt nog wel pijn hebben en zich slap voelen. Afhankelijk van de zwaarte van de operatie en de situatie thuis heeft u na thuiskomst soms enige hulp nodig. Bespreek dit van tevoren met uw familie of omgeving. Als u buitenshuis werkt, reken dan in het algemeen op één tot twee weken afwezigheid. Eventuele complicaties en uw eigen conditie spelen hierbij een rol. Vaak heeft u buikpijn, bent u sneller moe en kunt u minder aan dan u mogelijk had verwacht. Uw lichaam geeft aan wat u wel en niet aankunt. Hier naar luisteren is belangrijk, op basis hiervan kunt u geleidelijk uw activiteiten uitbreiden. Om de wond te sluiten gebruikt men meestal hechtingen die uit zichzelf oplossen. Dit duurt 4-6 weken. Als de draadjes na twee weken irriteren kunt u (de assistente van) de huisarts vragen de hechtingen te verwijderen om ontstekingen te voorkomen. Zolang er nog wondvocht uit de wondjes komt, is het verstandig een pleister of een gaasje aan te brengen. Als de wondjes droog zijn, is dit niet meer nodig. U mag gerust douchen vanaf de dag na de operatie. Sommige vrouwen hebben na de operatie klachten als duizeligheid, slapeloosheid, moeheid, concentratiestoornissen, eventueel opvliegers of rugpijn. Als het verloop van het herstel na de operatie anders is of langer duurt dan van tevoren is besproken, is het verstandig dit met uw huisarts of gynaecoloog te bespreken. Als leidraad voor uw herstel kunt u gebruik maken van onderstaand schema. Activiteiten Voorbeelden Medisch mogelijk vanaf: (tijdsduur na de operatie) Lichte handelingen 2 uur achtereen zitten 2 dagen 1/2 uur achtereen staan of lopen tenminste 1 trap op en af tillen en dragen van 5 kg Middelzware handelingen vrijwel de hele (werk)dag zitten 1 week ± 4 uur per (werk)dag staan ± 4 uur per (werk)dag lopen tillen of dragen van 10 kg duwen of trekken van 15 kg fietsen, stofzuigen Zware handelingen merendeel van de (werk)dag staan 2 weken merendeel van de (werk)dag lopen tillen of dragen van 15 kg springen Overige handelingen in bad gaan 4 dagen - 1 week gemeenschap Hervatten van baan ± 8 uur/dag 2 weken ± 40 uur/werk (bron: VUmc, Ikherstel-studie) 6
7 Hersteladviezen na een operatie aan de eierstokken/eileiders via een kijkbuisoperatie In dit schema staat globaal beschreven wanneer welke handelingen medisch gezien weer hervat kunnen worden. Dit advies is opgesteld door een expertteam van artsen in samenwerking met de beroepsverenigingen van gynaecologen, huisartsen, bedrijfsartsen en verzekeringsartsen. Hierbij is uitgegaan van een gezonde vrouw tussen de 18 en 65 jaar die herstellende is van een ongecompliceerde eierstokoperatie via een kijkbuisoperatie. In geval van onverwachte klachten of ongerustheid adviseren wij u contact op te nemen met uw eigen huisarts of (de eerste 24 uur) het ziekenhuis te raadplegen. Tijdens kantooruren kunt u het ziekenhuis bereiken via de polikliniek Obstetrie & Gynaecologie, telefoonnummer (050) Buiten kantooruren kunt u bellen met de telefooncentrale via (050) en vragen naar de dienstdoende gynaecoloog. Weefselonderzoek Zowel het spoelvocht als de eierstokken en eileiders worden door een patholoog onderzocht op afwijkende cellen. Ongeveer twee weken na de operatie ontvangt u telefonisch bericht over deze uitslag. Voor de operatie wordt u gevraagd of u er bezwaar tegen heeft dat een stukje weefsel en/of een buisje bloedserum bewaard wordt voor wetenschappelijk onderzoek. Als u geen bezwaar heeft, vragen we u een toestemmingsformulier te ondertekenen. Nazorggesprek na de operatie Na de operatie wordt u de mogelijkheid geboden om een nazorg gesprek te hebben met een verpleegkundige. Na ongeveer twee maanden wordt u gebeld door de verpleegkundige. U kunt dan bespreken hoe u zich voelt en welke mogelijke gevolgen of klachten u ervaart. De verpleegkundige bespreekt met u de mogelijke oplossingen of verbeteringen. Als u andere vragen heeft of al eerder een gesprek met de verpleegkundige wilt, mag u altijd contact met ons opnemen. U kunt dit per mail laten weten brca.gynaecologie@umcg.nl of telefonisch (050) De belangrijkste gevolgen van de operatie Vervroegde overgang De overgang (climacterium) is de levensfase van vrouwen waarin de hormoonproductie van de eierstokken afneemt en uiteindelijk helemaal ophoudt, gemiddeld rond de leeftijd van 52 jaar. Dit uit zich in het onregelmatig worden en uiteindelijk stoppen van de menstruatie en in het optreden van overgangsverschijnselen. Meestal treedt de overgang zeer geleidelijk in. Sommige vrouwen merken niet zoveel veranderingen van hun lichaam behalve het wegblijven van de menstruatie. Andere vrouwen hebben veel last van overgangsklachten, die variëren van opvliegers tot psychische klachten. Bij u worden de eierstokken operatief verwijderd. Dit betekent dat de productie van de vrouwelijke hormonen (onder andere oestrogenen) direct stopt. Als u nog niet in de overgang bent, komt u definitief en vervroegd in de overgang en doorgaans zijn de overgangsklachten dan heviger dan na een natuurlijke overgang. 7
8 U ziet hier weergegeven waar de hormonen hun werking op hebben. Hieronder beschrijven we de klachten die eventueel kunnen ontstaan. Daarna wordt uitgelegd wat u er eventueel aan kan doen. Als u al in de overgang was voor de operatie, kan het toch zinvol zijn om onderstaande informatie te lezen. Overgangsklachten Typische overgangsklachten die kunnen optreden zijn opvliegers, (nachtelijk) transpireren, spier- en gewrichtsklachten, vaginale droogheid en een veranderde seksuele beleving. Als gevolg van een chronisch gestoorde nachtrust kunnen klachten ontstaan: gejaagdheid, moeheid, lusteloosheid, gebrek aan energie, prikkelbaarheid, neerslachtige gevoelens en hartkloppingen. Heel zelden treden klachten op van depressie. Deze klachten hoeven niet altijd (allemaal) op te treden en zeker niet meteen na de operatie. Bij klachten proberen we samen met u te zoeken naar een oplossing of verbetering. Als u nog niet in de overgang bent heeft u na de operatie nog eenmaal een menstruatie. De menstruatie blijft daarna helemaal weg. Het is een gevolg van het plotseling stoppen van de hormoonproductie. Een ander gevolg van het stoppen van de oestrogeenproductie is dat het slijmvlies van de vagina dunner en droger wordt en dat de huid ook anders wordt van structuur. De volgende klachten kunnen daardoor optreden: branderigheid van de schede, veranderingen in het plaspatroon (vaker plassen, vaker aandrang, soms incontinentie), pijn/droogte bij gemeenschap, zelden een verzakkinggevoel van de baarmoeder. Een gevolg op de langere termijn kan zijn het ontstaan van botontkalking (osteoporose). Omdat er geen oestrogenen meer door de eierstokken worden gemaakt, verandert de structuur van uw botten. Dit is een normaal verschijnsel bij het ouder worden. Als de eierstokken zijn verwijderd en de oestrogeenproductie daardoor plotseling stopt, kan de botontkalking hierdoor op jongere leeftijd ontstaan. Botontkalking geeft in het begin geen klachten. Als de botontkalking toeneemt, kunt u vele jaren later gemakkelijker een botbreuk oplopen, pijn in de rug krijgen, en zelfs wat kleiner worden doordat de ruggenwervels inzakken. Opvliegers en transpiratieaanvallen Opvliegers zijn plotselinge warmte-explosies. Soms gaan ze gepaard met heftige hartkloppingen. Die opvliegers kunnen na enkele seconden voorbij zijn, maar ze kunnen ook een kwartier of half uur duren. Gemiddeld genomen duurt een opvlieger tussen de één en drie minuten. Ook s nachts treden ze op, dan staat het transpireren op de voorgrond (nachtelijke transpiratieaanvallen). Opvliegers ontstaan door een ontregeling van het temperatuurcentrum in de hersenen. Oestrogenen 8
9 beïnvloeden het temperatuurcentrum direct en zorgen normaal gesproken voor een stabiele temperatuur. Maar als de oestrogeenspiegel in het lichaam afgenomen is, kan het regelcentrum ontregelt raken en met een opvlieger reageren als het lichaam te warm is. Het lichaam moet de warmte kwijt en reageert door de bloedvaten in de huid open te zetten in de hals, nek en het gezicht. Hierdoor verdampt de warmte letterlijk door te transpireren. Klachten van opvliegers en transpiratie kunnen met behulp van leefregels verminderen. Draag luchtige kleding van natuurlijke materialen; meerdere lagen over elkaar heen maakt het mogelijk een kledingstuk uit te trekken als u het te warm krijgt. Ontspanningsoefeningen en lichaamsbeweging kunnen de intensiteit en het aantal opvliegers verminderen. Ook is het belangrijk stress zoveel mogelijk te vermijden. Verder is het bekend dat cafeïnehoudende dranken (cola en koffie), chocolade, heet en gekruid voedsel, alcohol en roken, opvliegers kunnen verhevigen of uit lokken. Als u een opvlieger voelt aankomen, kunt u door een langzame diepe buikademhaling de opvlieger weg proberen te blazen. De thermostaat in huis lager zetten kan ook helpen: in koele ruimtes heeft u minder last van opvliegers. Hete douches en baden worden ook ontraden. Koel water drinken en het nat maken van polsen, ellebogen, nek en achter de oren met een (ijs)koud washandje kan verkoeling brengen. Slaapproblemen Het doorslapen kan moeilijker worden. Slecht slapen wordt voornamelijk veroorzaakt door de transpiratieaanvallen. Hierdoor wordt u plotseling wakker en is het soms noodzakelijk om voor droge kleren en beddengoed te zorgen. Een koel kussen (bijvoorbeeld door een koelelement onder het kussen) kan helpen. Om een goede nachtrust te bevorderen is het van belang om voor het slapen gaan nog wat te lezen of te wandelen. Vermijd cafeïnehoudende dranken (koffie, cola) en computeren, op de televisie of telefoon kijken voor het slapen gaan. Een glas warme melk voor de nacht kan soms bijdragen aan een goede nachtrust. Psychische klachten U kunt emotioneler op dingen reageren dan voor de operatie. Doordat het vrouwelijk hormoon niet meer wordt aangemaakt, kunt u zich psychisch uit uw evenwicht of emotioneler voelen. Voldoende nachtrust, gezond en regelmatig leven kan verbetering brengen. Ook een gesprek met een verpleegkundige met wie u (mogelijk) al voor de operatie kennis heeft gemaakt, kan soms uitkomst bieden. Eventueel kunt u om een gesprek met een psycholoog vragen. Onvruchtbaarheid Als u nog een kinderwens heeft of nog twijfelt of u kinderen wilt, zult u moeten wachten met de operatie, omdat u na de operatie definitief onvruchtbaar wordt. Een hersteloperatie is niet mogelijk. Het invriezen van eicellen (vitrificatie) om de preventieve operatie op jonge leeftijd te laten plaatsvinden wordt afgeraden, omdat dit een veel kleinere kans geeft op zwangerschap dan via de natuurlijke weg. Bovendien is het uitstellen van de operatie tot de leeftijd van 40 jaar verantwoord. We raden u dus aan eerst uw kinderwens te vervullen en pas daarna de operatie te ondergaan. Ook al heeft u uw kinderwens voltooid, toch kan het definitieve verlies van vruchtbaarheid met gevoelens van rouw gepaard gaan. Als u daar behoefte aan heeft, kunt hulp krijgen bij de verwerking hiervan. Seksualiteit 9
10 Omdat de seksuele en voortplantingsorganen van vrouwen niet alleen een biologische functie vervullen, maar ook een sterk emotionele betekenis hebben, bepalen ze mede het beeld dat vrouwen van zichzelf hebben. Een gynaecologische operatie kan dan ook veel meer betekenen dan louter het verwijderen van een orgaan. Hoe de seksualiteit zal zijn na de operatie, hangt sterk samen met de wijze waarop u uw seksualiteit beleefde voor de operatie. Het plotseling stoppen van de hormoonproductie kan een nadelige invloed hebben op het verlangen, de opwinding, vochtig worden van de vagina bij seksuele opwinding, tevredenheid, pijn/ongemak. De eerste weken na de operatie is de buik nog gevoelig en is vrijen of het hebben van gemeenschap vaak nog te pijnlijk. Er is niets op tegen om seksueel opgewonden te raken. Na de overgang zult u na verloop van tijd merken dat uw schede wat minder vochtig wordt tijdens het vrijen. Hierdoor kan het binnengaan van de penis wat pijnlijk worden. Zin in vrijen (libido), wordt ook mede bepaald door de hormoonproductie in de eierstokken en deze kan na de operatie afnemen. Het is belangrijk om dit met uw partner te bespreken. De domeinen van seksueel functioneren waar het stoppen van de hormoonproductie een nadelige invloed op kan hebben zijn: Verlangen Opwinding Vochtig worden van de vagina bij seksuele opwinding Tevredenheid Pijn/ongemak. Vaginale droogheid Een droge vagina kan een schrijnend gevoel geven tijdens het plassen of pijn doen bij het vrijen. Het is belangrijk om niet te vrijen zonder voldoende opwinding. Het (opnieuw) opzoeken van effectieve seksuele prikkels kan hierbij helpen. Een glijmiddel kan een hulpmiddel zijn bij het vrijen. Een glijmiddel kunt u zonder recept bij de drogist, apotheek of online kopen (bv. op waterbasis, siliconenbasis of op basis van hyaluronzuur). Breng dit aan rondom de vaginale opening en op de penis (of dildo). De meeste glijmiddelen zijn vrij lang werkzaam. Desgewenst kunt u ze al enige tijd voor het vrijen aanbrengen. Mocht een glijmiddel niet afdoende werken dan kan een tijdelijke behandeling met een oestrogeencrème nodig zijn. De veiligheid van het gebruik van lokale oestrogeencrème bij vrouwen met borstkanker in de voorgeschiedenis staat nog steeds ter discussie. Gebruik dit alleen na overleg met uw arts. Botontkalking (osteoporose) Gedurende ons leven spelen bij de stevigheid van onze botten twee factoren een rol: de botopbouw en botafbraak. Als je in de groei bent is er sprake van botopbouw. Als botopbouw en botafbraak in evenwicht zijn, dan blijft het zoals het is. Als er sprake is van botafbraak dan worden botten poreus waardoor ze hun oorspronkelijke stevigheid verliezen. Dan treedt er sneller een botbreuk op. In dat geval heet het osteoporose. Vooral polsen, heupen en wervels zijn kwetsbaar. Oestrogenen hebben een belangrijke remmende werking op de botafbraak. Na de overgang bent u deze beschermende werking van oestrogenen kwijt en worden de botten minder stevig. Bij het voorkómen van botontkalking spelen drie factoren een rol: Calcium Vitamine D Belast bewegen. Calcium Om ernstige botontkalking te voorkomen is het gebruik van minstens 4 zuivelproducten per dag aan te raden. Met zuivel wordt bedoeld: kaas, (karne)melk, yoghurt, vla of kwark. Als de inname met de voeding onvoldoende is, wordt extra calcium - meestal 500 mg per dag - geadviseerd. 10
11 Vitamine D Zorg ook dat u dagelijks buiten komt en uw huid blootgesteld wordt aan zonlicht. Dit is belangrijk voor de aanmaak van actief vitamine D, dat ervoor zorgt dat het calcium uit de voeding beter wordt opgenomen. Voldoende blootstelling betekent een kwartier tot half uur blootstelling aan de hoogstaande zomerzon (tussen en 15.00u) van grotere delen van het lichaam (zoals armen en benen). Wanneer ook het bovenlichaam wordt blootgesteld, volstaat een kortere tijd. Zonnebadend in de felle zomerzon volstaat enkele minuten. Als de R in de maand is (september april) adviseren we u om extra vitamine D in te nemen. Vitamine D komt van nature voor in voedingsmiddelen zoals vette vis (haring IE), lever, vlees, eieren en melkproducten. Ook wordt vit D toegevoegd aan margarine (3 IE per gram), halvarine en baken braadproducten. De Gezondheidsraadcommissie (2008) geeft het volgende advies: Dagelijks 10 microgram (400 IE) vitamine D extra te gebruiken door: - vrouwen die in de overgang zijn. Dagelijks 20 microgram (800 IE) vitamine D extra te gebruiken door: - vrouwen die osteoporose hebben of in een verzorgings- of verpleeghuis wonen; - vrouwen die in de overgang zijn èn onvoldoende buiten komen of een donkere huidskleur of een sluier dragen. Het advies is om niet meer dan de bovenstaande geadviseerde dosis vitamine D te gebruiken. Het beste moment om vitamine D in te nemen is tijdens een hoofdmaaltijd. De in vet oplosbare vitamine D wordt beter opgenomen in combinatie met een maaltijd, waar meestal wat vet inzit. Het tijdstip van inname heeft verder geen invloed. Bij de drogist is vitamine D3 verkrijgbaar in tabletten van 200 en 400 IE; bij de apotheek zijn tabletten van 400 IE verkrijgbaar. Ook zijn via de apotheek capsules van 2800 IE en 5600 IE te verkrijgen voor gebruik eenmaal per week. De tabletten Calcichew D3 bevatten calcium 500 mg en vitamine D3 800 IE. Vitamine D3 wordt beschouwd als voedingssupplement en komt niet voor vergoeding in aanmerking, maar wel als u het combineert met calcium. U kunt uw huisarts vragen een recept voor te schrijven. 11
12 Belast bewegen Voldoende bewegen is erg belangrijk. Beweeg minimaal 2,5 uur per week matig intensief, verdeeld over meerdere dagen. Vooral bewegingen waarbij het skelet wordt belast - springen, dansen, hardlopen, fietsen - vormt een goede stimulans voor een goede botdichtheid. Daarnaast is het advies herhaald opstaan vanuit de zithouding, met bijvoorbeeld een aantal fitnessoefeningen en krachttrainingen. Voor ouderen komen hier ook balansoefeningen bij. Hart- en vaatziekten Hart- en vaatziekten ontstaan bij vrouwen vaak later dan bij mannen. Tot de overgang lijken vrouwen een bescherming te hebben tegen hart- en vaatziekten door het vrouwelijk hormoon oestrogeen. Na de overgang neemt het risico op hart- en vaatziekten bij vrouwen toe. Na de overgang krijgen vrouwen ook vaker last van risicofactoren voor hart- en vaatziekten: Hogere bloeddruk Hoger cholesterolgehalte Overgewicht en diabetes. Oestrogenen lijken een gunstige uitwerking op de vetstofwisseling te hebben. Ze stimuleren de vorming van het HDL-cholesterol, het type cholesterol dat een beschermend effect heeft tegen aderverkalking. Na de overgang kan het LDL cholesterol (het slechte type) stijgen. Een hoog LDLgehalte behoort met roken en een verhoogde bloeddruk tot de belangrijkste risicofactoren voor aderverkalking. Vrouwen die vervroegd in de overgang komen, moeten extra alert zijn op het naleven van een gezonde leefstijl. Het belang van niet-roken, gezonde en gevarieerde voeding, geen overgewicht en voldoende bewegen kan niet voldoende worden benadrukt. Hormoon suppletie therapie (hormoon vervangende medicijnen) Als u jonger bent dan 45 jaar en géén borstkanker heeft gehad, adviseert de arts u een hormoon vervangend middel te gebruiken. Dit voorkomt opvliegers en andere bijwerkingen, zoals hierboven beschreven. U kunt hier aansluitend aan de operatie mee starten. Het risico op borstkanker voor jonge vrouwen (<45-50 jaar) die door een eierstokverwijdering in de overgang zijn geraakt, wordt door de eierstokverwijdering waarschijnlijk iets verlaagd. Wanneer vervolgens (tijdelijk) hormonen gebruikt gaan worden tegen overgangsklachten, wordt dit beschermend effect op de borsten gedeeltelijk teniet gedaan. Maar, anders dan in de bijsluiter staat, namelijk dat het borstkankerrisico door hormoongebruik kan toenemen, blijft na eierstok- en eileiderverwijdering voor vrouwen < 50e levensjaar het borstkankerrisico iets lager dan vóór de operatie. Als u al bijna 45 jaar bent, kunt u na de operatie ook eerst afwachten of er klachten ontstaan. Niet iedere vrouw krijgt opvliegers of slapeloze nachten. Als er toch klachten ontstaan, wordt er samen met u gekeken in welke mate de klacht uw kwaliteit van leven beïnvloedt. Met behulp van deskundig advies, leefregels en zo nodig hormoontabletten lukt het over het algemeen om de klachten te verminderen of beheersbaar te maken. U kunt een afspraak maken via de mail: brca.gynaecologie@umcg.nl of telefonisch (050) Alternatieve maatregelen zoals homeopathie Er zijn medicijnen die niet bestaan uit hormonen en die kunnen helpen tegen overgangsklachten. Ook borstkankerpatiënten kunnen deze medicijnen veilig gebruiken. Voor ieder medicijn geldt echter dat het ook weer bijwerkingen kan geven. De mate waarin deze medicamenten de klachten verbeteren, is wisselend. In overleg met uw arts of gespecialiseerde verpleegkundige kan gekeken worden of voor u medicamenteuze behandeling wenselijk is. Er zijn verschillende voedingssupplementen te koop (die fytooestrogenen of isoflavonen - plantaardige voedingsstoffen met hormoonachtige werking - bevatten) die zouden helpen tegen opvliegers. Of deze producten werken en veilig zijn is echter niet wetenschappelijk aangetoond. Ook zijn de effecten op lange termijn bij vrouwen met borstkanker niet bekend. 12
13 Het placebo-effect (namelijk een positief psychisch effect dat optreedt door vertrouwen in de heilzame werking van een middel of behandeling) van deze voedingssupplementen kan soms een belangrijke bijdrage leveren aan het verminderen van de frequentie en intensiteit van de opvliegers. Ook soja of sojaproducten bevatten fytooestrogenen. Het buitensporig gebruik hiervan wordt aan vrouwen met borstkanker afgeraden. Leidraad voor Hormoon Suppletie Therapie (= HST) Leefstijl Clonidine Clonidine heeft verschillende effecten, onder andere op de bloedvaten. Het werkt alleen tegen opvliegers en zweetaanvallen, niet tegen andere overgangsklachten. Venlafaxine (Antidepressivum ) Dit antidepressivum in deze lage dosering werkt alleen tegen de opvliegers en zweetaanvallen en niet tegen andere overgangsklachten. Het vermindert de ernst en de frequentie van de opvliegers. Buiten de preventieve operaties kunt u zelf ook heel veel doen om zo gezond mogelijk te blijven. Niet roken Met het ondergaan van een operatie ter voorkoming van kanker, kunnen we het belang van een eigen bijdrage door niet te roken niet genoeg benadrukken. Het is onomstotelijk bewezen dat roken een grote negatieve invloed heeft op uw gezondheid. Roken geeft een kortere levensverwachting en veel meer kans op ziekte als u ouder wordt. Roken is een risicofactor gebleken voor het krijgen van diverse soorten kanker. Het niet roken of het stoppen met roken (minimaal 5 weken voor de operatie) levert op korte termijn ook een bijdrage aan een betere (wond)genezing na de operatie. Als u rookt kunt u ondersteuning krijgen bij het stoppen hiermee. U kunt een verwijzing krijgen naar de rookstoppoli (UMCG) of informatie vinden op Gezond eten Met gezond eten bedoelen we: Eet gevarieerd. Eet niet te veel en beweeg elke dag. Eet minder verzadigd (=dierlijk) vet. Eet veel fruit (min. twee stuks per dag), groente (minimaal 200 gr per dag) en brood. Bewegen Voldoende bewegen is een belangrijk onderdeel van een gezonde leefstijl. 13
14 Conclusie Bewegen: Gaat botontkalking tegen. Zorgt voor sterke spieren waardoor minder kans op vallen. Draagt bij aan een gezonder gewicht. Zorgt dat u zich fitter en minder moe voelt. Zorgt voor een betere spijsvertering. Is goed voor het hart en de bloedvaten. Zorgt voor een betere verhouding tussen cholesterolgehaltes. Draagt bij aan minder stress. De Gezondheidsraad adviseert om wekelijks minimaal 2,5 uur matig intensief te bewegen, verdeeld over meerdere dagen. Daarnaast is het advies om twee keer per week spier- en botversterkende oefeningen te doen (zie belast bewegen). Drinken Alcoholgebruik van meer dan 2 glazen per dag hangt samen met een lagere botdichtheid. Ook grote hoeveelheden koffie (meer dan 7 koppen per dag) verlaagt de botdichtheid. Het is belangrijk dat u zelf achter de beslissing tot de operatie staat. Voor deze operatie heeft u ruim de tijd om na te denken. Voordat u de definitieve beslissing neemt tot een operatie, is het verstandig om na te gaan of voor u de volgende vragen beantwoord zijn: Weet ik waarom ik de operatie laat doen? Wat zijn de voordelen? Hoe is het met mijn eventuele kinderwens? Wat wordt er precies verwijderd en wat zijn de gevolgen daarvan? Waar komen de littekens op de buik? Wat zijn de mogelijke risico s en complicaties? Wat zijn de nadelen? Heb ik voldoende informatie en tijd gehad om een weloverwogen beslissing te kunnen nemen? Aanvullende informatie Op internet kunt u betrouwbare informatie vinden op: Erfelijke kanker Overgang
15 Leefstijl Kinderwens Boeken die u kunt lezen: Nederland stopt met roken van Pauline Dekker en Wanda de Kanter. Uitgeverij Thoeris. ISBN De opluchting van Jan Geurtz. Uitgeverij Ambo/Anthos. ISBN Vragen of contact Als u na het lezen van deze informatie vragen heeft, kunt u contact opnemen met een medewerker van: De polikliniek Obstetrie & Gynaecologie, telefoonnummer (050) De polikliniek Chirurgische Oncologie, telefoonnummer (050) Het polikliniekbureau van de afdeling Chirurgie, telefoonnummer (050) De afdeling Klinische Genetica, telefoonnummer (050) De rookstoppoli UMCG telefoonnummer (050) U kunt ook mailen naar brca.gynaecologie@umcg.nl Natuurlijk kunt u uw vragen ook stellen aan uw huisarts of behandelend arts. Patiëntinformatie VLC 644 / september
Eierstokoperatie. Polikliniek Gynaecologie VUmc
 Eierstokoperatie Polikliniek Gynaecologie VUmc Inhoud Voor wie is deze informatie bedoeld? 4 De baarmoeder, eileiders en eierstokken - algemene informatie 4 Eierstokcysten 4 De operatie 4 Operatierisico
Eierstokoperatie Polikliniek Gynaecologie VUmc Inhoud Voor wie is deze informatie bedoeld? 4 De baarmoeder, eileiders en eierstokken - algemene informatie 4 Eierstokcysten 4 De operatie 4 Operatierisico
De vervroegde overgang na verwijdering van eierstokken. Polikliniek gynaecologie VUmc
 De vervroegde overgang na verwijdering van eierstokken Polikliniek gynaecologie VUmc Inhoud Vervroegde overgang 3 Overgangsklachten 4 Botontkalking 8 Hart- en vaatziekten 10 Hormonale suppletie therapie
De vervroegde overgang na verwijdering van eierstokken Polikliniek gynaecologie VUmc Inhoud Vervroegde overgang 3 Overgangsklachten 4 Botontkalking 8 Hart- en vaatziekten 10 Hormonale suppletie therapie
Preventief verwijderen van eierstokken en eileiders. Polikliniek Familiaire Gynaecologie VUmc
 Preventief verwijderen van eierstokken en eileiders Polikliniek Familiaire Gynaecologie VUmc Inhoud Voor wie is deze informatie bedoeld? 3 De baarmoeder, eileiders en eierstokken - algemene informatie
Preventief verwijderen van eierstokken en eileiders Polikliniek Familiaire Gynaecologie VUmc Inhoud Voor wie is deze informatie bedoeld? 3 De baarmoeder, eileiders en eierstokken - algemene informatie
Preventieve verwijdering van eierstokken en eileiders
 Preventieve verwijdering van eierstokken en eileiders Afdeling gynaecologie en verloskunde Inhoudsopgave Voor wie is deze informatie bedoeld? 2 Algemeen 2 Verhoogd risico op eierstokkanker 3 Operatie 4
Preventieve verwijdering van eierstokken en eileiders Afdeling gynaecologie en verloskunde Inhoudsopgave Voor wie is deze informatie bedoeld? 2 Algemeen 2 Verhoogd risico op eierstokkanker 3 Operatie 4
Preventief verwijderen van eierstokken en eileiders. Gynaecologie
 Preventief verwijderen van eierstokken en eileiders Gynaecologie Inhoudsopgave 1. Inleiding Voor wie Algemeen Waarom? Resultaat 2. Operatie Laparoscopie Verklevingen Voordelen Complicaties 3. Nabehandeling
Preventief verwijderen van eierstokken en eileiders Gynaecologie Inhoudsopgave 1. Inleiding Voor wie Algemeen Waarom? Resultaat 2. Operatie Laparoscopie Verklevingen Voordelen Complicaties 3. Nabehandeling
Preventieve verwijdering van eierstokken en eileiders
 Polikliniek voor erfelijke borst- en/of eierstokkanker (MOC-poli) Preventieve verwijdering van eierstokken en eileiders Inhoud Voor wie is deze informatiefolder bedoeld? De baarmoeder, eileiders en eierstokken
Polikliniek voor erfelijke borst- en/of eierstokkanker (MOC-poli) Preventieve verwijdering van eierstokken en eileiders Inhoud Voor wie is deze informatiefolder bedoeld? De baarmoeder, eileiders en eierstokken
Preventief verwijderen van eierstokken en eileiders
 Preventief verwijderen van eierstokken en eileiders Inleiding Deze folder gaat over het uit voorzorg (preventief) verwijderen van de eierstokken en eileiders (bilaterale salpingo-oöphorectomie). Hierbij
Preventief verwijderen van eierstokken en eileiders Inleiding Deze folder gaat over het uit voorzorg (preventief) verwijderen van de eierstokken en eileiders (bilaterale salpingo-oöphorectomie). Hierbij
Preventief verwijderen van eierstokken en eileiders preventieve bilaterale salpingooöphorectomie
 Preventief verwijderen van eierstokken en eileiders preventieve bilaterale salpingooöphorectomie Deze folder gaat over het uit voorzorg (preventief) verwijderen van de eierstokken en eileiders, ook wel
Preventief verwijderen van eierstokken en eileiders preventieve bilaterale salpingooöphorectomie Deze folder gaat over het uit voorzorg (preventief) verwijderen van de eierstokken en eileiders, ook wel
Baarmoederverwijdering
 00 Baarmoederverwijdering d.m.v. een kijkoperatie Poli Gynaecologie U heeft samen met uw arts de beslissing genomen dat uw baarmoeder verwijderd wordt via van een kijkoperatie (laparoscopische verwijdering).
00 Baarmoederverwijdering d.m.v. een kijkoperatie Poli Gynaecologie U heeft samen met uw arts de beslissing genomen dat uw baarmoeder verwijderd wordt via van een kijkoperatie (laparoscopische verwijdering).
Laparoscopie en laparotomie
 juli 18 gynaecologie Laparoscopie en laparotomie De gynaecoloog heeft in overleg met u besloten een laparoscopische operatie (kijkoperatie) of een laparotomie (buikoperatie) uit te voeren. Bij een laparoscopische
juli 18 gynaecologie Laparoscopie en laparotomie De gynaecoloog heeft in overleg met u besloten een laparoscopische operatie (kijkoperatie) of een laparotomie (buikoperatie) uit te voeren. Bij een laparoscopische
Maatschap Gynaecologie. Verwijderen van de eileider/eierstok met de laparoscoop (laparoscopische adnex extirpatie)
 Maatschap Gynaecologie Verwijderen van de eileider/eierstok met de laparoscoop (laparoscopische adnex extirpatie) Algemeen U arts heeft met u besproken dat uw eileider(s)/eierstok(ken) via een ingreep
Maatschap Gynaecologie Verwijderen van de eileider/eierstok met de laparoscoop (laparoscopische adnex extirpatie) Algemeen U arts heeft met u besproken dat uw eileider(s)/eierstok(ken) via een ingreep
Een verhoogd risico op ovariumcarcinoom
 Gynaecologie Patiënteninformatie Een verhoogd risico op ovariumcarcinoom U ontvangt deze informatie, omdat u een verhoogd risico heeft om eierstokkanker te krijgen (ovariumcarcinoom). In deze informatie
Gynaecologie Patiënteninformatie Een verhoogd risico op ovariumcarcinoom U ontvangt deze informatie, omdat u een verhoogd risico heeft om eierstokkanker te krijgen (ovariumcarcinoom). In deze informatie
Laparoscopische tubectomie
 Laparoscopische tubectomie In overleg met uw arts heeft u besloten om een laparoscopische tubectomie te ondergaan. Dit is een operatie waarbij, via kleine gaatjes in de buik, de eileider(s) verwijderd
Laparoscopische tubectomie In overleg met uw arts heeft u besloten om een laparoscopische tubectomie te ondergaan. Dit is een operatie waarbij, via kleine gaatjes in de buik, de eileider(s) verwijderd
H.366333.1215. Laparoscopisch verwijderen van eileiders en/of eierstokken met cystes
 H.366333.1215 Laparoscopisch verwijderen van eileiders en/of eierstokken met cystes 2 Inleiding Uw gynaecoloog heeft u een eierstok en eileiderverwijdering via een kijkoperatie geadviseerd. Op deze manier
H.366333.1215 Laparoscopisch verwijderen van eileiders en/of eierstokken met cystes 2 Inleiding Uw gynaecoloog heeft u een eierstok en eileiderverwijdering via een kijkoperatie geadviseerd. Op deze manier
Maatschap Gynaecologie. Informatie over de laparoscopie
 Maatschap Gynaecologie Informatie over de laparoscopie Wat houdt een laparoscopie in? De gynaecoloog heeft voorgesteld een laparoscopie bij u te verrichten. Dit is een ingreep waarbij de arts met een speciaal
Maatschap Gynaecologie Informatie over de laparoscopie Wat houdt een laparoscopie in? De gynaecoloog heeft voorgesteld een laparoscopie bij u te verrichten. Dit is een ingreep waarbij de arts met een speciaal
Therapeutische laparoscopie. kijken in de buikholte
 Therapeutische laparoscopie kijken in de buikholte Inleiding In deze folder krijgt u uitleg over een therapeutische laparoscopie. Laparoscopie betekent: in de buik (= laparo) kijken (= scopie). Bij een
Therapeutische laparoscopie kijken in de buikholte Inleiding In deze folder krijgt u uitleg over een therapeutische laparoscopie. Laparoscopie betekent: in de buik (= laparo) kijken (= scopie). Bij een
Gynaecologie Verhoogd risico ovariumcarcinoom
 Gynaecologie Verhoogd risico ovariumcarcinoom Inleiding Vrouwen met een mutatie in een BRCA1- of BRCA2 gen hebben, naast een verhoogd risico op borstkanker, een verhoogd risico op eierstokkanker. Screening
Gynaecologie Verhoogd risico ovariumcarcinoom Inleiding Vrouwen met een mutatie in een BRCA1- of BRCA2 gen hebben, naast een verhoogd risico op borstkanker, een verhoogd risico op eierstokkanker. Screening
Patiënteninformatie. Kijkoperatie (laparoscopie) voor vruchtbaarheidsonderzoek
 Kijkoperatie (laparoscopie) voor vruchtbaarheidsonderzoek Patiënteninformatie Kijkoperatie (laparoscopie) voor vruchtbaarheidsonderzoek 1 Wat is een laparoscopie? 2 Wat is een hysteroscopie? 3 Welke afwijkingen
Kijkoperatie (laparoscopie) voor vruchtbaarheidsonderzoek Patiënteninformatie Kijkoperatie (laparoscopie) voor vruchtbaarheidsonderzoek 1 Wat is een laparoscopie? 2 Wat is een hysteroscopie? 3 Welke afwijkingen
H Laparoscopische baarmoeder en/of eierstokken en eileiders verwijdering
 H.366326.1215 Laparoscopische baarmoeder en/of eierstokken en eileiders verwijdering 2 Inleiding U heeft samen met uw gynaecoloog besloten dat uw baarmoeder en/of eierstokken en eileiders, worden verwijderd
H.366326.1215 Laparoscopische baarmoeder en/of eierstokken en eileiders verwijdering 2 Inleiding U heeft samen met uw gynaecoloog besloten dat uw baarmoeder en/of eierstokken en eileiders, worden verwijderd
Inleiding Wat is een gynaecologische laparoscopie?
 Laparoscopie Inleiding Deze brochure geeft informatie over een gynaecologische laparoscopie. Hierin staat waarvoor dit onderzoek dient en wat u van dit onderzoek kunt verwachten. De in deze brochure vermelde
Laparoscopie Inleiding Deze brochure geeft informatie over een gynaecologische laparoscopie. Hierin staat waarvoor dit onderzoek dient en wat u van dit onderzoek kunt verwachten. De in deze brochure vermelde
PATIËNTENINFORMATIE. DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie
 PATIËNTENINFORMATIE DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie 2 DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie Goed om te weten In deze folder geeft Maasstad Ziekenhuis u enige uitleg over een laparoscopische
PATIËNTENINFORMATIE DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie 2 DE LAPAROSCOPISCHE OPERATIE Vakgroep chirurgie Goed om te weten In deze folder geeft Maasstad Ziekenhuis u enige uitleg over een laparoscopische
Verwijdering van de baarmoeder
 Verwijdering van de baarmoeder In overleg met uw gynaecoloog heeft u besloten uw baarmoeder te laten verwijderen. Deze folder geeft u meer informatie. Neem altijd uw verzekeringsgegevens en identiteitsbewijs
Verwijdering van de baarmoeder In overleg met uw gynaecoloog heeft u besloten uw baarmoeder te laten verwijderen. Deze folder geeft u meer informatie. Neem altijd uw verzekeringsgegevens en identiteitsbewijs
Laparoscopische operatie
 Gynaecologie Laparoscopische operatie (Kijkoperatie) Uw behandelend gynaecoloog heeft met u gesproken over een laparoscopie. In deze informatiefolder leest u algemene informatie, wat er gebeurt bij de
Gynaecologie Laparoscopische operatie (Kijkoperatie) Uw behandelend gynaecoloog heeft met u gesproken over een laparoscopie. In deze informatiefolder leest u algemene informatie, wat er gebeurt bij de
Een operatie bij eierstokkanker
 Een operatie bij eierstokkanker Deze folder geeft u informatie over een grote gynaecologische operatie bij een ovariumcarcinoom (eierstokkanker). In deze folder leest u meer over deze ingreep, die in medische
Een operatie bij eierstokkanker Deze folder geeft u informatie over een grote gynaecologische operatie bij een ovariumcarcinoom (eierstokkanker). In deze folder leest u meer over deze ingreep, die in medische
Laparoscopische sterilisatie. Door de gynaecoloog
 Laparoscopische sterilisatie Door de gynaecoloog Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U wordt in het Albert Schweitzer ziekenhuis opgenomen voor een laparoscopische
Laparoscopische sterilisatie Door de gynaecoloog Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U wordt in het Albert Schweitzer ziekenhuis opgenomen voor een laparoscopische
Laparoscopie en laparotomie
 Laparoscopie en laparotomie De gynaecoloog heeft in overleg met u besloten een laparoscopische operatie (kijkoperatie) of een laparotomie (buikoperatie) uit te voeren. Bij een laparoscopische operatie
Laparoscopie en laparotomie De gynaecoloog heeft in overleg met u besloten een laparoscopische operatie (kijkoperatie) of een laparotomie (buikoperatie) uit te voeren. Bij een laparoscopische operatie
Patiëntenvoorlichting
 Patiëntenvoorlichting Sterilisatie van de vrouw In het kort Een sterilisatie is een operatie om definitief (voor altijd) te voorkomen dat u zwanger wordt. De eileiders worden afgesloten. Zo kunnen zaadcellen
Patiëntenvoorlichting Sterilisatie van de vrouw In het kort Een sterilisatie is een operatie om definitief (voor altijd) te voorkomen dat u zwanger wordt. De eileiders worden afgesloten. Zo kunnen zaadcellen
Baarmoederslijmvlieskanker
 Baarmoederslijmvlieskanker Baarmoederslijmvlieskanker (endometrium carcinoom) Deze folder geeft u informatie over het verwijderen van de baarmoeder, met de eierstokken en eventueel het omliggend weefsel
Baarmoederslijmvlieskanker Baarmoederslijmvlieskanker (endometrium carcinoom) Deze folder geeft u informatie over het verwijderen van de baarmoeder, met de eierstokken en eventueel het omliggend weefsel
Verwijderen van de baarmoeder
 Verwijderen van de baarmoeder Inleiding Deze folder is bedoeld voor vrouwen die overwegen hun baarmoeder te laten verwijderen in verband met een goedaardige afwijking van de baarmoeder. Bij een goedaardige
Verwijderen van de baarmoeder Inleiding Deze folder is bedoeld voor vrouwen die overwegen hun baarmoeder te laten verwijderen in verband met een goedaardige afwijking van de baarmoeder. Bij een goedaardige
Hysteroscopie kijken in de baarmoeder
 Hysteroscopie kijken in de baarmoeder Hysteroscopie (kijken in de baarmoeder) Binnenkort komt u naar de Ommelander Ziekenhuis Groep voor een hysteroscopie. In deze folder vindt u informatie over deze behandeling.
Hysteroscopie kijken in de baarmoeder Hysteroscopie (kijken in de baarmoeder) Binnenkort komt u naar de Ommelander Ziekenhuis Groep voor een hysteroscopie. In deze folder vindt u informatie over deze behandeling.
Baarmoederverwijdering bij goedaardige aandoeningen Uterusextirpatie
 Baarmoederverwijdering bij goedaardige aandoeningen Uterusextirpatie Afdeling gynaecologie en verloskunde 1 Inleiding Binnenkort komt u naar het ziekenhuis voor het verwijderen van de baarmoeder. In medische
Baarmoederverwijdering bij goedaardige aandoeningen Uterusextirpatie Afdeling gynaecologie en verloskunde 1 Inleiding Binnenkort komt u naar het ziekenhuis voor het verwijderen van de baarmoeder. In medische
Hysteroscopie. Inleiding
 Hysteroscopie Inleiding Deze brochure geeft informatie over een hysteroscopie. Hierin staat waarvoor dit onderzoek dient en wat u van dit onderzoek kunt verwachten. De in deze brochure vermelde informatie
Hysteroscopie Inleiding Deze brochure geeft informatie over een hysteroscopie. Hierin staat waarvoor dit onderzoek dient en wat u van dit onderzoek kunt verwachten. De in deze brochure vermelde informatie
Refaja Ziekenhuis Stadskanaal. Kijken in de buik: de diagnostische laparoscopie
 Kijken in de buik: de diagnostische laparoscopie KIJKEN IN DE BUIK: DE DIAGNOSTISCHE LAPAROSCOPIE INLEIDING Een diagnostische laparoscopie is een kijkoperatie waarbij de gynaecoloog de buikholte en de
Kijken in de buik: de diagnostische laparoscopie KIJKEN IN DE BUIK: DE DIAGNOSTISCHE LAPAROSCOPIE INLEIDING Een diagnostische laparoscopie is een kijkoperatie waarbij de gynaecoloog de buikholte en de
EEN KIJKJE IN DE BUIKHOLTE (LAPAROSCOPIE)
 Gynaecologie EEN KIJKJE IN DE BUIKHOLTE (LAPAROSCOPIE) INLEIDING De gynaecoloog heeft voorgesteld een laparoscopie bij u te verrichten. Dit is een ingreep waarbij de arts met een speciaal instrument, de
Gynaecologie EEN KIJKJE IN DE BUIKHOLTE (LAPAROSCOPIE) INLEIDING De gynaecoloog heeft voorgesteld een laparoscopie bij u te verrichten. Dit is een ingreep waarbij de arts met een speciaal instrument, de
H Baarmoederverwijdering via snede in de buik
 H.85067.1018 Baarmoederverwijdering via snede in de buik 2 Inleiding U heeft samen met uw gynaecoloog besloten tot een baarmoederverwijdering via een snede in de buik. Wachtlijst U komt op de wachtlijst
H.85067.1018 Baarmoederverwijdering via snede in de buik 2 Inleiding U heeft samen met uw gynaecoloog besloten tot een baarmoederverwijdering via een snede in de buik. Wachtlijst U komt op de wachtlijst
De overgang. Neem altijd uw verzekeringsgegevens en identiteitsbewijs mee!
 De overgang In deze folder vindt u informatie over de overgang. Wat is de overgang precies? Welke klachten kunnen optreden en wat is eraan te doen? Neem altijd uw verzekeringsgegevens en identiteitsbewijs
De overgang In deze folder vindt u informatie over de overgang. Wat is de overgang precies? Welke klachten kunnen optreden en wat is eraan te doen? Neem altijd uw verzekeringsgegevens en identiteitsbewijs
Laparoscopie algemene informatie
 Laparoscopie algemene informatie 2 Bronvermelding Bij de tot standkoming van deze brochure is gebruik gemaakt van de brochure: de laparoscopische operatie.(nvog-1996, Utrecht) 3 Inleiding Uw gynaecoloog
Laparoscopie algemene informatie 2 Bronvermelding Bij de tot standkoming van deze brochure is gebruik gemaakt van de brochure: de laparoscopische operatie.(nvog-1996, Utrecht) 3 Inleiding Uw gynaecoloog
Botontkalking. Naar het ziekenhuis? Lees eerst de informatie op
 Botontkalking Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U heeft van de arts gehoord dat u (mogelijk) botontkalking heeft. De medische benaming voor botontkalking is osteoporose.
Botontkalking Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U heeft van de arts gehoord dat u (mogelijk) botontkalking heeft. De medische benaming voor botontkalking is osteoporose.
DE DIAGNOSTISCHE LAPAROSCOPIE
 DE DIAGNOSTISCHE LAPAROSCOPIE (kijken in de buik) In deze folder geeft het Ruwaard van Putten Ziekenhuis u algemene informatie over de diagnostische laparoscopie, een onderzoek waarbij de gynaecoloog de
DE DIAGNOSTISCHE LAPAROSCOPIE (kijken in de buik) In deze folder geeft het Ruwaard van Putten Ziekenhuis u algemene informatie over de diagnostische laparoscopie, een onderzoek waarbij de gynaecoloog de
Verwijderen van de baarmoeder
 Wilhelmina Ziekenhuis Assen Vertrouwd en dichtbij Informatie voor patiënten Verwijderen van de baarmoeder z 1 Bij bepaalde gynaecologische klachten kan het nodig zijn om de baarmoeder te verwijderen. Dit
Wilhelmina Ziekenhuis Assen Vertrouwd en dichtbij Informatie voor patiënten Verwijderen van de baarmoeder z 1 Bij bepaalde gynaecologische klachten kan het nodig zijn om de baarmoeder te verwijderen. Dit
Laparoscopische electrocoagulatie van de eierstokken (LEO)
 Laparoscopische electrocoagulatie van de eierstokken (LEO) Deze folder informeert u over de laparoscopische electrocoagulatie van de eierstokken (LEO). U kunt hierin lezen waarom deze operatie wordt uitgevoerd,
Laparoscopische electrocoagulatie van de eierstokken (LEO) Deze folder informeert u over de laparoscopische electrocoagulatie van de eierstokken (LEO). U kunt hierin lezen waarom deze operatie wordt uitgevoerd,
Het verwijderen van de baarmoeder en/of eierstokken. Algemene informatie
 Het verwijderen van de baarmoeder en/of eierstokken Algemene informatie Inleiding U heeft met uw gynaecoloog gesproken over het verwijderen van uw baarmoeder en/of eierstokken. Deze folder geeft u algemene
Het verwijderen van de baarmoeder en/of eierstokken Algemene informatie Inleiding U heeft met uw gynaecoloog gesproken over het verwijderen van uw baarmoeder en/of eierstokken. Deze folder geeft u algemene
Baarmoeder- operatie
 Baarmoeder- operatie Verwijdering van de baarmoeder via de vagina (vaginale uterus extirpatie) Verwijdering van de baarmoeder door middel van een kijkbuisoperatie (= Laparoscopische hysterectomie) Verwijdering
Baarmoeder- operatie Verwijdering van de baarmoeder via de vagina (vaginale uterus extirpatie) Verwijdering van de baarmoeder door middel van een kijkbuisoperatie (= Laparoscopische hysterectomie) Verwijdering
Verwijderen van een (gedeelte van een) nier door kijkoperatie. Laparoscopische (partiële) nefrectomie
 Verwijderen van een (gedeelte van een) nier door kijkoperatie Laparoscopische (partiële) nefrectomie 1 Uw arts (uroloog) heeft met u besproken dat u in aanmerking komt voor een operatie waarbij een nier
Verwijderen van een (gedeelte van een) nier door kijkoperatie Laparoscopische (partiële) nefrectomie 1 Uw arts (uroloog) heeft met u besproken dat u in aanmerking komt voor een operatie waarbij een nier
Laparoscopische (totaal) hysterectomie
 Laparoscopische (totaal) hysterectomie 2 Inleiding In deze folder informeren wij u over de laparoscopische gynaecologische operatie. Waarom en wanneer wordt een laparoscopie toegepast? Hoe verloopt de
Laparoscopische (totaal) hysterectomie 2 Inleiding In deze folder informeren wij u over de laparoscopische gynaecologische operatie. Waarom en wanneer wordt een laparoscopie toegepast? Hoe verloopt de
Laparoscopische sterilisatie bij de vrouw. Afdeling Verloskunde/Gynaecologie
 Laparoscopische sterilisatie bij de vrouw Afdeling Verloskunde/Gynaecologie Inleiding Deze brochure geeft informatie over sterilisatie van vrouwen. Verschillende aspecten komen aan bod. De gynaecoloog
Laparoscopische sterilisatie bij de vrouw Afdeling Verloskunde/Gynaecologie Inleiding Deze brochure geeft informatie over sterilisatie van vrouwen. Verschillende aspecten komen aan bod. De gynaecoloog
Osteopenie Uitleg en leefstijladviezen.
 Osteopenie Uitleg en leefstijladviezen www.nwz.nl Inhoud Wat is osteopenie? 3 Wie krijgen osteopenie? 3 Hoe ontstaat osteopenie? 4 Hoe weet u of u osteopenie heeft? 6 Uw vragen 7 2 Bij het ouder worden,
Osteopenie Uitleg en leefstijladviezen www.nwz.nl Inhoud Wat is osteopenie? 3 Wie krijgen osteopenie? 3 Hoe ontstaat osteopenie? 4 Hoe weet u of u osteopenie heeft? 6 Uw vragen 7 2 Bij het ouder worden,
Hersteloperatie van de eileiders
 man, vrouw en kind info voor de patiënt Hersteloperatie van de eileiders UZ Gent, Vrouwenkliniek Hersteloperatie van de eileiders na sterilisatie Wat is een hersteloperatie van de eileiders? In deze patiëntenbrochure
man, vrouw en kind info voor de patiënt Hersteloperatie van de eileiders UZ Gent, Vrouwenkliniek Hersteloperatie van de eileiders na sterilisatie Wat is een hersteloperatie van de eileiders? In deze patiëntenbrochure
Diagnostische laparoscopie. kijken in de buikholte
 Diagnostische laparoscopie kijken in de buikholte 2 Inleiding In deze folder krijgt u uitleg over een laparoscopie (kijken in de buikholte). Laparoscopie betekent: in de buik (= laparo) kijken (= scopie).
Diagnostische laparoscopie kijken in de buikholte 2 Inleiding In deze folder krijgt u uitleg over een laparoscopie (kijken in de buikholte). Laparoscopie betekent: in de buik (= laparo) kijken (= scopie).
Maatschap Gynaecologie. Het verwijderen van de baarmoeder via laparoscopie (totale laparoscopische hysterectomie - TLH)
 Maatschap Gynaecologie Het verwijderen van de baarmoeder via laparoscopie (totale laparoscopische hysterectomie - TLH) Algemeen Uw arts heeft met u besproken waarom bij u de baarmoeder (baarmoederhals
Maatschap Gynaecologie Het verwijderen van de baarmoeder via laparoscopie (totale laparoscopische hysterectomie - TLH) Algemeen Uw arts heeft met u besproken waarom bij u de baarmoeder (baarmoederhals
gynaecologische operatie
 patiënteninformatie gynaecologische operatie 1 Inleiding... 2 2 Verschillende vormen van operaties... 2 3 Voor de operatie... 2 4 Openbuik-operatie... 3 5 Kijkoperatie... 4 5.1 Kijkoperatie: laparoscopie...
patiënteninformatie gynaecologische operatie 1 Inleiding... 2 2 Verschillende vormen van operaties... 2 3 Voor de operatie... 2 4 Openbuik-operatie... 3 5 Kijkoperatie... 4 5.1 Kijkoperatie: laparoscopie...
Gynaecologische operaties curettage laparoscopie verwijderen van de baarmoeder verwijderen van de eierstokken verzakking
 Gynaecologische operaties curettage laparoscopie verwijderen van de baarmoeder verwijderen van de eierstokken verzakking Afdelingen gynaecologie en verloskunde Gynaecologische operaties Binnenkort komt
Gynaecologische operaties curettage laparoscopie verwijderen van de baarmoeder verwijderen van de eierstokken verzakking Afdelingen gynaecologie en verloskunde Gynaecologische operaties Binnenkort komt
Verwijderen van een nier via een kijkoperatie. Laparoscopische operatie
 Verwijderen van een nier via een kijkoperatie Laparoscopische operatie Inleiding Binnenkort wordt u in het ziekenhuis opgenomen voor het verwijderen van één van uw nieren. De uroloog heeft met u besproken
Verwijderen van een nier via een kijkoperatie Laparoscopische operatie Inleiding Binnenkort wordt u in het ziekenhuis opgenomen voor het verwijderen van één van uw nieren. De uroloog heeft met u besproken
Botontkalking. Chirurgie. Naar het ziekenhuis? Lees eerst de informatie op
 Botontkalking Chirurgie Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U heeft van de arts gehoord dat u (mogelijk) botontkalking heeft. De medische benaming voor botontkalking
Botontkalking Chirurgie Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U heeft van de arts gehoord dat u (mogelijk) botontkalking heeft. De medische benaming voor botontkalking
Inleiding. Wat is osteoporose?
 Botontkalking Inleiding U heeft van de arts gehoord dat u (mogelijk) botontkalking heeft. De medische benaming voor botontkalking is osteoporose. In deze folder leest u meer over osteoporose. Wat is osteoporose?
Botontkalking Inleiding U heeft van de arts gehoord dat u (mogelijk) botontkalking heeft. De medische benaming voor botontkalking is osteoporose. In deze folder leest u meer over osteoporose. Wat is osteoporose?
Patiënteninformatie Diagnostische laparoscopie of kijkonderzoek van de buikholte
 Patiënteninformatie Diagnostische laparoscopie of kijkonderzoek van de buikholte Diagnostische laparoscopie of kijkonderzoek van de buikholte In deze patiëntenbrochure vind je algemene informatie over
Patiënteninformatie Diagnostische laparoscopie of kijkonderzoek van de buikholte Diagnostische laparoscopie of kijkonderzoek van de buikholte In deze patiëntenbrochure vind je algemene informatie over
Verwijdering van een nier met behulp van laparoscopie
 Verwijdering van een nier met behulp van laparoscopie In overleg met uw uroloog heeft u besloten een nier te laten verwijderen via een kijkoperatie (laparoscopie). De gemiddelde opnameduur is drie tot
Verwijdering van een nier met behulp van laparoscopie In overleg met uw uroloog heeft u besloten een nier te laten verwijderen via een kijkoperatie (laparoscopie). De gemiddelde opnameduur is drie tot
DIAGNOSTISCHE LAPAROSCOPISCHE
 DIAGNOSTISCHE LAPAROSCOPISCHE In deze folder geeft het Spijkenisse Medisch Centrum u algemene informatie over de diagnostische laparoscopie, een onderzoek waarbij de gynaecoloog de buikholte en de organen
DIAGNOSTISCHE LAPAROSCOPISCHE In deze folder geeft het Spijkenisse Medisch Centrum u algemene informatie over de diagnostische laparoscopie, een onderzoek waarbij de gynaecoloog de buikholte en de organen
p a t i ë n t e n i n f o r m a t i e 2
 Laparoscopie Inleiding In deze brochure leest u meer over de laparoscopie en krijgt u tips en adviezen voor na de ingreep. Een laparoscopie is een kijkoperatie waarbij een gynaecoloog met behulp van een
Laparoscopie Inleiding In deze brochure leest u meer over de laparoscopie en krijgt u tips en adviezen voor na de ingreep. Een laparoscopie is een kijkoperatie waarbij een gynaecoloog met behulp van een
Verwijderen van de eierstok en/of eileider. Gynaecologie
 Verwijderen van de eierstok en/of eileider Gynaecologie Binnenkort wordt u in ons ziekenhuis opgenomen om uw eierstok en/of eileider te verwijderen (adnexextirpatie) vanwege een goedaardige aandoening.
Verwijderen van de eierstok en/of eileider Gynaecologie Binnenkort wordt u in ons ziekenhuis opgenomen om uw eierstok en/of eileider te verwijderen (adnexextirpatie) vanwege een goedaardige aandoening.
Botontkalking. Albert Schweitzer ziekenhuis oktober 2014 pavo 0298
 Botontkalking Albert Schweitzer ziekenhuis oktober 2014 pavo 0298 Inleiding U heeft van de arts gehoord dat u (mogelijk) botontkalking heeft. De medische benaming voor botontkalking is osteoporose. In
Botontkalking Albert Schweitzer ziekenhuis oktober 2014 pavo 0298 Inleiding U heeft van de arts gehoord dat u (mogelijk) botontkalking heeft. De medische benaming voor botontkalking is osteoporose. In
Kijkoperatie in de buik (Laparoscopie)
 Kijkoperatie in de buik (Laparoscopie) Inhoudopgave Reden om een laparoscopie uit te voeren.. 3 - Buikpijn... 3 - Sterilisatie...... 5 - Onderzoek bij onvruchtbaarheid.... 5 - Overige redenen voor een
Kijkoperatie in de buik (Laparoscopie) Inhoudopgave Reden om een laparoscopie uit te voeren.. 3 - Buikpijn... 3 - Sterilisatie...... 5 - Onderzoek bij onvruchtbaarheid.... 5 - Overige redenen voor een
Het verwijderen van de baarmoeder en/of eierstokken
 Het verwijderen van de baarmoeder en/of eierstokken Algemene informatie Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U heeft met uw gynaecoloog gesproken over het verwijderen
Het verwijderen van de baarmoeder en/of eierstokken Algemene informatie Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U heeft met uw gynaecoloog gesproken over het verwijderen
Vleesbomen in de baarmoeder Behandelingsmogelijkheden
 Vleesbomen in de baarmoeder Behandelingsmogelijkheden Albert Schweitzer ziekenhuis november 2007 pavo 0592 Inleiding U bent bij de gynaecoloog onder behandeling. Daarbij is gebleken dat u een of meer vleesbomen
Vleesbomen in de baarmoeder Behandelingsmogelijkheden Albert Schweitzer ziekenhuis november 2007 pavo 0592 Inleiding U bent bij de gynaecoloog onder behandeling. Daarbij is gebleken dat u een of meer vleesbomen
Sterilisatie bij de vrouw
 Sterilisatie bij de vrouw Wanneer je zeker bent dat je geen kinderen (meer) wilt krijgen kun je een sterilisatie ondergaan. Een sterilisatie is een definitieve vorm van anticonceptie. Tijdens een sterilisatie
Sterilisatie bij de vrouw Wanneer je zeker bent dat je geen kinderen (meer) wilt krijgen kun je een sterilisatie ondergaan. Een sterilisatie is een definitieve vorm van anticonceptie. Tijdens een sterilisatie
Laparoscopische sterilisatie van de vrouw
 Laparoscopische sterilisatie van de vrouw Inleiding In deze brochure wordt een uitleg gegeven van verschillende aspecten van sterilisatie bij de vrouw. Een aantal zaken zal uw arts reeds met u besproken
Laparoscopische sterilisatie van de vrouw Inleiding In deze brochure wordt een uitleg gegeven van verschillende aspecten van sterilisatie bij de vrouw. Een aantal zaken zal uw arts reeds met u besproken
Wat is een laparoscopie?
 Wat is een laparoscopie? Wat is een laparoscopie? Een laparoscopie is een kijkoperatie in de buik. De arts voert de operatie uit met een laparoscoop. Dat is een lange dunne kijkbuis. Aan het uiteinde van
Wat is een laparoscopie? Wat is een laparoscopie? Een laparoscopie is een kijkoperatie in de buik. De arts voert de operatie uit met een laparoscoop. Dat is een lange dunne kijkbuis. Aan het uiteinde van
Laparoscopie (therapeutisch)
 De gynaecoloog voert een laparoscopische operatie uit via kleine sneetjes van ongeveer 1 cm in de buikwand. Door een van deze sneetjes brengt de arts een laparoscoop in de buik: een lange dunne buis waar
De gynaecoloog voert een laparoscopische operatie uit via kleine sneetjes van ongeveer 1 cm in de buikwand. Door een van deze sneetjes brengt de arts een laparoscoop in de buik: een lange dunne buis waar
Laparoscopie Inleiding De redenen voor laparoscopie Sterilisatie Buikpijn Mogelijke oorzaken zijn:
 Laparoscopie Inleiding De gynaecoloog heeft voorgesteld een laparoscopie bij u te verrichten. Bij een laparoscopie kunnen de organen in de buikholte worden bekeken; ze komen ook binnen bereik voor eenvoudige
Laparoscopie Inleiding De gynaecoloog heeft voorgesteld een laparoscopie bij u te verrichten. Bij een laparoscopie kunnen de organen in de buikholte worden bekeken; ze komen ook binnen bereik voor eenvoudige
EEN KIJKJE IN DE BUIKHOLTE (LAPAROSCOPIE) FRANCISCUS VLIETLAND
 EEN KIJKJE IN DE BUIKHOLTE (LAPAROSCOPIE) FRANCISCUS VLIETLAND Inleiding De gynaecoloog heeft voorgesteld een laparoscopie bij u te verrichten. Dit is een ingreep waarbij de arts met een speciaal instrument,
EEN KIJKJE IN DE BUIKHOLTE (LAPAROSCOPIE) FRANCISCUS VLIETLAND Inleiding De gynaecoloog heeft voorgesteld een laparoscopie bij u te verrichten. Dit is een ingreep waarbij de arts met een speciaal instrument,
Het verwijderen van de baarmoeder en/of eierstokken
 Het verwijderen van de baarmoeder en/of eierstokken Algemene informatie Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U heeft met uw gynaecoloog gesproken over het verwijderen
Het verwijderen van de baarmoeder en/of eierstokken Algemene informatie Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U heeft met uw gynaecoloog gesproken over het verwijderen
Diagnostische laparoscopie
 Diagnostische laparoscopie Inhoudsopgave Klik op het onderwerp om verder te lezen. De baarmoeder, eileiders en eierstokken 1 Wat gebeurt bij een diagnostische laparoscopie? 1 De belangrijkste redenen voor
Diagnostische laparoscopie Inhoudsopgave Klik op het onderwerp om verder te lezen. De baarmoeder, eileiders en eierstokken 1 Wat gebeurt bij een diagnostische laparoscopie? 1 De belangrijkste redenen voor
Novasure - procedure
 Novasure - procedure Wanneer een Novasure-procedure? U kunt klachten hebben van overmatig bloedverlies dat veroorzaakt wordt door afwijkingen in het endometrium. Dit kan op diverse manieren behandeld worden,
Novasure - procedure Wanneer een Novasure-procedure? U kunt klachten hebben van overmatig bloedverlies dat veroorzaakt wordt door afwijkingen in het endometrium. Dit kan op diverse manieren behandeld worden,
Kijkje in de baarmoeder Zo nodig met een kleine ingreep Diagnostische hysteroscopie
 Kijkje in de baarmoeder Zo nodig met een kleine ingreep Diagnostische hysteroscopie Poli Gynaecologie 0 De inhoud van deze voorlichtingsfolder is gebaseerd op de informatie van de Nederlandse Vereniging
Kijkje in de baarmoeder Zo nodig met een kleine ingreep Diagnostische hysteroscopie Poli Gynaecologie 0 De inhoud van deze voorlichtingsfolder is gebaseerd op de informatie van de Nederlandse Vereniging
Hysteroscopie kijken in de baarmoeder
 Hysteroscopie kijken in de baarmoeder Hysteroscopie (kijken in de baarmoeder) Binnenkort komt u naar de Ommelander Ziekenhuis Groep voor een hysteroscopie. In deze folder vindt u informatie over deze behandeling.
Hysteroscopie kijken in de baarmoeder Hysteroscopie (kijken in de baarmoeder) Binnenkort komt u naar de Ommelander Ziekenhuis Groep voor een hysteroscopie. In deze folder vindt u informatie over deze behandeling.
Vleesbomen in de baarmoeder Behandelingsmogelijkheden
 Vleesbomen in de baarmoeder Behandelingsmogelijkheden Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U bent bij de gynaecoloog onder behandeling. Daarbij is gebleken dat u
Vleesbomen in de baarmoeder Behandelingsmogelijkheden Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding U bent bij de gynaecoloog onder behandeling. Daarbij is gebleken dat u
Littekenbreuk. Poli Chirurgie
 00 Littekenbreuk Poli Chirurgie Wat is een littekenbreuk? Een littekenbreuk is een gat of een zwakke plek in de buikwand. De buikwand bestaat uit huid, spieren, vetweefsel en buikvlies. Bij een littekenbreuk
00 Littekenbreuk Poli Chirurgie Wat is een littekenbreuk? Een littekenbreuk is een gat of een zwakke plek in de buikwand. De buikwand bestaat uit huid, spieren, vetweefsel en buikvlies. Bij een littekenbreuk
Laparoscopische sterilisatie Informatie voor vrouwen. Poli Gynaecologie
 00 Laparoscopische sterilisatie Informatie voor vrouwen Poli Gynaecologie 1 Informatie voor vrouwen die een laparoscopische sterilisatie krijgen. U heeft gekozen voor een laparoscopische sterilisatie.
00 Laparoscopische sterilisatie Informatie voor vrouwen Poli Gynaecologie 1 Informatie voor vrouwen die een laparoscopische sterilisatie krijgen. U heeft gekozen voor een laparoscopische sterilisatie.
STERILISATIE VAN DE VROUW
 STERILISATIE VAN DE VROUW 17971 Inleiding In deze folder wordt de sterilisatie bij de vrouw besproken. Hierbij komen verschillende aspecten van de sterilisatie aan bod. Uw gynaecoloog zal een aantal van
STERILISATIE VAN DE VROUW 17971 Inleiding In deze folder wordt de sterilisatie bij de vrouw besproken. Hierbij komen verschillende aspecten van de sterilisatie aan bod. Uw gynaecoloog zal een aantal van
Gynaecologische operatie
 Gynaecologische operatie Patiënteninformatie Gynaecologische operatie Inhoudsopgave 1 Inleiding 2 Verschillende vormen van operaties 3 Voor de operatie 4 Openbuik-operatie 5 Kijkoperatie 6 Operatie via
Gynaecologische operatie Patiënteninformatie Gynaecologische operatie Inhoudsopgave 1 Inleiding 2 Verschillende vormen van operaties 3 Voor de operatie 4 Openbuik-operatie 5 Kijkoperatie 6 Operatie via
Hysteroscopie kijken in de baarmoeder
 Hysteroscopie kijken in de baarmoeder Hysteroscopie (kijken in de baarmoeder) Binnenkort komt u naar de Ommelander Ziekenhuis Groep voor een hysteroscopie. In deze folder vindt u informatie over deze behandeling.
Hysteroscopie kijken in de baarmoeder Hysteroscopie (kijken in de baarmoeder) Binnenkort komt u naar de Ommelander Ziekenhuis Groep voor een hysteroscopie. In deze folder vindt u informatie over deze behandeling.
H Baarmoederverwijdering. via de buikwand
 H.85067.1216 Baarmoederverwijdering via de buikwand 2 Inleiding U heeft samen met uw gynaecoloog besloten tot een baarmoederverwijdering via een snede in de buik. Wachtlijst U komt op de wachtlijst bij
H.85067.1216 Baarmoederverwijdering via de buikwand 2 Inleiding U heeft samen met uw gynaecoloog besloten tot een baarmoederverwijdering via een snede in de buik. Wachtlijst U komt op de wachtlijst bij
Hysteroscopie. kijken in de baarmoeder
 Hysteroscopie kijken in de baarmoeder Binnenkort komt u naar het Ommelander Ziekenhuis Groningen voor een hysteroscopie. In deze folder krijgt u de volgende informatie: Wat is een hysteroscopie? Welke
Hysteroscopie kijken in de baarmoeder Binnenkort komt u naar het Ommelander Ziekenhuis Groningen voor een hysteroscopie. In deze folder krijgt u de volgende informatie: Wat is een hysteroscopie? Welke
Diagnostische laparoscopie
 Diagnostische laparoscopie Inhoudsopgave Klik op het onderwerp om verder te lezen. De baarmoeder, eileiders en eierstokken 1 Wat gebeurt bij een diagnostische laparoscopie? 2 De belangrijkste redenen voor
Diagnostische laparoscopie Inhoudsopgave Klik op het onderwerp om verder te lezen. De baarmoeder, eileiders en eierstokken 1 Wat gebeurt bij een diagnostische laparoscopie? 2 De belangrijkste redenen voor
Diagnostische laparoscopie. Kijkonderzoek van de buikholte INFORMATIE VOOR PATIËNTEN
 Diagnostische laparoscopie Kijkonderzoek van de buikholte INFORMATIE VOOR PATIËNTEN INHOUDSTAFEL Wat is een diagnostische laparoscopie? 3 Waarom een diagnostische laparoscopie? 3 Langdurige buikpijn 3
Diagnostische laparoscopie Kijkonderzoek van de buikholte INFORMATIE VOOR PATIËNTEN INHOUDSTAFEL Wat is een diagnostische laparoscopie? 3 Waarom een diagnostische laparoscopie? 3 Langdurige buikpijn 3
Herstel na uw operatie
 GYNAECOLOGIE Herstel na uw operatie ADVIES Herstel na uw operatie U hebt een gynaecologische operatie gehad en gaat binnenkort weer naar huis. In deze folder leest u wat u de eerste weken thuis kunt verwachten
GYNAECOLOGIE Herstel na uw operatie ADVIES Herstel na uw operatie U hebt een gynaecologische operatie gehad en gaat binnenkort weer naar huis. In deze folder leest u wat u de eerste weken thuis kunt verwachten
Diagnostische laparoscopie
 Gynaecologie Patiënteninformatie Diagnostische laparoscopie U ontvangt deze informatie, omdat u binnenkort een diagnostische laparoscopie in ons ziekenhuis krijgt. Dit is een kijkoperatie waarbij de gynaecoloog
Gynaecologie Patiënteninformatie Diagnostische laparoscopie U ontvangt deze informatie, omdat u binnenkort een diagnostische laparoscopie in ons ziekenhuis krijgt. Dit is een kijkoperatie waarbij de gynaecoloog
Hormoongebruik rond de overgang
 Hormoongebruik rond de overgang Afdelingen gynaecologie en verloskunde Inhoudsopgave Inleiding 2 Wat is de overgang? 2 Klachten tijdens de overgang 2 Het gebruik van oestrogenen tijdens de overgang 2 De
Hormoongebruik rond de overgang Afdelingen gynaecologie en verloskunde Inhoudsopgave Inleiding 2 Wat is de overgang? 2 Klachten tijdens de overgang 2 Het gebruik van oestrogenen tijdens de overgang 2 De
De belangrijkste redenen voor een diagnostische laparoscopie
 Kijken in de buik De diagnostische laparoscopie Het onderzoek Een diagnostische laparoscopie is een kijkoperatie waarbij de gynaecoloog de buikholte en de organen die daarin liggen onderzoekt. Buikpijn
Kijken in de buik De diagnostische laparoscopie Het onderzoek Een diagnostische laparoscopie is een kijkoperatie waarbij de gynaecoloog de buikholte en de organen die daarin liggen onderzoekt. Buikpijn
De drie belangrijkste redenen voor deze ingreep zijn kinderwens, plotselinge pijn in de onderbuik en langdurig bestaande onderbuikpijn.
 2 3 Een diagnostische laparoscopie is een kijkoperatie waarbij de gynaecoloog de buikholte en de organen die daarin liggen onderzoekt. Buikpijn of het uitblijven van een zwangerschap zijn veel voorkomende
2 3 Een diagnostische laparoscopie is een kijkoperatie waarbij de gynaecoloog de buikholte en de organen die daarin liggen onderzoekt. Buikpijn of het uitblijven van een zwangerschap zijn veel voorkomende
Baarmoederverwijdering
 Bij menstruatieklachten, vleesbomen, een verzakking, (een voorstadium van) baarmoederhalskanker of baarmoederkanker kan het nodig zijn de baarmoeder te verwijderen. Een andere naam hiervoor is uterusextirpatie
Bij menstruatieklachten, vleesbomen, een verzakking, (een voorstadium van) baarmoederhalskanker of baarmoederkanker kan het nodig zijn de baarmoeder te verwijderen. Een andere naam hiervoor is uterusextirpatie
TVT-O en TVT Operatieve ingreep bij stressincontinentie. Gynaecologie
 TVT-O en TVT Operatieve ingreep bij stressincontinentie Gynaecologie Inleiding In overleg met uw arts is besloten bij u een operatie te verrichten voor de behandeling van uw stressincontinentie. Bij stressincontinentie
TVT-O en TVT Operatieve ingreep bij stressincontinentie Gynaecologie Inleiding In overleg met uw arts is besloten bij u een operatie te verrichten voor de behandeling van uw stressincontinentie. Bij stressincontinentie
diagnostische laparoscopie door de gynaecoloog
 diagnostische laparoscopie door de gynaecoloog Inhoud Algemeen... 3 1 De baarmoeder, eileiders en eierstokken... 3 2 Wat gebeurt bij een diagnostische laparoscopie... 4 3 De belangrijkste redenen voor
diagnostische laparoscopie door de gynaecoloog Inhoud Algemeen... 3 1 De baarmoeder, eileiders en eierstokken... 3 2 Wat gebeurt bij een diagnostische laparoscopie... 4 3 De belangrijkste redenen voor
Baarmoederverwijdering. Gynaecologie
 Baarmoederverwijdering Gynaecologie Algemeen Bij menstruatieklachten, vleesbomen of een verzakking kan het nodig zijn uw baarmoeder te verwijderen. Een andere naam hiervoor is: uterusextirpatie of hysterectomie.
Baarmoederverwijdering Gynaecologie Algemeen Bij menstruatieklachten, vleesbomen of een verzakking kan het nodig zijn uw baarmoeder te verwijderen. Een andere naam hiervoor is: uterusextirpatie of hysterectomie.
Osteopenie. Uitleg en leefstijladviezen. mca.nl
 Osteopenie Uitleg en leefstijladviezen mca.nl Inhoudsopgave Wat is osteopenie? 3 Wie krijgen osteopenie? 3 Hoe ontstaat osteopenie? 3 Hoe weet u of u osteopenie heeft? 5 Uw vragen 6 Notities 7 Colofon
Osteopenie Uitleg en leefstijladviezen mca.nl Inhoudsopgave Wat is osteopenie? 3 Wie krijgen osteopenie? 3 Hoe ontstaat osteopenie? 3 Hoe weet u of u osteopenie heeft? 5 Uw vragen 6 Notities 7 Colofon
Laparoscopie (diagnostisch)
 Een diagnostische laparoscopie is een kijkoperatie waarbij de gynaecoloog de buikholte en de organen die daarin liggen onderzoekt. Buikpijn of het uitblijven van een zwangerschap zijn veel voorkomende
Een diagnostische laparoscopie is een kijkoperatie waarbij de gynaecoloog de buikholte en de organen die daarin liggen onderzoekt. Buikpijn of het uitblijven van een zwangerschap zijn veel voorkomende
Kijken in de buik: diagnostische laparoscopie. Poli Gynaecologie
 00 Kijken in de buik: diagnostische laparoscopie Poli Gynaecologie De inhoud van deze voorlichtingsfolder is samengesteld door de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG). Deze folder
00 Kijken in de buik: diagnostische laparoscopie Poli Gynaecologie De inhoud van deze voorlichtingsfolder is samengesteld door de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG). Deze folder
Lymfeklieren verwijderen in het bekken
 00 Lymfeklieren verwijderen in het bekken via een kijkoperatie Poli Urologie 1 Uw behandelend uroloog heeft met u gesproken over de noodzaak om bij u de lymfeklieren, via een kijkoperatie, uit het bekken
00 Lymfeklieren verwijderen in het bekken via een kijkoperatie Poli Urologie 1 Uw behandelend uroloog heeft met u gesproken over de noodzaak om bij u de lymfeklieren, via een kijkoperatie, uit het bekken
Gynaecologische operaties curettage laparoscopie verwijderen van de baarmoeder verwijderen van de eierstokken verzakking
 Gynaecologische operaties curettage laparoscopie verwijderen van de baarmoeder verwijderen van de eierstokken verzakking Afdeling gynaecologie en verloskunde Locatie Veldhoven Gynaecologische operaties
Gynaecologische operaties curettage laparoscopie verwijderen van de baarmoeder verwijderen van de eierstokken verzakking Afdeling gynaecologie en verloskunde Locatie Veldhoven Gynaecologische operaties
Laparoscopie. Een kijkje in de buikholte. Gynaecologie. Locatie Langendijk
 Laparoscopie Een kijkje in de buikholte Gynaecologie Locatie Langendijk Inhoudsopgave Wat is een laparoscopie? Wat kunt u verwachten? Hoe verloopt de laparoscopie? Waarom een laparoscopie? Na de operatie
Laparoscopie Een kijkje in de buikholte Gynaecologie Locatie Langendijk Inhoudsopgave Wat is een laparoscopie? Wat kunt u verwachten? Hoe verloopt de laparoscopie? Waarom een laparoscopie? Na de operatie
