Beroepsopdracht. Hogeschool van Amsterdam
|
|
|
- Leona Maes
- 7 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Beroepsopdracht Hogeschool van Amsterdam Fysiotherapeutisch protocol voor de behandeling van beenamputatie-patiënten in de klinische fase in het Rode Kruis Ziekenhuis te Beverwijk Plaats Amsterdam Datum Opdrachtgever Marinke Plantinga (Fysiotherapeute RKZ) Opdrachtnemers Marjolein Denk (502903) Nick Muhren (507924) Docentbegeleider René van Oosten Opleiding ASHP Fysiotherapie
2 Voorwoord Dit is een beroepsopdracht voor de Hogeschool van Amsterdam. Wij zijn derdejaars studenten fysiotherapie en hebben deze beroepsopdracht gemaakt in opdracht van Marinke Plantinga, fysiotherapeute in het Rode Kruis Ziekenhuis te Beverwijk, verder genoemd RKZ. De beroepsopdracht bestaat uit een protocol met daarin een verantwoording van de gemaakte keuzes. In de laatste bijlage staat een totaalschema, voor een beknopt overzicht van het protocol. Bij deze willen wij graag Marinke Plantinga bedanken voor het vrijmaken van tijd voor het beantwoorden van onze vragen. Daarnaast bedanken we René van Oosten, voor het begeleiden van de opdracht en het voorzien van feedback. Henny van de Koekelt bedanken we voor het beschikbaar stellen van het amputatieprotocol van het Kennemer Gasthuis Haarlem. Op de laatste plaats willen we Mark Scheper bedanken voor het beantwoorden van de vragen met betrekking tot het zoeken naar literatuur. Marjolein Denk en Nick Muhren Januari
3 Inhoudsopgave Voorwoord... 2 Inhoudsopgave... 3 Inleiding... 4 Zoekstrategie... 5 Protocol... 5 Doelgroep... 6 Perifeer arterieel vaatlijden... 6 Epidemiologie van beenamputaties... 8 Amputatieniveaus... 9 Preoperatieve fase Voorlichting Oefentherapie Postoperatieve fase Voorlichting Anamnese en onderzoek Klinimetrie Opstellen van het behandelplan Transfertraining Preventie van contracturen Spierkrachttraining Balanstraining Looptraining Trainen van het uithoudingsvermogen Beïnvloeden van fantoompijn Zwachtelen Verslaglegging Ontslag Verwijzing totaalschema Taken van overige betrokken disciplines Conclusie Samenvatting Literatuurlijst Nawoord Bijlage 1: Huidige protocol RKZ Bijlage 2: LLAMS Bijlage 3: Totaalschema
4 Inleiding De eerste stage, EFLP-1, heeft Marjolein in het RKZ gelopen, onder leiding van Marinke Plantinga. Tijdens deze stage kwam aan het licht dat het huidige protocol voor beenamputatie-patiënten niet meer volledig up-to-date is. Door de fysiotherapeuten van het RKZ zijn geschreven aanpassingen gedaan, maar deze zijn nooit doorgevoerd tot een nieuw protocol. Daarnaast is er geen tijd om zelf de laatste ontwikkelingen op het gebied van de behandeling van beenamputatie-patiënten in de klinische fase bij te houden. Na een eerste gesprek tussen de opdrachtgever en ons, leek dit een interessant onderwerp voor de beroepsopdracht. De opdrachtgever was met name geïnteresseerd in protocollen van andere ziekenhuizen binnen de regio Kennemerland, de best beschikbare literatuur en in hoeverre het protocol het beste kan aansluiten op het protocol van Heliomare. Laatstgenoemde in verband met de doorstroom van veel beenamputatie-patiënten naar dit revalidatiecentrum. Aan de hand van diverse gesprekken met de opdrachtgever zijn we tot de volgende vraagstelling gekomen: Welke aanpassingen zijn nodig om het huidige fysiotherapeutische protocol van het RKZ, voor beenamputatie-patiënten op basis van vaatlijden, in de klinische fase, zo optimaal mogelijk te laten aansluiten op het multidisciplinaire protocol van Heliomare, voor beenamputatie-patiënten in de revalidatiefase? Het eindproduct van deze beroepsopdracht bestaat uit zes hoofdstukken. In het eerste hoofdstuk wordt de zoekstrategie beschreven. Het hoofdstuk Doelgroep geeft een uitgebreid beeld van de patiëntengroep waarvoor het protocol is geschreven. In de twee volgende hoofdstukken worden de handelingen, die door de fysiotherapeut in de pre- en postoperatieve fase worden verricht, vermeld en verantwoord. In het hoofdstuk Taken van overige betrokken disciplines wordt in het kort weergegeven wat de taken van enkele disciplines zijn bij de behandeling van beenamputatiepatiënten in de klinische fase. Het laatste hoofdstuk bevat de conclusie, waarin wordt teruggeblikt op de vraagstelling en in hoeverre wij hierop een antwoord hebben gevonden. 4
5 Zoekstrategie In dit hoofdstuk wordt in het kort uitgelegd op welke manier wij onze informatie hebben gezocht en gevonden. Bij het zoeken naar informatie over beenamputaties zijn we begonnen in de mediatheek van de Hogeschool van Amsterdam, locatie Tafelbergweg. Hier vonden we in eerste instantie een aantal boeken. Van deze boeken hebben we zowel de inhoud als de referenties naar artikelen en andere boeken gebruikt. Daarnaast hebben we gekeken naar andere beroepsopdrachten die zijn geschreven over beenamputaties. We hebben gezocht in de hiervoor genoemde mediatheek en via de HBO Kennisbank op internet. In de literatuurlijst van de beroepsopdracht die we vonden, hebben we gekeken naar artikelen die ons bruikbaar leken. Deze artikelen hebben we via PiCarta en PubMed 1, 2, 3 opgezocht. Naast de artikelen uit referenties van de boeken en de beroepsopdracht, hebben we via PubMed gezocht naar andere bruikbare artikelen. Hierbij hebben we gebruik gemaakt van de volgende MeSHtermen: amputation, lower extremity, dressing, stump, therapy, physical therapy, exercise, phantom limb, transfer, prone position, supine position, preoperative care, postoperative care en contracture. De locatie van relevante artikelen hebben we eveneens via PiCarta opgezocht. Uiteindelijk hebben we naast digitale publicaties, veel artikelen gekopieerd uit zowel de mediatheek van de Hogeschool 2, 3, 4 van Amsterdam als de Medische Bibliotheek van het Academisch Medisch Centrum Amsterdam. Verder hebben we bij onduidelijkheden gebruikt gemaakt van de kennis en ervaring van de opdrachtgever en enkele docenten Fysiotherapie aan de Hogeschool van Amsterdam. Protocol Voor we zijn begonnen met het maken van inhoudelijke aanpassingen in het huidige protocol van het RKZ, hebben we gekeken waaraan een protocol vanuit de literatuur moet voldoen. Van protocol zouden we kunnen spreken als het gaat om documenten die in het algemeen lokaal zijn ontwikkeld, niet altijd op (best) evidence maar wel vaak op consensus gebaseerd, waarmee naar uniformiteit wordt gestreefd in het (para)medisch handelen met betrekking tot een bepaalde doelgroep op een specifiek(e) indicatie(gebied). 5 Aangezien wij nog niet over de kennis en ervaring beschikken om het protocol op consensus te kunnen baseren, hebben wij onze keuzes, voor zover mogelijk, gemaakt aan de hand van de best beschikbare evidentie en kennis van ervaren docenten. 5
6 Doelgroep In dit hoofdstuk wordt de doelgroep van het protocol verantwoord. We hebben de doelgroep van het huidige protocol aangepast en onderbouwd met uitleg over perifeer arterieel vaatlijden en de epidemiologie van niet-traumatische amputaties. Tevens worden verschillende amputatieniveaus toegelicht. Volgens het huidige protocol voor de behandeling van beenamputatie-patiënten in de klinische fase van het RKZ, zie bijlage 1, is de doelgroep: Mensen ná operatieamputatie t.g.v. slecht- of niet helende ulcera, i.v.m. onderliggende problematiek o.a. vaatproblemen/nachtelijke pijn, bij diabetes mellituspatiënten of rokers. Deze omschrijving is voor dit aangepaste protocol niet geheel van toepassing. Het beschrijft alleen de postoperatieve fase van een operatieamputatie, waarbij niet wordt vermeld dat het om beenamputaties gaat. Dit staat wel vermeld in de titel van het protocol. Daarnaast omvat de patiëntengroep die staat beschreven niet de totale patiëntencategorie die in aanmerking zouden kunnen komen voor een beenamputatie op niet-traumatische basis. Wij formuleren de doelgroep als volgt: Patiënten die een beenamputatie zullen/hebben ondergaan, op basis van perifeer arterieel vaatlijden. Wij kiezen voor perifeer arterieel vaatlijden, omdat dit de meest voorkomende indicatie voor een beenamputatie is, zoals in de epidemiologie verderop in dit hoofdstuk is te lezen. Tevens omvat dit alle indicaties die in de doelgroep van het huidige protocol van het RKZ staan beschreven. Perifeer arterieel vaatlijden Perifeer arterieel vaatlijden wordt veroorzaakt door atherosclerose. Atherosclerose is afzetting van vettige plaques tegen de wanden van grote arteriën. In de onderste extremiteit komt het vooral voor in de a. femoralis en de a. poplitea. 6, 7 Risicofactoren die kunnen leiden tot atherosclerose: Leeftijd Mannelijk geslacht Diabetes Mellitus Hypertensie Hyperlipidemia 8, 9, 10 Roken 6
7 Leeftijd Mannelijk geslacht Diabetes Mellitus Hypertensie Hyperlipidemia Roken Atherosclerose Perifeer arterieel vaatlijden Claudicatio intermittens Ischemie Gangreen Figuur 1: Risicofactoren en gevolgen van perifeer arterieel vaatlijden 11 Perifeer arterieel vaatlijden in de onderste extremiteit uit zich in claudicatio intermittens, ischemie en gangreen. Claudicatio intermittens geeft pijn bij lopen doordat de arteriële bloedtoevoer naar de spieren tekort schiet. In rust verdwijnt de pijn weer. Bij ischemie schiet de arteriële bloedtoevoer ook in rust tekort. Hierdoor kan uiteindelijk gangreen ontstaan. Bij gangreen is de bloedtoevoer zo ernstig verminderd en dus het zuurstoftekort zo ernstig, dat het weefsel afsterft. Om infecties te voorkomen is amputatie vaak nodig. Een amputatie kan geïndiceerd zijn bij perifeer arterieel vaatlijden in Fontaine-stadium 3 of ernstiger. Zie tabel 1 voor de classificatie van Fontaine over de fasen van 8, 10, 12 perifeer arterieel vaatlijden. Stadium Symptomen I A-symptomatisch II Claudicatio intermittens IIa Meer dan 100m pijnvrij lopen IIb Minder dan 100m pijnvrij lopen III Ischemie, pijn in rust IV Ulcera aanwezig, (dreigende) gangreen en necrose 8, 11 Tabel 1: Classificatie van Fontaine 7
8 Epidemiologie van beenamputaties In Nederland worden jaarlijks circa 3000 beenamputaties verricht (19 per inwoners per jaar). Perifeer arterieel vaatlijden is de meest frequente reden om tot een beenamputatie over te gaan (80-90%). Gemiddeld 80 % van deze patiënten is ouder dan 60 jaar. De transtibiale amputatie wordt het 13, 14 meest uitgevoerd. Zie voor meer cijfers tabel 2 en 3. Oorzaak Prevalentie (%) Perifeer arterieel vaatlijden 94 zonder diabetes mellitus 68 met diabetes mellitus 27 Maligne tumoren 3 Traumata 3 Overige < 1 Tabel 2: Prevalentie van oorzaken van beenamputaties 13 Niveau Prevalentie (%) Transtibiaal 47 Transfemoraal 35 Knieexarticulatie 12 Voet 6 Heupexarticulatie / hemipelvectomie < 1 Tabel 3: Prevalentie van niveaus van beenamputaties 13 Van de patiënten wordt 25-55% ambulant na een beenamputatie en gemiddeld 20-40% van de patiënten weet zich te mobiliseren met een prothese. Een kleine groep patiënten ontvangt een cosmetische prothese. Zie tabel 4 voor enkele factoren die een negatieve invloed kunnen hebben op de revalidatie na een beenamputatie. 11 Factoren met een negatieve invloed op de mogelijkheid tot revalidatie Leeftijd Ouder dan 70 jaar Comorbiditeit Coronaire insufficiëntie Terminale nierinsufficiëntie Dementie Preoperatieve mobiliteit Verminderde mobiliteit ADL Amputatieniveau Bovenbeenamputatie Tabel 4: Factoren met negatieve invloed op mogelijkheid tot revalidatie na amputatie bij patiënten met perifeer arterieel vaatlijden 11 Het sterftecijfer één maand na de amputatie is 10-18%, na 36 maanden is dit sterftecijfer 45-52%. Snelle mobilisatie heeft een gunstige invloed op morbiditeit en sterfte. 11 8
9 Amputatieniveaus Transtibiale amputatie Zoals eerder vermeld wordt de transtibiale amputatie het meest toegepast. Indicaties voor deze amputatie zijn o.a. trauma s, gangreen aan het onderbeen, ulcera cruris met een slechte genezingstendens. Bij deze manier van amputeren wordt de Burgess-verfraaiing toegepast. Dit houdt in dat er een lange dorsale lap van huid en spieren wordt overgehouden, die na de amputatie naar ventraal wordt getrokken. Deze dorsale lap is beter doorbloed dan de huid en spieren van de ventrale zijde van het onderbeen. Tevens ligt bij de Burgess-verfraaiing het litteken aan de ventrale zijde van de stomp en niet op het toekomstige steunvlak. 15, 16 Figuur 2: Transtibiale amputatie 17 Figuur 3: Knie-exarticulatie 17 Knie-exarticulatie Bij een knie-exarticulatie wordt het bovenbeen van het onderbeen gescheiden. Indicaties voor deze amputatie zijn vasculaire aandoeningen bij oudere patiënten, ernstige flexiecontracturen in de knie, een slechtgenezende transtibiale amputatie of wanneer een transtibiale amputatie niet mogelijk is, wegens onvoldoende gezond 15, 18 weefsel voor een functionele stomp. Transfemorale amputatie Indicatie voor deze amputatie is voornamelijk atherosclerose, daarnaast zijn infecties en tumoren ook oorzaken voor een amputatie op dit niveau. Tijdens de operatie wordt er geprobeerd de stomp zo lang mogelijk te laten, dit is gunstiger voor de prothesevoorziening en vermindert de kans op flexiecontracturen van de heup. 15, 16 Figuur 4: Transfemorale amputatie 17 Aangezien amputaties op deze drie niveaus het meest voorkomen, is het protocol op deze niveaus van toepassing. Ook het huidige protocol van het RKZ heeft alleen betrekking op bovenstaande niveaus. 9
10 Preoperatieve fase In dit hoofdstuk wordt de preoperatieve fase van het protocol verantwoord. In tegenstelling tot het huidige protocol hebben we in dit protocol wel een preoperatieve fase opgenomen. Hierin komt voorlichting over het behandelplan aan bod. Daarnaast wordt de voorlichting over fantoomsensaties en -pijn toegelicht. Het laatste onderdeel van dit hoofdstuk bevat uitleg over de oefentherapie die preoperatief aan de patiënt kan worden gegeven. Voorlichting Uit onderzoek is gebleken dat patiënten voor aanvang van de amputatie willen weten wat ze te wachten staat nadat ze een amputatie hebben ondergaan. Ze willen weten wat ze kunnen verwachten en hoe het revalidatieproces eruit zal zien. Wanneer een patiënt wordt geamputeerd zonder dat deze daarop is voorbereid, kunnen er tijdens het revalidatieproces zowel fysiek als 9, 19 mentaal meer complicaties optreden. Uit de literatuur blijkt dat de voorlichting bij voorkeur door de uitvoerend chirurg wordt gegeven. Wanneer dit niet mogelijk is, door bijvoorbeeld tijdgebrek, kan de chirurg dit uitbesteden aan andere betrokken disciplines, zoals de fysiotherapeut. 19 Voorlichting over het behandelplan Er wordt uitleg gegeven over het fysiotherapeutische behandelplan, hierin komen de volgende punten aan bod: 1. Oefentherapie Er wordt uitleg gegeven over het belang van oefentherapie tijdens de revalidatie. Aan het onderhouden en verbeteren van de mobiliteit zal worden gewerkt om contracturen te voorkomen/bestrijden en om transfers goed te kunnen uitvoeren. De spierkracht van alle extremiteiten zal worden getraind om de loop- en prothesetraining in de postoperatieve fase zo optimaal mogelijk te laten verlopen. 2. Transfertraining Het belang van juiste uitvoering van transfers wordt uitgelegd aan de patiënt. Tevens zal tijdens de training deze juiste uitvoering worden geoefend, zodat de patiënt dit zelfstandig kan uitvoeren. 3. Beïnvloeden van fantoompijn Dit wordt in de voorlichting over fantoomsensaties en pijn, die verderop in dit hoofdstuk is te vinden, nader toegelicht aan de patiënt. 4. Zwachtelen 9, 15, 20, Er wordt verteld dat zwachtelen van belang is voor de pasvorm van de prothese. 10
11 Voorlichting over fantoomsensaties en pijn Naast de uitleg over het behandelplan wordt er voorlichting gegeven over fantoomsensaties en -pijn. Fantoomsensaties en -pijn behoren vaak tot de restverschijnselen na een amputatie. Vanuit de literatuur blijkt dat respectievelijk 79% en 72% van de patiënten die een amputatie heeft ondergaan fantoomsensaties en -pijn ervaren. Aangezien dit zoveel voorkomt, hebben wij ervoor gekozen deze 9, 15, 21 voorlichting op te nemen in het protocol. De voorlichting over fantoomsensaties en -pijn bestaat uit: 1. Verschil tussen fantoompijn, fantoomsensaties en stomppijn Fantoompijn is een pijnsensatie die gevoeld wordt in het geamputeerde gedeelte van het been. Bij stomppijn wordt de pijn gevoeld in het overgebleven gedeelte van het been of stomp. Fantoomsensaties zijn alle sensaties in het geamputeerde gedeelte van het been, 22, 23 behalve pijn. 2. Beloop van fantoomsensaties en pijn Het optreden van fantoomsensaties en/of -pijn kan direct postoperatief, of enigszins vertraagd zijn. Normaal gesproken neemt de intensiteit in de tijd af, maar zal waarschijnlijk niet geheel verdwijnen. Uit onderzoek blijkt dat 72% van de patiënten één week na de amputatie fantoompijn voelt. Na zes maanden voelt 67% van deze patiënten fantoompijn en 9, 22, 24 zeven jaar na de amputatie voelt nog 60% fantoompijn. 3. Behandeling van fantoomsensaties en pijn Fantoomsensaties en -pijn zijn moeilijk te behandelen. Er zijn verschillende behandelingen voor fantoomsensaties en -pijn, er is echter geen bewijs dat deze behandelingen (medicamenteus, psychologisch, interventietechnisch en chirurgisch) effectief zijn. Dat er geen bewijs is wil niet zeggen dat een therapie voor de individuele patiënt geen effect kan 15, 22, 25 hebben. Wanneer het niet mogelijk is de patiënt in de preoperatieve fase voor te lichten, bijvoorbeeld wegens een acute amputatie, zal dit direct postoperatief moeten gebeuren. Dezelfde punten, zoals hiervoor beschreven, kunnen dan worden aangehouden. Oefentherapie Veel patiënten met perifeer arterieel vaatlijden hebben een slecht uithoudingsvermogen door onder andere verminderde beweging. Om dit te verbeteren kan vóór de amputatie worden gestart met een 19, 24 trainingsprogramma om uithoudingsvermogen en spierkracht te verbeteren. Uit de literatuur blijkt dat preoperatief trainen, bij patiënten met een beenamputatie op basis van perifeer arterieel vaatlijden, een positief effect heeft op de verdere revalidatie. Echter, in het RKZ is er veelal niet de mogelijkheid om preoperatief te trainen, omdat de patiënten vaak acuut moeten worden geamputeerd. Desondanks stellen wij voor om, wanneer het enigszins mogelijk is, 9, 26 preoperatief te trainen. 11
12 Oefentherapie zou minimaal 4 weken voor de amputatie moeten plaatsvinden en gericht zijn op: Behouden of vergroten van de spierkracht en spieruithoudingsvermogen van de bovenste extremiteit Aangezien de patiënt tijdens de loop- en prothesetraining in de postoperatieve fase met hulpmiddelen en in de loopbrug zal gaan lopen, is het van belang dat de patiënt optimaal kan steunen op de armen. Voor deze training gelden de algemene trainingsprincipes voor ouderen. Voor volledige uitleg over deze trainingsprincipes verwijzen wij naar 9, 15, 27, 28 Inspanningsfysiologie, oefentherapie en training van J.J. de Morree. 2. Behouden of vergroten van de mobiliteit van alle extremiteiten Met het oog op de prothesetraining, is het van belang om de mobiliteit van alle 9, 24, 27 extremiteiten te optimaliseren. 3. Behouden of vergroten van de spierkracht van de te amputeren extremiteit Om contractuurvorming te voorkomen kan de spierkracht van de extensoren en abductoren van de heup en de extensoren van de knie worden getraind Looptraining Na de amputatie zal de patiënt tijdens de loop- en prothesetraining met loophulpmiddelen moeten gaan lopen. Door het lopen met loophulpmiddelen preoperatief te oefenen, kent de patiënt de looppatronen al en kan zich daardoor meer richten op de uitvoering Behouden of vergroten van het algemeen uithoudingsvermogen Uit literatuur blijkt dat door middel van aëroob trainen van het uithoudingsvermogen, cardiale en pulmonale reserves kunnen worden opgebouwd. Uit een onderzoek onder oudere patiënten blijkt dat er minder kans is op complicaties na een operatie, wanneer er 9, 24, 27 preoperatief aan het uithoudingsvermogen wordt gewerkt. 12
13 Postoperatieve fase In dit hoofdstuk wordt de postoperatieve fase van het protocol verantwoord. In deze fase wordt het geven van voorlichting en het afnemen van de anamnese en het onderzoek nader toegelicht. Daarnaast is er een uitgebreide uitwerking van de inhoud het behandelplan, met daarin onder andere preventie van contracturen en looptraining. Het hoofdstuk wordt afgesloten met informatie over het ontslag en de overdracht. Voorlichting Zoals al eerder is beschreven, zal, wanneer het door omstandigheden niet mogelijk is de patiënt preoperatief voor te lichten met betrekking tot het revalidatieproces, dit zal de eerste dag postoperatief moeten worden gedaan. De punten die aan bod komen tijdens de voorlichting zijn in het hoofdstuk Preoperatief reeds toegelicht. Anamnese en onderzoek Om een indruk van het functioneren van de patiënt te krijgen, wordt er de eerste dag postoperatief een anamnese en een onderzoek afgenomen door een fysiotherapeut. Daarnaast kan informatie worden verkregen uit de medische en verpleegkundige status. De fysiotherapeut gebruikt deze gegevens om een adequaat behandelplan op te stellen. Tijdens de anamnese komen de volgende punten aan bod: Status praesens Aard, lokalisatie, ontstaan, oorzaak en duur van eventuele (pijn)klachten Beloop van de klachten Functioneren in het algeheel dagelijkse leven (ADL) o Zelfstandigheid o Actieradius o Gebruik van hulpmiddelen o Transfers 15, 29 Hulpvraag Sociale anamnese Achtergrond en taalbegrip Woon- en leefomstandigheden Opleiding en werk 15, 29 Recreatie en ontspanning Overige gegevens Medische voorgeschiedenis Mentale status o Cognitie o Instrueerbaarheid o Communicatie 15, 29 13
14 Tijdens het onderzoek komen de volgende punten aan bod: Inspectie/palpatie Stomp (deze kan alleen worden geïnspecteerd wanneer de stomp niet is verbonden, dit zou tijdens het verwisselen van het verband kunnen worden uitgevoerd) o Wond o Hechtingen o Oedeem o Vorm Houding in bed Ademhalingscontrole Gevoeligheid en sensibiliteit 15, 29 Spiertonus van de spieren rondom de heup- en kniegewrichten Mobiliteit Aangedane zijde o ROM heup o ROM knie (bij transtibiale amputatie) 15, 29 Overige ledematen Spierkracht Aangedane zijde o Heup Flexoren Extensoren Abductoren Adductoren o Knie (bij transtibiale amputatie) Flexoren Extensoren 15, 29 Overige ledematen Balans 15, 29 Rompbalans in zit Klinimetrie In de literatuur hebben we een meetinstrument gevonden dat een voorspelling doet over de duur van de zorg die voor een beenamputatie-patiënt nodig zal zijn. De Lower Limb Amputee Measurement Scale (LLAMS) is een in Canada ontwikkeld en gevalideerd meetinstrument. In Nederland is het instrument nog niet bewezen effectief en kan (nog) niet zonder meer als indicatie 25, 30 voor de duur van de zorg worden gebruikt. Echter, wij denken dat dit een goede aanvulling op het bovenstaande onderzoek kan zijn. Daarom hebben we de LLAMS vertaald en toegevoegd. Zie bijlage 2. 14
15 Opstellen van het behandelplan Aan de hand van de bevindingen uit bovenstaand onderzoek, wordt er een behandelplan opgesteld. Dit behandelplan bestaat uit de volgende punten: Transfertraining Preventie van contracturen Spierkrachttraining Balanstraining Looptraining Training van het uithoudingsvermogen Beïnvloeden van fantoompijn 15, 29 Zwachtelen Deze punten zullen hieronder nader worden toegelicht. Transfertraining Om de kans op cardiale en pulmonale complicaties te verkleinen is het van belang de patiënt zo snel mogelijk na de amputatie te mobiliseren. Ook wordt de kans op decubitus zo verminderd. Om dit te kunnen realiseren is het van belang dat de patiënt in staat is transfers veilig uit te voeren. De transfers die de patiënt veilig moet kunnen uitvoeren zijn die rondom en in het bed, de stoel en het toilet. Daarnaast moet de patiënt kunnen omgaan met de rolstoel. Indien de patiënt dergelijke 15, 31, 32, 33, 34, 35 transfers zelfstandig en veilig kan maken, behoeft deze minder zorg. Veel beenamputatie-patiënten hebben de eerste paar dagen postoperatief een verstoorde rompbalans. Bij de balanstraining, die later in dit hoofdstuk wordt beschreven, gaan we hierop verder in. 26 Patiënten met een unilaterale amputatie zijn geneigd bij transfers naar de niet-aangedane zijde te bewegen. In het dagelijkse leven kunnen zich situaties voordoen, waarbij een transfer alleen mogelijk is richting de aangedane zijde. Daarom is van belang dat de patiënt naar beide zijden een transfer kan maken. Hier dient tijdens de training aandacht op te worden gevestigd. 33 Preventie van contracturen Contractuurvorming Wanneer de patiënt voorafgaand aan de amputatie veel pijn heeft, is de kans op contracturen groot. Contracturen kunnen ontstaan door een flexiestand, die als voorkeurshouding bij pijn wordt aangenomen, en door inactiviteit die veroorzaakt kan worden door bedlegerigheid. Eén week bedlegerigheid leidt bij de geriatrische patiënt al tot een sterke afname van conditie en mobiliteit. Contractuurvorming dient te worden bestreden, omdat anders het lopen met een prothese veel 15, 31, 32 moeilijker, zo niet onmogelijk wordt. Bij een transtibiale amputatie is de contractuurvorming, voornamelijk in de knie, in flexierichting. Echter kan er ook contractuurvorming in de heup voorkomen. Bij een transfemorale amputatie en een knie-exarticulatie is de contractuurvorming in de heup in flexierichting, mede doordat het 26, 36, 37, 38 moment in het heupgewricht, als gevolg van de amputatie van het been is veranderd. 15
16 Contractuurpreventie Het vergroten van de mobiliteit en dus het bestrijden van contracturen, kan worden gedaan door middel van rekkingsoefeningen. Deze kunnen op drie verschillende manieren worden uitgevoerd: statisch, ballistisch en volgens de contract-relax-methode. De voorkeur gaat hierbij uit naar statische (trage) manier van rekken, omdat hierbij: 1. Minder gevaar bestaat op weefselbeschadiging 2. Minder energie nodig is 3. Minder kans op spierpijn bestaat of deze zelfs voorkomen kan worden 39 Transtibiale amputatie Direct na de operatie dient de knie in volledige extensie te worden gepositioneerd. Verdere contractuurvorming in de knie kan worden voorkomen door de patiënt de knie volledig te laten extenderen. Dit kan op verschillende manieren: 1. Zittend of liggend in bed, met een handdoek onder het meest distale gedeelte van de stomp. De handdoek mag NIET in de knieholte worden geplaatst. Als ondersteuning kunnen hierbij de m. quadriceps afwisselend worden aangespannen. Zie figuur 5 hieronder. In de literatuur wordt voor rugligging geen tijdsindicatie gegeven. In het protocol van Heliomare wordt minimaal 2 maal daags 20 minuten aangehouden. Er moet hierbij rekening worden gehouden dat bij te lang liggen doorbloedingsstoornissen in de stomp, op de plaats waar de handdoek druk geeft, zouden kunnen ontstaan. 2. Zittend in de rolstoel, er wordt een stompsteun aan de rolstoel bevestigd, waardoor de knie niet in flexie over de zitting hangt. 3. Wanneer de patiënt actief niet volledig kan extenderen, kan dit passief worden gedaan door de fysiotherapeut. Figuur 5: Rugligging bij transtibiale amputatie 33 Het gebruik van gewichten, zandzakjes en kussens om de positie van de knie te handhaven wordt afgeraden. Het gewicht van deze objecten kan pijn veroorzaken, doordat de circulatie in de stomp verminderd wordt. Door deze pijn zou de patiënt weer een flexiehouding in de knie, de 15, 25, 29, 33, 36, 37, 38, 40 voorkeurshouding bij pijn, kunnen aannemen. Wanneer er kans is op contractuurvorming van de heup kan dezelfde behandeling als bij een transfemorale amputatie worden toegepast. 16
17 Transfemorale amputatie en knie-exarticulatie Direct na de operatie dient de heup in extensie te worden gepositioneerd, dit kan in rugligging. Verdere contractuurvorming in de heup kan worden voorkomen door de patiënt regelmatig de heup te laten extenderen. Dit kan op verschillende manieren: 1. Liggend op de buik, met het hoofd naar de heterolaterale zijde geroteerd. Wanneer mogelijk met actieve extensie van de heup. Zie figuur 6 hieronder. 2 maal daags, 30 minuten 2. Wanneer buikligging niet mogelijk is, kan worden volstaan met rugligging. Hierbij moet er op worden gelet dat de heup zoveel mogelijk in extensie wordt gehouden. Figuur 6: Buikligging bij knie-exarticulatie, transfemorale en transtibiale amputatie 33 N.B. De patiënt zal veel tijd zittend doorbrengen, in bed of in de rolstoel. Om een contractuur in de heup te voorkomen, zal dit in het dagelijkse leven moeten worden afgewisseld met periodes van 15, 25, 36, 37, 38, 40, 41 buikligging/rugligging. Dit moet als vanzelfsprekend worden voor de patiënt. Spierkrachttraining De spierkrachttraining is zowel gericht op de bovenste als de onderste extremiteit. Een optimale spierkracht van de bovenste extremiteit is noodzakelijk voor het gebruik van loophulpmiddelen, tijdens de prothesetraining in de revalidatiefase. Daarnaast is de spierkracht in de armen van belang 9, 15, 20, 33 voor het uitvoeren van de transfers en mede daardoor het voorkomen van decubitus. Spierkrachttraining van de onderste extremiteit kan worden verdeeld in het trainen van de aangedane en de niet-aangedane zijde: 1. De spieren van de niet-aangedane extremiteit worden voornamelijk getraind ter bevordering van de stabalans. Vergroting van de spierkracht en stabalans is echter ook van belang voor 20, 42 de loop- en prothesetraining. 2. De overgebleven spiergroepen van de aangedane extremiteit moeten worden getraind om een zo optimaal mogelijk looppatroon bij het lopen met de prothese te bewerkstelligen. Voornamelijk de heupextensoren, -abductoren en -adductoren en de bij een transtibiale 9, 15, 20, 33 amputatie ook de extensoren van de knie moeten worden getraind. De tweede dag postoperatief kan worden gestart met de spierkrachttraining op geleide van de pijn. De spierkrachtoefeningen worden isometrisch uitgevoerd met beperkte ROM. Hierdoor is de spanning op de wond minimaal, maar worden de grote spiergroepen toch getraind. In eerste instantie kan er in liggende of zittende houding worden getraind. Wanneer de wond volledig is 29, 31, 33, 38 hersteld en de hechtingen zijn verwijderd, kan de ROM worden vergroot. 17
18 Balanstraining Tegelijk met de spierkrachttraining kan worden begonnen met de balanstraining. Wanneer de zitbalans, ofwel rompbalans, is verstoord, kan dit worden getraind door in zit te reiken. Door voorwaarts, zijwaarts, diagonaal, voor het lichaam langs, naar boven en beneden te reiken, verandert de positie van het lichaamszwaartepunt, waardoor de rompbalans wordt getraind. 33 Zodra de patiënt voldoende zitbalans heeft, kan met training van de stabalans worden begonnen. Dezelfde bewegingen als bij de training van de zitbalans, kunnen dan in stand worden uitgevoerd. 33 Looptraining Vrijwel direct postoperatief beginnen met looptraining met een adequaat loophulpmiddel creëert de mogelijkheid voor de patiënt om de ADL zelfstandig uit te voeren. Daarnaast heeft deze training een positief effect op de spierkracht, stabalans en het uithoudingsvermogen. 33 Uit literatuur blijkt dat wanneer de medische gesteldheid het toelaat en de drain is verwijderd, 2-3 dagen postoperatief met looptraining kan worden gestart. Hierbij kan gebruik worden gemaakt van de loopbrug, een looprek of krukken, afhankelijk van het niveau van de patiënt. Het lopen met krukken benadert een normaal gangpatroon beter dan lopen met een looprek. In tegenstelling tot bij het lopen met een looprek, is bij krukken de zwaaifase aanwezig, die nodig is om een normaal gangpatroon te realiseren. In de literatuur wordt geadviseerd om patiënten zoveel mogelijk te laten lopen met krukken. Een looprek is geïndiceerd bij patiënten met een verminderd uithoudingsvermogen of een gestoorde balans, die anders aan een rolstoel gebonden zijn. Aangezien een beenamputatie op basis perifeer arterieel vaatlijden vooral bij oudere patiënten is geïndiceerd, 20, 25, 29, 33 veronderstellen we dat het lopen met een looprek in de praktijk het meeste zal voorkomen. Patiënten die in staat zijn te lopen met een loophulpmiddel, moeten worden aangemoedigd om te lopen, ook zonder functioneel doel. Een rolstoel zou alleen moeten worden gebruikt voor grote afstanden, of wanneer andere loophulpmiddelen niet voldoende veiligheid bieden. 33 Tijdens de looptraining zal zowel door de patiënt als de fysiotherapeut het risico op stoten van de stomp moeten worden geminimaliseerd. 33 Als de wond dicht is en de hechtingen zijn verwijderd, ongeveer twee weken na de amputatie, kan de 15, 33 looptraining worden uitgebreid met het lopen met een interim-prothese. In het protocol van Heliomare staat beschreven dat, wanneer de hechtingen nog niet zijn verwijderd, de patiënt alleen mag lopen en staan wanneer dit noodzakelijk of functioneel is. Ook in het RKZ wordt er dan nog niet gelopen. In de literatuur hebben wij hiervoor echter geen bevestiging gevonden. We hebben wel bewijs gevonden om 2-3 dagen postoperatief te starten met staan en lopen. Daarom hebben we ervoor gekozen om met de looptraining te beginnen vóór de hechtingen 25, 26, 33, 38 zijn verwijderd. De stomp zal dan wel op oedeemvorming moeten worden gecontroleerd. 18
19 Trainen van het uithoudingsvermogen In de klinische fase is het vergroten van het uithoudingsvermogen geen primair behandeldoel van de fysiotherapeut. Vanuit de literatuur en protocollen van enkele ziekenhuizen vinden we geen 15, 29, 43 vermelding van het vergroten van het uithoudingsvermogen tijdens de klinische fase. Met het oog op herstel na de zware operatie en de kans op cardiale en pulmonale complicaties, kiezen wij ervoor het trainen van het uithoudingsvermogen niet op te nemen in ons protocol. Beïnvloeden van fantoompijn Het beïnvloeden van fantoompijn is geen primair behandeldoel tijdens de klinische fase, daarom kiezen wij ervoor om dit niet op te nemen in het protocol. Om toch een beeld te schetsen van de mogelijke fysiotherapeutische behandelingen lichten we die hieronder kort toe. 15 Uit de huidige literatuur blijkt dat de onderzoeken, naar verschillende behandelmogelijkheden van fantoompijn in de perioperatieve fase en later, van lage kwaliteit zijn. Daarnaast zijn de resultaten vaak tegenstrijdig. Voor een effectieve therapie is hierdoor geen bewijs. 22 Hieronder worden enkele therapieën resultaten worden toegepast. voor de fysiotherapeut beschreven, die met wisselende Spiegeltherapie Bij spiegeltherapie beweegt de patiënt de niet-geamputeerde extremiteit, de patiënt ziet deze extremiteit in de spiegel, waardoor het lijkt alsof de geamputeerde zijde aanwezig is en beweegt. Bij sommige patiënten kan hierdoor de fantoompijn verminderen. Uit onderzoek van Ramachandran blijkt dat wanneer een patiënt drie weken lang, tien minuten per dag de spiegeltherapie toepast, er het zogenaamde telescoping plaatsvond. Telescoping is het aannemen van een bepaalde houding van de verkortte geamputeerde extremiteit. Telescoping is a commonly reported form of kinaesthesia, where the phantom foreshortens (usually over time), so that in extreme cases only the digits remain on the end of or within the residual limb (stump) , 21, 44 Er zijn aannames dat wanneer er telescoping optreedt, de fantoompijn verminderd. Transcutaneous Electric Nerve Stimulation (TENS) Uit onderzoek blijkt dat de behandeling met TENS, toegepast op de stomp, fantoompijn significant verminderde gedurende vier weken. De therapie werd gedurende twee weken, tweemaal daags, 30 minuten toegepast. Echter, het positieve effect was na een jaar verdwenen. Het toepassen van TENS in de klinische fase is minder geschikt, omdat er voor de fysiotherapeut vaak geen tijd is om een patiënt 60 minuten per dag te behandelen. TENS zou kunnen worden toegepast, indien de patiënt dit na het aanbrengen en instructie van de fysiotherapeut zelf uit kan voeren. Dit 15, 25, 45, 46 gebeurd dan onder toezicht van de fysiotherapeut. 19
20 Zwachtelen Als reactie op de operatie zal er, door de pathologische ophoping en vasthouding van intra- en extracellulair wondvocht, oedeem in de stomp ontwikkelen. Oedeem doet de druk in de stomp en daardoor spanning op de wondnaad toenemen, waardoor huidnecrose zou kunnen ontstaan. Bij afwezigheid van oedeem, is de bloedcirculatie maximaal, waardoor het genezingsproces van de 15, 47 wond optimaal kan verlopen. In het RKZ wordt tot het moment dat de hechtingen worden verwijderd, de stomp verbonden door de verpleegkundige, hierbij wordt reeds rekening gehouden met toekomstige conische vorm van de 26, 48 stomp. Wanneer de hechtingen zijn verwijderd en de wond is gesloten, wordt gestart met het zwachtelen. Dit is ongeveer twee weken na de operatie. In de klinische fase is zwachtelen geen primair behandeldoel van de fysiotherapeut. Echter, wanneer zich complicaties voordoen, zal de patiënt genoodzaakt zijn langer in het ziekenhuis te blijven. Dan zal de patiënt in het ziekenhuis moeten 15, 29 worden gezwachteld. Daarom nemen we het zwachtelen op in het protocol. Reden tot zwachtelen Om oedeem in de stomp na amputatieoperatie te voorkomen/verminderen, kan deze worden gezwachteld. Tevens ontstaat hierdoor, wanneer het goed wordt uitgevoerd, een conische vorm van 15, 38 de stomp, waardoor deze in een later stadium beter in de prothese past. Een gedeelte van de stomp zal later het lichaamsgewicht moeten dragen en de stomp zal dan ook op bepaalde plaatsen druk moeten kunnen verdragen. Daarom zal de stomp moeten verharden, ook wel stompharding genoemd. Het zwachtelen van de stomp levert een eerste bijdrage aan de stompharding. Door dagelijks gebruik van de stomp zal deze verder verharden. 15 Transtibiale amputatie Figuur 7: Methode voor zwachtelen van stomp bij transtibiale amputatie 36 20
21 Transfemorale amputatie Figuur 8: Methode voor zwachtelen van stomp bij transfemorale amputatie 49 Aandachtspunten bij het zwachtelen 1. Diagonaal zwachtelen 2. Distaal meer druk dan proximaal 3. Hoog opzwachtelen (houd hierbij rekening met de prothese) 4. De zwachtel mag niet te strak, maar ook niet te los zitten. Wanneer de zwachtel te strak zit, kan de bloedtoevoer worden afgekneld, ook kunnen pijnlijke blaren en striemen ontstaan. Wanneer de zwachtel te los zit, heeft deze geen effect. Het oedeem verminderd dan niet. 5. Er mogen geen plooien in de zwachtel komen. Bij plooien is de drukverdeling niet gelijk en zal de vorm van de stomp veranderen. 6. Wanneer de huid droog is, kan de huid voor het zwachtelen worden ingesmeerd met hydraterende crème. 7. De breedte van de zwachtel moet in verhouding staan tot de distale omvang van de stomp. Wanneer de zwachtel breder is dan de distale omvang, kunnen plooien ontstaan. 8. Voorkom afzakken a. Bij een transtibiale amputatie moet er altijd tot 1/3 van het bovenbeen gezwachteld worden om afzakken tegen te gaan. Zie figuur 7. b. Bij een transfemorale amputatie kunnen er twee slagen om de heup worden 15, 38, 50, 51 gemaakt om afzakken tegen te gaan, dit is in figuur 8 echter niet zichtbaar. 21
22 Zwachtel vervangen De zwachtel wordt dag en nacht gedragen en wordt meerdere keren per dag opnieuw aangebracht, bijvoorbeeld s ochtends en s avonds. Wanneer de zwachtel los gaat zitten, moet deze ook opnieuw 15, 38 worden aangebracht. Betrokken discipline Vanuit de literatuur en de praktijk blijkt dat het zwachtelen door zowel de verpleegkundige als door 15, 26, 36, 48, 49 de fysiotherapeut kan worden uitgevoerd. Dit kan per instelling verschillen. Verslaglegging Gedurende de klinische fase wordt de voortgang door de fysiotherapeut vastgelegd in de fysiotherapeutische status. Na elke behandeling dient er beschreven te worden welke interventies zijn toegepast en hoe deze zijn verlopen. Wanneer er een multidisciplinair overleg plaatsvindt, kan de behandeling van de patiënt worden besproken met de overige behandelende disciplines. 15 Aan verslaglegging zijn door het KNGF bepaalde eisen gesteld: beschikbaarheid, leesbaarheid, volledigheid en beknoptheid, betrouwbaarheid en inzichtelijkheid. Voor elektronische verslaglegging geldt hiernaast ook veiligheid. Laatstgenoemde met het oog op de privacy van de patiënt. 52 Ontslag Wanneer zich geen complicaties voordoen en er plaats is in een verpleeghuis of revalidatiecentrum, kan de patiënt worden ontslagen uit het ziekenhuis. Bij dit ontslag dient een overdracht plaats te vinden. Als patiënten direct vanuit het ziekenhuis naar huis gaan, zal er een overdracht voor de eerstelijns therapeuten aan de patiënt moeten worden meegegeven. 43 Verwijzing totaalschema In bijlage 3 staat een beknopt overzicht van de pre- en postoperatieve fase. Het is een verkorte weergave van het protocol en dient te worden gebruikt ná het lezen van het protocol. Dit totaalschema kan tijdens de behandeling van patiënten als geheugensteun worden gebruikt. 22
23 Taken van overige betrokken disciplines In dit hoofdstuk staat in het kort beschreven welke disciplines naast de fysiotherapeut betrokken zijn bij de behandeling van beenamputatie-patiënten in de klinische fase. Daarnaast staat per discipline een beknopte weergave van de taken vermeld. Discipline Arts Taak Vaak de coördinator binnen het team Bepaalt of er geamputeerd moet worden, voert de operatie uit, controleert de genezing van de wond Controleert en houdt de medische zorg en gezondheidstoestand van de patiënt bij Controleert de conditie van de andere extremiteiten bij patiënten met perifeer arterieel vaatlijden, neuropathie of diabetes Ergotherapeut Helpt bij het oplossen van problemen in het ADL Vraagt aanpassingen in huis en/of hulpmiddelen aan om voor functionele zelfstandigheid te zorgen Maatschappelijk werker Geeft advies wat betreft financiën en dienstverleningen Behartigt de belangen van de patiënt bij instanties of organiseert en coördineert de hulp van die instanties Verleent de patiënt en diens familie psychosociale hulpverlening Diëtist Evalueert de voedingstoestand van de patiënt en geeft voedingsadvies, vooral bij patiënten met diabetes of hartaandoeningen. Verpleegkundige Controleert de gezondheidstoestand van de patiënt gedurende de revalidatie Geeft de patiënt voorlichting over comorbiditeit en chronische gezondheidsproblemen Controleert de conditie van de andere extremiteiten bij patiënten met perifeer arterieel vaatlijden, neuropathie of diabetes Helpt bij persoonlijke verzorging Biedt ondersteuning van de ADL 25, 33 Tabel 5: Taken van overige betrokken disciplines 23
24 Conclusie In dit hoofdstuk wordt gekeken of en hoe de vraagstelling is beantwoord. De vraagstelling die we voor het maken van de beroepsopdracht hebben geformuleerd luidt: Welke aanpassingen zijn nodig om het huidige fysiotherapeutische protocol van het RKZ, voor beenamputatie-patiënten op basis van vaatlijden, in de klinische fase, zo optimaal mogelijk te laten aansluiten op het multidisciplinaire protocol van Heliomare, voor beenamputatie-patiënten in de revalidatiefase? De vraagstelling impliceert dat wij zouden uitzoeken welke aanpassing nodig zijn om het protocol van het RKZ te laten aansluiten op het protocol van Heliomare. Na beide protocollen te hebben bekeken en gesprekken met zowel de opdrachtgever als de docentbegeleider te hebben gevoerd, zijn we tot de conclusie gekomen dat de aansluiting tussen het RKZ en Heliomare goed verloopt. Tijdens het bestuderen van de protocollen viel het ons echter op dat het protocol van Heliomare vele malen uitgebreider is dan het protocol van het RKZ. Daarnaast is het protocol van Heliomare onlangs vernieuwd, terwijl het protocol van het RKZ in 2000 de laatste keer is aangepast, ondanks geschreven aanpassingen van de fysiotherapeuten. In overleg met onze opdrachtgever en docentbegeleider hebben we ervoor gekozen om het huidige protocol van het RKZ te vernieuwen, waarbij we rekening hebben gehouden met de aansluiting op het protocol van Heliomare. 24
25 Samenvatting Vraagstelling: Welke aanpassingen zijn nodig om het huidige fysiotherapeutische protocol van het RKZ, voor beenamputatie-patiënten op basis van vaatlijden, in de klinische fase, zo optimaal mogelijk te laten aansluiten op het multidisciplinaire protocol van Heliomare, voor beenamputatie-patiënten in de revalidatiefase? Conclusie: Na beide protocollen te hebben bekeken en gesprekken met zowel de opdrachtgever als de docentbegeleider te hebben gevoerd, zijn we tot de conclusie gekomen dat de aansluiting tussen het RKZ en Heliomare goed verloopt. Het viel echter op dat het huidige protocol van het RKZ beknopt en niet meer up-to-date is. In overleg met de opdrachtgever en docentbegeleider hebben we ervoor gekozen om het huidige protocol van het RKZ te vernieuwen, waarbij we rekening hebben gehouden met de aansluiting op het protocol van Heliomare. Aanpassingen t.o.v. huidige protocol: We hebben de doelgroep aangepast tot: Patiënten die een beenamputatie zullen/hebben ondergaan, op basis van perifeer arterieel vaatlijden. Perifeer arterieel vaatlijden is de meest voorkomende indicatie voor een onderbeenamputatie, daarnaast omvat dit alle indicaties die in de doelgroep van het huidige protocol van het RKZ staan beschreven. In tegenstelling tot het huidige protocol hebben we in dit protocol wel een preoperatieve fase opgenomen. Uit onderzoek is gebleken dat de patiënt door voorlichting, voor aanvang van de amputatie, minder kans heeft op complicaties tijdens het revalidatieproces. Ook blijkt dat preoperatief trainen een positief effect heeft op de verdere revalidatie. De postoperatieve fase is aanzienlijk uitgebreid ten opzicht van het huidige protocol. De taken van overige betrokken disciplines, die betrokken zijn bij de behandeling van beenamputatie-patiënten in de klinische fase, staan in het kort beschreven. Ter verduidelijking is een totaalschema toegevoegd dat na het lezen van het protocol als geheugensteun kan worden gebruikt. 25
26 Literatuurlijst 1. HBO Kennisbank. URL: 2. PiCarta. URL: 3. PubMed. URL: 4. MeSH Database. URL: 5. Brandsma W, Wams R. Het wat, waartoe, waarom en hoe van protocollen, standaarden en richtlijnen. Issue Nederlands Paramedisch Instituut 1997; 4: Gould BE. Pathophysiology for the Health Professions. Philadelphia. Saunders Elsevier, P Putz R, Pabst R. Sobotta Atlas van de menselijke anatomie. Deel 2, Romp, organen, onderste extremiteit. Houten. Bohn Stafleu van Loghum, P Gardner AW, Afaq A. Management of lower extremity Peripheral arterial disease. J Cardiopulm Rehabil Prev 2008; 28: Roberts TL, Pasquina PF, Nelson VS, Flood KM, Bryant PR, Huang ME. Limb deficiency and prosthetic management 4. Comorbidities associated with limb loss. Arch Phys Med Rehabil 2006; 87: S21-S Six AJ. De cardiologie vereenvoudigd. Den Haag. Lemma BV, P Sprengers RW, Lips DJ, Bemelman M, Verhaar MC, Moll FL. Onderbeenamputatie wegens kritieke ischemie: Morbiditeit, sterfte en mogelijkheden tot revalidatie. Ned Tijdschr Geneeskd 2007; 151; 40: Jongert MWA, Hendriks HJM, Hoek J van, Klaasboer-Kogelman K, Robeer GG, Simens BB, et al. KNGF Richtlijn Claudicatio Intermittens. Koninklijk Nederlands Genootschap voor Fysiotherapie Geurts ACH, Linde H van der. Prothesiologie van de onderste extremiteit. Ned Tijdschr Geneeskd 2004; 7; 4: Kelly M, Dowling M. Patient rehabilitation following lower limb amputation. Nurs Stand 2008; 22; 49: Geertzen JHB, Rietman JS. Amputatie en prothesiologie van de onderste extremiteit. Den Haag. Lemma, P Tisi PV, Callam MJ. Type of incision for below knee amputation. Cochrane Database of Systematic Reviews 2004; 1. P Academisch Medisch Centrum Amsterdam. Amputaties. Gekregen via René van Oosten, fysiotherapeut AMC. 18. Persson B. Lower limb amputation Part 1: Amputation Methods, a 10 year literature review. Prosthet Orthot Int 2001; 25: Fitzpatrick MC. The psychologic assessment and psychosocial recovery of the patient with an amputation. Clin Orthop Relat Res 1999; 361: Goldberg T, Goldberg S, Pollak J. Postoperative management of lower extremity amputation. Phys Med Rehabil Clin N Am 2000; 11; 3: Richardson C. Nursing aspects of phantom limb pain following amputation. Br J Nurs 2008; 17; 7: Halbert J, Crotty M, Cameron ID. Evidence for the optimal management of acute and chronic phantom pain a systematic review. Clin J Pain 2002; 18:
27 23. Ehde DM, Czerniecki JM, Smith DG, Campbell KM, Edwards WT, Jensen MP, et al. Chronic phantom sensations, phantom pain, residual limb pain, and other regional pain after lower limb amputation. Arch Phys Med Rehabil 2000; 81: Esquenazi A, Meier RH. Rehabilitation in limb deficiency 4. Limb amputation. Arch Phys Med Rehabil 1996; 77: S18-S Oosten R van. Fysiotherapeut Academisch Medisch Centrum Amsterdam. Docent Hogeschool van Amsterdam, opleiding Fysiotherapie. 26. Plantinga MCD. Fysiotherapeut Rode Kruis Ziekenhuis Beverwijk. Opdrachtgever beroepsopdracht Hogeschool van Amsterdam. 27. Carli F, Zavosky GS. Optimizing functional exercise capacity in the elderly surgical population. Curr Opin Clin Nutr Metab Care 2005; 8: Morree JJ de, Jongert MWA, Poel G van der. Inspanningsfysiologie, oefentherapie en training. Houten. Bohn Stafleu van Loghum, P Veen EMJ. Eerste fase richtlijn volgens het methodisch handelen voor de fysiotherapeutische behandeling van patiënten die een bovenbeen- of onderbeenamputatie ondergaan. Academisch Medisch Centrum Amsterdam, Cheiffetz O, Bayley M, Grad S, Lambert D, Watson C, Minor K. The Lower Limb Amputee Measurement Scale: reliability and predictive validity. Prosthet Orthot Int 2007; 31; 3: Andrews KL. Rehabilitation in limb deficiency 3. The geriatric amputee. Arch Phys Med Rehabil 1996; 77: S14-S Eulderink F, Heeren TJ, Knook DL, Ligthart GJ. Inleiding gerontologie en geriatrie. Houten. Bohn Stafleu van Loghum, P Lusardi MM, Nielsen CC. Orthotics and prosthetics in rehabilitation. Missouri. Saunders Elsevier, P Baars EC, Emmelot CH, Geertzen JH, Rommers GM. Onderbeenamputatie wegens kritieke ischemie: Morbiditeit, sterfte en mogelijkheden tot revalidatie. Ned Tijdschr Geneeskd 2007; 151; 49: Flood KM, Huang ME, Robert TL, Pasquina PF, Nelson VS, Bryant PR. Limb deficiency and prosthetic management 2. Aging with limb loss. Arch Phys Med Rehabil 2006; 87: S10-S Engstrom B, Ven C van de. Therapy for amputees. Edinburgh. Churchill Livingston, P May BJ. Amputations and prosthetics A case study approach. Philadelphia. F.A. Davis Company, P Faber W, Slootman H. Behandelprotocollenboek Amputie. Revalidatiecentrum Heliomare Wijk aan Zee, Fox EL, Bowers RW, Foss ML. Fysiologie voor lichamelijke opvoeding, sport en revalidatie. Maarssen. Elsevier Gezondheidszorg, P Munin MC, Espejo-De Guzman MC, Boninger ML, Fitzgerald SG, Penrod LE, Singh J. Predictive factors for successful early prosthetic ambulation among lower-limb amputees. J Rehabil Res Dev 2001; 38; 4: Bellamy SG, Gibbs K, Lazaro R. Physical therapy intervention for an adolescent with a knee flexion contracture and diagnosis of Multiple Pterygium Syndrome. Pediatr Phys Ther 2007; 19:
De drie meest voorkomende amputatieniveaus zijn de onderbeenamputatie, de knieexarticulatie
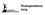 Postoperatieve zorg Postoperatieve zorg is de zorg direct na de amputatie. In deze folder leest u wat er gebeurt in deze periode. In de folder staan misschien wat termen die u niet direct begrijpt. Gebruikt
Postoperatieve zorg Postoperatieve zorg is de zorg direct na de amputatie. In deze folder leest u wat er gebeurt in deze periode. In de folder staan misschien wat termen die u niet direct begrijpt. Gebruikt
Beenamputatie, Paramedische afdeling
 Paramedische afdeling Beenamputatie, het einde of een nieuw begin? Waarom amputeren? Met amputeren of amputatie wordt bedoeld: het afzetten ofwel verwijderen van een lichaamsdeel. Zoals een teen, voet
Paramedische afdeling Beenamputatie, het einde of een nieuw begin? Waarom amputeren? Met amputeren of amputatie wordt bedoeld: het afzetten ofwel verwijderen van een lichaamsdeel. Zoals een teen, voet
Voordat tot een operatie wordt overgegaan bekijkt de arts zorgvuldig wat het optimale amputatieniveau is.
 Wat zijn de oorzaken van een beenamputatie? Onder een amputatie wordt verstaan: het afzetten van een deel van het menselijk lichaam, bijvoorbeeld een hele teen, voet, been, vinger, hand etc. of een deel
Wat zijn de oorzaken van een beenamputatie? Onder een amputatie wordt verstaan: het afzetten van een deel van het menselijk lichaam, bijvoorbeeld een hele teen, voet, been, vinger, hand etc. of een deel
Een beenamputatie, medische informatie
 STAP Informatieboekje 1 Een beenamputatie, medische informatie Voor de amputatie was ik vooral bezig met mijn lijf. Ik wilde dat de pijn zou verdwijnen en ik weer verder zou kunnen met mijn leven. Na de
STAP Informatieboekje 1 Een beenamputatie, medische informatie Voor de amputatie was ik vooral bezig met mijn lijf. Ik wilde dat de pijn zou verdwijnen en ik weer verder zou kunnen met mijn leven. Na de
Een beenamputatie, medische informatie
 Informatieboekje 1 Een beenamputatie, medische informatie Stap! Oorzaken, gevolgen, amputatieniveau en de periode vlak na de operatie Informeren Leren Kiezen Doen Inhoudsopgave Inleiding...2 Hoofdstuk
Informatieboekje 1 Een beenamputatie, medische informatie Stap! Oorzaken, gevolgen, amputatieniveau en de periode vlak na de operatie Informeren Leren Kiezen Doen Inhoudsopgave Inleiding...2 Hoofdstuk
patienteninformatie adviezen amputatie van een onderste na een ledenmaat hernia-operatie fysiotherapie ZorgSaam
 patienteninformatie adviezen amputatie van een onderste na een hernia-operatie ledenmaat fysiotherapie ZorgSaam 1 2 PATIËNTENINFORMATIE AMPUTATIE VAN EEN ONDERSTE LEDEMAAT Een amputatie Onder een amputatie
patienteninformatie adviezen amputatie van een onderste na een hernia-operatie ledenmaat fysiotherapie ZorgSaam 1 2 PATIËNTENINFORMATIE AMPUTATIE VAN EEN ONDERSTE LEDEMAAT Een amputatie Onder een amputatie
H.253083.0614. Amputatie van een teen, voet of (deel van een) been
 H.253083.0614 Amputatie van een teen, voet of (deel van een) been Inleiding U heeft met uw behandelend arts besloten tot een opname waarbij uw teen, voet of een deel van uw been geamputeerd wordt. Door
H.253083.0614 Amputatie van een teen, voet of (deel van een) been Inleiding U heeft met uw behandelend arts besloten tot een opname waarbij uw teen, voet of een deel van uw been geamputeerd wordt. Door
Claudicatio intermittens
 V-III Claudicatio intermittens Inleiding Deze richtlijnen betreffen alleen de arteriële claudicatio intermittens en niet de veneuze en neurogene claudicatio intermittens. Ze zijn gebaseerd op de consensus
V-III Claudicatio intermittens Inleiding Deze richtlijnen betreffen alleen de arteriële claudicatio intermittens en niet de veneuze en neurogene claudicatio intermittens. Ze zijn gebaseerd op de consensus
een geriatriefysiotherapeutisch patiëntonderzoek
 een geriatriefysiotherapeutisch patiëntonderzoek 25 September 2012 Marjan Doves, MFt opzet Doel workshop Introductie geriatriefysiotherapie Introductie van de casus Uitwerking van het onderzoek Conclusie
een geriatriefysiotherapeutisch patiëntonderzoek 25 September 2012 Marjan Doves, MFt opzet Doel workshop Introductie geriatriefysiotherapie Introductie van de casus Uitwerking van het onderzoek Conclusie
1 Geen been om op te staan 1 De historische relatie tussen amputatiechirurgie en prothesiologie W.K.N. van der Meij
 VII Inhoudsopgave 1 Geen been om op te staan 1 De historische relatie tussen amputatiechirurgie en prothesiologie W.K.N. van der Meij 1.1 Inleiding 2 1.2 Amputatiechirurgie en prothesiologie in oudheid
VII Inhoudsopgave 1 Geen been om op te staan 1 De historische relatie tussen amputatiechirurgie en prothesiologie W.K.N. van der Meij 1.1 Inleiding 2 1.2 Amputatiechirurgie en prothesiologie in oudheid
Fysieke fitheid, vermoeidheid en fysieke training bij sarcoïdose patiënten
 Fysieke fitheid, vermoeidheid en fysieke training bij sarcoïdose patiënten 5 april 2017 Sarcoïdose ontsporing afweersyteem ophoping afweercellen: granulomen overal in lichaam: longen, lymfesysteem, huid,
Fysieke fitheid, vermoeidheid en fysieke training bij sarcoïdose patiënten 5 april 2017 Sarcoïdose ontsporing afweersyteem ophoping afweercellen: granulomen overal in lichaam: longen, lymfesysteem, huid,
Revalidatie na amputatie door de knie of door het bovenbeen
 Aanvulling Patiënten Informatie Map Beenamputatie Revalidatie na amputatie door de knie of door het bovenbeen Radboud Amputatie Team UMC St Radboud 4. Revalidatie na amputatie door de knie of door het
Aanvulling Patiënten Informatie Map Beenamputatie Revalidatie na amputatie door de knie of door het bovenbeen Radboud Amputatie Team UMC St Radboud 4. Revalidatie na amputatie door de knie of door het
Vaatcentrum/Revalidatie Amputatie van het (een deel van) been of arm
 Vaatcentrum/Revalidatie Amputatie van het (een deel van) been of arm Inleiding Deze Informatie voor patiënten bij wie (een deel van) een been of arm moet worden geamputeerd en is om u een globaal overzicht
Vaatcentrum/Revalidatie Amputatie van het (een deel van) been of arm Inleiding Deze Informatie voor patiënten bij wie (een deel van) een been of arm moet worden geamputeerd en is om u een globaal overzicht
Revant, de kracht tot ontwikkeling!
 Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Neurologische revalidatie Hartrevalidatie Revalidatie bij complex chronisch longfalen Oncologische revalidatie Kind- en jeugdrevalidatie Revalidatie bij pijn en gewrichtsaandoeningen Arm-, hand- en polsrevalidatie
Ongeveer een half procent van de volwassen bevolking krijgt op enig moment in zijn of haar leven een open been of ulcus cruris.
 De Enkel-Arm index; Waarom, wanneer en hoe? Ongeveer een half procent van de volwassen bevolking krijgt op enig moment in zijn of haar leven een open been of ulcus cruris. Deze ulcera vaatlijden, andere
De Enkel-Arm index; Waarom, wanneer en hoe? Ongeveer een half procent van de volwassen bevolking krijgt op enig moment in zijn of haar leven een open been of ulcus cruris. Deze ulcera vaatlijden, andere
Amputatie. Chirurgie. Beter voor elkaar
 Amputatie Chirurgie Beter voor elkaar Amputatie van been of arm Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een ledemaat. Het is goed u te realiseren dat
Amputatie Chirurgie Beter voor elkaar Amputatie van been of arm Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een ledemaat. Het is goed u te realiseren dat
Amputatie van een been, revalidatie en prothese
 Amputatie van een been, revalidatie en prothese Patiënten versie van de richtlijn amputatie en prothesiologie onderste extremiteit November 2013 November 2013 pagina 1 van 22 Colofon Copyright 2013 Nederlandse
Amputatie van een been, revalidatie en prothese Patiënten versie van de richtlijn amputatie en prothesiologie onderste extremiteit November 2013 November 2013 pagina 1 van 22 Colofon Copyright 2013 Nederlandse
Amputatie van het been
 Er is besloten dat uw been geamputeerd moet worden. Een dergelijke operatie is een zeer ingrijpende gebeurtenis. Uw arts heeft met u besproken waarom deze operatie voor u noodzakelijk is. In deze folder
Er is besloten dat uw been geamputeerd moet worden. Een dergelijke operatie is een zeer ingrijpende gebeurtenis. Uw arts heeft met u besproken waarom deze operatie voor u noodzakelijk is. In deze folder
Amputatie van arm of been
 Amputatie van arm of been 1 Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed u te realiseren dat bij het vaststellen van een aandoening
Amputatie van arm of been 1 Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed u te realiseren dat bij het vaststellen van een aandoening
Revalidatie schema na microfracturing van het patellofemorale gewricht
 Revalidatie schema na microfracturing van het patellofemorale gewricht Locatie: Grootte: Belaste hoek*: *het traject waarin het geopereerde gebied belast wordt. Let op: dit schema is een richtlijn die
Revalidatie schema na microfracturing van het patellofemorale gewricht Locatie: Grootte: Belaste hoek*: *het traject waarin het geopereerde gebied belast wordt. Let op: dit schema is een richtlijn die
Amputatie van been of arm
 Amputatie van been of arm Afdeling algemene chirurgie 1 Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed om u te realiseren, dat bij het vaststellen
Amputatie van been of arm Afdeling algemene chirurgie 1 Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed om u te realiseren, dat bij het vaststellen
Perifeer Arterieel Vaatlijden en het Aneurysma Aortae Abd.
 Perifeer Arterieel Vaatlijden en het Aneurysma Aortae Abd. CVRM-scholing 2010. Drs. Arno M. Wiersema Vaatchirurg, Boven-IJ ziekenhuis Amsterdam Inleiding Nieuwe standaard 2003. Verschil is: behandeling
Perifeer Arterieel Vaatlijden en het Aneurysma Aortae Abd. CVRM-scholing 2010. Drs. Arno M. Wiersema Vaatchirurg, Boven-IJ ziekenhuis Amsterdam Inleiding Nieuwe standaard 2003. Verschil is: behandeling
Amputatie van been of arm. Chirurgie
 Amputatie van been of arm Chirurgie Inleiding Deze brochure geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed u te realiseren, dat bij het vaststellen van
Amputatie van been of arm Chirurgie Inleiding Deze brochure geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed u te realiseren, dat bij het vaststellen van
Revalidatie schema na kraakbeenbehandeling van zowel het femur als het patellofemorale gewricht
 Revalidatie schema na kraakbeenbehandeling van zowel het femur als het patellofemorale gewricht Locatie: Grootte: Belaste hoek*: *het traject waarin het geopereerde gebied belast wordt. Let op: dit schema
Revalidatie schema na kraakbeenbehandeling van zowel het femur als het patellofemorale gewricht Locatie: Grootte: Belaste hoek*: *het traject waarin het geopereerde gebied belast wordt. Let op: dit schema
Revalidatie na een THP ASI Annatommie mc
 Revalidatie na een THP ASI Annatommie mc Post operatieve fase (klinische fase) Mobiliserende oefeningen Leefregels herhalen Circulatie oefeningen Transfers Loopoefeningen met krukken Traplopen met krukken
Revalidatie na een THP ASI Annatommie mc Post operatieve fase (klinische fase) Mobiliserende oefeningen Leefregels herhalen Circulatie oefeningen Transfers Loopoefeningen met krukken Traplopen met krukken
Amputatie van (een deel van) het been
 Amputatie van (een deel van) het been Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding Binnenkort wordt u in het Albert Schweitzer ziekenhuis opgenomen, of u bent al opgenomen
Amputatie van (een deel van) het been Naar het ziekenhuis? Lees eerst de informatie op www.asz.nl/brmo. Inleiding Binnenkort wordt u in het Albert Schweitzer ziekenhuis opgenomen, of u bent al opgenomen
Revalidatie bij beenamputatie Revalidatiecentrum Breda
 Revalidatie bij beenamputatie Revalidatiecentrum Breda Informatie over de behandeling van revalidanten met een beenamputatie bij Revalidatiecentrum Breda. Elk jaar zijn er in Nederland rond de drieduizend
Revalidatie bij beenamputatie Revalidatiecentrum Breda Informatie over de behandeling van revalidanten met een beenamputatie bij Revalidatiecentrum Breda. Elk jaar zijn er in Nederland rond de drieduizend
AMPUTATIE VAN EEN BEEN OF ARM
 AMPUTATIE VAN EEN BEEN OF ARM 17764 Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed dat u zich realiseert dat bij het vaststellen
AMPUTATIE VAN EEN BEEN OF ARM 17764 Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed dat u zich realiseert dat bij het vaststellen
Amputatie van het been
 Amputatie van het been Polikliniek chirurgie mca.nl Inhoudsopgave Wat is een amputatie van het been? 3 Redenen voor operatie 3 Voorbereiding op de operatie 3 Opname 4 Tijdens de operatie 4 Na de operatie
Amputatie van het been Polikliniek chirurgie mca.nl Inhoudsopgave Wat is een amputatie van het been? 3 Redenen voor operatie 3 Voorbereiding op de operatie 3 Opname 4 Tijdens de operatie 4 Na de operatie
Fast Track Het ontwikkelen van een database: orthopedie TKA en THA.
 Fast Track Het ontwikkelen van een database: orthopedie TKA en THA. Isala Anouk Spijkerman & Marieke Hollewand 24 september 2014 Introductie Veel voorkomende operaties in Nederland: Totale knie prothese:
Fast Track Het ontwikkelen van een database: orthopedie TKA en THA. Isala Anouk Spijkerman & Marieke Hollewand 24 september 2014 Introductie Veel voorkomende operaties in Nederland: Totale knie prothese:
Amputatie Richtlijn mede tot stand gekomen mbv Amputatie en prosthesiologie onderste extremiteit Nederlandse Vereniging van Revalidatieartsen
 Amputatie Richtlijn mede tot stand gekomen mbv Amputatie en prosthesiologie onderste extremiteit Nederlandse Vereniging van Revalidatieartsen Amputatie indicatie - (Levensbedreigende) ernstige infectie
Amputatie Richtlijn mede tot stand gekomen mbv Amputatie en prosthesiologie onderste extremiteit Nederlandse Vereniging van Revalidatieartsen Amputatie indicatie - (Levensbedreigende) ernstige infectie
ISPO NEDERLAND 23 september 2006. Algemene inleiding. Michael Brouwers, revalidatiearts. De Hoogstraat Utrecht.
 ISPO NEDERLAND 23 september 2006. Algemene inleiding. Michael Brouwers, revalidatiearts. De Hoogstraat Utrecht. Opzet. Inleiding. Epidemiologie. Fasen van behandeling. Weegfactoren behandeling. Algemene
ISPO NEDERLAND 23 september 2006. Algemene inleiding. Michael Brouwers, revalidatiearts. De Hoogstraat Utrecht. Opzet. Inleiding. Epidemiologie. Fasen van behandeling. Weegfactoren behandeling. Algemene
Fysio-/manueeltherapie van Gerven
 Fysio-/manueeltherapie van Gerven Artrose Artrose is een chronische aandoening waarbij een degeneratie van het gewricht optreedt. Het gewrichtkraakbeen vermindert in kwaliteit; vergelijk het kraakbeen
Fysio-/manueeltherapie van Gerven Artrose Artrose is een chronische aandoening waarbij een degeneratie van het gewricht optreedt. Het gewrichtkraakbeen vermindert in kwaliteit; vergelijk het kraakbeen
www.azstlucas.be > Amputatie van een lidmaat Informatiebrochure
 www.azstlucas.be > Informatiebrochure Deze folder geeft u een globaal overzicht van de procedure omtrent de amputatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan
www.azstlucas.be > Informatiebrochure Deze folder geeft u een globaal overzicht van de procedure omtrent de amputatie. Het is goed u te realiseren dat voor u persoonlijk de situatie anders kan zijn dan
Libra R&A locatie Blixembosch. Beenamputatie. Revalidatietraject
 Libra R&A locatie Blixembosch Beenamputatie Revalidatietraject Deze folder is bestemd voor mensen in ziekenhuizen die mogelijk een amputatie van onderbeen of bovenbeen moeten ondergaan. Zo n operatie is
Libra R&A locatie Blixembosch Beenamputatie Revalidatietraject Deze folder is bestemd voor mensen in ziekenhuizen die mogelijk een amputatie van onderbeen of bovenbeen moeten ondergaan. Zo n operatie is
Revalidatie geneeskunde. Beenprothese
 Revalidatie geneeskunde Beenprothese Inhoudsopgave Algemeen... 4 Het revalidatieteam... 4 Revalidatiefasen... 5 Fase 1 Vlak na de amputatie...5 Fase 2 De eerste prothese en daarna...6 Fase 3 Prothesetraining
Revalidatie geneeskunde Beenprothese Inhoudsopgave Algemeen... 4 Het revalidatieteam... 4 Revalidatiefasen... 5 Fase 1 Vlak na de amputatie...5 Fase 2 De eerste prothese en daarna...6 Fase 3 Prothesetraining
Operatie wegens een vernauwing of afsluiting van een buik en/of bekkenslagader
 Operatie wegens een vernauwing of afsluiting van een buik en/of bekkenslagader OPERATIE WEGENS EEN VERNAUWING OF AFSLUITING VAN EEN BUIK EN/OF BEKKENSLAGADER (BROEKOPERATIE OF AORTA-BIFEMORALE PROTHESE)
Operatie wegens een vernauwing of afsluiting van een buik en/of bekkenslagader OPERATIE WEGENS EEN VERNAUWING OF AFSLUITING VAN EEN BUIK EN/OF BEKKENSLAGADER (BROEKOPERATIE OF AORTA-BIFEMORALE PROTHESE)
Revalidatie nieuwe heupoperatie. Voorste benadering
 Revalidatie nieuwe heupoperatie Voorste benadering Afdeling: fysiotherapie Datum: januari 2014 2 Inhoud 1 Inleiding 3 2 Revalidatie 4 3 Thuissituatie 5 4 Anatomie 6 5 Operatietechniek 7 6 Leefregels voorwaartse
Revalidatie nieuwe heupoperatie Voorste benadering Afdeling: fysiotherapie Datum: januari 2014 2 Inhoud 1 Inleiding 3 2 Revalidatie 4 3 Thuissituatie 5 4 Anatomie 6 5 Operatietechniek 7 6 Leefregels voorwaartse
Amputatie van het onderbeen
 Amputatie van het onderbeen Ziekenhuis Gelderse Vallei U wordt binnenkort opgenomen wegens een amputatie van uw onderbeen. In deze folder krijgt u informatie over deze operatie. Wat is een amputatie? Een
Amputatie van het onderbeen Ziekenhuis Gelderse Vallei U wordt binnenkort opgenomen wegens een amputatie van uw onderbeen. In deze folder krijgt u informatie over deze operatie. Wat is een amputatie? Een
Bovenbeenamputatie. oefeningen en richtlijnen. Paramedische Ziekenhuiszorg
 Paramedische Ziekenhuiszorg Bovenbeenamputatie oefeningen en richtlijnen Praktische adviezen na de operatie Het is belangrijk dat er geen spierverkortingen optreden in uw heup. Daarom raden wij u aan om
Paramedische Ziekenhuiszorg Bovenbeenamputatie oefeningen en richtlijnen Praktische adviezen na de operatie Het is belangrijk dat er geen spierverkortingen optreden in uw heup. Daarom raden wij u aan om
AMPUTATIE VAN EEN BEEN OF ARM
 AMPUTATIE VAN EEN BEEN OF ARM Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed dat u zich realiseert dat bij het vaststellen van
AMPUTATIE VAN EEN BEEN OF ARM Inleiding Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een been of arm. Het is goed dat u zich realiseert dat bij het vaststellen van
Beenamputatie. Poliklinische Revalidatie Dagbehandeling
 Beenamputatie Poliklinische Revalidatie Dagbehandeling Wat is een amputatie? Een amputatie is het operatief wegnemen van een ledemaat of een deel van het lichaam. Een amputatie is nodig als genezing niet
Beenamputatie Poliklinische Revalidatie Dagbehandeling Wat is een amputatie? Een amputatie is het operatief wegnemen van een ledemaat of een deel van het lichaam. Een amputatie is nodig als genezing niet
Oefentherapie op maat bij patiënten met knieartrose en comorbiditeit
 Oefentherapie op maat bij patiënten met knieartrose en comorbiditeit j 7 juni 2018 Dr. Mariëtte de Rooij Praktijk voorbeeld 65 rige mevrouw Knieartrose: knieklachten > 10 ar Nevendiagnose: Diabetes type
Oefentherapie op maat bij patiënten met knieartrose en comorbiditeit j 7 juni 2018 Dr. Mariëtte de Rooij Praktijk voorbeeld 65 rige mevrouw Knieartrose: knieklachten > 10 ar Nevendiagnose: Diabetes type
Revalidatie nieuwe heupoperatie. Achterste benadering
 Revalidatie nieuwe heupoperatie Achterste benadering Afdeling fysiotherapie Datum: januari 2014 2 Inhoud 1 Inleiding 3 2 Revalidatie 4 3 Thuissituatie 5 4 Anatomie 6 5 Operatietechniek 7 6 Leefregels achterste
Revalidatie nieuwe heupoperatie Achterste benadering Afdeling fysiotherapie Datum: januari 2014 2 Inhoud 1 Inleiding 3 2 Revalidatie 4 3 Thuissituatie 5 4 Anatomie 6 5 Operatietechniek 7 6 Leefregels achterste
Revalidatie nieuwe knie operatie
 Afdeling: Fysiotherapie Datum: Januari 2014 2 Inhoud 1 Inleiding 3 2 Revalidatie 4 3 Thuissituatie 5 4 Anatomie 6 5 Operatietechniek 7 6 Leefregels 8 7 Oefeningen 9 3 1 Inleiding Jaarlijks krijgen zo n
Afdeling: Fysiotherapie Datum: Januari 2014 2 Inhoud 1 Inleiding 3 2 Revalidatie 4 3 Thuissituatie 5 4 Anatomie 6 5 Operatietechniek 7 6 Leefregels 8 7 Oefeningen 9 3 1 Inleiding Jaarlijks krijgen zo n
Revalidatie schema na microfracturing van de laterale of mediale femurcondyl
 Revalidatie schema na microfracturing van de laterale of mediale femurcondyl Locatie: Grootte: Belaste hoek*: *het traject waarin het geopereerde gebied belast wordt. Let op: dit schema is een richtlijn
Revalidatie schema na microfracturing van de laterale of mediale femurcondyl Locatie: Grootte: Belaste hoek*: *het traject waarin het geopereerde gebied belast wordt. Let op: dit schema is een richtlijn
De voorste kruisbandreconstructie
 Afdeling: Onderwerp: Fysiotherapie De voorste kruisbandreconstructie 1 De voorste kruisbandreconstructie 2 De Voorste Kruisbandreconstructie De knie: De meeste mensen zien een knie als een simpel scharniergewricht
Afdeling: Onderwerp: Fysiotherapie De voorste kruisbandreconstructie 1 De voorste kruisbandreconstructie 2 De Voorste Kruisbandreconstructie De knie: De meeste mensen zien een knie als een simpel scharniergewricht
Overdracht Fysiotherapie na Spondylodese operatie bij NedSpine
 Overdracht Fysiotherapie na Spondylodese operatie bij NedSpine Naam:... Kamer nr Datum operatie: / / Ontslag: / / Operatie: niveau Status bij ontslag: Bijzonderheden: Transfers / lopen Van lig tot zit
Overdracht Fysiotherapie na Spondylodese operatie bij NedSpine Naam:... Kamer nr Datum operatie: / / Ontslag: / / Operatie: niveau Status bij ontslag: Bijzonderheden: Transfers / lopen Van lig tot zit
Zorginnovatie voor pijnlijke diabetische polyneuropathie. Margot Geerts Verpleegkundig Specialist
 Zorginnovatie voor pijnlijke diabetische polyneuropathie Margot Geerts Verpleegkundig Specialist Diabetische polyneuropathie 1. Distale symmetrische polyneuropathie Uitval van een combinatie van sensore,
Zorginnovatie voor pijnlijke diabetische polyneuropathie Margot Geerts Verpleegkundig Specialist Diabetische polyneuropathie 1. Distale symmetrische polyneuropathie Uitval van een combinatie van sensore,
POSTKLINISCH FYSIOTHERAPEUTISCH REVALIDATIEPROTOCOL NA OPHEFFEN CAM/PINCERIMPINGEMENT D.M.V. HEUPARTHROSCOPIE
 Versie 2017 POSTKLINISCH FYSIOTHERAPEUTISCH REVALIDATIEPROTOCOL NA OPHEFFEN CAM/PINCERIMPINGEMENT D.M.V. HEUPARTHROSCOPIE 1. Doel Het op eenduidige wijze uitvoering geven aan de postklinische fysiotherapeutische
Versie 2017 POSTKLINISCH FYSIOTHERAPEUTISCH REVALIDATIEPROTOCOL NA OPHEFFEN CAM/PINCERIMPINGEMENT D.M.V. HEUPARTHROSCOPIE 1. Doel Het op eenduidige wijze uitvoering geven aan de postklinische fysiotherapeutische
Whitepaper aspecifieke lage rugpijn. Martijn Groot, orthopedisch manueel therapeut Daniel Righard, master manueel therapeut i.o.
 Whitepaper aspecifieke lage rugpijn Martijn Groot, orthopedisch manueel therapeut Daniel Righard, master manueel therapeut i.o. (co-writer) Inhoud Inleiding De praktijk Het trainingsprogramma De ervaringen
Whitepaper aspecifieke lage rugpijn Martijn Groot, orthopedisch manueel therapeut Daniel Righard, master manueel therapeut i.o. (co-writer) Inhoud Inleiding De praktijk Het trainingsprogramma De ervaringen
Fysiotherapie bij revalidanten met enige mate van loopfunctie
 Fysiotherapie bij revalidanten met enige mate van loopfunctie Om inzicht te krijgen in de fysiotherapie tijdens de revalidatieperiode splitsen we deze periode globaal op in drie fasen: 1 bedfase 2 verticalisatiefase
Fysiotherapie bij revalidanten met enige mate van loopfunctie Om inzicht te krijgen in de fysiotherapie tijdens de revalidatieperiode splitsen we deze periode globaal op in drie fasen: 1 bedfase 2 verticalisatiefase
Stenose- en/of herniaoperatie Oefeningen voor herstel
 Stenose- en/of herniaoperatie Oefeningen voor herstel H15.016-01 Inhoudsopgave Inleiding... 2 Vóór de operatie... 2 Thuis oefenen... 2 Lees deze adviezen vast goed door... 2 De dag van de operatie... 3
Stenose- en/of herniaoperatie Oefeningen voor herstel H15.016-01 Inhoudsopgave Inleiding... 2 Vóór de operatie... 2 Thuis oefenen... 2 Lees deze adviezen vast goed door... 2 De dag van de operatie... 3
Fysiotherapie na acceleratie deceleratie trauma. Fysiotherapie na acceleratie deceleratie trauma. Fysiotherapie na acceleratie deceleratie trauma
 Hans Allaart Fysiotherapeut Sport Fysiotherapeut Orthopedische Manueel Th. Dryneedling Hans Allaart Fysiotherapeut Sport Fysiotherapeut Orthopedische Manueel Th. Dryneedling Fysiotherapie na acceleratie
Hans Allaart Fysiotherapeut Sport Fysiotherapeut Orthopedische Manueel Th. Dryneedling Hans Allaart Fysiotherapeut Sport Fysiotherapeut Orthopedische Manueel Th. Dryneedling Fysiotherapie na acceleratie
ERASMUS MC MODIFICATIE VAN DE (REVISED) NOTTINGHAM SENSORY ASSESSMENT Handleiding
 De Erasmus MC Modificatie van de (revised) Nottingham Sensory Assessment (EmNSA) 1 is een meetinstrument om bij patiënten met intracraniële aandoeningen de tastzin, de scherp-dof discriminatie en de propriocepsis
De Erasmus MC Modificatie van de (revised) Nottingham Sensory Assessment (EmNSA) 1 is een meetinstrument om bij patiënten met intracraniële aandoeningen de tastzin, de scherp-dof discriminatie en de propriocepsis
Rapid recovery Heup. Wat is Rapid Recovery. Wat gebeurt er voor de operatie
 Rapid recovery Heup Samen met uw behandelend orthopedisch chirurg bent u tot het besluit gekomen dat een heupprothese een oplossing is voor de artrose klachten van uw heup. ZorgSaam Ziekenhuis heeft voor
Rapid recovery Heup Samen met uw behandelend orthopedisch chirurg bent u tot het besluit gekomen dat een heupprothese een oplossing is voor de artrose klachten van uw heup. ZorgSaam Ziekenhuis heeft voor
Stageverslag Keuzestage Module 8
 Stageverslag Keuzestage Module 8 Naam: Esther Boers Studentnummer: 10043632 Opleiding: Huidtherapie Klas: HDT 2H Datum: 10 juli 2012 1 Inhoud Stageplaats 3 Leerproces. 4 Voornemens. 4 Proces 5 Resultaat
Stageverslag Keuzestage Module 8 Naam: Esther Boers Studentnummer: 10043632 Opleiding: Huidtherapie Klas: HDT 2H Datum: 10 juli 2012 1 Inhoud Stageplaats 3 Leerproces. 4 Voornemens. 4 Proces 5 Resultaat
Etalagebenen. Chirurgie. Beter voor elkaar
 Etalagebenen Chirurgie Beter voor elkaar Inleiding Deze folder geeft u een globaal overzicht van de klachten en behandelingsmogelijkheden van etalagebenen. Het is goed om u te realiseren dat de situatie
Etalagebenen Chirurgie Beter voor elkaar Inleiding Deze folder geeft u een globaal overzicht van de klachten en behandelingsmogelijkheden van etalagebenen. Het is goed om u te realiseren dat de situatie
De bekkenfysiotherapeut helpt met diagnostiek en behandeling van klachten in het gebied van buik, bekken, bekkenbodem en lage rug
 De bekkenfysiotherapeut helpt met diagnostiek en behandeling van klachten in het gebied van buik, bekken, bekkenbodem en lage rug folder voor verwijzers Bekkenfysiotherapie Als huisarts of specialist ziet
De bekkenfysiotherapeut helpt met diagnostiek en behandeling van klachten in het gebied van buik, bekken, bekkenbodem en lage rug folder voor verwijzers Bekkenfysiotherapie Als huisarts of specialist ziet
Amputatie ledemaat. Chirurgie
 Amputatie ledemaat Chirurgie Inhoudsopgave Inleiding...4 Een amputatie...4 De operatie...5 Mogelijke complicaties...6 Na de operatie...7 Het ontslag...7 Vragen...8 Meer informatie...9 Tot slot...9 3 Inleiding
Amputatie ledemaat Chirurgie Inhoudsopgave Inleiding...4 Een amputatie...4 De operatie...5 Mogelijke complicaties...6 Na de operatie...7 Het ontslag...7 Vragen...8 Meer informatie...9 Tot slot...9 3 Inleiding
TOTALE HEUP PROTHESE. Informatiebrochure voor cliënten revalidatieafdelingen Verpleeghuis.
 TOTALE HEUP PROTHESE Informatiebrochure voor cliënten revalidatieafdelingen Verpleeghuis. INLEIDING U bent opgenomen vanwege een totale heup operatie op de afdeling Commanderij of op de afdeling Balije
TOTALE HEUP PROTHESE Informatiebrochure voor cliënten revalidatieafdelingen Verpleeghuis. INLEIDING U bent opgenomen vanwege een totale heup operatie op de afdeling Commanderij of op de afdeling Balije
CVRM onderwijs 17 april Vaatchirurgie
 1 CVRM onderwijs 17 april Vaatchirurgie Perifeer arterieel vaatlijden Aneurysma Aortae Abdominalis Roos van Nieuwenhuizen, chirurg Mauke Pool, huisarts 2 Casus Bij U in de praktijk komt een 70 jarige man
1 CVRM onderwijs 17 april Vaatchirurgie Perifeer arterieel vaatlijden Aneurysma Aortae Abdominalis Roos van Nieuwenhuizen, chirurg Mauke Pool, huisarts 2 Casus Bij U in de praktijk komt een 70 jarige man
Fysiotherapie & Longfibrose. Bert Strookappe MSc Fysiotherapeut Ziekenhuis Gelderse Vallei, Ede 19 november 2014
 Fysiotherapie & Longfibrose Bert Strookappe MSc Fysiotherapeut Ziekenhuis Gelderse Vallei, Ede 19 november 2014 Inhoud presentatie Belang van bewegen (algemeen) Bewegen bij acute en chronische ziekte Literatuur
Fysiotherapie & Longfibrose Bert Strookappe MSc Fysiotherapeut Ziekenhuis Gelderse Vallei, Ede 19 november 2014 Inhoud presentatie Belang van bewegen (algemeen) Bewegen bij acute en chronische ziekte Literatuur
PATIËNTENBROCHURE Decubituspreventie
 PATIËNTENBROCHURE Decubituspreventie Inhoudsopgave Inleiding... 3 Wat is decubitus?... 3 Hoe ontstaat decubitus?... 3 Wanneer heeft u meer kans op decubitus?... 3 Hoe kan u decubitus voorkomen?... 4 Welke
PATIËNTENBROCHURE Decubituspreventie Inhoudsopgave Inleiding... 3 Wat is decubitus?... 3 Hoe ontstaat decubitus?... 3 Wanneer heeft u meer kans op decubitus?... 3 Hoe kan u decubitus voorkomen?... 4 Welke
4. Revalidatie na een transfemorale amputatie of knie-ex articulatie bij het Radboud Amputatie Team
 4. Revalidatie na een transfemorale amputatie of knie-ex articulatie bij het Radboud Amputatie Team U heeft er voor gekozen om poliklinisch te revalideren bij het Radboud Amputatie Team. Tijdens deze revalidatie
4. Revalidatie na een transfemorale amputatie of knie-ex articulatie bij het Radboud Amputatie Team U heeft er voor gekozen om poliklinisch te revalideren bij het Radboud Amputatie Team. Tijdens deze revalidatie
Multidisciplinaire CBO richtlijn amputatie en prothesiologie van de onderste extremiteit
 Multidisciplinaire CBO richtlijn amputatie en prothesiologie van de onderste extremiteit Aanleiding amputatie van een onderste extremiteit is een ingrijpende gebeurtenis, 3300 per jaar (excl teenamputaties)
Multidisciplinaire CBO richtlijn amputatie en prothesiologie van de onderste extremiteit Aanleiding amputatie van een onderste extremiteit is een ingrijpende gebeurtenis, 3300 per jaar (excl teenamputaties)
Revalidatieschema na een meniscushechting
 1 Revalidatieschema na een meniscushechting Locatie: Nevenletsel: Let op: dit schema is een richtlijn die hulp kan bieden bij het revalideren na een meniscushechting. Let te allen tijde op de reactiviteit
1 Revalidatieschema na een meniscushechting Locatie: Nevenletsel: Let op: dit schema is een richtlijn die hulp kan bieden bij het revalideren na een meniscushechting. Let te allen tijde op de reactiviteit
Samenvatting Beloop van beperkingen in activiteiten bij oudere patiënten met artrose van heup of knie
 Beloop van beperkingen in activiteiten bij oudere patiënten met artrose van heup of knie Zoals beschreven in hoofdstuk 1, is artrose een chronische ziekte die vaak voorkomt bij ouderen en in het bijzonder
Beloop van beperkingen in activiteiten bij oudere patiënten met artrose van heup of knie Zoals beschreven in hoofdstuk 1, is artrose een chronische ziekte die vaak voorkomt bij ouderen en in het bijzonder
Orthopedie. De amputatie van een ledemaat
 Orthopedie De amputatie van een ledemaat Orthopedie Inleiding In deze brochure vindt u globale informatie over de procedure rond de amputatie van een ledemaat. Het is belangrijk dat u zich realiseert
Orthopedie De amputatie van een ledemaat Orthopedie Inleiding In deze brochure vindt u globale informatie over de procedure rond de amputatie van een ledemaat. Het is belangrijk dat u zich realiseert
De amputatie van een ledemaat
 Orthopedie De amputatie van een ledemaat Inleiding Amputatie In deze brochure vindt u globale informatie over de procedure rond de amputatie van een ledemaat. Het is belangrijk dat u zich realiseert dat
Orthopedie De amputatie van een ledemaat Inleiding Amputatie In deze brochure vindt u globale informatie over de procedure rond de amputatie van een ledemaat. Het is belangrijk dat u zich realiseert dat
Oefentherapie bij patiënten met knieartrose en comorbiditeit. Mariëtte de Rooij
 Oefentherapie bij patiënten met knieartrose en comorbiditeit Mariëtte de Rooij Inhoud Artrose en comorbiditeit Aangepaste oefentherapie bij comorbiditeit Resultaten pilot studie Voorbeeld Conclusie Randomized
Oefentherapie bij patiënten met knieartrose en comorbiditeit Mariëtte de Rooij Inhoud Artrose en comorbiditeit Aangepaste oefentherapie bij comorbiditeit Resultaten pilot studie Voorbeeld Conclusie Randomized
Inhoudsopgave Titel Schouder, Protocol na bicepstenotomie... 2 Doel... 2 Toepassingsgebied... 2 Werkwijze/ Uitvoering... 2
 Inhoudsopgave 1. Titel Schouder, Protocol na bicepstenotomie... 2 2. Doel... 2 3. Toepassingsgebied... 2 4. Werkwijze/ Uitvoering... 2 4.1. Behandeling... 2 4.2. Controle/ Nazorg... 5 1. Titel Schouder,
Inhoudsopgave 1. Titel Schouder, Protocol na bicepstenotomie... 2 2. Doel... 2 3. Toepassingsgebied... 2 4. Werkwijze/ Uitvoering... 2 4.1. Behandeling... 2 4.2. Controle/ Nazorg... 5 1. Titel Schouder,
PATIËNTENINFORMATIE TOTALE HEUP OPERATIE. SPIJKENISSE Medisch Centrum
 PATIËNTENINFORMATIE SPIJKENISSE Medisch Centrum TOTALE HEUP OPERATIE Vervanging van het heupgewricht is een vaak voorkomende operatie waar veel mensen met een versleten heup baat bij hebben. In deze folder
PATIËNTENINFORMATIE SPIJKENISSE Medisch Centrum TOTALE HEUP OPERATIE Vervanging van het heupgewricht is een vaak voorkomende operatie waar veel mensen met een versleten heup baat bij hebben. In deze folder
Peer Review. Hartrevalidatie
 Peer Review Hartrevalidatie Inhoudstafel Inleiding Inleidende kennistest Toelichting Intercollegiaal overleg INLEIDENDE KENNISTEST 1. Welke van onderstaande eigenschappen is geen cardiovasculaire risicofactor?
Peer Review Hartrevalidatie Inhoudstafel Inleiding Inleidende kennistest Toelichting Intercollegiaal overleg INLEIDENDE KENNISTEST 1. Welke van onderstaande eigenschappen is geen cardiovasculaire risicofactor?
Amputatie van een ledemaat
 Amputatie van een ledemaat Inhoudsopgave Klik op het onderwerp om verder te lezen. Een amputatie 1 Niveau van amputatie 1 Voor de operatie 2 De operatie 2 Het ontslag 3 Mogelijke complicaties 4 Fantoompijn
Amputatie van een ledemaat Inhoudsopgave Klik op het onderwerp om verder te lezen. Een amputatie 1 Niveau van amputatie 1 Voor de operatie 2 De operatie 2 Het ontslag 3 Mogelijke complicaties 4 Fantoompijn
De diabetische voet; chirurgische aspecten
 De diabetische voet; chirurgische aspecten Nascholing Wondzorg voor huisartsen, Gouda, 4 juli 2019 Waar is Dr Hoogma? Diabetische voet Infectie, ulceratie en/of destructie van het dieper gelegen weefsel
De diabetische voet; chirurgische aspecten Nascholing Wondzorg voor huisartsen, Gouda, 4 juli 2019 Waar is Dr Hoogma? Diabetische voet Infectie, ulceratie en/of destructie van het dieper gelegen weefsel
Correctie van de stand van de rug. Lumbale columnotomie
 Correctie van de stand van de rug Lumbale columnotomie Inhoud Inleiding 3 De operatie 3 Risico s van de operatie 4 Na de operatie 4 Eerste dagen na de operatie 4 Fysiotherapie 4 Eten en drinken 4 Uit bed
Correctie van de stand van de rug Lumbale columnotomie Inhoud Inleiding 3 De operatie 3 Risico s van de operatie 4 Na de operatie 4 Eerste dagen na de operatie 4 Fysiotherapie 4 Eten en drinken 4 Uit bed
Totale heupprothese polikliniekversie
 Totale heupprothese polikliniekversie Orthopedie Beter voor elkaar De totale heupprothese De heupprothese Als u een versleten heup heeft, kan dat erg pijnlijk zijn. In veel gevallen is pijn de voornaamste
Totale heupprothese polikliniekversie Orthopedie Beter voor elkaar De totale heupprothese De heupprothese Als u een versleten heup heeft, kan dat erg pijnlijk zijn. In veel gevallen is pijn de voornaamste
Tijdlijn Totale Knieprothese:
 Tijdlijn Totale Knieprothese: Rehabilitatieproces en kinesitherapie Voor een optimaal herstel zijn rehabilitatie en revalidatie van groot belang. Het doel: de patiënt zo snel mogelijk zijn actieve levensstijl
Tijdlijn Totale Knieprothese: Rehabilitatieproces en kinesitherapie Voor een optimaal herstel zijn rehabilitatie en revalidatie van groot belang. Het doel: de patiënt zo snel mogelijk zijn actieve levensstijl
Adviesrapport. Voor fysiotherapeuten die transtibiale en transfemorale amputatie patiënten behandelen
 Adviesrapport Voor fysiotherapeuten die transtibiale en transfemorale amputatie patiënten behandelen Beroepsopdracht van: Hogeschool van Amsterdam Instituut Fysiotherapie Amsterdam, april - juni 2011 Niek
Adviesrapport Voor fysiotherapeuten die transtibiale en transfemorale amputatie patiënten behandelen Beroepsopdracht van: Hogeschool van Amsterdam Instituut Fysiotherapie Amsterdam, april - juni 2011 Niek
Chronische pijn. Locatie Arnhem
 Chronische pijn Locatie Arnhem Chronische pijn We spreken van chronische pijn als pijnklachten langer dan zes maanden blijven bestaan. De pijn kan in verschillende delen van het lichaam voorkomen. Soms
Chronische pijn Locatie Arnhem Chronische pijn We spreken van chronische pijn als pijnklachten langer dan zes maanden blijven bestaan. De pijn kan in verschillende delen van het lichaam voorkomen. Soms
Radboud Amputatie Team
 Radboud Amputatie Team In het Radboudumc werkt een multidisciplinair team samen bij beenamputaties. Multidisciplinaire revalidatie betekent dat verschillende paramedische en medische beroepsgroepen samenwerken
Radboud Amputatie Team In het Radboudumc werkt een multidisciplinair team samen bij beenamputaties. Multidisciplinaire revalidatie betekent dat verschillende paramedische en medische beroepsgroepen samenwerken
Appendix. Nederlandstalige samenvatting (Dutch summary)
 Appendix Nederlandstalige samenvatting (Dutch summary) 93 87 Inleiding Diabetes mellitus, kortweg diabetes, is een ziekte waar wereldwijd ongeveer 400 miljoen mensen aan lijden. Ook in Nederland komt de
Appendix Nederlandstalige samenvatting (Dutch summary) 93 87 Inleiding Diabetes mellitus, kortweg diabetes, is een ziekte waar wereldwijd ongeveer 400 miljoen mensen aan lijden. Ook in Nederland komt de
Oefeningen na een onderbeenamputatie
 Oefeningen na een onderbeenamputatie Bij het leren lopen met een prothese zijn mobiliteit, lenigheid en spierkracht belangrijk. Een bewegingsbeperking beïnvloedt de kwaliteit van het staan of lopen negatief.
Oefeningen na een onderbeenamputatie Bij het leren lopen met een prothese zijn mobiliteit, lenigheid en spierkracht belangrijk. Een bewegingsbeperking beïnvloedt de kwaliteit van het staan of lopen negatief.
Inleiding Wat zijn etalagebenen Klachten
 Etalagebenen Inleiding Deze folder geeft u een globaal overzicht van de klachten en behandelingsmogelijkheden van etalagebenen. Het is goed om u te realiseren dat de situatie voor u persoonlijk anders
Etalagebenen Inleiding Deze folder geeft u een globaal overzicht van de klachten en behandelingsmogelijkheden van etalagebenen. Het is goed om u te realiseren dat de situatie voor u persoonlijk anders
Amputatie van (een deel van) het been
 Amputatie van (een deel van) het been Albert Schweitzer ziekenhuis september 2013 pavo 0024 Inleiding Binnenkort wordt u in het Albert Schweitzer ziekenhuis opgenomen, of u bent al opgenomen voor een amputatie
Amputatie van (een deel van) het been Albert Schweitzer ziekenhuis september 2013 pavo 0024 Inleiding Binnenkort wordt u in het Albert Schweitzer ziekenhuis opgenomen, of u bent al opgenomen voor een amputatie
C-leg. W.Polomski revalidatiearts Heliomare Spaarne Ziekenhuis
 C-leg W.Polomski revalidatiearts Heliomare Spaarne Ziekenhuis C-leg 5 jaar klinische ervaring Indicatiestelling Wat is een C-leg Kniecomponent bestaande uit: monocentrisch kniescharnier computergestuurde
C-leg W.Polomski revalidatiearts Heliomare Spaarne Ziekenhuis C-leg 5 jaar klinische ervaring Indicatiestelling Wat is een C-leg Kniecomponent bestaande uit: monocentrisch kniescharnier computergestuurde
Wat is looptraining?
 Looptraining LOOPTRAINING Looptraining is de behandeling van eerste keus bij patiënten bij wie de diagnose etalagebenen, ook wel claudicatio intermittens genoemd, is gesteld. Het is mogelijk zelfstandig
Looptraining LOOPTRAINING Looptraining is de behandeling van eerste keus bij patiënten bij wie de diagnose etalagebenen, ook wel claudicatio intermittens genoemd, is gesteld. Het is mogelijk zelfstandig
Revalidatie na een totale of hemiknieprothese LUUK HENDRIKS, FYSIOTHERAPEUT
 Revalidatie na een totale of hemiknieprothese LUUK HENDRIKS, FYSIOTHERAPEUT Samenwerking in de orthopedische ketenzorg Voordelen netwerken Brengt nader tot elkaar Delen van ervaringen Evalueren behandelingen,
Revalidatie na een totale of hemiknieprothese LUUK HENDRIKS, FYSIOTHERAPEUT Samenwerking in de orthopedische ketenzorg Voordelen netwerken Brengt nader tot elkaar Delen van ervaringen Evalueren behandelingen,
PATIËNTEN INFORMATIE. Amputatie van een ledemaat
 PATIËNTEN INFORMATIE Amputatie van een ledemaat 2 PATIËNTENINFORMATIE Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een ledemaat. Uw persoonlijke situatie kan echter
PATIËNTEN INFORMATIE Amputatie van een ledemaat 2 PATIËNTENINFORMATIE Deze folder geeft u een globaal overzicht van de procedure rond een amputatie van een ledemaat. Uw persoonlijke situatie kan echter
Orthopedie. Instructies voor patiënten met een kunstheup
 Orthopedie Instructies voor patiënten met een kunstheup Geachte mevrouw/mijnheer, In deze folder vindt u een aantal richtlijnen/instructies, die u goed kunt gebruiken nadat u een heupprothese heeft gekregen.
Orthopedie Instructies voor patiënten met een kunstheup Geachte mevrouw/mijnheer, In deze folder vindt u een aantal richtlijnen/instructies, die u goed kunt gebruiken nadat u een heupprothese heeft gekregen.
Multiple Sclerose (MS) Informatie en behandeling
 Multiple Sclerose (MS) Informatie en behandeling Multiple Sclerose (MS) De aandoening Multiple Sclerose (MS) kan beperkingen met zich meebrengen in uw dagelijkse leven. In deze folder leest u wat het behandelprogramma
Multiple Sclerose (MS) Informatie en behandeling Multiple Sclerose (MS) De aandoening Multiple Sclerose (MS) kan beperkingen met zich meebrengen in uw dagelijkse leven. In deze folder leest u wat het behandelprogramma
Afdeling Handchirurgie
 Paramedisch protocol MCP resectie artroplastiek v.2-09/2013 Dit protocol is bedoeld voor de postoperatieve nabehandeling van een MCP resectie artroplastiek met een prothese. In dit protocol wordt als voorbeeld
Paramedisch protocol MCP resectie artroplastiek v.2-09/2013 Dit protocol is bedoeld voor de postoperatieve nabehandeling van een MCP resectie artroplastiek met een prothese. In dit protocol wordt als voorbeeld
FIT VOOR EEN NIEUWE KNIE
 FIT VOOR EEN NIEUWE KNIE Para Medisch Centrum Skagerrak Hoofddorp Inleiding U heeft dit boekje gekregen omdat u binnenkort een nieuwe knie krijgt. In dit boekje vindt u trainingsschema s, oefeningen en
FIT VOOR EEN NIEUWE KNIE Para Medisch Centrum Skagerrak Hoofddorp Inleiding U heeft dit boekje gekregen omdat u binnenkort een nieuwe knie krijgt. In dit boekje vindt u trainingsschema s, oefeningen en
Amputatie van arm of been
 CHIRURGIE Amputatie van arm of been BEHANDELING Amputatie van arm of been In deze folder vindt u informatie over de amputatie van een arm of been. De beslissing om tot amputatie over te gaan is moeilijk.
CHIRURGIE Amputatie van arm of been BEHANDELING Amputatie van arm of been In deze folder vindt u informatie over de amputatie van een arm of been. De beslissing om tot amputatie over te gaan is moeilijk.
Orthopedie Fysiotherapie bij voorste kruisband (VKB) reconstructie (Bone-Patellar-Bone operatie)
 Orthopedie Fysiotherapie bij voorste kruisband (VKB) reconstructie (Bone-Patellar-Bone operatie) Fysiotherapie voorafgaand aan de operatie Het is wenselijk 6 weken voor een geplande VKB operatie met fysiotherapie
Orthopedie Fysiotherapie bij voorste kruisband (VKB) reconstructie (Bone-Patellar-Bone operatie) Fysiotherapie voorafgaand aan de operatie Het is wenselijk 6 weken voor een geplande VKB operatie met fysiotherapie
Risico factoren voor hart- en vaatziekten(1)
 Enkel-Arm index Programma Inleiding PAV, perifeer arterieel vaatlijden Theorie enkel-arm index(eai) Filmpje enkel-arm index(eai) Vaardigheidstraining: het meten van een enkelarm index(eai) met behulp van
Enkel-Arm index Programma Inleiding PAV, perifeer arterieel vaatlijden Theorie enkel-arm index(eai) Filmpje enkel-arm index(eai) Vaardigheidstraining: het meten van een enkelarm index(eai) met behulp van
Fysiotherapie bij osteoporose Digna de Kam Fysiotherapeut/ Bewegingswetenschapper
 Fysiotherapie bij osteoporose Digna de Kam Fysiotherapeut/ Bewegingswetenschapper Digna.dekam@radboudumc.nl Programma Inleiding Osteoporose De rol van de fysiotherapeut bij osteoporose KNGF behandelrichtlijn
Fysiotherapie bij osteoporose Digna de Kam Fysiotherapeut/ Bewegingswetenschapper Digna.dekam@radboudumc.nl Programma Inleiding Osteoporose De rol van de fysiotherapeut bij osteoporose KNGF behandelrichtlijn
PARAMEDISCH CURSUSSEN & OPLEIDINGEN KWETSBARE OUDEREN & TRAINING. Brochure
 2017 PARAMEDISCH CURSUSSEN & OPLEIDINGEN KWETSBARE OUDEREN & TRAINING Brochure OPLEIDINGSINSTITUUT CIVA B.V. Organisatie cursus Organiserende instelling CIVA B.V. Adresgegevens Rumpenerstraat 9 / Postbus
2017 PARAMEDISCH CURSUSSEN & OPLEIDINGEN KWETSBARE OUDEREN & TRAINING Brochure OPLEIDINGSINSTITUUT CIVA B.V. Organisatie cursus Organiserende instelling CIVA B.V. Adresgegevens Rumpenerstraat 9 / Postbus
