Eindconcept. 17 maart 2014 LANDELIJK PROTOCOL AMBULANCEZORG. Versie 8 maart Protocollencommissie
|
|
|
- Sonja Baert
- 8 jaren geleden
- Aantal bezoeken:
Transcriptie
1 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8 maart 2014 Protocollencommissie C. in t Veld (voorzitter) P. van Exter M. Rombouts M. de Visser R. de Vos Alle rechten voorbehouden. Niets uit deze uitgave mag worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm of op enige wijze, hetzij elektronisch, mechanisch, door fotokopieën, opnamen, of op enige andere manier, zonder voorafgaande schriftelijke toestemming van Ambulancezorg Nederland te Zwolle. ISBN:
2 1.1 Voorwoord 2
3 1.2 Uitgangspunten Uitgangspunten en methodiek Uitgangspunten - LPA8 voorziet de professionals in de ambulancezorg van protocollen waarmee de prehospitale zorg zoveel mogelijk evidence based kan worden verleend. - LPA8 is een hulpmiddel voor de individuele ambulancehulpverlener om tot verantwoorde ambulancezorg te komen voor de individuele patiënt. - Het bekwaamheidsniveau van de ambulanceverpleegkundige en chauffeur zoals vastgelegd in CZO eindtermen. - Kennis en kunde van de individuele ambulanceverpleegkundige moet leiden tot een weloverwogen beslissing hoe een protocol uit te voeren. Kennis die verondersteld is aanwezig te zijn wordt niet benoemd. Voor het gebruik en toepassen van het protocol zijn actuele kennis en vaardigheden noodzakelijk. - Het persoonlijk inzicht van de ambulancemedewerker is bij het toepassen van de protocollen een belangrijk aspect. Afweging van de relevante factoren in de concrete situatie zal beredeneerd afwijken van het beschreven beleid kunnen rechtvaardigen. Dat laat onverlet dat de protocollen bedoeld zijn om te fungeren als standaard en houvast - In principe worden pre-hospitaal alleen instabiele patiënten behandeld of patiënten waarbij niet interveniëren kan leiden tot gezondheidsschade. Bij iedere patiënt moet overwogen worden of prehospitale interventie beter is dan het interveniëren onder gecontroleerde omstandigheden in een ziekenhuis. - LPA8 beschrijft, evenals vele richtlijnen, toestandsbeelden waarbij een interventie moet worden overwogen. Richtlijnen hanteren zelden absolute waarden om interventies wel of niet uit te voeren. Toestandsbeelden zijn de voorwaarden om de interventie uit te voeren. - Afhankelijk van de ernst van situatie kan gekozen worden voor Eerste Hulp Geen Vervoer (EHGV) of EHGV en overdracht of vervoer en overdracht. De keuze wordt gemaakt door de ambulanceverpleegkundige. Daar waar vervoer naar ziekenhuis altijd noodzakelijk is, staat dit aangegeven in de protocollen. - De ambulanceverpleegkundige is verantwoordelijk voor een goede keuze van het ziekenhuis. De keuze van ziekenhuis is afhankelijk van vele factoren; de toestand en voorkeur van de patiënt, regionale afspraken, beschikbaarheid en behandelmogelijkheden van ziekenhuizen en/of faciliteiten, reistijd, aanwezige assistentie, enz. Opbouw - LPA8 is opgebouwd uit voorbereiding, ABCDE, specifieke- en afrondingsprotocollen. Deze logische volgorde wordt weergegeven in het protocol Methodiek. - Zorgverlening is een dynamisch proces en zo ook dus het toepassen van LPA8. Na iedere interventie of verandering in de toestand van de patiënt moet heronderzoek middels de methodiek plaatsvinden. Interventies die al uitgevoerd zijn kunnen worden overgeslagen. - Interventies in één blok worden opeenvolgend uitgevoerd tenzij anders vermeld. - Pijlen geven een logische volgorde in het protocol weer. - Blokken zonder pijlen geven een vervolgbehandeling aan bij onvoldoende resultaat. Als een eerste interventie geen resultaat heeft opgeleverd, dan wordt de volgende stap in het protocol uitgevoerd. In LPA8 zijn diagnostische of niet therapeutische handelingen, zoals het meten van SpO 2, bloeddruk, het plaatsen van een venflon, het maken van een ECG, pupilcontrole een logisch onderdeel van het onderzoek en soms een voorwaarde om een interventie uit het protocol te kunnen uitvoeren. Deze handelingen worden niet expliciet vermeld. - Vanwege het dynamische proces (continue re-assessment) van een zorgverlening worden in de specifieke protocollen geen interventies beschreven die al in de ABCDE protocollen staan vermeld. Zuurstoftoediening, ECG beoordelen, bloedglucosespiegel corrigeren zijn bijvoorbeeld handelingen die in de kernprotocollen staan en zullen dus niet in een specifiek protocol terugkomen. - Doorverwijzingen binnen specifieke protocollen zijn tot een minimum beperkt, heronderzoek (re-assessment) kan naar andere specifieke protocollen leiden. en achtergrondkennis, ook uitleg over het ziektebeeld en behandelmethoden. Leeftijdsgroepen Er worden 3 groepen gedefinieerd: - Natte pasgeborene: preterm, aterm of postterme baby die na de geboorte nog niet zelfstandig heeft geademd - Kind: tot de puberteit, subjectief beoordeeld door de ambulanceverpleegkundige. In sommige protocollen wordt de leeftijdsgrens aangegeven. - Volwassene De protocollen zijn van toepassing voor alle leeftijdsgroepen, tenzij in de titel de term volwassene, kind of pasgeborene staat vermeld. De behandeling bij kinderen en volwassenen is zo veel mogelijk in hetzelfde protocol beschreven, daar waar dat niet mogelijk was zijn er verschillende protocollen gemaakt. De symbolen voor kinderen en volwassenen worden alleen gebruikt als iets specifiek voor die groep geldt. Als er geen symbool staat voor medicatie (en het protocol is niet specifiek voor een bepaalde leeftijdsgroep), dan geldt de dosering voor alle leeftijdsgroepen. Medicatie - Medicatie wordt als bolus toegediend, tenzij anders vermeld staat (bijvoorbeeld titreren). De toedieningssnelheid wordt indien relevant vermeld. Het eventuele interval tussen twee giften staat vermeld in een opmerking. - Titreren is langzaam toedienen van medicatie op geleide van het resultaat, rekening houdend met de snelheid waarmee een medicament effect behoort te hebben. - Bij medicatie waar i.v. vermeld staat geldt dat dit tevens i.o. toegediend kan worden. Andere toedieningsvormen worden separaat vermeld. Ketenpartners De overweging om rechtstreeks naar een specialistisch centrum te rijden is afhankelijk van regionale afspraken. Bij vervoer van een patiënt kan overwogen worden om rechtstreeks naar een brandwondencentrum, duikcentrum, centrum met hyperbare zuurstoftank, ECC of CPB centrum te rijden. Overleg altijd vooraf met het betreffende centrum. Bij een hemofiliepatiënt heeft vervoer naar een hemofiliecentrum de voorkeur. Overleg in geval van twijfel met het centrum. VLPA VLPA8 is integraal onderdeel van LPA8 en omvat: - Samenvatting Korte uitleg over de inhoud en aandachtspunten van het protocol, waarin de belangrijkste interventies worden beschreven. - Gebruikte richtlijnen en literatuur Lijst met belangrijkste gebruikte richtlijnen en literatuur. - Expert opinion Uiteenzetting waarom de expertgroep een bepaalde keuze heeft gemaakt, commentaar van wetenschappelijke beroepsverenigingen is hierin verwerkt. - Achtergrondinformatie Definities en achtergrondkennis, ook uitleg over het ziektebeeld en behandelmethoden. Vragen en antwoorden - Een Frequently Asked Questions (FAQ) lijst is zowel op de AZN website en als in de AZN APP beschikbaar, gestelde vragen en antwoorden worden per protocol gerubriceerd. - Staat een vraag er niet bij dan kan deze gesteld worden aan de contactpersoon LPA binnen de RAV. Per RAV is één contactpersoon aangesteld. - De contactpersoon kan vragen doorsturen naar de Landelijke Protocollen Commissie waarna deze met antwoord in de FAQ komt te staan. 3
4 1.3 Verklaring symbolen geen verwijzing hyperlink/verwijzing iconen 1 toestandsbeeld toestandsbeeld verwijzing 2 natte pasgeborene controle- en/of beslismoment interventie/proces aanwijzing aantekening/toelichting protocol controle- en/of beslismoment interventie/proces aanwijzing aantekening/toelichting protocol kind volwassene het toestandsbeeld beschrijft een voorwaarde om het protocol in te mogen gaan of te vervolgen pijl tussen twee blokken: geeft een logische volgorde of volgende stap in het proces aan lege ruimte tussen twee blokken: reassessment, als de toestand gelijk is gebleven, ga naar de volgende stap groene vlakken: staan onder een protocol en bieden extra mogelijkheid tot interventies in dat hele protocol (al dan niet met verwijzing) 4
5 1.4 Methodiek - veiligheid - CBRN 1 Grootschalig incident A Airway B Breathing V o o r b e re i d i n g situatie patiënt assistentie Grootschalig incident triage primair Grootschalig incident triage secundair - hygiëne 2 Infectiepreventie Overplaatsing Weigeren behandeling Z o r g v e r l e n i n g aankomst patiënt - METHANE/SBAR - AVPU - grote bloeding(en) (laten) afdrukken - bij trauma: indien relevant CWK manueel stabiliseren C Circulation D Disability A f r o n d i n g 9.9 Kindermishandeling/ huiselijk geweld (vermoeden) - MMT 3 - politie - brandweer - overige E Exposure 99 t/m 99 Specifieke protocollen EHGV EHGV en overdracht vervoer en overdracht 9.9 Communicatie Overplaatsing patient chronische beademing Individueel behandelplan 9.9 Gegevens verstrekking Tetanus profylaxe 9.9 Overleden Handreiking kleinschalige chemische decontaminatie 2 Hygiënerichtlijnen ambulancediensten LCHV/RIVM 3 MMT inzet- en cancelcriteria 9.9 Indicaties traumacentrum 5
6 2 Beginprotocollen 6
7 2.1 CSCATTT verpleegkundige (1e ambulance) Grootschalig incident (C) Command en Control - coördineert tot aankomst OvDG - groene hes aantrekken - aankomende ambulances indelen triage treatment transport - bepalen waar gewondennest opgezet moet worden: veilige afstand (overleg met brandweer) mogelijkheden voor ambulancecircuit (politie) harde ondergrond gebruik van beschikbare schuilplaatsen - deelnemen aan MD motorkap overleg - OvDG bij aankomst briefen - OvDG vragen welke rol hij verder van je verwacht (S) Safety - Self (draag beschermende kleding) - helm - handschoenen - Scene (let op vrijkomen gevaarlijke stoffen) - windrichting en weer opvragen - ambulance op veilige plaats bovenwinds parkeren - Survivors (voorkom afkoeling, vergiftiging en verder letsel) (C) Communication - portofoonverbinding in door MKA opgegeven gespreksgroep testen - duidelijk naar aankomende ambulances communiceren; command rol duidelijk laten blijken - met andere parate diensten overleggen - na assessment METHANE-bericht compleet maken - regelmatig SITRAP s geven aan MKA (A) Assessment - snelle verkenning en inschatting situatie en SITRAP ter aanvulling op METHANEbericht versturen - OvDG briefen over voortgang met taken OvDG totdat deze de taken overneemt SITRAP aan MKA M: major incident; GRIP niveau melden E: exact location T: type of incident H: hazards (potentiële en/of aanwezige gevaren) A: access (aanrijroute) N: number (geschat aantal en type slachtoffers) E: emergency services (hulpdiensten aanwezig en vereist) chauffeur (1e ambulance) (C) Command en Control - groene zwaailamp aanzetten - groene hes aantrekken - ambulance veilig zichtbaar en strategisch opstellen - bij ambulance blijven - bepalen waar aankomende ambulances moeten parkeren - sleutel in ambulances laten en niet afsluiten (ze kunnen dan nog z.n. verzet worden en triage ambulances kunnen ingezet worden voor transport) - met verpleegkundige overleggen welke rol na aankomst OvDG (S) Safety - Self (draag beschermende kleding) - helm - handschoenen - Scene (let op vrijkomen gevaarlijke stoffen) - windrichting en weer opvragen - weer constant monitoren - ambulance op veilige plaats bovenwinds parkeren - Survivors (voorkom afkoeling, vergiftiging en verder letsel) (C) Communication - portofoon-/mobilofoonverbinding in door MKA opgegeven gespreksgroep testen - frequent contact met MKA en 1e ambulance verpleegkundige onderhouden - volgende ambulances inzet locatie en positie wijzen (A) Assessment - overzicht/situatie schets maken - situatieschets aan OvDG overdragen - alert op veranderingen zijn en bevindingen noteren 2 e en volgende ambulances - Triage Treatment en Transport - naar het door MKA opgegeven verzamelpunt gaan - altijd gewondenkaarten gebruiken en het gewondenkaart tasje meenemen - aan 1 e ambu of OvDG vragen welke taak van je verwacht wordt in: - triage (beoordeling vitale functies); gebruik gewondenkaarten; verricht tijdens alleen kortdurende levensreddende handelingen - treatment (op vindplaats in gewondennest of T3 opvang) en werk conform LPA; gebruik gewondenkaarten - alleen in opdracht van OvDG of CGV transporteren 7
8 2.2 Grootschalig incident primaire triage 8
9 2.3 Grootschalig incident secundaire triage 9
10 2.4 Individueel behandelplan individueel behandelplan door MKA meegestuurd nee VOORBEELD de Medisch Manager Ambulancedienst (MMA) naam..... RAV.. geeft bij overhandigen van dit document door de patiënt of diens directe omgeving formeel de opdracht aan de ter plaatse geroepen ambulanceverpleegkundige conform onderstaande instructie te handelen naam patiënt... geboortedatum../../ adres... postcode, woonplaats.. BSN nummer.. huisarts ja handel conform opdracht MMA ondertekend door MMA.. ziekenhuis(nr.).. behandelend specialist.. diagnose afgesproken behandelplan contact bij vragen naam. functie. telnr.(s).... verklaring geldig tot ja aanwezig bij patiënt../../. /onbeperkt handel conform LPA nee handtekening MMA plaats, datum
11 2.5 Individueel behandelplan (sedatie bij verstikking) opdracht behandelend arts beschikbaar acuut overlijden onomkeerbaar t.g.v. verstikking bij infauste prognose - midazolam 25 mg i.v. ondraaglijk lijden - blow-out carotis of massale longbloeding overlijden t.g.v. verstikking is onomkeerbaar - indien mogelijk in overeenstemming met de wens van de patiënt en/of naasten - evaluatie met MMA 11
12 2.6 stel vast welke isolatie nodig is in overleg met behandelend arts/rivm verwijder voor vervoer onnodige materialen uit ambulance contact isolatie aërogene isolatie druppel isolatie strikte isolatie Infectiepreventie algemene hygiëne maatregelen algemene hygiëne maatregelen FFP2 masker algemene hygiëne maatregelen FFP2 masker algemene hygiëne maatregelen FFP2 masker operatiemuts overall over werkkleding nazorg: - handhygiëne - materialen en ambulance reinigen - bij strikte isolatie schone werkkleding - ambulance grondig reinigen en desinfecteren - indien besmettelijke infectie of infectie met multiresistente micro-organisme vooraf niet bekend was, volg regionale afspraken overweeg contact met ontvangende instantie over opvang en route indicaties isolatie actuele lijst: adenovirus clostridium difficile erysipelas ESBL-bacterie herpes simplex luizen norovirus rotavirus urineweginfectie met multiresistente micro-organismen tuberculose bof bronchitis multiresistente bacteriën (+contact) croup epiglottitis erythema infectiosum (5 e ziekte) influenza (A of B) kinkhoest meningitis meningokokkeninfectie rode hond (+ contact) roodvonk meer informatie: Hygiënerichtlijnen ambulancediensten LCHV/RIVM ebola -, lassa-, marburgkoorts mazelen MERS MRSA SARS scabiës (schurft) waterpokken 12
13 2.7 Interklinische overplaatsing indicatie MICU/ PICU/NICU reguliere ambulancezorg spoed IC overplaatsing begeleide IC overplaatsing overplaatsing door MICU/PICU/NICU standaard ambulance apparatuur nee ja medicatie conform LPA8 ja overplaatsing nee aanpassing dosering mogelijk nodig overplaatsing met deskundige begeleiding instabiele IC patient waarbij verslechtering te verwachten is en geen aanvullende spoedbehandeling noodzakelijk is instabiele IC patiënt waarbij aanvullende spoedbehandeling in een ander ziekenhuis geïndiceerd is en waarbij uitstel van behandeling onverantwoord is, waaronder: instabiele intra-uteriene overplaatsingen - 5 cm ontsluiting - weeën aanwezig - partus niet uit te sluiten tijdens overplaatsing stabiele IC patiënt waarbij geen verslechtering te verwachten is tijdens overplaatsing. nee nee wijzigingen schriftelijk vastgelegd door specialist ja aanpassing gevolgen voor vitale functies nee ja ja indien begeleiding, conform protocol, niet wordt geleverd: consulteer MMA 13
14 2.8 Overplaatsing patiënt eigen beademing ABCD stabiel ABCD instabiel - ambulancezorg conform LPA - gebruik apparatuur patiënt - ambulancezorg conform LPA - overweeg inzet MMT - gebruik bij voorkeur apparatuur patiënt aandachtspunten ambulanceverpleegkundige - overweeg overleg CTB consulent - zo mogelijk mantelzorger mee - fixatie beademingsapparatuur in ambulance - accu s beademingsapparatuur opgeladen - voldoende zuurstof in ambulance beschikbaar - CTB-instructieklapper met settings en protocollen mee in ambulance 14
15 2.9 Weigering behandeling patiënt weigert somatische behandeling patiënt weigert psychiatrische behandeling wilsverklaring ja handel conform nee wilsbekwaam accepteer weigering - patiënt is wilsbekwaam wanneer hij/zij goed geïnformeerd is en in staat is de gevolgen van zijn/haar beslissing te overzien - in acute situatie is het meestal niet mogelijk zorgvuldig te beoordelen of de patiënt feitelijk wilsbekwaam is; het is daarom verstandig bij twijfel te kiezen voor behandeling/vervoer < 12 jaar: toestemming ouder(s) of wettelijke vertegenwoordiger(s) vereist jaar:kind en ouder(s) hebben ieder een beslissingsbevoegdheid 16 jaar: patiënt beslist - informeer patiënt - documenteer - verleen zorg die niet geweigerd wordt - overdracht huisarts ja acuut gevaar voor zichzelf of anderen - schakel politie in bij acuut gevaar voor zichzelf of anderen - handel conform regionale afspraken nee pas meest doelmatige en minst ingrijpende (medische) handelingen toe 15
16 3.1 Airway ademweg vrij nee ja 3.2 Breathing behandel oorzaak Specifiek protocol - chin lift of - jaw thrust en/of - uitzuigen niet bij hoofd-/hersenletsel - oropharyngeale airway of - nasopharyngeale airway advanced airwaymanagement - supraglottic airway device of - endotracheale intubatie of - (naald)cricothyroidotomie - bij voorkeur geen supraglottic airway device bij neurotrauma - endotracheale intubatie: alleen bij (P)GCS (niet bij neurotrauma/cva) - eindstandig intuberen bij larynx-/tracheadoorsnijding 16
17 3.2 Breathing ademhaling sufficiënt nee ja 3.3 Circulation - duikletsel - ernstig hoofd-/hersenletsel - rookinhalatie - shock - levensbedreigende aandoeningen FiO 2 : draineren spanningspneumothorax - 3/4 afdekken (zuigende) borstwond - vreemd voorwerp in situ laten en vastzetten Specifiek protocol sufficiënte ademhaling: - normale huidskleur - ademfrequentie conform tabel volgt - saturatie > 95% - geen intrekkingen en/of gebruik hulpademhalingsspieren - niet hoorbare ademhaling - geen neusvleugelen - overige aandoeningen - normale huidskleur - ademfrequentie 12-20/min. - saturatie > 95% of bij COPD > 87% - geen gebruik hulpademhalingsspieren - niet hoorbare ademhaling FiO 2 op geleide streefsaturatie streefsaturatie: 96-98% 96-98% (COPD 88-92%) Reanimatie zuurstof via: -O 2 toedieningssysteem - CPAP - beademing 17
18 3.3 Circulation indien relevant beoordeel 12 afleidingen ECG circulatie stabiel nee shock nee ja Disability 3.4 ja Shock tachycardie nee Specifiek protocol instabiele circulatie: - shock of klinische aanwijzingen verlaagde cardiac output: bleek, zweten, koude extremiteiten, hypotensie, duizeligheid of verwardheid - syncope of verminderd bewustzijn veroorzaakt door verminderde cerebrale perfusie - hartfalen of verminderde coronair perfusie: decompensatie, longoedeem, verhoogde veneuze druk, perifeer oedeem, tachy- en bradycardie - verdenking ischemie myocard, pijn op de borst: zeker belangrijk bij onderliggend coronairlijden of hartziekte i.c.m. levensbedreigende complicaties hartfrequentie conform tabel ja Tachycardie volwassene Tachycardie kind 18
19 3.4 Disability gedaald bewustzijn, afwijkende FAST-test of andere neurologische afwijkingen nee 3.5 Exposure ja oorzaak is afwijkende nee bloedglucosespiegel ja 6.7 Hypo-/ hyperglykemie Specifiek protocol 19
20 3.5 Exposure/environment/ secondary survey Exposure - voor zover nodig ontkleden - patiënt tegen invloeden van buitenaf beschermen Secondary survey - Situation (event) - Background (voorgeschiedenis, medicatie, allergie) - Assessment (top-teen onderzoek, werkdiagnose, beleid) Specifiek protocol 20
21 4.1 Reanimatie reanimatie zinloos nee ja Overleden wilsverklaring of niet-reanimeren beleid ja handel overeenkomstig verklaring - verschijnselen biologische dood of - arrest > 15 min. zonder BLS en - geen hypothermie - geen drenkeling - geen trauma met PEA of - drenkeling - volledig bevroren - letaal letsel nee LVAD ja LVAD nee kind Reanimatie kind start reanimatie bij drenkeling 5 initiële beademingen volwassene Reanimatie volwassene 21
22 4.2 Reanimatie kind - 5 initiële beademingen - BLS 15:2 - minimaliseer elke onderbreking beoordeel hartritme defibrilleerbaar (VF/VT) - 1 shock 4 j/kg - hervat direct BLS gedurende 2 minuten - minimaliseer elke onderbreking - adrenaline 0,01 mg/kg i.v. vanaf 3 e defibrillatie (incl. AED shocks) - daarna elke 3-5 minuten - amiodaron 5 mg/kg i.v. na 3 e defibrillatie na 5 e defibrillatie (incl. AED shocks) ROSC ROSC na reanimatie bij drenkeling na intubatie: PEEP 5-8 cmh 2 O niet- defibrilleerbaar (PEA/asystolie) - hervat direct BLS gedurende 2 minuten - minimaliseer elke onderbreking - adrenaline 0,01 mg/kg i.v. zo snel mogelijk - daarna elke 3-5 minuten overweeg reversibele oorzaken 4x H - hypoxie - hypovolaemie - hypo-/hyperkaliëmie/metabole afwijkingen - hypothermie 4x T - spanningspneumothorax - tamponade - trombo-embolie - toxinen - bij cyanide-intoxicatie: hydroxocobalamine 140 mg/kg i.v. max 10 g (mits beschikbaar) lichaamstemperatuur o C - verdubbel medicatietijdsinterval adrenaline/amiodaron lichaamstemperatuur < 30 o C - maximaal 3 defibrillaties - geen medicatie persisterend niet-defibrilleerbaar ritme - overweeg staken reanimatie na 20 minuten ALS: overleg met (kinder)arts, MMT - ontkoppel beademingssysteem, geen herstel circulatie na 5 minuten: overleden 22
23 4.3 Reanimatie volwassene - BLS 30:2 - minimaliseer elke onderbreking beoordeel hartritme defibrilleerbaar (VF/VT) - 1 shock - hervat direct BLS gedurende 2minuten - minimaliseer elke onderbreking - adrenaline i.v. 1 mg na 3 e defibrillatie (incl. AED shocks) - daarna 1 mg elke 3-5 min. - amiodaron i.v. 300 mg na 3 e defibrillatie 150 mg na 5 e defibrillatie (incl. AED shocks) ROSC ROSC na reanimatie onrust/pijn bij (mechanische) thoraxcompressies - fentanyl i.v. 2 μg/kg (0,002 mg/kg) herhalen op geleide van resultaat - midazolam i.v. 2,5 mg herhalen op geleide van resultaat overweeg reversibele oorzaken 4x H - hypoxie - hypovolaemie - hypo-/hyperkaliëmie/metabole afwijkingen - hypothermie 4x T - spanningspneumothorax - tamponade - trombo-embolie - toxinen - bij cyanide-intoxocatie: hydroxocobalamine 10 g i.v. (mits beschikbaar) 1 e shock 200 J; daarna maximaal vermogen bij drenkeling: na intubatie PEEP 5-8 cmh 2 O niet-defibrilleerbaar (PEA/asystolie) - hervat direct BLS gedurende 2minuten - minimaliseer elke onderbreking - adrenaline i.v. 1 mg zo snel mogelijk - daarna 1 mg elke 3-5 min. persisterend niet-defibrilleerbaar ritme: - overweeg staken reanimatie na 20 minuten ALS - ontkoppel beademingssysteem geen herstel circulatie na 5 minuten: overleden - lichaamstemperatuur C - verdubbel medicatietijdsinterval adrenaline/amiodaron - lichaamstemperatuur < 30 C - maximaal 3 defibrillaties - geen medicatie pacemaker/icd: plaats magneet op huid bij PEA/asystolie 23
24 4.4 ROSC na reanimatie zuurstoftherapie op geleide SpO 2 12 afleidingen ECG beoordelen hypoglykemie corrigeren maag decomprimeren niet opwarmen bij verdenking CO-intoxicatie en/of cyanide-intoxicatie: FiO continueren 24
25 Specifieke protocollen 25
26 5 Cardiologie 26
27 5.1 Acuut Coronair Syndroom - nitroglycerine 0,4 mg s.l. op geleide pijn (streefscore 0) en syst. RR iedere 5 minuten - acetylsalicylzuur mg per os indien niet mogelijk 500 mg i.v. STEMI ja ADP-receptor blocker klachten 12 uur nee voorbereiding PCI medicatie conform regionale afspraken verdenking instabiele AP/non-STEMI NRS fentanyl i.v. 1 μg/kg (0,001 mg/kg) - fentanyl i.v. titreren op geleide van resultaat 27
28 5.1# STEMI Regionaal 28
29 5.2 Astma cardiale - nitroglycerine 0,4 mg s.l. op geleide van klachten en syst. RR iedere 5 minuten - furosemide 80 mg i.v. - morfine 2 mg i.v. maximaal 1x herhalen na 5 minuten geef CPAP bij onvoldoende oxygenatie ondanks maximale zuurstoftherapie 29
30 5.3 Bradycardie kind shock behandel hypoxie en shock vagale prikkeling nee ja - atropinesulfaat 0,02 mg/kg i.v. atropinesulfaat: - minimaal 0,1 mg - interval toediening atropinesulfaat is 2 minuten - geen atropinesulfaat bij status na harttransplantatie - adrenaline 0,01 mg/kg i.v. - atropinesulfaat 0,02 mg/kg i.v. - adrenaline 0,01 mg/kg i.v. overweeg pacen onrust/pijn bij pacen - fentanyl i.v. 1 μg/kg (0,001 mg/kg) titreren herhalen op geleide van resultaat - midazolam 0,05 mg/kg i.v. titreren herhalen op geleide van resultaat pacen: - frequentie: 90/min - start met 50 ma - ophogen in stappen van 5 ma tot capture - continueren tot ziekenhuis 30
31 5.4 Bradycardie volwassene instabiele circulatie - atropinesulfaat 0,5 mg i.v. unresponsive nee ja pacen - atropinesulfaat 1 mg i.v. - atropinesulfaat 1,5 mg i.v. pacen - overweeg adrenaline i.v. 2 μg - 10 μg/minuut titreren (0,002-0,01 mg/minuut) onrust/pijn bij pacen - fentanyl i.v. 1 μg/kg (0,001 mg/kg) titreren herhalen op geleide van resultaat - midazolam 2,5 mg i.v. titreren herhalen op geleide van resultaat atropinesulfaat: - interval toediening atropinesulfaat is 2 minuten - geen atropinesulfaat bij status na harttransplantatie pacen: - frequentie: 70/min - start met 50 ma, - ophogen in stappen van 5 ma tot capture - continueren tot ziekenhuis bij voorkeur via spuitenpomp bij STEMI primair behandelen conform protocol ACS en/of cardiogene shock 31
32 5.5 Cardiogene shock shock zonder longoedeem en/of ritmestoornis - Ringerlactaat i.v. 500 ml geen STEMI - Ringerlactaat i.v. 500 ml STEMI inferior met rechter ventrikel indien onzeker over lokalisatie infarct: - beperk Ringerlactaat i.v. tot 500 ml totaal - overleg met cardioloog over verdere toediening overige STEMI s 32
33 5.6 LVAD (Left Ventricular Assist Device) volwassene kind bel zo snel mogelijk het behandelcentrum (telefoonnr. op batterijpack) unresponsive alarm hoorbaar pomp gestopt ja start reanimatie (BLS manueel) Reanimatie volwassene nee Trendelenburg houding shockbaar ritme defibrilleren maximaal vermogen geen thoraxcompressies Ringerlactaat 500 ml i.v. i.o.m. behandelcentrum thoraxcompressies bij kinderen veroorzaken een dislocatie van het LVAD en/of een ruptuur op de aansluitingsplaats van het hart - pols is vaak niet voelbaar, bloeddruk en saturatie zijn mogelijk niet meetbaar bij volwassene; bij kind met LVAD echter wel - capilaire refill is een goede graadmeter voor de mate van circulatie misselijkheid, koude acra en duizelingen kunnen tekenen van pompfalen zijn ja Ringerlactaat 500 ml i.v. i.o.m. behandelcentrum - bel direct behandelcentrum (telefoonnr. op batterijpack) - geen verdere handelingen - direct vervoer nee 33
34 5.7 Pacemaker/ICD ICD vuurt bij VF/VT en (P)GCS > 3 ICD vuurt zonder noodzaak bradycardie (zonder capture) magneet op ICD zodat deze wordt uitgeschakeld magneet op pacemaker/ ICD zodat fixed rate ontstaat onrust/pijn bij vurende ICD - fentanyl i.v. 1 μg/kg (0,001 mg) titreren herhalen op geleide van resultaat - midazolam i.v. 0,05 mg/kg titreren 2,5 mg titreren - herhalen op geleide van resultaat - als ICD gevuurd heeft contact opnemen met behandelend ICD centrum voor verder beleid - een vurende ICD levert geen gevaar op voor hulpverleners bij contact met de patiënt 34
35 5.8 Tachycardie kind instabiele circulatie unresponsive nee ja cardioversie 1 joule/kg cardioversie 2 joule/kg cardioversie 2 joule/kg - amiodaron 5 mg/kg i.v. in 15 minuten cardioversie 2 joules/kg - amiodaron 5 mg/kg i.v. in 15 minuten ziekenhuis > 30 minuten (indicatie) of toestand patiënt verslechtert breed complex - amiodaron 5 mg/kg i.v. in 15 minuten - amiodaron 5 mg/kg i.v. in 15 minuten via spuitenpomp toediening staken bij toename hypotensie of ritmeverandering smal complex 35
36 5.9 Tachycardie volwassene instabiele circulatie unresponsive nee ja cardioversie 150 joule cardioversie 200 joule cardioversie max. vermogen - amiodaron 300 mg i.v. in 15 minuten cardioversie maximaal vermogen maximaal 3x - amiodaron 150 mg i.v. in 15 minuten cardioversie: maximaal vermogen maximaal 3x ziekenhuis > 30 minuten (indicatie) of toestand patiënt verslechtert breed complex - amiodaron 300 mg i.v. in 15 minuten - amiodaron 150 mg i.v. in 15 minuten met uitzondering van sinustachycardie, atriumfibrillatie en atriumflutter bij voorkeur via spuitenpomp toedienen staken bij toename hypotensie of ritmeverandering smal complex vagale manoeuvres - adenosine 6 mg i.v. - adenosine 12 mg i.v. - adenosine 12 mg i.v. 36
37 6 Interne 37
38 6.1 Acute bijnierschors insufficiëntie bekend met ziekte van Addison en/of andere vormen van bijnierschorsinsufficiëntie onderstaande symptomen kunnen voorkomen: - acute buikpijn -braken -hypoglykemie -hypotensie - koorts - misselijkheid - verminderd bewustzijn eigen medicatie patiënt (hydrocortison; Solucortef ) - hydrocortison i.v. < 1 jaar 25 mg 1 jaar - 6 jaar 50 mg 6 jaar 100 mg indien i.v. niet lukt i.m. 38
39 6.2 ALTE apparent life-threatening event - plotseling en onverwacht optredende ogenschijnlijk levensbedreigende situatie (bleek, slap, en/of blauw worden) bij een tevoren gezond kind van 0-2 jr. - ouder/verzorger moet het kind sterk stimuleren en is ervan overtuigd dat het kind zonder stimulatie zou zijn overleden altijd vervoer en overdracht 39
40 6.3 Anafylaxie/allergie - oorzaak anafylaxie/allergie wegnemen - patiënt in comfortabele positie -stridor - bronchospasme - shock - angio-oedeem - adrenaline i.m. (1:1000 oplossing) < 6 jaar 0,15 mg 6-12 jaar 0,3 mg 12 jaar 0,5 mg - herhalen op geleide van resultaat bij bronchospasme: - salbutamol/ipratropiumbromide vernevelen < 4 jaar 2,5/0,5 mg 4-18 jaar 5 /1 mg 18 jaar 2,5/0,5 mg - herhalen op geleide van resultaat - Ringerlactaat i.v. 20 ml/kg 500 ml - herhalen op geleide van resulaat - clemastine i.v 25 μg/kg (0,025 mg) max. 2 mg 2 mg i.v. 2 of meer symptomen: - jeuk/erytheem - urticaria - mictie- en/of defaecatiedrang - buikpijn/braken - adrenaline i.m. (1:1000 oplossing) < 6 jaar 0,15 mg 6-12 jaar 0,3 mg 12 jaar 0,5 mg - herhalen op geleide van resultaat - clemastine i.v 25 μg/kg (0,025 mg) max. 2 mg 2 mg i.v. 40
41 6.4 Astma bronchiale/ exacerbatie COPD - salbutamol/ipratropiumbromide vernevelen < 4 jaar 2,5/0,5 mg 4-18 jaar 5 /1 mg 18 jaar 2,5/0,5 mg - herhalen op geleide van resultaat - hydrocortison i.v. <1 jaar 25 mg 1 jaar - 6 jaar 50 mg 6 jaar 100 mg indien i.v. niet lukt i.m. 41
42 6.5 Epiglottitis - luchtwegprobleem - hoge koorts - zachte inspiratoire stridor -kwijlen onmiddellijk vervoer en overdracht - zuurstof toedienen op nietbedreigende wijze - geen mond-keel inspectie - geen naso-/oropharyngeale tube - geen aanvullende handelingen verrichten zoals ECG, bloeddruk, infuus, etc. - patiënt niet plat neerleggen 42
43 6.6 Hypo-/hyperthermie hypothermie < 35 o C hyperthermie - voorkom verdere afkoeling - verwijder natte kleding - passief opwarmen - verdubbel alle medicatie intervallen - geen medicatie bij temperatuur < 30 C koorts door - infectie - medicatie -drugs hitteuitputting/ hittekrampen - naar koelere omgeving - kleding losmaken/verwijderen overweeg/overleg ECC/CPB - isotone vloeistoffen laten drinken centrum bij verminderd bewustzijn met: - cardiale instabiliteit -hypotensie - ventriculaire aritmieën - lichaamstemp. < 28 C - Ringerlactaat i.v. 20 ml/kg 500 ml - herhalen op geleide van resulaat hitteberoerte - geheel ontkleden - snel koelen met water/ icepacks 43
44 6.7 Hypo-/hyperglykemie bloedglucosespiegel < 3,5 mmol/l bloedglucosespiegel > 14 mmol/l kan zelf eten/drinken ja - glucose 10% i.v. 2 ml/kg 50 ml - herhalen op geleide van resultaat eten/drinken (koolhydraten) 0,3 g/kg g nee - Ringerlactaat i.v. bij shock 10 ml/kg (max. 2x herhalen) 500 ml (max. 1x herhalen) - glucagon i.m. < 25 kg of < 8 jaar 0,5 mg 25 kg of 8 jaar bij gebruik orale bloedglucoseverlagende middelen: vervoer en overdracht 1 mg geen klinische verschijnselen: in overleg met (huis)arts/behandelaar extra bloedglucoseverlagende middelen (insuline laten bijspuiten/extra orale medicatie) 44
45 6.8 Intoxicaties verzamel zo veel mogelijk informatie bedrijfsspecifieke protocollen aanwezig specifiek LPA protocol geen LPA protocol behandeling conform bedrijfsspecifiek protocol overleg laagdrempelig met GAGS - tijdstip inname - verzamel stoffen en/of verpakkingen - maak ECG (verlenging QT-interval, infarct/spasme bij cocaïne) en bepaal glucose nodig bij informatieverzoek: - leeftijd/geslacht patiënt - lichaamsgewicht - naam product of verbinding - tijdstip van inname/blootstelling - symptomen en moment van ontstaan - reeds ingezette behandeling Intoxicaties specifiek bij inslikking: ingenomen hoeveelheid en concentratie contact NVIC (UMCU) behandeling conform NVIC richtlijn na inademing of bij oog/huidcontact: duur van blootstelling en concentratie 45
46 6.9 Intoxicaties (specifiek) drugs/medicatie delier/opwindingstoestand sedatieve toestand cave: - exited delirium syndrome (EDS) - ACS bij cocaïne - GHB onthouding etsende/ irriterende stoffen gassen/dampen zuivere opiaten intoxicatie met ernstige ademdepressie geen directe effecten lokaal (huid, aangezicht) inname - ontkleden - overweeg/overleg met centrum met hyperbare zuurstoftherapie rookinhalatie - naloxon intranasaal/i.v. 0,01 mg/kg (max. 0,1 mg) 0,1 mg - naloxon intranasaal/i.v. titreren op geleide van ademhaling max. 0,4 mg cave: - (ernstige) schade op termijn te verwachten - verwijder besmette kleding - langdurig spoelen: water of NaCl 0,9% - bij vastzittende kleding: direct beginnen met spoelen, daarna voorzichtig de kleding verwijderen en blijven spoelen cave: -hypothermie - mond spoelen met water - laten drinken (max. 250 ml) cave: braken glottisoedeem exacerbatie COPD (zeldzaam) cave: hypothermie onbetrouwbare pulse-oxymetrie CO-intoxicatie Rookinhalatie/ CO-intoxicatie 46
47 6.10 Laryngitis subglottica (dreigende) respiratoire insufficiëntie blafhoest - adrenaline vernevelen 5 mg - budesonide vernevelen 2 mg - budesonide vernevelen 2 mg rustig maar snel handelen kind en ouders/verzorgers geruststellen 47
48 6.11 Misselijkheid/braken - metoclopramide i.v. 0,1 mg/kg (max. 10 mg) 10 mg extrapyramidale verschijnselen - biperideen i.v. titreren 2,5-5 mg (vanaf 3 jaar) terughoudend toedienen bij kinderen/ouderen 48
49 6.12 Neusbloeding (non-trauma) neus snuiten - xylometazoline watje met 0,1% met duim en wijsvinger neusvleugels tenminste 10 min. (laten) dichtknijpen tamponeren met neustampon 49
50 6.13 Obstructie tracheacanule binnencanule zonder binnencanule verwijder binnencanule reinig binnencanule plaats deze terug trachea uitzuigen canule nee doorgankelijk ja trachea uitzuigen nee verwijder canule - reinig canule - plaats deze terug trachea uitzuigen stoma intubatie 50
51 6.14 Onrust - midazolam nasaal/i.v./i.m. 2,5 mg angst/onrust excited delirium syndroom snelle sedatie met - midazolam nasaal/i.v./i.m. 5 mg - midazolam nasaal/i.v./i.m. 1 mg herhalen op geleide van onrust (max. 7,5 mg) - kind: geen midazolam bij onrust - oudere: halve dosering - bij voorkeur titreren op geleide van resultaat - na sedatie geen buikligging - midazolam nasaal/i.v./i.m. 2,5 mg herhalen op geleide van onrust iedere 5 minuten criteria excited delirium syndrome: - extreem agressief of gewelddadig - verdenking intoxicatie met stimulerende middelen (verwijde pupillen) - ongevoelig voor pijn - versnelde ademhaling - sterk transpireren - erg onrustig (druk, gejaagd, geprikkeld, opgewonden)- - huid voelt warm aan - volgt aanwijzingen niet op - naakt of ongepast gekleed - buitengewoon sterk ( bovenmenselijke krachten ) - wordt niet moe ondanks sterke inspanning 51
52 6.15 Pijnbestrijding (P)GCS > 10 NRS 4 10 NRS < 4 hypovolemie ja - esketamine i.v. 0,25 mg/kg - paracetamol na 10 min.: - esketamine i.v. 0,125 mg/kg - paracetamol overweeg nee - paracetamol i.v. 20 mg/kg maximaal 1000 mg in 10 min. - paracetamol rectaal/per os 4-6 kg 120 mg rectaal 6-12 kg 240 mg rectaal kg 500 mg rectaal/per os > 25 kg 1000 mg rectaal/per os geen esketamine bij: - cardiale klachten - sikkelcelcrisis - esketamine i.v. - fentanyl i.v. 0,25 mg/kg 1-2 μg/kg (0,001-0,002 mg/kg) of - fentanyl intranasaal 2 μg/kg - paracetamol - paracetamol na 10 min: - esketamine i.v. 0,125 mg/kg - fentanyl i.v. 1-2 μg/kg (0,001-0,002 mg/kg) - fentanyl i.v. titreren op geleide van resultaat maximaal 4 μg/kg (0,004 mg/kg) - esketamine 0,25 mg/kg i.v. - lidocaïne 2% overweeg toediening bij volwassen patiënt met intraossale toegang voorafgaand aan andere medicatie en/of infusie: 0,5 mg/kg max. 40 mg (2 minuten in laten werken) nasaal: maximaal 1 ml/per neusgat fentanyl 50 μg/ml = 5 μg/0,1 ml nasaal: maximaal 1 ml/per neusgat - 10 kg: 20 μg 0,4 ml - 15 kg: 30 μg 0,6 ml - 20 kg: 40 μg 0,8 ml - 25 kg: 50 μg 1 ml - 30 kg: 60 μg 1,2 ml - 35 kg: 70 μg 1,4 ml - 40 kg: 80 μg 1,6 ml - 45 kg: 90 μg 1,8 ml - 50 kg: 100 μg 2 ml afronden naar dichtstbijzijnde gewicht 52
53 6.16 Pijnlijke Sikkelcelcrisis NRS Ringerlactaat i.v. 20 ml/kg 500 ml - fentanyl i.v. 1-2 μg/kg (0,001-0,002 mg/kg) titreren herhalen tot NRS < 4 of - fentanyl intranasaal 2 μg/kg (0,002 mg/kg) herhalen tot NRS < 4 paracetamol nasaal: maximaal 1 ml/per neusgat - paracetamol i.v. 20 mg/kg maximaal 1000 mg in 10 min. - paracetamol rectaal/per os 4-6 kg 120 mg rectaal 6-12 kg 240 mg rectaal kg 500 mg rectaal/per os > 25 kg 1000 mg rectaal/per os 53
54 6.17 Shock cardiogeen distributief obstructief hypovolemisch cardiogene shock overweeg: - spanningspneumothorax - harttamponade - massale longembolie anafylactische shock anafylactische reacties neurogene shock - Ringerlactaat i.v. 20 ml/kg tot normale hartfrequentie tot syst. RR > 90 bij bradycardie - atropinesulfaat i.v. 0,02 mg/kg (minimaal 0,1 mg) 0,5 mg (maximaal 3 mg) septische shock dehydratie - Ringerlactaat i.v. 20 ml/kg tot normale hartfrequentie tot syst. RR > 90 verbloeding - tranexaminezuur i.v. 20 mg/kg 1000 mg in 10 minuten Ringerlactaat i.v. 20 ml/kg tot normale freq. - alert: accepteer hypotensie - niet alert Ringerlactaat i.v. tot alert of syst. RR tussen bij kinderen permissive hypotension niet accepteren - bij hoofd-/hersenletsel i.c.m. hypovolemische shock waarbij patiënt niet alert is, streef naar syst. RR > 110 mmhg (zie hoofd-/hersenletsel) kinderen - normaalwaarden hartfrequentie kinderen, zie tabel maximale totale hoeveelheid Ringerlactaat 40 ml/kg 54
55 6.18 Wegraking (syncope) plotseling voorbijgaand verlies van bewustzijn met snel spontaan volledig herstel anamnese - uitlokkende factor(en) - prodromale verschijnselen - kortdurend bewusteloos geweest - helder bewustzijn direct na wegraking - binnen 15 minuten klachtenvrij uitsluiten - ECG: ischemie, ritme-/geleidingsstoornissen - syncope tijdens inspanning - neurologische symptomen/afwijkingen - bloedglucosespiegel < 3,5 mmol/l - alarmsignalen uitlokkende factoren - emotionele prikkel, angst, pijn - langdurig staan in drukke, warme omgeving prodromen - licht gevoel in het hoofd - misselijk, zweten, bleek - visusstoornissen alarmsignalen - familieanamnese acute hartdood < 40 jr. - syncope tijdens inspanning - 1e episode > 35 jr. - VG: hartafwijking, longembolie, pulmonale hypertensie 55
56 7 Neurologie 56
57 7.1 Convulsies persisterende convulsie(s) - midazolam intranasaal/i.m. 0,2 mg/kg 10 mg na 5 minuten - midazolam i.m. 0,2 mg/kg 10 mg indien i.v. toegang al beschikbaar - midazolam i.v. 0,1 mg/kg 5 mg i.v. - herhalen op geleide van resultaat EHGV en overdracht bij koorts: consulteer altijd de huisarts midazolam nasaal 1 ml/neusgat max. ampul 5 mg/ml gewicht dosis (mg) ml < 3 kg 0,5 0,1 3-5 kg 1 0,2 5-7,5 kg 1,5 0,3 7,5-10 kg 2 0, ,5 kg 2,5 0,5 12,5-15 kg 3 0, ,5 kg 3,5 0,7 17,5-20 kg 4 0, ,5 kg 4,5 0,9 22,5-25 kg kg 6 1, kg 7 1, kg 8 1, kg 9 1, > 50 kg 10 2 vervoer en overdracht altijd bij: - convulsie bij kind met koorts < 6 mnd. - recidief convulsie in dezelfde koortsperiode - convulsie > 15 minuten - convulsie met focale kenmerken - tekenen meningitis: meningeale prikkelingsverschijnselen, petechiën en/ of verlaagd bewustzijn opsporen/eventueel corrigeren onderliggende oorzaak - acuut symptomatisch: - exogene oorzaken: trauma, onttrekking (alcohol), intoxicatie, hyperthermie - endogene oorzaken: acute metabole stoornissen (hypo-/hyperglykemie), hypoxie, (kinderen), zwangerschap, convulsies bij ROSC - acute cerebrale pathologie: infecties, herseninfarct, hersenbloeding - laat symptomatisch: - encephalopathie na eerder doorgemaakte neurologische aandoening koorts 57
58 7.2 Neurologische symptomen afwijkende FAST-test en/of persisterende neurologische symptomen volledig hersteld neurologische symptomen ziekenhuis met i.v. trombolyse faciliteiten cave: hypoglykemie behandeling < 4,5 uur mogelijk alarmsymptomen hoofdpijn - acuut ontstane, zeer heftige hoofdpijn - hoofdpijn met misselijkheid en/of braken - nieuwe afwijkingen bij pupilcontrole - tekenen septische shock, petechiën - verminderd of verlies bewustzijn - thunderclap headache/donderslag hoofdpijn - focale neurologische afwijkingen - toename hoofdpijn na ongeval/klap tegen hoofd - hoofdpijn met koorts (en gedaald bewustzijn) - meningeale prikkeling vervoer en overdracht of overleg neuroloog 58
59 7.2# Neurologische symptomen regionaal 59
60 8 Psychiatrie 60
61 8.1 Angst-/paniekaanval somatische oorzaak uitgesloten binnen 15 minuten na aankomst ambulance volledig klachtenvrij EHGV (en overdracht) mogelijke somatische oorzaken: - respiratoir (longembolie) - circulatoir (hart- en vaatziekten) - metabool (intoxicatie, keto-acidose) - sepsis - pijn paniekaanval (Panic Attack): begrensde periode van intense angst of gevoel van onbehagen, waarbij vier (of meer) van de volgende symptomen plotseling ontstaan, die binnen tien minuten een maximum bereiken: - gevoel van ademnood of verstikking en/of naar adem snakken - hartkloppingen, bonzend hart of versnelde hartactie - pijn of onaangenaam gevoel op de borst - gevoel van duizeligheid, onvastheid, licht in het hoofd of flauwte - paresthesieën (verdoofde of tintelende gevoelens) - trillen of beven - transpireren - opvliegers of koude rillingen - misselijkheid of buikklachten - derealisatie (gevoel van onwerkelijkheid) of depersonalisatie (gevoel los van zichzelf te staan) - angst de zelfbeheersing te verliezen of gek te worden - angst dood te gaan 61
62 8.2 Overdracht psychiatrische patiënt onvrijwillige opname met geldige IBS onvrijwillige opname met geldige RM vrijwillige opname adequate overdracht nee - IBS/RM beschikbaar bij patiënt of op MKA - psychiatrische diagnose - huidige toestandsbeeld - informatie mogelijke risico s tijdens transport - behandeladvies tijdens vervoer - telefoonnummer GGZ voor consultatie onderweg voorwaarden voor verantwoord vervoer: - patiënt is op de hoogte van opname en bestemming - ontvangende GGZ instelling is geïnformeerd - onrust/agressie: - adequaat gesedeerd bij vertrek, of - begeleiding door politie met/zonder fixatie, of - begeleiding door GGZ met/zonder fixatie ja vervoer niet verantwoord GGZ/ambulancezorg nemen maatregelen Veilig vervoer psychiatrische patiënt GGZ informeert ambulancezorg 62
63 8.3 Veilig vervoer psychiatrische patiënt - vóór vertrek zoveel mogelijk de-escaleren - geruststellen, laten ontladen - vragen of patiënt crisiskaart heeft en deze adviezen zoveel mogelijk volgen - rustig en duidelijk blijven - eerlijke informatie geven over wat er gaat gebeuren - grenzen stellen - onrust beheersbaar - coöperatief - niet geladen - niet agressief -onrustig - oninvoelbaar - niet coöperatief - geladen - agressief - neem minst ingrijpende noodmaatregel - overweeg politieassistentie sedatie door verwijzer Onrust fixatie - alleen ter afwending van acuut gevaar; zo kort mogelijk - informeer patiënt en familie; onderbouwing noteren op ritformulier - geen buikligging na toedienen sedatie - overweeg bij vervoer gefixeerde patiënt begeleiding door politie of GGZ bestemming: - somatische component: SEH - psychiatrische beoordeling: veilige locatie volgens regionale afspraken - geplande opname: GGZ instelling 63
64 9 Traumachirurgie 64
65 9.1 kaakletsel Aangezichtsletsel (kaak/tand/neus/oog) manuele repositie onderkaak of tong verplaatsen in ventrale richting tandletsel neusbloeding oogletsel tand eruit van blijvend gebit - pak tand vast bij kroon - bij zichtbare contaminatie element < 10 sec. met NaCl 0,9% of koud kraanwater schoonspoelen - plaats tand z.s.m. terug - tanden op elkaar houden met papieren zakdoek of gaasje ertussen direct afspraak tandarts terugplaatsen niet mogelijk: - bewaar tand in NaCl 0,9% - niet snuiten - uitwendig zichtbare stolsels verwijderen - zo mogelijk voorovergebogen laten zitten - met duim en wijsvinger neusvleugels tenminste 10 minuten (laten) dichtknijpen corpus alienum - éénmalig proberen met natte (NaCl 0,9%) wattenstaaf te verwijderen - bovenste ooglid zo nodig omklappen - doorverwijzen naar oogarts brandwonden (chemische/thermisch) blijven spoelen: - fles-spoelmethode of met - Ringerlactaat of water (bij voorkeur op kamertemp.) mechanisch trauma - bij secretie: afdekken met verbandgaas en harde oogdop - geen secretie: afdekken met harde oogdop (druk op oogbol vermijden) 65
66 9.2 Bekken-/extremiteitenletsel amputatie fractuur/luxatie (verdenking) bekkenletsel - bloeding stelpen: - afdrukken - tourniquet aanleggen - wonddrukverband aanleggen - amputaat droog in plastic zak - zak met amputaat zo mogelijk in zak met smeltend ijs - Ringerlactaat i.v. voor bevrijding toedienen (indien mogelijk) 20 ml/kg 500 ml beknelling crushletsel ja - alignment fracturen en/of luxaties voor: - comfortabel vervoer - bedreigde circulatie - bedreigde huid - wond steriel verbinden - immobiliseren nee - reponeren - patellaluxatie - luxatie digiti hoge femurfractuur fixeren op vacuümmatras of m.b.v. bodysplinting - onderste extremiteiten endoroteren en bodysplinten - stabiliseren met behulp van bekkenstabilisator 66
67 9.3 Brandwonden chemisch - kleding waarop chemische middelen zijn gemorst snel verwijderen - 45 min. spoelen met overmaat lauw water thermisch bedrijfsspecifieke protocollen aanwezig ja behandeling conform bedrijfsspecifiek protocol nee contact NVIC (UMCU) behandeling conform NVIC richtlijn - Ringerlactaat i.v 0,25 ml/kg lichaamsgewicht x % TVLO / uur alleen bij: > 10% TVLO (2e/3e graads) > 15% TVLO (2e/3e graads) - gebruik geschikte (dubbele) handschoenen - gebruik (disposable) schorten - draag oogbescherming (bril) nodig bij informatieverzoek: - leeftijd/geslacht patiënt - lichaamsgewicht - naam product of verbinding - tijdstip van inname/blootstelling - symptomen en moment van ontstaan - reeds ingezette behandeling bij inslikking: ingenomen hoeveelheid en concentratie na inademing of bij oog/huidcontact: duur blootstelling en concentratie - 10 min. koelen met lauw water - geen water beschikbaar: hydrogel compres (max. 10 min.) brandwonden afdekken met metalline of huishoudfolie - Ringerlactaat i.v 0,25 ml/kg lichaamsgewicht x % TVLO / uur alleen bij: > 10% TVLO (2e/3e graads) > 15% TVLO (2e/3e graads) - knellende kleding alleen los knippen; niet verwijderen - sieraden verwijderen - aangedane lichaamsdelen hoog leggen - halfzittend vervoeren 67
68 9.4 Corpus alienum unresponsive -alert - geen effectieve hoest effectieve hoest - met laryngoscoop inspecteren - corpus alienum met Magilltang verwijderen tussen schouderbladen stoten 5x hoesten stimuleren 5 beademingen - thoraxcompressies: naald cricothyroïdotomie Heimlichmanoeuvre 5x -niet bij: < 1 jaar gevorderde zwangerschap 68
69 9.5 Duikletsel klachten ontstaan > 5 min. - < 24 uur na opstijgen klachten ontstaan acuut of 5 min. - decompressieziekte - hevige dyspnoe/hoesten - obstructieve shock - haemoptoë - retrosternale pijn - verlammingen - sensibiliteitstoornissen/ uitvalsverschijnselen - spraak-, gehoor-, visusklachten; duizelingen - pijn in gewrichten, botten en spieren - jeuk, rode vlekken - Ringerlactaat i.v. 20 ml/kg 500 ml afkoeling voorkomen - noteer duikprofiel, diepte, tijd, bijzonderheden - neem duikcomputer mee cave: mededuiker kan ook klachten krijgen - overdruk barotrauma (longburst) - luchtembolieën - (spannings)pneumothorax - mediastinaal-, halsemfyseem -hoesten - massale speeksel- en slijmvloed - haemoptoë - ritmestoornissen - acute cardiale klachten - retrosternale pijn - angineuze klachten - neurologische symptomen 69
70 9.6 Hoofd-/hersenletsel iedere vorm van letsel aan het hoofd, uitgezonderd oppervlakkig letsel in het aangezicht licht - initiële (P)GCS bewustzijnsverlies < 30 min. - posttraumatische anterograde amnesie < 24 uur bij tenminste 1 criterium - (P)GCS < 15 tijdens initieel onderzoek - focale neurologische uitval sinds trauma - verdenking schedel- of schedelbasisfractuur - posttraumatisch insult - relevant ongevalsmechanisme - amnesie voor gebeurtenissen voor of na het trauma (redelijk betrouwbaar > 5 jr.) - aanhoudende hoofdpijn -braken - bloedings- en/of stollingsafwijkingen - gebruik anticoagulantia (coumarinederivaten, NOAC s) - craniale neurochirurgische interventies in voorgeschiedenis - leeftijd 40 jr. - drugs- en/of alcoholintoxicatie - verdenking op niet accidentele oorzaak - bezorgdheid bij ambulance over de diagnose - geprikkeld en/of veranderd gedrag - zichtbaar letsel aan het hoofd (met uitzondering van enkel aangezichtsletsel) nog niet nader beschreven hierboven - sociale factoren (geen adequate verzorgende aanwezig in de thuissituatie) - blijvende bezorgdheid van de patiënt of verzorger vervoer en overdracht ernstig - initiële (P)GCS 12 - bewustzijnsverlies 30 min. - Ringerlactaat i.v. tot syst. RR > 110 mmhg 70
71 9.7 Penetrerend letsel - vreemd voorwerp in situ laten en vastzetten - wond steriel verbinden - bij (verdenking) fracturen immobiliseren - organen nooit reponeren - organen bedekken met: - steriel gaas bevochtigd met NaCl 0,9% of Ringerlactaat - steriel afdekken 71
LANDELIJK PROTOCOL AMBULANCEZORG. Versie 8 maart 2014
 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8 maart 2014 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 038 422 57 72 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-3-7
LANDELIJK PROTOCOL AMBULANCEZORG Versie 8 maart 2014 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 038 422 57 72 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-3-7
definitieve versie augustus 2014
 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8 maart 2014 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 038 422 57 72 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-3-7
LANDELIJK PROTOCOL AMBULANCEZORG Versie 8 maart 2014 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 038 422 57 72 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-3-7
Overzicht wijzigingen LPA 7.1 LPA 7.2 (maart 2011) Prot.nr. Titel Wijziging LPA Wijziging VLPA opmerking Voorblad x x 1. Persoonlijke gegevens
 Overzicht wijzigingen LPA 7.1 LPA 7.2 (maart 2011) Prot.nr. Titel Wijziging LPA Wijziging VLPA opmerking Voorblad x x 1. Persoonlijke gegevens 2. Inhoudsopgave x 2.1 Hoofdstuk x x 2.2 Alfabetisch x nvt
Overzicht wijzigingen LPA 7.1 LPA 7.2 (maart 2011) Prot.nr. Titel Wijziging LPA Wijziging VLPA opmerking Voorblad x x 1. Persoonlijke gegevens 2. Inhoudsopgave x 2.1 Hoofdstuk x x 2.2 Alfabetisch x nvt
inkijkexemplaar november 2015 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8 maart 2014
 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8 maart 2014 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 038 422 57 72 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-3-7
LANDELIJK PROTOCOL AMBULANCEZORG Versie 8 maart 2014 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 038 422 57 72 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-3-7
Erratum Manschap a Levensreddend handelen. Versie: 1.0, 31 december 2015
 Erratum Manschap a Levensreddend handelen Versie: 1.0, 31 december 2015 Inleiding Op 1 januari 2016 is versie 3 van het Landelijke protocol levensreddend handelen door de brandweer (LPLHB 3.0) gepubliceerd.
Erratum Manschap a Levensreddend handelen Versie: 1.0, 31 december 2015 Inleiding Op 1 januari 2016 is versie 3 van het Landelijke protocol levensreddend handelen door de brandweer (LPLHB 3.0) gepubliceerd.
Klinisch redeneren in acute situaties. Ijbelien Jungen
 Klinisch redeneren in acute situaties Ijbelien Jungen Alarm criteria Acute verandering in: Fysiologie Airway -bedreigde luchtwegen (b.v. Bij stridor, zwelling van de hals, sputumretentie) Breathing - (verandering
Klinisch redeneren in acute situaties Ijbelien Jungen Alarm criteria Acute verandering in: Fysiologie Airway -bedreigde luchtwegen (b.v. Bij stridor, zwelling van de hals, sputumretentie) Breathing - (verandering
ABCDE methodiek Biedt een vaste volgorde van het benaderen van het slachtoffer
 ABCDE methodiek Biedt een vaste volgorde van het benaderen van het slachtoffer Indien een stoornis in de vitale functie wordt waargenomen direct handelen (Treat as you go) A AIRWAY AND C-SPINE (= vrije
ABCDE methodiek Biedt een vaste volgorde van het benaderen van het slachtoffer Indien een stoornis in de vitale functie wordt waargenomen direct handelen (Treat as you go) A AIRWAY AND C-SPINE (= vrije
BIJLAGE 1: PROTOCOLLEN AMBULANCEZORG
 BIJLAGE 1: PROTOCOLLEN AMBULANCEZORG Airway en CWK-immbolisatie, Breathing, Circulation, Disability en Exposure (5 protocollen) Wervelkolom indicaties fixatie en bevrijding (2 protocollen) Triage en keuze
BIJLAGE 1: PROTOCOLLEN AMBULANCEZORG Airway en CWK-immbolisatie, Breathing, Circulation, Disability en Exposure (5 protocollen) Wervelkolom indicaties fixatie en bevrijding (2 protocollen) Triage en keuze
16 februari Voertuignummer Log In
 16 februari 2015 Verificatie avp nummer ach nummer Voertuignummer 09-110 Log In 16 februari 2015 Verificatie avp nummer ach nummer Voertuignummer 09-110 Voertuignummer 09-111 Voertuignummer 09-113 Log
16 februari 2015 Verificatie avp nummer ach nummer Voertuignummer 09-110 Log In 16 februari 2015 Verificatie avp nummer ach nummer Voertuignummer 09-110 Voertuignummer 09-111 Voertuignummer 09-113 Log
Gestructureerde benadering van het zieke kind door de huisarts
 Gestructureerde benadering van het zieke kind 15 mei 2013 Elkerliek ziekenhuis - Helmond Eric Brouwer, kinderarts HUISARTS & WETENSCHAP 2011 Wat is anders Nummer 1 Maart 2011 Obstructie ademweg Ademdepressie
Gestructureerde benadering van het zieke kind 15 mei 2013 Elkerliek ziekenhuis - Helmond Eric Brouwer, kinderarts HUISARTS & WETENSCHAP 2011 Wat is anders Nummer 1 Maart 2011 Obstructie ademweg Ademdepressie
LANDELIJK PROTOCOL AMBULANCEZORG. Versie 8.1 juni 2016 LPA 8.1
 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8.1 juni 2016 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 088 38 38 200 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-4-4
LANDELIJK PROTOCOL AMBULANCEZORG Versie 8.1 juni 2016 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 088 38 38 200 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-4-4
LANDELIJK PROTOCOL AMBULANCEZORG. Versie 8.1 juni 2016
 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8.1 juni 2016 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 088 38 38 200 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-4-4
LANDELIJK PROTOCOL AMBULANCEZORG Versie 8.1 juni 2016 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 088 38 38 200 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-4-4
LPA8.1 drukproef boek; juli 2016
 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8.1 juni 2016 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 088 38 38 200 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-4-4
LANDELIJK PROTOCOL AMBULANCEZORG Versie 8.1 juni 2016 1 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 088 38 38 200 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-4-4
Gebruikershandleiding Kindermedicatie-app
 Gebruikershandleiding Kindermedicatie-app (Windows versie) Voor een goede werking van de kindermedicatie-app is het volgende vereist: Apple iphone met ios 7.0 of hoger Android-compatible smartphone met
Gebruikershandleiding Kindermedicatie-app (Windows versie) Voor een goede werking van de kindermedicatie-app is het volgende vereist: Apple iphone met ios 7.0 of hoger Android-compatible smartphone met
LPA8.1 drukproef boek aug 2016
 LANDELIJK PROTOCOL AMBULANCEZORG Versie 8.1 juni 2016 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 088 38 38 200 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-4-4
LANDELIJK PROTOCOL AMBULANCEZORG Versie 8.1 juni 2016 Colofon Uitgave Ambulancezorg Nederland Postbus 489 8000 AL Zwolle 088 38 38 200 lpa@ambulancezorg.nl www.ambulancezorg.nl ISBN: 978-90-802887-4-4
Manschap A Levensreddende handelingen
 Manschap A Levensreddende handelingen Het IFV bedankt iedereen die een bijdrage heeft geleverd aan de inhoud van dit tekstboek Levensreddende handelingen. Alle rechten voorbehouden. Niets uit deze uitgave
Manschap A Levensreddende handelingen Het IFV bedankt iedereen die een bijdrage heeft geleverd aan de inhoud van dit tekstboek Levensreddende handelingen. Alle rechten voorbehouden. Niets uit deze uitgave
Kinderen met acute neurologische problematiek
 Kinderen met acute neurologische problematiek Thomas van Veen, Kinderarts 06-07-2015 Anne, 9 jaar aangereden door een auto Zij is aangereden door een auto voor het ziekenhuis Vader draagt haar de SEH op
Kinderen met acute neurologische problematiek Thomas van Veen, Kinderarts 06-07-2015 Anne, 9 jaar aangereden door een auto Zij is aangereden door een auto voor het ziekenhuis Vader draagt haar de SEH op
Als het mis gaat. Stoornissen bewustzijn. Frans Rutten Anesthesioloog/spoedarts
 Als het mis gaat. Stoornissen bewustzijn Frans Rutten Anesthesioloog/spoedarts Casus 1 Vrouw, 74 jaar diep bewusteloos gevonden in de tuin Bekend met diabetes type II Langzame snurkende ademhaling Langzame
Als het mis gaat. Stoornissen bewustzijn Frans Rutten Anesthesioloog/spoedarts Casus 1 Vrouw, 74 jaar diep bewusteloos gevonden in de tuin Bekend met diabetes type II Langzame snurkende ademhaling Langzame
ZO STIJF ALS EEN PLANK
 ZO STIJF ALS EEN PLANK Een casus vanuit de ambulancewereld 28 november 2010 C. Barendsen M. de le Lijs B. Huybrechts Ambulanceverpleegkundigen GGD Amsterdam 28 november 2010 2 ACHTERGROND INHOUD ABCDE
ZO STIJF ALS EEN PLANK Een casus vanuit de ambulancewereld 28 november 2010 C. Barendsen M. de le Lijs B. Huybrechts Ambulanceverpleegkundigen GGD Amsterdam 28 november 2010 2 ACHTERGROND INHOUD ABCDE
10-9-2014. r.ars 2013 1. Leerdoelen. BLS/Assisteren ALS module 1. Vaststellen circulatiestilstand. Circulatiestilstand vastgesteld.
 BLS/Assisteren ALS module 1 Volgens de laatste richtlijnen van de ERC en NRR 2010 Leerdoelen Belang van vroegtijdige herkenning verslechterende patiënt/ ABCDE benadering Het ALS algo Belang van goed uitgevoerde
BLS/Assisteren ALS module 1 Volgens de laatste richtlijnen van de ERC en NRR 2010 Leerdoelen Belang van vroegtijdige herkenning verslechterende patiënt/ ABCDE benadering Het ALS algo Belang van goed uitgevoerde
Casus 14 : Quinckslag. Casus bibliotheek
 Je bent als huisarts voor een geplande visite in een zorginstelling aanwezig. Plotseling word je door een verpleegkundige naar een andere patiënt geroepen die acuut onwel is geworden. Het betreft een 40-jarige,
Je bent als huisarts voor een geplande visite in een zorginstelling aanwezig. Plotseling word je door een verpleegkundige naar een andere patiënt geroepen die acuut onwel is geworden. Het betreft een 40-jarige,
A, B, C of run away? LVIZ symposium 17 april 2015 Drs. Monique Engel - Kinderarts-intensivist
 A, B, C of run away? LVIZ symposium 17 april 2015 Drs. Monique Engel - Kinderarts-intensivist Circulatiestilstand bij kinderen Etiologie/Pathofysiologie Vochtverlies Redistributie Toegenomen ademarbeid
A, B, C of run away? LVIZ symposium 17 april 2015 Drs. Monique Engel - Kinderarts-intensivist Circulatiestilstand bij kinderen Etiologie/Pathofysiologie Vochtverlies Redistributie Toegenomen ademarbeid
GEVORDERDE EERSTE HULP. Shock, Anafylaxie en de EpiPen. Pim de Ruijter. vrijdag 18 oktober 13
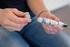 GEVORDERDE EERSTE HULP Shock, Anafylaxie en de EpiPen Pim de Ruijter Inhoud Kort over shock Wat is allergie precies? Allergische reactie Inhoud Anafylaxie en anafylactische shock Gebruik van de EpiPen
GEVORDERDE EERSTE HULP Shock, Anafylaxie en de EpiPen Pim de Ruijter Inhoud Kort over shock Wat is allergie precies? Allergische reactie Inhoud Anafylaxie en anafylactische shock Gebruik van de EpiPen
Besluit/afspraken over transport/definitieve behandeling
 SECONDARY ASSESSMENT = gericht op diagnose Anamnese - AMPLE - A: Allergie - M: Medicatie/intoxicaties - P: Voorgeschiedenis - L: Laatst gebruikte maaltijd - E: Context Volledig/gericht lichamelijk onderzoek
SECONDARY ASSESSMENT = gericht op diagnose Anamnese - AMPLE - A: Allergie - M: Medicatie/intoxicaties - P: Voorgeschiedenis - L: Laatst gebruikte maaltijd - E: Context Volledig/gericht lichamelijk onderzoek
A B D E. ABCDE-kaart voor huisartsen
 A B C D E ABCDE-kaart voor huisartsen Deze kaart is een leidraad voor spoedeisende situaties in de huisartsgeneeskunde en voor de opleiding van aios. Het is afhankelijk van de situatie welke interventies
A B C D E ABCDE-kaart voor huisartsen Deze kaart is een leidraad voor spoedeisende situaties in de huisartsgeneeskunde en voor de opleiding van aios. Het is afhankelijk van de situatie welke interventies
Verpleegkundig onderzoek van het kind
 Verpleegkundig onderzoek van het kind April 2016 Conny Alewijnse Kindertijd Periode van veranderingen Verschillen ontwikkelingsstadium Andere en anders verlopende ziektebeelden Reactie op ziekte en trauma
Verpleegkundig onderzoek van het kind April 2016 Conny Alewijnse Kindertijd Periode van veranderingen Verschillen ontwikkelingsstadium Andere en anders verlopende ziektebeelden Reactie op ziekte en trauma
verdachte patiënt moet strikte isolatie worden toegepast. die onder strikte isolatie vallen is een kap niet nodig.
 Overzicht van wijzigingen LPA 8.1; 1 juli 2016 Hoofdstuk Hoofdstuk naam Protocol Release_Notes 1 1. Inleiding Colofon LPA 8.1: ISBN nummer gewijzigd 1.1 1. Inleiding Voorwoord LPA 8.1: Voorwoord aanvulling
Overzicht van wijzigingen LPA 8.1; 1 juli 2016 Hoofdstuk Hoofdstuk naam Protocol Release_Notes 1 1. Inleiding Colofon LPA 8.1: ISBN nummer gewijzigd 1.1 1. Inleiding Voorwoord LPA 8.1: Voorwoord aanvulling
Ik ben zo benauwd. Titia Klemmeier/Josien Bleeker
 Ik ben zo benauwd Titia Klemmeier/Josien Bleeker dyspneu ademnood kortademigheid benauwdheid Bemoeilijkte ademhaling Programma Inventarisatie leerdoelen Kennis over de praktijk? Alarmsymptomen Achtergrond
Ik ben zo benauwd Titia Klemmeier/Josien Bleeker dyspneu ademnood kortademigheid benauwdheid Bemoeilijkte ademhaling Programma Inventarisatie leerdoelen Kennis over de praktijk? Alarmsymptomen Achtergrond
Robbert Groenewegen SEH-arts
 Robbert Groenewegen SEH-arts Man 26 jaar, bekende GHB gebruiker Op straat aangetroffen roepend op straat, verward en agressief Onder politiebewaking geboeid door RAV naar SEH gebracht. Heeft midazolam
Robbert Groenewegen SEH-arts Man 26 jaar, bekende GHB gebruiker Op straat aangetroffen roepend op straat, verward en agressief Onder politiebewaking geboeid door RAV naar SEH gebracht. Heeft midazolam
BLS en ALS bij kinderen. Laatste richtlijnen: ILCOR 2005
 BLS en ALS bij kinderen Laatste richtlijnen: ILCOR 2005 ILCOR RICHTLIJNEN 2005 DOELSTELLINGEN Kort en eenvoudig Voor kinderen en volwassenen meer uniformiteit BLS (basic life support) AED (automated external
BLS en ALS bij kinderen Laatste richtlijnen: ILCOR 2005 ILCOR RICHTLIJNEN 2005 DOELSTELLINGEN Kort en eenvoudig Voor kinderen en volwassenen meer uniformiteit BLS (basic life support) AED (automated external
Landelijke Kindermedicatie Ambulancezorg/LPA 7.2. Eerste druk, 2012
 Landelijke Kindermedicatie Ambulancezorg/LPA 7.2 Eerste druk, 2012 Vormgeving Vormix, Maarssen Druk Stimio Communicatie & Projecten, Tiel Disclaimer Hoewel bij het ontwikkelen de grootst mogelijke zorg
Landelijke Kindermedicatie Ambulancezorg/LPA 7.2 Eerste druk, 2012 Vormgeving Vormix, Maarssen Druk Stimio Communicatie & Projecten, Tiel Disclaimer Hoewel bij het ontwikkelen de grootst mogelijke zorg
Eerste Hulp aan Kinderen: eindtermen (vastgesteld door het College van Deskundigen in mei 2006) Doelgroep
 Eerste Hulp aan Kinderen: eindtermen (vastgesteld door het College van Deskundigen in mei 2006) Doelgroep a. Bezitters van het diploma Eerste Hulp b. Belangstellenden die (nog) niet in het bezit zijn van
Eerste Hulp aan Kinderen: eindtermen (vastgesteld door het College van Deskundigen in mei 2006) Doelgroep a. Bezitters van het diploma Eerste Hulp b. Belangstellenden die (nog) niet in het bezit zijn van
Uitvoering van de ABCDE methode
 Uitvoering van de ABCDE methode Deze pagina beschrijft de uitvoering van de ABCDE methodiek. Om deze pagina goed te kunnen gebruiken, lees eerst de andere pagina's over het protocol, te beginnen bij de
Uitvoering van de ABCDE methode Deze pagina beschrijft de uitvoering van de ABCDE methodiek. Om deze pagina goed te kunnen gebruiken, lees eerst de andere pagina's over het protocol, te beginnen bij de
Wijzigingen triage-criteria TriageWijzer, update 2014.
 Wijzigingen triage-criteria TriageWijzer, update 2014. Alle ingangsklachten: Apathisch wordt: AVPU niet A; Vaatletsel wordt: Ischemie; Hoog letselrisico wordt: Hoog energetisch trauma Kleinere tekstcorrecties
Wijzigingen triage-criteria TriageWijzer, update 2014. Alle ingangsklachten: Apathisch wordt: AVPU niet A; Vaatletsel wordt: Ischemie; Hoog letselrisico wordt: Hoog energetisch trauma Kleinere tekstcorrecties
Opzet. Protocollen. en de praktijk. Casus 1. Bij aankomst Kenmerk De mens hebben nooit zelfde boek als ik gelezen Cpr vietnam
 Opzet Protocollen. en de praktijk Inleiding 3 casussen discussie Drs. Ronald de Vos Driekes van der Weert protocollen De mens Kenmerk Protocollen Eenduidig Structuur Vervangen mondeling commando Kenmerk
Opzet Protocollen. en de praktijk Inleiding 3 casussen discussie Drs. Ronald de Vos Driekes van der Weert protocollen De mens Kenmerk Protocollen Eenduidig Structuur Vervangen mondeling commando Kenmerk
MAAR OOK ABCDE ELDERS
 VANDAAG CIRCULATIE SHOCK Stukje herhaling ABCDE Shock Bewaking hemodynamiek Jan Hoefnagel IC-verpleegkundige Canisius Wilhelmina Ziekenhuis 1 Monique Bonn (IC-verpleegkundige UMCN) Jeroen Verwiel (Intensivist
VANDAAG CIRCULATIE SHOCK Stukje herhaling ABCDE Shock Bewaking hemodynamiek Jan Hoefnagel IC-verpleegkundige Canisius Wilhelmina Ziekenhuis 1 Monique Bonn (IC-verpleegkundige UMCN) Jeroen Verwiel (Intensivist
12 Langdurige epileptische aanvallen
 12 Langdurige epileptische aanvallen Definitie en etiologie Incidentie Anamnese Lichamelijk onderzoek Epileptische aanvallen duren van enkele seconden tot hooguit enkele minuten. In de literatuur wordt
12 Langdurige epileptische aanvallen Definitie en etiologie Incidentie Anamnese Lichamelijk onderzoek Epileptische aanvallen duren van enkele seconden tot hooguit enkele minuten. In de literatuur wordt
Reanimatie volwassene. Richtlijnen 2010
 Reanimatie volwassene Richtlijnen 2010 Inhoud Inleiding Belangrijkste wijzigingen voor de hulpverlener-ambulancier ALS-schema Aandachtspunten Vragen Waarom nieuwe richtlijnen? Reanimatie anno 1767 (richtlijnen
Reanimatie volwassene Richtlijnen 2010 Inhoud Inleiding Belangrijkste wijzigingen voor de hulpverlener-ambulancier ALS-schema Aandachtspunten Vragen Waarom nieuwe richtlijnen? Reanimatie anno 1767 (richtlijnen
Bijlage 1: GGz-triagewijzer
 Bijlage 1: GGz-triagewijzer Voor deze generieke module is een GGz-triagewijzer ontwikkeld, op basis waarvan de voorwacht van de acuut psychiatrische hulpverlening in kan schatten welke hulpverlening een
Bijlage 1: GGz-triagewijzer Voor deze generieke module is een GGz-triagewijzer ontwikkeld, op basis waarvan de voorwacht van de acuut psychiatrische hulpverlening in kan schatten welke hulpverlening een
EINDTERMEN EERSTEHULPVERLENER LPEV
 =========================================== EINDTERMEN EERSTEHULPVERLENER LPEV =========================================== Vastgesteld : 01-03-2015 * DEEL 1 : DEEL 2 : DEEL 3 : Eindtermen Basis Eerstehulpverlener
=========================================== EINDTERMEN EERSTEHULPVERLENER LPEV =========================================== Vastgesteld : 01-03-2015 * DEEL 1 : DEEL 2 : DEEL 3 : Eindtermen Basis Eerstehulpverlener
Reanimatie richtlijnen. 25 mei 2002 Utrecht
 Reanimatie richtlijnen 25 mei 2002 Utrecht Reanimatie richtlijnen Marcel Bontje BHV Plus Simpel(er) Noodzakelijke handelingen Hogere retentie Verbeteren uitkomst Evidence Based Niveau van bewijsvoering:
Reanimatie richtlijnen 25 mei 2002 Utrecht Reanimatie richtlijnen Marcel Bontje BHV Plus Simpel(er) Noodzakelijke handelingen Hogere retentie Verbeteren uitkomst Evidence Based Niveau van bewijsvoering:
Maatschappelijk handelen
 (Ambulance) Thema : Primary Survey Opvang van de laag complexe patiënt Januari 2014 - Het controleren van de vitale functies ( bloeddruk, saturatie, hartritme) - Het toedienen van O2 opgeleide van gegevens
(Ambulance) Thema : Primary Survey Opvang van de laag complexe patiënt Januari 2014 - Het controleren van de vitale functies ( bloeddruk, saturatie, hartritme) - Het toedienen van O2 opgeleide van gegevens
Protocol Oververhitting
 Inleiding Oververhitting (hyperthermie, hitteletsel) ontstaat wanneer het lichaam meer warmte produceert dan dat het kan afgeven. Hierdoor kan de lichaamstemperatuur oplopen tot boven de normale waarden.
Inleiding Oververhitting (hyperthermie, hitteletsel) ontstaat wanneer het lichaam meer warmte produceert dan dat het kan afgeven. Hierdoor kan de lichaamstemperatuur oplopen tot boven de normale waarden.
EINDTERMEN INSTRUCTEUR LPEV
 =========================================== EINDTERMEN INSTRUCTEUR LPEV =========================================== Vastgesteld : 01-02-2013 * DEEL 1 : Algemeen DEEL 2 : Eindtermen Basis Instructeur-LPEV
=========================================== EINDTERMEN INSTRUCTEUR LPEV =========================================== Vastgesteld : 01-02-2013 * DEEL 1 : Algemeen DEEL 2 : Eindtermen Basis Instructeur-LPEV
Het kind in Acute Nood September Dennis van der Geld Ambulance verpleegkundige NRR Docent-instructeur BLS/AED/PBLS
 Het kind in Acute Nood September 2018 Dennis van der Geld Ambulance verpleegkundige NRR Docent-instructeur BLS/AED/PBLS Doel Herken het kind in acute nood Specifieke volgorde PBLS te begrijpen Nut van
Het kind in Acute Nood September 2018 Dennis van der Geld Ambulance verpleegkundige NRR Docent-instructeur BLS/AED/PBLS Doel Herken het kind in acute nood Specifieke volgorde PBLS te begrijpen Nut van
OVBK: Initial assessment
 OVBK: Initial assessment -1- Initial assessment. Herkennen van levensbedreigingen Determineren overig letsel Bepalen zorgprioriteit SEH opleiding UMCN 2-1- Initial assessment. -1- Initial assessment. Bestaat
OVBK: Initial assessment -1- Initial assessment. Herkennen van levensbedreigingen Determineren overig letsel Bepalen zorgprioriteit SEH opleiding UMCN 2-1- Initial assessment. -1- Initial assessment. Bestaat
Specialistische reanimatie van kinderen
 Specialistische reanimatie van kinderen Introductie Dit hoofdstuk bevat de richtlijnen specialistische reanimatie van kinderen. Deze richtlijnen zijn gebaseerd op de uitgave van de European Resuscitation
Specialistische reanimatie van kinderen Introductie Dit hoofdstuk bevat de richtlijnen specialistische reanimatie van kinderen. Deze richtlijnen zijn gebaseerd op de uitgave van de European Resuscitation
Left Ventriculair Assist Device
 Left Ventriculair Assist Device Hans Tempelman Tim Lisman 8 december 2011 Inhoud Inleiding Indicatie LVAD Opvang op de IC na implantatie LVAD Monitor LVAD, wat houden die getallen in Problemen (RV, trombus
Left Ventriculair Assist Device Hans Tempelman Tim Lisman 8 december 2011 Inhoud Inleiding Indicatie LVAD Opvang op de IC na implantatie LVAD Monitor LVAD, wat houden die getallen in Problemen (RV, trombus
Eerste Hulp aan kinderen. Jan Biekens Docent Eerste Hulp
 Eerste Hulp aan kinderen Jan Biekens Docent Eerste Hulp Ongevallen zuigeling Vallen van tafel, bed of commode Verslikken Verbranding Vergiftiging Ongevallen peuter/kleuter Vallen Verslikken Verdrinking
Eerste Hulp aan kinderen Jan Biekens Docent Eerste Hulp Ongevallen zuigeling Vallen van tafel, bed of commode Verslikken Verbranding Vergiftiging Ongevallen peuter/kleuter Vallen Verslikken Verdrinking
BASISOPLEIDING BEDRIJFSHULPVERLENING Niet spoedeisende Eerste Hulp
 INHOUDSOPGAVE 3 NIET SPOEDEISENDE EERSTE HULP... - 2-3.1 Flauwte... - 2-3.2 Wonden... - 2-3.3 Neusbloeding... - 4-3.4 Letsel aan het oog... - 4-3.5 Kneuzing / verstuiking... - 4-3.6 Botbreuken / ontwrichting...
INHOUDSOPGAVE 3 NIET SPOEDEISENDE EERSTE HULP... - 2-3.1 Flauwte... - 2-3.2 Wonden... - 2-3.3 Neusbloeding... - 4-3.4 Letsel aan het oog... - 4-3.5 Kneuzing / verstuiking... - 4-3.6 Botbreuken / ontwrichting...
Reanimatie pediatrie. Richtlijnen 2010
 Reanimatie pediatrie Richtlijnen 2010 Belangrijkste aandachtspunten : minimaal 1/3 diepte van de borstkas. Tempo minimaal 100 per minuut Zeer sterke focus op minimale onderbreking van de reanimatie! Belangrijkste
Reanimatie pediatrie Richtlijnen 2010 Belangrijkste aandachtspunten : minimaal 1/3 diepte van de borstkas. Tempo minimaal 100 per minuut Zeer sterke focus op minimale onderbreking van de reanimatie! Belangrijkste
Cardioverteren. Defibrilleren. Tachycardie
 Cardioverteren Defibrilleren Reanimeren Cardioverteren Boezem en kamertachycardiëen zonder collaps Onder gecontroleerde omstandigheden Synchronisatie! (medicamenteuze/electrische methode) Defibrilleren
Cardioverteren Defibrilleren Reanimeren Cardioverteren Boezem en kamertachycardiëen zonder collaps Onder gecontroleerde omstandigheden Synchronisatie! (medicamenteuze/electrische methode) Defibrilleren
Basisreanimatie volwassenen. CPR-werkgroep Heilig Hart Ziekenhuis Mol
 Basisreanimatie volwassenen CPR-werkgroep Heilig Hart Ziekenhuis Mol Overlevingsketen is de basis voor Advanced Life Support en een goede en snel begonnen is doorslaggevend voor het succes van de ALS en
Basisreanimatie volwassenen CPR-werkgroep Heilig Hart Ziekenhuis Mol Overlevingsketen is de basis voor Advanced Life Support en een goede en snel begonnen is doorslaggevend voor het succes van de ALS en
Doel. Definities. Indicatie. Werkwijze/beslisboom. Uniforme opvang van de trauma patiënt op de Intensive care
 Doel Uniforme opvang van de trauma patiënt op de Intensive care Definities Het protocol begint met hetgeen de patiënt het meest bedreigd (treat first what kills first). Treft men tijdens de opvang een
Doel Uniforme opvang van de trauma patiënt op de Intensive care Definities Het protocol begint met hetgeen de patiënt het meest bedreigd (treat first what kills first). Treft men tijdens de opvang een
Specialistische reanimatie van volwassenen
 Specialistische reanimatie van volwassenen 46 Nederlandse Reanimatie Raad / Belgische Reanimatieraad Introductie Deze richtlijnen zijn bestemd voor de professionele hulpverleners. Veranderingen in de richtlijnen
Specialistische reanimatie van volwassenen 46 Nederlandse Reanimatie Raad / Belgische Reanimatieraad Introductie Deze richtlijnen zijn bestemd voor de professionele hulpverleners. Veranderingen in de richtlijnen
Reanimatie bij hypothermie / verdrinking. Marlies Morsink SEH-arts KNMG Radboudumc
 Reanimatie bij hypothermie / verdrinking Marlies Morsink SEH-arts KNMG Radboudumc Hypothermie Na expositie aan kou! Wanneer hypothermie? lichaamstemperatuur < 35 gr. C. Classificatie: Lichte hypothermie
Reanimatie bij hypothermie / verdrinking Marlies Morsink SEH-arts KNMG Radboudumc Hypothermie Na expositie aan kou! Wanneer hypothermie? lichaamstemperatuur < 35 gr. C. Classificatie: Lichte hypothermie
Competenties Eerste Hulp
 Onderdeel 01. Vijf belangrijke punten bij het verlenen van Eerste Hulp de vijf belangrijke punten toepassen. maatregelen te nemen om de veiligheid van zichzelf, medehulpverleners, omstanders en slachtoffer(s)
Onderdeel 01. Vijf belangrijke punten bij het verlenen van Eerste Hulp de vijf belangrijke punten toepassen. maatregelen te nemen om de veiligheid van zichzelf, medehulpverleners, omstanders en slachtoffer(s)
CVA / TIA. Dr. Wim Verstappen, huisarts, medisch manager HOV
 CVA / TIA Dr. Wim Verstappen, huisarts, medisch manager HOV Casus I Patiënt, man, 79 jr. Bellen om 15.00u Vanmorgen periode alles uit de hand laten vallen Traag Van de trap gevallen. Bloedende hoofdwond
CVA / TIA Dr. Wim Verstappen, huisarts, medisch manager HOV Casus I Patiënt, man, 79 jr. Bellen om 15.00u Vanmorgen periode alles uit de hand laten vallen Traag Van de trap gevallen. Bloedende hoofdwond
Bijlage 14A. SYMPTOOMSCOREFORMULIER DUBBELBLINDE PLACEBOGECONTROLEERDEKOEMELK PROVOCATIE 2 E EN 3 E LIJN
 Bijlage 14A. SYMPTOOMSCOREFORMULIER DUBBELBLINDE PLACEBOGECONTROLEERDEKOEMELK PROVOCATIE 2 E EN 3 E LIJN Betreft 0 TEST DAG 1 (Voor zowel TEST DAG 1 en TEST DAG 2 wordt dit formulier ingevuld) 0 TESTDAG
Bijlage 14A. SYMPTOOMSCOREFORMULIER DUBBELBLINDE PLACEBOGECONTROLEERDEKOEMELK PROVOCATIE 2 E EN 3 E LIJN Betreft 0 TEST DAG 1 (Voor zowel TEST DAG 1 en TEST DAG 2 wordt dit formulier ingevuld) 0 TESTDAG
Gespecialiseerd Ambulancevervoer. Voor Psychiatrisch Patiënten Presentatie dd 21 05 2013 Door Bryan Tjon a Njoek, Chauffeur Jerzy Koopmans SPV
 Gespecialiseerd Ambulancevervoer Voor Psychiatrisch Patiënten Presentatie dd 21 05 2013 Door Bryan Tjon a Njoek, Chauffeur Jerzy Koopmans SPV Juni 1892 Pilot gespecialiseerd vervoer 2 jaar voorbereiding
Gespecialiseerd Ambulancevervoer Voor Psychiatrisch Patiënten Presentatie dd 21 05 2013 Door Bryan Tjon a Njoek, Chauffeur Jerzy Koopmans SPV Juni 1892 Pilot gespecialiseerd vervoer 2 jaar voorbereiding
- Hun lichaamstemperatuur boven 39 graden koorts is - Ze 1-op 1 aandacht van de leidster nodig hebben - Ze een besmettelijke ziekte hebben
 Protocol zieken kinderen en medicijnen kinderdagverblijf De Speelhaven Schuitevoerderslaan 16 1671 JZ Medemblik februari 2015 Inhoud 1. Inleiding 2. Zieke kinderen 3. Preventie 4. Wijze van handelen door
Protocol zieken kinderen en medicijnen kinderdagverblijf De Speelhaven Schuitevoerderslaan 16 1671 JZ Medemblik februari 2015 Inhoud 1. Inleiding 2. Zieke kinderen 3. Preventie 4. Wijze van handelen door
Reanimatie van de pasgeborene
 Reanimatie van de pasgeborene Anne Debeer, neonatale intensieve zorgen, UZ Leuven Katleen Plaskie, neonatale intensieve zorgen, St Augustinus Wilrijk Luc Cornette, neonatale intensieve zorgen, AZ St-Jan
Reanimatie van de pasgeborene Anne Debeer, neonatale intensieve zorgen, UZ Leuven Katleen Plaskie, neonatale intensieve zorgen, St Augustinus Wilrijk Luc Cornette, neonatale intensieve zorgen, AZ St-Jan
BLS ers redden LEVENS!
 BLS ers redden LEVENS! maar, instructeurs verdienen de credits.of Even voorstellen.. Jan Bosch werkzaam bij de RAD Hollands-Midden ambulanceverpleegkundige / projectleider sinds 2005 observaties bij pre-klinische
BLS ers redden LEVENS! maar, instructeurs verdienen de credits.of Even voorstellen.. Jan Bosch werkzaam bij de RAD Hollands-Midden ambulanceverpleegkundige / projectleider sinds 2005 observaties bij pre-klinische
ANDELIJK ROTOCOL MBULANCEZORG. Versie 7.2 maart 2011
 ANDELIJK ROTOCOL MBULANCEZORG Versie 7.2 maart 2011 Deze versie is tot stand gekomen door Ambulancezorg Nederland in samenwerking met de NVMMA en V&VN AZ. Met dank aan: E.A.R. Ariëns H.A. Bosker J.J.A.
ANDELIJK ROTOCOL MBULANCEZORG Versie 7.2 maart 2011 Deze versie is tot stand gekomen door Ambulancezorg Nederland in samenwerking met de NVMMA en V&VN AZ. Met dank aan: E.A.R. Ariëns H.A. Bosker J.J.A.
Titel Regionale procedure raaa binnen Netwerk Acute Zorg Euregio. Pagina 1 van 5
 Soort Document Procedure Code AZE.RAAA.01 Titel Regionale procedure raaa binnen Netwerk Acute Zorg Euregio Dienst/afdeling Expertgroep raaa Versie 1.0 Status Definitief Datum 8-11-2017 Pagina 1 van 5 Aantal
Soort Document Procedure Code AZE.RAAA.01 Titel Regionale procedure raaa binnen Netwerk Acute Zorg Euregio Dienst/afdeling Expertgroep raaa Versie 1.0 Status Definitief Datum 8-11-2017 Pagina 1 van 5 Aantal
Licht traumatisch hoofd-/ hersenletsel bij kinderen
 Licht traumatisch hoofd-/ hersenletsel bij kinderen 2 In deze folder leest u over de verschijnselen en de mogelijke gevolgen van een licht traumatisch hoofd-/hersenletsel bij uw kind (hersenschudding of
Licht traumatisch hoofd-/ hersenletsel bij kinderen 2 In deze folder leest u over de verschijnselen en de mogelijke gevolgen van een licht traumatisch hoofd-/hersenletsel bij uw kind (hersenschudding of
Wat gaan we doen. Van LPA 7 naar LPA 8 Verschillen Overeenkomsten. Medicamenten Voor- en nadelen. Pijnstilling in de LPA 8
 Wat gaan we doen Pijnstilling in de LPA 8 17 september 2014 Fabian Kooij Anesthesioloog, AMC MMT arts, Lifeliner 1 Van LPA 7 naar LPA 8 Verschillen Overeenkomsten Medicamenten Voor- en nadelen Wat gaat
Wat gaan we doen Pijnstilling in de LPA 8 17 september 2014 Fabian Kooij Anesthesioloog, AMC MMT arts, Lifeliner 1 Van LPA 7 naar LPA 8 Verschillen Overeenkomsten Medicamenten Voor- en nadelen Wat gaat
Casus 5. Kavita Ramdien, Rob Vermond, Jurre Stens
 Casus 5 Kavita Ramdien, Rob Vermond, Jurre Stens Inleiding casus 5 U gaat als co-assistent mee met de ambulance die gewaarschuwd is door de buren (die een sleutel hebben) van een 70-jarige man, die zij
Casus 5 Kavita Ramdien, Rob Vermond, Jurre Stens Inleiding casus 5 U gaat als co-assistent mee met de ambulance die gewaarschuwd is door de buren (die een sleutel hebben) van een 70-jarige man, die zij
Sepsis in de huisartsenpraktijk. Feike Loots Arts-onderzoeker IQ healthcare, Radboudumc
 Sepsis in de huisartsenpraktijk Feike Loots Arts-onderzoeker IQ healthcare, Radboudumc Disclosure belangenverstrengeling voor de sprekers van de AZO scholingsavond (Potentiële) belangenverstrengeling Voor
Sepsis in de huisartsenpraktijk Feike Loots Arts-onderzoeker IQ healthcare, Radboudumc Disclosure belangenverstrengeling voor de sprekers van de AZO scholingsavond (Potentiële) belangenverstrengeling Voor
Middelenmisbruik en crisis
 Middelenmisbruik en crisis Een lastige combinatie Mike Veereschild Tom Buysse Middelengebonden spoedeisende situaties Intoxicatie van een verslavend middel Onthouding van een verslavend middel Kernsymptomen
Middelenmisbruik en crisis Een lastige combinatie Mike Veereschild Tom Buysse Middelengebonden spoedeisende situaties Intoxicatie van een verslavend middel Onthouding van een verslavend middel Kernsymptomen
Afkappunten sedatieprotocol*
 Patiënt: Onrustig? Oncomfortabel? Pijn? VAS COMFORT gedragscore VAS < 4 VAS 4 "Geen distress" Afkappunten sedatieprotocol* 6 10 23 30 "Enstige distress" COMFORT gedragschaal "Grijs gebied" (11-22) Beslist
Patiënt: Onrustig? Oncomfortabel? Pijn? VAS COMFORT gedragscore VAS < 4 VAS 4 "Geen distress" Afkappunten sedatieprotocol* 6 10 23 30 "Enstige distress" COMFORT gedragschaal "Grijs gebied" (11-22) Beslist
Dia 1. Dia 2. Dia 3. Het kind in Acute Nood November Leerdoelen. Programma. Herken het kind in acute nood. Specifieke volgorde PBLS te begrijpen
 Dia 1 Het kind in Acute Nood November 2015 Dennis van der Geld Ambulance verpleegkundige Praktijkopleider Acute Zorg NRR Docent-instructeur BLS/AED/PBLS Dia 2 Leerdoelen Herken het kind in acute nood Specifieke
Dia 1 Het kind in Acute Nood November 2015 Dennis van der Geld Ambulance verpleegkundige Praktijkopleider Acute Zorg NRR Docent-instructeur BLS/AED/PBLS Dia 2 Leerdoelen Herken het kind in acute nood Specifieke
GHB: effecten en risico s intoxicatie en onthoudingssyndroom
 GHB: effecten en risico s intoxicatie en onthoudingssyndroom Martijn van Noorden Psychiater Leids Universitair Medisch Centrum GHB-studiedag 2013 Inhoud GHB-effecten GHB-intoxicaties GHB-afhankelijkheid
GHB: effecten en risico s intoxicatie en onthoudingssyndroom Martijn van Noorden Psychiater Leids Universitair Medisch Centrum GHB-studiedag 2013 Inhoud GHB-effecten GHB-intoxicaties GHB-afhankelijkheid
H o c k e y E H B O. Woensdag 30 november MHC Goirle. Door Paul van den Broek
 H o c k e y E H B O Woensdag 30 november MHC Goirle Door Paul van den Broek Inhoud Alarmeren Blaren Bloedneus Epilepsie Hersenschudding verstuikingen Schaafwond Suikerziekte Wond Bewusteloosheid Bloedhygiëne
H o c k e y E H B O Woensdag 30 november MHC Goirle Door Paul van den Broek Inhoud Alarmeren Blaren Bloedneus Epilepsie Hersenschudding verstuikingen Schaafwond Suikerziekte Wond Bewusteloosheid Bloedhygiëne
Rob Foppen, huisarts Jutta Schroeder-Tanka, cardioloog SLAZ
 1 Rob Foppen, huisarts Jutta Schroeder-Tanka, cardioloog SLAZ 2 ACS wat doe ik als huisarts? Wat doet de cardioloog? Wanneer komt de patient weer terug? Welke afspraken hebben wij gemaakt? 3 Dhr Pieterse
1 Rob Foppen, huisarts Jutta Schroeder-Tanka, cardioloog SLAZ 2 ACS wat doe ik als huisarts? Wat doet de cardioloog? Wanneer komt de patient weer terug? Welke afspraken hebben wij gemaakt? 3 Dhr Pieterse
Toolkit generieke module Acute Psychiatrie
 Toolkit generieke module cute Psychiatrie Inhoud 1. GGz-triagewijzer (bij voorkeur op 3 printen) voor gebruik door voorwacht crisisdienst bij binnenkomst melding 2. Drie verwijssituaties met per stap in
Toolkit generieke module cute Psychiatrie Inhoud 1. GGz-triagewijzer (bij voorkeur op 3 printen) voor gebruik door voorwacht crisisdienst bij binnenkomst melding 2. Drie verwijssituaties met per stap in
Palliatieve zorg bij COPD
 Palliatieve zorg bij COPD Joke Hes Longverpleegkundige Palliatieve zorg bij COPD 26/06/2014 Joke Hes Inhoud presentatie Welkom Wat is COPD Wanneer is er sprake van palliatieve zorg bij COPD Ziektelast
Palliatieve zorg bij COPD Joke Hes Longverpleegkundige Palliatieve zorg bij COPD 26/06/2014 Joke Hes Inhoud presentatie Welkom Wat is COPD Wanneer is er sprake van palliatieve zorg bij COPD Ziektelast
Traumatisch hersenletsel. 17 mei 2016 Ella Fonteyn
 Traumatisch hersenletsel 17 mei 2016 Ella Fonteyn Inhoud Definities traumatisch hersenletsel Protocol SEH Gevolgen en behandeling Niet in deze presentatie: letsel wervelkolom, myelum of zenuwen Definities
Traumatisch hersenletsel 17 mei 2016 Ella Fonteyn Inhoud Definities traumatisch hersenletsel Protocol SEH Gevolgen en behandeling Niet in deze presentatie: letsel wervelkolom, myelum of zenuwen Definities
Intoxicaties met drugs Presentatie voor Minisymposium drugsgerelateerde incidenten Trimbos
 Intoxicaties met drugs Presentatie voor Minisymposium drugsgerelateerde incidenten Trimbos Mary Janssen van Raay, arts Boumanggz (Drs. M.E. Janssen van Raay, MD, MPH, MiAM) AHLS gecertificeerd Structuur
Intoxicaties met drugs Presentatie voor Minisymposium drugsgerelateerde incidenten Trimbos Mary Janssen van Raay, arts Boumanggz (Drs. M.E. Janssen van Raay, MD, MPH, MiAM) AHLS gecertificeerd Structuur
ONTWIKKELINGSPSYCHOLOGIE
 HET VITAAL BEDREIGDE KIND Doel van de bijeenkomst Kennis en inzicht in de specifieke zorgbehoefte van een kind met een acute aandoening / trauma op de SEH en de bijbehorende interventies. Programma 09.00
HET VITAAL BEDREIGDE KIND Doel van de bijeenkomst Kennis en inzicht in de specifieke zorgbehoefte van een kind met een acute aandoening / trauma op de SEH en de bijbehorende interventies. Programma 09.00
Medisch protocol: Sepsis-protocol SEH bij personen > 14 jaar.
 Medisch protocol: Sepsis-protocol SEH bij personen > 14 jaar. TRIAGE SCREENINGSTOOL SEH SEPSIS / SEPTISCHE SHOCK Verdenking infectie Luchtweginfectie Urineweginfectie Abdominale infectie CZS infectie Huid/wekedelen-infectie
Medisch protocol: Sepsis-protocol SEH bij personen > 14 jaar. TRIAGE SCREENINGSTOOL SEH SEPSIS / SEPTISCHE SHOCK Verdenking infectie Luchtweginfectie Urineweginfectie Abdominale infectie CZS infectie Huid/wekedelen-infectie
15u25-16u25 Nieuwe evoluties met betrekking tot reanimatie. Wim De Buyser, zorgexpert BLS/ALS
 15u25-16u25 Nieuwe evoluties met betrekking tot reanimatie Wim De Buyser, zorgexpert BLS/ALS 1 BLS 2015 Guidelines ACHTERGRONDINFORMATIE - Plots cardiaal arrest in Europa: 350.000-700.000 hartstilstanden
15u25-16u25 Nieuwe evoluties met betrekking tot reanimatie Wim De Buyser, zorgexpert BLS/ALS 1 BLS 2015 Guidelines ACHTERGRONDINFORMATIE - Plots cardiaal arrest in Europa: 350.000-700.000 hartstilstanden
Patiënteninformatie. Hersenschudding (Licht traumatisch schedel-/hersenletsel) Hersenschudding (Licht traumatisch schedel-/hersenletsel) 1
 Patiënteninformatie Hersenschudding (Licht traumatisch schedel-/hersenletsel) Hersenschudding (Licht traumatisch schedel-/hersenletsel) 1 Hersenschudding (Licht traumatisch schedel-/hersenletsel) Spoed
Patiënteninformatie Hersenschudding (Licht traumatisch schedel-/hersenletsel) Hersenschudding (Licht traumatisch schedel-/hersenletsel) 1 Hersenschudding (Licht traumatisch schedel-/hersenletsel) Spoed
2010 A.J. Alkemade. Drukwerk:
 2010 A.J. Alkemade Drukwerk: www.pumba.nl Alle rechten voorbehouden. Niets uit deze uitgave mag worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm
2010 A.J. Alkemade Drukwerk: www.pumba.nl Alle rechten voorbehouden. Niets uit deze uitgave mag worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm
ACS triage SEH. Effect op de door-to-balloon time voor patiënten met ST-elevatie myocardinfarct. Rolf Egberink MSc 29 maart 2011
 ACS triage SEH Effect op de door-to-balloon time voor patiënten met ST-elevatie myocardinfarct Rolf Egberink MSc 29 maart 2011 Inhoud presentatie Aanleiding project ACS triage op de SEH Literatuurreview
ACS triage SEH Effect op de door-to-balloon time voor patiënten met ST-elevatie myocardinfarct Rolf Egberink MSc 29 maart 2011 Inhoud presentatie Aanleiding project ACS triage op de SEH Literatuurreview
Een$kind$ontwaakt. Adam%Tompkins% Anesthesieverpleegkundige/docent. Sunday, 23 March 14
 Een$kind$ontwaakt Adam%Tompkins% Anesthesieverpleegkundige/docent U$ook? Adam%Tompkins% Anesthesieverpleegkundige/docent Leukste kinderziekenhuis;) Leukste kinderziekenhuis;) www.pollev.com/acamedic Opvang
Een$kind$ontwaakt Adam%Tompkins% Anesthesieverpleegkundige/docent U$ook? Adam%Tompkins% Anesthesieverpleegkundige/docent Leukste kinderziekenhuis;) Leukste kinderziekenhuis;) www.pollev.com/acamedic Opvang
Start, afbouw en stop van voedingstherapie bij zware neuroschade. AZ Nikolaas
 Start, afbouw en stop van voedingstherapie bij zware neuroschade Dr. C. Jadoul Neuroloog AZ Nikolaas 1 Casus: recidief slikpneumonie Dame 75 jaar Spoed: algemeen achteruit (mentaal en fysiek) Antec: Parkinson
Start, afbouw en stop van voedingstherapie bij zware neuroschade Dr. C. Jadoul Neuroloog AZ Nikolaas 1 Casus: recidief slikpneumonie Dame 75 jaar Spoed: algemeen achteruit (mentaal en fysiek) Antec: Parkinson
Excited Delirium Syndroom E-learning
 Excited Delirium Syndroom E-learning Versie 11-10-2013 FMG e-learning wordt aangeboden door het Forensisch Medisch Genootschap (FMG), de beroepsvereniging voor forensisch artsen in Nederland. De e-learning
Excited Delirium Syndroom E-learning Versie 11-10-2013 FMG e-learning wordt aangeboden door het Forensisch Medisch Genootschap (FMG), de beroepsvereniging voor forensisch artsen in Nederland. De e-learning
De Kindercarrousel voor huisartsen en kinderartsen 15-05-2013
 De Kindercarrousel voor huisartsen en kinderartsen 15-05-2013 Bovenste luchtweginfectie Peter Verbruggen, huisarts Marianne Faber, kinderarts Leerdoelen Herkennen en benoemen van ernst van dyspnoe bij
De Kindercarrousel voor huisartsen en kinderartsen 15-05-2013 Bovenste luchtweginfectie Peter Verbruggen, huisarts Marianne Faber, kinderarts Leerdoelen Herkennen en benoemen van ernst van dyspnoe bij
Minimale middelen per zorgniveau
 Minimale middelen per zorgniveau Zorgniveaus Basis en Evenementen Eerste Hulp Maten en aantallen worden gebaseerd op de te verwachten zorgvragen op het evenement. Automatische Externe Defibrillator (AED)
Minimale middelen per zorgniveau Zorgniveaus Basis en Evenementen Eerste Hulp Maten en aantallen worden gebaseerd op de te verwachten zorgvragen op het evenement. Automatische Externe Defibrillator (AED)
Abatacept (Orencia ) bij reumatische aandoeningen
 Abatacept (Orencia ) bij reumatische aandoeningen Uw behandelend arts heeft aangegeven u met het geneesmiddel abatacept te willen gaan behandelen. Deze folder geeft informatie over dit geneesmiddel. Heeft
Abatacept (Orencia ) bij reumatische aandoeningen Uw behandelend arts heeft aangegeven u met het geneesmiddel abatacept te willen gaan behandelen. Deze folder geeft informatie over dit geneesmiddel. Heeft
Welke stelling in het geval van brandwonden is juist?
 Meerkeuzevraag 8.1 Meerkeuzevraag 8.2 Meerkeuzevraag 8.3 Meerkeuzevraag 8.4 Meerkeuzevraag 8.5 Meerkeuzevraag 8.6 Meerkeuzevraag 8.7 Welke stelling in het geval van brandwonden is juist? A. De gevormde
Meerkeuzevraag 8.1 Meerkeuzevraag 8.2 Meerkeuzevraag 8.3 Meerkeuzevraag 8.4 Meerkeuzevraag 8.5 Meerkeuzevraag 8.6 Meerkeuzevraag 8.7 Welke stelling in het geval van brandwonden is juist? A. De gevormde
Refaja Ziekenhuis Stadskanaal. Wat te doen bij ontregeling van een kind met diabetes mellitus en een insulinepomp
 Wat te doen bij ontregeling van een kind met diabetes mellitus en een insulinepomp WAT TE DOEN BIJ ONTREGELING VAN EEN KIND MET DIABETES MELLITUS EN EEN INSULINEPOMP INLEIDING Het toedienen van de juiste
Wat te doen bij ontregeling van een kind met diabetes mellitus en een insulinepomp WAT TE DOEN BIJ ONTREGELING VAN EEN KIND MET DIABETES MELLITUS EN EEN INSULINEPOMP INLEIDING Het toedienen van de juiste
Soort Document Procedure. Code AZE.TRA.01. Titel Interklinische overplaatsing traumapatiënt binnen Netwerk Acute Zorg Euregio
 Soort Document Procedure Code AZE.TRA.01 Titel Interklinische overplaatsing traumapatiënt binnen Netwerk Acute Zorg Euregio Dienst/afdeling Acute Zorg Euregio Versie 4.0 Status Definitief Datum 19-09-2017
Soort Document Procedure Code AZE.TRA.01 Titel Interklinische overplaatsing traumapatiënt binnen Netwerk Acute Zorg Euregio Dienst/afdeling Acute Zorg Euregio Versie 4.0 Status Definitief Datum 19-09-2017
Behandeling van wonden en letsels
 Module 4 Behandeling van wonden en letsels Als u deze module gevolgd hebt, weet u: - Wat u moet doen bij mogelijk inwendig bloedverlies - Wat u moet doen bij uitwendig bloedverlies - Wat u moet doen bij
Module 4 Behandeling van wonden en letsels Als u deze module gevolgd hebt, weet u: - Wat u moet doen bij mogelijk inwendig bloedverlies - Wat u moet doen bij uitwendig bloedverlies - Wat u moet doen bij
Pre-hospitaal en vroegtijdige opvang-verwijzing. Dr. Frederik Vandereyken Medisch diensthoofd spoedgevallen KLINA
 Pre-hospitaal en vroegtijdige opvang-verwijzing Dr. Frederik Vandereyken Medisch diensthoofd spoedgevallen KLINA Chain of (brain)survival Introductie Introductie Wat gebeurd er tussen oproep en aankomst
Pre-hospitaal en vroegtijdige opvang-verwijzing Dr. Frederik Vandereyken Medisch diensthoofd spoedgevallen KLINA Chain of (brain)survival Introductie Introductie Wat gebeurd er tussen oproep en aankomst
2 ml/min verdunde oplossing (dus 2 mg/min) 10 mg bij volwassenen van 50 kg of meer, anders 0,1 mg/kg lichaamsgewicht
 1 Trousse d'urgence IV bij voorkeur 2 ml/min verdunde oplossing (dus 2 /min) 1 ampul van 10 verdunnen tot 10 ml, hiervan 2 ml/min IV toedienen acute abdominale pijn of SC 10 bij volwassenen van 50 kg of
1 Trousse d'urgence IV bij voorkeur 2 ml/min verdunde oplossing (dus 2 /min) 1 ampul van 10 verdunnen tot 10 ml, hiervan 2 ml/min IV toedienen acute abdominale pijn of SC 10 bij volwassenen van 50 kg of
EBOLAPROTOCOL AMBULANCEZORG NEDERLAND. En regionale toevoegingen
 EBOLAPROTOCOL AMBULANCEZORG NEDERLAND En regionale toevoegingen de belangrijkste informatie voorop Hoe raak je besmet met het EBOLA virus?: Direct contact met: Lichaamsvloeistoffen van (al dan niet overleden)
EBOLAPROTOCOL AMBULANCEZORG NEDERLAND En regionale toevoegingen de belangrijkste informatie voorop Hoe raak je besmet met het EBOLA virus?: Direct contact met: Lichaamsvloeistoffen van (al dan niet overleden)
Soort Document Procedure. Code AZE.CVA.01. Titel Regionale procedure acute beroertezorg binnen Netwerk Acute Zorg Euregio
 Soort Document Procedure Code AZE.CVA.01 Titel Regionale acute beroertezorg binnen Netwerk Acute Zorg Euregio Dienst/afdeling Expertgroep CVA Versie 1.0 Status Definitief Datum 8-11-2017 Pagina 1 van 5
Soort Document Procedure Code AZE.CVA.01 Titel Regionale acute beroertezorg binnen Netwerk Acute Zorg Euregio Dienst/afdeling Expertgroep CVA Versie 1.0 Status Definitief Datum 8-11-2017 Pagina 1 van 5
Even voorstellen.. Vraag. Vraag. Antwoord 9-4-2015. Welkom op het 12 e Reanimatie Congres
 Welkom op het 12 e Reanimatie Congres Driekes van der Weert en Wim Thies Even voorstellen.. Driekes van der Weert Nationale Cursusleider PBLS Ambulance verpleegkundige Wim Thies Nationale Cursusleider
Welkom op het 12 e Reanimatie Congres Driekes van der Weert en Wim Thies Even voorstellen.. Driekes van der Weert Nationale Cursusleider PBLS Ambulance verpleegkundige Wim Thies Nationale Cursusleider
