Dienst/afdeling: MST- Breed Datum:
|
|
|
- Antoon de Backer
- 8 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Versie: Medisch Spectrum Twente 1.0 Status: Vastgesteld Soort Document: Code: Protocol PC Onderwerp/titel: Perioperatief beleid met betrekking tot tromboseprofylaxe en antistolling Dienst/afdeling: MST- Breed Datum: Pagina 1 van 28 Aantal bijlagen: 4 Titel Perioperatief beleid met betrekking tot tromboseprofylaxe en antistolling. Doel Het maken van eenduidige afspraken over de toediening van tromboseprofylaxe en antistollingsmedicatie rondom de operatie. Handelingsbevoegdheid Operateur - Is verantwoordelijk voor het bepalen van het beleid betreffende tromboseprofylaxe en/of antistollingsmedicatie; - Is verantwoordelijk voor het al dan niet staken van de tromboseprofylaxe en/of antistollingsmedicatie; - Is verantwoordelijk voor de perioperatieve controle van het beschreven protocol (zie bijlage) en de effecten hiervan. Anesthesioloog - Is verantwoordelijk voor de coördinatie (POS) van het beleid betreffende de tromboseprofylaxe en/of antistollingsmedicatie zoals door de operateur is aangegeven. - Is verantwoordelijk voor de perioperatieve controle van het beschreven protocol (zie bijlage) en de effecten hiervan. Opname/planningsmedewerker - Is verantwoordelijk voor het informeren van de patiënt (d.m.v. een brief) betreffende de medicatieopdracht ten aanzien van tromboseprofylaxe en/of antistollingsmedicatie; Afdelingsverpleegkundige - Is verantwoordelijk voor de controle of de patiënt het preoperatief beleid met betrekking tot de tromboseprofylaxe en/of antistollingsmedicatie heeft opgevolgd; - Is verantwoordelijk voor de terugkoppeling naar de operateur/anesthesioloog indien het beleid niet is opgevolgd; - Is verantwoordelijk voor eventuele aanvullende uitvoering van het perioperatief beleid met betrekking tot tromboseprofylaxe en/of antistollingsmedicatie. Holdingverpleegkundige - Is verantwoordelijk voor de controle van de uitvoering van het perioperatief beleid met betrekking tot tromboseprofylaxe en antistollingsmedicatie. Indicatie Patiënten die een operatie ondergaan en al of niet tromboseprofylaxe en/of antistollingsmedicatie gebruiken.
2 Uitvoering Om voor de afzonderlijke patiënt het perioperatief beleid met betrekking tot tromboseprofylaxe en antistollingsmedicatie te bepalen moet rekening gehouden worden met de aard van de ingreep, de snelheid van mobilisatie, de aanwezigheid van verworven en/of erfelijke risicofactoren en het preoperatief gebruik en de indicatie van tromboseprofylaxe en/of antistollingsmedicatie. Polikliniek Door de operateur worden, volgens protocol, de patiënten in vier groepen ingedeeld: - Patiënten die vooraf geen antistolling of tromboseprofylaxe gebruiken (ASB 1); - Patiënten die vooraf wel antistolling gebruiken (ASB 2 of 3); - Patiënten die vooraf trombocytenaggregatieremmers gebruiken (ASB 4). Het te volgen ASB beleid vermeld de operateur op het formulier. Indien de operateur van het protocol willen afwijken, dan geeft hij dat aan op het formulier aanmelding POS/Opname en is hij zelf verantwoordelijk voor de uitvoering van het beleid. POS De anesthesioloog geeft uitvoering aan het ingezette beleid van de operateur. Afhankelijk van de ASB keuze vult de anesthesioloog het bijbehorende ASB formulier (1 t/m 4) in. Elk formulier bestaat uit een origineel (wit) met 3 gekleurde doorslagen. Het origineel is bestemd voor het medisch dossier, de gele doorslag voor de trombosedienst, de blauwe doorslag voor de apotheek en de roze doorslag voor het verpleegkundig dossier. Deze is tevens de medicatieopdracht voor de verpleegkundige. De patiënt krijgt een instructiekaartje mee, ingevuld door de anesthesioloog, waarop duidelijk is aangegeven wat het tromboseprofylaxe en/of antistollingsbeleid is. Bureau opname De medewerker van bureau opname stelt de patiënt door middel van een brief op de hoogte van de exacte datum van de start van het tromboseprofylaxe en/of antistollingsbeleid (instructiekaartje patiënt). Aandachtspunten / opmerkingen - Van groot belang voor een correct ten uitvoer brengen van dit protocol is, dat de operatiedatum bekend moet zijn. - Als het protocol tromboseprofylaxe en/of antistollingsmedicatie ten uitvoer is gebracht, moet op de dag vóór de operatie de INR bepaald worden. Afhankelijk van de uitslag van de INR moeten maatregelen genomen worden. Eigenaar: Auteur: Naam/functie: H.S. Brink, voorzitter Farmacotherapiecommissie M.A.M. Simon, anesthesioloog Autorisator: H.S. Brink, voorzitter Farmacotherapiecommissie Handtekening: Datum: Beheerder: H. Colen, ziekenhuisapotheker Revisiedatum: juli 2011 Voorstellen ter verbetering kunt u door middel van een of schriftelijk kenbaar maken bij de eigenaar met vermelding van de titel en code van het document, uw naam, afdeling en datum. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 2 van 28
3 Inhoud Perioperatief tromboserisico- en antistollingsbeleid 1. Doel 2. Verantwoordelijkheden 3. Perioperatief tromboserisico- en antistollingsbeleid 3.1. Inleidend 3.2. Perioperatief tromboserisico- en beleid bij de chirurgische patiënt die vooraf geen antistolling gebruikt 3.3. Perioperatief tromboserisico- en beleid bij de chirurgische patiënt die vooraf antistolling gebruikt Risico op trombose bij stoppen met anticoagulantia 3.4. Perioperatief tromboserisico- en beleid bij de chirurgische patiënt die vooraf trombocytenaggregatieremmers gebruikt 3.5. Bloedingsrisico Bijlagen Bijlage 1: Heparin induced thrombocytopenia (HIT) Bijlage 2: Verklaring afkortingen Bijlage 3: Protocollen kaartjes MST - Formulier ASB 1 - Formulier ASB 2 - Formulier ASB 3 - Formulier ASB 4 - Achterkant Formulier ASB 1 - Achterkant Formulier ASB 2 - Achterkant Formulier ASB 3 - Instuctie kaartje A voor patiënt - Instuctie kaartje B voor patiënt Bijlage 4: Literatuur Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 3 van 28
4 1. Doel Het geven van een praktische, op wetenschappelijke gegevens en ervaring berustende richtlijn, ondersteund door de CBO richtlijn 2009, m.b.t. de profylaxe van (veneuze) trombo-embolie met behulp van laag moleculaire heparine (LMWH), andere anticoagulantia of mechanisch devices (Intermittent Pneumatic Compression Devices, IPCD), zodat meer uniformiteit ontstaat binnen het MST met betrekking tot de indicatie en uitvoering. Doelgroepen: deze leidraad is bedoeld voor alle specialisten die te maken hebben met de preventie van (veneuze) trombo-embolie. Dit protocol is tot stand gekomen na bestudering van de literatuur in combinatie met een kritische afweging van het beleid in de dagelijkse praktijk, met als doel om meer uniformiteit in het beleid te krijgen. Er is met betrekking tot de preventie van veneuze trombo-embolie weinig onderzoek verricht naar de optimale duur van profylaxe en naar het nut van aanpassing van de dosering op grond van de zwaarte van de verschillende risicofactoren. Met dit protocol wordt gestreefd naar een werkzaam document dat zoveel mogelijk in overeenstemming is met de CBO richtlijn Deze informatie is in een verkorte richtlijn te vinden in een protocol in de bijlagen. Dit om een uniforme aanpak te garanderen. 2. Verantwoordelijkheden De indicatie voor het staken van anticoagulantia valt onder de verantwoordelijkheid van de interventie specialist. Met behulp van dit protocol en de formulieren hierin opgenomen, kan de interventie specialist aangeven hoe het beleid bij de betreffende patiënt moet zijn rondom de interventie. Op de POS kan op basis van dit protocol één en ander gecoördineerd worden. Alle specialisten die betrokken zijn bij de behandeling van een betreffende patiënt zijn verantwoordelijk voor de controle van het anti-stollingsbeleid en de effecten hiervan. Bij het gebruik van anticoagulantia voor kunstkleppen en stents dient staken in goed overleg met de cardioloog te gebeuren. 3. Perioperatief tromboserisico- en antistollingsbeleid 3.1 Inleidend Het belang van tromboseprofylaxe is afhankelijk van de hoogte van het tromboserisico. De kans op het krijgen van trombose bij een individuele patiënt hangt af van de combinatie van meerdere risicofactoren zoals leeftijd, adipositas, maligniteit, wel of geen trombose in de voorgeschiedenis, operatie, trauma, zwangerschap of kraambed, het gebruik van orale anticonceptie, etc. Ook is het hebben van een erfelijke risicofactor van belang (zie tabel 1). In dit protocol wordt ingegaan op het antistollingsbeleid bij patiënten die een operatie ondergaan; het perioperatieve antistollingsbeleid. Om het perioperatieve antistollingsbeleid te bepalen moet eerst een inschatting worden gemaakt van het tromboserisico voor verschillende patiëntengroepen die een operatie ondergaan. Patiënten kunnen in twee groepen worden ingedeeld: - patiënten die vooraf geen antistolling gebruiken - patiënten die vooraf wel antistolling gebruiken Bij deze laatste groep patiënten, die als thuismedicatie een Vitamine K antagonist (VKA) zoals acenocoumarol of fenprocoumon of één of meer trombocytenaggregatie remmers (TAR; cyclooxygenase acetylering, ADP-receptor blokkers, GPIIb/IIIa-receptor blokkers) gebruiken, ontstaat preoperatief de afweging te stoppen met de medicatie, het overbruggen met een ander medicament of continueren van de behandeling. Bij deze overwegingen spelen 2 factoren een rol, te weten een verhoogd risico op perioperatieve trombo-embolische complicaties enerzijds en bovenmatig bloedverlies perioperatief en mogelijk postoperatief nabloeden anderzijds. In dit hoofdstuk worden de afzonderlijke risico s in kaart gebracht. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 4 van 28
5 Tabel 1. Erfelijke en verworven risicofactoren voor het ontstaan van veneuze trombose Erfelijk Protrombine mutatie Factor V Leiden Proteïne C of S deficiëntie Antitrombine deficiëntie Waarschijnlijk zowel genetische als omgevingsfactoren Verhoogd FVIII gehalte (> 160%) Hyperhomocysteïnemie Verworven Positieve familieanamnese Hogere leeftijd Langdurige immobilisatie Adipositas Maligniteit Trombose in de voorgeschiedenis Operatie Trauma Zwangerschap of kraambed Gebruik van orale anticonceptie, of hormonale substitutie therapie Myeloproliferatieve ziekte of paroxysmale nachtelijke hemoglobinurie Ziekte van Behçet Actieve inflammatoire darmziekten Antifosfolipiden antistoffen 3.2 Perioperatief tromboserisico- en beleid bij de chirurgische patiënt die vooraf geen antistolling gebruikt. (ASB 1) Het risico op trombose rondom een interventie is o.a. afhankelijk van de ingreep. Afhankelijk van de interventie worden patiënten onderscheiden met een laag risico of middel/hoog risico op trombose. (tabel 2). Tabel 2. Ingrepen gegroepeerd naar risico op veneuze trombo-embolische complicaties Laag risico Korte laparoscopische ingreep (< 3 uur) Oppervlakkige ingrepen Arthroscopie Mammachirurgie Liesbreukcorrectie Hoofd/hals chirurgie Teen/voet chirurgie Resectie weke delen/huidtumoren Kleine gynaecologische ingrepen Transurethrale ingrepen Middel/hoog risico (Grote) thoracale ingrepen Heup-/knievervanging Abdominale ingrepen, inclusief kleine bekken Centrale vaatreconstructie Bovenbeens/onderbeens amputatie Laparoscopische ingreep > 3 uur Trepanatie Grote oncologische operaties Maagoperaties Traumapatienten Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 5 van 28
6 Antistollingsbeleid bij de chirurgische patiënt die vooraf geen antistolling gebruikt. In het algemeen dienen patiënten na een operatie zo snel mogelijk gemobiliseerd te worden ter voorkoming van diepe veneuze trombose. Wij komen tot een indeling in drie groepen: A. Geen profylaxe, mits actieve mobilisatie direct postoperatief (< 48 uur) Kortdurende (laagrisico) ingrepen (< 30 min.) bij afwezigheid van zowel erfelijke als verworven risicofactoren voor veneuze trombose (zie tabel 2). B. Standaard profylaxe: nadroparine 1 dd 0,3 ml (2850 anti-xa eenheden) evt. IPCD * 1. Kortdurende (laagrisico) ingrepen (<30 min.) bij afwezigheid van erfelijke of verworven risicofactoren (echter geen mobilisatie). 2. Alle ingrepen > 30 minuten (middel/hoog risico) bij patiënten die niet onder C vallen. Duur van de profylaxe: minimaal 5 dagen, of totdat de patiënt gemobiliseerd is. Bij grote gynaecologische ingrepen: profylaxe tot ontslag. Bij patiënten met meerdere risicofactoren kan tevens worden overwogen om na ontslag de profylaxe 4-6 weken te continueren. Profylaxe 6 weken continueren bij: Gewrichtsvervangende operatie aan de onderste extremiteit Postoperatieve of posttraumatische gipsimmobilisatie aan de onderste extremiteit bij aanwezigheid van erfelijke en/of verworven risicofactoren. Heupfractuurchirurgie. C. Intensieve profylaxe: nadroparine 1 dd 0,6 ml. (5700 anti-xa eenheden) 1. Doorgemaakte trombose < 6 maanden geleden of 2. Een patiënt met een proteine C, S of antitrombine deficientie. Duur van de profylaxe, zolang de risicofactor aanwezig is (evt. overleg met haematoloog) * De Intermittent Pneumatic Compression Devices, IPCD, dient men serieus te overwegen als tromboseprofylaxe bij tevens verhoogd bloedingsrisico. Het voordeel is dat er geen toegenomen bloedingsrisico is. In meerdere studies is de preventie van trombosevorming significant aangetoond. NB. Voor of na de operatie starten? De vraag of preoperatief starten met LMWH leidt tot verhoogde effectiviteit met behoud van veiligheid is tot nu toe niet beantwoord. Onze voorkeur gaat daarom uit naar: Een start 6 tot 8 uur na een operatieve ingreep. Indien een preoperatieve start toch wenselijk is, adviseren wij (om bloedingen te voorkomen) om niet korter dan 12 uur voor de operatie LMWH toe te dienen, aangezien de Tmax circa 5 uur is. Ongefractioneerd heparine Alleen bij uitzondering en na overleg kan profylaxe met heparine plaatsvinden. Profylactische streefwaarde APTT 1,5x normaalwaarde (30-50); Therapeutische streefwaarde 2x normaal waarde (50-70 ). Epiduraal of spinaal anesthesie Er is een lager VTE risico bij epiduraal/spinaalanesthesie dan bij algehele narcose indien geen profylaxe wordt gegeven. Epiduraal/spinaalanesthesie kan echter bij optreden van een hematoom leiden tot caudasyndroom of dwarslaesie. Daarom worden de volgende richtlijnen gegeven voor het geven van antistolling bij epiduraal/spinaalanesthesie: Bij profylactische dosering LMWH als single profylacticum is er geen bezwaar tegen Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 6 van 28
7 epidurale of spinale anesthesie. Het tijdsinterval moet minimaal 10 uur zijn tussen de laatste toediening van LMWH en de punctie. Het tijdsinterval tussen de punctie en de volgende toediening van LMWH in profylactische dosering is minimaal 2 uur. (Richtlijn neuraxisblokkade en antistolling) Bij therapeutische en intensieve profylactische dosering LMWH is er een contraindicatie voor epidurale of spinale anesthesie. Er moet een tijdsinterval van minimaal 24 uur zijn tussen de laatste toediening van LMWH en de punctie. Het tijdsinterval tussen de punctie en de volgende toediening van LMWH in therapeutische of intensieve profylactische dosering is 24 uur. Profylaxe bij personen met een erfelijke risicofactor Er zijn tot nog toe geen studieresultaten beschikbaar over de optimale behandeling van personen met een erfelijke risicofactor die een risicoperiode doormaken. Het risico op trombose is bij personen met een deficiëntie van proteïne C, S, antitrombine III of met het anti-fosfolipiden syndroom, tijdens een risicoperiode duidelijk verhoogd, zowel bij symptomatische als asymptomatische dragers. Overeenkomstig de CBO adviezen adviseren wij voor deze groep personen een intensiever profylactisch beleid (1 dd 0,6 ml nadroparine = anti-xa eenheden), en ook kan de profylaxe langduriger gegeven worden. 3.3 Perioperatief tromboserisico- en beleid bij de chirurgische patiënt die vooraf antistolling gebruikt (ASB 2 of 3) Het perioperatieve trombose-risico van patiënten die antistolling gebruiken is afhankelijk van verschillende factoren. Om tijdens een operatie een optimaal antistollingsbeleid te voeren, kan het nodig zijn de huidige antistollingstherapie tijdelijk te staken. Tegen het trombo-embolisch risico moet dan het bloedingsrisico van de ingreep zonder onderbreking van de antistollingsbehandeling worden afgewogen. Bij het staken van de antistollingstherapie kan er een indeling worden gemaakt in hoog intermediair en laag risico op trombo-embolie, gebaseerd op de indicatie waarvoor de antistolling gegeven wordt (zie tabel 3). Indien het tromboserisico bij staken van de antistollingstherapie onaanvaardbaar hoog wordt, kan overwogen worden om een overbruggingsbehandeling (bridging) met ongefractioneerd heparine of laagmoleculairgewichtheparine (LMWH) in te zetten Risico op trombose bij stoppen met vitamine K antagonisten (VKA) (tabel 3) Onderbreking van VKA na veneuze tromboembolie In de eerste maand na een veneuze tromboembolie (VTE) bedraagt het recidief risico zonder antistolling 40%. Tijdens de 2e en 3e maand bedraagt het recidief risico zonder antistolling 10% en na 3 maanden bedraagt het recidief risico 15% per jaar. Onderbreking van VKA na arteriële trombo-embolie Atriumfibrileren Bij geïsoleerd atriumfibrilleren (zonder klepgebrek) bestaat er zonder antistolling een toegenomen risico op een TIA of CVA. Het risico op trombose na atriumfibrilleren is o.a. gebaseerd op de classificatie van de klinisch gevalideerde CHADS2 score. De CHADS2 omvat de volgende risicofactoren: Congestive heart failure (C) Hypertension (H), Age (A), Diabetes(D) en Previous Stroke or Transient Ischaemic Attack (S). Aan de risicofactoren C, H, A en D wordt één punt toegekend, aan de risicofactor S twee punten. De som van de punten bepaalt de CHADS2 score. (zie tabel 3.) Hartklepprothese Bij een mechanische hartklepprothese (MHV) bestaat een risico van arteriële embolie en op het ontwikkelen van een occlusieve trombus bij opening van de hartklepprothese indien de INR < 2. Zonder antistolling hebben hartklepprotheses een jaarlijks arterieel tromboserisico van 22%. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 7 van 28
8 Aortaklepprotheses hebben een jaarlijks arterieel tromboserisico van 10-12%; caged-ball en tilting-disc kleppen (Starr-Edwards, Björk-Shiley) hebben een groter tromboserisico dan bileaflet kleppen (St Jude). Bioprotheses hebben een kleiner tromboserisico dan mechanische aortaklepprotheses. Tabel 3. Trombose risico zonder behandeling met vitamine K antagonisten. Arteriële trombose Veneuze trombose Hoog risico >10% Jaarlijks -AF zonderklepgebrek CHADS2: 4-6 -AF + reumatische hartziekte -AF + MHV of CVA -MHV m.u.v. aorta positie Hoog risico >10% maandelijks -Binnen 3 mnd. na VTE -VTE met bekende trombofilie of recidiverende idiopathische VTE Gemiddeld risico 5-10% jaarlijks -Geïsoleerd AF, CHADS2: 2-3 -MHV (aorta) zonder risicofactoren -Recidiverende CVA/TIA zonder cardiale emboliebron. Gemiddeld risico 2-10% maandelijks -VTE 3-6 mnd geleden Laag risico < 5% Jaarlijks -Geïsoleerd AF, CHADS2: Cerebrovasculaire ziekte zonder recidiverende TIA/CVA. Laag risico < 2% maandelijks -VTE langer dan 6 mnd. geleden Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 8 van 28
9 Antistollingsbeleid bij de chirurgische patiënt die vooraf VKA gebruikt. Rondom de operatie dient overwogen te worden: - of de antistolling gestopt kan worden? - of de patiënt overbruggings medicatie moet krijgen?; indien ja met welke medicatie en wanneer hiermee starten? - hoeveel dagen vóór de interventie de patiënt met de medicatie moet stoppen? - Wanneer herstarten met de oorspronkelijke medicatie? De adviezen van de ACCP (American College of Clinical Pharmacy) en CBO zijn graad 2c, zwakke, observationele studies waarbij ook het bloedingsrisico vs. tromboserisico afgewogen moet worden. Wij adviseren bij de besluitvorming hieromtrent het stroomschema in fig. 1 en tabel 5. (zie ook formulier ASB 2 of ASB 3). NB bij patiënten met kunstkleppen altijd overleggen met de (behandelend) cardioloog. Algemene adviezen: Acenocoumarol en fenprocoumon 5 dagen preoperatief te stoppen. (hoewel er verschil bestaat tussen de acenocoumarol en fenprocoumon is in beide gevallen bewust voor 5 dgn. gekozen) Van belang is dat bij patiënten die VKA gebruiken één (1) dag vóór de interventie de INR wordt bepaald. Bij een afwijkende uitslag zal eventueel vitamine K gegeven kunnen worden (tabel 6) en op de dag van de interventie de INR bepaling herhaald moeten worden. Indien sprake mocht zijn van een interventie die niet uitgesteld kan worden: uur preoperatief: INR reguleren met vitamine K per os (zie tabel 4). Eventueel VKA couperen met 10 mg vitamine K; of FFP of 4-factoren concentraat toedienen. De vraag of preoperatief starten met LMWH leidt tot verhoogde effectiviteit met behoud van veiligheid is tot nu toe niet beantwoord. Onze voorkeur gaat daarom uit naar: - Een start 6 tot 8 uur na een operatieve ingreep. - Indien een preoperatieve start toch wenselijk is, adviseren wij (om bloedingen te voorkomen) om niet korter dan 12 uur voor de operatie LMWH toe te dienen, aangezien de Tmax circa 5 uur is. Tabel 4. Schema voor vitamine K suppletie INR < 2 Geen vit. K INR 2 2,5 INR 2,5 3 INR 3,0 3,5 INR > 3,5 2 mg vit. K 4 mg vit. K 6 mg vit. K 8 mg vit. K Epiduraal of spinaal anesthesie Er is een lager VTE risico bij epiduraal/spinaalanesthesie dan bij algehele narcose indien geen profylaxe wordt gegeven. Epiduraal/spinaalanesthesie kan echter bij optreden van een hematoom leiden tot caudasyndroom of dwarslaesie. Daarom worden de volgende richtlijnen gegeven voor het geven van antistolling bij epiduraal/spinaalanesthesie: Bij profylactische dosering LMWH als single profylacticum is er geen bezwaar tegen epidurale of spinale anesthesie. Het tijdsinterval moet minimaal 10 uur zijn tussen de laatste toediening van LMWH en de punctie. Het tijdsinterval tussen de punctie en de Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 9 van 28
10 volgende toediening van LMWH in profylactische dosering is minimaal 2 uur. (Richtlijn neuraxisblokkade en antistolling) Bij therapeutische en intensieve profylactische dosering LMWH is er een contraindicatie voor epidurale of spinale anesthesie. Er moet een tijdsinterval van minimaal 24 uur zijn tussen de laatste toediening van LMWH en de punctie. Het tijdsinterval tussen de punctie en de volgende toediening van LMWH in therapeutische of intensieve profylactische dosering is 24 uur. Fig. 1 Stoomschema keuze antistolling bij gebruik van acenocoumarol of fenprocoumon Indien co-morbiditeit (trombofilie Leeftijd > 75 jr. Actieve maligniteit) Dan: Nadroparine: 1 dd 0,3 ml sc, (2850 IE) Gebruik formulier: ASB* 1 atriumfibrilleren formulier: ASB 2 nadroparine: 1 dd 0,3 ml sc, (2850 IE) Indien co-morbiditeit (-trombofilie, longembolie en/of DVT in voorgeschiedenis - Leeftijd > 75 jr. - Actieve maligniteit) Dan: Nadroparine: 1 dd 0,6 ml sc, 5700 IE Gebruik formulier: ASB 2 Overbruggingstherapie A: Intraveneus heparine B: therapeutisch Nadroparine: 2 dd 85,5 IE/kg Gebruik formulier: ASB 3 *ASB: Antistollings Beleid Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 10 van 28
11 Tromboserisico Tabel 5. Beleid bij patiënten op basis van trombose- en bloedingsrisico. Hoog Preoperatief -stop VKA -2 dgn preoperatief: start therapeutisch LMWH of i.v. UFH -laatste gift 10uur preoperatief -dag vóór OK INR bepalen en indien afwijkend evt. vit.k en ochtend van OK ook INR bepalen. Postoperatief -avond na OK herstart VKA (tenzij actieve bloeding) -tevens therapeutisch LMWH of i.v. UFH (bij actieve bloeding start 1 dag postoperatief (overleg interventie specialist) -stoppen LMWH/UFH indien INR> 2,0 2x gemeten Gemiddeld Laag -continueren VKA -monitoren INR -dosisreductie naar ondergrens therapeutische grens of naar INR 1,8 -Overleg met Chirurg Laag Preoperatief -stop VKA -2 dgn preoperatief: start profylactisch LMWH of low-dose UFH -laatste gift 10 uur preoperatief -dag vóór OK INR bepalen en indien afwijkend evt. vit.k en ochtend van OK ook INR bepalen. Postoperatief -avond na OK herstart VKA (tenzij actieve bloeding) -tevens profylactisch LMWH of i.v. UFH (bij actieve bloeding start 1 dag postoperatief (overleg interventie specialist) -stoppen LMWH/UFH indien INR> 2,0 2x gemeten Preoperatief -stop VKA -dag vóór OK INR bepalen en indien afwijkend evt. vit K en ochtend van OK ook INR bepalen. -geen LMWH profylaxe Postoperatief -avond na OK herstart VKA (tenzij actieve bloeding) -tevens normale profylactische LMWH dosering Bloedingsrisico Hoog Hoewel niet voor alle indicaties de effectiviteit van LMWH in vergelijking met UFH onomstotelijk is bewezen, wordt geadviseerd LMWH bij overbruggingsbehandeling toe te passen. De veiligheid van LMWH ten opzichte van UFH lijkt voldoende aangetoond In het MST is de keuze voor nadroparine gemaakt. Voordelen hiervan zijn: eenvoudige toenieningsweg (subcutaan). Dit is patiëntvriendelijk en thuisbehandeling is mogelijk. Een nadeel is dat het effect lastig te meten is. Bij het overbruggen met een heparinepomp zijn de voordelen dat het beter te couperen is en het is meetbaar. Nadelen zijn dat het een onvoorspelbaar effect heeft en intraveneus toegediend moet worden. Toediening is daardoor ziekenhuisgebonden en doseringsfouten treden sneller op. Een belangrijke complicatie is HIT (zie bijlage 1). Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 11 van 28
12 3.4 Perioperatief tromboserisico- en beleid bij de chirurgische patiënt die vooraf trombocytenaggragatieremmers (TAR) gebruikt (ASB 4) Trombose bij stent Bij het bepalen van het risico op een stent-trombose spelen vasculaire laesie factoren en patiëntfactoren (fig.2; CHADS2) een rol. Het risico van stent trombose rondom chirurgie t.g.v. stoppen van TAR is afhankelijk van het type stent en de tijdsduur verstreken na stentplaatsing. Bij de risicobepaling van stent-trombose is tevens de mate van endothelialisatie van de stent van belang. Bij een BMS (Bare Metal Stent) is dit na 4 6 weken[ntvg 2009;153]. Studies betreffende stent trombose zijn voornamelijk observationele, retrospectieve studies. De ernst van een trombus is in vergelijking met een bloeding veelal groter. Dit dient mee te wegen bij het nemen van een beslissing; een risk benefit analyse bestaat echter niet in de literatuur. Van belang hierbij is ook of de TAR profylactisch of therapeutisch wordt gegeven (CHADS2). Stent-trombose bij een BMS treedt vooral op in de eerste 2 weken na plaatsing, het risico op een trombose is dan <0,1%. Bij een DES (Drug Eluting Stent) is het tromboserisico de eerste jaren na plaatsing nog aanwezig. Het risico is 0,4% per jaar over 3 jaar [NtvG 2009;153]. De mortaliteit door trombose is echter hoog. Binnen 3 maanden na plaatsing ligt deze tussen de 2,5 en de 21,4%. Veelal is er dan geen sprake van dubbeltherapie met acetylsalsalicylzuur, clopidogrel en prasugrel (Efient ), maar is clopidogrel en prasugrel al gestaakt. Bij de huidige schatting van de mortaliteit indien er wel dubbeltherapie gegeven wordt, gaat men uit van BMS = DES = < 1%. Figuur 2 geeft een flow schema voor risicobepaling van stent trombose weer. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 12 van 28
13 Fig. 2 Risicobepaling trombose bij stent Uit: Riddell, Circulation 2007 Het tromboserisico moet afgewogen worden tegen het bloedingsrisico indien de TAR niet gestopt wordt. Het blijkt dat bij een dosis van mg acetylsalicylzuur het perioperatieve bloedverlies toeneemt. Dit resulteert echter niet in een verhoogde mortaliteit. Een uitzondering hierop vormt een transurethale prostatectomie en craniotomie, waarbij naast verhoogd bloedverlies, ook een toename van de mortaliteit te zien is [NtvG 2009;153]. Het blijkt dat niet alle patiënten die dezelfde medicatie en dosering gebruiken hetzelfde bloedingsrisico hebben. Ongeveer 5-30% is low responder. De redenen zijn multifactorieel: uptake, distributie, transformatie / enzyminductie (p450), receptorinteractie etc. Gegeven de grote inter-individuele variabiliteit, zullen er ook verschillende risicoprofielen bestaan voor perioperatieve bloedingen, al dan niet na bv. 5, 7 of 10 dagen stoppen. Daarnaast kan comedicatie zoals NSAID s een versterkend effect hebben op de plaatjesaggregatie remming. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 13 van 28
14 Beleid bij de chirurgische patiënt die vooraf trombocytenaggregatieremmers gebruikt. Dubbeltherapie met acetylsalicylzuur, clopidogrel en prasugrel (Efient ) wordt gedurende 1 jaar na PCI met stentplaatsing gecontinueerd. Onderbreking van deze behandeling geeft een verhoogde kans op stenttrombose. Bij niet uit te stellen interventies waarbij de dubbelmedicatie een sterk verhoogde kans op nabloeding geeft, dient dit preoperatief overlegd te worden met de cardioloog. Het algoritme uit figuur 3 kan hierbij als leidraad worden genomen. De timing m.b.t. het discontinueren van de TAR is nog steeds problematisch. Rondom chirurgie bestaat een protrombotische status. Dit kan leiden tot een verhoogde kans op trombose van coronairen (ACS), stents, cerebrale en perifere vaten. Dit kan worden versterkt door het reboundfenomeen t.g.v. stoppen van antitrombotica. Figuur 3. Algoritme voor preoperatief management bij gebruik van TAR Uit: Ned Tijdsch Geneesk. 2009;153:A83 Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 14 van 28
15 Samenvattend: Perioperatief beleid bij gebruik van TAR: Gegevens voor de patiënt noteren op Instructiekaartje A. 1. Dubbeltherapie nooit zonder overleg stoppen 2. ASA altijd continueren, tenzij vital or closed space EN laag trombose risico. 3. Clopidogrel en prasugrel (Efient ) 5 dagen voor de interventie stoppen, tenzij hoog trombose risico. 4. G2a/3b altijd stop, eventueel inzetten voor bridge. 5. TAR minimaal < 24 u hervatten (oplaad!). 6. Bij hoog risico op trombo-embolieën: VKA perioperatief toevoegen i.p.v ASA/clopidogrel en prasugrel (Efient ). 7. Bij een interventie waarbij uitstel niet mogelijk is: overweeg trombocyten suppletie. NB. Hoewel in het algoritme (fig. 3) wordt aangegeven om de TAR 7 dagen voor de interventie te stoppen, is in dit protocol, op basis van de literatuur en in overleg met de werkgroepleden gekozen voor 5 dagen. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 15 van 28
16 3.5 Bloedingsrisico Algemeen Het tromboserisico bij een ingreep moet afgewogen worden tegen het bloedingsrisico. Er bestaat het intrinsieke bloedingsrisico dat afhankelijk is van de aard van de ingreep zelf en het patiënt afhankelijke bloedingsrisico. Daarnaast is er het additionele risico indien er sprake is van een overbruggingsbehandeling (bridging) in plaats van de reeds bestaande antistollingstherapie. Het risico op een bloeding bij een therapeutische dosis gefractioneerd heparine gedurende de eerste twee dagen post-ok is 3%. In 3% van deze gevallen heeft het een dodelijke afloop. Dit moet echter worden afgezet tegen het risico van een recidief VTE met 6% mortaliteit en een recidief ATE met 20% mortalieit. Interventies en hoog risico bloeding: 1. Bloedige interventies: Centrale vaatchirurgie, leverchirurgie, heupoperaties, TUR van de prostaat, adenotonsillectomieën, etc.. 2. Interventies in de nabijheid van vitale organen en/of in afgesloten ruimten waarbij een minimale bloeding (door de moeilijke bereikbaarheid), milde tot ernstige gevolgen kan hebben: Intracranieel, intrathecaal (wervelkolom), achterste oogkamer, middenoor- en KNO implantatiechirurgie. 3. Interventies bij patiënten met een onderliggende stoornis in de hemostase. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 16 van 28
17 Bijlage 1 Heparin induced thrombocytopenia (HIT) Thrombopenie geïnduceerd door heparine ontstaat meestal meer dan 5 dagen na start van heparinetherapie. De trombocytopenie wordt veroorzaakt door heparine-afhankelijke IgG antilichamen tegen complexen van plaatjesfactor 4 (PF4) en heparine, die plaatjes activeren met als resultaat thrombinegeneratie en trombotische complicaties. Trombopenie komt vaak voor bij patiënten in het ziekenhuis die heparine krijgen, maar slechts een klein deel hiervan heeft daadwerkelijk een HIT. Onderstaande tabel beschrijft een pretest probability score die toegepast kan worden bij een vermoeden op een HIT. (Warkentin, 2004) Pretest Probability Score voor HIT Punten Trombopenie Tijd van 1e dag toedienen heparine tot optreden van trombopenie Trombose of andere verschijnselen Andere oorzaken daling trombocyten >50% daling trombo s tot een nadir % daling trombo s, of nadir < 30% daling trombo s, of nadir < 10 Dag 5-10, of dag 1 bij > dag 10 of onbekende < dag 4 (zonder recent recent (30 dagen) tijd, of < dag 1 met recent heparine gebruik) heparine gebruik heparine gebruik ( dagen) Bewezen nieuwe Progressieve of Geen trombose, huid necrose recidiverende trombose, of acute systemische erythemateuze reactie na intraveneuze huidlesies, vermoedelijke heparine bolus trombose (niet bewezen) Geen Mogelijk Zeker Score 6-8: hoog risico op HIT (>80%) Score 4-5: intermediate risico op HIT Score 0-3: laag risico op HIT (<5%) Hematologische toxiciteit wordt gedefinieerd als de laagste telling van het aantal thrombocyten die in een gegeven cyclus wordt bereikt (nadir) daalt tot onder 50,0 x 10 9 /l en/of als het absolute aantal neutrofielen (Absolute Neutrophil Count, ANC) daalt tot onder 1 x 10 9 /l. Handelswijze bij verdenking op HIT 1 overleg met haematoloog 2. stop heparine 3. bepaal HIT antistoffen bij intermediate of hoog risico op HIT (score 4) 4. alternatieve anticoagulante therapie: argatroban 5. coumarine derivaten pas geven nadat thrombocytengetal genormaliseerd is (minimaal > 100 x 10e9/l). Geef vitamine K als coumarine derivaten al gestart zijn 6. wees alert op (veneuze) thrombose 7. vermijd profylactische trombocytentransfusies Dosering danaparoide (Organan) bij volwassenen Preventie veneuze trombose bij acute HIT zonder trombo-embolisme en behandeling DVT/longembolie bij acute HIT: 2500 antixa-e (bij lich.gew. < 55kg: 1250 E,>90 kg: 3750 E) als bolus plus i.v. infuus 400 E per uur gedurende 4 uur, vervolgens 300 E per uur gedurende 4 uur en aansluitend onderhoudsdosering van E per uur. Beoogde plasma-anti-xa-spiegels bij monitoring: 0,5-0,7 E/ml (5-10 min. na bolus); max. 1.0 E/ml tijdens aanpassingsfase (d.w.z. elke 4 uur dosisaanpassing); 0,5-0,8 E/ml tijdens onderhoudsinfuus. (Keeling D. 2006) Profylaxe ter preventie veneuze trombose bij HIT > 3 maanden geleden gediagnosticeerd: 750 antixa-e s.c. tweemaal per dag gedurende 7 10 dagen Beoogde plasmaanti-x-spiegels bij monitoring: eerste dag 0,2 E/ml, op de 5e dag (6 uur na de ochtenddosis) 0,2 E/ml tot max. 0,4 E/ml. Na 4-5 dagen treden steady-statespiegels op. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 17 van 28
18 Bijlage 2 Verklaring afkortingen: ASB1 Anti Stollings Beleid (schema 1) ASB2 Anti Stollings Beleid (schema 2) ASB3 Anti Stollings Beleid (schema 3) ASB4 Anti Stollings Beleid (schema 4) UFH LMWH IPCD AF CHADS2 Unfractionated Heparin Low Molecular Weight Heparin Intermittent Pneumatic Compression Device(s) Artium fibrileren Is een maat om het risico op een CVA/TIA te bepalen bij patiënten met atriumfibrilleren; en dus of ze behandeld moet worden met acenocoumarol of met ascal. De 2 staat voor het dubbele aantal punten voor de stroke score. De afkorting staat voor de te scoren items: Congestive Heart Failure history Hypertension history Age 75 Diabetes Mellitus history Stroke symptoms previously or TIA 1 punt 1 punt 1 punt 1 punt 2 punt Zie literatuur over hoogte van de score en kans op een CVA/TIA. MHV VKA VTE BMS DES Mecanical Heart Valve Vitamine K-antagonisten Veneuze Trombo-embolie Bare Metal Stent Drug Eluting Stent Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 18 van 28
19 Bijlage 3: Protocollen kaartjes MST Medisch Spectrum Twente Ingreep:.. Datum interventie: Antistollingsbeleid: Tromboseprofylaxe ASB 1 Bij patiënten zonder antistollingstherapie, die een invasieve interventie ondergaan. Afhankelijk van de ingreep worden patiënten onderscheiden met een laag risico of middel/hoog risico op trombose. Bij een laag risico én afwezigheid van patiëntgerelateerde risicofactoren behoeft geen actieve profylaxe te worden toegepast behoudens actieve mobilisatie binnen 48 uur direct na de ingreep. Tromboseprofylaxe: - Elke patiënt opgenomen voor een invasieve ingreep met een middel/hoog risico in tabel 2, vanaf 16 jaar. - Patiënten opgenomen voor chirurgie aan de onderste extremiteit in dagverpleging die worden nabehandeld met gips of waarbij de voet op een andere wijze wordt geïmmobiliseerd. 0,3 ml nadroparine s.c. 1 dd (2850 IE) Het inzetten van een Intermittent Pneumatic Compression Devices (IPCD) dient serieus overwogen te worden, zeker wanneer het bloedingsrisico groot is. Bovendien geldt als trombose profylaxe voor patiënten - met trombofilie (longembolie of DVT in voorgeschiedenis, factor V-Leiden) - met actieve maligniteiten - ouder dan 75 jaar, 0,3 ml nadroparine s.c. 1 dd (2850 IE) bij een laag risico ingreep 0,6 ml nadroparine s.c. 1 dd (5700 IE) bij een middel/ hoog risico ingreep - Bij niet-orthopedische ingrepen: start 6 uur na de ingreep. Vanaf de eerste dag na de ingreep: 1 dd om 20:00 uur totdat de patiënt volledig gemobiliseerd is. - Bij heup- of knievervanging: start 6 uur na de ingreep. Vanaf de eerste dag na de ingreep 1 dd om 20:00 uur gedurende 6 weken of gedurende de periode van gipsimmobilisatie (minimaal 6 weken). Overig advies:. Naam arts:.. Datum:. Paraaf: Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 19 van 28
20 Medisch Spectrum Twente Ingreep:.. Datum interventie: Antistollingsbeleid: Atriumfibrilleren en CHADS<4 ASB 2 Patiënt gebruikt acenocoumarol of fenprocoumaron of fenprocoumon Nadroparine rondom de ingreep als er een indicatie voor tromboseprofylaxe bestaat, bij patiënten die een invasieve interventie ondergaan De CHADS score: C= congestive heart failure: 1, H = hypertension: 1, A= age > 75: 1, D = diabetes: 1, S= stroke 2. Bij gebruik van acenocoumarol (Sintrommitis ) of fenprocoumon (Marcoumar ) Patiënt stopt 5 dagen voor de geplande dag van de ingreep de acenocoumarol. Patiënt stopt 5 dagen voor de geplande dag van de ingreep de fenprocoumon. Uitreiken instructiekaartje bloedverdunnende medicatie (A). - Dag vóór de geplande ingreep: controle INR door trombosedienst (streef INR 1,8 op de dag van de ingreep) - Op de dag van de ingreep, voor de ingreep geen nadroparine toedienen - Controle INR, 2 uur vóór de ingreep (door verpleegkundige; doorgeven aan anesthesioloog/ interventiespecialist) Laag risico interventie Bij een laag risico ingreep behoeft geen actieve profylaxe te worden toegepast behoudens actieve mobilisatie direct na de ingreep. 0,3 ml nadroparine s.c. (2850 IE) 6 uur na ingreep bij een laag risico ingreep en patiënten met: - trombofilie (bijvoorbeeld longembolie of trombosebeen in de voorgeschiedenis, factor V-Leiden) - actieve maligniteiten - leeftijd boven 75 jaar Middel/hoog risico interventie Postoperatief nadroparine start 6 uur na de ingreep (indien de wond niet bloedt en de operateur niet anders heeft bepaald). Hierna vanaf de eerste dag na de ingreep 1 dd om 20:00 uur: 0,3 ml nadroparine s.c. (2850 IE) 0,6 ml nadroparine s.c. (5700 IE) bij een middel/ hoog risico ingreep en patiënten met: - trombofilie (bijvoorbeeld longembolie of trombose been in de voorgeschiedenis, factor V-Leiden) - actieve maligniteiten - leeftijd boven 75 jaar Indien orale inname weer mogelijk is, bij ongecompliceerd beloop in overleg met afdelingsarts hervatten van de acenocoumarol of fenprocoumon. Dosering: gedurende twee dagen 2 maal de gemiddelde dosering, op de derde dag controle INR en zo nodig dosisaanpassing. - Indien de INR > 2,5 bij 2 opeenvolgende metingen met een tussenpoos van minimaal 24 uur, stoppen met nadroparine. - Indien de patiënt reeds naar huis is, hervatten van de acenocoumarol of fenprocoumon in overleg met de trombosedienst Naam arts: Datum:.. Paraaf: Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 20 van 28
21 Medisch Spectrum Twente Antistollingsbeleid: Therapeutisch gedoseerde nadroparine ASB 3 Patiënt gebruikt acenocoumarol of fenprocoumon Bij patiënten die een invasieve interventie zullen ondergaan en waarbij spraken is van: - atriumfibrilleren en CHADS 4 - recidiverende veneuze trombo-embolie - acuut veneuze trombose <6 maanden - longembolie >1 maand geleden) - biohartklepprothese (binnen 3 maanden na plaatsing) - mechanische hartklep Ingreep:.. Datum interventie: Nadroparine therapeutisch gedoseerd: De CHADS score: C= congestive heart failure: 1, H= hypertension: 1, A ;= age > 75: 1, D = diabetes: 1, S = stroke 2. Bij gebruik van acenocoumarol (Sintrommitis ) of fenprocoumon (Marcoumar ) Patiënt stopt 5 dagen voor de geplande dag van de ingreep de acenocoumarol. Patiënt stopt 5 dagen voor de geplande dag van de ingreep de fenprocoumon. Uitreiken instructiekaartje antistollingsmedicatie (B). Vanaf de dag vóór ingreep: - Dag voor de geplande ingreep/interventie: controle INR door trombosedienst (streef INR < 1,8 op de dag van de ingreep) - Patiënt start 3 dagen voor de ingreep (bij eerder gebruik van acenocoumarol) of 2 dagen voor de ingreep (bij eerder gebruik van fenprocoumon) met nadroparine volgens: 2 dd 85,5 IE anti-xa/kg s.c. - Op de dag voor de ingreep de avonddosis nadroparine overslaan - Op de dag van de ingreep nadroparine overslaan - Controle INR 2 uur voor de ingreep (doorgeven aan anesthesioloog/interventie specialist) - De eerste dag na de ingreep (her-)start nadroparine (dosis als voor de ingreep) - Indien orale inname weer mogelijk is, bij ongecompliceerd beloop in overleg met afdelingsarts hervatten van de acenocoumarol of fenprocoumon. Dosering: gedurende twee dagen 2 maal de gemiddelde dosering, op de derde dag controle INR en zo nodig dosisaanpassing - Indien de INR > 2.5 bij 2 opeenvolgende metingen met een tussenpoos van minimaal 24 uur, stoppen met nadroparine - Bij ontslag naar huis worden de trombosedienst en de huisarts door de hoofdbehandelaar geïnformeerd Naam arts: Datum:. Paraaf:.. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 21 van 28
22 Medisch Spectrum Twente Ingreep:.. Datum Interventie:. Antistollingsbeleid: Trombocytenaggregatieremmers ASB 4 Bij patiënten die een TAR gebruiken en een invasieve interventie zullen ondergaan. Als trombocytenaggregatieremmers worden onderscheiden: 1. Acetylsalicylzuur, Carbasalaatcalcium 2. Dipyridamol (Persantin ) 3. Thiënopyridinederivaten (clopidogrel = Plavix en prasugrel (Efient ) In verband met toegenomen kans op cardio- en cerebrovasculaire incidenten na staken van ASA, clopidogrel en prasugrel (Efient ) wordt in het algemeen geadviseerd zeer terughoudend te zijn met het vóór de ingreep staken van trombocytenaggregatieremmers. Bovendien is de kans op grote bloedingen rondom de ingreep ten gevolg van doorgebruiken, laag. Trombocytenaggregatieremmers staken bij: ingrepen waarbij een minimale bloeding door de moeilijke bereikbaarheid, milde tot ernstige gevolgen kan hebben: o Intracraniële en intrathecale ingrepen; o Middenoor- en KNO implantatiechirurgie; o Nier- of leverbiopsie; o Bronchoscopie met biopten, thoracoscopie of long punctie; o Endoscopische poliepectomie, biliaire sfincterotomie, laser ablatie of coagulatie of oesophagus varices therapie. ingrepen bij patiënten met een onderliggende stoornis in de hemostase N.B: Geen electieve ingreep binnen de eerste 3 maanden na coronaire stentimplantatie en niet binnen 12 maanden na inbrengen van 'drug eluting stents'. Binnen het eerste jaar na coronaire stentimplantatie altijd overleg met cardioloog over antistollingsbeleid. Staken trombocytenaggregatieremmers; acetylsalicylzuur, carbasalaatcalcium : Staken trombocytenaggregatieremmers; clopidogrel en prasugrel (Efient ): Staken trombocytenaggregatieremmers; dipyridamol: Herstarten trombocytenaggregatieremmers: 5 dagen voor de ingreep 5 dagen voor de ingreep 1 dag voor de ingreep dag na de ingreep Uitreiken instructiekaartje bloedverdunnende medicatie Naam arts: Datum:.. Paraaf: Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 22 van 28
23 Achterzijde ASB 1 formulier Indien co-morbiditeit (trombofilie Leeftijd > 75 jr. Actieve maligniteit) Dan: Nadroparine: 1 dd 0,3 ml sc, (2850 IE/kg) Gebruik formulier: ASB 1 atriumfibrilleren formulier: ASB 2 nadroparine: 1 dd 0,3 ml sc, (2850 IE/kg) Indien co-morbiditeit (-trombofilie, longembolie en/of DVT in voorgeschiedenis - Leeftijd > 75 jr. - Actieve maligniteit) Dan: Nadroparine: 1 dd 0,6 ml sc, 5700 IE/kg Gebruik formulier: ASB 2 Overbruggingstherapie A: Intraveneus heparine B: therapeutisch Nadroparine: 2 dd 86 IE anti-xa/kg s.c. Gebruik formulier: ASB 3 De interventie specialist beslist t.a.v. onderstaande punten het beleid en geeft dit op het POS aanmeldformulier aan. - Na majeure chirurgie tromboseprofylaxe na ontslag continueren in overleg met de operateur. - Heup en knievervanging 4-6 weken tromboseprofylaxe continueren - Bij hoog bloedingsrisico i.p.v. LMWH tromboseprofylaxe intermittent pneumatic compression device of evt. compressiekousen totdat bloedingsrisico is geweken. Bij hoogrisico patiënten, zoals kunstkleppen en atriumfibrilleren bij een slechte linkerkamer en/of elke bioklepimplantatie korter dan 3 maanden, is heparine i.v. te overwegen, gerelateerd aan de ingreep en het postoperatieve bloedingsrisico. Bij twijfel overleg met cardioloog. Risicotabel veneuze trombo-embolie (indicatief) Laag risico, denk aan Middel/hoog risico, denk aan Korte laparoscopische ingreep (< 3 uur) Oppervlakkige ingrepen Arthroscopie Mammachirurgie Liesbreukcorrectie Hoofd/hals chirurgie Teen/voet chirurgie Resectie weke delen/huidtumoren Kleine gynaecologische ingrepen Transurethrale ingrepen (Grote) thoracale ingrepen Heup-/knievervanging Abdominale ingrepen, inclusief kleine bekken Centrale vaatreconstructie Bovenbeens/onderbeens amputatie Laparoscopische ingreep > 3 uur Trepanatie Grote oncologische operaties Maagoperaties Traumapatienten Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 23 van 28
24 Achterzijde ASB 2 formulier Indien co-morbiditeit (trombofilie Leeftijd > 75 jr. Actieve maligniteit) Dan: Nadroparine: 1 dd 0,3 ml sc, (2850 IE/kg) Gebruik formulier: ASB 1 atriumfibrilleren formulier: ASB 2 nadroparine: 1 dd 0,3 ml sc, (2850 IE/kg) Indien co-morbiditeit (-trombofilie, longembolie en/of DVT in voorgeschiedenis - Leeftijd > 75 jr. - Actieve maligniteit) Dan: Nadroparine: 1 dd 0,6 ml sc, 5700 IE/kg Gebruik formulier: ASB 2 Overbruggingstherapie A: Intraveneus heparine B: therapeutisch Nadroparine: 2 dd 86 IE anti-xa/kg s.c. Gebruik formulier: ASB 3 De interventie specialist beslist t.a.v. onderstaande punten het beleid en geeft dit op het POS aanmeldformulier aan. - Na majeure chirurgie tromboseprofylaxe na ontslag continueren in overleg met de operateur. - Heup en knievervanging 4-6 weken tromboseprofylaxe continueren - Bij hoog bloedingsrisico i.p.v. LMWH tromboseprofylaxe intermittent pneumatic compression device of evt. compressie kousen totdat bloedingsrisico is geweken. Bij hoogrisico patiënten, zoals kunstkleppen en atriumfibrilleren bij een slechte linkerkamer en/of elke bioklepimplantatie korter dan 3 maanden, is heparine i.v. te overwegen, gerelateerd aan de ingreep en het postoperatieve bloedingsrisico. Bij twijfel overleg met cardioloog. Risicotabel veneuze trombo-embolie (indicatief) Laag risico, denk aan Middel/hoog risico, denk aan Korte laparoscopische ingreep (< 3 uur) Oppervlakkige ingrepen Arthroscopie Mammachirurgie Liesbreukcorrectie Hoofd/hals chirurgie Teen/voet chirurgie Resectie weke delen/huidtumoren Kleine gynaecologische ingrepen Transurethrale ingrepen (Grote) thoracale ingrepen Heup-/knievervanging Abdominale ingrepen, inclusief kleine bekken Centrale vaatreconstructie Bovenbeens/onderbeens amputatie Laparoscopische ingreep > 3 uur Trepanatie Grote oncologische operaties Maagoperaties Traumapatienten Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 24 van 28
25 Risicotabel veneuze trombo-embolie (indicatief) Achterzijde ASB 3 formulier Indien co-morbiditeit (trombofilie Leeftijd > 75 jr. Actieve maligniteit) Dan: Nadroparine: 1 dd 0,3 ml sc, (2850 IE/kg) Gebruik formulier: ASB 1 atriumfibrilleren formulier: ASB 2 nadroparine: 1 dd 0,3 ml sc, (2850 IE/kg) Indien co-morbiditeit (-trombofilie, longembolie en/of DVT in voorgeschiedenis - Leeftijd > 75 jr. - Actieve maligniteit) Dan: Nadroparine: 1 dd 0,6 ml sc, 5700 IE/kg Gebruik formulier: ASB 2 Overbruggingstherapie A: Intraveneus heparine B: therapeutisch Nadroparine: 2 dd 86 IE anti-xa/kg s.c. Gebruik formulier: ASB 3 De interventie specialist beslist t.a.v. onderstaande punten het beleid en geeft dit op het POS aanmeldformulier aan. - Na majeure chirurgie tromboseprofylaxe na ontslag continueren in overleg met de operateur. - Heup en knievervanging 4-6 weken tromboseprofylaxe continueren - Bij hoog bloedingsrisico i.p.v. LMWH tromboseprofylaxe intermittent pneumatic compression device of evt. compressiekousen totdat bloedingsrisico is geweken. Bij hoogrisico patiënten, zoals kunstkleppen en atriumfibrilleren bij een slechte linkerkamer en/of elke bioklepimplantatie korter dan 3 maanden, is heparine i.v. te overwegen, gerelateerd aan de ingreep en het postoperatieve bloedingsrisico. Bij twijfel overleg met cardioloog. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 25 van 28
26 Medisch Spectrum Twente Instructiekaartje bloedverdunnende medicatie (A) Voor de patiënt. 5 dagen voor de ingreep stoppen: ascal (carbasalaatcalcium), acetylsalicylzuur clopidogrel (Plavix ) en prasugrel (Efient ) fenprocoumon (Marcoumar ) Dag Datum dagen voor de ingreep stoppen: acenocoumarol (Sintrommitis ) Dag Laatste tablet innemen... Dag van operatie / interventie. Datum 1 dag voor de ingreep stoppen: dipyridamol (Persantin ) Dag.. Laatste tablet innemen... Dag van operatie / interventie. Datum Laatste tablet innemen Dag van operatie / interventie... Dag van de ingreep niet meetellen. Herstarten bovenstaande medicatie i.o.m. de hoofdbehandelaar. Bij gebruik acenocoumarol/fenprocoumon: dag voor de interventie prikt de trombosedienst de INR. Polikliniek:. telefoonnummer:. Protocol\Perioperatief beleid tromboseprofylaxe en antistolling\ Pagina 26 van 28
Perioperatief antistollingsbeleid UMCG. Samenvatting
 1 2 Perioperatief antistollingsbeleid UMCG Samenvatting Patiënten ingesteld op antistollingsmiddelen hebben bij continuatie van de antistolling een verhoogde kans op bloedverlies en bij het staken van
1 2 Perioperatief antistollingsbeleid UMCG Samenvatting Patiënten ingesteld op antistollingsmiddelen hebben bij continuatie van de antistolling een verhoogde kans op bloedverlies en bij het staken van
Perioperatief beleid. van patiënten behandeld met bloedverdunners
 Perioperatief beleid van patiënten behandeld met bloedverdunners Perioperatief beleid van patiënten behandeld met plaatjesremmers Aspirine en/of ADP receptor inhibitor (Plavix of clopidogrel, Efient of
Perioperatief beleid van patiënten behandeld met bloedverdunners Perioperatief beleid van patiënten behandeld met plaatjesremmers Aspirine en/of ADP receptor inhibitor (Plavix of clopidogrel, Efient of
Nascholing Antistolling
 Nascholing Antistolling Peri-operatief Antistollingsbeleid Nivo 2 3 Een initiatief van de Stuurgroepketen Antistollingsbehandeling versie 2, februari 2012 probleem antistolling peri-operatief Igv doorgaan
Nascholing Antistolling Peri-operatief Antistollingsbeleid Nivo 2 3 Een initiatief van de Stuurgroepketen Antistollingsbehandeling versie 2, februari 2012 probleem antistolling peri-operatief Igv doorgaan
SAMENVATTING RICHTLIJN NEURAXISBLOKKADE EN ANTISTOLLING
 SAMENVATTING RICHTLIJN NEURAXISBLOKKADE EN ANTISTOLLING Nederlandse Vereniging voor Anesthesiologie 1 INLEIDING Een neuraxiaal hematoom na neuraxisblokkade is een zeldzame, maar ernstige complicatie. Onder
SAMENVATTING RICHTLIJN NEURAXISBLOKKADE EN ANTISTOLLING Nederlandse Vereniging voor Anesthesiologie 1 INLEIDING Een neuraxiaal hematoom na neuraxisblokkade is een zeldzame, maar ernstige complicatie. Onder
Stolling en antistolling. Esther Kragten, arts trombose en trombofilie
 Stolling en antistolling Esther Kragten, arts trombose en trombofilie Inhoud Antistolling peri-operatief onderbreken continueren Risico op trombose Arterieel Veneus Risico op bloeding: Peri-operatief Nabloeding
Stolling en antistolling Esther Kragten, arts trombose en trombofilie Inhoud Antistolling peri-operatief onderbreken continueren Risico op trombose Arterieel Veneus Risico op bloeding: Peri-operatief Nabloeding
Antitrombotica. Nederlands Vasculair Forum Melvin Lafeber. AIOS Interne (Vasculaire/Klinische Farmacologie)
 Antitrombotica Nederlands Vasculair Forum 2017 Melvin Lafeber AIOS Interne (Vasculaire/Klinische Farmacologie) DISCLOSURES AIOS Interne Geneeskunde Consulent BENU apotheken Nederland Redactiecommissie
Antitrombotica Nederlands Vasculair Forum 2017 Melvin Lafeber AIOS Interne (Vasculaire/Klinische Farmacologie) DISCLOSURES AIOS Interne Geneeskunde Consulent BENU apotheken Nederland Redactiecommissie
Perioperatief beleid t.a.v anticoagulantia de nieuwste inzichten. Felix van der Meer Afdeling Trombose en Hemostase Trombosedienst Leiden
 Perioperatief beleid t.a.v anticoagulantia de nieuwste inzichten Felix van der Meer Afdeling Trombose en Hemostase Trombosedienst Leiden Anticoagulantia Vitamine K antagonisten (VKA) Trombocytenaggregatieremmers
Perioperatief beleid t.a.v anticoagulantia de nieuwste inzichten Felix van der Meer Afdeling Trombose en Hemostase Trombosedienst Leiden Anticoagulantia Vitamine K antagonisten (VKA) Trombocytenaggregatieremmers
Antistolling. versie 2018
 Antistolling versie 2018 Inhoud Hoofdstuk 1 - Tromboseprofylaxe beleid 1.1 Bij niet-chirurgische patiënten Hoofdstuk 1 Hoofdstuk 2 Tromboseprofylaxe beleid 1.1 Bij niet-chirurgische patiënten 3 1.2 Bij
Antistolling versie 2018 Inhoud Hoofdstuk 1 - Tromboseprofylaxe beleid 1.1 Bij niet-chirurgische patiënten Hoofdstuk 1 Hoofdstuk 2 Tromboseprofylaxe beleid 1.1 Bij niet-chirurgische patiënten 3 1.2 Bij
Bereikbaarheid en Protocollen Trombosedienst Emmen (Versie huisartsen)
 Bereikbaarheid en Protocollen Trombosedienst Emmen (Versie huisartsen) Protocollen en Bereikbaarheid Trombosedienst Emmen Drs. J.G.J. Pouwels, Medisch Leider Trombosedienst INHOUDSOPGAVE 1. Bereikbaarheid
Bereikbaarheid en Protocollen Trombosedienst Emmen (Versie huisartsen) Protocollen en Bereikbaarheid Trombosedienst Emmen Drs. J.G.J. Pouwels, Medisch Leider Trombosedienst INHOUDSOPGAVE 1. Bereikbaarheid
Aanbevelingen perioperatief beleid van patiënten behandeld met plaatjesremmers en anticoagulantia
 Aanbevelingen perioperatief beleid van patiënten behandeld met plaatjesremmers en anticoagulantia dr. Tom Vydt, cardioloog AZ Sint-Maarten GR0034AV versie 04-2014 ALGEMEEN YK Perioperatief beleid van patiënten
Aanbevelingen perioperatief beleid van patiënten behandeld met plaatjesremmers en anticoagulantia dr. Tom Vydt, cardioloog AZ Sint-Maarten GR0034AV versie 04-2014 ALGEMEEN YK Perioperatief beleid van patiënten
Antitrombotisch beleid. Karina Meijer ochtendrapport Interne Geneeskunde
 Antitrombotisch beleid Karina Meijer ochtendrapport Interne Geneeskunde 300616 Achtergrond Initiatief door NIV, geschreven door multidisciplinaire werkgroep internisten, huisartsen, orthopeden, longartsen,
Antitrombotisch beleid Karina Meijer ochtendrapport Interne Geneeskunde 300616 Achtergrond Initiatief door NIV, geschreven door multidisciplinaire werkgroep internisten, huisartsen, orthopeden, longartsen,
Problematiek 17/01/2011. Dr. Patrick Schoeters PREVENTIEF ANTISTOLLINGSBELEID BIJ ENDOSCOPISCHE PROCEDURES
 Preventief antistollingsbeleid bij endoscopische procedures : een bloedstollend verhaal PREVENTIEF BIJ ENDOSCOPISCHE PROCEDURES Dr. Patrick Schoeters Problematiek Thrombusvorming cruciaal in cardiovasculaire
Preventief antistollingsbeleid bij endoscopische procedures : een bloedstollend verhaal PREVENTIEF BIJ ENDOSCOPISCHE PROCEDURES Dr. Patrick Schoeters Problematiek Thrombusvorming cruciaal in cardiovasculaire
HIT. MDO-onderwijs d.d Claire Slegers Fellow Intensive Care
 HIT MDO-onderwijs d.d. 01-12-2014 Claire Slegers Fellow Intensive Care Casus Man 68 RvO: Dag 1 TAAA - Buisprothese VG: o.a. 97 AAA - Buisprothese, ACS wv. ASA Postoperatief start LMWH (nadroparine 1dd2850
HIT MDO-onderwijs d.d. 01-12-2014 Claire Slegers Fellow Intensive Care Casus Man 68 RvO: Dag 1 TAAA - Buisprothese VG: o.a. 97 AAA - Buisprothese, ACS wv. ASA Postoperatief start LMWH (nadroparine 1dd2850
TRANSMURAAL PROTOCOL DIEPE VENEUZE TROMBOSE
 TRANSMURAAL PROTOCOL Inleiding De incidentie van diepe veneuze trombose () is ongeveer 2 per 1.000 patiënten per jaar. Voor longembolie gelden vergelijkbare getallen. De huisarts wordt dan ook niet vaak
TRANSMURAAL PROTOCOL Inleiding De incidentie van diepe veneuze trombose () is ongeveer 2 per 1.000 patiënten per jaar. Voor longembolie gelden vergelijkbare getallen. De huisarts wordt dan ook niet vaak
Perioperatief Antistolling beleid
 Perioperatief Antistolling beleid Patiënten die in het kader van behandeling of preventie van arteriële of veneuze trombo-embolie worden behandeld met enige vorm van antistolling en een ingreep dienen
Perioperatief Antistolling beleid Patiënten die in het kader van behandeling of preventie van arteriële of veneuze trombo-embolie worden behandeld met enige vorm van antistolling en een ingreep dienen
Voorkom bloedingen. de achtergrond van antistollingsmiddelen, interacties en risicofactoren. Eindhoven, 19 juni 2014
 Voorkom bloedingen de achtergrond van antistollingsmiddelen, interacties en risicofactoren Eindhoven, 19 juni 2014 dr. M.R. Nijziel, internist-hematoloog Indeling stollingssysteem oude antistollingsmiddelen
Voorkom bloedingen de achtergrond van antistollingsmiddelen, interacties en risicofactoren Eindhoven, 19 juni 2014 dr. M.R. Nijziel, internist-hematoloog Indeling stollingssysteem oude antistollingsmiddelen
artseninformatie Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase GezondheidsZorg met een Ziel
 i artseninformatie Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase GezondheidsZorg met een Ziel 2 Inhoud 1 Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase...
i artseninformatie Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase GezondheidsZorg met een Ziel 2 Inhoud 1 Richtlijnen voor beleid van bloedverdunners in een peri-operatieve fase...
DOACs in 15 dia s Transmuraal Trombose Expertise Centrum Groningen
 DOACs in 15 dia s - 2018 - Transmuraal Trombose Expertise Centrum Groningen Wat zijn DOACs? DOACs zijn bloedverdunners: Directe Orale Anti Coagulantia Die worden gebruikt bij atriumfibrilleren (AF) en
DOACs in 15 dia s - 2018 - Transmuraal Trombose Expertise Centrum Groningen Wat zijn DOACs? DOACs zijn bloedverdunners: Directe Orale Anti Coagulantia Die worden gebruikt bij atriumfibrilleren (AF) en
Preventie en behandeling trombo-embolische aandoeningen. FTO 15-10-13 Paul van Buuren
 Preventie en behandeling trombo-embolische aandoeningen FTO 15-10-13 Paul van Buuren Inhoud Trombo-embolische preventie bij ouderen Preventie bij atriumfibrilleren en behandeling longembolie Formularium
Preventie en behandeling trombo-embolische aandoeningen FTO 15-10-13 Paul van Buuren Inhoud Trombo-embolische preventie bij ouderen Preventie bij atriumfibrilleren en behandeling longembolie Formularium
Antistolling in de tandheelkunde. J. Vincent Internist hematoloog-oncoloog Medisch leider trombosedienst Elkerliek ziekenhuis
 Antistolling in de tandheelkunde J. Vincent Internist hematoloog-oncoloog Medisch leider trombosedienst Elkerliek ziekenhuis Een hematoloog die iets over tandartsen gaat vertellen? Telegraaf 23-09-2017
Antistolling in de tandheelkunde J. Vincent Internist hematoloog-oncoloog Medisch leider trombosedienst Elkerliek ziekenhuis Een hematoloog die iets over tandartsen gaat vertellen? Telegraaf 23-09-2017
Perioperatief beleid voor patiënten behandeld met vitamine K antagonisten
 Perioperatief beleid voor patiënten behandeld met vitamine K antagonisten Algemene principes: De voorgeschreven werkwijze is afhankelijk van 3 factoren: 1. Het bloedingsrisico gepaard met de ingreep. Dit
Perioperatief beleid voor patiënten behandeld met vitamine K antagonisten Algemene principes: De voorgeschreven werkwijze is afhankelijk van 3 factoren: 1. Het bloedingsrisico gepaard met de ingreep. Dit
Antistolling rondom chirurgische interventies bij patiënten met verhoogd tromboembolierisico
 14 maart 2013 Antistolling rondom chirurgische interventies bij patiënten met verhoogd tromboembolierisico Roel Vink Internist-intensivist bridging = overbruggen 2 INR 2.0 4.5 = /- ongecompliceerde ingreep??
14 maart 2013 Antistolling rondom chirurgische interventies bij patiënten met verhoogd tromboembolierisico Roel Vink Internist-intensivist bridging = overbruggen 2 INR 2.0 4.5 = /- ongecompliceerde ingreep??
Richtlijnen voor tromboseprofylaxie
 Richtlijnen voor tromboseprofylaxie s Herenbaan 172 2840 Rumst tel: 03 880 90 11 (algemeen) tel: 03 880 91 90 (afspraken) informatiebrochure artsen e-mail: info@hfr.be www.azheiligefamilie.be meer info
Richtlijnen voor tromboseprofylaxie s Herenbaan 172 2840 Rumst tel: 03 880 90 11 (algemeen) tel: 03 880 91 90 (afspraken) informatiebrochure artsen e-mail: info@hfr.be www.azheiligefamilie.be meer info
MEDISCH PROTOCOL Peri-operatief beleid van patiënten behandeld met bloedverdunners
 JESSA ZIEKENHUIS MEDISCH PROTOCOL 09.01.01.19.01 Peri-operatief beleid van patiënten behandeld met bloedverdunners Datum opmaak: 01/12/2010 Datum laatste herziening: 15/10/2014 Pagina s protocol: 16 Pagina
JESSA ZIEKENHUIS MEDISCH PROTOCOL 09.01.01.19.01 Peri-operatief beleid van patiënten behandeld met bloedverdunners Datum opmaak: 01/12/2010 Datum laatste herziening: 15/10/2014 Pagina s protocol: 16 Pagina
Indicatie antistolling. NOAC/DOAC Is de praktijk net zo verwarrend als de naam.? Indicaties VKA in NL Wat gebruikten we. Het stollingsmechanisme
 Indicatie antistolling NOAC/DOAC Is de praktijk net zo verwarrend als de naam.? Behandeling DVT/ longembolie Atriumfibrilleren Mechanische hartklep Arterieel vaatlijden Hartfalen met kamerdilatatie ( alleen
Indicatie antistolling NOAC/DOAC Is de praktijk net zo verwarrend als de naam.? Behandeling DVT/ longembolie Atriumfibrilleren Mechanische hartklep Arterieel vaatlijden Hartfalen met kamerdilatatie ( alleen
Antistolling. in de dagelijkse praktijk van de poliklinische apotheek. Inhoud In de media. Voorschrijfgedrag
 Antistolling in de dagelijkse praktijk van de poliklinische apotheek Fiona Liem, poliklinisch apotheker i.o.s. Albert Schweitzer ziekenhuis f.f.e.liem@asz.nl Inhoud In de media Voorschrijfgedrag Problemen
Antistolling in de dagelijkse praktijk van de poliklinische apotheek Fiona Liem, poliklinisch apotheker i.o.s. Albert Schweitzer ziekenhuis f.f.e.liem@asz.nl Inhoud In de media Voorschrijfgedrag Problemen
Dr. Bart Oris h.-hartziekenhuis Lier
 De klassieke voorstelling van de stollingscascade met een intrinsieke en extrinsieke arm strookt niet met de in vivo stolling Essentieel bij een normale stolling is de aanwezigheid van de fosfolipidenmembraan
De klassieke voorstelling van de stollingscascade met een intrinsieke en extrinsieke arm strookt niet met de in vivo stolling Essentieel bij een normale stolling is de aanwezigheid van de fosfolipidenmembraan
Antistolling: stand van zaken. R.F.J. Schop, internist-hematoloog P.P.P.H. van den Homberg, huisarts, GC Krimpen
 Antistolling: stand van zaken R.F.J. Schop, internist-hematoloog P.P.P.H. van den Homberg, huisarts, GC Krimpen Epidemiologie Landelijke afspraken Directe orale anti-coagulantia: DOAC s 10-4-2017 Voettekst
Antistolling: stand van zaken R.F.J. Schop, internist-hematoloog P.P.P.H. van den Homberg, huisarts, GC Krimpen Epidemiologie Landelijke afspraken Directe orale anti-coagulantia: DOAC s 10-4-2017 Voettekst
Stolling en antistolling. Prof.dr. Karina Meijer Afdeling Hematologie UMCG Transmuraal Trombose Expertisecentrum Groningen
 Stolling en antistolling Prof.dr. Karina Meijer Afdeling Hematologie UMCG Transmuraal Trombose Expertisecentrum Groningen Wat gaan we doen? Wat willen jullie? Achtergrond Antistollingsmedicatie Achtergrond
Stolling en antistolling Prof.dr. Karina Meijer Afdeling Hematologie UMCG Transmuraal Trombose Expertisecentrum Groningen Wat gaan we doen? Wat willen jullie? Achtergrond Antistollingsmedicatie Achtergrond
Relatie trombosedienst & tandarts. 14 februari 2017 Elly van Mourik Alderliesten, medisch leider Nadine Goessens, manager
 Relatie trombosedienst & tandarts 14 februari 2017 Elly van Mourik Alderliesten, medisch leider Nadine Goessens, manager Ongeveer 1 miljoen mensen in Nederland gebruikt enige vorm van antistolling ter
Relatie trombosedienst & tandarts 14 februari 2017 Elly van Mourik Alderliesten, medisch leider Nadine Goessens, manager Ongeveer 1 miljoen mensen in Nederland gebruikt enige vorm van antistolling ter
VSV Achterhoek Oost Protocol Antistolling
 VSV Achterhoek Oost Protocol Doel Preventie van veneuze trombo-embolie / vte in de verloskunde Tabel Absolute risico s op een eerste tijdens en na de zwangerschap bij trombilie met en zonder een positieve
VSV Achterhoek Oost Protocol Doel Preventie van veneuze trombo-embolie / vte in de verloskunde Tabel Absolute risico s op een eerste tijdens en na de zwangerschap bij trombilie met en zonder een positieve
Trombosedienst Leiden en omstreken
 Trombosedienst Leiden en omstreken Saskia van Foeken Verpleegkundige Trombosedienst Leiden Doelstelling Met deze voorlichting willen we bereiken: Dat de cliënt een zo optimaal mogelijke antistollingsbehandeling
Trombosedienst Leiden en omstreken Saskia van Foeken Verpleegkundige Trombosedienst Leiden Doelstelling Met deze voorlichting willen we bereiken: Dat de cliënt een zo optimaal mogelijke antistollingsbehandeling
NOAC s. Bossche Samenscholingsdagen 2014 N. Péquériaux Laboratoriumarts/Medisch leider trombosedienst M. Jacobs Cardioloog
 NOAC s Bossche Samenscholingsdagen 2014 N. Péquériaux Laboratoriumarts/Medisch leider trombosedienst M. Jacobs Cardioloog Antistollingsmedicatie Toegepast ter preventie en behandeling van arteriële en
NOAC s Bossche Samenscholingsdagen 2014 N. Péquériaux Laboratoriumarts/Medisch leider trombosedienst M. Jacobs Cardioloog Antistollingsmedicatie Toegepast ter preventie en behandeling van arteriële en
Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken
 Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten
Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten
Antistolling bij cardiologische interventies
 Antistolling bij cardiologische interventies WES symposium 11 maart 2010 Alina Constantinescu, cardioloog in opleiding, Erasmus MC Coronaire arteriele trombus Factoren: Atherosclerotische plaque Endotheel
Antistolling bij cardiologische interventies WES symposium 11 maart 2010 Alina Constantinescu, cardioloog in opleiding, Erasmus MC Coronaire arteriele trombus Factoren: Atherosclerotische plaque Endotheel
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Specialisten Ouderengeneeskundedeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard,
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Specialisten Ouderengeneeskundedeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard,
Perioperatieve onderbreking van antistollingsmedicatie
 Perioperatieve onderbreking van antistollingsmedicatie Normen Hemmink Physician assistant anesthesiologie www.skbwinterswijk.nl Venticare 15 mei 2014 Inhoud presentatie Fysiologie bloedstolling Wat is
Perioperatieve onderbreking van antistollingsmedicatie Normen Hemmink Physician assistant anesthesiologie www.skbwinterswijk.nl Venticare 15 mei 2014 Inhoud presentatie Fysiologie bloedstolling Wat is
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Huisartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Huisartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Dr. Bart Oris h.-hartziekenhuis Lier
 De klassieke voorstelling van de stollingscascade met een intrinsieke en extrinsieke arm strookt niet met de in vivo stolling Essentieel bij een normale stolling is de aanwezigheid van de fosfolipidenmembraan
De klassieke voorstelling van de stollingscascade met een intrinsieke en extrinsieke arm strookt niet met de in vivo stolling Essentieel bij een normale stolling is de aanwezigheid van de fosfolipidenmembraan
Antitrombotica tijdens de peri-operatieve fase. Dr. Dirk Verleyen Cardioloog AZ St-Lucas Brugge
 Antitrombotica tijdens de peri-operatieve fase Dr. Dirk Verleyen Cardioloog AZ St-Lucas Brugge Hemostase Anticoagulantia / anti-aggregantia: allebei bloedverdunners PRIMARY AGGREGATION Platelet Aggregation
Antitrombotica tijdens de peri-operatieve fase Dr. Dirk Verleyen Cardioloog AZ St-Lucas Brugge Hemostase Anticoagulantia / anti-aggregantia: allebei bloedverdunners PRIMARY AGGREGATION Platelet Aggregation
Kinderwens, zwangerschap en borstvoeding: enoxaparine t/m 2811
 Kinderwens, en : enoxaparine 2808 t/m 2811 APTT = geactiveerde partiële tromboplastinetijd; HIT = heparine geïnduceerde trombocytopenie; LMWH = laagmoleculairgewicht-heparine; TGA = Therapeutic Goods Administration;
Kinderwens, en : enoxaparine 2808 t/m 2811 APTT = geactiveerde partiële tromboplastinetijd; HIT = heparine geïnduceerde trombocytopenie; LMWH = laagmoleculairgewicht-heparine; TGA = Therapeutic Goods Administration;
TAR s: Combinaties, Do s & Don ts
 TAR s: Combinaties, Do s & Don ts Congressponsoren AstraZeneca Bayer BoehringerIngelheim Pfizer/BMS Rolf Veldkamp, cardioloog Ravee Rambharose, kaderhuisarts HVZ Aris Prins, apotheker Indeling Trombocytenaggregatie
TAR s: Combinaties, Do s & Don ts Congressponsoren AstraZeneca Bayer BoehringerIngelheim Pfizer/BMS Rolf Veldkamp, cardioloog Ravee Rambharose, kaderhuisarts HVZ Aris Prins, apotheker Indeling Trombocytenaggregatie
Endoscopie en anticoagulantia: een update.
 Endoscopie en anticoagulantia: een update. Dr. Koen Van Dycke, Prof. Dr. Isabelle Colle, Prof. Dr. Martine De Vos. Dienst Gastro-enterologie UZ Gent. De Pintelaan 185 9000 Gent Abstract: Door de toenemende
Endoscopie en anticoagulantia: een update. Dr. Koen Van Dycke, Prof. Dr. Isabelle Colle, Prof. Dr. Martine De Vos. Dienst Gastro-enterologie UZ Gent. De Pintelaan 185 9000 Gent Abstract: Door de toenemende
Nieuwe Orale Anticoagulantia (NOACs)
 Nieuwe Orale Anticoagulantia (NOACs) Regionaal Formularium Zwolle Daphne Bertholee, ziekenhuisapotheker i.o. Douwe van der Meer, coördinator Regionaal Formularium Zwolle FTO 15 oktober 2013 Isala Inleiding
Nieuwe Orale Anticoagulantia (NOACs) Regionaal Formularium Zwolle Daphne Bertholee, ziekenhuisapotheker i.o. Douwe van der Meer, coördinator Regionaal Formularium Zwolle FTO 15 oktober 2013 Isala Inleiding
Tromboseprofylaxe bij niet-chirurgische gehospitaliseerde patiënten. Dr. Marieke J.H.A. Kruip Internist-hematoloog Erasmus MC
 Tromboseprofylaxe bij niet-chirurgische gehospitaliseerde patiënten Dr. Marieke J.H.A. Kruip Internist-hematoloog Erasmus MC achtergrond veneuze trombose komt frequent voor Medisch jaarverslag FNT 2014
Tromboseprofylaxe bij niet-chirurgische gehospitaliseerde patiënten Dr. Marieke J.H.A. Kruip Internist-hematoloog Erasmus MC achtergrond veneuze trombose komt frequent voor Medisch jaarverslag FNT 2014
Couperen van anticoagulantia bij bloedingen en acute interventies (VKA, DOAC, heparine/lmwh, trombocytenaggregatieremmers) Versie 4, aug 2016
 Couperen van anticoagulantia bij bloedingen en acute interventies (VKA, DOAC, heparine/lmwh, trombocytenaggregatieremmers) Versie 4, aug 2016 INHOUDSOPGAVE 1. ALGEMEEN 2. VITAMINE K ANTAGONISTEN 3. DIRECTE
Couperen van anticoagulantia bij bloedingen en acute interventies (VKA, DOAC, heparine/lmwh, trombocytenaggregatieremmers) Versie 4, aug 2016 INHOUDSOPGAVE 1. ALGEMEEN 2. VITAMINE K ANTAGONISTEN 3. DIRECTE
Kinderwens, zwangerschap en borstvoeding: dalteparine t/m 2800
 Kinderwens, en : dalteparine 2797 t/m 2800 APTT = geactiveerde partiële tromboplastinetijd; HIT = heparine geïnduceerde trombocytopenie; LMWH = laagmoleculairgewicht-heparine; TGA = Therapeutic Goods Administration;
Kinderwens, en : dalteparine 2797 t/m 2800 APTT = geactiveerde partiële tromboplastinetijd; HIT = heparine geïnduceerde trombocytopenie; LMWH = laagmoleculairgewicht-heparine; TGA = Therapeutic Goods Administration;
Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken
 Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten
Richtlijn Neuraxisblokkade en Antistolling Inclusief: perifere zenuw en interventionele pijntechnieken INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten
Nascholing Antistolling
 Nascholing Antistolling Algemene module nivo 1 en 2 Een initiatief van de Stuurgroepketen Antistollingsbehandeling Dr. R. Fijnheer, versie 1, november 2011 doel antistollings therapie behandelen van arteriële
Nascholing Antistolling Algemene module nivo 1 en 2 Een initiatief van de Stuurgroepketen Antistollingsbehandeling Dr. R. Fijnheer, versie 1, november 2011 doel antistollings therapie behandelen van arteriële
Behandeling Diep Veneuze Trombose
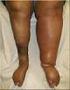 Behandeling Diep Veneuze Trombose Danick Werner MSc Verpleegkundig specialist intensieve zorg Vasculaire geneeskunde & endocrinologie Amphia Ziekenhuis, Breda Continuing Nursing Education, 20 september
Behandeling Diep Veneuze Trombose Danick Werner MSc Verpleegkundig specialist intensieve zorg Vasculaire geneeskunde & endocrinologie Amphia Ziekenhuis, Breda Continuing Nursing Education, 20 september
casuistiek: bloedingscomplicaties bij het gebruik van de nieuwe generaties antistollingsmiddelen
 casuistiek: bloedingscomplicaties bij het gebruik van de nieuwe generaties antistollingsmiddelen Dr. Marieke JHA Kruip Internist- hematoloog Erasmus MC inhoud casus indica>es nieuwe orale middelen risico
casuistiek: bloedingscomplicaties bij het gebruik van de nieuwe generaties antistollingsmiddelen Dr. Marieke JHA Kruip Internist- hematoloog Erasmus MC inhoud casus indica>es nieuwe orale middelen risico
stolling en trombose Dr Marieke J.H.A. Kruip internist-hematoloog 15 maart 2019
 stolling en trombose Dr Marieke J.H.A. Kruip internist-hematoloog m.kruip@erasmusmc.nl 15 maart 2019 Wat ga ik bespreken? Hoe werkt de stolling ook alweer?? Wat is trombose en waardoor ontstaat het? Hoe
stolling en trombose Dr Marieke J.H.A. Kruip internist-hematoloog m.kruip@erasmusmc.nl 15 maart 2019 Wat ga ik bespreken? Hoe werkt de stolling ook alweer?? Wat is trombose en waardoor ontstaat het? Hoe
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Tandartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Tandartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Belangrijke Veiligheidsinformatie over EFIENT (prasugrel)
 Belangrijke Veiligheidsinformatie over EFIENT (prasugrel) EFIENT (prasugrel) behoort tot de farmacotherapeutische groep van de bloedplaatjesaggregatieremmers (heparine niet meegerekend), een groep waaronder
Belangrijke Veiligheidsinformatie over EFIENT (prasugrel) EFIENT (prasugrel) behoort tot de farmacotherapeutische groep van de bloedplaatjesaggregatieremmers (heparine niet meegerekend), een groep waaronder
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Trombosedienstendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Trombosedienstendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad
Gebruik plaatjesremmers voorafgaand aan geplande ingreep / procedure. Kleine ingreep / procedure? 1
 1 Gebruik plaatjesremmers voorafgaand aan geplande ingreep / procedure Kleine ingreep / procedure? 1 Ingreep waarbij geringe bloeding grote complicaties kan geven (bv craniële chirurgie)? 2 Recent coronaire
1 Gebruik plaatjesremmers voorafgaand aan geplande ingreep / procedure Kleine ingreep / procedure? 1 Ingreep waarbij geringe bloeding grote complicaties kan geven (bv craniële chirurgie)? 2 Recent coronaire
Nascholing Antistolling
 Nascholing Antistolling Algemene module nivo 3 Een initiatief van de Stuurgroepketen Antistollingsbehandeling Dr. R. Fijnheer, versie 4, juli 2012 de stollingsbalans trombose te veel stolling antistolling
Nascholing Antistolling Algemene module nivo 3 Een initiatief van de Stuurgroepketen Antistollingsbehandeling Dr. R. Fijnheer, versie 4, juli 2012 de stollingsbalans trombose te veel stolling antistolling
Degene die een ingreep uitvoert dient zich voor hij/zij de ingreep uitvoert op de hoogte te stellen dat het antistollingsbeleid goed is uitgevoerd.
 Protocol beleid antistollingsbehandeling rondom ingrepen binnen het Rijnland Ziekenhuis Doel Het doel van dit protocol is de werkwijze te omschrijven ten aanzien van het antistollingsbeleid bij patiënten
Protocol beleid antistollingsbehandeling rondom ingrepen binnen het Rijnland Ziekenhuis Doel Het doel van dit protocol is de werkwijze te omschrijven ten aanzien van het antistollingsbeleid bij patiënten
Stelping en NSAID's ; stolling en antistolling
 Stelping en NSAID's ; stolling en antistolling Het hemostaseproces bestaat uit 5 stappen. - Vasoconstrictie/retractie van vaten - Adhesie van bloedplaatjes aan de collagene vezels van de vaatwand bij laesies
Stelping en NSAID's ; stolling en antistolling Het hemostaseproces bestaat uit 5 stappen. - Vasoconstrictie/retractie van vaten - Adhesie van bloedplaatjes aan de collagene vezels van de vaatwand bij laesies
Boekje over de nieuwe orale anticoagulantia. Wat u moet weten voor het veilig gebruik ervan
 Boekje over de nieuwe orale anticoagulantia Wat u moet weten voor het veilig gebruik ervan GEGEVENS PATIËNT Naam Adres Tel HUISARTS Naam Adres Tel SPECIALIST Naam Ziekenhuis Tel ANTISTOLLINGSMEDICATIE
Boekje over de nieuwe orale anticoagulantia Wat u moet weten voor het veilig gebruik ervan GEGEVENS PATIËNT Naam Adres Tel HUISARTS Naam Adres Tel SPECIALIST Naam Ziekenhuis Tel ANTISTOLLINGSMEDICATIE
ANTITROMBOTISCHE BEHANDELING: ENKELE RECENTE PUBLICATIES
 ANTITROMBOTISCHE BEHANDELING: ENKELE RECENTE PUBLICATIES De indicaties en praktische problemen van de antitrombotica waren reeds tweemaal het onderwerp van een themanummer van de Folia [Folia februari
ANTITROMBOTISCHE BEHANDELING: ENKELE RECENTE PUBLICATIES De indicaties en praktische problemen van de antitrombotica waren reeds tweemaal het onderwerp van een themanummer van de Folia [Folia februari
Zorgpad Atriumfibrilleren (AF)
 Zorgpad Atriumfibrilleren (AF) Highlights Ziekenhuizen 2017 Hans Ros, ziekenhuisapotheker Inhoud Wat is AF? Hoe ontstaat een CVA (beroerte)? Behandeling AF: 4 peilers Orale antistolling 1 2016 ESC Guidelines
Zorgpad Atriumfibrilleren (AF) Highlights Ziekenhuizen 2017 Hans Ros, ziekenhuisapotheker Inhoud Wat is AF? Hoe ontstaat een CVA (beroerte)? Behandeling AF: 4 peilers Orale antistolling 1 2016 ESC Guidelines
Belangrijke Veiligheidsinformatie over prasugrel
 Belangrijke Veiligheidsinformatie over prasugrel Prasugrel behoort tot de farmacotherapeutische groep van de bloedplaatjesaggregatieremmers (heparine niet meegerekend), een groep waaronder ook clopidogrel
Belangrijke Veiligheidsinformatie over prasugrel Prasugrel behoort tot de farmacotherapeutische groep van de bloedplaatjesaggregatieremmers (heparine niet meegerekend), een groep waaronder ook clopidogrel
Samenvatting Vitamine K antagonisten zijn antistollingsmiddelen in tabletvorm. Ze worden voorgeschreven voor de behandeling en preventie van trombose.
 1 Samenvatting Samenvatting Vitamine K antagonisten zijn antistollingsmiddelen in tabletvorm. Ze worden voorgeschreven voor de behandeling en preventie van trombose. Zowel arteriële trombose (trombose
1 Samenvatting Samenvatting Vitamine K antagonisten zijn antistollingsmiddelen in tabletvorm. Ze worden voorgeschreven voor de behandeling en preventie van trombose. Zowel arteriële trombose (trombose
BF: Eerstelijns Samenwerkingsafspraak (LESA) Tandartsen en Trombosedienst SKB Winterswijk
 Inhoud: 1. Inleiding 2. Algemene gegevens Trombosedienst 2.1 Gegevens Trombosedienst 2.2 Medisch leider Trombosedienst 2.3 Voor welke vragen neemt u contact op met wie? 2.4 Lijst van afkortingen 3. Behandeling
Inhoud: 1. Inleiding 2. Algemene gegevens Trombosedienst 2.1 Gegevens Trombosedienst 2.2 Medisch leider Trombosedienst 2.3 Voor welke vragen neemt u contact op met wie? 2.4 Lijst van afkortingen 3. Behandeling
Eén van de meest gevreesde complicaties van een neuraxiaal block is een de ontwikkeling van een spinaal (epiduraal of subarachnoïdaal) hematoom en
 1 Eén van de meest gevreesde complicaties van een neuraxiaal block is een de ontwikkeling van een spinaal (epiduraal of subarachnoïdaal) hematoom en daaruit voortvloeiende paraplegie. Initieel werd de
1 Eén van de meest gevreesde complicaties van een neuraxiaal block is een de ontwikkeling van een spinaal (epiduraal of subarachnoïdaal) hematoom en daaruit voortvloeiende paraplegie. Initieel werd de
RTA Antistolling 2017
 RTA Antistolling 2017 Highlights Veldhoven, 5 oktober 2017 Uitgangspunten Verschillende modaliteiten antistolling Vitamine K antagonisten thrombosediensten Thrombocytenaggregatieremmers (TAR), LMWH s en
RTA Antistolling 2017 Highlights Veldhoven, 5 oktober 2017 Uitgangspunten Verschillende modaliteiten antistolling Vitamine K antagonisten thrombosediensten Thrombocytenaggregatieremmers (TAR), LMWH s en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Specialisten Ouderengeneeskundedeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard,
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Specialisten Ouderengeneeskundedeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard,
Antistollingsmiddelen
 Antistollingsmiddelen Ziekenhuis Gelderse Vallei In deze folder wordt informatie gegeven over het gebruik van antistollingsmiddelen. U kunt deze folder gedurende de opname doorlezen. Antistollingsmiddelen
Antistollingsmiddelen Ziekenhuis Gelderse Vallei In deze folder wordt informatie gegeven over het gebruik van antistollingsmiddelen. U kunt deze folder gedurende de opname doorlezen. Antistollingsmiddelen
De pil bij vrouwen met verhoogd tromboserisico
 17 februari 2016 De pil bij vrouwen met verhoogd tromboserisico Karina Meijer Minisymposium ter gelegenheid van de promotie van Lies van Vlijmen 170216 De pil Met stip populairste anticonceptivum Veneuze
17 februari 2016 De pil bij vrouwen met verhoogd tromboserisico Karina Meijer Minisymposium ter gelegenheid van de promotie van Lies van Vlijmen 170216 De pil Met stip populairste anticonceptivum Veneuze
LESA pag. 1/12. Kennisdocument Antistolling (horend bij LESA Antistolling) Landelijke Eerstelijns Samenwerkings Afspraak
 pag. 1/12 Landelijke Eerstelijns Samenwerkings Afspraak Kennisdocument Antistolling (horend bij LESA Antistolling) Inleiding Antistollingsmiddelen, ook wel antithrombotica genoemd, zijn geneesmiddelen
pag. 1/12 Landelijke Eerstelijns Samenwerkings Afspraak Kennisdocument Antistolling (horend bij LESA Antistolling) Inleiding Antistollingsmiddelen, ook wel antithrombotica genoemd, zijn geneesmiddelen
Antistollingsmiddelen
 Antistollingsmiddelen Ziekenhuis Gelderse Vallei In deze folder wordt informatie gegeven over het gebruik van antistollingsmiddelen. U kunt deze folder gedurende de opname doorlezen. Antistollingsmiddelen
Antistollingsmiddelen Ziekenhuis Gelderse Vallei In deze folder wordt informatie gegeven over het gebruik van antistollingsmiddelen. U kunt deze folder gedurende de opname doorlezen. Antistollingsmiddelen
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Huisartsendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Huisartsendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en Amsterdamse
NOACs in de dagelijkse praktijk. Menno Huisman Afdeling Trombose en Hemostase LUMC Leiden m.v.huisman@lumc.nl
 NOACs in de dagelijkse praktijk Menno Huisman Afdeling Trombose en Hemostase LUMC Leiden m.v.huisman@lumc.nl Belangen Voordrachten tijdens wetenschappelijke verenigingen ondersteund door farma; honoraria
NOACs in de dagelijkse praktijk Menno Huisman Afdeling Trombose en Hemostase LUMC Leiden m.v.huisman@lumc.nl Belangen Voordrachten tijdens wetenschappelijke verenigingen ondersteund door farma; honoraria
Trombofilieonderzoek in 15 dia s Transmuraal Trombose Expertise Centrum Groningen
 Trombofilieonderzoek in 15 dia s - 2018 - Transmuraal Trombose Expertise Centrum Groningen Wat is trombofilie Erfelijke of verworven stollingsafwijkingen die gepaard gaan met een verhoogd risico op trombose
Trombofilieonderzoek in 15 dia s - 2018 - Transmuraal Trombose Expertise Centrum Groningen Wat is trombofilie Erfelijke of verworven stollingsafwijkingen die gepaard gaan met een verhoogd risico op trombose
Protocol Longembolie. Anamnese + lichamelijk onderzoek + YEARS algoritme
 Protocol Longembolie Dit protocol is van toepassing op alle patiënten met de verdenking longembolie, met uitzondering van IC patiënten en patiënten die anticoagulantia in therapeutische dosering gebruiken.
Protocol Longembolie Dit protocol is van toepassing op alle patiënten met de verdenking longembolie, met uitzondering van IC patiënten en patiënten die anticoagulantia in therapeutische dosering gebruiken.
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Trombosedienstendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Trombosedienstendeel Versie mei 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Richtlijn Neuraxisblokkade en Antistolling
 Richtlijn Neuraxisblokkade en Antistolling INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten Vereniging (NIV) Nederlandse Vereniging voor Heelkunde
Richtlijn Neuraxisblokkade en Antistolling INITIATIEF Nederlandse Vereniging voor Anesthesiologie (NVA) IN SAMENWERKING MET Nederlandse Internisten Vereniging (NIV) Nederlandse Vereniging voor Heelkunde
Kleine chirurgische verrichtingen, wat en hoe door huisarts zelf en wat op POK?
 Kleine chirurgische verrichtingen, wat en hoe door huisarts zelf en wat op POK? 6 maart 2014 Robert Prudhomme van Reine NVT gecertificeerd traumachirurg NVKC gecertificeerd chirurg bij kinderen Hand- en
Kleine chirurgische verrichtingen, wat en hoe door huisarts zelf en wat op POK? 6 maart 2014 Robert Prudhomme van Reine NVT gecertificeerd traumachirurg NVKC gecertificeerd chirurg bij kinderen Hand- en
Nieuwste ontwikkelingen in de behandeling van het acute herseninfarct
 Nieuwste ontwikkelingen in de behandeling van het acute herseninfarct Annemarie Wijnhoud neuroloog IJsselland Ziekenhuis Monique Putter-Lander & Thomas Rekveldt huisartsen Rotterdam Belangen 17-4-2015
Nieuwste ontwikkelingen in de behandeling van het acute herseninfarct Annemarie Wijnhoud neuroloog IJsselland Ziekenhuis Monique Putter-Lander & Thomas Rekveldt huisartsen Rotterdam Belangen 17-4-2015
ANTITROMBOTISCHE BEHANDELING: INDICATIES EN PRAKTISCHE PROBLEMEN
 ANTITROMBOTISCHE BEHANDELING: INDICATIES EN PRAKTISCHE PROBLEMEN Het doel van dit themanummer is een synthese te geven van de beschikbare informatie over antitrombotische behandeling in de eerste lijn,
ANTITROMBOTISCHE BEHANDELING: INDICATIES EN PRAKTISCHE PROBLEMEN Het doel van dit themanummer is een synthese te geven van de beschikbare informatie over antitrombotische behandeling in de eerste lijn,
Trombo-embolie bij kinderen
 Trombo-embolie bij kinderen Datum: mei 2013 Datum revisie: mei 2015 Versie: 3.0 Verantwoording: Kinder Intensive Care Inleiding Veneuze trombo-embolie treedt jaarlijks bij 1 op de 100.000 kinderen van
Trombo-embolie bij kinderen Datum: mei 2013 Datum revisie: mei 2015 Versie: 3.0 Verantwoording: Kinder Intensive Care Inleiding Veneuze trombo-embolie treedt jaarlijks bij 1 op de 100.000 kinderen van
Antistolling in het pijncentrum
 Antistolling in het pijncentrum Dr. Veerle Dirckx mariaziekenhuis.be Mensen zorgen voor mensen Overzicht Ter opfrissing de stollingscascade Wat is er allemaal op de markt? Wat werkt waarop in? Hoelang
Antistolling in het pijncentrum Dr. Veerle Dirckx mariaziekenhuis.be Mensen zorgen voor mensen Overzicht Ter opfrissing de stollingscascade Wat is er allemaal op de markt? Wat werkt waarop in? Hoelang
Anesthesie Gelrebreed
 Trefwoord Pijnbestrijding Epidurale pijnbestrijding PCA (Patiënt Controlled Analgesia) PCA pomp (Numeric Rating Scale) Sedatiescore Bestemd voor Verpleegkundigen van de verpleegafdelingen waar patiënten
Trefwoord Pijnbestrijding Epidurale pijnbestrijding PCA (Patiënt Controlled Analgesia) PCA pomp (Numeric Rating Scale) Sedatiescore Bestemd voor Verpleegkundigen van de verpleegafdelingen waar patiënten
Wat doet de trombosedienst? Hoe verloopt de communicatie? Ellen van Eekelen
 Wat doet de trombosedienst? en Hoe verloopt de communicatie? Ellen van Eekelen Laboratoria Bloedafnamediensten Patiënten Specialisten Thuiszorg Huisartsen Collegae TD TD Verpleeghuizen Tandartsen Mondhygiënisten
Wat doet de trombosedienst? en Hoe verloopt de communicatie? Ellen van Eekelen Laboratoria Bloedafnamediensten Patiënten Specialisten Thuiszorg Huisartsen Collegae TD TD Verpleeghuizen Tandartsen Mondhygiënisten
Fenprocoumon Trainingscentrum Zelfcontrole Trombosedienst
 Handleiding Zelfdoseren Fenprocoumon Trainingscentrum Zelfcontrole Trombosedienst Deze instructie is speciaal geschreven voor trombosedienstcliënten die, na te hebben geleerd zelf de controletest (INR)
Handleiding Zelfdoseren Fenprocoumon Trainingscentrum Zelfcontrole Trombosedienst Deze instructie is speciaal geschreven voor trombosedienstcliënten die, na te hebben geleerd zelf de controletest (INR)
WANNEER EEN MEDICAMENTEUZE BEHANDELING STOPPEN VÓÓR EEN HEELKUNDIGE INGREEP?
 WANNEER EEN MEDICAMENTEUZE BEHANDELING STOPPEN VÓÓR EEN HEELKUNDIGE INGREEP? In het algemeen zijn er weinig geneesmiddelen die een specifieke aanpak vereisen tijdens de perioperatieve periode. Bepaalde
WANNEER EEN MEDICAMENTEUZE BEHANDELING STOPPEN VÓÓR EEN HEELKUNDIGE INGREEP? In het algemeen zijn er weinig geneesmiddelen die een specifieke aanpak vereisen tijdens de perioperatieve periode. Bepaalde
Landelijke Eerstelijns Samenwerkings Afspraak Kennisdocument Antistolling (horend bij LESA Antistolling)
 Landelijke Eerstelijns Samenwerkings Afspraak Kennisdocument Antistolling (horend bij Antistolling) Inleiding Antistollingsmiddelen, ook wel antithrombotica genoemd, zijn geneesmiddelen die de stolling
Landelijke Eerstelijns Samenwerkings Afspraak Kennisdocument Antistolling (horend bij Antistolling) Inleiding Antistollingsmiddelen, ook wel antithrombotica genoemd, zijn geneesmiddelen die de stolling
Antistolling in de Amsterdamse regio
 Farmacotherapeutisch Overleg Antistolling in de Amsterdamse regio Wie doet wat in een tijd vol verandering? Ontwikkeld door Michiel Coppens, Trombose en Antistolling Expertisecentrum AMC, i.s.m. Ilona
Farmacotherapeutisch Overleg Antistolling in de Amsterdamse regio Wie doet wat in een tijd vol verandering? Ontwikkeld door Michiel Coppens, Trombose en Antistolling Expertisecentrum AMC, i.s.m. Ilona
Hoofdstuk 4: Aanvraag Trombosedienst
 4 Aanvraag trombosedienst 4.1 Identificatie trombosedienst Vraag naam en geboortedatum en controleer dit op het doserings- of (her)aanmeldingsformulier. Plak op de afgenomen buis van een trombosedienstpatiënt
4 Aanvraag trombosedienst 4.1 Identificatie trombosedienst Vraag naam en geboortedatum en controleer dit op het doserings- of (her)aanmeldingsformulier. Plak op de afgenomen buis van een trombosedienstpatiënt
Stand van zaken antistolling 2017
 Stand van zaken antistolling 2017 Karina Meijer internist-hematoloog UMCG Transmuraal Trombose Expertise Centrum Groningen Disclosures Lokale PI voor Einstein (rivaroxaban), Resonate (dabigatran), Hokusai
Stand van zaken antistolling 2017 Karina Meijer internist-hematoloog UMCG Transmuraal Trombose Expertise Centrum Groningen Disclosures Lokale PI voor Einstein (rivaroxaban), Resonate (dabigatran), Hokusai
Praktische handvaten voor het gebruik van Antistolling in de eerste lijn
 Praktische handvaten voor het gebruik van Antistolling in de eerste lijn Jan Hendriks, Apotheker te Veldhoven Aafke Snoeijen, Huisarts te Asten, kaderhuisarts Hart- en Vaatziekten Programma Casuïstiek
Praktische handvaten voor het gebruik van Antistolling in de eerste lijn Jan Hendriks, Apotheker te Veldhoven Aafke Snoeijen, Huisarts te Asten, kaderhuisarts Hart- en Vaatziekten Programma Casuïstiek
ACUUT CORONAIR SYNDROOM. 12 februari 2015 Esther de Haan Verpleegkundig specialist cardiolgie St Antonius Ziekenhuis
 ACUUT CORONAIR SYNDROOM 12 februari 2015 Esther de Haan Verpleegkundig specialist cardiolgie St Antonius Ziekenhuis Doelen Behandeling van ACS - Medicamenteus - Invasief Complicaties Prognose 2 Behandeling:
ACUUT CORONAIR SYNDROOM 12 februari 2015 Esther de Haan Verpleegkundig specialist cardiolgie St Antonius Ziekenhuis Doelen Behandeling van ACS - Medicamenteus - Invasief Complicaties Prognose 2 Behandeling:
Bespreking van de ingezonden resultaten
 RESULTATEN EN BESPREKING CASUS MEI 2012 SECTIE STOLLING SKML Beschrijving van de casus Een 23-jarige vrouw wordt door de huisarts verwezen naar de SEH voor verder onderzoek i.v.m. pijn op de borst vastzittend
RESULTATEN EN BESPREKING CASUS MEI 2012 SECTIE STOLLING SKML Beschrijving van de casus Een 23-jarige vrouw wordt door de huisarts verwezen naar de SEH voor verder onderzoek i.v.m. pijn op de borst vastzittend
Antitrombotica en locoregionale anesthesie
 Antitrombotica en locoregionale anesthesie prof. dr. Erik Vandermeulen dienst anesthesiologie Diagnose van spinale bloedingen Eerste symptoom: Spierzwakte: 51% Rugpijn (gordelvormig): 39% Sensorisch deficiet:
Antitrombotica en locoregionale anesthesie prof. dr. Erik Vandermeulen dienst anesthesiologie Diagnose van spinale bloedingen Eerste symptoom: Spierzwakte: 51% Rugpijn (gordelvormig): 39% Sensorisch deficiet:
Doelstelling van deze informatiebijeenkomst
 Doelstelling van deze informatiebijeenkomst De antistollingsbehandeling van bewoners van zorginstellingen optimaliseren. Door inzet van Nabij Patiënt Testen (NPT) Met een goede samenwerking tussen medewerkers
Doelstelling van deze informatiebijeenkomst De antistollingsbehandeling van bewoners van zorginstellingen optimaliseren. Door inzet van Nabij Patiënt Testen (NPT) Met een goede samenwerking tussen medewerkers
Amsterdamse Standaard Ketenzorg Antistolling (ASKA)
 Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Tandartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Amsterdamse Standaard Ketenzorg Antistolling (ASKA) Tandartsendeel Versie november 2016 Christèle Warmerdam, SIGRA Yvonne Groenstege, FBA Inhoudsopgave Inleiding... 3 Landelijke Standaard, leidraad en
Carotischirurgie, een halszaak. BRV jaarcongres Reehorst, Ede 12-03-2016
 Carotischirurgie, een halszaak BRV jaarcongres Reehorst, Ede 12-03-2016 Anatomie Carotis pathologie Stenoserend vaatlijden Dilaterend vaatlijden Dissectie Carotis pathologie Dilaterend Zeldzaam Atherosclerose,
Carotischirurgie, een halszaak BRV jaarcongres Reehorst, Ede 12-03-2016 Anatomie Carotis pathologie Stenoserend vaatlijden Dilaterend vaatlijden Dissectie Carotis pathologie Dilaterend Zeldzaam Atherosclerose,
NOACs: de dagelijkse praktijk binnen de cardiologie
 NOACs: de dagelijkse praktijk binnen de cardiologie Dr. Eric A. Dubois, cardioloog Thoraxcentrum Erasmus MC Nationale Antistollingsdag 1 oktober 2015 Casus 1 59 jarige man, bekend met portale hypertensie
NOACs: de dagelijkse praktijk binnen de cardiologie Dr. Eric A. Dubois, cardioloog Thoraxcentrum Erasmus MC Nationale Antistollingsdag 1 oktober 2015 Casus 1 59 jarige man, bekend met portale hypertensie
P2Y12-remmer + salicylaat antitrombotisch OF P2Y12-remmer + cumarine/doac OF P2Y12-remmer + salicylaat antitrombotisch + cumarine/doac
 P2Y12-remmer + salicylaat antitrombotisch OF P2Y12-remmer + cumarine/doac OF P2Y12-remmer + salicylaat antitrombotisch + cumarine/doac 326, 330, 331 Deze Medisch Farmaceutische Beslisregel (MFB) is ontwikkeld
P2Y12-remmer + salicylaat antitrombotisch OF P2Y12-remmer + cumarine/doac OF P2Y12-remmer + salicylaat antitrombotisch + cumarine/doac 326, 330, 331 Deze Medisch Farmaceutische Beslisregel (MFB) is ontwikkeld
