Academiejaar AANDOENINGEN VAN DE GESLACHTELIJKE ONTWIKKELING : ONTWERPEN VAN EDUCATIEF MATERIAAL. Elke VAN OOST.
|
|
|
- Koenraad Timmermans
- 8 jaren geleden
- Aantal bezoeken:
Transcriptie
1 Academiejaar AANDOENINGEN VAN DE GESLACHTELIJKE ONTWIKKELING : ONTWERPEN VAN EDUCATIEF MATERIAAL Elke VAN OOST Jonathan WEETJENS Promotor : Prof. Dr. M. Cools Copromotor : Dr. G. De Cuypere Scriptie voorgedragen in de 2de Master in het kader van de opleiding tot MASTER OF MEDICINE IN DE GENEESKUNDE 1
2 2
3 Academiejaar AANDOENINGEN VAN DE GESLACHTELIJKE ONTWIKKELING : ONTWERPEN VAN EDUCATIEF MATERIAAL Elke VAN OOST Jonathan WEETJENS Promotor : Prof. Dr. M. Cools Copromotor : Dr. G. De Cuypere Scriptie voorgedragen in de 2de Master in het kader van de opleiding tot MASTER OF MEDICINE IN DE GENEESKUNDE 3
4 4
5 De auteur(s) en de promotor geven de toelating deze scriptie voor consultatie beschikbaar te stellen en delen ervan te kopiëren voor persoonlijk gebruik. Elk ander gebruik valt onder de beperkingen van het auteursrecht, in het bijzonder met betrekking tot de verplichting uitdrukkelijk de bron te vermelden bij het aanhalen van resultaten uit deze scriptie. Datum (handtekening student(en)) (handtekening promotor) (Naam student(en)) (Naam promotor) 5
6 Inhoud Abstract... 9 Inleiding Methodologie Methode Literatuurstudie Gegevensverzameling Bibliotheek Internet Interviews Aanvullende informatie Resultaten De geslachtsontwikkeling Van foetus tot jongetje Van foetus tot meisje De normale bouw van de geslachtsdelen De man De vrouw: De werking van hormonen CAH Congenitale adrenale hyperplasie Behandeling Genderidentiteit Na de geboorte Peuter en kleuter Lagere schooltijd Puberteit Volwassenheid Hoe ga je er als ouder mee om? Vanaf welke leeftijd kan ik hier met mijn kind over praten? CAIS Androgeen ongevoeligheids syndroom Wat is AIS? Wat is CAIS?
7 Hoe verloopt de normale seksuele ontwikkeling voor de geboorte? Wat loopt er nu anders bij kinderen met CAIS? Wat is nu het gevolg? Behandeling Begeleiding Operatie Medicatie Moet de medicatie levenslang ingenomen worden? Vaginale hypoplasie Genderidentiteit Puberteit Hoe verloopt de puberteit bij kinderen met CAIS? Zal mijn dochter het moeilijk hebben tijdens de puberteit? Zal mijn dochter problemen ondervinden tijdens het vrijen? Hoe ga je er als ouder mee om? Zeldzame aandoeningen van de geslachtsontwikkeling Wat is DSD? Hoe verloopt de normale seksuele ontwikkeling vóór de geboorte? Wat loopt er nu anders? Wat is nu het gevolg voor jullie kind? Wat gebeurt er nu tijdens de puberteit? Wat als er geen diagnose gevonden wordt? We hebben eindelijk een diagnose, wat doen we daar nu mee? PAIS Wat is PAIS? Wat loopt er nu anders bij kinderen met PAIS? Wat is het gevolg voor jullie kind? Wat gebeurt er nu tijdens de puberteit? Zal mijn kind zich gelukkig voelen met het toegewezen geslacht? Hoera, het is een meisje; Hoera, het is een jongen? En nu, hoe zal mijn kind nu opgroeien? β- hydroxysteroïd dehydrogenase 3 deficiëntie Wat is 17-β HSD deficiëntie, of korter gezegd: 17β HSD deficiëntie? Wat loopt er anders bij kinderen met een 17-β HSD deficiëntie?
8 Wat is nu het gevolg voor jullie kindje? Wat gebeurt er nu tijdens de puberteit? Zal mijn kind zich gelukkig voelen met het toegewezen geslacht? Hoera, het is een meisje; Hoera, het is een jongen? En nu, hoe zal mijn kind nu opgroeien? α-reductase Wat is 5 α-reductase deficiëntie? Wat loopt er anders bij kinderen met een 5 α-reductase deficiëntie? Wat is nu het gevolg voor jullie kind? Wat gebeurt er nu tijdens de puberteit? Zal mijn kind zich gelukkig voelen met het toegewezen geslacht? Hoera, het is een meisje; Hoera, het is een jongen? En nu, hoe zal mijn kind nu opgroeien? ,X/46,XY gemengde gonadale dysgenese Wat is 45,X/46,XY gemengde gonadale dysgenese? Wat loopt er anders bij kinderen met een 45,X/46,XY gemengde gonadale dysgenese? Wat is nu het gevolg voor jullie kind? Wat gebeurt er tijdens de puberteit? Welk geslacht heeft mijn kind nu echt? Hoera, het is een meisje; Hoera, het is een jongen? En nu, hoe zal mijn kind nu opgroeien? Andere gezondheidproblemen die kunnen voorkomen bij 45,X/46,XY DSD Discussie Een woord van dank Referenties Bibliotheek Aanvullende informatie Internetbronnen Kinderboeken Afbeeldingen Internetlinks
9 Abstract Het onderwerp van deze studie zijn de aangeboren aandoeningen van de geslachtsdelen bij kinderen of Disorders of Sexual Development (DSD). Deze term wijst op een aangeboren atypische ontwikkeling van de geslachtsorganen die zowel gonadaal, chromosomaal of anatomisch kan zijn. Vroeger werd dit ook wel interseksualiteit genoemd. Deze thesis heeft als doel begrijpbare en educatieve informatie te verschaffen over een zeer moeilijk onderwerp, waarover nog steeds weinig literatuur beschikbaar is. Aan de hand van een informatiebrochure, voor de ouders van kinderen met een DSD, worden de klinische beelden besproken van de (relatief) meest frequent voorkomende aandoeningen nl. CAH, CAIS en PAIS, 45,X/46,XY gemengde gonadale dysgenese en enkele meer zeldzame aandoeningen zoals 17-β HSD deficiëntie, 5-α reductase deficiëntie. Naast medische informatie komen in deze brochure ook de psychologische aspecten van deze ziektebeelden aan bod. Hieruit vloeien enkele voorzichtige richtlijnen voort. Uit dit onderzoek blijkt de nood aan eenvoudige en eenduidige communicatie, aan psychische ondersteuning en vooral aan geduld en begrip bij zorgverstrekkers en betrokkenen. Geconcludeerd kan worden dat er nog een veel bredere verspreiding van kennis omtrent DSD nodig is in de toekomst. 9
10 Inleiding Deze masterproef heeft als titel Aandoeningen van de geslachtsontwikkeling : ontwerpen van educatief materiaal. Aandoeningen van de geslachtsontwikkeling is het Nederlandse woord voor de in de literatuur gebruikelijke term Disorders of Sex Development of kortweg DSD. Een andere term die ook regelmatig wordt gebruikt is aandoeningen van de seksuele ontwikkeling of ASO. DSD zijn een verzameling van zeldzame aandoeningen, die allemaal gepaard gaan met een atypische ontwikkeling van de reproductieve tractus. Dit heeft vaak tot gevolg dat het pasgeboren kind met een dergelijke aandoening ambigue geslachtskenmerken heeft. De prevalentie hiervan is ongeveer 1 op 4500 kinderen. De etiologie is vrij divers. Door de opkomst van nieuwe technieken binnen de genetica worden steeds meer genen gevonden die verantwoordelijk zijn voor deze verschillende aandoeningen. Daarnaast is er een toenemende bewustwording en groeiende zelfstandigheid binnen patiëntengroepen. Om in dit veranderend wetenschappelijk en maatschappelijk veld relevant te blijven, werd in 2005 de International Consensus Conference on Intersex gehouden. Op deze conferentie werden belangrijke stappen genomen voor de classificatie van de verschillende aandoeningen van de geslachtsontwikkeling. Controversiële naamgevingen zoals intersex, pseudohermafroditisme en geslachtsomkering werden definitief geschrapt. In de plaats kwam een meer etio-pathogenetische naamgeving, evenals de term Disorder of Sex Development. Hoewel er nu ook vanuit bepaalde patiëntengroepen stemmen opgaan om deze aandoeningen te benoemen als Differences of Sex Development, blijft vooralsnog Disorders of Sex Development de consensus-benaming. Naast deze nieuwe naamgeving heeft de conferentie zijn focus ook gericht op andere aspecten van DSD. Hieruit kwamen enkele belangrijke pijnpunten naar voor. Zo is er dikwijls weinig begrip in de maatschappij voor deze aandoeningen: vaak zijn ze onderwerp van taboe, onbegrip of sociaal stigma. De consensus conferentie stelde dan ook een multidisciplinaire benadering voorop voor patiënten met DSD. Hierin dient extra aandacht gegeven te worden aan de psychosociale ondersteuning van de patiënt. Aangezien het hier veelal gaat om chronische aandoeningen, is een goede verwerking immers elementair. Door de veelheid aan mogelijke pathologieën en door de grote verscheidenheid aan klinische beelden is het vaak moeilijk om een klare kijk te houden. De geslachtstoewijzing van de neonaat kan daarom soms een lange weg zijn, gaande van medische diagnose, over mogelijke etiologische factoren tot een inschatting van de uiteindelijke gender-outcome. Als het voor artsen al niet eenvoudig is, is het dat zeker niet voor ouders. Vandaar het belang van duidelijke uitleg over de ziektebeelden, de mogelijke behandelingen en de uitkomst. Ook belangrijk 10
11 naast alle medische informatie- is voldoende psychologische duiding. Deze nood is ook beschreven in de literatuur. Dit leidt tot het tweeledige doel van deze masterproef : enerzijds zo laagdrempelig mogelijk informatie verschaffen, anderzijds een ondersteunend document zijn waarmee gezinnen zelf aan de slag kunnen in het verwerkingsproces. Dat er nood is aan informatie, is duidelijk. Een goede verwerking en een gezonde manier van omgaan met gelijk welke aandoening begint met educatie. Dit geldt eens te meer wanneer het aandoeningen van de geslachtsdelen betreft. Dit gaat vaak gepaard met schaamtegevoel. Door de taboesfeer en het gebrek aan kennis bij de bevolking, is er vaak grote onzekerheid bij ouders en patiënten. Er is bovendien maar zeer weinig kwalitatieve en bereikbare informatie beschikbaar, althans in het Nederlandse taalgebied. DSD is complexe materie. Het is dus niet eenvoudig om op een juiste en begrijpelijke wijze alles over te brengen in een consultatie. Daarom is het goed dat ouders en patiënten een bundel hebben met alle info, zodat ze alles op eigen tempo kunnen verwerken. Als ouders op hun beurt deze kennis kunnen doorgeven aan hun kinderen en aan belangrijke personen uit de omgeving, wordt er voortgebouwd aan uitbreiding van de kennis bij de bevolking. Via publicatie van deze brochures op de site van het UZ Gent, en via links op sites van patiëntengroepen zoals DSD-families kan dan een breed publiek toegang krijgen tot deze informatie. Wat het tweede luik van deze masterproef betreft zijn we realistisch. Een geschreven document zal nooit de psychische ondersteuning van een psycholoog kunnen bieden. Toch kan een algemene leidraad helpen om de onzekerheid waarmee ouders kampen, te overwinnen. Ook hier kunnen ouders alles op hun eigen tempo thuis lezen en herlezen, en gaandeweg met het hele gezin verwerken. De klinische beelden die in deze masterproef worden besproken zijn de (relatief) meest frequent voorkomende aandoeningen nl. CAH, CAIS en PAIS, 45,X/46,XY gemengde gonadale dysgenese en enkele meer zeldzame aandoeningen zoals 17-β HSD deficiëntie, 5-α reductase deficiëntie. De verschillende hoofdstukken zijn telkens opgevat volgens een zelfde patroon. Eerst wordt de medische context uitgelegd: wat het is, wat de gevolgen zijn. Daarna volgt een deeltje over behandeling : medicatie, chirurgische behandelingen en opvolging. Er wordt ook steeds stilgestaan bij specifieke aandachtspunten voor deze aandoeningen zoals het verloop van de puberteit en de genderoutcome. Tenslotte wordt er aandacht besteed aan het verwerkingsproces en wordt er een denkkader geschetst over hoe men er als ouder kan mee omgaan. 11
12 Methodologie Methode Voor deze studie hebben we een informatieve brochure gemaakt voor de ouders van kinderen met een aandoening van de geslachtsdelen. In deze informatiebrochure hebben we de 5 meest frequente aandoeningen van de geslachtsdelen afzonderlijk besproken in verschillende hoofdstukken. De brochure is zo ingedeeld dat deze hoofdstukken afzonderlijk kunnen worden meegegeven aan de ouders, afhankelijk van de aandoening van hun kind. Deze indeling heeft ervoor gezorgd dat er in onze thesis veel herhaling voorkomt. De hoofdstukken zijn individueel bedoeld zodat per hoofdstuk de belangrijkste zaken opnieuw worden herhaald. Omdat deze thesis ook in de dagelijkse praktijk gebruikt zal worden als informatiebrochure hebben we ervoor gekozen om bronvermelding niet in de tekst te voegen maar enkel in de bijlage. Dit maakt de brochure voor de ouders toegankelijker om te lezen, minder wetenschappelijk. Tot slot hebben we er ook voor gezorgd dat de brochure voldoende illustraties bevat, wat ouders kan helpen om de ziektebeelden beter te begrijpen. Deze illustraties, samen met de herhaling van informatie per ziektebeeld, heeft als gevolg dat onze thesis meer pagina s heeft dan aanbevolen in de richtlijnen. Literatuurstudie Voor het schrijven van de literatuurstudie hebben we ons vooral gebaseerd op de informatie die we van onze promotor en begeleider hebben gekregen bij de eerste afspraak. Zo namen we een kopie van het hoofdstuk Disorders of Sex Differentiation uit het Williams Textbook of Endocrinology en van de hoofdstukken Development of the reproductive systems en Ambiguous genitalia uit Brook's Clinical Pediatric Endocrinology. Hiernaast hebben we ook een lijst met Engelstalige en Nederlandstalige internetlinks ontvangen van onze promotor. Deze links hebben we allemaal doorgenomen. De belangrijkste websites sexual development en hebben we meermaals geraadpleegd. Tot slot hebben we ook onze cursus uit het derde jaar embryologie en anatomie van Prof. Dr. D Herde voor het blok Voortplanting en Seksualiteit geraadpleegd. Gegevensverzameling Bibliotheek Naast dezelfde bronnen die we hebben gebruikt voor de literatuurstudie, hebben we voor de gegevensverzameling ook gezocht naar artikels op de online databank Pubmed. Naast aanvullende zoektermen die specifiek zijn voor een bepaalde aandoening, hebben we voor alle aandoeningen gezocht op een aantal basis zoektermen. 12
13 Voor het hoofdstuk congenitale adrenerge hyperplasie hebben we vooral gezocht op de MeSH termen: puberty in children with CAH waarbij er van de 101 resultaten 4 artikels zijn gebruikt. Via de zoekterm psychosocial aspects in children with CAH kwamen we op 67 artikels uit waarvan we er 3 kozen en vervolgens, door naar de referentie te kijken, 1 extra review vonden over dit onderwerp. Via de zoekterm psychosexual development in children with CAH kozen we 3 artikels van de 38 zoekresultaten, hiervan hadden er 2 reviews overlap met de psychosociale aspecten van de ontwikkeling. Uit treatment for children with CAH kozen we 2 artikels uit de 352 zoekresultaten. Door de zoekterm gender outcome in children with CAH in te voeren op de database pubmed, selecteerden we 2 artikels van de 50 zoekresultaten. Tot slot zochten we voor het onderwerp early genital feminizing surgery op de auteur Sarah Creighton omdat zij over dit onderwerp veel heeft geschreven. Zo selecteerden we nog 3 artikels. Voor het hoofdstuk compleet androgeen ongevoeligheids syndroom gebruikten we dezelfde zoektermen namelijk therapy of children with complete androgen insensitivity syndrome waarbij we 471 artikels als resultaat kregen en hiervan 1 artikel en 2 reviews selecteerden. In deze 2 reviews kwamen verschillende aspecten van de aandoening CAIS aan bod. Hieruit hebben we ook informatie gehaald voor de specifieke onderwerpen van de aandoening CAIS zoals de puberteit bij kinderen met CAIS. Voor de zoektermen psychosocial aspects children with CAIS psychosexual development in children with CAIS selecteerden we 1 artikel voor elk onderwerp uit de respectievelijk 30 en 33 zoekresultaten omdat deze onderwerpen ook al in de reviews aan bod kwamen. Na het schrijven van de eerste versie zochten we aanvullend nog artikels op de termen vaginale agenesis in children with CAIS 23 artikels waarvan we 1 artikel gebruikten. Via de zoekterm Feminizing surgery in children with complete adrogen insensitivity syndrome selecteerden we 2 artikels van de 54 artikels. De Vechietti surgical methode werd gezocht op de website van DSD families. De auteur Sarah Creighton heeft hierover een artikel geschreven, getiteld Hypoplasia. We zochten ook op de zoekterm Timing of gonadectomie in children with CAIS met als uitkomst 24 artikels waarvan we 2 artikels selecteerden. Tot slot kregen we van onze promotor nog een presentatie doorgestuurd met informatie over dit onderwerp. In deze presentatie werd verwezen naar 2 artikels omtrent dit onderwerp, die we vervolgens ook hebben opgezocht. In het laatste hoofdstuk werden de ziektebeelden PAIS, 17β-hydroxylase deficiëntie en 5 α- reductase deficiëntie besproken. Hiervoor kregen we van onze promotor 2 artikels doorgestuurd van de auteurs Quitnner en Sandberg, twee grote namen in dit deelgebied. In 13
14 deze artikels kwamen de psychosociale aspecten de psychoseksuele ontwikkeling bij kinderen met een DSD aan bod. Hiernaast hebben we ook 2 artikels van de auteur Meyer- Bahlburg, omtrent de geslachtstoewijzing van kinderen met een DSD en informatie over de richtlijnen van de behandeling, doorgestuurd gekregen. Aanvullend op deze 4 artikels werd er op de databank pubmed nog gezocht op de zoekterm psychosexual development of disorders of sexual differentiation waarbij we nog 1 artikel van de 99 zoekresultaten selecteerden. Voor de term puberty in children with a DSD selecteerden we 1 artikel uit de 12 zoektermen en voor de term 45 X/46 XY Mosaicisme selecteerden we 2 artikel van de 165 zoektermen. Tot slot selecteerden we 1 artikel uit de 47 zoekresultaten voor de zoekterm gender outcome with a DSD, een review. Zoals hierboven vermeld zijn ook reviews geïncludeerd in onze gegevensverzameling. Om meer artikels te verzamelen over één bepaald onderwerp hebben we ook bij een goed artikel verder gekeken naar welke artikels gerefereerd werd. Aanvullende informatie over de gender identiteit en gender outcome bij elk ziektebeeld hebben we verkregen uit het artikel van Eline Van Hoecke, een psychologe aan het UZ Gent en door een artikel van onze begeleidster, Griet Decuypere, ook psychologe aan het UZ Gent. Als laatste werd er ook gezocht op meest recente datum omdat vooral richtlijnen met betrekking tot chirurgische maatregelen een continue verandering ondergaan. Internet Ook voor de gegevensverzameling hebben we het internet geraadpleegd. Hierbij kwamen opnieuw vooral de website http// aan bod, samen met de website De eerste website is een Canadese website die op een duidelijk en eenvoudige manier de verschillende aandoeningen van de geslachtsdelen, dankzij goede illustraties, uitlegt. Deze website heeft ons geholpen om moeilijke informatie om te zetten naar meer eenvoudige informatie, geschikt voor kinderen met aandoeningen van de geslachtsdelen en hun ouders, die leken zijn in dit vakgebied. De tweede website is een website met als doel informatie verschaffen en steun bieden aan kinderen, tieners en jongvolwassenen met een aandoening van de geslachtsdelen. De medische informatie op deze website is afkomstig van dokters van over de hele wereld, die gespecialiseerd zijn in dit vakgebied. 14
15 Interviews Om de psychologische aspecten van onze thesis zo goed mogelijk te kunnen verwoorden hebben we, naast het opzoeken van informatie over de psychosociale ontwikkeling van kinderen met een geslachtsaandoening, ook een afspraak gemaakt bij psychologe Eline Van Hoecke. De afspraak ging door op 16 april Eline Van Hoecke begeleidt op het UZ Gent kinderen met een geslachtsaandoening en hun ouders. In dit interview kregen we informatie over hoe ouders het best kunnen omgaan met hun kind. Zij gaf ons ook tips over hoe ouders al deze informatie op een goede manier aan hun kinderen konden uitleggen. Als aanvulling van het interview hebben we ook een artikel van haar meegekregen met de titel psychosociale aspecten bij kinderen/jongeren en hun ouders: je ziet het niet maar je voelt het wel! Aanvullende informatie Op 12 april 2012 hebben we een DSD teamvergadering van het UZ Gent bijgewoond. We hebben hiernaast ook uroloog Prof. Dr. Hoebeke gecontacteerd met de vraag of hij onze brochure eens wou doornemen. Het onderwerp van onze thesis hangt nauw samen met de discipline van Prof. Dr. Hoebeke die ook in contact komt met kinderen met een geslachtsaandoening. Daarom leek het ons interessant om zijn mening te vragen. Zijn commentaar heeft ons geholpen om de thesis vanuit een nieuw perspectief te benaderen. We hebben ook via de contactpersoon van de website de toestemming gekregen een aantal van hun afbeeldingen, die beschikbaar worden gesteld op hun website, te gebruiken in onze thesis zodat de informatie voor de ouders duidelijker wordt aan de hand van deze illustraties. Onze promotor had ook contact met Elli Mette Margarite. Dit is een moeder wiens dochter ook met een aandoening van de geslachtsdelen werd geboren. Zelf is ze ook administrator bij de website Onze tekst werd ook naar haar doorgestuurd. Omdat zij veel weet over het onderwerp en omdat ze zelf een ouder is van een kind met een DSD, was haar commentaar zeer nuttig. Tot slot hebben we ook kinderboeken met het thema anders zijn geraadpleegd. Deze kinderboeken kunnen een hulp zijn voor ouders om aan hun kind te vertellen over hun aandoening. Hiernaar wordt ook verwezen in onze thesis. Voor de illustraties hebben we ook gewerkt met een studente grafisch ontwerp die ons hierbij heeft geholpen. 15
16 Resultaten De resultaten bestaan uit de afzonderlijke informatiebundels, te vinden op de volgende pagina s. 16
17 De geslachtsontwikkeling En? Wat is het? Een meisje of een jongen? Meestal is deze doodgewone vraag bij een geboorte gemakkelijk te beantwoorden. Maar niet altijd. Soms zien de uitwendige geslachtsdelen er anders uit bij de geboorte en is het niet meteen duidelijk of het een jongen of een meisje is. Of het zichtbare geslacht stemt niet overeen met de genen van het kind. Wat is er gebeurd? Om dat te begrijpen kan het helpen om te weten hoe de geslachtsontwikkeling tijdens het leven in de baarmoeder verloopt en moeten we ons misschien eerst een andere vraag stellen, namelijk Wat verstaan we onder het geslacht? Het geslacht van een kind ontstaat als een logische opeenvolging van verschillende stappen. We kunnen het begrip Geslacht opdelen in vier niveaus. Het eerste niveau is het niveau van de chromosomen en de genen: We noemen dat het chromosomale geslacht. Door de bevruchting krijgt het kind een aantal chromosomen van de vader en de moeder. Deze chromosomen bepalen al het chromosomale geslacht, nog voor je maar van een embryo kan spreken. Het tweede niveau is dat van de inwendige geslachtsorganen of gonaden, we spreken dan ook van het gonadale geslacht : mannelijke embryo s ontwikkelen teelballen, vrouwelijke embryo s ontwikkelen eierstokken. Deze inwendige geslachtsorganen zullen elk verschillende hormonen produceren en daarmee het derde niveau aansturen. Het derde niveau is immers het niveau van de uitwendige geslachtsorganen. Deze krijgen hun specifieke vorm onder invloed van de typisch mannelijke of vrouwelijke hormonen, zoals die gemaakt worden in de teelballen of eierstokken. Dit is het niveau van het uitwendige geslacht. Het vierde en laatste niveau is dan de genderidentiteit : dit is het besef en gevoel van een bepaald geslacht te hebben. Dit is dus het gevoel man of vrouw te zijn zoals je dit zelf ervaart. 17
18 Deze infobrochure heeft als doel om de ontwikkeling uit te leggen van het embryo naar de jongen of het meisje. Om beter te kunnen begrijpen wat er fout gaat, bekijken we eerst de normale geslachtsontwikkeling. Daarna zullen we dieper ingaan op enkele van de meest voorkomende afwijkingen. De ontwikkeling van het kind tot het mannelijk of het vrouwelijk geslacht begint al bij de bevruchting. Bij de bevruchting versmelten een zaadcel van de vader en een eicel van de moeder. Het is de zaadcel die het geslacht van het kind bepaalt. De zaadcel en de eicel bevatten namelijk elk de helft van de genen die nodig zijn om een mens te maken. Die genen zijn opgerold in chromosomen. De helft van de chromosomen die in elke menselijke cel aanwezig zijn, komt dus van de zaadcel, de andere helft van de eicel. Alle chromosomen zijn gelijk van vorm bij mannen en bij vrouwen, behalve de geslachtschromosomen. De vrouw heeft als geslachtschromosomen twee X-chromosomen, terwijl de man een X- en een Y-chromosoom heeft. Wanneer de man de helft van zijn chromosomen in een zaadcel verpakt, komt daar 1 geslachtschromosoom in. Dat is ofwel een X-chromosoom ofwel een Y- chromosoom. Ook vrouwen verpakken de helft van hun chromosomen in een eicel. Daar is er bij de geslachtschromosomen echter geen keuze. Omdat de vrouw twee X-chromosomen heeft, geeft zij altijd een X-chromosoom door. Wanneer eicel en zaadcel versmelten komen er twee geslachtschromosomen samen. Een X- chromosoom van de vrouw, en een X- of een Y-chromosoom van de man. 18
19 Op dat moment is het chromosomale geslacht van het embryo eigenlijk al bepaald. Toch zal het nog een tijdje duren voor het geslacht van het embryo ook duidelijk zichtbaar wordt. In de eerste weken na de bevruchting zal de vrucht vooral groeien en is er geen zichtbaar verschil tussen een XX of een XY embryo. Eén van de organen die in het embryo groeit is de voorloper van de geslachtsklieren. Dit voorloper-orgaan ligt in de buik en ziet er bij een XX en een XY embryo volledig hetzelfde uit. In dit stadium kan ditzelfde orgaan zich dus zonder problemen tot zowel een eierstok als een teelbal ontwikkelen. Tegelijkertijd worden ook enkele andere voorloper-organen van de uiteindelijke geslachtsorganen gevormd: de zogenaamde Wolffse en Müllerse kanalen. Dit zijn kanalen die later zullen uitgroeien tot belangrijke structuren van de geslachtsdelen. De twee Wolff-kanalen zijn belangrijk voor de mannelijke ontwikkeling, de twee Müller-kanalen zijn belangrijk voor de vrouwelijke ontwikkeling. Toch worden deze kanalen steeds alle vier gevormd in elk embryo, ongeacht het geslacht. De eerste zes weken is er geen zichtbaar verschil tussen het mannelijke en het vrouwelijke embryo. Na zes weken echter zullen bij het mannelijke embryo veranderingen optreden die het begin inluiden van de verschillende ontwikkeling van man en vrouw. 19
20 Van foetus tot jongetje Het embryo zal zich in normale omstandigheden inwendig en uitwendig ontwikkelen volgens zijn genetische geslacht. Dat wil zeggen dat een mannelijk embryo teelballen en een penis zal ontwikkelen zoals geprogrammeerd in zijn genen. Het mannelijke embryo heeft een X en een Y-chromosoom. Vooral de aanwezigheid van een Y- chromosoom is belangrijk voor de mannelijke ontwikkeling. Dit chromosoom bevat immers het zogenaamde SRY-gen. SRY staat voor Sex determining Region on the Y-chromosome Dat is vrij vertaald de regio die het geslacht bepaalt en die ligt op het Y-chromosoom. Het is een gen dat de ontwikkeling van teelballen zal aansturen. Dit gen zorgt er dus voor dat de gemeenschappelijke voorloper van de teelballen en de eierstokken evolueert in de richting van de teelballen. Daarmee is de ontwikkeling van het tweede niveau, het gonadale geslacht, ingezet. Eens de teelbal gevormd, kan hij beginnen met de productie van hormonen. De teelbal maakt 2 belangrijke hormonen aan: Testosteron en AMH of anti Müllers hormoon. Zoals de naam zegt, zorgt dit laatste hormoon voor het verdwijnen van de Müllerse kanalen die typisch zijn voor de vrouwelijke ontwikkeling, en die dus overbodig geworden zijn nu de foetus zich als jongen ontwikkelt.. Testosteron vormt de oorspronkelijke Wolff-kanalen om tot zaadleiders, die later het zaad van de teelballen naar de urineleider zullen voeren. Testosteron zal er ook voor zorgen dat de teelballen zich vanuit de buik naar de balzak verplaatsen tegen het einde van de zwangerschap. 20
21 Testosteron zal ook de uitwendige geslachtsorganen hun mannelijke vorm geven. Hiertoe moet testosteron eerst omgezet worden in een afgeleid product dat krachtiger werkt : DiHydroTestosteron. Net zoals de inwendige geslachtsorganen zien de uitwendige geslachtsorganen van het mannelijk en het vrouwelijk embryo er in een vroeg stadium hetzelfde uit. Op het figuurtje hieronder zie je hier een schematische voorstelling. Er zijn de zogenaamde labioscrotale zwellingen, een genitale tuberkel (=uitsteeksel) en er zijn de urethrale plooien met ertussen de urogenitale spleet. (zie figuur) De labioscrotale zwellingen zullen zoals de naam zegt- bij de vrouw uitgroeien tot de schaamlippen (=labia), bij de man tot de balzak (=scrotum). Daartoe moeten bij de man beide zwellingen fusioneren op de middellijn. De litteken-achtige streep die over de middenlijn van de balzak loopt bij jongens zijn een overblijfsel van deze fusie. De genitale tuberkel (=uitsteeksel) zal uitgroeien en uiteindelijk de eikel gaan vormen. Door die groei trekken de urethrale plooien naar voor. Die urethrale plooien zullen ook sluiten op de middellijn, waardoor de urogenitale spleet ertussen sluit. Al deze ontwikkelingen gebeuren door de werking van testosteron en zullen resulteren in de vorm van de penis zoals we hem kennen. 21
22 22
23 Van foetus tot meisje Het vrouwelijke embryo heeft 2 X-chromosomen. Omdat het Y-Chromosoom afwezig is, is ook het SRY-gen afwezig. Hierdoor wordt de ontwikkeling niet in mannelijke richting gestuurd. De afwezigheid van het SRY-gen is genoeg om de ontwikkeling van het embryo in vrouwelijke richting te sturen. Voor een goede uitrijping van de oer-gonaden tot eierstokken zijn 2 intacte X chromosomen nodig. In de eierstokken zullen de voorlopers uitgroeien tot volwaardige eicellen. Als 1 van beide X chromosomen echter geheel of gedeeltelijk ontbreken zullen de eitjes in de eierstokken vroegtijdig afsterven. Bij de geboorte zullen er 1 tot 2 miljoen van deze eicellen in beide eierstokken aanwezig zijn. Na de geboorte worden er geen eicellen meer gevormd. Na de puberteit zal er maandelijks één eicel zijn die volledig uitrijpt. Deze eicel wordt uit de eierstok gestoten (dit heet de eisprong) om via de eileider naar de baarmoeder te gaan. De afwezigheid van het SRY-gen zal ook gevolgen hebben voor de Wolffse- en Müllerse kanalen.er wordt immers geen anti Müllers hormoon geproduceerd, dus zullen de Müller-banen hier niet verdwijnen. Bij een vrouwelijke embryo krijgen we geen ontwikkeling van teelballen. Hierdoor wordt er ook geen testosteron aangemaakt. Door het gebrek aan testosteron zullen de mannelijke Wolffse kanalen verdwijnen. De kanalen van Müller zullen bij het vrouwelijke embryo wél blijven bestaan. Vanaf de 12 de week zullen zij uitgroeien tot de baarmoeder, de eileiders en het bovenste deel van de vagina. De buizen van Müller gaan met elkaar versmelten en worden verbonden met de uitwendige geslachtsdelen. Samen 23
24 vormen ze de vagina. Het bovenste 2/3 van de vagina wordt gevormd door de versmelting van de 2 buissystemen van Muller, het onderste 1/3 ontwikkelt zich uit de uitwendige geslachtsdelen. Die uitwendige geslachtsdelen ontwikkelen zich uit een zelfde basisvorm als de mannelijke geslachtsdelen. De labioscrotale zwellingen, de genitale tuberkel en de urethrale plooien met ertussen de urogenitale spleet zien er aanvankelijk juist hetzelfde uit. (zie figuur) Bij de vrouw echter groeit de tuberkel veel minder dan bij de man, zo ontstaat de clitoris. De labioscrotale zwellingen vormen de grote schaamlippen, de urethrale plooien vormen de kleine schaamlippen. De urogenitale spleet tenslotte zal de vaginaopening vormen. 24
25 Tot hier toe zagen we de normale ontwikkeling van bevruchting tot een mannelijk of vrouwelijk embryo. Ook na de geboorte zal het kind verder blijven groeien en evolueren. Pas na de puberteit zal de mens zijn definitieve normale bouw bereiken. Die normale bouw beschrijven we hieronder. Daarna gaan we nog even dieper in op de werking van hormonen. Het is immers de werking van hormonen die een verbinding maakt tussen de verschillende niveaus van geslacht, gaande van chromosomen tot de uitwendige typerende vormen. De normale bouw van de geslachtsdelen De man Het mannelijke voortplantingsorgaan bestaat uit een inwendig en uitwendig zichtbaar deel. Beide zijn onlosmakelijk verbonden met het urinaire stelsel. De urinebuis loopt dwars door de penis. Zowel urine als sperma komen hierlangs naar buiten. Uitwendig zijn bij de man de balzak en de penis zichtbaar. De penis is het meest zichtbare deel van het voortplantingsorgaan. De penis bestaat uit de eikel en de schacht. De schacht van de penis bestaat uit 3 zwellichamen, die zich kunnen vullen met bloed om de erectie te veroorzaken. 2 van de 3 zwellichamen zijn aan de bovenzijde gelegen. Onderaan bevindt zich het derde zwellichaam. Hierin is de urinebuis gelegen die doorloopt tot de eikel. De eikel is het topje van de penis. Dit is het mannelijke equivalent van de clitoris. Rond de eikel zit een huidplooi die naar achter geschoven kan worden: de voorhuid. Bij een besnijdenis van mannen wordt door middel van een operatie de voorhuid geheel of gedeeltelijk weggenomen. Op de top van de eikel is de opening van de urinebuis. De balzak is zichtbaar onder de penis. Hierin bevinden zich de teelballen, de bijballen en het begin van de zaadleider. De teelballen spelen de voornaamste rol in de aanmaak van mannelijke hormonen en in de productie van zaadcellen. De bijballen bestaan uit een netwerk van kronkelvormige buisjes waarin de zaadcellen rijpen. De zaadleider loopt van de bijbal langs de lies naar de buikholte en zo naar de onderkant van de blaas, waar de prostaat ligt. In de prostaat mondt de zaadleider uit in de urinebuis. 25
26 26
27 De vrouw: Het vrouwelijk voortplantingsorgaan bestaat uit een uitwendig, zichtbaar gedeelte en een inwendig gedeelte. Het uitwendige gedeelte van de vrouwelijke geslachtsorganen wordt de vulva genoemd. Deze bestaat uit de clitoris, de buitenste (grote) schaamlippen, de binnenste (kleine) schaamlippen en het voorhof. Het voorhof omvat zowel de uitmonding van de urinebuis als de vaginaopening. Een belangrijk verschil bij de vrouw t.o.v. de man is dus dat het genitale en het plaskanaal bij de vrouw uitmonden in de buitenwereld via 2 aparte openingen en bij de man via 1 opening. De clitoris is het voorste deel van de binnenste schaamlippen. Het is een zeer gevoelige huidplooi. Het zichtbare deel van de clitoris stemt overeen met de eikel van de man. De buitenste schaamlippen zijn dikke huidplooien die behaard zijn. Ze omgeven de binnenste schaamlippen. De binnenste schaamlippen zijn dunner en begrenzen langs beide zijden het voorhof. 27
28 Het inwendige gedeelte van het vrouwelijke voortplantingsorgaan bestaat uit de vagina, de baarmoeder, de eileiders en de eierstokken. De vagina maakt een verbinding tussen de baarmoeder en de buitenwereld. Ze is normaal tussen de 6 en de 12 centimeter lang. De wand van de vagina is elastisch. Het soepel stukje weefsel aan de binnenkant van de vagina opening wordt het maagdenvlies genoemd. De baarmoeder wordt door de baarmoederhals verbonden met de vagina. De eileiders verbinden de eierstokken met de baarmoeder. De eierstokken zijn gelegen aan de bovenkant van het bekken. Ze hebben de vorm van een suikerboon en zijn 2 tot 4 cm groot. De eierstokken produceren ook hormonen zoals oestrogeen (of vrouwelijk hormoon) en progesteron die een grote rol spelen in het bewaren en afgeven van de eicellen. 28
29 De werking van hormonen Hormonen zijn stoffen in het lichaam die worden gemaakt en afgegeven door klieren. Deze stoffen worden vervoerd langs de bloedbaan om zo terecht te komen bij het orgaan waarop ze zullen inwerken. Daar zal het hormoon veranderingen aanbrengen in de activiteit van dat orgaan. Hormonen spelen een belangrijke rol in onder andere het spijsverteringsstelsel, de suikerregeling en natuurlijk ook bij de voortplanting en de seksuele ontwikkeling. We kunnen de werking van hormonen vergelijken met een sleutel die in een slot wordt geplaatst De ontwikkeling van de geslachtsorganen wordt vanuit de hersenen gestimuleerd. De hormonen vanuit de hersenen zullen de geslachtsorganen aanzetten om andere hormonen te maken, die dan helpen bij de ontwikkeling. In de hersenen zijn 2 plaatsen van groot belang bij de seksuele ontwikkeling en voortplanting : de hypothalamus en de hypofyse. De hypothalamus is een belangrijk regelcentrum om het biologische evenwicht in het menselijk lichaam te bewaren. Zo regelt hij bijvoorbeeld de lichaamstemperatuur, het water- en zoutgehalte in het lichaam en is hij essentieel voor de groei en voortplanting. De hypofyse is een klier die zich bevindt aan de onderzijde van de schedel. Deze klier geeft heel wat hormonen af die, net als de hypothalamus, van levensbelang zijn voor het behoud van het biologische evenwicht in het menselijke lichaam. 29
30 Vanaf week 6 na de bevruchting zal er een verbinding, een as ontstaan van de hypothalamus met de hypofyse. De ontwikkeling van deze as loopt samen met de geslachtsontwikkeling. Deze as zal meewerken aan de groei en de voortplanting. GnRH(= Gonadotropine Releasing Hormone) is een hormoon dat geproduceerd wordt in de hypothalamus. Dit hormoon zal de hypofyse aanzetten tot de productie van hormonen die de geslachtsorganen beïnvloeden. De twee belangrijkste van deze hormonen zijn LH (=Luteïniserend Hormoon),dat zorgt voor o.a. de eisprong bij vrouwen en de productie van testosteron bij mannen, en FSH (=Follikel Stimulerend Hormoon), dat zowel bij mannen als bij vrouwen o.a. zorgt voor groei en voor rijping van de geslachtscellen. Op deze manier beïnvloeden de hersenen via de aanmaak en afscheiding van hormonen de geslachtsontwikkeling. Tot hier toe zagen we de normale geslachtelijke ontwikkeling van de mens en de normale bouw die er uit volgt. Maar wat als het nu net iets anders verloopt? Wat zijn nu aandoeningen van de geslachtsontwikkeling? Een aandoening van de geslachtsontwikkeling treedt op als de drie eerste niveaus van het geslacht niet overeenstemmen. Het chromosomale geslacht komt niet overeen met het inwendige of uitwendige geslacht. Of het inwendige en uitwendige geslacht stemmen niet overeen. Op die manier zijn er bij elke geslachtsafwijking niet overeenstemmende niveaus. 30
31 CAH Beste ouder, Als u deze bundel leest, betekent dit dat uw kind de diagnose van CAH heeft gekregen. Ongetwijfeld zit u met veel vragen. Wij hopen met deze informatiebrochure op uw belangrijkste vragen een antwoord te kunnen geven. Daartoe zullen we stap voor stap, aan de hand van vragen, de voornaamste aspecten van CAH overlopen. Dit vanaf het begin, met vragen als : wat is het tot vragen over de verdere evolutie van uw kind tot aan de volwassenheid. Door een antwoord te bieden op deze vragen hopen we wat perspectief te creëren voor u als ouder en voor het hele gezin. Congenitale adrenale hyperplasie Wat is CAH? CAH staat voor Congenitale Adrenale Hyperplasie. Dit wil zeggen dat het een aangeboren afwijking is (=congenitaal) waarbij de bijnieren (=adrenaal) vergroot zijn (=hyperplasie). 31
32 Zoals de naam al zegt, bevinden de bijnieren zich bij de nieren in de buikholte. Ze maken verschillende hormonen die belangrijk zijn voor de geslachtsontwikkeling, de water- en zoutbalans en het suiker- en vetmetabolisme. Dit wordt in het Engels wel eens samengevat als de 3 S en : Salt, Sugar and Sex' Het buitenste deel van de bijnier wordt de schors genoemd, het binnenste deel het merg. In de schors worden heel veel verschillende hormonen aangemaakt. Het zijn vooral de hormonen van de schors die problemen zullen geven bij CAH. De schors bestaat zelf ook nog eens uit drie lagen. Deze drie lagen zullen elk een verschillende groep van hormonen produceren. Al deze hormonen worden gemaakt uit cholesterol. De buitenste laag zorgt voor de hormonen die essentieel zijn voor de water- en zouthuishouding van het lichaam. Hierdoor bepalen zij (gedeeltelijk) de bloeddruk. Wanneer er meer water en zout in het lichaam is opgenomen, zal de bloeddruk verhogen. De middelste laag is belangrijk voor de suiker-regulatie. Het voornaamste hormoon dat hier gevormd wordt, is cortisol, dat ook wel eens het stresshormoon genoemd wordt. Cortisol zorgt dat er meer suiker vrijkomt in het lichaam vanuit de lichaamsreserves. Bij stresssituaties vraagt het lichaam meer suiker. De verhoging van suiker zal gebeuren door een stijging van cortisol. Cortisol speelt ook een grote rol in het verdedigingsmechanisme van ons lichaam bij infecties en verwondingen. Doorsnede door de bijnier Mannelijk hormoon Bijniermerg Stresshormoon (Cortisol) Hormoon voor de zoutregeling (Aldosteron) 32
33 De binnenste laag staat in voor de productie van mannelijke geslachthormonen (=androgenen), ook bij meisjes. De aanmaak van deze hormonen gebeurt ook in de geslachtsklieren (teelballen / eierstokken). In de geslachtsklieren zullen er veel meer van deze hormonen geproduceerd worden, die bovendien veel krachtiger werken dan in de bijnier, waardoor de bijnier op dit niveau maar een beperkte rol speelt. De productie van de hormonen ter hoogte van de bijnier wordt strikt geregeld door bepaalde structuren in de hersenen (hypothalamus en hypofyse). Deze hersenstructuren meten constant of er genoeg bijnierhormonen in het lichaam aanwezig zijn, als dat niet het geval is zullen ze aan de bijnieren een signaal geven om meer hormonen aan te maken. In de bijnier worden de verschillende hormonen geproduceerd door een ingewikkelde aaneenschakeling van stappen. Elke stap wordt gestuurd door een bepaald eiwit of enzyme. Bij CAH zal één van de enzymen ter hoogte van de bijnieren niet goed werken. Daardoor zal de stappenreeks geremd worden en kunnen bepaalde eindproducten niet gevormd worden. De hersenstructuren meten dat er in het lichaam te weinig van dit eindproduct aanwezig is en zullen de bijnier voortdurend blijven stimuleren om dit eindproduct tóch te maken. Daardoor ontstaat overstimulatie van de bijnier, maar helaas enkel van het deel van de keten dat nog wel werkt, waardoor er van deze hormonen te veel gevormd zal worden. Dit zorgt er dan bijvoorbeeld voor dat er te veel mannelijk hormoon wordt geproduceerd. Dit kan er voor zorgen dat de geslachtsdelen van een vrouwelijke foetus vermannelijken. Er zijn vele enzymen en evenveel defecten in enzymwerking. CAH is dan ook tamelijk frequent. Ongeveer de helft van de kinderen die met ambigue geslachtsdelen worden geboren, zullen gediagnosticeerd worden met CAH. 33
34 Behandeling Wanneer na intensieve medische onderzoekingen, de diagnose van CAH wordt gesteld, zal er onmiddellijk met een behandeling worden gestart. Naast gevoelens van twijfel, angst en woede die een diagnose van CAH met zich kan meebrengen, krijg je nu als ouder nog heel veel informatie die je op korte tijd probeert te verwerken. Toch heb je vaak als ouder nog vele vragen, zoals: Welke arts is verantwoordelijk voor de behandeling van mijn kind? Waarom is een behandeling nodig? Welke medicatie krijgt mijn kind? Wat doet deze medicatie? Op welke leeftijd start mijn kind het best met de medicatie? Moet deze elke dag worden ingenomen? Is al deze medicatie wel goed voor een kind? Is deze medicatie gevaarlijk? Moet deze levenslang worden ingenomen? Heeft mijn kind een operatie nodig? Wat gebeurt er bij de operatie? Op welke leeftijd moet deze operatie worden uitgevoerd? Is er een opvolging van de behandeling aangewezen? Hoeveel kost deze medicatie? Is er een terugbetaling? Stap voor stap zullen wij je op de volgende vragen een duidelijk antwoord proberen te geven. Wie kan mij helpen? Is het normaal dat ik naar zoveel mensen wordt doorgestuurd? Wie zal de behandeling opvolgen? De belangrijkste persoon die je bij de behandeling van je kind zal helpen is de kinderendocrinoloog. Dit is een kinderarts die gespecialiseerd is in de behandeling van kinderen die problemen hebben met het hormonale stelsel, zoals kinderen met CAH. Deze arts zal je informatie geven over de behandeling en zal de medicatie voorschrijven en de behandeling ook opvolgen. De behandeling voor kinderen met CAH bestaat niet alleen uit medicatie. Het is een ziektebeeld dat een belangrijke psychologische impact kan hebben op zowel het kind zelf, als op de hele familie. Vooral bij de ouders roept het veel gevoelens van angst en twijfel op. Om deze reden zal de dokter je ook steeds doorverwijzen naar een kinderpsycholoog die je kan helpen om de diagnose te verwerken en indien nodig jou, als ouder, en je 34
35 kind verder te begeleiden. Meestal word je ook doorverwezen naar een kinderuroloog, dit is een chirurg van de nieren en urinewegen (Zie Operatie). Waarom is een behandeling nodig? CAH is een ziektebeeld van de bijnier. Omdat de bijnier in ons lichaam instaat voor de regeling van heel wat belangrijke mechanismen is het van belang om de normale werking van de bijnier na te bootsen (zie Inleiding). Als je een kind met CAH niet behandelt, of te laat de behandeling start of deze niet correct opvolgt, kunnen er problemen optreden met de drie belangrijkste hormonen die instaan voor de regeling van de geslachtsontwikkeling, suiker en zout ( Sex, Sugar and Salt ) in het lichaam. Deze problemen geven naast zichtbare fysieke veranderingen van het kind, ook problemen voor de algemene gezondheid en hebben hierdoor ook een belangrijke impact op de psychologische ontwikkeling van het kind. Bij kinderen met CAH krijg je problemen ter hoogte van het Sugar/(suiker) niveau omdat er te weinig cortisol wordt aangemaakt door de bijnieren. Cortisol zorgt er, samen met andere hormonen, onder andere voor dat er steeds genoeg suiker in het lichaam aanwezig is. Een tekort aan cortisol kan dus leiden tot een te lage bloedsuikerspiegel. Vooral baby s en jonge kinderen zijn hier erg gevoelig aan. Omdat we s nachts niet eten en er dus geen suiker in het lichaam komt is het belangrijk de medicatie mooi te verdelen over de dag, dat wil zeggen dat de avonddosis voldoende laat moet worden gegeven en de ochtenddosis voldoende vroeg. Het is ook belangrijk dat een jong kind met CAH NOOIT het avondmaal of het ontbijt overslaat. Problemen op het Sex/ (geslachtsontwikkeling) niveau krijg je door een teveel aan mannelijke hormonen. Het geven van cortisone vermindert de aanmaak van mannelijke hormonen, maar als de dosis cortisone onvoldoende is, kan er toch nog wat aanmaak zijn van het mannelijk hormoon. Dit teveel aan mannelijke hormonen zorgt ervoor dat je kind hinderlijke fysieke veranderingen kan ondervinden. Bij meisjes kan dit de clitoris doen vergroten en net op dezelfde manier kan bij jongens een vergroting van de penis optreden. Het vroegtijdig optreden van puberteitskenmerken is ook een typisch gevolg van het teveel aan mannelijk hormoon. De normale groei kan ook verstoord worden. Tijdens de kinderjaren zullen kinderen met CAH vaak sneller groeien dan hun leeftijdsgenootjes, aan de andere kant zal de groei vaak vroeger stoppen, wat een kleinere gestalte geeft tijdens de puberteit en op volwassen leeftijd. Een hoge dosis cortisone zal echter ook de groei remmen. Het is dus soms zoeken naar een moeilijk evenwicht om de groei zo goed mogelijk te laten verlopen. Vaak zal CAH ook leiden tot te veel zout Salt/(zout) verlies via de urine, samen met lichaamsvocht. Hierdoor kan het lichaam uitdrogen. Het tekort aan zout en suiker kan, bij ziekte of andere lichamelijk 35
36 stress, leiden tot een bijniercrisis. Deze crisis zorgt voor een volledige uitdroging en grote bloeddrukval (=shock) wat in extreme gevallen levensgevaarlijk kan zijn. Welke medicatie krijg ik voorgeschreven? Is dit wel de juiste medicatie? Op welke leeftijd start mijn kind het best met de medicatie? De arts zal je Hydrocortisone voorschrijven. Hydrocortisone vervangt het cortisol dat normaal door de eigen bijnier wordt aangemaakt. Bij kinderen met CAH wordt cortisol door het eigen lichaam te weinig aangemaakt. Dankzij hydrocortisone heb je dus geen tekort aan cortisol meer in het lichaam. Dit helpt het lichaam om goed te reageren op stress situaties (=Sugar niveau). Hiernaast wordt de bijnier ook niet meer voortdurend gestimuleerd. De producten die in te grote hoeveelheden werden gevormd door deze overstimulatie, zullen dus verminderen in het lichaam. Zo krijg je minder bijwerkingen van de overmatige aanmaak van het mannelijke hormoon (=Sex niveau). Hydrocortisone wordt gestart van zodra de diagnose van CAH wordt gesteld. Het vroeg opstarten onderdrukt onmiddellijk het teveel aan mannelijke hormonen. Dit helpt bij een normale ontwikkeling en groei van je kind. Bij de meeste vormen van CAH wordt er ook meer zout dan normaal via de urine uitgescheiden. Om deze reden zal de arts je vaak ook 9 α-fludrocortisone voorschrijven. Dit medicijn vervangt het hormoon van het Salt niveau, dat bij CAH minder of niet wordt aangemaakt. Hierdoor wordt de aanmaak van mannelijk hormonen nog meer onderdrukt, en wordt bovendien de kans op een bijniercrisis zeer klein. 36
37 Zijn er risico s verbonden aan deze medicatie? Is al deze medicatie wel goed voor mijn kind? Heeft de medicatie bijwerkingen? Is de medicatie gevaarlijk? Hydrocortisone en fludrocortisone zijn beide hormonen, die het tekort van natuurlijke hormonen zullen opvangen. Als ouder wil je natuurlijk weten of dat deze hormonen niet slecht zijn voor je kind. Bij CAH vervangt de medicatie hormonen die het lichaam zelf onvoldoende kan aanmaken. We proberen de normale hoeveelheid cortisol zoals bij leeftijdsgenootjes zonder CAH, te benaderen. Toch moet de hoeveelheid van hydrocortisone bij kinderen met CAH iets hoger zijn omdat hydrocortisone niet alleen cortisol vervangt, maar ook zorgt voor een onderdrukking van de grote hoeveelheid mannelijke hormonen. Net als voor elke medicatie kan de inname van hydrocortisone en fludrocortisone bijwerkingen geven, die gevaarlijk kunnen zijn indien niet goed gedoseerd. Als je de medicatie op een correcte manier inneemt, is deze helemaal niet gevaarlijk. Als de dosis te laag is, krijgt de gestoorde hormoon regeling die typisch is voor CAH weer vrij spel, met de gekende gevolgen voor de Salt-Sugar-Sex niveaus. Een goede controle van de hormoonspiegels is dus nodig. Het kan soms lastig zijn om telkens opnieuw bloed te laten prikken, maar het vinden van de juiste dosis hydrocortisone en fludrocortisone is geen gemakkelijke opdracht voor dokters. Bovendien moeten de dosissen aangepast worden omdat je kind groeit en bijkomt. Het kan soms moeilijk zijn om een evenwicht te vinden tussen het voldoende onderdrukken van de mannelijke hormonen enerzijds, en het vermijden van de bijwerkingen van een teveel aan hydrocortisone anderzijds. Het teveel aan hydrocortisone, samen met de mogelijke verschillende bijwerkingen hiervan, wordt ook wel het syndroom van Cushing genoemd. Het syndroom van Cushing kan zorgen voor het dunner worden van de huid en de haren, het gemakkelijker krijgen van blauwe plekken, het krijgen van puistjes en striemen op de buik en billen. Een te snelle toename in gewicht is hier ook een kenmerk van, samen met een verplaatsing van het lichaamsvet naar de buik. Er is vaak ook een te hoge bloeddruk. Teveel van het Sugar hormoon kan, net als een tekort ervan, problemen geven van de suiker-regulatie waarbij in extreme situaties, de ontwikkeling van suikerziekte een gevolg kan zijn. Bij de behandeling willen we het Syndroom van Cushing zeker vermijden. De behandeling met hydrocortisone en fludrocortisone zijn voor een kind met CAH noodzakelijk voor een normale ontwikkeling. Daarbij verkleint ook de kans op ernstige complicaties, bv bijniercrisis. Samengevat kunnen we dus zeggen dat de mogelijke nadelen van de medicatie helemaal niet opwegen tegen de voordelen ervan. Maar het is wel nodig om aandacht te hebben voor het correcte gebruik van de medicatie. 37
38 Waarmee moet ik rekening houden bij de medicatie? Mag ik de medicatie 1 dag overslaan? Moet ik dit steeds in 3 keer geven? Mag ik de ene dag iets meer geven en de andere dag iets minder? De medicatie moet elke dag worden ingenomen en mag onder geen omstandigheden worden onderbroken omdat zelfs een korte onderbreking enorme gevolgen kan hebben zoals bijvoorbeeld de bijniercrisis. De juiste dosis per dag is ook heel belangrijk want de hersenen, die de concentratie aan hydrocortisone meten, zijn heel gevoelig aan kleine veranderingen. Hydrocortisone wordt drie keer per dag toegediend met de hoogste dosis s morgens. Het drie keer per dag toedienen zorgt voor een stabiele hoeveelheid van hydrocortisone in het bloed. Dit zorgt ervoor dat je kind minder bijwerkingen zal ondervinden van de medicatie en dat de medicatie beter zal werken. De medicatie moet ook steeds op het juiste tijdstip worden gegeven zodat de dosis goed wordt verdeeld over dag en nacht. Omdat er s nachts geen suiker in het lichaam wordt opgenomen via de voeding moet de avonddosis voldoende laat en de ochtenddosis voldoende vroeg worden ingenomen. Kinderen met CAH mogen daarom ook NOOIT het avondeten of het ontbijt overslaan. (Zie Waarom is behandeling nodig?) Hoewel de medicatie onder normale omstandigheden niet verhoogd mag worden ( Syndroom van Cushing ), is het belangrijk te weten dat de medicatie MOET verhoogd worden als je kind geconfronteerd wordt met uitgesproken stresssituaties bv.: Als je kind een operatie moet ondergaan of hij/zij moet een zware fysieke inspanning leveren of hij/zij heeft verwondingen of hij/zij is ernstig ziek In die omstandigheden maakt onze bijnier 3 tot 5 keer de normale hoeveelheid cortisol aan, dat niet voor niets het stresshormoon wordt genoemd. Het verhogen van de medicatie is nodig zodat het lichaam voldoende stresshormoon heeft om goed te kunnen reageren op deze stress situaties. Op het einde van de puberteit, als de groei voorbij is, kan eventueel worden overgeschakeld op een andere vorm van cortisone (prednisolone), die maar 2 keer per dag moet worden toegediend. Voor kinderen is dit echter geen goed medicijn omdat het de groei sterk verstoort. Wellicht zal in de niet meer zo verre toekomst ook een vorm van hydrocortisone op de markt komen die maar 1 keer per dag moet worden toegediend. Dit medicijn word momenteel nog uitgetest. Zal mijn kind levenslang deze medicatie moeten innemen? Zoals reeds voordien aangehaald, werkt bij kinderen met CAH één van de enzymen in de bijnier niet goed. Helaas zal het probleem van dit enzym niet kunnen worden opgelost. Cortisol zal nooit voldoende worden aangemaakt en de bijnier zal levenslang te veel gestimuleerd worden. Het zal dus 38
39 inderdaad nodig zijn om levenslang dit hormoon te vervangen en het teveel aan andere hormonen te onderdrukken. Hoe zit het met de opvolging? Wie zal mijn kind opvolgen? Waarom moet mijn kind telkens opnieuw naar de dokter? Om de hoeveel weken/maanden zullen wij terug moeten komen bij de dokter? De medicatie zal het hele leven moeten worden ingenomen. Een goede opvolging van de hormoonspiegels en van de normale fysieke ontwikkeling van je kind zal hierbij ook nodig zijn. Tot aan de puberteit gebeurt deze opvolging door de kinderendocrinoloog. Dit is een kinderarts die zich uitsluitend bezig houdt met problemen van de hormonen. Na het opstarten van de therapie zal je om de drie tot vier weken bij de arts moeten terugkomen. De arts zal dan een klinisch onderzoek doen en ook de hormoonspiegels in het bloed controleren. Al gauw zal je niet meer om de drie tot vier weken op controle moeten gaan. Toch blijven consultaties om de 3 tot 6 maanden absoluut nodig voor het goed opvolgen van de therapie en het goed begeleiden van je kind. Na de puberteit zal de opvolging van de behandeling worden overgenomen door een endocrinoloog voor volwassenen. Daarnaast is ook de psychologische begeleiding van zowel ouders als kind heel belangrijk. Een gespecialiseerd kinderpsycholoog kan ouders helpen om het verdriet rond de diagnose te verwerken en om hun kind goed te begeleiden en voor te lichten over de aandoening. Uiteraard zal ook je kind zelf veel vragen en misschien ook verdriet hebben. Op latere leeftijd kan het eigenwaardegevoel een flinke deuk krijgen en de seksualiteitsbeleving door het hebben van CAH bemoeilijkt worden, ook door de operaties die eventueel nodig waren. Om deze problemen te voorkomen of tijdig op te vangen is regelmatig contact met de (kinder)psycholoog heel belangrijk. Wat moet ik weten over een operatie? Heeft mijn kind een operatie nodig? Wat doet deze operatie? Wanneer wordt deze operatie het best uitgevoerd? Bij het horen van het woord chirurgie schrik je als ouder wel even. Bij jongens met CAH is er geen operatie nodig. Meisjes waarbij de clitoris opvallend groot is bij de geboorte en waarbij de schaamlippen aan elkaar gegroeid zijn en/of de opening van de vagina uitwendig niet zichtbaar is, kunnen wel baat hebben bij een operatie om de geslachtskenmerken er meer vrouwelijk te doen uitzien. Deze operatie heet genitoplastie. In de eerste levensmaanden zal de clitoris echter vanzelf iets kleiner en minder opvallend worden onder invloed van de behandeling. Hoewel de chirurg van een gespecialiseerd team bijzonder bedreven is in het uitvoeren van deze operaties zal een operatie onvermijdelijk de normale gevoeligheid van de clitoris verstoren. Hiernaast kan ook het cosmetische resultaat van de operatie tegenvallen waarbij een heroperatie op latere leeftijd nodig kan zijn. Veel volwassenen met CAH die als kind geopereerd werden, geven aan dat zij hier liever zelf over hadden 39
40 beslist. Om deze redenen wordt de beslissing om te opereren door een multidisciplinair team gemaakt, dat bestaat uit de uroloog, de kinderendocrinoloog en de psycholoog, in samenspraak met de ouders. Wanneer de clitorisvergroting niet erg uitgesproken is, zal het team vaak terughoudend zijn met een operatie. Als een meisje met CAH volwassen is, kan zij er dan nog steeds zelf voor kiezen de clitoris al dan niet te laten verkleinen. Chirurgie is dus zeker niet de gemakkelijke oplossing om twijfel weg te nemen van ouders bij wie het kind werd geboren met onduidelijke geslachtsdelen. Als ouder moet je rekening houden met de risico s van de operatie op korte termijn maar zeker ook op lange termijn zoals hierboven reeds aangegeven. Hulpgroepen, psychologische begeleiding en familie therapie bieden een goed alternatief voor een operatie bij sommige ouders, zeker wanneer de clitoris vergroting niet bijzonder uitgesproken is. Het multidisciplinair team evalueert elk ouderpaar individueel, want er bestaat geen standaard aanpak die voor iedereen van toepassing is. Samen met de ouders wordt een beslissing gemaakt die het beste lijkt voor dit specifieke gezin en voor dit specifieke kind. Het is belangrijk dat bij deze samenspraak alle alternatieven voor chirurgie aan bod komen want de beslissing die wordt gemaakt heeft een belangrijke impact op de toekomst van je kind. Tijdens de puberteit, voordat een meisje seksueel actief wordt, is het nodig om met een kijkoperatie na te gaan of de vagina breed genoeg is om normaal seksueel contact zonder pijn toe te laten. Bij meisjes met CAH is de vagina soms te smal, vooral aan de ingang. Daarnaast kan een te smalle vagina ook voor problemen zorgen bij de menstruatie. Als blijkt dat hier een probleem is, kan de vaginaopening breder worden gemaakt. Hiervoor bestaan verschillende manieren, zoals een operatie of dilateren van de vagina. (zie Folder Vaginale dilatatie). Deze illustratie is nogmaals de normale ontwikkeling van de vrouwelijke geslachtsorganen (zie het deel over de normale ontwikkeling) Bij eventuele chirurgie wordt deze normale ontwikkeling als model genomen. 40
41 In het volgende deeltje zal het gaan over de genderidentiteit van het kind. Doorheen de verschillende levensfasen worden de ontwikkeling van de genderidentiteit en de specifieke uitdagen voor elke leeftijdsgroep belicht. Genderidentiteit Je kindje wordt geboren. De eerste vragen van een ouderpaar aan de dokter zijn steeds: Is mijn kindje gezond? Heeft mijn kindje twee armpjes en twee beentjes? En is mijn kind nu een jongen of een meisje? Alles stopt even wanneer de dokter zegt: Het is nog niet zo duidelijk, dit moeten we nog even nagaan. Na negen maanden zwangerschap leef je als ouder naar de geboorte toe. Je hebt al een jongensnaam of meisjesnaam gekozen, en dan is daar plots die onzekerheid. Er is iets mis spookt er door je hoofd. De bepaling van het geslacht kan bij pasgeborenen met onduidelijke geslachtdelen een moeilijke opgave zijn voor dokters. Ze doen hun best om zo snel mogelijk duidelijkheid over het geslacht te krijgen. Eenmaal het geslacht van het kind bepaald, kan je als ouder immers je kind een naam geven. Het geven van een jongensnaam of een meisjesnaam geeft naast een versterking van de ouder-kind band ook een bevestiging over het geslacht van je kind. Voor het ouderpaar is een vroege erkenning van het geslacht van het kind belangrijk voor de opvoeding en draagt het positief bij aan de ontwikkeling van de genderidentiteit van het kind (genderidentiteit wil zeggen: het gevoel dat het kind van zichzelf heeft meisje of jongen te zijn). Ouders die geen zekerheid krijgen over het geslacht van hun kind, kunnen het moeilijk hebben om hun kind met CAH als een meisje op te voeden, wat op zijn beurt bij het opgroeien van het meisje onzekerheid kan geven over haar eigen geslacht. Dit wordt benoemd als een genderprobleem. Het corrigeren van sterk vermannelijkte geslachtdelen bij meisjes met CAH, kan de ouders helpen om deze twijfel weg te nemen en latere genderproblemen bij het kind te vermijden. Toch is een operatie niet altijd de meest logische optie om twijfel bij ouders weg te nemen. Hulpgroepen, familie therapie en psychologische begeleiding bieden hiervoor een goed alternatief (zie Therapie). Daarbij komt ook nog eens dat ouders van kinderen met geslachtsafwijkingen schrik hebben dat het kind zich niet goed gaat voelen in zijn/haar vel. Ieder gedrag dat afwijkt van normaal meisjes gedrag kan ongerustheid en twijfel naar boven brengen. Wat nu? Hebben de dokters zich niet vergist? Hoe komt het dat mijn dochter vanonder niet op een meisje lijkt? Komt dit ooit goed? Gaat mijn dochter er als een jongen uitzien? Zal mijn kind wel normaal 41
42 opgroeien? Wordt ze ooit een normaal pubermeisje? Zal mijn dochter zich wel vrouw voelen? Elke leeftijd kan ongerustheid en twijfel met zich meebrengen. Op sommige vragen krijg je van de dokter of psycholo(o)g(e) een duidelijk antwoord, maar op sommige vragen is het niet altijd mogelijk om een duidelijk antwoord geven. Dit deel gaat over genderidentiteit. Per levensfase zullen we proberen om belangrijke vragen te beantwoorden. Het is onmogelijk om een pasklaar antwoord te geven op elk van deze vragen. Elk kind is uniek en dit is ook zo bij kinderen met CAH. De antwoorden die je hieronder vindt, zijn veralgemeningen. Elke situatie is verschillend, en je zult zelf op weg moeten gaan als gezin, met je vragen. Toch hopen we je met deze antwoorden al een stuk op weg te helpen. Na de geboorte Je vraagt je af of de dokters wel zeker zijn dat je kindje een meisje is. Hoe komt het dat mijn kind vanonder niet op een meisje lijkt? Meisjes met CAH worden tijdens de zwangerschap blootgesteld aan een te grote hoeveelheid mannelijke hormonen. Deze blootstelling kan ervoor zorgen dat de vrouwelijke uitwendige geslachtsdelen bij meisjes vermannelijken. Het vermannelijken van deze vrouwelijke geslachtsdelen is soms weinig opvallend. In deze gevallen kunnen de dokters bij de geboorte het kind makkelijk het vrouwelijk geslacht toe kennen. Anderzijds kan de vermannelijking ook zeer uitgesproken zijn, waardoor het bij de geboorte moeilijk is het geslacht te bepalen. Zeer zelden wordt aan het kind eerst verkeerdelijk het mannelijke geslacht toegewezen; wanneer dan de diagnose CAH wordt gesteld en het karyotype blijkt 46,XX te zijn, wordt er meestal voor gekozen om aan het kind alsnog het vrouwelijke geslacht toe te wijzen. Peuter en kleuter Is het normaal dat mijn kind liever met jongensspeelgoed speelt dan met meisjes speelgoed? Dat mijn kind zich eerder gedraagt als een jongen dan als een meisje? Dat ze liever met jongens speelt dan met meisjes? Elke ouder heeft onbewust wel het beeld voor ogen dat meisjes met poppen spelen en jongens met auto s. Dat jongens liever ruwe spelletjes op de speelplaats spelen en dat meisjes er eerder voor kiezen om rustige activiteiten te doen. Jongens dragen liever een broek omdat dit gemakkelijker is om mee te ravotten en omdat dit stoer is, meisjes verkiezen meestal rokjes en jurkjes omdat dit mooier is. Bij het spel mama-papa-kindje zullen meisjes de rol van mama op zich nemen. Ze verzorgen de baby en 42
43 spelen de rol van hun eigen mama na. Jongens hebben hier minder interesse voor, die blijven op de zijlijn, net als papa. Het beeld dat wij in ons hoofd hebben dat typisch is voor jongens of typisch is voor meisjes wordt de genderrol genoemd. Dit is het gedrag dat wij in onze cultuur als typisch mannelijk of als typisch vrouwelijk omschrijven. Hoewel we dit typische genderrol gedrag bij veel peuters en kleuters in zeker mate herkennen, zijn er heel grote verschillen tussen kinderen onderling, sommige kleuters vertonen zeer uitgesproken genderrol gedrag terwijl dit bij andere kleuters minder duidelijk. En elke peuter/kleuter experimenteert wel eens met het typische genderrol gedrag van het andere geslacht, dit is volkomen normaal. Maar Sommige meisjes met CAH grijpen eerder naar auto s dan naar poppen om mee te spelen. Je kind kan ook zeggen dat ze in de kleuterschool liever buiten speelt met de jongens dan binnen boekjes kleuren zoals de meisjes. Wanneer ze verhalen vertelt over de kleuterschool, vertelt ze misschien eerder over Bert, Pieter en Tim dan over Liesje, Lore, of Annelies. Ze kiest in de kleerkast misschien sneller voor een broek dan voor een kleedje. En bij het spelen van mama-papa-kindje heeft ze misschien geen interesse om mama te spelen. Dit alles kan je als ouder in verwarring brengen. Het beeld dat je voor ogen had over een meisje klopt niet helemaal met haar gedrag. Moeten we ons als ouder zorgen maken over dit gedrag? De dokter had toch verteld dat ze een meisje was? Nu gedraagt ze zich als een jongen! Heeft de dokter zich vergist? Neen, de dokter heeft zich niet vergist. Het is zeer begrijpelijk dat je kind zich jongensachtig gedraagt. In de baarmoeder werd je kind namelijk aan mannelijke hormonen blootgesteld die ervoor hebben gezorgd dat je kind werd geboren met onduidelijke geslachtsdelen. Naast de invloed op de geslachtsdelen hebben de mannelijke hormonen ook een invloed op de hersenen. Dit kan de genderrol bij sommige meisjes beïnvloeden. Hoe moet ik hier als ouder op reageren? Het kan verwarrend zijn voor jou als ouder om hiermee om te gaan. Na de onzekere periode die de geboorte en de geslachtstoewijzing met zich meebracht, word je opnieuw geconfronteerd met onzekerheden. Een open en eerlijke communicatie met je partner of een andere vertrouwenspersoon helpt bij het ventileren van je emoties en frustraties. Een opgroeiend kind -met of zonder stoornis van de geslachtsontwikkeling-heeft de onvoorwaardelijke steun van zijn ouders nodig. In de peuter- en kleutertijd verandert een kind enorm, de evolutie is groot: het ontdekt speelgoed, het leert lopen en praten, het gaat naar de kleuterschool en komt voor het eerst dagelijks in contact met leeftijdsgenootjes. Het kind krijgt op deze leeftijd enige vorm van zelfbewustzijn. Spelenderwijs leert 43
44 het kind zichzelf te zijn en zichzelf verder te ontplooien. Als ouder is het in deze periode belangrijk je kind te steunen en te stimuleren in al zijn/haar activiteiten. Je kind mag dus gerust met de auto s spelen, ze mag buiten spelen met de jongens, dit is normaal en helemaal niet erg. Zo ontdekt het wat zijn/haar eigen interesses zijn. Als het kind beperkt wordt in zijn/haar vrijheid of wanneer het kind op de vingers wordt getikt wanneer het een autootje vastgrijpt, kan het zichzelf niet ontdekken en zich onvoldoende verder ontplooien. Spelen met leeftijdsgenootjes, jongens OF meisjes, is voor ieder kind belangrijk. Het kind is een beetje anders, en dit is ook helemaal niet erg. Het spelen met leeftijdsgenootjes geeft een bevestiging aan je kind dat het aanvaard wordt. Je kind zal aanvoelen dat je interesse toont in haar eigen persoon en dat je haar steunt in alles wat ze doet. Het zal de ouder-kind band er alleen maar sterker op maken. Het is wel van belang om zelf geen verwarring te zaaien bij je kind of gevoelens van twijfel over te brengen. Bevestig tegenover je kind duidelijk dat ze een meisje is, ook al speelt ze soms liever ruige spelletjes met de jongens. Laat haar toe om te experimenteren maar geef zelf rustig en duidelijk de grenzen aan. Ook dit zal je kind helpen duidelijkheid te scheppen in de wereld rond haar. Een goede verwerking en aanvaarding van het anders zijn van je kind, helpt je als ouder om goed te reageren op onzekerheden waarop je kan botsen bij het opgroeien van je dochter, bijvoorbeeld wanneer haar gedrag afwijkt van normaal meisjesgedrag. Een goede verwerking is ook nodig voor een goede ouder-kind relatie wat op zijn beurt een houvast biedt voor je kind. De kinderpsycholoog van het team kan ook in deze fase van de ontwikkeling van je kind zeker hulp bieden als je met vragen zit. Zou mijn kind niet liever een jongen zijn? Neen, dit staat los van elkaar. Het gedrag (genderrol) zegt niet onmiddellijk iets over de genderidentiteit. Als je kind zich eerder gedraagt zoals de mannelijke leeftijdsgenootjes, wil dat niet zeggen dat het niet gelukkig is om zelf een meisje te zijn. Elk kind is verschillend. Tussen de leeftijd van twee en vier jaar ontwikkelen alle kinderen een genderidentiteit. Dit is het gevoel van het kind zelf een jongen of een meisje te zijn, en hoe ze zichzelf benoemen als jongen of meisje (zie hierboven). De opvoeding van het kind als meisje, weliswaar zonder een al te strak patroon op te dringen, samen met een correcte hormonale behandeling, kunnen helpen om problemen van de genderidentiteit te voorkomen. Het is voor dokters onmogelijk op voorhand te voorspellen hoe de genderidentiteit zich zal ontwikkelen. Er is geen rechtstreeks verband tussen graad van blootstelling aan het mannelijke hormoon tijdens de zwangerschap en problemen met de genderidentiteit. Kortom, kinderen met CAH die een hoge graad van vermannelijking van de geslachtsdelen hebben en die sommige aspecten van 44
45 de mannelijke genderrol overnemen, hebben niet veel meer kans op het ontwikkelen van een genderidentiteitsprobleem dan kinderen met CAH die minder beïnvloeding van mannelijke hormonen hebben ondergaan tijdens de zwangerschap. Lagere schooltijd Zal mijn dochter er mannelijk of vrouwelijk uitzien? Krijgt mijn dochter nu mannelijke lichaamskenmerken of niet? Alle meisjes met CAH hebben goed werkende eierstokken die vrouwelijke hormonen (oestrogenen) aanmaken. Dit betekent dat rond de leeftijd van tien jaar, bij de puberteit, zich net zoals bij andere meisjes typische vrouwelijke kenmerken zullen ontwikkelen zoals borsten en verbreding van de heupen. Bij meisjes met CAH zal de puberteit soms zelfs eerder vroeg optreden, doordat mannelijke hormonen in vrouwelijke hormonen worden omgezet in het lichaamsvetweefsel en omdat het puberteitscentrum in de hersenen soms vroeger geactiveerd wordt. Het teveel aan mannelijke hormonen proberen we met medicatie te onderdrukken. Het is soms moeilijk om een goed evenwicht te vinden. Enerzijds moet de dosis hoog genoeg zijn om het teveel aan mannelijke hormonen te onderdrukken, anderzijds mag de dosis ook niet te hoog zijn (zie therapie). Dit evenwicht vinden, is ook voor elk kind verschillend. Sommige kinderen hebben met de aanbevolen dosis een goede onderdrukking van de mannelijke hormonen. Bij andere kinderen kan de dosis het teveel aan mannelijke hormonen niet helemaal onderdrukken. De dokter kan niet op voorhand voorspellen hoe het kind zal reageren op de medicatie en of deze medicatie het mannelijke hormoon bij het kind voldoende kan onderdrukken. Dit verklaart de onvoorspelbaarheid van de uiterlijke kenmerken van het kind. Bij het doorlopen van de lagere school en vooral bij het naderen van de puberteit, wil het kind zelf - met of zonder stoornis van de geslachtsontwikkeling- bij de groep horen en is het gefocust op haar uiterlijk. Kinderen die er anders uitzien, worden in deze periode van hun leven hiermee sterker geconfronteerd. Sommige kinderen met CAH kunnen tijdens deze periode- ondanks de medicatievervelende fysieke veranderingen ondervinden van het mannelijk hormoon. Zo kunnen puberteitskenmerken - zoals lichaamsbeharing of krijgen van puistjes- reeds optreden lang vooraleer leeftijdsgenootjes dit krijgen. Een goede ouder-kind relatie en eventueel een goede psychologische begeleiding zijn belangrijk om het kind te helpen bij deze moeilijke fysieke en psychologische veranderingen. Bij sommige meisjes met CAH kan de lichaamsbeharing of acne-vorming wat meer uitgesproken zijn. Deze problemen kunnen met cosmetische behandelingen zeer goed opgelost worden. 45
46 Puberteit De puberteit is op alle vlakken een overgang in het leven. Het kind verandert psychisch fundamenteel. De fysieke, mentale en seksuele volwassenheid doet zijn intrede. Zowat alles in een mensenleven verandert tijdens deze periode, niet in het minst voor jongeren met CAH. De puberteit stelt ons voor zeer specifieke medische en psychologische vraagstukken. Hier gaan we dan ook wat dieper op in. Hoe verloopt de puberteit bij kinderen met CAH? Er is iets met de hormonen van mijn dochter, zal de puberteit dan spontaan komen? Hierover moet je je als ouder geen zorgen maken. De eventuele vermannelijking van de uitwendige geslachtsdelen bij CAH bij de geboorte zegt niets over de inwendige geslachtsdelen. Die zijn volledig in orde. CAH is enkel een probleem van de bijnieren, niet van de eierstokken, baarmoeder, Op voorwaarde dat je kind goed medisch gevolgd wordt, zal de puberteit op een normale manier van start gaan. Zal de puberteit dan gewoon verlopen zoals bij elk ander kind? Dat nu ook weer niet. Je kind staat onder chronische medicatie. Als daar de veranderingen van de puberteit bijkomen, zal je kind uiteraard van dichtbij gevolgd moeten worden. Het is immers zo dat tijdens de puberteit het lichaam anders omgaat met de cortisone die wordt toegediend. Door de hormonale veranderingen van het lichaam wordt cortisone sneller afgevoerd, en de cortisone in het bloed is minder lang actief. Daarom moet regelmatig worden opgevolgd of de dosissen cortisone nog voldoende zijn (door een medisch nazicht en bloedafname), en zo nodig moeten de dosissen worden aangepast. Als er te weinig cortisone in het lichaam is, ontstaan klachten van vermoeidheid en futloosheid, en in stresssituaties kan een levensbedreigende shock ontstaan zie ook boven bij therapie). Daarnaast kan te weinig cortisone er ook voor zorgen dat de bijnieren weer te veel mannelijke hormonen gaan aanmaken. Tijdens de puberteit komen er ook veranderingen in de suikerhuishouding. Het lichaam heeft meer insuline nodig om de suikerspiegel in het bloed onder controle te houden en ondervangt dat door meer insuline aan te maken. Bij kinderen met CAH is dit effect iets groter. Cortisone werkt ook een hogere suikerspiegel in de hand, net als overgewicht, wat bij CAH soms ook een probleem kan zijn na de puberteit. Ook hoge bloeddruk is een probleem dat vaker voorkomt bij volwassenen met CAH. Al deze factoren maken dat het zeer belangrijk is om controle te houden over de hele hormonenbalans, ook tijdens de puberteit en op volwassen leeftijd. Regelmatige opvolging bij de endocrinoloog (ook als volwassene) is daarvoor heel belangrijk. 46
47 Zal mijn kind klein blijven? en kan daar iets aan gedaan worden? Kinderen met CAH bereiken vaak een eindlengte die wat kleiner is dan je zou verwachten op basis van de lengte van de ouders. Dit komt vooral doordat de mannelijke hormonen tijdens de kinderleeftijd zorgen voor meer groei terwijl ze tegelijkertijd zorgen voor het vroegtijdig sluiten van de groeischijven. Op jonge leeftijd groeit je kind dus juist heel goed, maar door het snel sluiten van de groeischijven valt de uiteindelijke lichaamslengte vaak tegen. Het teveel aan mannelijk hormoon kan ook zorgen voor een vroegtijdige puberteit, wat ook tot sneller sluiten van de groeischijven leidt. Bij een goede behandeling wordt de vorming van te veel mannelijk hormoon geblokkeerd. Hiervoor moeten echter wel dosissen cortisone toegediend worden die iets boven de natuurlijke hoeveelheid liggen. Chronische toediening van cortisone heeft een licht groeivertragend effect. Toch is het belangrijk om deze therapie nooit te onderbreken. Een slecht onderhouden therapie leidt immers tot sterkere groeivertraging dan een goed onderhouden therapie. Aan deze groeivertraging kan weinig gedaan worden, behalve het zo goed mogelijk opvolgen van de behandeling. Hier en daar wordt geëxperimenteerd met groeihormoon. Dit lijkt een zekere winst te geven op voorwaarde dat de cortisonetherapie ook zeer goed gevolgd wordt. Toedienen van groeihormoon is echter zeker geen standaardtherapie en heeft ook veel nadelen. Ook in Europa worden regelmatig studies opgestart om dit of andere aspecten van CAH beter te behandelen. Misschien zal je zelf ooit gevraagd worden om je kind aan zo n proefproject te laten deelnemen. Je bent op dat ogenblik natuurlijk volledig vrij om hierop in te gaan of niet. Zal mijn kind het moeilijk hebben tijdens de puberteit? Moeilijk te zeggen, maar waarschijnlijk wel. Zoals alle kinderen zal het kind met CAH tijdens de puberteit botsen op zijn/haar veranderende lichaam. Veel pubers zijn ontevreden met hun lichaam. Bij kinderen met CAH is dit eens te meer. Het feit dat hun geslachtsdelen er misschien een beetje anders uitzien, of dat ze wat meer last hebben van lichaamsbeharing of overgewicht helpt daar ook niet bij. Sommige kinderen met CAH worden gepest. Als ouder komt het er op aan om je kind zo veel mogelijk te steunen en het sterker te maken, in plaats van er een taboe rond te creëren. Verdere aanbevelingen over hoe er mee om te gaan vind je verderop. Een ander frequent probleem tijdens de puberteit is de therapietrouw. Pubers zijn vaak rebels, en het strikt opvolgen van een medicatieschema past niet in deze rebelse ingesteldheid. Als door de puberteit de adequate therapie dan ook nog delicater wordt en er vaker controles zijn, kan de chronische ziekte toch een zware belasting zijn voor de puber. De puberteit is de tijd waarin kinderen zelfstandigheid ontdekken en zich afzetten tegen hun ouders. Pubers willen vrij zijn, en de beklemmende regelmaat van dagelijkse medicatie staat dit in de weg. Ze 47
48 rebelleren tegen de onvrijheid die hun ziekte veroorzaakt. Pubers zijn geen kleine kinderen meer en willen niet dat mama en papa medicatie aan hen opdringen. Ook in het omgaan met hun ziekte willen ze vrijheid en zelfstandigheid. Vaak zien we echter dat deze veroverde vrijheid erin resulteert dat er tijdens de puberjaren een belangrijk gebrek is aan therapietrouw. Meestal valt alles weer terug in de plooi eens deze woelige jaren voorbij zijn. Zal mijn kind zich een jongen/meisje blijven voelen? Zal hij/zij tevreden zijn met zijn/haar geslacht? Aan pasgeborenen met CAH en een 46,XX- karyotype (genetisch vrouwelijk) wordt meestal het vrouwelijke geslacht toegekend bij de geboorte. Soms zien de uitwendige geslachtsdelen er zo mannelijk uit dat het kind eerst voor een jongen wordt gehouden. Toch is het belangrijk om deze kinderen zo snel mogelijk terug als meisje te gaan beschouwen. Dat kan als ouder best moeilijk zijn. Toch is het aangewezen dat je kind zo vroeg mogelijk als meisje wordt opgevoed om op latere leeftijd problemen met de genderidentiteit te vermijden. Genetisch vrouwelijke kinderen met CAH die als meisje werden opgevoed, ontwikkelen het minst vaak problemen met hun genderidentiteit. Dit weten we uit de literatuurgegevens en uit onderzoek. Meer dan 90% van deze meisjes zijn gelukkig met hun geslacht, ook als ze als kind soms typisch jongensachtig gedrag vertoonden. Bij diegenen die als jongen werden opgevoed is een genderprobleem frequenter. Het meest voorkomend is een genderprobleem bij die kinderen die op latere leeftijd (als ze al enkele jaren oud zijn) een nieuw geslacht kregen toegewezen. Dit laatste scenario dient dan ook zo veel mogelijk vermeden te worden. Eens er aangetoond is dat je kind genetisch vrouwelijk is, zal ze dus als meisje opgevoed worden. Het is echter niet uitgesloten dat je dochter toch een genderprobleem ontwikkelt in de puberteit. Zelfs als een kind bij de geboorte weinig vermannelijkte geslachtsdelen heeft, kan dit gebeuren. Dit komt omdat er geen rechtstreeks verband is tussen de vermannelijking van de geslachtsdelen en de vermannelijking van de hersenen. Zo kunnen meisjes met zeer mannelijke geslachtsdelen toch duidelijk een vrouwelijke genderidentiteit hebben, en omgekeerd. Het is echter vrij zeldzaam dat een CAH-meisje dan toch als jongen door het leven wil. Zal mijn kind op jongens of op meisjes vallen? Zal mijn dochter lesbisch zijn? Puberteit is de periode bij uitstek waarin jongeren hun seksualiteit ontdekken en ook seksuele interesse krijgen voor anderen. Meestal voor het andere geslacht, soms voor het zelfde geslacht. Bij CAH is er een toename van het aantal meisjes met lesbische of biseksuele geaardheid, dit waarschijnlijk door blootstelling aan een verhoogde concentratie mannelijke hormonen tijdens de zwangerschap. Ook hier is er weer geen rechtlijnig verband tussen geaardheid en de graad van vermannelijking. Een lesbische of biseksuele geaardheid is uiteraard geen reden voor paniek en ook geen teken van een 48
49 stoornis van de genderidentiteit. Toch is het voor holebi-jongeren vaak moeilijker in de puberteit. Ze worstelen vaak met hun geaardheid, en dit kan een bijkomende psychische belasting zijn voor een jongere met CAH. Om een jongere toe te laten de eigen seksuele geaardheid te ontdekken en uiteindelijk zijn/haar geluk te vinden in een relatie is het van belang hier geen taboes rond te creëren. Zal mijn dochter problemen ondervinden tijdens het vrijen? Voor het eerste seksueel contact is het aangewezen dat de doorgankelijkheid van de vagina wordt gecontroleerd. Hiervoor wordt er een kleine kijkoperatie uitgevoerd om na te gaan of de vagina niet te nauw is. Dit kan gepland worden tijdens een routinecontrole in het ziekenhuis. De doorgankelijkheid van de vagina zal vaak al eens gecontroleerd zijn voor de puberteit. Het kan immers zijn dat er een kleine huidflap de vagina afsluit. Hierdoor kan het menstruatiebloed niet worden afgevoerd. Dan moet deze huidflap chirurgisch worden geopend. Dit is een kleine ingreep. Daarnaast kan de vagina wel doorlaatbaar zijn voor de menstruatie, maar toch nog te nauw zijn voor seksueel contact. Dit kan dan behandeld worden door vaginale dilatatie. Dit houdt in dat de vagina wordt verbreed door het inbrengen van plastic staven met verschillende diameters. Dit wordt door de patiënte zelf gedaan. Dit wordt best voorgesteld aan adolescenten en jongvolwassenen die er klaar voor zijn. Dit is zeker geen behandeling voor jonge pubers. Over vaginale dilatatie bestaat er een aparte folder. Ook heelkundige verbreding van de vagina kan een oplossing bieden. Een ander probleem tijdens de puberteit is dat je dochter misschien vroeger geopereerd is aan de geslachtsdelen. Alle chirurgie gaat gepaard met vorming van littekenweefsel, maar als dit aan de geslachtsdelen is, kan dit zorgen voor een verminderde gevoeligheid. Er is vaak verminderde gevoeligheid als de clitoris verkleind werd of er uitgebreide chirurgie aan te pas is gekomen. Verminderde gevoeligheid van de clitoris leidt uiteraard tot verminderde seksuele prikkeling en kan het seksueel genot verminderen. Dit is vooral een probleem bij vroegere chirurgische technieken. De huidige technieken zijn ontwikkeld om meer behoud van gevoeligheid te geven, maar hierover zijn nog geen opvolgstudies. Los van alle eventuele medische problemen is het soms moeilijk voor iemand met CAH om een seksuele relatie aan te gaan. Doordat de geslachtsdelen er wat anders uitzien, of doordat er nogal wat littekenweefsel is, kan de zelfzekerheid omtrent seksualiteit aangetast zijn. Zeker in de puberteit, waarin jongeren zichzelf en elkaar ook op seksueel vlak ontdekken, kan dit voor heel wat onzekerheid zorgen. Een wat vergrote clitoris kan voor sommigen een obstakel zijn; uit schaamte of angst kan het aangaan van seksueel contact soms uitgesteld worden, ook al is de adolescent er misschien wel klaar voor. Uiteraard moeten geslachtsdelen die er een beetje anders uitzien geen belemmering zijn, maar dat is 49
50 gemakkelijk gezegd. Zoals altijd komt het erop aan om als meisje met CAH een begripvolle partner te vinden bij wie je je goed voelt en met wie je het aandurft om de sprong te wagen. Ook bij diegenen die een seksuele relatie hebben, kan het zijn dat er problemen ontstaan met zelfzekerheid. Als je een verminderde gevoeligheid hebt, kan het moeilijk zijn om ten volle van seksueel contact te genieten. Sommigen hebben het gevoel dat ze falen omdat ze niet even hard genieten als hun partner, of omdat ze het gevoel hebben dat ze hun partner niet voldoende genot kunnen verschaffen. Hoewel het geen hout snijdt om te gaan vergelijken, kan dit toch zorgen voor gevoelens van onvrede, die geen goed doen aan het zelfvertrouwen. Ook hier is het belangrijk om daar met je partner over te kunnen praten. Een luisterend en begripvol oor brengt je al een heel eind op weg. Om problemen met het (seksueel) zelfbeeld te voorkomen of te verhelpen is er binnen het team ook steeds een gespecialiseerd psycholoog-seksuoloog ter beschikking, die ervaring heeft met dit soort problemen en kennis heeft van je aandoening. Een korte begeleiding kan soms levenslang een groot verschil maken. Volwassenheid Zal mijn dochter ooit een partner kunnen vinden? Hoewel dit een veel gestelde vraag is, kan niemand hierop een antwoord geven. Het vinden van een partner is voor elke volwassene- met of zonder CAH- een zoektocht. Deze zoektocht kan soms moeizamer verlopen bij volwassenen met CAH. Ook andere chronische aandoeningen, zoals diabetes, reuma, CVS,.. kunnen een invloed hebben op het sociaal functioneren in de maatschappij. Het aangaan van een relatie kan hierdoor worden bemoeilijkt, bijvoorbeeld omdat je zelfvertrouwen minder groot is. Daarnaast kan een gewijzigd uitzicht van de geslachtsdelen meer angst naar boven brengen bij een seksuele relatie. Bij het aangaan van een seksuele relatie, ongeacht of er een stoornis is in de geslachtsontwikkeling, zal de persoon zich letterlijk en figuurlijk moeten blootstellen ten opzichte van de andere. Hierbij is het belangrijk dat het meisje met CAH vertrouwen heeft in zichzelf. Een laag zelfbeeld, ontevredenheid met het eigen uiterlijk, geslacht of seksuele oriëntatie, kunnen dit bemoeilijken. Een warme consequente opvoeding samen met emotionele steun van de ouders, voornamelijk tijdens de puberteit, en eventueel een aangepaste psychologische begeleiding kunnen ervoor zorgen dat het meisje met CAH zichzelf leert aanvaarden. Dit zal haar eigenwaarde stimuleren en het mogelijk maken dat ze adequaat kan functioneren in een sociale omgeving. Op deze manier zal ze zich ontwikkelen tot een zelfbewuste volwassene die alle kansen heeft om gelukkig te worden in een emotionele en stabiele seksuele relatie. 50
51 Kan mijn dochter wel kinderen krijgen? Om zwanger te worden heb je een goede balans van de verschillende hormonen in je lichaam nodig. Daarom is bij vrouwen met CAH met zwangerschapswens soms een periode nodig van intensieve controles en verhoogde dosissen cortisone, soms is een hormonenbehandeling bij de gynaecoloog nodig. Dankzij een goede monitoring van de medicatie en soms medische hulp is het voor de meeste vrouwen met CAH zeker mogelijk om zwanger te worden. Vrouwen met CAH krijgen nochtans minder kinderen dan gemiddeld. Uit onderzoek blijkt echter dat dit niet zozeer komt door verminderde vruchtbaarheid maar wel doordat de kinderwens gemiddeld lager is bij vrouwen met CAH. Hierbij spelen verschillende factoren een rol, zoals minder frequente seksuele contacten en relaties, lager zelfbeeld en verhoogd voorkomen van lesbische relaties. 51
52 In het laatste deeltje van deze bundel hebben we over het gevoel dat overblijft als alle andere info gegeven is. Eens je weet wat je kind heeft, hoe het zal behandeld worden, wat er mogelijks komen gaat, blijf je nog steeds achter met een gevoel van eenzaamheid. Je wordt teruggeworpen op je gezin. Alle medische info kan dit gevoel niet verhelpen. In dit laatste deel gaan we dan ook dieper in op het verwerkingsproces van het gezin. Zeer goed beseffend dat dit verwerkingsproces zeer persoonlijk en verschillend is, geven we toch een aantal aanbevelingen om mee op weg te gaan. Hoe ga je er als ouder mee om? Vernemen dat je kind een afwijking vertoont, is altijd een zware klap. Als je kind geboren wordt en het is niet meteen duidelijk of het een jongen of een meisje is, is de klap eens zo zwaar. Ontelbare keren de vraag van is het een jongen of een meisje?, geen kaartjes met Hoera een dochter! Of Proficiat, een zoon!. En wat zet je in godsnaam op het geboortekaartje?... Best is om nog even te wachten met het aangeven van de geboorte op de burgerlijke stand totdat er een geslacht is toegewezen. Ook met geboortekaartjes wordt best even gewacht. Dit kan moeilijk zijn omdat het uitblijven van geboortekaartjes vragen oproept bij de omgeving. De naaste familie kan dan betrokken worden in de onzekerheid omtrent het geslacht. Voor de ruime omgeving volstaat vaak de uitleg van een liesbreuk of een probleem met de urinewegen. Hoewel dokters hun best doen om zo snel mogelijk duidelijkheid te scheppen, en hoewel psychologen doen wat in hun mogelijkheid ligt, kunnen er toch gevoelens van angst, verdriet, kwaadheid, schaamte, schuld, ontgoocheling de kop opsteken. Het is een crisis die je als ouderpaar door moet. Voor jezelf, maar ook en vooral voor je pasgeboren kind. Ondanks het feit dat er intensief medische zorgen en onderzoeken nodig zijn voor een kind dat geboren wordt met onduidelijke geslachtskenmerken, is het enorm belangrijk om dicht bij je kindje te blijven, om ervoor te zorgen dat er een goede ouder-kind binding kan ontstaan. Als het kind wordt overgebracht naar een ander ziekenhuis, is het belangrijk dat je als moeder erop staat om mee te verhuizen. Na de eerste schok steken al gauw de twijfels en angsten de kop op. Moet dit geheim blijven? Hebben de dokters zich niet vergist? Zal mijn kind gelukkig kunnen worden? Hoe zal de puberteit verlopen? En wat met de medische zorgen? Zal mijn kind zijn hele leven van het ene naar het andere ziekenhuis moeten? Zal mijn kind ooit zelf kinderen kunnen krijgen? 52
53 Op deze vragen bestaat meestal geen onmiddellijk antwoord. Toch is het belangrijk om ze te stellen. Het stellen van vragen en het kunnen uiten van je onzekerheden zorgt voor opluchting. Dokters en psychologen zullen graag tijd maken voor je bezorgdheden als ouder. Op de medische vragen zullen er eventueel na verloop van tijd- zeker antwoorden volgen. Anders is het met de niet medische vragen. Moet ik dit geheim houden of vertellen, en aan wie allemaal? Zal mijn kind gelukkig worden? Wanneer vertel ik mijn kind wat er scheelt? Deze vragen houden je waarschijnlijk nog meer bezig dan de medische vragen, maar op deze vragen bestaan geen pasklare antwoorden. Elk gezin beleeft dit immers op een andere manier. Toch zijn er een aantal tips waarmee je als gezin aan de slag kunt. In de eerste plaats hangt alles af van hoe je het als ouderpaar beleeft, hoe je het slechte nieuws verwerkt en hoe je omgaat met de onzekerheden die de situatie met zich meebrengt. Het is dus goed om als ouder bij jezelf te zoeken wat je allemaal voelt en denkt. Als je dit dan tegen je partner (of eventueel een ander voor jou belangrijk iemand) kan zeggen ook al vind je misschien moeilijk woorden hiervoor- ben je al goed op weg in je verwerking. Een goede verwerking van ouders is immers een basisvoorwaarde voor een open communicatie met het opgroeiende kind. Dat is dan ook direct het tweede punt. Het is belangrijk dat het kind beseft dat het een beetje anders is dan de andere kinderen. Zoals er kinderen in zijn/haar klasje zitten die een bril nodig hebben, of er kinderen zijn met rood haar, zo ziet zijn piemeltje of haar spleetje er wat anders uit. Van zodra het kind het verschil begint te zien tussen jongens en meisjes, en van zodra het geïnteresseerd geraakt in het andere geslacht, wordt het dan ook best verteld. Op die manier wordt veel angst vermeden. Eens het kind weet wat er allemaal gebeurt en dus weet dat er niks bijzonders aan de hand is als het weer eens op controle moet in het ziekenhuis, zal het veel minder bang zijn. Zoiets vertellen aan een kind is moeilijk. Misschien weet je niet direct wat je moet zeggen. Misschien ben je bang dat het kind er niet mee om kan. Maar kinderen maken het je gemakkelijk. Door hun natuurlijke nieuwsgierigheid en hun speelgedrag zullen er immers tal van aanleidingen ontstaan om het te vertellen. Kinderen die mama-papa-kindje spelen met de poppen kunnen een aanleiding geven om als ouder eens mee te spelen en het eens over het geslacht van het poppenkind te hebben. Dan kom je al gauw op de verschillen tussen jongens en meisjes. Dit kan een mooie stap zijn naar het spelenderwijs- ontdekken van het kind zijn eigen bijzonderheidje. Sommige kinderen zullen gewoon komen vragen over hoe dat nu zit met jongens en meisjes. Vanaf welke leeftijd kan ik hier met mijn kind over praten? Vanaf heel jonge leeftijd (4-5 jaar) kan je met je kind over seksualiteit en over de verschillen in geslachten praten. Het grote voordeel van hier op jonge leeftijd mee te beginnen is dat kinderen dit 53
54 nog niet associëren met geheim, taboe of iets vies. Integendeel, voor hen zijn de geslachtsdelen een onderdeel van het lichaam net als armen, benen, buik... Jonge kinderen hechten ook veel minder belang aan uiterlijke verschillen dan oudere kinderen of volwassenen en zullen mekaar daar ook zelden mee plagen. Wanneer je vertelt over jongens en meisjes is het uiteraard belangrijk om je te verplaatsen naar de leefwereld van het kind en woorden te gebruiken die je kind begrijpt. Ook het onderscheid maken tussen iedereen mag het weten en dit gaan we niet overal doorvertellen, dit blijft binnen ons gezinnetje is belangrijk om aan te leren. Maar geen paniek als je kind eens over zijn anders-zijn vertelt tegen een speelkameraadje. Voor dit kameraadje geldt immers ook dat die er op dergelijk jonge leeftijd hoogstwaarschijnlijk heel spontaan en natuurlijk mee zal omgaan, er weinig belang aan zal hechten en er je kind niet mee zal plagen of het aan iedereen die het horen wil zal doorvertellen. Eens het kind weet dat hij wat anders is dan de anderen zal het met vragen zitten. Waarschijnlijk zal je kind het er soms moeilijk mee hebben. Dat is normaal. Toch is dit nooit een reden om het niet te vertellen. Je kind wordt niet ongelukkig omdat het iets mankeert. Je kind wordt wel ongelukkig door geheimhouding, paniek bij de ouders, taboesfeer, De associatie van het niet weten met gelukkig zijn (bijvoorbeeld: ik hoef mijn kind hier nu nog niet mee te confronteren, of zolang mijn kind dit niet weet zal het ten minste een gelukkige jeugd hebben ) bestaat dus niet. Als ouder kun je niet meer doen dan openstaan voor de vragen van het kind en er zelf open over communiceren. Het is belangrijk dat je kind het gevoel krijgt steeds terecht te kunnen met zijn/haar vragen in het gezin. Er zijn nooit garanties op geluk, maar als een kind in een warm en open gezin opgroeit, zijn de kansen optimaal. Er zijn vele mooie kinderboekjes die gaan over anders zijn. Deze kunnen ook een goede opstap zijn om er met je kind op een ongedwongen manier over te praten. Onderaan vind je een (onvolledig) lijstje. Een andere moeilijkheid is aan wie vertel ik over de aandoening van mijn kind?. Dit is een zeer moeilijke oefening. Omdat aandoeningen van de geslachtsdelen taboe zijn en omdat de kans reëel is dat je kind er ooit mee gepest zal worden. Dit komt minder voor op zeer jonge leeftijd, maar in de lagere school kan dit wel gebeuren. In elk geval is het belangrijk dat iedereen die instaat voor de verzorging van je kind ervan op de hoogte is. De grootouders, de juf van de crèche, de babysit, Als het kind wat groter wordt kan ook de kleuterjuf of turnleerkracht in vertrouwen genomen worden. Dit is natuurlijk telkens afhankelijk van situatie tot situatie. De personen die ingelicht worden over de aandoening, moeten uiteraard discretie bewaren. Een afwijking van de geslachtsdelen kan een grote impact hebben op de activiteiten van het wat oudere kind. Het is moeilijk om bij een voetbalclub te gaan als er nadien gezamenlijk wordt gedoucht. Ook op kamp gaan met de jeugdbeweging kan moeilijkheden met zich meebrengen. Toch is het kind 54
55 er niet bij gebaat om altijd binnen gehouden te worden. Door met omzichtigheid de juiste mensen waar nodig in vertrouwen te nemen, kan ook een kind met een geslachtsafwijking zonder veel problemen opgroeien in een sociale omgeving. Het opgroeiende kind met een geslachtsafwijking zal zoals alle kinderen- geregeld op zijn eigenheid en uiterlijk botsen. Meer dan andere kinderen zullen kinderen met een geslachtsafwijking ontevreden zijn met hun eigen lichaam, zeker tijdens de puberteit. Ook hier is het belangrijk dat je als ouder openstaat voor vragen, frustraties, emoties, Dat is een uitdaging, zeker met pubers. Maar pubers zullen sowieso gaan zoeken naar antwoorden op hun vragen. Een ouder die dan een beetje de weg wijst naar kwaliteitsvolle informatie kan dan veel steun bieden. 55
56 Lijstje van boeken met als thema anders zijn. Anders is niet minder goed Een klein wonder Eentje geentje : het lieveheersbeestje Elmer En ik, en ik, en ik : allemaal kinderen Hekselien en het trollenkind Het was wel een heel lief varkentje Kiekeboe Kom je met me spelen? Lore Mijn grote liefde Phara Platvoetje Reus Rudi Rikki Vogel Piet Julia Rawlinson Louise Yates Evelien Van Dort David McKee Sadie Fields An Melis Jan Wolkers Chin-yuan Chen Corien Oranje Elfi Nijssen Beatrice Alemagna Elfi Nijssen Dieter Schubert Birte Müller Guido van Genechten Dick Bruna 56
57 CAIS Beste ouder, Als u deze bundel leest, betekent dit dat uw kind de diagnose van CAIS heeft gekregen. Ongetwijfeld zit u met veel vragen. Wij hopen met deze informatiebrochure op uw belangrijkste vragen een antwoord te kunnen geven. Daartoe zullen we stap voor stap, aan de hand van vragen, de voornaamste aspecten van CAIS overlopen. Dit vanaf het begin, met vragen als : wat is het tot vragen over de verdere evolutie van uw kind tot aan de volwassenheid. Door een antwoord te bieden op deze vragen hopen we wat perspectief te creëren voor u als ouder en voor het hele gezin. Androgeen ongevoeligheids syndroom Wat is AIS? AIS staat voor het Engelse 'Androgene insensitivity syndrome', wat gelijk is aan het Nederlandse AOS 'androgeen ongevoeligheids syndroom', dit wil zeggen dat het lichaam ongevoelig (=insensitivity) is voor het mannelijke hormoon testosteron (=androgeen). Hierbij krijgen we nog een onderverdeling tussen de complete vorm van AIS (= CAIS) en de partiële vorm van AIS (=PAIS). Bij kinderen met CAIS is het lichaam helemaal ongevoelig voor mannelijke hormonen wat verschilt van kinderen met PAIS waarbij het lichaam gedeeltelijk en dus niet helemaal ongevoelig is voor mannelijke hormonen. In deze bundel richten we ons op het 'complete androgeen ongevoeligheids syndroom'. Wat is CAIS? Zoals de naam het zelf zegt, is er bij kinderen met de aandoening CAIS een probleem met de gevoeligheid van het lichaam voor het mannelijke hormoon testosteron. Hormonen zijn stoffen in het lichaam die worden afgegeven door bepaalde klieren (zoals bijnier of teelballen of alvleesklier enz. ). Deze stoffen worden vervoerd langs de bloedbaan om zo terecht te komen bij het orgaan waarop ze zullen inwerken (=doelwitorgaan). Daar zal het hormoon veranderingen aanbrengen in de activiteit van dit orgaan. Voordat deze veranderingen kunnen plaatsvinden, moet het hormoon eerst door dit orgaan worden opgenomen. Het doelwitorgaan pikt de hormonen op via een receptor die specifiek is voor dit hormoon. 57
58 (A)Androgeen komt de cel binnen (B) androgeen bindt op de androgeen receptor(c) androgeen + receptor verplaatsen zich naar de actieve kern van de cel (D) androgeen + receptor binden zich aan DNA, hierdoor kan het effect van het hormoon gebeuren. Kinderen die geboren worden met een XY karyotype, wat wil zeggen dat het mannelijke geslacht in de genen zit voorgeprogrammeerd (XY chromosoom), kunnen zich enkel mannelijk ontwikkelen dankzij de specifieke mannelijke hormonen (androgenen) en hun receptoren op de doelwitorganen. Bij kinderen met een XY karyotype ( = mannelijke genetische geslacht) met CAIS wordt de receptor voor het mannelijk hormoon niet of niet goed aangemaakt in het lichaam, waardoor het mannelijk hormoon zijn werking helemaal niet kan uitvoeren. Hierdoor wordt de normale ontwikkeling van het mannelijke geslacht verstoord. CAIS is een vrij zeldzame aandoening en komt slechts in 1/ individuen voor. Om goed te kunnen situeren op welk niveau de ontwikkeling van het embryo met CAIS verschilt van de normale mannelijke ontwikkeling tijdens de zwangerschap, overlopen we eerst nog eens kort hoe de normale ontwikkeling van het mannelijk embryo verloopt tijdens de zwangerschap. Voor een meer uitgebreide uitleg hierrond, verwijzen we naar de aparte brochure over de geslachtsontwikkeling. Hoe verloopt de normale seksuele ontwikkeling voor de geboorte? Na de bevruchting zal het een tijdje duren vooraleer het geslacht van het embryo duidelijk wordt. Dit wil zeggen dat er nog geen zichtbaar verschil is tussen een XX (=meisje) of XY(=jongen) embryo. In dit vroege stadium zal de voorloper van de geslachtsklier gevormd worden, die bij een mannelijke foetus zal uitgroeien tot de teelbal en bij een vrouwelijk embryo tot de eierstokken. Zowel de eierstok 58
59 in een XX-embryo als de teelbal in een XY-embryo ontstaan dus uit hetzelfde voorloper orgaan. Hiernaast worden in dit stadium tegelijk ook enkele andere organen gevormd, die voorlopers zijn van de uiteindelijke geslachtsorganen : de zogenaamde Wolffse en Müllerse kanalen. Dit zijn kanalen die later uitgroeien tot heel belangrijke structuren zoals zaadleider bij jongens of baarmoeder bij meisjes. De twee Wolff-kanalen zijn belangrijk voor de mannelijke ontwikkeling, de twee Müllerse kanalen zijn belangrijk voor de vrouwelijke ontwikkeling. Toch worden deze kanalen alle vier gevormd in elk embryo, ongeacht het geslacht. Deze tekening geeft de foetus weer de eerste 6 weken na de bevruchting. In deze fase kan het voorloper orgaan van de foetus zowel mannelijk als vrouwelijk zijn. In deze fase zijn zowel de banen van Wolff (mannelijk) als de banen van Müller (vrouwelijk) aanwezig. Pas zes weken na de bevruchting zal het embryo zich ontwikkelen volgens zijn genetische geslacht. Dit wil zeggen dat in een embryo met een genetisch mannelijk geslacht (=XY) teelballen zullen ontwikkelen zoals geprogrammeerd in de genen. Eens ze goed gevormd zijn, maken de teelballen zelf twee belangrijke hormonen aan: AMH(=anti-müller hormoon) en testosteron. Zoals de naam het zelf zegt, zorgt bij een mannelijk embryo het eerste hormoon voor het verdwijnen van de Müllerse banen die typisch zijn voor een correcte vrouwelijke ontwikkeling en aldus overbodig worden. Het hormoon testosteron is verantwoordelijk voor de ontwikkeling van de typische mannelijke anatomie. Dankzij de androgeen-receptoren kan dit hormoon een verandering in specifieke weefsels teweeg brengen. Zo grijpt testosteron via zijn receptoren in op enerzijds de Wolff-kanalen waardoor Testosteron androgeen receptor vermannelijking 59
60 deze worden omgevormd tot de zaadleiders. Anderzijds grijpt het hormoon in op de teelballen die hierdoor op het einde van de zwangerschap vanuit de buikholte naar de balzak worden verplaatst. Hiernaast werkt testosteron ook in op de uitwendige mannelijke geslachtsdelen met als resultaat de vorming van de penis. Wat loopt er nu anders bij kinderen met CAIS? Bij personen die geboren worden met de aandoening CAIS is er in de doelwit-weefsels een complete ongevoeligheid van de receptoren voor het hormoon testosteron. Hierdoor zal testosteron, dat aangemaakt wordt in de teelballen van de foetus, helemaal geen effect hebben op deze weefsels. Ondanks het mannelijke genetische geslacht (=XY), zal het lichaam zich ontwikkelen alsof er helemaal geen mannelijk hormoon wordt aangemaakt, zoals bij een XX-embryo. Kort na de bevruchting is de ontwikkeling van het XY embryo met CAIS aanvankelijk wel dezelfde als deze van een XY embryo zonder CAIS. Het Y-chromosoom zorgt er bij het embryo met CAIS nog steeds voor dat de teelballen zich verder ontwikkelen in de buikholte. AMH en testosteron worden op dezelfde manier aangemaakt door de teelballen. AMH -hier is het lichaam wel gevoelig voor- zorgt er opnieuw voor dat de Müllerse banen verdwijnen (deze Müllerse banen ontwikkelen zich bij een genetisch vrouwelijke embryo (XX) tot baarmoeder en eileiders). Omdat het lichaam niet kan reageren op het testosteron, kunnen de Wolff-banen zich echter niet verder ontwikkelen. De zaadleiders worden hierdoor niet gevormd. Ook kan testosteron geen invloed uitoefenen op de teelballen, waardoor deze zich meestal niet volledig zullen verplaatsen naar de schaamlippen (de analoge structuur van de balzak als er geen mannelijk hormoon is) maar achterblijven in de buikholte of in de lies van het meisje. Tot slot kan testosteron ook niet ingrijpen op de uitwendige geslachtsdelen waardoor de ontwikkeling van de typische mannelijke uitwendige geslachtsdelen, zoals de penis, niet kan plaatsvinden. Het tekort aan testosteron ter hoogte van de uitwendige geslachtsdelen zorgt er dan weer wel voor dat deze zich vrouwelijk zullen ontwikkelen. Je krijgt dus de typische vrouwelijke uitwendige geslachtsdelen zoals de clitoris, de kleine schaamlippen en de grote schaamlippen. Ook een vagina is aanwezig maar deze kan niet volledig worden gevormd omdat voor de vorming van de diepere vagina de Müller-banen nodig zijn. Het verdwijnen van de Müller-banen onder invloed van het AMH heeft ook als gevolg dat er geen baarmoeder of eileiders worden aangelegd. De vagina is dus niet verbonden met een hoger gelegen baarmoeder en eindigt blind, een beetje vergelijkbaar met de vinger van een handschoen. Ondanks het XY-karyotype zal de ontwikkeling van het embryo met CAIS dus tijdens de zwangerschap hoofdzakelijk vrouwelijk verlopen. Bij de geboorte zijn de uitwendige geslachtsdelen identiek aan deze van pasgeborenen met het vrouwelijke genetische geslacht (=XX). 60
61 Wat is nu het gevolg? Jullie pasgeboren kindje ziet er fysiek helemaal uit als een meisje. Tijdens het opgroeien, zal er ook nooit twijfel ontstaan over het geslacht van je kind. De aandoening komt in de meeste gevallen ook pas op latere leeftijd aan het licht. Bij een aantal van de patiënten wordt de diagnose wel al op heel jonge leeftijd vastgesteld. Kort na de geboorte kan er bij het meisje een vreemde zwelling in de lies zichtbaar zijn, die vaak verward wordt met een liesbreuk. Ook tijdens de kindertijd kan een kind op consultatie komen omwille van een liesbreuk. De niet-ingedaalde teelbal- die in de buikholte achterbleef -kan bij het meisje met CAIS hetzelfde beeld als een liesbreuk veroorzaken. Bij nader onderzoek kan de dokter vaststellen dat in de zogenaamde liesbreuk van het meisje, een teelbal is terug te vinden. Op die manier zal de diagnose van CAIS al op jonge leeftijd worden vastgesteld. Bij een groot deel van de patiënten wordt de diagnose pas vastgesteld tijdens de puberteit wanneer de menstruatie uitblijft. Kortom, je kind groeit op met alle uiterlijke kenmerken van het vrouwelijke geslacht, met normale uitwendige vrouwelijke geslachtsdelen, maar ze is geboren met een XY-karyotype en heeft een nietingedaalde teelbal die wel mannelijke hormonen aanmaakt, maar veroorzaakt geen typisch mannelijke veranderingen in het lichaam omdat het lichaam ongevoelig is voor de mannelijke hormonen. Je kind ziet er niet enkel uit als een meisje, maar ze voelt zich ook helemaal een meisje (zie Genderindentiteit). Het Y-chromosoom heeft er jammer genoeg wel voor gezorgd dat de baarmoeder en eileiders zich niet konden ontwikkelen tijdens de zwangerschap waardoor je kind nooit kan menstrueren, en nooit zelf kinderen kan dragen. Onder andere hierdoor heeft deze aandoening een belangrijke psychologische impact op ouder en kind. 61
62 Behandeling De diagnose van CAIS kan op verschillende leeftijden worden gesteld. Voor jullie als ouders is het altijd een grote klap dit te horen. Op de medische vragen krijgen jullie van de dokter meestal direct een antwoord. Maar er is zoveel dat jullie op dit moment moeten verwerken. Vaak blijven jullie achter met vele vragen. In dit deel gaat het over de behandeling. Hierin zetten we de antwoorden op een rijtje op vragen als : Welke arts is verantwoordelijk voor de behandeling van mijn kind? Welke operatie is nodig? Waarom? Op welke leeftijd? Zijn er risico's verbonden aan de operatie? Welke medicatie is nodig? Waarom? Op welke leeftijd? Moet deze medicatie levenslang worden ingenomen? Wat is vaginale hypoplasie? Wat kan ik hieraan doen? Kan mijn dochter later probleemloos vrijen? Is er een opvolging van de behandeling aangewezen? Begeleiding Wie kan mij helpen? Welke arts is verantwoordelijk voor de behandeling van mijn kind? Is het normaal dat ik naar zoveel mensen wordt doorgestuurd? De diagnose van je kind kan vroeg of laat gesteld worden. De leeftijd waarop de diagnose wordt gesteld, zal bepalen of een kinderendocrinoloog of een endocrinoloog voor volwassenen je kind zal begeleiden. Tot op het einde van de puberteit is de kinderendocrinoloog de belangrijkste persoon die je bij de behandeling van je kind zal helpen. Dit is een kinderarts die gespecialiseerd is in de behandeling van kinderen die problemen hebben met het hormonale stelsel, zoals kinderen met CAIS. Deze arts zal je informatie geven over de behandeling, zal de medicatie voorschrijven, je begeleiden en de behandeling ook opvolgen. Soms wordt de diagnose pas op oudere leeftijd gesteld, wanneer bij het meisje de menstruatie tijdens de puberteit uitblijft, of nog later, als het vrijen moeilijk of pijnlijk blijkt te zijn. In dat geval is de endocrinoloog voor volwassenen de belangrijkste persoon bij de behandeling. Deze arts heeft net dezelfde functie voor volwassenen als de kinderendocrinoloog voor kinderen en adolescenten. De behandeling voor kinderen met CAIS bestaat niet alleen uit medicatie en chirurgie. Het is een ziektebeeld dat een belangrijke psychologische impact kan hebben op zowel het kind zelf, als op de 62
63 hele familie. Zowel bij de ouders als bij het kind roept het veel gevoelens van angst en twijfel op. Om deze reden zal de dokter je ook steeds doorverwijzen naar een gespecialiseerde psycholoog die je kan helpen om de diagnose te verwerken en, indien nodig, zowel jou als ouder als je kind verder te begeleiden. Je wordt door de (kinder-)endocrinoloog ook doorverwezen naar een uroloog, dit is een chirurg van de nieren en urinewegen (zie Operatie). Vooraleer je dochter seksueel actief wordt, kan de endocrinoloog haar doorverwijzen naar een gynaecoloog met ervaring in deze problematiek (zie vaginale hypoplasie). Voor meisjes met CAIS kan het aangaan van een seksuele relatie moeilijk zijn, daarom kan ook een gespecialiseerde psycholoogseksuoloog aan bod komen bij de behandeling van je dochter (zie Puberteit). Operatie Waarom moet mijn kind geopereerd worden? Wat gebeurt er bij deze operatie? Is een operatie echt nodig? Zijn er risico s aan verbonden? Wat is de meest geschikte leeftijd voor deze operatie? Bij het horen van het woord operatie schrik je wel even als ouder. De operatie die de dokter met jullie zal bespreken heet een gonadectomie. Een gonadectomie houdt in dat de teelbal (=gonade of geslachtsklier), die in de buikholte, in de lies of in de schaamlip van het meisje achterbleef, chirurgisch wordt verwijderd. Deze operatie is belangrijk omdat deze geslachtsklier kwaadaardige veranderingen kan ondergaan. Studies toonden aan dat het risico op ontaarding van de teelbal vóór de puberteit bij meisjes met CAIS zeer klein is, geschat op ongeveer 1%. Omdat het risico zó klein is en de teelbal van belang kan zijn tijdens de puberteitsontwikkeling (zie verder) zullen de meeste ouders en artsen er tegenwoordig voor kiezen om geen gonadectomie uit te voeren vóór de puberteit. Er wordt meestal voor gekozen de operatie uit te stellen tot na de puberteit zodat de teelbal tijdens de puberteit mannelijke hormonen kan blijven aanmaken. In het lichaamsvet van het meisje wordt het mannelijke hormoon, dat aangemaakt wordt door de teelbal, omgezet tot het vrouwelijke hormoon. Zo heeft het lichaam, door de omzetting van het mannelijke hormoon, voldoende vrouwelijke hormonen om de puberteit spontaan te starten. Ook tijdens de puberteit blijft de hoeveelheid vrouwelijk hormoon voldoende om de puberteit bij meisjes met CAIS vlot te laten verlopen en de typische vrouwelijke kenmerken zoals heupen en borsten te ontwikkelen. Deze natuurlijke bron van vrouwelijke hormonen heeft voor het puberteitsverloop zowel op fysiek als psychologisch vlak een belangrijk voordeel ten opzichte van hormonen die onder de vorm van medicijnen worden toegediend. De mannelijke hormonen die door de teelbal worden aangemaakt, kunnen ook niet zorgen voor een vermannelijking bij de meisjes omdat meisjes met CAIS helemaal ongevoelig zijn voor mannelijke hormonen. Hiernaast heeft het uitstellen van de operatie tot na de puberteit ook als belangrijk voordeel dat het 63
64 meisje zélf, samen met haar ouders en het medische team, mee kan beslissen over de operatie. Het natuurlijk doorlopen van de puberteit en het deel uitmaken van het beslissingsproces over de operatie kan bij de jongeren het zelfvertrouwen stimuleren en het gevoel geven zelf vat te hebben op het eigen lichaam. De chirurg die de operatie zal uitvoeren is een uroloog. Dit is een dokter die niet alleen gespecialiseerd is in chirurgie van de nieren en urinewegen maar ook in chirurgie die verband houdt met mannelijke geslachtsdelen bv de teelbal. De niet-ingedaalde teelbal kan zich bevinden in de buikholte, in de lies of in de schaamlip van het meisje. De lokalisatie van de teelbal bepaalt welke operatieve techniek de chirurg zal toepassen. De gonadectomie wordt bijna altijd uitgevoerd in de dag kliniek onder algemene verdoving, onafhankelijk welke techniek de chirurg toepast. In de handen van een bedreven chirurg zal het risico van de operatie heel laag zijn en de herstelperiode nadien vrij vlot verlopen. Zijn er ook vrouwen met CAIS die ervoor kiezen om deze operatie niet te laten uitvoeren? Natuurlijk heb je als patiënte zelf de keuze om de operatie al dan niet te laten uitvoeren. Meer en meer kiezen meisjes ervoor om de operatie niet te laten uitvoeren en de geslachtsklier te behouden, ook na het voltooien van de puberteit. Redenen om de operatie niet uit te voeren zijn divers: bezorgdheid over de operatie, geen levenslange hormoontherapie willen nemen, onmogelijkheid om de beslissing te maken omdat ze de diagnose nog niet aanvaard hebben, Een voordeel van het behouden van de geslachtklier is dat deze op een natuurlijke manier hormonen blijft produceren zodat hormoon vervangtherapie niet nodig is. Het nadeel hiervan is dat het risico voor kanker in de achtergebleven teelbal waarschijnlijk groter wordt na de puberteit. De dokters zijn er nog niet achter hoe groot dit risico precies is, maar cijfers die het meest genoemd worden, zijn rond de 5-10% (dus 5 à 10 vrouwen met CAIS op 100) In vergelijking met 1% vóór de puberteit is dat dus een belangrijke verhoging. Een bijkomende moeilijkheid is dat het onmogelijk is om een vroeg stadium van mogelijke kwaadaardige veranderingen in de geslachtsklier op te merken omdat hier nog geen goede methodes voor bestaan. Ons team zorgt ervoor dat de ouders en jongeren zeer goed geïnformeerd worden over de voor- en de nadelen van de gonadectomie. Wanneer de jongere ervoor kiest om de operatie niet te laten uitvoeren zijn er ook richtlijnen waarmee zij rekening moet houden. Zo moet ze ieder jaar op gesprek bij de arts die hierbij ook een uitgebreid fysiek onderzoek zal uitvoeren. Ook zal er jaarlijks een MRI van het bekken worden gemaakt bij een gespecialiseerd radioloog. Tot slot zal uit voorzorg jaarlijks een bloedafname gebeuren. Toch blijft het hier belangrijk te onthouden dat deze maatregelen niet toelaten om mogelijke kwaadaardige veranderingen van de geslachtklier in een zeer vroeg stadium te kunnen ontdekken of vermijden. 64
65 Medicatie Welke medicatie zal mijn kind moeten innemen? Waarom moet mijn kind medicatie innemen? Vanaf welke leeftijd moet mijn kind starten met de medicatie? De dokter zal je kind een behandeling met vrouwelijke hormonen (oestrogenen) voorschrijven. Dit zal hij/zij voorschrijven nadat de 'gonadectomie' werd uitgevoerd. Het doel van deze behandeling is de vervanging van het tekort aan vrouwelijk hormoon in het lichaam. Omdat bij de operatie de teelbal wordt verwijderd, wordt er veel minder mannelijk hormoon in het lichaam aangemaakt. Veel minder mannelijk hormoon wordt dus door het lichaamsvet omgezet tot vrouwelijk hormoon. Op die manier krijg je een tekort aan vrouwelijke hormonen in het lichaam, een situatie die vergelijkbaar is met de menopauze. Het vrouwelijke hormoon oestrogeen geeft bij meisjes - ongeacht de aandoening CAIS - het startschot voor de puberteit. Enkel dankzij oestrogenen kan het lichaam de typische veranderingen ondergaan tijdens de puberteit waarbij de vrouwelijke kenmerken zichtbaar worden o.a. borstontwikkeling. Maar oestrogeen is ook voor andere zaken onmisbaar in het lichaam. Vanaf de kindertijd speelt dit hormoon zowel bij vrouwen als bij mannen de hoofdrol in de opbouw en het behoud van de 'botmassa'. De botmassa is de hoeveelheid bot die een persoon in zijn lichaam heeft. Deze botmassa wordt aangemaakt tijdens de kinderjaren en blijft stijgen tijdens de puberteit om zijn hoogtepunt in de 20'ers jaren te bereiken. Vanaf de leeftijd van 40 jaar verliest het lichaam botmassa en de hoeveelheid botmassa blijft dalen met het ouder worden. Wanneer de botmassa in het lichaam zeer laag is, wat vaak bij oudere mensen voorkomt, worden de botten erg broos en breekbaar. Hierdoor wordt de kans op breuken veel groter. Een zeer lage botmassa wordt ook wel osteoporose genoemd. Meerdere studies tonen aan dat de botmassa van volwassenen met CAIS wat lager ligt dan de botmassa van leeftijdsgenoten zonder CAIS. Dit verhoogt het risico om op latere leeftijd osteoporose te ontwikkelen. Hiernaast is ook aangetoond dat de botmassa bij volwassenen met CAIS behandeld met oestrogeen vervangtherapie, hoger ligt dan bij de volwassenen met CAIS zonder therapie. Het is wel belangrijk dat deze hormoontherapie onmiddellijk na de gonadectomie wordt opgestart en continu wordt voortgezet. Naast de oestrogeentherapie wordt zeker ook een gezonde levensstijl aangeraden om de botmassa te optimaliseren. Een gevarieerde voeding waarbij grote hoeveelheden Calcium en Vitamine D (bv. zuivelproducten) aan bod komen, zijn bij kinderen met CAIS essentieel om de botmassa te doen stijgen en deze te bewaren. Ook voldoende beweging en sport tijdens de kindertijd en adolescentie helpen bij de opbouw van de botmassa van het opgroeiende kind. 65
66 Oestrogeen heeft naast zijn positieve invloed op de botmassa ook een positieve invloed op hart en bloedvaten. Een tekort aan oestrogeen verhoogt bij iedere vrouw het risico op hart- en vaatziekten. Dankzij oestrogeen vervangtherapie wordt bij volwassenen met CAIS het risico op hart- en vaatziekten verlaagd. De leeftijd waarop hormoontherapie wordt gestart, is afhankelijk van de leeftijd waarop de gonadectomie werd uitgevoerd. Indien de gonadectomie vóór de puberteit wordt uitgevoerd, zal de behandeling worden gestart op de leeftijd van 10 à 11 jaar, wanneer ook de klasgenootjes de eerste tekenen van de puberteit beginnen te vertonen. Op die manier lukt het meestal erg goed om het normale 'tempo' van de puberteit na te bootsen, met hormonen van buitenaf. Vaak wordt er aangeraden om de gonadectomie uit te stellen tot na de puberteit (zie Operatie). Hierbij is het, zoals hierboven al vermeld, van belang dat de behandeling onmiddellijk wordt gestart na de operatie en dat ze continu wordt aangehouden. Het is immers aangetoond dat wanneer dit niet gebeurt, de botmassa op latere leeftijd veel lager ligt dan bij volwassenen met CAIS waarbij de behandeling wél onmiddellijk en correct werd gevolgd. Heeft de medicatie bijwerkingen? Is deze medicatie gevaarlijk? Zal mijn dochter veranderen door deze medicatie? Als ouder of patiënt wil je natuurlijk weten of deze 'hormonen' niet slecht of schadelijk zijn. Je moet in het achterhoofd houden dat het hier gaat om 'vervang' therapie waarbij een natuurlijk tekort van het hormoon wordt opgevangen. Bij meisjes met CAIS vervangt oestrogeen therapie de vrouwelijke hormonen die het lichaam niet voldoende zelf kan aanmaken. We proberen met deze therapie de normale hoeveelheid van het vrouwelijke hormoon in het lichaam zoals bij leeftijdsgenoten zonder CAIS, te benaderen. Hoewel je kind dagelijks de medicatie moet innemen, voelt dit heel natuurlijk aan voor het lichaam. Het vervangt een natuurlijke stof in het lichaam wat heel anders is dan medicatie als antibiotica of aspirine, stoffen die niet natuurlijk in het lichaam aanwezig zijn. Sommige vrouwen hebben wel eens last van de hormoon schommelingen in het lichaam die gepaard gaan met de oestrogeen vervangtherapie. In tegenstelling tot de natuurlijke situatie is de hoeveelheid vrouwelijk hormoon in het lichaam niet steeds gelijk, maar afhankelijk van wanneer het pilletje wordt ingenomen en is uitgewerkt. Deze hormoonschommelingen kunnen soms een gevoel van warmte-opwellingen veroorzaken, en ook emotionele uitschieters. Deze klachten lijken vaker voor te komen als de gonadectomie werd uitgevoerd na de puberteit, misschien voelen deze vrouwen het verschil met de natuurlijke situatie beter aan, dan wanneer de operatie al op kinderleeftijd werd uitgevoerd. Tienermeisjes ongeacht CAIS of niet- zijn vaak heel bewust bezig met hun lichaam en hun gewicht. Sommige ouders vragen zich af of hun dochter zal verdikken door deze medicatie. Tijdens de puberteit is het normaal dat je dochter wat bijkomt in gewicht. Dit komt omdat je dochter in deze 66
67 periode heel veel groeit. De groeispurt wordt voltooid. Je dochter krijgt de typische vrouwelijke rondingen ter hoogte van heupen en borsten. Bij elk meisje wordt immers onder invloed van (natuurlijk of van buitenaf toegediend) vrouwelijk hormoon in de puberteit een extra voorraad lichaamsvet aangelegd. Als de behandeling pas wordt opgestart na de puberteit, vervangt ze slechts een natuurlijk tekort (zie hierboven). Hierdoor mag oestrogeentherapie niet verantwoordelijk zijn voor een grote toename van het gewicht. Mocht je dochter haar toename in gewicht als een probleem ervaren, helpt gezonde voeding om overgewicht te voorkomen. Moet de medicatie levenslang ingenomen worden? De medicatie die je kind inneemt, zal een hormoon vervangen dat het lichaam onvoldoende zelf kan aanmaken. Bij meisjes zonder CAIS maken de eierstokken tot aan de menopauze vrouwelijke hormonen aan. Bij meisjes met CAIS zijn de eierstokken afwezig, maar is er wel een hormonaal actieve teelbal aanwezig die ook zorgt voor voldoende vrouwelijke hormonen. Na de puberteit wordt deze teelbal vaak verwijderd (zie Operatie). Hierdoor zullen de vrouwelijke hormonen nooit meer natuurlijk kunnen worden aangemaakt in het lichaam. De medicatie moet dus continu ingenomen worden tot aan de leeftijd van jaar. Dit is de gemiddelde leeftijd waarop de menopauze optreedt bij vrouwen zonder CAIS. Bij de menopauze stoppen de eierstokken bij vrouwen zonder CAIS ook met de aanmaak van vrouwelijke hormonen. Vanaf die leeftijd is hormoonvervangtherapie dus niet meer nodig. Vaginale hypoplasie Zal mijn kind ooit geslachtsgemeenschap kunnen hebben? Kan ik hier iets aan doen? Welke behandelingen zijn hiervoor mogelijk? Wanneer moet ik hiermee starten? Meisjes met CAIS hebben geen volledig gevormde vagina. De uitwendige geslachtsdelen zijn typisch vrouwelijk maar toch is hun vagina vaak veel korter dan normaal, en eindigt blind, dat wil zeggen dat er geen baarmoeder mee verbonden is. De dokters kunnen verwijzen naar de term vaginale hypoplasie wat gewoon wil zeggen dat de vagina niet voldoende ontwikkeld is. Vrouwen met vaginale hypoplasie hebben een vagina die te klein is om goede seksuele activiteit toe te laten. De lengte van de vagina bij vrouwen met CAIS is maximaal rond de 6 cm, wat kort is, maar meestal voldoende. (Dit komt overeen met 2/3 van de vagina bij vrouwen zonder CAIS) Bij de meeste vrouwen met CAIS is de lengte van de vagina echter 1 tot 3 cm. (zie figuur) 67
68 De diagnose van CAIS kan vroeg of laat worden gesteld. Wanneer de diagnose bij de geboorte of tijdens de kindertijd wordt gesteld, zal de dokter wachten tot in de puberteit om de lengte van de vagina te onderzoeken. Tijdens de kindertijd en vooral tijdens de puberteit kan de vagina nog verder toenemen in lengte en zich verder ontwikkelen. Ten vroegste rond de leeftijd van 14 jaar en in overleg met de ouders en het meisje met CAIS zal de lengte van de vagina worden onderzocht. Meisjes met CAIS menstrueren niet, waardoor seksuele activiteit de belangrijkste functie van hun vagina is. Het is nodig om je dochter te laten onderzoeken vooraleer ze seksueel actief is, om zo seksueel contact probleemloos te laten verlopen. Toch zal niet elke 14 jarige al denken aan een relatie of seks. Je dochter kan dus best met het onderzoek wachten totdat ze zelf klaar is voor, of interesse heeft in een relatie of seksuele activiteit. Hierbij is het aangewezen dat het onderzoek wordt uitgevoerd door een gynaecoloog die veel ervaring heeft met de behandeling van vrouwen met CAIS. Indien de vagina lengte onvoldoende is, zijn er twee manieren om hieraan te verhelpen: een vaginaal dilatatieprogramma ofwel een operatie. Bij de meeste meisjes met CAIS zal dilatatie, waar geen operatie aan te pas komt, volstaan om de vagina te verlengen. Deze behandeling maakt gebruik van vaginale dilatators. (zie figuur hieronder) Vaginale dilatators zijn plastieken staafjes die gerangschikt zijn in grootte. Een bekkenbodemkinesiste die hiervoor speciaal werd opgeleid, zal in de beginfase het meisje tonen hoe de staafjes correct moeten worden ingebracht en ze zal de behandeling verder begeleiden. Elke dag moet één staafje gedurende 30 minuten ingebracht worden. De therapie begint met het inbrengen van de kleinste staafjes en wanneer dit goed lukt, kan geoefend worden met de grotere staafjes. De toenemende druk die de staafjes dagelijks uitoefenen op de vagina zorgt voor een verlenging van de vagina lengte. Regelmatige controle bij bekkenbodemkinesiste en soms ook bij de dokter, is nodig zodat hij/zij de vooruitgang kan opvolgen. De behandeling zal gedurende 3 tot 6 68
69 maanden zeer intensief worden toegepast en vereist dus veel motivatie van het meisje. Daarom wordt de behandeling best pas gestart wanneer het meisje zelf een vagina wil creëren en voldoende gemotiveerd is om de behandeling tot een goed einde te brengen. Meestal zal de behandeling een seksuele relatie voorafgaan. Juist omdat een grote motivatie de kans op slagen enorm vergroot, proberen we in het dilatatieprogramma van het UZ Gent meisjes zo goed mogelijk voor te bereiden op deze behandeling en ook psychologisch te ondersteunen. We verwijzen voor meer informatie naar de patiëntenbrochure: Vaginale dilatatie. Hoewel het slaagpercentage van deze therapie zeer hoog is (80-90%), kan de therapie bij sommige meisjes toch onvoldoende effect hebben. Het komt ook voor dat een meisje de behandeling met de dilatators écht niet ziet zitten, ondanks psychologische ondersteuning. Wanneer dit gebeurt, kan de dokter je een operatie voorstellen waarbij de vagina chirurgisch aangelegd wordt. Er zijn hiervoor 2 soorten operaties geschikt. De eerste operatie die wordt voorgesteld heet de Vechietti-procedure. Bij de Vechietti-procedure zal een toenemende druk op de vagina, net zoals bij de niet-chirurgische methode, zorgen voor een verlenging van de vagina. Het verschil hierbij is dat de Vechietti- procedure versneld de vagina zal verlengen onder continue pijnstilling in het ziekenhuis gedurende één week. De constante druk op de vagina wordt uitgeoefend door een kleine vagina dilatator, een soort synthetische olijf. De chirurg zal deze olijf met draadjes verbinden met de buikwand. Aan deze draadjes hangt een trek-apparaat dat ervoor zorgt dat de druk op de vagina elke dag wordt verhoogd. Omdat de vaginale dilatatie nu op 1 week wordt uitgevoerd in plaats van 3 tot 6 maanden, verreist het veel minder inzet en motivatie van de patiënten. 69
70 Als tweede mogelijkheid kan echte heelkunde voorgesteld worden om een vagina aan te leggen. Hierbij zal de chirurg gebruik maken van weefsel dat afkomstig is van het dijbeen of van de dikke darm van de patiënte om een vagina te maken. Hoewel chirurgie minder tijdrovend is dan niet-chirurgische technieken om de vagina te dilateren, en zo minder motivatie en medewerking van de patiënte vereist is, zijn er belangrijke nadelen aan verbonden. Iedere operatie gaat gepaard met risico s en zeker operaties ter hoogte van de geslachtsdelen. Naast het risico van de algemene verdoving die gebruikt wordt, heb je ook kans op complicaties van de operatie, waar vooral de blaas en de darmen gevoelig voor zijn. Ook de vorming van littekenweefsel of fistels zijn niet ondenkbare, ernstige complicaties, waarbij soms nieuwe operaties nodig zijn om dit op te lossen. Tot slot zal na de operatie ook een behandeling van 3 tot 6 maanden met vaginale dilatators nodig zijn zodat de vagina voldoende verlengd blijft. 70
71 Genderidentiteit Dit deeltje gaat over de genderidentiteit : het gevoel en besef van tot een bepaald geslacht te behoren, je eigen ervaring van man of vrouw te zijn. De testen zijn gedaan, de diagnose is gesteld. Of CAIS nu bij je dochter als pasgeborene of als adolescent wordt gediagnosticeerd, je blijft als ouder met vragen zitten. Horen dat je dochter het typisch mannelijke Y-chromosoom heeft, of horen dat ze teelbalweefsel heeft, kan heel wat angst en onzekerheid met zich meebrengen. Er schieten vragen door je hoofd zoals : zal mijn dochter zich volledig meisje kunnen voelen? Zal ze tevreden zijn met haar geslacht? Hoe zit dat nu met dat testisweefsel, dat maakt haar toch geen jongen, hé? Of hoe zal dat evolueren? Bij meisjes met CAIS is vooral geruststelling op zijn plaats. Deze meisjes zijn wel blootgesteld aan mannelijke hormonen, maar doordat deze mannelijke hormonen nooit hun werk hebben kunnen doen, zijn ook de hersenen niet vermannelijkt. Meisjes met CAIS zijn dus typische meisjes en zullen zich dus echt meisje voelen. Zij hebben hoegenaamd geen probleem met hun genderidentiteit. Dit blijkt ook uit de literatuur : ontevredenheid met het eigen geslacht komt niet voor bij meisjes met CAIS. Ook hun puberteitsontwikkeling stelt geen problemen. Met de juiste medische omkadering verloopt dit allemaal vlot. Meer hierover staat in het deeltje hieronder, over puberteit. Ook wat betreft de seksuele oriëntatie zijn er geen bijzonderheden. Meisjes met CAIS zijn, net zoals andere meisjes, meestal heteroseksueel. Als je dochter dan toch lesbisch is, is dit zeker niet het gevolg van de CAIS. Dat meisjes met CAIS geen genderproblemen hebben, betekent daarom niet dat ze het niet zwaar zullen hebben. De grootste schok is misschien wel het besef dat hoewel personen met CAIS op en top vrouw zijn- ze nooit zelf kinderen kunnen krijgen. Ook het feit dat ze blijvend medicatie nodig hebben, maakt het er niet gemakkelijker op. Vrouwen met CAIS hebben vaak te kampen met een laag zelfbeeld en een gebrek aan zelfvertrouwen als hieraan geen extra aandacht wordt besteed. Als je kind bij de geboorte al de diagnose kreeg, krijgt het de kans om hiermee op te groeien. Geleidelijk aan kan je dochter dan wennen aan het idee dat zij zelf nooit kinderen zal hebben, dat ze geen gemakkelijke puberteit zal doormaken, dat ze medicatie zal moeten nemen,... Al deze zaken zijn niet onoverkomelijk, maar ze bemoeilijken wel het leven van een opgroeiend meisje. Zeker in de adolescentie, wanneer het meisje een vrouw wordt, kan het niet kunnen krijgen van kinderen soms het gevoel van compleet te zijn als vrouw, aantasten. Dit kan sterk het geval zijn bij meisjes die pas in de puberteit gediagnosticeerd worden met CAIS. Voor hen is de schok natuurlijk veel groter, omdat het voor hen een veel abruptere aanpassing is. Zij 71
72 hebben immers niet de kans gekregen om ermee op te groeien. De diagnose met haar gevolgen moet psychologisch verwerkt worden. Voor meisjes die pas dan hun diagnose te horen krijgen, is psychologische begeleiding een absolute noodzaak. Puberteit Dit deeltje gaat over de turbulente periode die de puberteit is. Zowat alles in een mensenleven verandert tijdens deze periode, niet in het minst voor meisjes met CAIS. De puberteit stelt ons voor zeer specifieke medische en psychologische vraagstukken. Hier gaan we dan ook wat dieper op in. Hoe verloopt de puberteit bij kinderen met CAIS? Mijn dochter heeft CAIS, wat zal er gebeuren tijdens de puberteit? En zal die puberteit wel spontaan komen? Zoals bij alle kinderen wordt de puberteit gekenmerkt door een toename van de productie van geslachtshormonen. Meisjes met CAIS hebben echter alleen testisweefsel, waardoor zij mannelijk hormoon zullen produceren. Dit zorgt niet voor problemen van vermannelijking, want ze zijn ongevoelig aan mannelijk hormoon. Integendeel zelfs, deze mannelijke hormonen zullen deels worden omgezet in vrouwelijk hormoon, wat zal zorgen voor een normale vrouwelijke ontwikkeling met verbreding van de heupen en borstgroei. De puberteitsontwikkeling verloopt dus in de regel spontaan. Er zijn wel enkele verschillen met de puberteitsontwikkeling van andere meisjes. Omdat de groei van okselhaar en schaamhaar afhankelijk is van de werking van mannelijk hormoon, zullen meisjes met CAIS geen of zeer weinig van deze beharing ontwikkelen. Daarnaast hebben meisjes met CAIS geen baarmoeder, dus zullen er geen maandstonden zijn. Bovendien zullen meisjes met CAIS vaak groter worden dan andere meisjes. Dit komt omdat ze een Y-chromosoom hebben, waarop genen liggen die zorgen voor extra lengtegroei. Het kan echter zijn dat er voor gekozen werd om het aanwezige testisweefsel al op jonge leeftijd weg te nemen omdat er kans was dat er in dit testisweefsel kanker ontstond (zie deeltje over tumorrisico). Tegenwoordig weten we dat deze kans op kinderleeftijd erg klein is, maar vroeger schatte men deze kans veel groter in en werd het testisweefsel nogal eens uit voorzorg verwijderd op kinderleeftijd. Als het testisweefsel reeds voor de puberteit is weggenomen, zal de puberteit uiteraard niet spontaan komen. In dat geval dient de puberteit in gang gezet te worden met een hormoonbehandeling. Zal mijn dochter het moeilijk hebben tijdens de puberteit? Ja, waarschijnlijk wel. Veel meisjes worden maar gediagnosticeerd met CAIS tijdens de puberteit, omdat menstruatie uitblijft of omdat er weinig schaam- of okselbeharing is. Een diagnose zoals CAIS 72
73 kan zwaar zijn om te verwerken, zeker voor een puber. Pubers botsen sowieso vaak op hun veranderende lichaam, en bij meisjes met CAIS is dat eens zo sterk. Aanvaarden dat je anders bent, is niet gemakkelijk voor pubers die er altijd graag bijhoren. Zoals voor iedere puber is de steun van de ouders uiterst belangrijk. Als ouder komt het er op aan om je kind zo veel mogelijk te steunen en het sterker te maken, en er vooral geen taboe rond te creëren. Verdere aanbevelingen over hoe er mee om te gaan vind je verderop. Na de puberteit neemt het risico op kanker in het testisweefsel toe, maar er zijn (nog) geen definitieve gegevens over hoe groot dit risico nu eigenlijk is. De meest recente cijfers die in dit verband genoemd worden zijn 10 à 15% (zie behandeling : operatie). In overleg met het medisch team moeten we er dan samen voor kiezen of we de geslachtsklieren al dan niet wegnemen uit voorzorg. Eens het testisweefsel verwijderd, is er nood aan levenslange hormoonbehandeling met vrouwelijk hormoon. Ook dit kan voor een adolescent zeer moeilijk zijn om te slikken. Het opstarten van een behandeling waarvan je weet dat het levenslang zal zijn, is een grote stap voor een adolescent. Zal mijn dochter problemen ondervinden tijdens het vrijen? De puberteit is de tijd bij uitstek waarin jongeren hun seksualiteit ontdekken en ook seksuele interesse krijgen voor anderen. Het is ook een periode van experimenteren met het eigen lichaam en met dat van anderen. Meisjes met CAIS hebben geen volledig gevormde vagina. Vaak, maar niet altijd, is hun vagina korter dan normaal, waardoor vrijen zeer pijnlijk of zelfs onmogelijk kan zijn zonder behandeling. Vooraleer je dochter seksueel actief wordt, is het dus nodig om een gynaecologisch onderzoek te ondergaan en de vaginalengte te bepalen. Indien de vaginalengte onvoldoende is, kan een behandeling of ingreep vooraf nodig zijn om voldoende lengte te verkrijgen. De eerste keuze is meestal om de vagina geleidelijk langer te maken door gebruik van dilatatoren, soms zijn meer ingewikkelde chirurgische ingrepen nodig. Daarnaast groeit de vagina vanzelf door regelmatig seksueel contact. Er is een aparte informatiebrochure beschikbaar over dilatatie. Hoe dan ook is het belangrijk dat je dochter in deze behandelingskeuze begeleid wordt en dat zij zelf in een open en taboeloze sfeer, samen met de artsen, keuzes kan maken omtrent haar eigen lichaam. Voor meisjes met CAIS kan het moeilijk zijn om een seksuele relatie aan te gaan. Weten dat je lichaam anders is, kan voor heel wat onzekerheid of zelfs schaamte zorgen. Uit schaamte of angst kan het aangaan van seksueel contact soms uitgesteld worden, ook al is de adolescent er misschien wel klaar voor. Binnen een seksuele relatie, kan de adolescent met CAIS zich soms minder zelfzeker voelen. Sommigen hebben schrik dat ze hun partner onvoldoende genot kunnen verschaffen. Dit kan gevoelens van onzekerheid en schaamte teweegbrengen, die wegen op de relatie. Hoe dan ook komt het er op aan om in een seksuele relatie een open en taboeloze communicatie aan te houden. Enkel met 73
74 begrip en geduld kan een gezond seksleven ontstaan. Om problemen met het (seksueel) zelfbeeld te voorkomen of te verhelpen, is er binnen het team ook steeds een gespecialiseerd psycholoogseksuoloog ter beschikking. Die heeft ervaring met dit soort problemen en kent de aandoening. Een korte begeleiding kan soms levenslang een groot verschil maken. 74
75 In het laatste deeltje van deze bundel hebben we over het gevoel dat overblijft als alle andere info gegeven is. Eens je weet wat je kind heeft, hoe het zal behandeld worden, wat er mogelijks komen gaat, blijf je nog steeds achter met een gevoel van eenzaamheid. Je wordt teruggeworpen op je gezin. Alle medische info kan dit gevoel niet verhelpen. In dit laatste deel gaan we dan ook dieper in op het verwerkingsproces van het gezin. Zeer goed beseffend dat dit verwerkingsproces zeer persoonlijk en verschillend is, geven we toch een aantal aanbevelingen om mee op weg te gaan. Hoe ga je er als ouder mee om? Het is een hele schok. Je hebt als ouderpaar pas een prachtige dochter gekregen. Ze is gezond en wel, je hebt een mooie naam gekozen voor je dochter en je hebt net je geluk gedeeld met de hele familie. Maar er is een vreemde zwelling in haar liezen. Bij onderzoek blijkt dat die zwelling teelballen zijn. Wat nu? Of je dochter groeit op, als elk ander kind. Ze ontwikkelt zich als een normaal en gelukkig meisje. Maar bij haar puberteit starten de maandstonden niet. De dokter zegt dat ze misschien een afwijkende geslachtsontwikkeling heeft. En na alle testen blijkt dat je dochter een mannelijk Y-chromosoom heeft. Wat nu gedaan? Of de diagnose bij je kind nu vroeg of laat komt, vernemen dat je kind een afwijking vertoont, blijft altijd een zware klap. De hele mallemolen van onderzoeken en testen kan gevoelens meebrengen van angst, verdriet, kwaadheid, schaamte, schuld, ontgoocheling Het is een crisis voor jullie als ouderpaar, en voor het hele gezin. Op de medische vragen zal al gauw een antwoord volgen, maar als gezin blijf je zitten met de nietmedische vragen : de angsten en de twijfels. Deze zijn vaak nog belangrijker dan de medische vragen en spijtig genoeg bestaan hierop meestal geen pasklare antwoorden. Vragen als : Moet dit geheim blijven of mag ik dit vertellen, en aan wie? Zal mijn kind gelukkig kunnen worden? Hoe zal de (verdere) puberteit verlopen? Wanneer vertel ik mijn kind wat er scheelt? Elk gezin gaat op zijn eigen manier om met deze vragen. Het verwerkingsproces is zeer persoonlijk. Toch zijn er een aantal tips waarmee je als gezin aan de slag kunt. Veel hangt af van het tijdstip van de diagnose. Als je dochter vroeg gediagnosticeerd wordt vaak als zuigeling- krijgt ze de kans om er mee op te groeien. Het kan vreemd klinken om dit als een kans te omschrijven, maar het kind krijgt zo meer verwerkingstijd. Ze kan al heel vroeg leren dat zij een beetje anders is dan de rest. Vertellen aan je kind dat het een beetje anders is, klinkt moeilijk. Misschien weet je niet direct wat je moet zeggen. 75
76 Misschien ben je bang dat ze het niet zal begrijpen. Maar kinderen maken het je gemakkelijk. Door hun natuurlijke nieuwsgierigheid en hun speelgedrag zullen er immers tal van aanleidingen ontstaan om het te vertellen. Kinderen die mama-papa-kindje spelen met de poppen kunnen een gelegenheid zijn om als ouder eens mee te spelen. Als er dan een geadopteerd poppenkind tussen zit, omdat de mama geen kindjes kan krijgen, leert het kind dat dit oké is. Kinderen weten al heel gauw het verschil tussen de geslachten en ze zijn van nature nieuwsgierig. Het is bovendien niet zo moeilijk als het lijkt om met kinderen over seksualiteit te praten. Zij kennen immers geen taboe hierrond. Als je je gewoon kunt verplaatsen naar de leefwereld van het kind en je gebruikt verstaanbare taal, kun je niet missen. Eens je dochter weet dat ze wat anders is dan de anderen, zal ze veel vragen hebben. Waarschijnlijk zal ze het er soms moeilijk mee hebben. Dat is normaal. Toch is dit nooit een reden om er niet over te spreken. Je kind wordt niet ongelukkig omdat het iets mankeert. Je kind wordt wel ongelukkig door geheimhouding, paniek bij de ouders, taboesfeer, De associatie van het niet weten met gelukkig zijn (bijvoorbeeld: ik hoef mijn kind hier nu nog niet mee te confronteren, of zolang mijn kind dit niet weet, zal het ten minste een gelukkige jeugd hebben ) bestaat dus niet. Als ouder kun je niet meer doen dan openstaan voor de vragen van je kind en er zelf open over communiceren. Het is belangrijk dat je dochter het gevoel krijgt steeds terecht te kunnen met haar vragen in het gezin. Er zijn nooit garanties op geluk, maar als een kind in een warm en open gezin opgroeit, zijn de kansen optimaal. Er zijn vele mooie kinderboekjes die gaan over anders zijn. Deze kunnen ook een goede opstap zijn om er met je kind op een ongedwongen manier over te praten. Onderaan vind je een (onvolledig) lijstje. Anders is het als je dochter de diagnose krijgt tijdens de puberteit. Pubers hebben zich vaak al een beeld gevormd van de toekomst. Voor velen passen er ook kinderen in dat plaatje. Een diagnose als CAIS kan dan een zeer zware klap zijn. Pubers zijn sowieso op zoek naar zichzelf en zijn vaak niet zo zelfzeker. Ze worstelen met hun veranderende lichaam en zijn er vaak niet tevreden mee. Dat is eens zo sterk als er dan zoiets als CAIS bijkomt. De angst, frustratie, kwaadheid, schaamte en verdriet die de diagnose met zich meebrengt, maken het de puber die het al lastig heeft- nog een pak moeilijker. Als ouder is het een hele uitdaging om met geduld en begrip je dochter op te vangen. Het is een hele klus om een puber te doen inzien dat het leven niet stopt bij de diagnose CAIS. Je dochter zal wellicht veel vragen hebben. Ze zal op zoek gaan naar antwoorden. Als je dan als ouder de weg kunt wijzen naar kwaliteitsvolle informatie en steeds zelf een luisterend oor kunt zijn, kun je samen op weg. 76
77 Het veranderende lichaam van een puber mag dan al eens een bron van frustratie zijn, toch blijft het belangrijk om voor ogen te houden dat CAIS niet zichtbaar is. Voor de buitenwereld is het meisje met CAIS een welgevormd (vaak zelfs zeer mooi) meisje. Meisjes met CAIS schoppen het soms zelfs tot mannequin, dit dankzij hun slanke en grote lichaamsbouw. Ook het schaarse schaam- en okselhaar wordt vaker als een aantrekkelijke dan als een frustrerende lichaamseigenschap ervaren. Ook bij pubers is het belangrijk om zonder taboe te kunnen spreken. Dat lijkt zeer moeilijk, maar pubers weten het wel te appreciëren als je zelf eerlijk en open bent. Spreek dus als ouder gerust met je dochter over wat jij voelt, wat jou bezighoudt, waar jij schrik voor hebt Dan komt de openheid waarschijnlijk vanzelf ook bij je dochter. Het is niet vanzelfsprekend om zo open te spreken met je puberdochter. Je zult als ouder soms ook je eigen schroom moeten overwinnen om je dochter ten volle te kunnen steunen. Een zeer belangrijk onderwerp is het aangaan van seksuele contacten. Zoals hierboven uitgelegd, is dit geen evidentie voor meisjes met CAIS door de beperkte vaginalengte. Het is belangrijk dat je dochter niet in de een of de andere richting geduwd wordt, maar dat zij zelf over haar eigen lichaam kan beslissen. Of zij dan uiteindelijk kiest voor vaginale dilatatie, voor een operatie, of voor helemaal niks, maakt weinig uit. Belangrijk is dat het haar keuze is. Misschien is het een hulp om op het internet getuigenissen van lotgenotes te lezen. Zo kan je bijvoorbeeld op getuigenissen lezen van meisjes die gedilateerd hebben. Je vindt er ook medische informatie. In het UZ Gent loopt er ook een dilatatieprogramma. Meer informatie hierover kun je altijd vragen aan je arts. Een ander belangrijk onderwerp is het feit dat je dochter zelf geen kinderen zal kunnen krijgen. Voor veel meisjes is dit zwaar om te dragen. Belangrijk is dat je je dochter erop wijst dat ze evenwaardig is aan elke andere vrouw. Er is geen reden om je incompleet te voelen als vrouw, enkel omdat je geen kinderen kunt krijgen. Bovendien is het niet uitgesloten een gezin te hebben. Er zijn (helaas) vele kinderen ongewenst, waarvoor je als eventuele adoptiemoeder heel waardevol kunt zijn. Aangeven dat jullie later heel fiere grootouders zullen zijn van zo n geadopteerd kleinkind kan een bijkomende steun zijn. Misschien hoort je dochter dit niet graag. Dit is vaak niet wat ze zich had voorgesteld. Toch is het belangrijk om het over dit onderwerp te hebben, al was het maar om wat perspectief te creëren. 77
78 Lijstje van boeken met als thema anders zijn. Anders is niet minder goed Julia Rawlinson Een klein wonder Louise Yates Eentje geentje : het lieveheersbeestje Evelien Van Dort Elmer David McKee En ik, en ik, en ik : allemaal kinderen Sadie Fields Hekselien en het trollenkind An Melis Het was wel een heel lief varkentje Jan Wolkers Kiekeboe Chin-yuan Chen Kom je met me spelen? Corien Oranje Lore Elfi Nijssen Mijn grote liefde Beatrice Alemagna Phara Elfi Nijssen Platvoetje Dieter Schubert Reus Rudi Birte Müller Rikki Guido van Genechten Vogel Piet Dick Bruna 78
79 Zeldzame aandoeningen van de geslachtsontwikkeling Beste ouder, Als u deze bundel leest, betekent dit dat uw kind geboren is met een aandoening van de geslachtsontwikkeling. Misschien heeft uw kind een specifieke diagnose gekregen, misschien weet men niet helemaal zeker wat er aan de hand is. Maar wat ook het geval is, ongetwijfeld zit u met veel vragen. Wij hopen met deze informatiebrochure op uw belangrijkste vragen een antwoord te kunnen geven. Daartoe zullen we stap voor stap, aan de hand van vragen, de voornaamste aspecten van deze aandoeningen overlopen. Dit vanaf het begin, met vragen als : wat is het tot vragen over de verdere evolutie van uw kind tot aan de volwassenheid. Voor enkele specifieke ziektebeelden is dit verder uitgewerkt verderop in deze bundel. Door een antwoord te bieden op deze vragen hopen we wat perspectief te creëren voor u als ouder en voor het hele gezin. Wat is DSD? DSD is de afkorting van Disorder of Sexual Development wat in het Nederlands ASO of aandoeningen van de seksuele ontwikkeling betekent. Zoals de naam het al zegt, duidt deze term op een atypische ontwikkeling van de geslachtsorganen. Vroeger werd dit ook wel interseksualiteit genoemd. DSD omvat een hele groep aandoeningen zoals bijvoorbeeld congenitale bijnierschors hyperplasie, compleet androgeen ongevoeligheidssyndroom of gewoon structurele afwijkingen waarbij bijvoorbeeld de penis niet correct werd gevormd tijdens de ontwikkeling. In tegenstelling tot de andere afwijkingen, is er bij deze zuiver structurele afwijkingen, zoals bv. hypospadie, geen sprake van een onderliggend syndroom of genetisch defect. Bij kinderen met een DSD is het soms moeilijk om bij de geboorte het kind een geslacht toe te kennen. De geslachtsdelen zijn ambigu of dubbelzinnig, wat wil zeggen dat deze er niet typisch mannelijk of vrouwelijk uitzien. Soms kan het ook zijn dat men pas later ontdekt dat de voortplantingsorganen verschillen van de normale mannelijke of vrouwelijke organen. De aandoeningen die we in dit hoofdstuk zullen bespreken werden vroeger gedefinieerd als mannelijk pseudohermafroditisme. Hierbij zijn er problemen met de normale mannelijke geslachtsontwikkeling. Deze problemen kunnen ontstaan door een verstoorde aanmaak van het mannelijke hormoon of door een verminderde werking van dit hormoon op de androgeen gevoelige cellen, maar kunnen hiernaast nog vele andere oorzaken hebben, waarvan zelfs vele nog niet gekend zijn. 79
80 Om goed te kunnen situeren op welk niveau de ontwikkeling van het embryo met een DSD verschilt van de normale mannelijke ontwikkeling tijdens de zwangerschap, overlopen we eerst nog eens kort hoe de normale ontwikkeling van het mannelijk embryo verloopt tijdens de zwangerschap. Voor een meer uitgebreide uitleg hierrond, verwijzen we naar de aparte brochure over de geslachtsontwikkeling. Hoe verloopt de normale seksuele ontwikkeling vóór de geboorte? Na de bevruchting zal het een tijdje duren vooraleer het geslacht van het embryo duidelijk wordt. Dit wil zeggen dat er nog geen zichtbaar verschil is tussen een XX (=meisje) of XY(=jongen) embryo. In dit vroege stadium zal de voorloper van de geslachtsklier gevormd worden, die bij een mannelijke foetus zal uitgroeien tot teelballen en bij een vrouwelijk embryo tot eierstokken. Zowel de eierstok in een XX-embryo als de teelbal in een XY-embryo ontstaan dus uit hetzelfde voorloper orgaan. Hiernaast worden in dit stadium tegelijk ook enkele andere organen gevormd, die voorlopers zijn van de uiteindelijke geslachtsorganen : de zogenaamde Wolffse en Müllerse kanalen. Dit zijn kanalen die later uitgroeien tot heel belangrijke structuren, zoals de zaadleider bij jongens of de baarmoeder bij meisjes. De twee Wolff-kanalen zijn belangrijk voor de mannelijke ontwikkeling, de twee Müllerse kanalen zijn belangrijk voor de vrouwelijke ontwikkeling. Toch worden deze kanalen alle vier gevormd in elke embryo, ongeacht het geslacht. Pas zes weken na de bevruchting zal het embryo zich ontwikkelen volgens zijn genetische geslacht. Dit wil zeggen dat in een embryo met een genetisch mannelijk geslacht (=XY) teelballen zullen ontwikkelen zoals geprogrammeerd in de genen. Eens ze goed gevormd zijn, maken de teelballen zelf twee belangrijke hormonen aan: AMH (=anti-müllers hormoon) en Testosteron. Deze twee hormonen worden aangemaakt door twee verschillende cellen in de teelbal. Het AMH wordt aangemaakt in de Sertoli-cel en het Testosteron in de Leydig-cel. Zoals de naam het zelf zegt, zorgt bij een mannelijk 80
81 embryo het eerste hormoon voor het verdwijnen van de Müllerse banen die enkel bij vrouwen een rol spelen. Het hormoon testosteron is verantwoordelijk voor de ontwikkeling van de typische mannelijke anatomie. Testosteron wordt via veel tussenstapjes in de Leydig cel gemaakt uit cholesterol. Hierbij wordt elke stap gestuurd door een bepaald eiwit of Enzyme (zie Schema). (A) Cholesterol komt de teelbal-cel binnen en wordt omgezet naar pregnelone. (B) Pregnelone wordt achtereenvolgens omgezet tot 17OH hydroxypregnelone, DHEA en tot slot tot androstenedion dankzij de werking van enzymen. (C) Androstenedion wordt door het enzym 17βhydroxylase omgezet tot Testosteron. (D) Testosteron zal enerzijds zijn effect uitoefenen op de doelcellen en zal anderzijds worden omgezet tot DHT dankzij het enzym 5α-reductase. Dankzij de androgeen-receptoren kan testosteron een verandering in specifieke weefsels teweeg brengen. Receptoren zijn structuren aan de oppervlakte van cellen die signalen kunnen ontvangen. In dit geval ontvangen zij testosteron als een signaal om een aantal veranderingen in te zetten. Zo grijpt testosteron via zijn receptoren in, op enerzijds de Wolff-kanalen waardoor deze worden omgevormd tot de zaadleiders. Anderzijds grijpt het hormoon in op de teelballen die hierdoor op het einde van de zwangerschap vanuit de buikholte naar de balzak worden verplaatst. Hiernaast wordt een deel van het gevormde testosteron omgevormd tot DHT (=dihydrotestosteron) dankzij 5α-reductase (zie schema). Dit hormoon bindt net als testosteron op androgeen-receptoren van cellen. DHT speelt de voornaamste rol in de ontwikkeling van de uitwendige mannelijke geslachtsdelen met als resultaat de vorming van de penis. 81
82 Wat loopt er nu anders? Om je in mannelijke zin te ontwikkelen is een Y chromosoom niet voldoende. Kinderen die geboren worden met een XY karyotype, kunnen zich enkel mannelijk ontwikkelen dankzij de inwerking van specifieke mannelijke hormonen op de doelwitorganen. De normale mannelijke ontwikkeling is een heel complex proces zoals je hierboven kan lezen. Bij kinderen met een DSD kan elke van deze verschillende stappen in de ontwikkeling van de geslachtsdelen verstoord zijn, waardoor het proces van de mannelijke ontwikkeling bij deze kinderen atypisch kan verlopen. Dit kan als gevolg hebben dat het kindje wordt geboren met geslachtsdelen die er anders uitzien dan de typische mannelijke geslachtsdelen. Elk kindje dat wordt geboren met sterk afwijkende uitwendige geslachtsdelen, zal door de dokters onmiddellijk verder worden onderzocht. Met verschillende onderzoeken proberen zij een oorzaak te vinden, en als ouder wil je dat meestal ook graag weten. Soms wordt er bij het kindje een probleem gevonden met de aanmaak van testosteron, DHT of een verminderde gevoeligheid voor het mannelijke hormoon, maar bij de meeste kinderen (50%-60%) zal er geen oorzaak worden gevonden. Dit wil zeggen dat het bij 50 tot 60 % van de kinderen ondanks de vele onderzoeken, het bij de geboorte nog onmogelijk te achterhalen is wat er tijdens de ontwikkeling anders is verlopen. Het niet vinden van een verklaring voor het atypisch genitaal uitzicht van je kindje maakt het voor veel ouders extra moeilijk om dit te verwerken. Wat is nu het gevolg voor jullie kind? Tijdens de zwangerschap zijn er één of meerdere stappen, die nodig zijn voor een mannelijke ontwikkeling, bij jullie kindje anders verlopen. Ondanks het XY karyotype (= mannelijke genetische geslacht) kon de mannelijke ontwikkeling hierdoor niet volledig worden voltooid. Dit heeft ervoor gezorgd dat de uitwendige geslachtsdelen van jullie kindje bij de geboorte er anders uitzagen dan je gewoonlijk zou verwachten. Ondanks de vele testen die de dokters zullen uitvoeren na de geboorte, zal er misschien geen oorzaak worden gevonden. Dat is natuurlijk een bron van frustratie. Hoewel de uitwendige geslachtsdelen van jullie kindje bij de geboorte er ongewoon kunnen uitzien, is het wel duidelijk dat jullie kindje een jongen is. Vaak is de penis kleiner dan normaal en kan er hypospadie aanwezig zijn. Hypospadie is een vaak voorkomende aandoening bij jongens (ongeveer 1/300) waarbij het plasgaatje van de jongen niet op het uiteinde van de penis is gevormd maar ergens aan de onderzijde van de penis, of ter hoogte van de overgang van de penis naar de balzak. Soms zijn de huidsplooien van de balzak niet volledig vergroeid, en bestaat de balzak uit 2 helften. Tot slot kan 82
83 er ook een probleem zijn met de indaling van de teelballen vanuit de buikholte naar de balzak. Hierdoor kunnen deze achterblijven in de buikholte of in de lies van het kindje. Dit atypische uitzicht van de mannelijke geslachtsdelen kan door de kinderuroloog tegen het einde van het eerste levensjaar mooi worden hersteld. Soms gebeurt dit in één ingreep, soms zijn hiervoor enkele ingrepen nodig. Wat gebeurt er nu tijdens de puberteit? Tijdens de puberteit zien we dat het lichaam bij elk kind- met of zonder DSD- veel veranderingen ondergaat door een stijging van de geslachtshormonen in het lichaam (zowel oestrogeen of vrouwelijk hormoon als testosteron of mannelijk hormoon). Dankzij deze hormonen krijgen jongeren typisch mannelijke of vrouwelijke kenmerken. De meeste jongens met een DSD aandoening zullen net als andere jongens tijdens de puberteit snel vermannelijken. Soms is het nodig hiervoor extra mannelijk hormoon toe te dienen. In elk geval zal een gespecialiseerd arts het verloop van de puberteit bij jullie kindje best nauwlettend opvolgen om zeker te zijn dat alles even vlot verloopt als bij andere jongens. 83
84 Na de geboorte ondergaat je kind een hele reeks onderzoeken, op zoek naar wat er precies is misgelopen tijdens de ontwikkeling. Ondanks alle mogelijke technieken in de geneeskunde van vandaag is het toch mogelijk dat er geen diagnose wordt gevonden. Wat als er geen diagnose gevonden wordt? Een hoop onderzoeken, lang wachten en uiteindelijk moet de dokter toegeven : we weten niet wat er aan de hand is. Wat nu? Dit is in geen geval reden tot paniek. In meer dan 50% van de gevallen kunnen de dokters niet precies zeggen welke ziekte of welk gendefect er aan de basis ligt van de afwijkende geslachtsdelen van je kind. Dat komt omdat heel wat genen en processen die belangrijk zijn bij de geslachtsontwikkeling gewoon (nog) niet gekend zijn. Gelukkig gaat het vaak om eenzelfde patroon. Het gaat in het merendeel van de gevallen om jongetjes waarbij de plasbuis, de penis of de balzak niet correct gevormd is. Zelden of nooit is er verwarring omtrent het geslacht van de baby, zeker nadat dit uitgebreid is onderzocht in een gespecialiseerd centrum. Na chirurgische correctie van bepaalde afwijkingen is er vaak een probleemloos verloop. Het is wel best om tijdens de puberteit nog enkele keren op controle te gaan in het ziekenhuis. Dit om na te kijken of de puberteit spontaan en vlot verloopt. Hoewel we dus meestal niet verwachten dat er zich ernstige medische problemen zullen voordoen, is het wel aan te raden om je zoon in te lichten over zijn medische geschiedenis. Niet alleen bestaat de kans dat zijn penis er wat anders of kleiner blijft uitzien dan die van zijn leeftijdsgenootjes, je kind moet ook begrijpen waarom er af en toe medische controles nodig zijn tijdens de puberteit. En mochten er zich later toch problemen voordoen, bijvoorbeeld met de vruchtbaarheid, dan heeft je zoon niet het gevoel dat je al die tijd iets verzwegen hebt voor hem. Belangrijk is om je niet te veel zorgen te maken over later. De ervaring leert immers dat veel mannen met een voorgeschiedenis van bijvoorbeeld hypospadie, nooit meer naar het ziekenhuis terugkeren. Dit wijst erop dat veel volwassen mannen geen problemen hebben, ondanks het feit dat ze vroeger werden opgevolgd omwille van afwijkende geslachtsdelen. Soms wordt er na jaren alsnog een diagnose gevonden, door nieuwe medische ontwikkelingen of door nieuwe kennis van bepaalde ziektebeelden. Vaak doet die precieze diagnose er op dat ogenblik weinig toe. Het voornaamste is immers dat je zoon als gezond en gelukkig kind kan opgroeien, en dat je je als ouder ondanks het schrikken bij de geboorte niet te veel zorgen hoeft te maken. 84
85 Soms kan er wel een oorzaak worden gevonden waarom de mannelijke ontwikkeling anders verliep bij jullie kind. Als er wel een diagnose wordt gevonden, past dit dikwijls in een gekend syndroom. Hieronder worden de vier belangrijkste zeldzame syndromen uitgelegd : PAIS, 17-β HSD deficiëntie, 5 α-reductase deficiëntie en 45,X/46,XY gemengde gonadale dysgenese. We hebben eindelijk een diagnose, wat doen we daar nu mee? Je hebt als ouder eindelijk de diagnose te horen gekregen, vaak na lang wachten en een eindeloos lijkende reeks van onderzoeken. Die diagnose is dikwijls een hoop moeilijke woorden. Maar wat betekent dit nu voor je kind? PAIS Wat is PAIS? PAIS of Partial androgen insensitivity syndrome betekent in het Nederlands gedeeltelijk androgeen ongevoeligheidssyndroom. Bij kinderen met PAIS is het lichaam minder dan normaal gevoelig voor het mannelijke hormoon. De ongevoeligheid voor het mannelijke hormoon verschilt van kind tot kind en bepaalt in welke mate de mannelijke ontwikkeling verstoord is. Door deze gedeeltelijke ongevoeligheid voor testosteron, aangemaakt in de teelballen van de foetus, zal dit hormoon minder effect hebben dan normaal, waardoor de uitwendige mannelijke ontwikkeling, ondanks het mannelijke genetische geslacht (=XY), zich niet volledig zal kunnen voltooien. Wat loopt er nu anders bij kinderen met PAIS? Kort na de bevruchting is de ontwikkeling van het XY embryo met PAIS aanvankelijk wel dezelfde als deze van een XY embryo zonder PAIS. Het Y-chromosoom zorgt er bij het embryo met PAIS nog steeds voor dat de teelballen zich verder ontwikkelen in de buikholte. AMH en Testosteron worden op dezelfde manier aangemaakt door de teelballen. AMH -hier is het lichaam wel gevoelig voor- zorgt ervoor dat de Müllerse banen verdwijnen (deze Müllerse banen ontwikkelen zich bij een genetisch vrouwelijke embryo (XX) tot baarmoeder en eileiders; zie uitleg hierboven). Personen met PAIS hebben dus geen baarmoeder. Omdat het lichaam minder kan reageren op het testosteron, kunnen de Wolff-banen zich niet helemaal ontwikkelen. De vorming van de zaadleiders kan hierdoor verstoord zijn. Ook kan testosteron minder invloed uitoefenen op de teelballen, waardoor deze zich niet altijd zullen verplaatsen naar de balzak 85
86 maar kunnen achterblijven in de buikholte of in de lies. Tot slot kan testosteron ook minder ingrijpen op de uitwendige geslachtsdelen waardoor de ontwikkeling van de typische mannelijke uitwendige geslachtsdelen, zoals de penis, verstoord is. Het gevolg voor de uitwendige geslachtsdelen bij kinderen met PAIS kan mild, matig of ernstig zijn. De ernst van de aandoening is afhankelijk van in welke mate de androgeen- receptoren nog gevoelig zijn voor het mannelijke hormoon. Hoe gevoeliger de androgeen-receptoren zijn voor het mannelijke hormoon, hoe minder de mannelijke ontwikkeling verstoord zal zijn. Bij milde vormen van PAIS (= grote mate van gevoeligheid voor testosteron) wordt de penis wel gevormd, maar is deze kleiner dan normaal en/of is er hypospadie aanwezig. Hypospadie is een vaak voorkomende aandoening (ook zonder PAIS) bij jongens (ongeveer 1/300) waarbij het plasgaatje van de jongen niet op het uiteinde van de penis is aangelegd maar meer naar de onderzijde van de penis. Hoe ongevoeliger de androgeen-receptoren zijn voor het mannelijke hormoon, hoe meer de mannelijke ontwikkeling verstoord zal zijn. Een tekort aan testosteron ter hoogte van de uitwendige geslachtsdelen zorgt er dan wel weer voor dat de geslachtsdelen zich meer vrouwelijk zullen ontwikkelen. Dit wil zeggen dat bij kinderen die geboren worden met een ernstige vorm van PAIS ( = weinig gevoeligheid van de androgeen-receptoren voor testosteron) de uitwendige geslachtsdelen weinig zullen verschillen van uitwendige vrouwelijke geslachtsdelen. Dit is bvb. het geval wanneer er een totale ongevoeligheid is voor testosteron, en dan spreekt men van CAIS : compleet androgeen ongevoeligheidssyndroom, dit zijn personen die er totaal vrouwelijk uitzien. Wat is het gevolg voor jullie kind? Na veel verwarring en een hele resem onderzoeken komt meestal na een paar weken tot maanden de diagnose : je kindje heeft PAIS. Sommige kindjes met PAIS worden geboren met heel vrouwelijke uitwendige geslachtsdelen met als enige verschil een lichte vergroting van de clitoris. Bij andere kindjes met PAIS kan het zijn dat bij de geboorte de uitwendige geslachtsdelen er zowel vrouwelijk als mannelijk uitzien, met een hele grote clitoris of juist een kleinere penis. Nog anderen kindjes met PAIS worden geboren met slechts een lichte afwijking van de penis zoals een penis die kleiner is dan normaal en/of met hypospadie. Bij heel milde vormen van PAIS heeft het lichaam nog een grote gevoeligheid voor het mannelijke hormoon waardoor de ontwikkeling bijna helemaal gelijk verloopt met de normale ontwikkeling. Er is op dit ogenblik nog heel weinig gekend over de precieze invloed van mannelijke hormonen op de hersenontwikkeling. Als het uitwendige geslacht er bij baby s met PAIS mannelijk uitziet, weten we dat de genderidentiteit ook mannelijk zal zijn. Als het uitwendige geslacht er eerder vrouwelijk uitziet, is het voor dokters onmogelijk te bepalen hoe je kind verder zal opgroeien bv. of je kind zich jongen of meisje zal voelen (zie genderidentiteit) en of de geslachtsdelen tijdens de puberteit zullen 86
87 vermannelijken, en zo ja in welke mate. Dit maakt het soms moeilijk voor ouders en kinderen om hiermee om te gaan, wat ook psychologisch belastend is voor het hele gezin. Wat gebeurt er nu tijdens de puberteit? Tijdens de puberteit zien we dat het lichaam bij elk kind- met of zonder DSD- vele veranderingen ondergaat door een stijging van de geslachtshormonen in het lichaam (zowel vrouwelijk als mannelijk hormoon). Bij kinderen met PAIS wordt in de puberteit plots ook veel mannelijk hormoon gemaakt. Maar net als vóór de geboorte kan dit mannelijk hormoon minder veranderingen veroorzaken dan bij andere jongens. Welke en hoeveel veranderingen deze hormonen in het lichaam zullen teweegbrengen is niet te voorspellen. We weten wel dat dit voor een stuk afhankelijk is van de ernst van de aandoening. Tijdens de puberteit krijgen kinderen met PAIS meestal wel lichaamsbeharing. Hoewel je dit op het eerste zicht niet zou verwachten, wordt bij jongens een klein deel van het mannelijk hormoon omgevormd tot vrouwelijk hormoon, en dit vrouwelijk hormoon speelt ook bij jongens een belangrijke rol; het zorgt onder andere voor de rijping van de botten en de groeischijven. Maar omdat het lichaam wel normaal gevoelig is voor vrouwelijk hormoon, ontstaat er een onevenwicht met het mannelijk hormoon. Hierdoor is het mogelijk dat er ook borstontwikkeling ontstaat. Soms is dit niet erg uitgesproken, maar bij andere jongens kan dit wel storend zijn. De verminderde werking van testosteron kan ook als gevolg hebben dat de typische mannelijke veranderingen die de puberteit met zich meebrengt (bv. stemverandering, borsthaar, spierontwikkeling ) verstoord zullen zijn. Heel vaak is de normale groei van de penis belemmerd, waardoor de lengte van de penis aanzienlijk kleiner kan zijn dan bij andere jongens. Indien nodig kan er op volwassen leeftijd een operatie voorgesteld worden waarbij er een penis wordt gemaakt vanuit huidweefsel, die dan ingeplant wordt boven de balzak. Zo n operatie heet falloplastie. Hoewel dit natuurlijk geen echte penis is, lijkt het er heel sterk op en zijn veel jonge mannen héél blij met het eindresultaat. 87
88 Zoals eerder vermeld, is het verloop van de puberteit verschillend van kind tot kind, en is het nagenoeg onmogelijk om de fysieke veranderingen van je kind tijdens het opgroeien te kunnen voorspellen. Botgroei Stem verandering Spier aanmaak Vermannelijking seksuele ontwikkeling gedrag lichaamsgroei Zal mijn kind zich gelukkig voelen met het toegewezen geslacht? Eens je een geslacht gekozen hebt blijft het toch een beetje een vraag: zal mijn kind zich ook echt een jongen of een meisje voelen? Dit gevoel wordt de genderidentiteit genoemd. De meeste personen met PAIS zijn helemaal tevreden met het geslacht dat werd toegewezen, hetzij mannelijk, hetzij vrouwelijk. Een kleine 10% van de personen met PAIS zal echter in het latere leven de keuze maken om van geslacht te veranderen. Dit zijn zowel jongens die aanvankelijk als meisje werden opgevoed, als meisjes die aanvankelijk als jongen werden opgevoed. Het is heel moeilijk te voorspellen wat de uiteindelijke genderidentiteit zal zijn. Het toegewezen geslacht en de opvoeding spelen een rol, maar ook de invloed van mannelijk hormoon op de hersenen en hoe mannelijk de geslachtsdelen van het kind er uitzien bij de geboorte (dus de invloed van mannelijk hormoon op het 88
89 lichaam) zijn van belang. Welk geslacht je ook kiest, het is belangrijk om je kind eenduidig in het gekozen geslacht op te voeden. Toch moet het kind de gelegenheid krijgen om in zijn ontwikkeling te experimenteren met gedrag dat typisch is voor het andere geslacht. Elk kind doet dat op een gegeven moment in zijn ontwikkeling, en zulk gedrag hoeft dus zeker geen reden tot paniek te zijn. Hoera, het is een meisje; Hoera, het is een jongen? Het is zover : het geslacht is bepaald. Samen met het gezin, met dokters en psychologen ben je na een moeilijke periode ertoe gekomen dat je een zoontje hebt. Of een dochtertje. Wat nu? Een feestje? Hoera, het is een zoon? Hoera, het is een dochter? Ja, absoluut! Je hebt inderdaad een prachtig kind gekregen. Nu je weet hoe je het zal opvoeden, als meisje of als jongen, kan je gerust ademhalen. De keuze is gemaakt. Niet alleen omwille van een eventueel feestje is dit belangrijk. Voor de ontwikkeling van het kind is het immers ontzettend belangrijk dat het consequent óf als meisje óf als jongen wordt opgevoed. Als de omgeving van het kind blijft hangen in besluiteloosheid of angstvallig vermijdt om het (gekozen) geslacht van het kind te vernoemen, kan hierrond een taboe ontstaan of kan dit ervoor zorgen dat het kind zich ongewenst voelt. Daarom is het een absolute noodzaak om je dochter/zoon ook als dusdanig in het gezin op te nemen. De kinderen krijgen een nieuw zusje/broertje. Mama en papa krijgen een nieuwe dochter/zoon. En nu, hoe zal mijn kind nu opgroeien? Zoals hierboven reeds gezegd, is er een bepaalde kans dat je kind uiteindelijk voor een ander geslacht zal kiezen. Maar hoe moet je nu met die onzekerheid omgaan? Omdat er bij dit soort aandoeningen altijd een kans bestaat dat het kind zich niet goed zal blijven voelen in zijn geslacht, wacht er de ouders een moeilijke taak. Zij moeten immers een juist evenwicht vinden tussen enerzijds het opvoeden van hun kind binnen een bepaald gender en anderzijds de mogelijkheid open laten voor verandering van gender. Belangrijk is hierbij om je als ouder niet te 89
90 verliezen in extremen. Daarom kan het aangewezen zijn chirurgie die het kind er meer jongen of meer meisje doet uitzien zo veel mogelijk uit te stellen tot op een leeftijd waarop de genderidentiteit meer afgetekend is. Chirurgie is niet uit den boze, maar op jonge leeftijd moet eventuele chirurgie vooral dienen om de functie van de geslachtsdelen te bewaren. Op latere leeftijd kan de patiënt dan zelf kiezen voor operatieve ingrepen die meer oriënteren naar één of ander geslacht. Toch kan het als ouder erg moeilijk zijn om met ernstig afwijkende geslachtsdelen geconfronteerd te worden telkens je je kind een bad geeft of omkleedt. Dit mag een goede binding met je kind echter niet in de weg staan. In sommige gevallen is het natuurlijk wel beter om chirurgie te overwegen. Dit maakt bijvoorbeeld zwemlessen, voetbaltrainingen en jeugdbeweging toegankelijker, wat ook belangrijk is voor de sociale ontwikkeling van het kind. De overweging voor chirurgie is een zeer persoonlijke afweging waarin geen juiste strategie bestaat. Het andere extreem is dan weer dat je als ouder bij elk klein voorval gaat twijfelen aan het geslacht van je kind. Als je dochter met gescheurde kleren thuiskomt van het ravotten met de jongens, of als je zoon in de kleuterschool graag in de poppenhoek zit, is er geen reden tot paniek. Zelfs als je puberdochter verliefd wordt op een ander meisje, of als je zoon niet goed weet tot welk geslacht hij zich aangetrokken voelt, is er nog steeds geen reden tot paniek. Het experimenteren met al deze aspecten van het andere geslacht, hoort bij de normale zoektocht die elk kind doormaakt in zijn evolutie. Dit is volstrekt normaal, gezond gedrag bij elke kleuter, bij elk kind of bij elke puber. Als je kind echter twijfels heeft over zijn geslacht, en zelfs van geslacht wil veranderen, zal je het als ouder wel merken. Veel patiënten met deze aandoeningen doorstaan periodes waarin ze onzeker zijn over hun geslacht (tot 1/3 van de patiënten). Nochtans blijken de meesten uiteindelijk tevreden met hun geslacht. Ook seksuele geaardheid staat los van de tevredenheid met het eigen geslacht. Als er uiteindelijk toch een aanhoudende wens blijkt te zijn om van geslacht te veranderen, moet dit mogelijk zijn. Daarom wordt tegenwoordig aangeraden om, indien er geen medische noodzaak is, geen uitgebreide of onomkeerbare genitale chirurgie te doen bij jonge kinderen bij wie er grote onzekerheid is over de latere genderidentiteit. Samenvattend kunnen we zeggen dat, wanneer er voor een bepaald geslacht wordt gekozen, het best is je kind in dat geslacht consequent op te voeden, zonder al te veel nadruk te leggen op genderstereotypieën ( dit wil zeggen zonder al te meisjesachtig of jongensachtig gedrag te wensen of te bevestigen). Dit houdt ook in dat je kind misschien zal opgroeien met geslachtskenmerken die er wat anders uitzien dan gewoonlijk. Dit hoeft echter niet te betekenen dat het kind ongelukkig zal zijn. Je aanvaardende en open houding als ouder zal je opgroeiende kind een veilige thuis bieden. Als het kind zich aanvaard weet in zijn bijzonderheid, krijgt het echt de ruimte om gelukkig te worden. En dat willen alle ouders, voor al hun kinderen. 90
91 17β- hydroxysteroïd dehydrogenase 3 deficiëntie Wat is 17-β HSD deficiëntie, of korter gezegd: 17β HSD deficiëntie? Zoals de naam het al zegt is er in het lichaam van kinderen met een 17-β HSD deficiëntie een probleem met het enzym 17-β HSD. Dit enzym is noodzakelijk voor de vorming van testosteron (zie schema). Hierdoor wordt het eindproduct testosteron niet gevormd en krijg je een tekort van testosteron in het lichaam. Het hormoon testosteron is verantwoordelijk voor de ontwikkeling van de typische mannelijke geslachtskenmerken. Ondanks het mannelijke genetische geslacht (=XY) is het lichaam, door het tekort aan testosteron, hier niet in staat om de volledige mannelijke uitwendige ontwikkeling te kunnen voltooien. (zie figuur) (A) Androsteendion kan niet meer worden omgezet tot testosteron door een deficiëntie van het enzym 17βhydroxylase. (B) Testosteron kan geen effect meer uitoefenen op zijn doelcellen. (C) Testosteron wordt niet meer omgezet tot DHT Wat loopt er anders bij kinderen met een 17-β HSD deficiëntie? Kort na de bevruchting verloopt de ontwikkeling van het XY embryo met 17-β HSD deficiëntie precies op dezelfde manier als van elk ander embryo. Het Y-chromosoom zorgt er bij het embryo nog steeds voor dat de teelballen zich verder ontwikkelen in de buikholte. AMH wordt op dezelfde manier nog aangemaakt door de teelbal. AMH zorgt er opnieuw voor dat de Müllerse banen verdwijnen (deze Müllerse banen ontwikkelen zich bij een genetisch vrouwelijke embryo (XX) tot baarmoeder en eileiders). Kinderen met 17 β HSD deficiëntie hebben dus geen baarmoeder. Bij kinderen met 17-β HSD deficiëntie is de normale mannelijke geslachtsontwikkeling verstoord omdat testosteron niet kan worden gevormd. Testosteron is onmisbaar in het lichaam voor de vorming van zowel de inwendige geslachtsdelen als de uitwendige geslachtsdelen. Daarom is de ontwikkeling van de typische mannelijke uitwendige geslachtsdelen, zoals de penis, verstoord door het tekort aan 91
92 testosteron. De uitwendige geslachtsdelen bij een kind met 17β-HSD deficiëntie zien er dus bij de geboorte meestal vrouwelijk uit. Er is vaak een korte vagina die blind eindigt (te vergelijken met de vinger van een handschoen). De mate waarin de banen van Wolff zich ontwikkelen bij kinderen met 17β-HSD deficiëntie is wisselend, soms, maar niet altijd worden zaadleiders gevormd. Tot slot kan testosteron minder invloed uitoefenen op de teelballen, waardoor deze zich niet altijd zullen verplaatsen naar de balzak maar kunnen achterblijven in de buikholte of in de lies. Wat is nu het gevolg voor jullie kindje? Bij de geboorte was het geslacht van je kindje misschien niet meteen duidelijk voor de dokters, of iedereen was er meteen van overtuigd dat jullie kindje een meisje was omdat er geen zichtbare mannelijke geslachtskenmerken waren. Hiernaast is het voor dokters ook onmogelijk te bepalen hoe je kind verder zal opgroeien bv. of je kind zich jongen of meisje voelt (zie genderidentiteit) of hoe de geslachtsdelen zullen veranderen. Dit maakt het voor ouders en kinderen heel moeilijk om hiermee om te gaan en ook psychologisch belastend voor het hele gezin. Wat gebeurt er nu tijdens de puberteit? Tijdens de puberteit zien we dat het lichaam bij elke kind- met of zonder DSD- vele veranderingen ondergaat door een stijging van de geslachtshormonen in het lichaam (zowel oestrogeen als testosteron). Dankzij deze stijging van hormonen krijgen jongeren typische mannelijke of vrouwelijke kenmerken. Bij kinderen met een 17-β HSD deficiëntie worden tijdens de puberteit ook méér geslachtshormonen aangemaakt. Bovendien kan vanaf de puberteit testosteron worden aangemaakt via een speciale omweg waarvoor het defecte enzym niet nodig is.(zie figuur) Daardoor kan er een heel grote mate van vermannelijking optreden, zelfs als je kind er bij de geboorte uitzag als een meisje. Typische mannelijke geslachtskenmerken worden duidelijk zoals de stemverlaging, de stijging van de spiermassa maar ook de penis kan 4 tot 8 cm groeien dankzij de toename van mannelijke hormonen in het lichaam. Hierdoor, en door het feit dat er zich vaker een mannelijke genderidentiteit ontwikkelt (zie verder), zullen het team en de ouders er de dag van vandaag vaak voor kiezen om aan een kindje met 17β-HSD deficiëntie het mannelijk geslacht toe te wijzen, zelfs als het genitaal er bij de geboorte erg ongewoon uitziet voor een jongen. 92
93 Zal mijn kind zich gelukkig voelen met het toegewezen geslacht? Eens je een geslacht gekozen hebt, blijft het toch een beetje een vraag : zal mijn kind zich ook echt een jongen of een meisje voelen? Dit gevoel wordt de genderidentiteit genoemd. Bij personen met 17-β-HSD deficiëntie is gebleken dat de genderidentiteit meestal mannelijk is. Uit een grote studie bleek dat de helft van de als meisje opgevoede kinderen later koos voor het mannelijk geslacht. Geen enkele als jongen opgevoede patiënt koos voor een geslachtsverandering. Om deze reden, en omdat er vaak een belangrijke vermannelijking optreedt tijdens de puberteit, wordt vaak aangeraden om voor het kind het mannelijke geslacht te kiezen. Toch is dit geen verplichting of absoluut gegeven. Als slechts ½ van de als meisje opgevoede kinderen later voor het mannelijk geslacht kiest, zijn er evenveel die ervoor kiezen om als meisje door het leven gaan. Hoera, het is een meisje; Hoera, het is een jongen? Het is zover : het geslacht is bepaald. Samen met het gezin, met dokters en psychologen ben je na een moeilijke periode ertoe gekomen dat je een zoontje hebt. Wat nu? Een feestje? Ja, absoluut! Je hebt inderdaad een prachtig kind gekregen. Nu je weet dat je je kind zal opvoeden als jongen kan je gerust ademhalen. De keuze is gemaakt. 93
94 Niet alleen omwille van een eventueel feestje is dit belangrijk. Voor de ontwikkeling van het kind is het immers ontzettend belangrijk dat het consequent als jongen wordt opgevoed. Als de omgeving van het kind blijft hangen in besluiteloosheid of angstvallig vermijdt om het (gekozen) geslacht van het kind te vernoemen, kan hierrond een taboe ontstaan of kan dit ervoor zorgen dat het kind zich ongewenst voelt. Daarom is het een absolute noodzaak om je zoon ook als dusdanig in het gezin op te nemen. De kinderen krijgen een nieuw broertje. Mama en papa krijgen een nieuwe zoon. Hoera, Het is een jongen! En nu, hoe zal mijn kind nu opgroeien? Zoals hierboven reeds gezegd, blijft er een bepaalde kans dat je kind uiteindelijk voor een ander geslacht zal kiezen. Maar hoe moet je nu met die onzekerheid omgaan? Omdat er bij dit soort aandoeningen altijd een kans bestaat dat het kind zich niet goed zal blijven voelen in zijn geslacht, wacht er de ouders een moeilijke taak. Zij moeten immers een juist evenwicht vinden tussen enerzijds het opvoeden van hun kind binnen een bepaald gender en anderzijds de mogelijkheid open laten voor verandering van gender. Belangrijk is hierbij om je als ouder niet te verliezen in extremen. Daarom kan het aangewezen zijn chirurgie die het kind er meer jongen of meer meisje doet uitzien zo veel mogelijk uit te stellen tot op een leeftijd waarop de genderidentiteit meer afgetekend is. Chirurgie is niet uit den boze, maar op jonge leeftijd moet eventuele chirurgie vooral dienen om de functie van de geslachtsdelen te bewaren. Op latere leeftijd kan de patiënt dan zelf kiezen voor operatieve ingrepen die meer oriënteren naar één of ander geslacht. Toch kan het als ouder erg moeilijk zijn om met ernstig afwijkende geslachtsdelen geconfronteerd te worden telkens je je kind een bad geeft of omkleedt. Dit mag een goede binding met je kind echter niet in de weg staan. In sommige gevallen is het natuurlijk wel beter om chirurgie te overwegen. Dit maakt bijvoorbeeld zwemlessen, voetbaltrainingen en jeugdbeweging toegankelijker, wat ook belangrijk is voor de sociale ontwikkeling van het kind. De overweging voor chirurgie is een zeer persoonlijke afweging waarin geen juiste strategie bestaat. 94
95 Het andere extreem is dan weer dat je als ouder bij elk klein voorval gaat twijfelen aan het geslacht van je kind. Als je dochter met gescheurde kleren thuiskomt van het ravotten met de jongens, of als je zoon in de kleuterschool graag in de poppenhoek zit, is er geen reden tot paniek. Zelfs als je puberdochter verliefd wordt op een ander meisje, of als je zoon niet goed weet tot welk geslacht hij zich aangetrokken voelt, is er nog steeds geen reden tot paniek. Het experimenteren met al deze aspecten van het andere geslacht, hoort bij de normale zoektocht die elk kind doormaakt in zijn evolutie. Dit is volstrekt normaal, gezond gedrag bij elke kleuter, bij elk kind of bij elke puber. Als je kind echter twijfels heeft over zijn geslacht, en zelfs van geslacht wil veranderen, zal je het als ouder wel merken. Veel patiënten met deze aandoeningen doorstaan periodes waarin ze onzeker zijn over hun geslacht (tot 1/3 van de patiënten). Nochtans blijken de meesten uiteindelijk tevreden met hun geslacht. Ook seksuele geaardheid staat los van de tevredenheid met het eigen geslacht. Als er uiteindelijk toch een aanhoudende wens blijkt te zijn om van geslacht te veranderen, moet dit mogelijk zijn. Daarom wordt tegenwoordig aangeraden om, indien er geen medische noodzaak is, geen uitgebreide of onomkeerbare genitale chirurgie te doen bij jonge kinderen bij wie er grote onzekerheid is over de latere genderidentiteit. Samenvattend kunnen we zeggen dat, wanneer er voor een bepaald geslacht wordt gekozen, het best is je kind in dat geslacht consequent op te voeden, zonder al te veel nadruk te leggen op genderstereotypieën ( dit wil zeggen zonder al te meisjesachtig of jongensachtig gedrag te wensen of te bevestigen). Dit houdt ook in dat je kind misschien zal opgroeien met geslachtskenmerken die er wat anders uitzien dan gewoonlijk. Dit hoeft echter niet te betekenen dat het kind ongelukkig zal zijn. Je aanvaardende en open houding als ouder zal je opgroeiende kind een veilige thuis bieden. Als het kind zich aanvaard weet in zijn bijzonderheid, krijgt het echt de ruimte om gelukkig te worden. En dat willen alle ouders, voor al hun kinderen. 95
96 5 α-reductase Wat is 5 α-reductase deficiëntie? Zoals de naam het al zegt, is er in het lichaam van kinderen met een 5 α-reductase deficiëntie een probleem met het enzym 5 α-reductase. Dit enzym is noodzakelijk voor de omvorming van testosteron in zijn actievere vorm DHT (=dihydrotestosteron). DHT bindt op dezelfde androgeenreceptoren als testosteron en is vooral belangrijk voor de ontwikkeling van de typische uitwendige mannelijke geslachtsdelen. Ook is DHT onmisbaar voor de ontwikkeling van de prostaat bij een mannelijk embryo. Ondanks het mannelijke genetische geslacht (=XY), is het lichaam hier niet in staat om de volledige mannelijke uitwendige ontwikkeling te kunnen voltooien door een tekort van DHT. (zie figuur) (A) Testosteron kan niet meer worden omgezet tot DHT doordat het enzym 5α-reductase deficiënt is. (B) DHT kan geen effect meer uitoefenen op zijn doelcellen Wat loopt er anders bij kinderen met een 5 α-reductase deficiëntie? Kort na de bevruchting is de ontwikkeling van het XY embryo met 5 α-reductase deficiëntie wel dezelfde als van elk ander XY embryo. Het Y-chromosoom zorgt er bij het embryo voor dat de teelballen zich verder ontwikkelen in de buikholte. AMH en testosteron worden op dezelfde manier aangemaakt door de teelbal. AMH zorgt ervoor dat de Müllerse banen verdwijnen (deze Müllerse banen ontwikkelen zich bij een genetisch vrouwelijke embryo (XX) tot baarmoeder en eileiders.) Door de werking van testosteron wordt de zaadleider op een correcte manier aangelegd. De teelballen ontwikkelen zich net zoals bij een normale mannelijke ontwikkeling, maar vaak verplaatsen ze zich niet volledig naar de balzak maar blijven achter in de buikholte of in de lies van het kindje. 96
97 Testosteron DHT Wolff banen Penis en Balzak Prostaat Zaadleider Bij kinderen met 5 α-reductase deficiëntie kan testosteron niet worden omgezet tot zijn actievere vorm DHT (= dihydrotestosteron). DHT is vooral belangrijk voor de vermannelijking van de uitwendige geslachtsdelen. De ontwikkeling van de typische mannelijke uitwendige geslachtsdelen, zoals de penis, is dus meestal verstoord bij kinderen met 5 α-reductase deficiëntie. Door het tekort aan DHT zullen de uitwendige geslachtsdelen (niet de inwendige!) er meer vrouwelijk uitzien, maar dit is verschillend van kind tot kind. Bij andere kinderen met 5 α-reductase deficiëntie is het mannelijke geslacht bij de geboorte wel heel duidelijk. Zo wordt er wel een penis gevormd, maar is deze veel kleiner dan normaal. Soms wordt het kindje geboren met hypospadie als enige afwijking. Hypospadie (zonder bijkomende genitale variaties) is een vaak voorkomende aandoening bij jongens (ongeveer 1/300) waarbij het plasgaatje van de jongen niet op het uiteinde van de penis is gevormd maar meer naar onder of op de achterzijde van de penis. Wat is nu het gevolg voor jullie kind? Jullie kindje wordt geboren maar voor de dokter kan het moeilijk zijn om het geslacht te bepalen. Hiernaast is het voor dokters onmogelijk te voorspellen hoe je kind verder zal opgroeien bv. of je kind zich jongen of meisje zal voelen (zie genderidentiteit) of hoe de geslachtsdelen zullen veranderen. Dit maakt het moeilijk voor ouders en kinderen om hiermee om te gaan en is ook psychologisch belastend voor het hele gezin. Wat gebeurt er nu tijdens de puberteit? Tijdens de puberteit zien we dat het lichaam bij elke kind- met of zonder DSD- vele veranderingen ondergaat door een stijging van de geslachtshormonen in het lichaam (zowel oestrogeen als testosteron). Dankzij deze hormonen krijgen jongeren typische mannelijke of vrouwelijke kenmerken. Bij kinderen met een 5 α-reductase deficiëntie krijgen we eveneens een stijging van 97
98 geslachtshormonen tijdens de puberteit. In welke mate deze hormonen veranderingen in het lichaam zullen teweegbrengen, blijft onvoorspelbaar. Vaak zien we bij jongeren met 5 α-reductase deficiëntie een belangrijke vermannelijking tijdens de puberteit. Dat komt omdat nu, via een speciale omweg die vóór de geboorte niet actief was, tóch DHT kan worden gevormd. Hierdoor zal de tiener met 5 α- reductase toch vaak typische mannelijke geslachtskenmerken krijgen zoals stemverlaging, stijging van de spiermassa en groei van de penis. Kortom, jullie kindje werd geboren met een XY-karyotype (=mannelijk genetische geslacht). Hoewel het geslacht bij de geboorte misschien niet zo duidelijk is, zal er vaak een aanleiding zijn om je kindje het mannelijke geslacht toe te kennen. Tijdens de puberteit wordt er toch veel DHT aangemaakt via een andere weg, en daardoor kan je kind in die periode veel vermannelijken. Zal mijn kind zich gelukkig voelen met het toegewezen geslacht? Eens je een geslacht gekozen hebt blijft het toch een beetje een vraag : zal mijn kind zich ook echt een jongen of een meisje voelen? Dit gevoel wordt de genderidentiteit genoemd. Bij 5α-reductase deficiëntie (5α-RD-2) zijn er duidelijke tendensen merkbaar. Bij personen met deze aandoening is immers gebleken dat de genderidentiteit meestal mannelijk is. Uit een grote studie bleek immers dat 2/3 van de kinderen die als vrouw werden opgevoed, later toch kozen om als man door het leven te gaan. Van alle patiënten die als man werden opgevoed, koos niemand om als vrouw verder te leven. Daardoor hebben de onderzoekers besloten dat het in dit geval het beste is om te kiezen voor het mannelijke geslacht. Uiteraard is dit niet absoluut. 1/3 van de kinderen die als vrouw zijn opgevoed, voelt zich goed als vrouw. Toch geeft een mannelijk geslacht waarschijnlijk de beste kansen. 98
99 Hoera, het is een meisje; Hoera, het is een jongen? Het is zover : het geslacht is bepaald. Samen met het gezin, met dokters en psychologen ben je na een moeilijke periode ertoe gekomen dat je een zoontje hebt. Wat nu? Een feestje? Ja, absoluut! Je hebt inderdaad een prachtig kind gekregen. Nu je weet hoe je het zal opvoeden, als meisje of als jongen, kan je gerust ademhalen. Niet alleen omwille van een eventueel feestje is dit belangrijk. Voor de ontwikkeling van het kind is het immers ontzettend belangrijk dat het consequent als jongen wordt opgevoed. Als de omgeving van het kind blijft hangen in besluiteloosheid of angstvallig vermijdt om het (gekozen) geslacht van het kind te vernoemen, kan hierrond een taboe ontstaan of kan dit ervoor zorgen dat het kind zich ongewenst voelt. Daarom is het een absolute noodzaak om je zoon ook als dusdanig in het gezin op te nemen. De kinderen krijgen een nieuw broertje. Mama en papa krijgen een nieuwe zoon. Hoera, Het is een jongen! En nu, hoe zal mijn kind nu opgroeien? Zoals hierboven reeds gezegd, is er een bepaalde kans dat je kind uiteindelijk voor een ander geslacht zal kiezen. Maar hoe moet je nu met die onzekerheid omgaan? Omdat er bij dit soort aandoeningen altijd een kans bestaat dat het kind zich niet goed zal blijven voelen in zijn geslacht, wacht er de ouders een moeilijke taak. Zij moeten immers een juist evenwicht vinden tussen enerzijds het opvoeden van hun kind binnen een bepaald gender en anderzijds de mogelijkheid open laten voor verandering van gender. Belangrijk is hierbij om je als ouder niet te verliezen in extremen. Daarom kan het aangewezen zijn chirurgie die het kind er meer jongen of meer meisje doet uitzien zo veel mogelijk uit te stellen tot op een leeftijd waarop de genderidentiteit meer afgetekend is. Chirurgie is niet uit den boze, maar op jonge leeftijd moet eventuele chirurgie vooral dienen om de functie van de geslachtsdelen te bewaren. Op latere leeftijd kan de patiënt dan 99
De geslachtsontwikkeling, zoals het meestal gaat 1
 De geslachtsontwikkeling, zoals het meestal gaat Je bent zo mooi anders dan ik, natuurlijk niet meer of minder maar zo mooi anders, ik zou je nooit Deze infobrochure heeft als doel om de ontwikkeling uit
De geslachtsontwikkeling, zoals het meestal gaat Je bent zo mooi anders dan ik, natuurlijk niet meer of minder maar zo mooi anders, ik zou je nooit Deze infobrochure heeft als doel om de ontwikkeling uit
Jongen of meisje? Variaties in de ontwikkeling van het geslacht
 Jongen of meisje? Variaties in de ontwikkeling van het geslacht Inleiding Bij de geboorte van een kind kan het geslacht onduidelijk zijn, waardoor de arts niet direct kan vaststellen of de baby een jongen
Jongen of meisje? Variaties in de ontwikkeling van het geslacht Inleiding Bij de geboorte van een kind kan het geslacht onduidelijk zijn, waardoor de arts niet direct kan vaststellen of de baby een jongen
Samenvatting Biologie Thema 3: Voortplanting en ontwikkeling
 Samenvatting Biologie Thema 3: Voortplanting en ontwikkeling Samenvatting door een scholier 1708 woorden 10 mei 2012 4,9 14 keer beoordeeld Vak Methode Biologie Biologie voor jou 1. Voorplanting en bevruchting
Samenvatting Biologie Thema 3: Voortplanting en ontwikkeling Samenvatting door een scholier 1708 woorden 10 mei 2012 4,9 14 keer beoordeeld Vak Methode Biologie Biologie voor jou 1. Voorplanting en bevruchting
PATIËNTENINFORMATIE. ADRENOGENITAAL SYNDROOM Informatie voor ouders/verzorgers
 PATIËNTENINFORMATIE ADRENOGENITAAL SYNDROOM Informatie voor ouders/verzorgers 2 ADRENOGENITAAL SYNDROOM Informatie voor ouders/verzorgers Met deze informatiefolder wil het Maasstad Ziekenhuis u informeren
PATIËNTENINFORMATIE ADRENOGENITAAL SYNDROOM Informatie voor ouders/verzorgers 2 ADRENOGENITAAL SYNDROOM Informatie voor ouders/verzorgers Met deze informatiefolder wil het Maasstad Ziekenhuis u informeren
Samenvatting Biologie Hoofdstuk 4: Voortplanting
 Samenvatting Biologie Hoofdstuk 4: Voortplanting Samenvatting door een scholier 445 woorden 14 maart 2015 7,2 13 keer beoordeeld Vak Methode Biologie Biologie voor jou Doelstelling 1: Wat zijn geslachtskenmerken?
Samenvatting Biologie Hoofdstuk 4: Voortplanting Samenvatting door een scholier 445 woorden 14 maart 2015 7,2 13 keer beoordeeld Vak Methode Biologie Biologie voor jou Doelstelling 1: Wat zijn geslachtskenmerken?
werkboek Bij deze lessen kan je ook Het Grote Voortplantingsspel gebruiken. ISBN
 go G ed el ge ez ke en ur en d do or werkboek Bij deze lessen kan je ook Het Grote Voortplantingsspel gebruiken. ISBN 978-90-301-2711-6 9 789030 127116 Puberteit 1 Duid met een boogje de periode aan en
go G ed el ge ez ke en ur en d do or werkboek Bij deze lessen kan je ook Het Grote Voortplantingsspel gebruiken. ISBN 978-90-301-2711-6 9 789030 127116 Puberteit 1 Duid met een boogje de periode aan en
Samenvatting Biologie hf 5 par 1t/m 5
 Samenvatting Biologie hf 5 par 1t/m 5 Samenvatting door Carlijn 1162 woorden 15 januari 2018 10 2 keer beoordeeld Vak Methode Biologie Biologie voor jou 5.1 Je veranderd. Geslachtskenmerken zijn kenmerken
Samenvatting Biologie hf 5 par 1t/m 5 Samenvatting door Carlijn 1162 woorden 15 januari 2018 10 2 keer beoordeeld Vak Methode Biologie Biologie voor jou 5.1 Je veranderd. Geslachtskenmerken zijn kenmerken
Enkele afspraken: We luisteren met respect naar elkaars verhaal. We lachen niet voortdurend met nieuwe woorden.
 Enkele afspraken: We luisteren met respect naar elkaars verhaal. We lachen niet voortdurend met nieuwe woorden. We reageren volwassen op wat er verteld wordt. Heb je het moeilijk met dit onderwerp? Dan
Enkele afspraken: We luisteren met respect naar elkaars verhaal. We lachen niet voortdurend met nieuwe woorden. We reageren volwassen op wat er verteld wordt. Heb je het moeilijk met dit onderwerp? Dan
Primaire geslachtskenmerken
 Puberteit Primaire geslachtskenmerken -Secundaire geslachtskenmerken -Puberteit -Hormonen -Hypofyse -Groeispurt Wat is het?: Geslachtskenmerken die je vanaf je geboorte hebt. Voorbeelden: Vagina en Penis
Puberteit Primaire geslachtskenmerken -Secundaire geslachtskenmerken -Puberteit -Hormonen -Hypofyse -Groeispurt Wat is het?: Geslachtskenmerken die je vanaf je geboorte hebt. Voorbeelden: Vagina en Penis
(Seksuele) voorlichting aan meisjes met het Syndroom van Turner
 Uw dochter heeft het Syndroom van Turner. Hoe licht u uw dochter voor? In deze folder leest u meer over hoe en wanneer u uw dochter kunt voorlichten over haar aandoening. (Seksuele) voorlichting aan meisjes
Uw dochter heeft het Syndroom van Turner. Hoe licht u uw dochter voor? In deze folder leest u meer over hoe en wanneer u uw dochter kunt voorlichten over haar aandoening. (Seksuele) voorlichting aan meisjes
Kinderen groeien op tot volwassenen in verschillende fasen. Iedereen groeit. Maar ons lichaam maakt heel ons leven kleine of grote veranderingen mee.
 Groei en ontwikkeling Kinderen groeien op tot volwassenen in verschillende fasen. Iedereen groeit tot maximaal tot hij of zij 18 jaar is. Maar ons lichaam maakt heel ons leven kleine of grote veranderingen
Groei en ontwikkeling Kinderen groeien op tot volwassenen in verschillende fasen. Iedereen groeit tot maximaal tot hij of zij 18 jaar is. Maar ons lichaam maakt heel ons leven kleine of grote veranderingen
Prenatale behandeling met dexamethason bij AGS
 Prenatale behandeling met dexamethason bij AGS Bij meisjes met een ernstige vorm van het adrenogenitaal syndroom (AGS) treedt vermannelijking van de uitwendige geslachtsdelen op voor de geboorte. In deze
Prenatale behandeling met dexamethason bij AGS Bij meisjes met een ernstige vorm van het adrenogenitaal syndroom (AGS) treedt vermannelijking van de uitwendige geslachtsdelen op voor de geboorte. In deze
ONVRUCHTBAARHEID BIJ MANNEN MET PRIMAIRE CILIAIRE DYSKINESIE Zijn er mogelijkheden?
 ONVRUCHTBAARHEID BIJ MANNEN MET PRIMAIRE CILIAIRE DYSKINESIE Zijn er mogelijkheden? Dr R.F.A. Weber, internist-endocrinoloog/androloog Andrologie Erasmus MC Rotterdam INLEIDING Onvruchtbaarheid kan een
ONVRUCHTBAARHEID BIJ MANNEN MET PRIMAIRE CILIAIRE DYSKINESIE Zijn er mogelijkheden? Dr R.F.A. Weber, internist-endocrinoloog/androloog Andrologie Erasmus MC Rotterdam INLEIDING Onvruchtbaarheid kan een
keer beoordeeld 4 maart 2018
 0 Samenvatting door Syb 870 woorden keer beoordeeld 4 maart 2018 Vak Biologie Biologie H8 Samenvatting PARAGRAAF 8.1 Een jongen maakt zaadcellen door hormonen uit de hypofyse. Via het bloed komen die hormonn
0 Samenvatting door Syb 870 woorden keer beoordeeld 4 maart 2018 Vak Biologie Biologie H8 Samenvatting PARAGRAAF 8.1 Een jongen maakt zaadcellen door hormonen uit de hypofyse. Via het bloed komen die hormonn
Voortplanting. Hoofdstuk 6
 Voortplanting Hoofdstuk 6 6.1 Primaire en secundaire Leerdoelen geslachtskenmerken Je kunt primaire en secundaire geslachtskenmerken noemen bij jongens en meisjes Voortplanting Intro filmpje (geluidsfragment)
Voortplanting Hoofdstuk 6 6.1 Primaire en secundaire Leerdoelen geslachtskenmerken Je kunt primaire en secundaire geslachtskenmerken noemen bij jongens en meisjes Voortplanting Intro filmpje (geluidsfragment)
Onderzoek naar genetische oorzaken van DSD
 Onderzoek naar genetische oorzaken van DSD Yolande van Bever, Klinisch geneticus Lid DSD team ErasmusMC Doel van bijdrage DSD: gevoelig onderwerp: vaak wordt goed gezien wat er is, soms gaat het mis. Dat
Onderzoek naar genetische oorzaken van DSD Yolande van Bever, Klinisch geneticus Lid DSD team ErasmusMC Doel van bijdrage DSD: gevoelig onderwerp: vaak wordt goed gezien wat er is, soms gaat het mis. Dat
Geslachtelijke voortplanting: de kernen van twee geslachtscellen (eicel en zaadcel) versmelten. Dat het bevruchting. Ze vormen samen een nieuwe cel.
 Samenvatting Voortplanting en ontwikkeling Geslachtelijke voortplanting: de kernen van twee geslachtscellen (eicel en zaadcel) versmelten. Dat het bevruchting. Ze vormen samen een nieuwe cel. Geslachtscellen
Samenvatting Voortplanting en ontwikkeling Geslachtelijke voortplanting: de kernen van twee geslachtscellen (eicel en zaadcel) versmelten. Dat het bevruchting. Ze vormen samen een nieuwe cel. Geslachtscellen
Werkstuk Biologie Adrenogenitaal syndroom
 Werkstuk Biologie Adrenogenitaal syndroom Werkstuk door een scholier 2746 woorden 2 juni 2008 4,9 6 keer beoordeeld Vak Biologie Hoofdstuk 1: Wat is het Adrenogenitaal Syndroom Het adrenogenitaal syndroom
Werkstuk Biologie Adrenogenitaal syndroom Werkstuk door een scholier 2746 woorden 2 juni 2008 4,9 6 keer beoordeeld Vak Biologie Hoofdstuk 1: Wat is het Adrenogenitaal Syndroom Het adrenogenitaal syndroom
VOORTPLANTING BIJ DE MENS
 VOORTPLANTING BIJ DE MENS 1 Vruchtbaarheid Alle levende wezens planten zich voort om niet uit te sterven. Mensen ook. Dat is één van de redenen waarom we voortplantingsorganen en seksuele gevoelens hebben.
VOORTPLANTING BIJ DE MENS 1 Vruchtbaarheid Alle levende wezens planten zich voort om niet uit te sterven. Mensen ook. Dat is één van de redenen waarom we voortplantingsorganen en seksuele gevoelens hebben.
Voortplanting bij dieren
 Voortplanting bij dieren Opdracht 1 Geef aan of de beweringen juist of onjuist zijn: 1. De primaire geslachtskenmerken heb je vanaf je puberteit 2. Geslachtshormonen zorgen voor veranderingen in de puberteit
Voortplanting bij dieren Opdracht 1 Geef aan of de beweringen juist of onjuist zijn: 1. De primaire geslachtskenmerken heb je vanaf je puberteit 2. Geslachtshormonen zorgen voor veranderingen in de puberteit
Tussen de trofoblast en de kiemschijf wordt de navelstreng gevormd.
 Biologie SE4 Hoofdstuk 6 Paragraaf 1 Tijdens de ovulatie komt een eicel vrij uit een van de beide ovaria. Deze eicel komt terecht in een eileider. Een van de zaadcellen die de tocht van de vagina naar
Biologie SE4 Hoofdstuk 6 Paragraaf 1 Tijdens de ovulatie komt een eicel vrij uit een van de beide ovaria. Deze eicel komt terecht in een eileider. Een van de zaadcellen die de tocht van de vagina naar
zweet stinkt schaam haar ongesteld brede heupen borst groei schaamlippen groeien groeispurt
 Samenvatting door L. 623 woorden 5 maart 2016 0 keer beoordeeld Vak Methode Biologie Biologie voor jou pubertijd Dit is wanneer je hypofyse gaat werken de hypofyse is een hormoonklier hypofyse is de belangrijkste
Samenvatting door L. 623 woorden 5 maart 2016 0 keer beoordeeld Vak Methode Biologie Biologie voor jou pubertijd Dit is wanneer je hypofyse gaat werken de hypofyse is een hormoonklier hypofyse is de belangrijkste
Bijnierschors Hyperplasie
 CAH of Congenitale Bijnierschors Hyperplasie Beste ouder, Als je deze bundel leest, betekent dit dat bij jouw kindje de diagnose van Congenitale Bijnierschors Hyperplasie (CAH) werd gesteld. Ongetwijfeld
CAH of Congenitale Bijnierschors Hyperplasie Beste ouder, Als je deze bundel leest, betekent dit dat bij jouw kindje de diagnose van Congenitale Bijnierschors Hyperplasie (CAH) werd gesteld. Ongetwijfeld
Man en vrouw vmbo-b34. CC Naamsvermelding 3.0 Nederland licentie.
 Auteur VO-content Laatst gewijzigd Licentie Webadres 12 July 2016 CC Naamsvermelding 3.0 Nederland licentie http://maken.wikiwijs.nl/73616 Dit lesmateriaal is gemaakt met Wikiwijsleermiddelenplein. Wikiwijsleermiddelenplein
Auteur VO-content Laatst gewijzigd Licentie Webadres 12 July 2016 CC Naamsvermelding 3.0 Nederland licentie http://maken.wikiwijs.nl/73616 Dit lesmateriaal is gemaakt met Wikiwijsleermiddelenplein. Wikiwijsleermiddelenplein
Behandelteam voor kinderen en jongeren met een stoornis/variatie in de geslachtelijke ontwikkeling
 Behandelteam voor kinderen en jongeren met een stoornis/variatie in de geslachtelijke ontwikkeling Radboudumc expertisecentrum voor stoornissen/variaties in de geslachtelijke en geslachtschromosomale
Behandelteam voor kinderen en jongeren met een stoornis/variatie in de geslachtelijke ontwikkeling Radboudumc expertisecentrum voor stoornissen/variaties in de geslachtelijke en geslachtschromosomale
Oefen Repetitie KGT thema Voortplanting
 Oefen Repetitie KGT thema Voortplanting Als er geen punten bij een vraag staan, dan is die vraag 1 punt waard. Onderdeel A: waar of niet waar? 1. De pil beschermt zowel tegen SOA s als tegen een zwangerschap
Oefen Repetitie KGT thema Voortplanting Als er geen punten bij een vraag staan, dan is die vraag 1 punt waard. Onderdeel A: waar of niet waar? 1. De pil beschermt zowel tegen SOA s als tegen een zwangerschap
Normale cyclus. Poli Gynaecologie
 00 Normale cyclus Poli Gynaecologie De inhoud van deze voorlichtingsfolder is samengesteld door de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG). Andere folders en brochures op het gebied
00 Normale cyclus Poli Gynaecologie De inhoud van deze voorlichtingsfolder is samengesteld door de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG). Andere folders en brochures op het gebied
Verklarende woordenlijst
 12 Verklarende woordenlijst Gebaseerd op een woordenlijst die werd ontwikkeld door Londen IDEAS Genetic Knowledge Park aangepast volgens hun kwaliteitsnormen. Januari 2008 Gesteund door EuroGentest, NoE
12 Verklarende woordenlijst Gebaseerd op een woordenlijst die werd ontwikkeld door Londen IDEAS Genetic Knowledge Park aangepast volgens hun kwaliteitsnormen. Januari 2008 Gesteund door EuroGentest, NoE
Verklarende Woordenlijst
 12 Verklarende Woordenlijst Gebaseerd op een woordenlijst die werd ontwikkeld door Londen IDEAS Genetic Knowledge Park aangepast volgens hun kwaliteitsnormen. Juli 2008 Vertaald door Mies Wits-Douw en
12 Verklarende Woordenlijst Gebaseerd op een woordenlijst die werd ontwikkeld door Londen IDEAS Genetic Knowledge Park aangepast volgens hun kwaliteitsnormen. Juli 2008 Vertaald door Mies Wits-Douw en
Het adrenogenitaal syndroom (AGS)
 Sophia Kinderziekenhuis Het adrenogenitaal syndroom (AGS) Inhoudsopgave Wat is het adrenogenitaal syndroom AGS? 3 Hormonen 3 Hoe werkt de bijnier normaal? 3 Hydrocortison 4 Aldosteron 4 Testosteron 4 De
Sophia Kinderziekenhuis Het adrenogenitaal syndroom (AGS) Inhoudsopgave Wat is het adrenogenitaal syndroom AGS? 3 Hormonen 3 Hoe werkt de bijnier normaal? 3 Hydrocortison 4 Aldosteron 4 Testosteron 4 De
Eerste bezoek aan de gynaecoloog
 Eerste bezoek aan de gynaecoloog Afdeling gynaecologie Eerste bezoek aan de gynaecoloog U heeft binnenkort in Medisch Centrum Alkmaar (MCA) een afspraak met een gynaecoloog. U komt voor het eerst. In deze
Eerste bezoek aan de gynaecoloog Afdeling gynaecologie Eerste bezoek aan de gynaecoloog U heeft binnenkort in Medisch Centrum Alkmaar (MCA) een afspraak met een gynaecoloog. U komt voor het eerst. In deze
Nederlandse Vereniging voor Obstetrie en Gynaecologie ALGEMENE INFORMATIE NORMALE CYCLUS. Versie 1.3. Datum Goedkeuring 07-01-2007 Verantwoording
 Nederlandse Vereniging voor Obstetrie en Gynaecologie ALGEMENE INFORMATIE NORMALE CYCLUS Versie 1.3 Datum Goedkeuring 07-01-2007 Verantwoording NVOG In het kort Bij vrouwen in de vruchtbare levensfase
Nederlandse Vereniging voor Obstetrie en Gynaecologie ALGEMENE INFORMATIE NORMALE CYCLUS Versie 1.3 Datum Goedkeuring 07-01-2007 Verantwoording NVOG In het kort Bij vrouwen in de vruchtbare levensfase
De leraar legt dit eerst uit, daarna maken de leerlingen deze vragen
 ANTWOORDEN SEKSUALITEIT A3 Opdracht Anticonceptiepil 1,3,5 Test jezelf tijdens de les! De leraar legt dit eerst uit, daarna maken de leerlingen deze vragen OPDRACHTEN 1 tijdens de les 4 B 2 D 3 C 5 C 6
ANTWOORDEN SEKSUALITEIT A3 Opdracht Anticonceptiepil 1,3,5 Test jezelf tijdens de les! De leraar legt dit eerst uit, daarna maken de leerlingen deze vragen OPDRACHTEN 1 tijdens de les 4 B 2 D 3 C 5 C 6
Jongetje of meisje? hv12. CC Naamsvermelding-GelijkDelen 3.0 Nederland licentie.
 Auteur VO-content Laatst gewijzigd 24 October 2016 Licentie CC Naamsvermelding-GelijkDelen 3.0 Nederland licentie Webadres http://maken.wikiwijs.nl/62534 Dit lesmateriaal is gemaakt met Wikiwijs Maken
Auteur VO-content Laatst gewijzigd 24 October 2016 Licentie CC Naamsvermelding-GelijkDelen 3.0 Nederland licentie Webadres http://maken.wikiwijs.nl/62534 Dit lesmateriaal is gemaakt met Wikiwijs Maken
Wat een klier! Hormonen en klieren
 Wat een klier! Je hebt vast wel eens over klieren gehoord. Niet het klieren zelf natuurlijk, dus het vervelend doen, maar die andere klieren: namelijk hormoonklieren. Hormonen en klieren Hormonen zijn
Wat een klier! Je hebt vast wel eens over klieren gehoord. Niet het klieren zelf natuurlijk, dus het vervelend doen, maar die andere klieren: namelijk hormoonklieren. Hormonen en klieren Hormonen zijn
Bevruchting : het versmelten van de kern van een eicel + zaadcel - door bevruchting ontstaat een bevruchte eicel : nieuw individu
 Thema 3. Voortplanting en ontwikkeling 1. Voorplanting en bevruchting Voorplanting begint bij de bevruchting Bevruchting : het versmelten van de kern van een eicel + zaadcel - door bevruchting ontstaat
Thema 3. Voortplanting en ontwikkeling 1. Voorplanting en bevruchting Voorplanting begint bij de bevruchting Bevruchting : het versmelten van de kern van een eicel + zaadcel - door bevruchting ontstaat
kleuter 4 6 jaar Veters strikken. Zijn vaak al zindelijk. (Maar er kunnen ook andere dingen genoemd worden)
 NAKIJKBLAD Opdracht 1 Iedere levensfase heeft bepaalde kenmerken. Zet bij elke levensfase van wanneer tot wanneer hij ongeveer duurt. Zet er ook bij wat er in die levensfase gebeurt (kies steeds 2 dingen.)
NAKIJKBLAD Opdracht 1 Iedere levensfase heeft bepaalde kenmerken. Zet bij elke levensfase van wanneer tot wanneer hij ongeveer duurt. Zet er ook bij wat er in die levensfase gebeurt (kies steeds 2 dingen.)
Paragraaf 6.1 Primaire en secundaire geslachtskenmerken
 H6 Voortplanting Vragen en antwoorden Paragraaf 6.1 Primaire en secundaire geslachtskenmerken 1. Wat zijn geslachtskenmerken? Kenmerken waaraan we kunnen zien of iemand een man of een vrouw is. 2. Wat
H6 Voortplanting Vragen en antwoorden Paragraaf 6.1 Primaire en secundaire geslachtskenmerken 1. Wat zijn geslachtskenmerken? Kenmerken waaraan we kunnen zien of iemand een man of een vrouw is. 2. Wat
Adrenogenitaal syndroom (AGS) - Etiologie & Pathofysiologie vs. Fysiologie
 Adrenogenitaal syndroom (AGS) - Etiologie & Pathofysiologie vs. Fysiologie Paul van Trotsenburg kinderarts-endocrinoloog AMC Inhoud Adrenogenitaal syndroom (AGS) - Definitie Bijnieren: -anatomie, embryologie
Adrenogenitaal syndroom (AGS) - Etiologie & Pathofysiologie vs. Fysiologie Paul van Trotsenburg kinderarts-endocrinoloog AMC Inhoud Adrenogenitaal syndroom (AGS) - Definitie Bijnieren: -anatomie, embryologie
Voortplanting en ontwikkeling
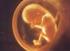 Auteur Laatst gewijzigd Licentie Webadres Ivis Cambungo 11 June 2015 CC Naamsvermelding 3.0 Nederland licentie http://maken.wikiwijs.nl/61033 Dit lesmateriaal is gemaakt met Wikiwijs Maken van Kennisnet.
Auteur Laatst gewijzigd Licentie Webadres Ivis Cambungo 11 June 2015 CC Naamsvermelding 3.0 Nederland licentie http://maken.wikiwijs.nl/61033 Dit lesmateriaal is gemaakt met Wikiwijs Maken van Kennisnet.
6,6. Werkstuk door een scholier 1905 woorden 13 juli keer beoordeeld
 Werkstuk door een scholier 1905 woorden 13 juli 2002 6,6 234 keer beoordeeld Vak Biologie Inhoud 1. Inleiding 2. Wat verandert er bij jongens lichamelijk 3. Wat verandert er bij meisjes lichamelijk 4.
Werkstuk door een scholier 1905 woorden 13 juli 2002 6,6 234 keer beoordeeld Vak Biologie Inhoud 1. Inleiding 2. Wat verandert er bij jongens lichamelijk 3. Wat verandert er bij meisjes lichamelijk 4.
(Seksuele) voorlichting aan meisjes met 45X, 46XY gonadale dysgenesie
 Uw dochter heeft 45X, 46XY gonadale dysgenesie. Hoe licht u uw dochter voor? In deze folder leest u meer over hoe en wanneer u uw dochter kunt voorlichten over deze aandoening. (Seksuele) voorlichting
Uw dochter heeft 45X, 46XY gonadale dysgenesie. Hoe licht u uw dochter voor? In deze folder leest u meer over hoe en wanneer u uw dochter kunt voorlichten over deze aandoening. (Seksuele) voorlichting
Werkvormen k Zag 2 beren over lichamelijkheid
 Werkvormen k Zag 2 beren over lichamelijkheid Werkbladen over lichamelijke verandering (4.4) Onderbroekenspel Werkbladen over lichamelijke verschillen (4.3) Max en Maxima Werkbladen over man-vrouw verschillen
Werkvormen k Zag 2 beren over lichamelijkheid Werkbladen over lichamelijke verandering (4.4) Onderbroekenspel Werkbladen over lichamelijke verschillen (4.3) Max en Maxima Werkbladen over man-vrouw verschillen
Normale cyclus. Gynaecologie
 Normale cyclus Gynaecologie Inhoudsopgave In het kort 4 Wat is een normale cyclus? 4 Wat gebeurt er in een cyclus? 5 De rol van hormonen 5 De fasen van een cyclus 6 De rijping van de eiblaas (folliculaire
Normale cyclus Gynaecologie Inhoudsopgave In het kort 4 Wat is een normale cyclus? 4 Wat gebeurt er in een cyclus? 5 De rol van hormonen 5 De fasen van een cyclus 6 De rijping van de eiblaas (folliculaire
van een muskiet weer? Leg je antwoord uit.
 30 3 VMBO KGT A BEANTWOORD DE VOLGENDE VRAGEN. Afbeelding 1 Bij een muskiet is het aantal chromosomen in een lichaamscel 6. In afbeelding 1 geven beide tekeningen schematisch een delende cel van een muskiet
30 3 VMBO KGT A BEANTWOORD DE VOLGENDE VRAGEN. Afbeelding 1 Bij een muskiet is het aantal chromosomen in een lichaamscel 6. In afbeelding 1 geven beide tekeningen schematisch een delende cel van een muskiet
Als je baby geboren wordt met geslachtsdelen die er anders uit zien...
 Als je baby geboren wordt met geslachtsdelen die er anders uit zien... Als je baby geboren wordt met geslachtsdelen die er anders uitzien en terwijl de artsen op zoek zijn naar de oorzaken, kan het aanvoelen
Als je baby geboren wordt met geslachtsdelen die er anders uit zien... Als je baby geboren wordt met geslachtsdelen die er anders uitzien en terwijl de artsen op zoek zijn naar de oorzaken, kan het aanvoelen
VRUCHTBAARHEID BIJ TRANSPERSONEN INFORMATIE OVER HET BEWAREN VAN ZAADSTALEN
 VRUCHTBAARHEID BIJ TRANSPERSONEN INFORMATIE OVER HET BEWAREN VAN ZAADSTALEN INHOUD 1. Inleiding... 2 1.1 Het effect van hormoontherapie op de spermatogenese... 2 1.2 Mogelijkheid tot invriezen van zaadcellen...
VRUCHTBAARHEID BIJ TRANSPERSONEN INFORMATIE OVER HET BEWAREN VAN ZAADSTALEN INHOUD 1. Inleiding... 2 1.1 Het effect van hormoontherapie op de spermatogenese... 2 1.2 Mogelijkheid tot invriezen van zaadcellen...
Over het MEISJESLICHAAM op www.sense.info
 Over het MEISJESLICHAAM op www.sense.info Op Sense.info vind je allemaal informatie over seks, relaties en hulp bij problemen. Ga naar www.sense.info. In het menu zie je alle onderwerpen. -Klik op MEISJESLICHAAM
Over het MEISJESLICHAAM op www.sense.info Op Sense.info vind je allemaal informatie over seks, relaties en hulp bij problemen. Ga naar www.sense.info. In het menu zie je alle onderwerpen. -Klik op MEISJESLICHAAM
Metyrapontest. Afdeling Interne geneeskunde
 Metyrapontest Afdeling Interne geneeskunde In deze patiënteninformatie wordt uitgelegd wat de metyrapontest inhoudt. Er is een woordenlijst als bijlage bijgevoegd om sommige woorden te verduidelijken.
Metyrapontest Afdeling Interne geneeskunde In deze patiënteninformatie wordt uitgelegd wat de metyrapontest inhoudt. Er is een woordenlijst als bijlage bijgevoegd om sommige woorden te verduidelijken.
intracytoplasmatische sperma-injectie (ICSI)
 patiënteninformatie intracytoplasmatische sperma-injectie (ICSI) ICSI is een afkorting van intracytoplasmatische sperma-injectie. ICSI is een vorm van reageerbuisbevruchting. Bij een ICSI-behandeling brengt
patiënteninformatie intracytoplasmatische sperma-injectie (ICSI) ICSI is een afkorting van intracytoplasmatische sperma-injectie. ICSI is een vorm van reageerbuisbevruchting. Bij een ICSI-behandeling brengt
PCOS (Poly Cysteus Ovarium Syndroom)
 PCOS (Poly Cysteus Ovarium Syndroom) Inhoudsopgave Klik op het onderwerp om verder te lezen. Wat is PCOS? 1 De normale cyclus 1 Wat gebeurt er bij PCOS? 2 Verhoogde risico's 3 Genetica 3 Behandelmethodes
PCOS (Poly Cysteus Ovarium Syndroom) Inhoudsopgave Klik op het onderwerp om verder te lezen. Wat is PCOS? 1 De normale cyclus 1 Wat gebeurt er bij PCOS? 2 Verhoogde risico's 3 Genetica 3 Behandelmethodes
X-gebonden Overerving
 12 http://www.nki.nl/ Afdeling Genetica van het Universitair Medisch Centrum Groningen http://www.umcgenetica.nl/ X-gebonden Overerving Afdeling Klinische Genetica van het Leids Universitair Medisch Centrum
12 http://www.nki.nl/ Afdeling Genetica van het Universitair Medisch Centrum Groningen http://www.umcgenetica.nl/ X-gebonden Overerving Afdeling Klinische Genetica van het Leids Universitair Medisch Centrum
Afwegingen bij de keuze voor ICSI. Polikliniek Gynaecologie Route 48
 Afwegingen bij de keuze voor ICSI Polikliniek Gynaecologie Route 48 0 De inhoud van deze voorlichtingsfolder is samengesteld door de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG). Deze folder
Afwegingen bij de keuze voor ICSI Polikliniek Gynaecologie Route 48 0 De inhoud van deze voorlichtingsfolder is samengesteld door de Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG). Deze folder
Nederlandse samenvatting
 Appendices NEDERLANDSE SAMENVATTING Inleiding Het polycysteus ovarium syndroom (PCOS), letterlijk het vele cysten in de eierstok - syndroom komt relatief vaak voor. Van alle vrouwen blijkt 5 tot 16% PCOS
Appendices NEDERLANDSE SAMENVATTING Inleiding Het polycysteus ovarium syndroom (PCOS), letterlijk het vele cysten in de eierstok - syndroom komt relatief vaak voor. Van alle vrouwen blijkt 5 tot 16% PCOS
Biologie Voortplanting en ontwikkeling Havo
 Biologie Voortplanting en ontwikkeling Havo D O C E N T : A. S E W S A H A I H E N R Y N. H A S S A N K H A N S C H O L E N G E M E E N S C H A P L E L Y D O R P ( HHS- S G L ) Boek: 4H Doelstellingen
Biologie Voortplanting en ontwikkeling Havo D O C E N T : A. S E W S A H A I H E N R Y N. H A S S A N K H A N S C H O L E N G E M E E N S C H A P L E L Y D O R P ( HHS- S G L ) Boek: 4H Doelstellingen
Biologie Samenvatting H11+12
 Biologie Samenvatting H11+12 11.1 Puberteit Hoe noem je de verschillen tussen jongens en meisjes? Alle kenmerken waarin jongens en meisjes verschillen, heten geslachtskenmerken. Primaire geslachtskenmerken:
Biologie Samenvatting H11+12 11.1 Puberteit Hoe noem je de verschillen tussen jongens en meisjes? Alle kenmerken waarin jongens en meisjes verschillen, heten geslachtskenmerken. Primaire geslachtskenmerken:
Hematologie. Hemofilie B Leyden
 Hematologie Hemofilie B Leyden Hematologie Deze brochure is bedoeld voor patiënten met en draagsters van hemofilie B Leyden. Hemofilie type B Leyden is een variant van hemofilie B. Bij hemofilie B is
Hematologie Hemofilie B Leyden Hematologie Deze brochure is bedoeld voor patiënten met en draagsters van hemofilie B Leyden. Hemofilie type B Leyden is een variant van hemofilie B. Bij hemofilie B is
Nederlandse samenvatting
 138 Uitstel van ouderschap De positie van de vrouw in de westerse maatschappij is de laatste tientallen jaren fundamenteel veranderd. Vrouwen zijn hoger opgeleid dan vroeger en werken vaker buitenshuis.
138 Uitstel van ouderschap De positie van de vrouw in de westerse maatschappij is de laatste tientallen jaren fundamenteel veranderd. Vrouwen zijn hoger opgeleid dan vroeger en werken vaker buitenshuis.
Informatie over Exoom sequencing
 Informatie over Exoom sequencing Exoom sequencing is een nieuwe techniek voor erfelijkheidsonderzoek. In deze folder vindt u informatie over dit onderzoek. De volgende onderwerpen komen aan bod: Om de
Informatie over Exoom sequencing Exoom sequencing is een nieuwe techniek voor erfelijkheidsonderzoek. In deze folder vindt u informatie over dit onderzoek. De volgende onderwerpen komen aan bod: Om de
dat we ervoor moeten zorgen dat dit met zo weinig mogelijk complicaties gepaard gaat.
 Waar komt uw interesse voor de gynaecologie vandaan? Ik ben aanvankelijk geïnteresseerd geraakt in de verloskunde en gynaecologie toen ik geneeskunde studeerde. En dan vooral in het samenspel van de hormonen.
Waar komt uw interesse voor de gynaecologie vandaan? Ik ben aanvankelijk geïnteresseerd geraakt in de verloskunde en gynaecologie toen ik geneeskunde studeerde. En dan vooral in het samenspel van de hormonen.
Tweelingen in de groei
 Tweelingen in de groei Henriëtte A. Delemarre-van de Waal Zoals bekend ontstaat een twee-eiige tweeling wanneer tegelijkertijd twee eicellen worden bevrucht door twee zaadcellen. Beide embryo s hebben
Tweelingen in de groei Henriëtte A. Delemarre-van de Waal Zoals bekend ontstaat een twee-eiige tweeling wanneer tegelijkertijd twee eicellen worden bevrucht door twee zaadcellen. Beide embryo s hebben
Samenvatting Biologie Voortplanting
 Samenvatting Biologie Voortplanting Samenvatting door een scholier 1797 woorden 13 december 2005 7 9 keer beoordeeld Vak Methode Biologie Biologie voor jou Teelballen: produceren zaadcellen en testosteron
Samenvatting Biologie Voortplanting Samenvatting door een scholier 1797 woorden 13 december 2005 7 9 keer beoordeeld Vak Methode Biologie Biologie voor jou Teelballen: produceren zaadcellen en testosteron
Samenvatting Biologie voor Jou VMBO 3 Thema 3 Voortplanting
 Samenvatting Biologie voor Jou VMBO 3 Thema 3 Voortplanting 3.1 Bevruchting = kernen van twee geslachtscellen smelten samen Mitose = gewone celdeling beide dochtercellen evenveel chromosomen als moedercel
Samenvatting Biologie voor Jou VMBO 3 Thema 3 Voortplanting 3.1 Bevruchting = kernen van twee geslachtscellen smelten samen Mitose = gewone celdeling beide dochtercellen evenveel chromosomen als moedercel
Samenvatting door een scholier 1790 woorden 8 maart keer beoordeeld
 Samenvatting door een scholier 1790 woorden 8 maart 2003 6 84 keer beoordeeld Vak Methode Biologie Biologie overal Vrouwen hebben XX-chromosomen. Mannen hebben XY-chromosomen. De spermacel bevat een Y-chromosoon
Samenvatting door een scholier 1790 woorden 8 maart 2003 6 84 keer beoordeeld Vak Methode Biologie Biologie overal Vrouwen hebben XX-chromosomen. Mannen hebben XY-chromosomen. De spermacel bevat een Y-chromosoon
info voor ouders en familie man, vrouw en kind Hypospadie
 info voor ouders en familie man, vrouw en kind Hypospadie Hypospadie Wat is hypospadie (of hypospadias)? Hypospadie is een vaak voorkomende aangeboren afwijking aan de penis. De afwijking komt voor bij
info voor ouders en familie man, vrouw en kind Hypospadie Hypospadie Wat is hypospadie (of hypospadias)? Hypospadie is een vaak voorkomende aangeboren afwijking aan de penis. De afwijking komt voor bij
7,1. Antwoorden door Een scholier 1903 woorden 23 mei keer beoordeeld. Biologie voor jou. Biologie Samenvatting Thema 4 Voortplanting
 Antwoorden door Een scholier 1903 woorden 23 mei 2004 7,1 324 keer beoordeeld Vak Methode Biologie Biologie voor jou Biologie Samenvatting Thema 4 Voortplanting Je moet primaire en secundaire geslachtskenmerken
Antwoorden door Een scholier 1903 woorden 23 mei 2004 7,1 324 keer beoordeeld Vak Methode Biologie Biologie voor jou Biologie Samenvatting Thema 4 Voortplanting Je moet primaire en secundaire geslachtskenmerken
ANONIEME DONATIE VAN SPERMA EN EICELLEN
 ANONIEME DONATIE VAN SPERMA EN EICELLEN Waarom is donatie nodig? Misschien kent u een paar met onvervulde kinderwens in uw vriendenkring of familie. Ongeveer 1 op 8 paren heeft immers problemen om vlot
ANONIEME DONATIE VAN SPERMA EN EICELLEN Waarom is donatie nodig? Misschien kent u een paar met onvervulde kinderwens in uw vriendenkring of familie. Ongeveer 1 op 8 paren heeft immers problemen om vlot
Normale cyclus. Patiënteninformatie Normale cyclus
 Normale cyclus Patiënteninformatie Normale cyclus Inhoudsopgave 1 Inleiding 2 Wat is een normale cyclus 3 De cyclus zelf 4 Wat gebeurt er in een cyclus 5 De rol van hormonen 6 De rijping van de eiblaas
Normale cyclus Patiënteninformatie Normale cyclus Inhoudsopgave 1 Inleiding 2 Wat is een normale cyclus 3 De cyclus zelf 4 Wat gebeurt er in een cyclus 5 De rol van hormonen 6 De rijping van de eiblaas
normale cyclus patiënteninformatie
 patiënteninformatie normale cyclus Bij vrouwen in de vruchtbare levensfase rijpt er elke maand in de eierstok een eiblaas waarin een eicel groeit. Als de eiblaas rijp is en openbarst komt de eicel vrij
patiënteninformatie normale cyclus Bij vrouwen in de vruchtbare levensfase rijpt er elke maand in de eierstok een eiblaas waarin een eicel groeit. Als de eiblaas rijp is en openbarst komt de eicel vrij
normale cyclus patiënteninformatie Inleiding Wat is een normale cyclus
 patiënteninformatie normale cyclus Inleiding Bij vrouwen in de vruchtbare levensfase rijpt er elke maand in de eierstok een eiblaas waarin een eicel groeit. Als de eiblaas rijp is en openbarst komt de
patiënteninformatie normale cyclus Inleiding Bij vrouwen in de vruchtbare levensfase rijpt er elke maand in de eierstok een eiblaas waarin een eicel groeit. Als de eiblaas rijp is en openbarst komt de
De onderontwikkelde follikels die bij PCOS ontstaan, worden cysten genoemd.
 In deze folder leest u: Wat is PCOS? Hoe werkt een normale menstruatiecyclus? Verklarende woordenlijst Hoe wordt de diagnose PCOS gesteld? Wat zijn de oorzaken van PCOS? Wat zijn de risico s van PCOS?
In deze folder leest u: Wat is PCOS? Hoe werkt een normale menstruatiecyclus? Verklarende woordenlijst Hoe wordt de diagnose PCOS gesteld? Wat zijn de oorzaken van PCOS? Wat zijn de risico s van PCOS?
Samenvatting Biologie voortplanting
 Samenvatting Biologie voortplanting Samenvatting door een scholier 1162 woorden 6 november 2012 5 1 keer beoordeeld Vak Methode Biologie Biologie voor jou Voortplantingsstelsel man Thema 2 samenvatting
Samenvatting Biologie voortplanting Samenvatting door een scholier 1162 woorden 6 november 2012 5 1 keer beoordeeld Vak Methode Biologie Biologie voor jou Voortplantingsstelsel man Thema 2 samenvatting
Waar alle onderdelen van het voortplantingsorgaan van de man en de vrouw zitten:
 Samenvatting door Maud 2635 woorden 24 juni 2017 10 1 keer beoordeeld Vak Biologie Samenvatting biologie 12.1 bronnen: 2,3,5,6,7,9,10 Waar alle onderdelen van het voortplantingsorgaan van de man en de
Samenvatting door Maud 2635 woorden 24 juni 2017 10 1 keer beoordeeld Vak Biologie Samenvatting biologie 12.1 bronnen: 2,3,5,6,7,9,10 Waar alle onderdelen van het voortplantingsorgaan van de man en de
Adrenogenitaal syndroom
 PATIËNTEN INFORMATIE Adrenogenitaal syndroom Informatie voor ouders/verzorgers PATIËNTENINFORMATIE Met deze informatiefolder wil het Maasstad Ziekenhuis u informeren over het Adrenogenitaal syndroom (AGS).
PATIËNTEN INFORMATIE Adrenogenitaal syndroom Informatie voor ouders/verzorgers PATIËNTENINFORMATIE Met deze informatiefolder wil het Maasstad Ziekenhuis u informeren over het Adrenogenitaal syndroom (AGS).
Hormoon onderzoek Voorbeeld verslag hormoonanalyse
 Hormoon onderzoek Inhoudsopgave Inhoudsopgave 1. Welke hormonen zijn getest?...3 2. Cortisol...4 2.1. Wat is cortisol?...4 2.2. Oorzaken...4 2.3 Symptomen...4 2.4 Uitslag Cortisol...5 3. Testosteron...6
Hormoon onderzoek Inhoudsopgave Inhoudsopgave 1. Welke hormonen zijn getest?...3 2. Cortisol...4 2.1. Wat is cortisol?...4 2.2. Oorzaken...4 2.3 Symptomen...4 2.4 Uitslag Cortisol...5 3. Testosteron...6
Klinische Genetica. Geslachtsgebonden (X-chromosoom gebonden) recessieve overerving
 Klinische Genetica Geslachtsgebonden (X-chromosoom gebonden) recessieve overerving Klinische Genetica Bij uw bezoek aan de polikliniek Klinische Genetica heeft de klinisch geneticus of een genetisch consulent
Klinische Genetica Geslachtsgebonden (X-chromosoom gebonden) recessieve overerving Klinische Genetica Bij uw bezoek aan de polikliniek Klinische Genetica heeft de klinisch geneticus of een genetisch consulent
Adrenogenitaal syndroom
 PATIËNTEN INFORMATIE Adrenogenitaal syndroom Informatie voor ouders/verzorgers 2 PATIËNTENINFORMATIE Met deze informatiefolder wil het Maasstad Ziekenhuis u informeren over het Adrenogenitaal syndroom
PATIËNTEN INFORMATIE Adrenogenitaal syndroom Informatie voor ouders/verzorgers 2 PATIËNTENINFORMATIE Met deze informatiefolder wil het Maasstad Ziekenhuis u informeren over het Adrenogenitaal syndroom
Opwekken van de eisprong (ovulatie-inductie)
 Opwekken van de eisprong (ovulatie-inductie) Ovulatie-inductie (opwekken van de eisprong) In deze folder leest u meer over de gang van zaken rond ovulatie-inductie. Dit is een behandeling voor vrouwen
Opwekken van de eisprong (ovulatie-inductie) Ovulatie-inductie (opwekken van de eisprong) In deze folder leest u meer over de gang van zaken rond ovulatie-inductie. Dit is een behandeling voor vrouwen
Nederlandse samenvatting
 Nederlandse samenvatting nederlandse samenvatting De groei en de ontwikkeling van diverse orgaansystemen en regelmechanismen in de foetus tijdens de periode in de baarmoeder worden verstoord door vroeggeboorte.
Nederlandse samenvatting nederlandse samenvatting De groei en de ontwikkeling van diverse orgaansystemen en regelmechanismen in de foetus tijdens de periode in de baarmoeder worden verstoord door vroeggeboorte.
Voorbereiding toelatingsexamen arts/tandarts. Biologie voortplanting 6/29/2013. dr. Brenda Casteleyn
 Voorbereiding toelatingsexamen arts/tandarts Biologie voortplanting 6/29/2013 dr. Brenda Casteleyn Met dank aan: Leen Goyens (http://users.telenet.be/toelating) en studenten van forum http://www.toelatingsexamen-geneeskunde.be
Voorbereiding toelatingsexamen arts/tandarts Biologie voortplanting 6/29/2013 dr. Brenda Casteleyn Met dank aan: Leen Goyens (http://users.telenet.be/toelating) en studenten van forum http://www.toelatingsexamen-geneeskunde.be
Het eerste consult bij de gynaecoloog
 Het eerste consult bij de gynaecoloog Het eerste bezoek aan de gynaecoloog begint met een gesprek g waarin u uw klacht vertelt en de gynaecoloog u vragen stelt. Hierna volgt zo nodig een uitwendig en/of
Het eerste consult bij de gynaecoloog Het eerste bezoek aan de gynaecoloog begint met een gesprek g waarin u uw klacht vertelt en de gynaecoloog u vragen stelt. Hierna volgt zo nodig een uitwendig en/of
Erfelijkheidsonderzoek: Exoomsequencing
 Erfelijkheidsonderzoek: Exoomsequencing Exoomsequencing is een nieuwe techniek voor erfelijkheidsonderzoek. In deze folder vindt u informatie over dit onderzoek. De volgende onderwerpen komen aan bod:
Erfelijkheidsonderzoek: Exoomsequencing Exoomsequencing is een nieuwe techniek voor erfelijkheidsonderzoek. In deze folder vindt u informatie over dit onderzoek. De volgende onderwerpen komen aan bod:
7,3. Samenvatting door een scholier 1948 woorden 9 juni keer beoordeeld. Biologie voor jou
 Samenvatting door een scholier 1948 woorden 9 juni 2011 7,3 179 keer beoordeeld Vak Methode Biologie Biologie voor jou H5.1 Je verandert Geslachtskenmerken zijn kenmerken waaraan je het geslacht kunt herkennen
Samenvatting door een scholier 1948 woorden 9 juni 2011 7,3 179 keer beoordeeld Vak Methode Biologie Biologie voor jou H5.1 Je verandert Geslachtskenmerken zijn kenmerken waaraan je het geslacht kunt herkennen
I.U.I.-behandeling. Albert Schweitzer ziekenhuis augustus 2013 pavo 689
 I.U.I.-behandeling Albert Schweitzer ziekenhuis augustus 2013 pavo 689 Wat is I.U.I.? De I.U.I (intra-uteriene inseminatie)-behandeling komt er kortweg op neer dat er, op het meest vruchtbare moment een
I.U.I.-behandeling Albert Schweitzer ziekenhuis augustus 2013 pavo 689 Wat is I.U.I.? De I.U.I (intra-uteriene inseminatie)-behandeling komt er kortweg op neer dat er, op het meest vruchtbare moment een
Fertiliteitspreservatie bij de vrouw. Informatiebrochure patiënten
 Fertiliteitspreservatie bij de vrouw Informatiebrochure patiënten Gevolgen van uw behandeling op de vruchtbaarheid... 4 1.1 Mogelijk effect chemotherapie... 4 1.2 Mogelijk effect radiotherapie... 4 1.2
Fertiliteitspreservatie bij de vrouw Informatiebrochure patiënten Gevolgen van uw behandeling op de vruchtbaarheid... 4 1.1 Mogelijk effect chemotherapie... 4 1.2 Mogelijk effect radiotherapie... 4 1.2
samenvatting doelstelling 1. doelstelling 3. doelstelling 2. doelstelling 4.
 Samenvatting doelstelling 1. Je moet primaire en secundaire geslachtskenmerken kunnen noemen bij jongens en bij meisjes. Geslachtskenmerken: kenmerken waaraan we het geslacht (man of vrouw) herkennen.
Samenvatting doelstelling 1. Je moet primaire en secundaire geslachtskenmerken kunnen noemen bij jongens en bij meisjes. Geslachtskenmerken: kenmerken waaraan we het geslacht (man of vrouw) herkennen.
Curettage. Afdeling Verloskunde/Gynaecologie
 Curettage Afdeling Verloskunde/Gynaecologie Uw arts heeft een curettage geadviseerd. Deze ingreep wordt door de gynaecoloog in het ziekenhuis verricht. Tijdens de curettage wordt met een soort lepeltje,
Curettage Afdeling Verloskunde/Gynaecologie Uw arts heeft een curettage geadviseerd. Deze ingreep wordt door de gynaecoloog in het ziekenhuis verricht. Tijdens de curettage wordt met een soort lepeltje,
Ontwikkelingsbiologie
 Ontwikkelingsbiologie In vitro fertilisatie Bij in vitro fertilisatie (IVF) worden eicellen buiten het lichaam bevrucht door spermacellen. Een bevruchte eicel ontwikkelt zich en wordt vervolgens meestal
Ontwikkelingsbiologie In vitro fertilisatie Bij in vitro fertilisatie (IVF) worden eicellen buiten het lichaam bevrucht door spermacellen. Een bevruchte eicel ontwikkelt zich en wordt vervolgens meestal
EN TOEN VERSCHEEN DE PENIS
 Waarom heeft de man een penis? Alle mannen correctie: bijna alle mannen hebben er één. Maar waarom? DEEL 1 EN TOEN VERSCHEEN DE PENIS Onze verre voorouders hadden helemaal geen penis. Wanneer een mannetje
Waarom heeft de man een penis? Alle mannen correctie: bijna alle mannen hebben er één. Maar waarom? DEEL 1 EN TOEN VERSCHEEN DE PENIS Onze verre voorouders hadden helemaal geen penis. Wanneer een mannetje
Eerste bezoek aan de gynaecoloog
 Eerste bezoek aan de gynaecoloog Patiënteninformatie Eerste bezoek aan de gynaecoloog Inhoudsopgave 1 Inleiding 2 Hoe zien de geslachtsorganen eruit 3 Het gesprek(anamnese) 4 Het gynaecologisch onderzoek
Eerste bezoek aan de gynaecoloog Patiënteninformatie Eerste bezoek aan de gynaecoloog Inhoudsopgave 1 Inleiding 2 Hoe zien de geslachtsorganen eruit 3 Het gesprek(anamnese) 4 Het gynaecologisch onderzoek
ICSI Intracytoplasmatische sperma-injectie
 ICSI Intracytoplasmatische sperma-injectie Inhoudsopgave Algemeen Voor wie is ICSI? Hoe verloopt een ICSI-behandeling? Welk onderzoek is nodig voor een ICSI-behandeling? De kans op zwangerschap na een
ICSI Intracytoplasmatische sperma-injectie Inhoudsopgave Algemeen Voor wie is ICSI? Hoe verloopt een ICSI-behandeling? Welk onderzoek is nodig voor een ICSI-behandeling? De kans op zwangerschap na een
Galerij van de Mens - Ons lichaam
 . Vul onderstaande tabel aan. Galerij van de Mens - Ons lichaam Werkblad - Niveau Welkom in het gedeelte Ons Lichaam van de Galerij van de Mens. Stap na stap zal je veranderingen ontdekken die je lichaam
. Vul onderstaande tabel aan. Galerij van de Mens - Ons lichaam Werkblad - Niveau Welkom in het gedeelte Ons Lichaam van de Galerij van de Mens. Stap na stap zal je veranderingen ontdekken die je lichaam
primaire geslachtkenmerken Geslachtskenmerken die al bij de geboorte aanwezig zijn
 Vragen bij paragraaf 2.2 en 2.3 Puberteit Periode waarin hormonale veranderingen zorgen voor ontwikkeling van kind tot volwassene hormonale stelsel Orgaanstelsel dat hormonen aanmaakt hormonen Signaalstofffen
Vragen bij paragraaf 2.2 en 2.3 Puberteit Periode waarin hormonale veranderingen zorgen voor ontwikkeling van kind tot volwassene hormonale stelsel Orgaanstelsel dat hormonen aanmaakt hormonen Signaalstofffen
Verslag Biologie Biologie dossier
 Verslag Biologie Biologie dossier Verslag door Z. 1608 woorden 16 juni 2015 6,2 8 keer beoordeeld Vak Methode Biologie Nectar Om dit verslag volledig te kunnen begrijpen, heb je de afbeeldingen uit het
Verslag Biologie Biologie dossier Verslag door Z. 1608 woorden 16 juni 2015 6,2 8 keer beoordeeld Vak Methode Biologie Nectar Om dit verslag volledig te kunnen begrijpen, heb je de afbeeldingen uit het
Voortplantingshormonen
 Voortplantingshormonen De menstruatiecyclus bij de mens is een gebeurtenis waarbij verschillende processen tegelijkertijd en in onderlinge afhankelijkheid plaats vinden. De aanvang, het voortduren en het
Voortplantingshormonen De menstruatiecyclus bij de mens is een gebeurtenis waarbij verschillende processen tegelijkertijd en in onderlinge afhankelijkheid plaats vinden. De aanvang, het voortduren en het
Informatiefolder. Zwangerschap en kinderwens
 Informatiefolder en kinderwens Inhoudsopgave Algemeen 3 Kinderwens 3 Foliumzuur s- en ovulatietesten 5 Geneesmiddelen 6 Bostvoeding Medicatiebegeleiding Algemeen De vrouw maakt tijdens haar leven een aantal
Informatiefolder en kinderwens Inhoudsopgave Algemeen 3 Kinderwens 3 Foliumzuur s- en ovulatietesten 5 Geneesmiddelen 6 Bostvoeding Medicatiebegeleiding Algemeen De vrouw maakt tijdens haar leven een aantal
Borst- en/of eierstokkanker: Erfelijk risico en genetisch testen
 Borst- en/of eierstokkanker: Erfelijk risico en genetisch testen In onze bevolking heeft iedere vrouw een risico van ongeveer 10% om in de loop van haar leven borstkanker te krijgen en 1,5% om eierstokkanker
Borst- en/of eierstokkanker: Erfelijk risico en genetisch testen In onze bevolking heeft iedere vrouw een risico van ongeveer 10% om in de loop van haar leven borstkanker te krijgen en 1,5% om eierstokkanker
Oefenopgaven voortplanting / hormonale regulatie De mannenpil
 Oefenopgaven voortplanting / hormonale regulatie De mannenpil Uit Australië werd een verrassende doorbraak in het onderzoek naar de mannenpil gemeld. Een onderzoeksinstituut had 55 paren onderzocht die
Oefenopgaven voortplanting / hormonale regulatie De mannenpil Uit Australië werd een verrassende doorbraak in het onderzoek naar de mannenpil gemeld. Een onderzoeksinstituut had 55 paren onderzocht die
